Рак ротоглотки патологическая анатомия формы
Эти опухоли возникают в пространстве, ограниченном сверху проекцией твердого неба на заднюю стенку глотки, снизу - уровнем корня языка. В этом пространстве могут возникать злокачественные опухоли из любой ткани и в любом месте, однако предпочтительной локализацией их является небной миндалины, мягкого неба и реже - задняя стенка глотки.
Злокачественные опухоли, рак небной миндалины- это в подавляющем большинстве опухоли, поражающие только одну миндалину и возникающие у лиц 40-60 лет, однако описаны случаи возникновения этих опухолей у детей младше 10 лет. Мужчины болеют чаще женщин в отношении 4:1. Предрасполагающими факторами являются табакокурение, алкоголизм, атмосферные профессиональные вредности, сифилитическая инфекция.
Патологическая анатомия. Злокачественные опухоли, рак небной миндалины подразделяются на эпителиальные, соединительно-тканные и лимфоретикулярные. Разновидности этих классов опухолей отражены в представленной ниже классификации (по зарубежным публикациям).
Классификация злокачественных опухолей небных миндалин
а) эпителиомы покровного эпителия спиноцелюлярного типа;
б) эпителиомы трабекулярные спниоцелюляриого типа метатипического строения;
в) эпителиомы недифференцированного клеточного строения;
г) эпителиомы ороговеваюшие.
III. Саркомы и лимфосаркомы:
а) фасцикулярная саркома;
в) лимфоцитарная саркома с атипичными и переходными клетками;
г) гигантоклеточная фолликулярная саркома (болезнь Брилла - Симмерса).
а) эмбриональные (тератомы) саркомы;
б) дифференцированные саркомы;
е) ретикулоэнителиома (по G.Ardoin).
1) язвенная в виде округлого кратера с неровными краями, дно которого покрыто гранулезными образованиями ярко-красного цвета;
2) пролиферативная, напоминающая ягоду ежевики, красного цвета, на широком глубоко внедряющемся в паренхиму миндалины основании;
3) криптогенная, напоминающая также ягоду ежевики, красного цвета, закупоривает крипту.
Указанные формы рака миндалины могут ускользнуть от внимания врача при беглом поверхностном осмотре и сойти за хронический казеозный криптогенный тонзиллит. Однако беспрепятственное введение в крипту пуговчатого зонда, легко проникающего в паренхиму миндалины, и окрашенность его кровью должно пробудить у врача задремавшую было онкологическую настороженность, что должно увенчаться с его стороны решительным действием - отправкой больного к ЛОР-онкологу.
При более развитой стадии, когда миндалина достигает значительного размера, диссонирующего с размером противоположной миндалины, оталгия становится постоянной. Развитие опухоли в глубине крипты приводит к значительному увеличению объема миндалины, при этом мягкого неба смещается в противоположную сторону, остальные крипты зияют, а сама миндалина напряжена, отличается деревянистой плотностью и болезненна при пальпации. Регионарные лимфатических узлов также увеличены, плотны и спаяны с подлежащей тканью. Общее состояние больного на этом этане болезни остается практически хорошим, что также должно насторожить врача, поскольку при хроническом казеозном тонзиллите больные обычно жалуются на слабость, головные боли, повышенную утомляемость.
Терминальный период в испеченных случаях обычно наступает после 6-8 мес от первого проявления болезни. Больной кахексичен, бледен, резко ослаблен, оталгия проявляется нестерпимыми ушными болями. Такие же боли возникают при глотании, что заставляет больного отказываться от пищи. Обычно на этой стадии опухоль поражает корень языка, вход в гортань, шейные лимфатических узлов. Последние достигают значительных размеров, препятствуют движениям головы, сдавливают сосудисто-нервный пучок, что вызывает застойные явления в головного мозга. Сдавление увеличенными лимфатических узлов последних ЧН приводит к параличам иннервируемых ими мышц. Пораженные лимфатических узлов, распадаясь, влекут за собой смертельные аррозивные кровотечения из крупных шейных сосудов.
Лимфосаркома миндалины в стадии дебюта проявляется увеличением объема этого лимфоаденоидного органа. До тех пор, пока опухоль не достигла определенного размера, она не причиняет больному никаких расстройств. Затем появляются расстройства дыхания и глотания, а позже - нарушение голосообразования. Лишь после появления на шее пакетов увеличенных лимфатических узлов больной обращается к врачу. При фарингоскопии выявляется асимметрия зева, обусловленная значительным увеличением одной из миндалин, нередко в соотношении 3/5:1. Поверхность пораженной миндалины гладкая, иногда дольчатая, розового или красного цвета, мягко-эластической консистенции, в отличие от эпителиомы, которая придает миндалине деревянистую плотность. Особенностью саркомы небной миндалины является то, что длительно, в отличие от рака миндалины, глотательные движения остаются безболезненными, что нередко сбивает с толку врача, поскольку и гумма небной миндалины также протекает безболезненно. Почти одновременно с увеличением миндалины развивается регионарная аденопатия. Цепочка лимфатических узлов простирается от подчелюстной области, вдоль переднего края грудиноключично-сосцевидной мышцы до ключицы. лимфатических узлов мягко-эластической консистенции, безболезненны.
Медленное начало лимфосаркомы длится до тех пор, пока не возникает значительного поражения лимфатических узлов, дальше течение очень стремительно. небной миндалины достигает значительных размеров и перекрывает зев; дыхание, глотание и голосообразование резко затруднены. Одновременно возникают нарушения функции слуховой трубки. Очень быстро опухоль покрывается язвами и вторично воспаляется. Повышается температура тела, общее состояние больного прогрессивно ухудшается. Генерализуется аденопатия: увеличиваются претрахеальные, паравазальные, медиастинальные и мезентериальные лимфатические узлы. Резко усиливается оталгия. Медиастинальные лимфатические узлы своим давлением на окружающие органы вызывают резкое ухудшение состояния больного. В состоянии нарастающей кахексии, общей интоксикации и при вторичных осложнениях больной погибает в течение первого года болезни.
Дифференциальную диагностику лимфосаркомы небной миндалины проводят с банальной гипертрофией одной из этих желез, которая обладает внешним сходством с этой злокачественной опухолью. В этих случаях гемограмма и миелограмма проясняют диагноз. Похожи на лимфосаркому небной миндалины туберкулезное се поражение, поскольку туберкулезная гранулема сопровождается регионарной лимфопатией. МБТ, инокулированная в небной миндалине, обусловливает ее прогрессирующую гипертрофию, и только микроскопическое исследование биоптата позволяет отдифференцировать эти два заболевания друг от друга. При сифилисе глотки во вторичном периоде увеличиваются обе миндалины, а в третичном периоде образование гуммы миндалины не сопровождается характерной для лимфосаркомы регионарной аденопатией. При дифференциальной диагностике следует иметь в виду и тонзиллолигиаз, который, в отличие от лимфосаркомы, протекает с болевым синдромом. Аневризма внутренней сонной артерии иногда может симулировать опухоль ретроминдаликовой области; она имеет вид продолговатой припухлости, покрытой нормальной слизистой оболочки и пульсирующей при пальпации.
Ретикулосаркома небной миндалины как по клиническому течению, так и но значительной радиочувствительности приближается к лимфосаркоме. Так же как и эта опухоль, ретикулосаркома даст ранние метастазы в ближайшие и отдаленные органы, часто рецидивирует, несмотря на интенсивную лучевую терапию. Из всех морфологических разновидностей ретикулосарком наибольшей злокачественностью отличаются тератомы.
Фибробластическая саркома небной миндалины встречается очень редко и характеризуется безболезненностью в начальном периоде, увеличением одной из небной миндалины, поверхность которой испещрена бороздами и имеет красный цвет. Миндалина отличается значительной плотностью, регионарная аденопатия отсутствует. Пораженная миндалина в течение нескольких месяцев достигает гигантских размеров и изъязвляется. В этот период опухоль инфильтрирует все окружающие ткани - небные дужки, мягкого неба, стенки глотки и проникает в парафарингеальное пространство, где поражает сосудисто-нервный пучок. Распространение распадающейся кровоточащей опухоли в дорсально-каудальном направлении вызывает нарушение глотания, дыхания и голосообразова- ния и вскоре приводит к вынужденной трахеотомии. Прогрессирование заболевания приводит к метастазированию опухоли в шейные лимфатических узлов, которые достигают значительных размеров. Смерть наступает обычно при поражении внутренних органов от прогрессирующей кахексии при мучительных страданиях больного в течение нескольких недель.
Прогноз при злокачественных опухолях, раке миндалины варьирует от благоприятного (при ограниченных инициальных формах без метастазов) до пессимистичного (при наличии метастазов и экстерриторизации опухоли).
Лечение рака небной миндалины хирургическое (расши
Многие авторы [Я. Сендзяк, Н. Н. Теребинский, В. И. Воячек и В. Ф. Ундриц, М. Я. Харшак, Д. И. Зимонт, Я. С. Бокштейн, Глюк (Gluck)] считают, что первично поражаются раком чаще всего истинные голосовые связки, затем в убывающем порядке — желудочковые связки, гортанные желудочки и подсвязочный отдел гортани.
Наблюдения последних лет не совпадают с этим. Так, в Онкологическом институте имени П. А. Герцена среди 849 больных обширное поражение гортани раком обнаружено у 31,9%, рак преддверия гортани — у 43,6%, рак истинных голосовых связок — у 16,4%, рак подсвязочного отдела гортани — у 8,1% больных.
Следует, однако, учесть, что даже при изучении удаленной гортани определить, какова первичная локализация при распространенности ракового поражения в гортани, не всегда возможно.
По характеру роста различают две основные формы раковой опухоли в гортани: экзофитную и эндофитную. Экзофитный рост опухоли идет от поверхности слизистой оболочки кнаружи, в сторону просвета гортани. Внешне опухоль напоминает папиллому или оказывается более крупным бугристым, обычно плотным образованием. Она бывает белого, серого, розового, красного цвета. Эта форма рака наблюдается чаще на истинных голосовых связках и в преддверии гортани, гораздо реже в подсвязочном отделе ее. При эндофитном характере, наблюдающемся чаще в подсвязочном отделе, опухоль растет вглубь, инфильтрируя подлежащие ткани и разрушая их, причем слизистая оболочка гортани нередко сохраняется. Часто встречается смешанная форма — экзоэндофитная.
По гистологическому строению раковые опухоли гортани относятся преимущественно (до 98%) к плоскоклеточным, чаще к ороговевающим. В слизистой оболочке гортани часто имеются островки плоского эпителия (физиологическая метаплазия), откуда возможно возникновение плоскоклеточного рака. В некоторых случаях плоскоклеточный рак гортани может возникнуть и на участках, покрытых обычным цилиндрическим эпителием после, метаплазии его. При склонности к ороговению за счет концентрически расположенных ороговевших эпителиальных клеток образуется жемчужина. Крайне редко встречаются скирры, богатые соединительной тканью, и медуллярные формы, состоящие в противоположность скиррам почти сплошь из раковых клеток и бедные соединительной тканью. Из желез слизистой оболочки гортанного желудочка иногда берут начала аденокарциномы.
Метастазирование при раке гортани в отличие от рака других органов, по мнению большинства авторов, возникает сравнительно поздно и прогрессирует сравнительно медленно, долгое время ограничивается областью региональных лимфатических узлов шеи. Даже в запущенных стадиях заболевания метастазы иногда долго не появляются. На возникновение и течение метастазов влияют: возраст больного, первичная локализация опухоли, форма ее роста и гистологическое строение, а также присоединение вторичной инфекции, повторные биопсии или другие частичные вмешательства. У молодых больных опухоль развивается быстро, а метастазирование начинается раньше и бывает обильнее, чем у пожилых, что зависит, по-видимому, от того, что у последних при наступающем склерозе лимфатических и кровеносных сосудов создаются менее удобные условия для переноса раковых клеток.
Чем опухоль менее дифференцирована, тем более она склонна к метастазированию. Так, например, плоскоклеточный ороговевающий рак распространяется медленно, а плоскоклеточный неороговевающий и солидный рак быстрее дают обильные метастазы. Эндсфитный рост опухоли сопровождается метастазированием чаще, чем экзофитный.
Экспериментально установлено влияние нервной системы на метастазирование. Опыты В. Н. Попова, А. А. Когана, И. П. Терещенко доказали, что при нанесении дополнительных раздражений в условиях разного рода нервных травм изменяется течение опухолевого процесса, а именно, как правило, усиливается рост опухоли, а метастазирование наступает раньше и бывает интенсивнее.
Основным путем метастазирования у больных раком гортани является лимфатическая система. Опухолевые клетки обычно распространяются по направлению тока лимфы (ортоградное метастазирование).
Ретроградное метастазирование возникает в результате блокирования региональных лимфатических узлов клетками опухоли, что вызывает расширение приводящих лимфатических сосудов, потерю тонуса сосудистых стенок и недостаточность клапанов. Эти нарушения и вызывают обратный ток лимфы в сторону органов, имеющих лимфатические узлы общие с органами, первично пораженными раковой опухолью (Ф. И. Пожариский, Б. В. Огнев). Гематогенный путь распространения опухоли делается возможным при прорыве опухоли в кровеносное русло, что бывает значительно реже и позднее. Раковая опухоль может распространяться и лимфогемато-генным путем ввиду наличия анастомозов между лимфатической и венозной системой.
Клиническими наблюдениями установлена зависимость частоты и характера метастазирования от первичной локализации опухолевого процесса в гортани. Рак преддверия гортани характеризуется наиболее ранним и обширным метастазированием, при поражении истинных голосовых связок оно наступает поздно и лишь при значительном распространении ракового процесса. Метастазирование при поражении подсвязочного отдела гортани по частоте занимает среднее положение. Согласно литературным данным, частота метастазирования у больных раком гортани колеблется в пределах от 10 до 40% (Н. Н. Теребинский, А. Л. Нисневич, И. Е. Давыдов, И. Я. Сендульский, Д. И. Зимонт и др.).
Отдаленные метастазы при раке гортани встречаются редко. Их находят в легких, трубчатых костях, позвоночнике, печени, почках и желудке.
По их данным, последнее встречается более чем у 50% таких больных с локализацией поражения в преддверии гортани.
Рост злокачественной опухоли гортани обычно направлен вверх и кпереди. Распространение рака вестибулярного отдела гортани чаще всего происходит на язычные валлекулы, корень языка и преднадгортанниковое пространство. Несколько реже процесс распространяется по клетчатке, расположенной в области черпаловидного и щитовидного хрящей, на средний, а затем и нижний отделы гортани. Это чрезвычайно важно учитывать при решении вопроса об объеме операции при раке вестибулярного отдела. Опухоли, локализующиеся в гортанных желудочках, распространяются в зависимости от формы и размеров желудочковых карманов. Мы вполне согласны с Н. Н. Юдовым, что направление роста опухоли этого отдела гортани обычно идет в преднадгортанниковое пространство и к язычным ямкам. Реже опухоль распространяется по клетчатке у щитовидного хряща в нижний отдел гортани.
Рак голосовых складок растет обычно по краю складки кпереди на переднюю комиссуру, а затем на противоположную складку. При локализации в задних отделах голосовой складки опухоль быстро переходит в гортанный желудочек или на черпаловидный хрящ.
Распространение злокачественных опухолей нижнего отдела гортани происходит в подслизистом слое по тканевым прослойкам и чаще вниз - к трахее. Нередко при распространении опухоли через межперепончатую часть имеет место инфильтрация клетчатки между щитовидным и перстневидным хрящами. В связи с особенностями распространения рака нижнего отдела гортани обычно отсутствуют четкие границы поражения, что несомненно ухудшает клиническое течение рака этой локализации.
Как показывают наши наблюдения и данные литературы, наиболее часто раком поражается вестибулярный отдел гортани. Среди наших больных у 1195 опухоли локализовались в вестибулярном отделе, у 478 - в среднем, у 42 - в нижнем.
Макроскопически различают три основные формы роста рака гортани: экзофитную, или папиллярную, эндофитную, или инфильтративно-язвенную, и смешанную.
Экзофитная опухоль гортани, характеризующаяся наличием бугристых, папиллярного вида разрастаний на широком основании с довольно четкими границами и малой инфильтрацией подлежащих тканей, имеет, как правило, сравнительно благоприятное клиническое течение. Эндофитная форма рака гортани характеризуется наличием инфильтрата с изъязвлением, отсутствием четких границ поражения. Эта форма роста рака рано вызывает неподвижность пораженной половины гортани и отличается крайне неблагоприятным клиническим течением.
При смешанной форме опухоли сочетаются как эндофитная, так и экзофитная форма роста рака.
Среди наблюдаемых нами больных раком гортани у 918 была экзофитная форма роста опухоли, у 490 - эндофитная и у 307 - смешанная. Регионарные метастазы при экзофитной форме роста отмечались у 13,5% больных, а при эндофитной и смешанной - у 39%.
Изучение гистологического строения раковых опухолей гортани показывает, что почти в 98% встречается плоскоклеточная форма. Это объясняется тем, что опухоли гортани развиваются на местах, покрытых плоским эпителием, и на участках, где имеется цилиндрический эпителий. Среди плоскоклеточного рака встречаются как ороговевающие, так и неороговевающие формы. Очень редко в гортани развиваются другие виды рака.
Метастазирование рака гортани зависит от многих причин, среди которых топографо-анатомические особенности лимфатической системы этого органа имеют несомненное значение. Лимфатическую систему гортани изучали многие авторы: И. Е. Давыдов, М. Г. Барадулина, С. И. Мостовой, Leroux-Robert, Putney, Pietrantoni. В каждом отделе гортани она имеет свои особенности, что наглядно было продемонстрировано внутритканевыми наливками гортани, проведенными М. Г. Барадулиной, и гистотопографическими исследованиями И. Е. Давыдова и С. И. Мостового.
Так, в области вестибулярного отдела гортани установлено наличие поверхностной и глубокой лимфатической сети. Они тесно связаны между собой лимфатическими капиллярами. Лимфатические сосуды надгортанника пронизывают овальные отверстия в хряще и проникают в преднадгортанниковое пространство, затем, прободая щитоподъязычную мембрану, спускаются вниз в различных направлениях, достигая нередко сосудисто-нервного пучка шеи, где впадают в верхние глубокие яремные лимфатические узлы. Кроме того, лимфатическая система надгортанника тесно связана с язычными ямками, корнем языка и ложем небной миндалины, которые в свою очередь также связаны с лимфатическими узлами верхней и средней групп яремной цепи.
Наличие развитых лимфатических связей вестибулярного отдела гортани с окружающими органами и тканями способствует раннему регионарному метастазированию, особенно при инфильтративной и смешанной формах роста. Эти же обстоятельства обусловливают перекрестное метастазирование.
Лимфатическая система голосовых складок представлена тонко петлистыми сосудами, имеющими узкие просветы. Лимфоотток от голосовых складок идет через коническую связку в предгортанные лимфатические узлы и далее в группу глубоких шейных лимфатических узлов. Лимфатические сосуды среднего отдела гортани проходят как под, так и над перстневидным хрящом и впадают в группу средних глубоких яремных лимфатических узлов. Отток лимфы из нижнего отдела гортани осуществляется через претрахеальные и предгортанные лимфатические узлы. Дальнейшее направление оттока лимфы идет к нижней группе глубоких шейных лимфатических узлов.
Помимо лимфогенного метастазирования, при раке гортани наблюдается и гематогенное. Обычно оно возникает в более поздних стадиях развития опухолевого процесса, когда опухоль прорастает стенку кровеносного сосуда. Чаще всего отдаленные метастазы наблюдаются в легких.
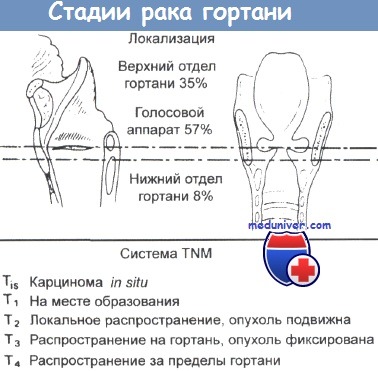
Первая стадия. Опухоль или язва, ограниченная слизистой оболочкой и подслизистым слоем и не распространяющаяся за пределы одного отдела гортани.
Вторая стадия. Опухоль или язва, также ограниченная слизистой оболочкой или подслизистым слоем, занимающая целиком какой-либо отдел гортани, но не выходящая за его пределы. Подвижность гортани сохранена. В регионарных зонах метастазы не определяются.
Третья стадия. а) Опухоль переходит на подлежащие ткани, вызывая неподвижность соответствующей половины гортани, но не выходит за пределы какого-либо одного ее отдела. б) Опухоль распространяется на соседние отделы гортани. Наличие единичных и множественных подвижных регионарных метастазов или одиночного ограниченно
подвижного метастаза.
Четвертая стадия. а) Обширная опухоль, занимающая большую часть гортани, с инфильтрацией подлежащих тканей, б) Опухоль, прорастающая в соседние органы. в) Неподвижные метастазы в лимфатических узлах шеи, г) Опухоль любого размера при наличии отдаленных метастазов.
Такое деление получило широкое распространение среди отечественных специалистов. Однако опыт показывает, что часто врачи один и тот же процесс относят к различным стадиям.
Опухоли глотки подразделяют на местные и окологлоточные (парафарингеальные), доброкачественные и злокачественные. Местные опухоли делят на эпи-, мезо- и гипофарингеальные. По происхождению — на эпителиальные из слизистой оболочки, железистые из слизистых желез, лимфоидные и ретикулярные из лимфоидного аппарата.
Парафарингеальные опухоли подразделяются на смешанные, происходящие из глоточных отрогов околоушной железы, невромы, возникающие в заднем субпаротидном пространстве, сосудистые и ретрофарингеальные дизэмбриогенетические хордомы.
Доброкачественные опухоли носоглотки
Эти опухоли исходят из свода носоглотки или ее латеральной стенки. Большинство из них мезенхимального происхождения — фибромы, липомы, эндохондромы и т. п. Реже встречаются опухоли эпителиального происхождения — папилломы, кисты и др. Фиброзные опухоли встречаются в основном в юношеском возрасте, у грудных детей чаще наблюдаются дермоидные кисты, у взрослых — хоанальные полипы и ретенционные кисты.
Развивается в основном у мальчиков 10-13 лет, из-за чего получила название юношеской фибромы. До завершения полового созревания опухоль интенсивно растет, после чего она медленно подвергается обратному развитию. Однако до этого из-за врастания в окружающие ткани опухоль наносит непоправимый вред соседним органам, отличается значительной кровоточивостью, поэтому получила название ангиофибромы.
Исходным местом опухоли чаще всего является свод носоглотки. Кровоснабжение опухоли осуществляется крылонебной артерией из системы внутренней сонной артерии.
Этиология этого заболевания практически неизвестна. Существующие теории дисэмбриогенеза и эндокринной дисфункции проблемы этиологии до конца не решили. Эндокринная теория основана на том, что опухоль развивается одновременно с развитием вторичных половых признаков и ее развитие завершается вместе с завершением указанного периода. Замечено также, что при юношеской фиброме носоглотки наблюдаются нарушения секреции 17-кетостероидов и соотношения таких гормонов, как андростерон и тестостерон.
Патологическая анатомия. Фиброма носоглотки — это плотная опухоль, сидящая на широком основании, тесно спаянном с надкостницей. Поверхность опухоли покрыта гладкими сосочковыми образованьями бледно-розового или красноватого цвета в зависимости от степени ее васкуляризации. Опухоль обладает ярко выраженным экстенсивным ростом, вытесняя и разрушая все окружающие ее ткани, заполняя близлежащие полости (хоаны, полость носа, орбиты, основную пазуху). При распространении кпереди опухоль выполняет носовые ходы, разрушая сошник, перегородку носа, верхние и средние носовые раковины, проникая в ячейки решетчатого лабиринта, лобную и верхнечелюстную пазухи, деформируя пирамиду носа. При распространении кзади и книзу опухоль разрушает переднюю стенку основной пазухи и проникает в нее, иногда достигая гипофиза, распространяясь книзу, до мягкого неба и ротоглотки (рис. 1).
Рис. 1. Направления роста фибромы носоглотки
Симптомы и клиническое течение. На начальных стадиях развития опухоли возникают затруднение носового дыхания, тупые глубинные боли в области основания носа, быстрая умственная и физическая утомляемость. Выделения из носа носят слизисто-гнойный характер. Постепенно усиливаются носовые кровотечения, приводящие к анемии. В дальнейшем опухоль выполняет полость носа, вызывая нарастающее затруднение носового дыхания вплоть до полного его отсутствия. Контакт опухоли с мягким небом вызывает нарушение глотания, частые поперхивания. Сдавление чувствительных нервных стволов вызывает невралгические глазные и лицевые боли.
В полости носа после удаления выделений определяются утолщенная гиперемированная слизистая оболочка, увеличенные синюшно-красные носовые раковины и сокращения носовых раковин в носовых ходах. После смазывания слизистой оболочки носа адреналином опухоль становится обозримой в виде малоподвижного гладкого серовато-розового или красноватого образования, заполняющего глубокие отделы носа, сильно кровоточащего при дотрагивании острым инструментом.
При задней риноскопии в носоглотке определяется массивная синюшно-красная опухоль, полностью ее выполняющая и резко отличающаяся по своему виду от банальных аденоидных вегетации. При пальцевом исследовании носоглотки определяется плотная неподвижная опухоль.
Сопутствующими объективными симптомами могут быть слезотечение, экзофтальм, расширение корня носа, признаки нарушения вентиляционной функции слуховой трубы.
Диагноз устанавливают на основании клинической картины и факта возникновения опухоли у лиц мужского пола в детском и юношеском возрасте. Распространенность опухоли устанавливают при помощи рентгенологического исследования.
Дифференциальный диагноз. Опухоль дифференцируют с аденоидами, кистами, фибромиксомой, раком и саркомой. Основным отличительным признаком фибромы является ее ранняя и частая кровоточивость, что совершенно не наблюдается при всех остальных доброкачественных опухолях данной локализации, а при злокачественных опухолях кровотечение наблюдается лишь при их развитой клинической стадии.
Прогноз. При небольших опухолях, распознанных в самом начале их возникновения, и соответствующем лечении прогноз обычно благоприятный. В запущенных случаях, когда не удается провести радикального лечения, а частые паллиативные хирургические и иные вмешательства, как правило, завершаются рецидивами и, возможно, малигнизацией опухоли, — прогноз пессимистичный.
Лечение. Многочисленные попытки применения консервативных методов лечения (физиотерапевтических, склерозирующих, гормональных) не обеспечивали радикального излечения. Единственным способом, при помощи которого нередко наступало полное излечение, особенно в сочетании с консервативными методами, явился хирургический.
Хирургическое лечение. Существуют различные способы хирургического лечения фибромы носоглотки. Так, для облегчения доступа к опухоли французский ринохирург Нелатон предложил расщеплять мягкое и твердое небо. Денкер предложил сублабиальную ринотомию. По мнению А. Г. Лихачева, наиболее выгодным доступом к опухоли является трансаксиллярный по Денкеру. В некоторых случаях в зависимости от гистологических особенностей и распространенности опухоли применение лучевой терапии ведет к задержке роста опухоли, ее рубцеванию и уменьшению, что снижает возможность интраоперационного кровотечения и облегчает ее хирургическое удаление.
Современные подходы включают в себя эмболизацию питающих сосудов, что значительно повышает возможность радикального удаления и исключает осложнение в виде кровотечения. Подготовка к операции должна предусматривать возможность проведения во время ее осуществления реанимационных мероприятий, переливания крови и кровезаменителей. Оперативное вмешательство проводится под интратрахеальным наркозом. В послеоперационном периоде проводят те же мероприятия, что и в период предоперационной подготовки больного.
Лучевое лечение показано в основном как защитное, поскольку фиброматозная ткань не является рентгеночувствительной, но зато происходит стабилизация роста молодых клеток, новых сосудистых сплетений, которые облитерируются, и тем самым ограничивается доступ питательных веществ к опухоли и замедляется ее рост.
Доброкачественные опухоли ротоглотки и гортаноглотки
В указанной области иногда могут развиваться опухоли, происходящие из эпителия и соединительной ткани, например папилломы, эпителиомы, аденомы, фибромы, липомы, хондромы, реже сосудистые опухоли — ангиомы, лимфомы.
Папилломы развиваются чаще всего на уровне мягкого неба, на небных миндалинах, реже на надгортаннике или одном из черпаловидных хрящей. Они могут сочетаться с папилломатозом гортани. Папилломы глотки имеют вид ежевики серовато-розового цвета, часто располагаются на ножке, исходящей из верхушки язычка. Не причиняют каких-либо беспокойств, за исключением тех случаев, когда достигают значительных размеров и вызывают у пациента опасение в отношении онкологического заболевания. Удаляются хирургическим путем.
Сосудистые опухоли (гемангиомы, лимфомы) чаще всего ассоциируются с аналогичными опухолями полости рта и располагаются на корне языка или на мягком небе. Гемангиомы могут быть артериальными, венозными, смешанными или иметь кавернозное строение. Эти виды отличаются цветом: от ярко-красного (например, полиповидная телеангиэктазия небной миндалины) до синюшно-багрового (кавернозная ангиома). Лимфомы обычно имеют тускло-желтоватый цвет и отличаются от гемангиом большей плотностью. Они не подвергаются аррозии, в то время как гемангиомы по причине этого часто кровоточат. Небольшие лимфомы не причиняют беспокойства. Лечение гемангиом заключается в эмболизации питающих сосудов с последующим удалением.
Соединительнотканные опухоли отличаются большим разнообразием. Фибромы имеют серовато-голубоватый цвет, липомы — желтоватый, чем могут напоминать лимфомы. Фибромы небных миндалин происходят из соединительнотканного слоя.
Опухоли из ткани щитовидной железы исходят из незаращенного эмбрионального щитоязычного канала и развиваются в корне языка (так называемый язычный зоб), достигая величины грецкого ореха или куриного яйца. Эти опухоли имеют сферическую форму, располагаются по средней линии в плотной соединительнотканной капсуле и покрыты нормальной слизистой оболочкой. Сначала опухоль вызывает лишь ощущение инородного тела в нижнем отделе глотки, но когда она достигает более значительного размера, возникают нарушения дыхания, иногда требующие экстренной трахеотомии. Опухоль выявляется при непрямой ларингоскопии. При пальпации определяется либо флюктуирующее образование (кистозная форма), либо плотная опухоль (паренхиматозная или коллоидная форма).
При небольшой опухоли ее удаляют трансоральным путем. При опухоли значительного размера, особенно в тех случаях, когда она богато васкуляризирована и вызывает нарушение дыхания, производят предварительную трахеотомию и под интубационным наркозом опухоль удаляют трансхиоидально. Опухоль удаляют частично, поскольку она может быть единственной щитовидной железой, дистопированной в корень языка. Перед операцией целесообразно провести исследование с фиксацией радиоактивного йода в щитовидной железе с целью определения ее топографии и объема.
Щито-хио-надгортанное пространство ограничено сзади язычной поверхностью надгортанника, спереди щито-подъязычной мембраной и подъязычно-надгортанной связкой. Опухоли являются чаще всего кистозными образованиями, в других случаях они могут состоять из фиброзной ткани или даже носить смешанный характер. В начале своего развития они вызывают легкое нарушение дыхания при физической нагрузке, однако по мере роста нарушение дыхания усиливается, особенно во время сна (храп, апноэ). При непрямой ларингоскопии в указанной области определяется гладкостенная округлая, покрытая нормальной слизистой оболочкой опухоль, которая смещает надгортанник в сторону входа в гортань. Опухоль удаляют посредством субхиоидальной фаринготомии и рассечения щито-подъязычной мембраны; после этого опухоль становится доступной и легко целиком вылущивается.
Злокачественные опухоли
Злокачественные опухоли глотки — заболевание редкое. Они развиваются из всех тканей, образующих этот орган.
В подавляющем большинстве случаев эти опухоли возникают у лиц мужского пола, причем саркомы — в молодом возрасте, эпителиомы — в пожилом возрасте. По некоторым данным, саркомы возникают чаще у женщин. В эволюции этих опухолей различают четыре периода.
Период дебюта: а) аденопатия внутренних яремных лимфатических узлов (деревянистая плотность, спаянность с сосудисто-нервным пучком); б) обтурация слуховой трубы (гипоакузия на одно или оба уха, аутофония, шум в ухе); в) распространение опухоли в носоглоточное отверстие слуховой трубы и в направлении хоан (затруднение носового дыхания, усиление кондуктивной гипоакузии, втянутость барабанной перепонки); г) болевой синдром. В конце данного периода возникает ощущение инородного тела в области носоглотки; опухоль становится доступной визуальному распознаванию и рентгенодиагностике.
В периоде развитого состояния перечисленные признаки усиливаются и опухоль достаточно легко выявляется как при задней, так и при передней риноскопии. В зависимости от морфологического строения опухоль представляется либо в виде кровоточащего папилломатозного образования с изъязвленной поверхностью (эпи-телиома), либо плотноватым диффузным образованием на широком основании (саркома). Возникающие боли в области уха, носоглотки, основания черепа приобретают характер пароксизмов. На шее пальпируются пакеты плотных лимфатических узлов, спаянных с подлежащими тканями, при подвижной коже над ними.
В этом периоде при рентгенологическом исследовании в боковой и прямой проекции выявляется опухоль, прорастающая в основную пазуху и в направлении турецкого седла (рис. 2).
Рис. 2. Рентгенографическое изображение эпителиомы носоглотки: а — боковая проекция; опухоль из задневерхней стенки носоглотки проросла в левую половину полости носа; б — прямая проекция; деструкция нижней и внутренней стенки орбиты
При инвазии опухоли в латеральном направлении она прорастает в слуховую трубу и переднее рваное отверстие; может врастать в скуловую и височную ямки, при этом возникают тризм, невралгические боли в области разветвлений первой ветви тройничного нерва и упорная оталгия. При распространении опухоли в оральном направлении она, проникая через хоаны, поражает передние околоносовые пазухи и орбиту. Значительно реже опухоль распространяется в каудальном направлении, то есть в направлении мезофарингса. Здесь она может поражать мягкое небо, а проникая через латеральную стенку глотки в верхние ее отделы, может проникать в заднюю черепную ямку и поражать каудальную группу черепных нервов (IX, X, XI и XII). Кроме этих нервов инвазия опухоли в полость черепа может поражать и другие нервы (I, II, III, IV, V, VI, VII), что обусловливает так называемую неврологическую форму злокачественной опухоли носоглотки.
Гибель больного наступает в связи с генерализацией опухолевого процесса, интоксикации, кахексии и кровотечений.
Диагностика. Больные чаще всего попадают в поле зрения ЛОР-онколога в период развитого состояния, когда имеются метастазирование и распространение опухоли в окружающие области. В этих случаях лечение становится длительным, мучительным с частыми рецидивами, и, как правило, заканчивается летальным исходом.
Дифференцировать злокачественные опухоли носоглотки следует с доброкачественными опухолями этой же локализации. Основным способом является гистологическое исследование.
Лечение злокачественных опухолей носоглотки — задача чрезвычайно сложная. Проводится химиотерапевтическое и лучевое лечение в различных сочетаниях и схемах. Используются несколько химиопрепаратов в зависимости от структуры опухоли, ее локализации и распространенности. Пятилетняя выживаемость при I—III стадиях составляет около 30%.
Эти опухоли возникают в топографо-анатомическом пространстве, ограниченном сверху проекцией твердого неба на заднюю стенку глотки, снизу — уровнем корня языка. В этом пространстве опухоли могут возникать из любой ткани и в любом месте, однако наиболее частой их локализацией является небная миндалина, мягкое небо и реже — задняя стенка глотки.
Злокачественные опухоли небной миндалины
Злокачественные опухоли небной миндалины поражают одну миндалину, возникают чаще у лиц старше 40 лет, мужчины болеют чаще женщин в соотношении 4:1. Предрасполагающими факторами являются бытовые, атмосферные, профессиональные вредности, сифилитическая инфекция. Подразделяются на эпителиальные, соединительнотканные и лимфоретикулярные опухоли.
Эпителиома в клинической практике встречается во всех стадиях — от незначительного поверхностного изъязвления без регионарной аденопатии до обширных и глубоких изъязвлений с массивной шейной метастатической аденопатией. Начало заболевания проходит незаметно. Первые клинические проявления возникают при зыходе опухоли за пределы миндаликовой ниши и появлении метастазов в регионарных лимфатических узлах. Терминальный период обычно наступает после 6-3 месяцев от первого патологоанатомического проявления болезни. Больной кахектичен, бледен, резко ослаблен, оталгия проявляется нестерпимыми ушными болями. Такие же боли возникают при глотании, что заставляет больного отказываться от пищи. Обычно на этой стадии опухоль поражает корень языка, вход в гортань, шейные лимфатические узлы. Спаянные с крупными сосудами лимфатические узлы, распадаясь, влекут за собой смертельные аррозивные кровотечения.
Лимфосаркома
Лимфосаркома небной миндалины на ранних стадиях проявляется увеличением ее объема. Сначала опухоль не причиняет больному никаких расстройств. По мере ее роста возникают расстройства дыхания и глотания, а позже — нарушение голосообразования. Рано метастазирует. При фарингоскопии выявляется асимметрия зева, обусловленная значительным увеличением одной из миндалин. Поверхность пораженной миндалины гладкая, иногда дольчатая розового или красного цвета, мягкоэластической консистенции.
Ретикулосаркома небной миндалины
Ретикулосаркома небной миндалины по клиническому течению приближается к лимфосаркоме. Дает ранние метастазы в ближайшие и отдаленные органы, часто рецидивирует, несмотря на интенсивную лучевую терапию.
Лечение злокачественных опухолей миндалины хирургическое (расширенная тонзиллэктомия при начальной стадии с последующей лучевой терапией) либо при неоперабельных случаях — лучевая терапия в сочетании с полихимиотерапией и симптоматическим лечением.
Прогноз при злокачественных опухолях миндалины варьирует от благоприятного (при ограниченных начальных формах без метастазов) до пессимистического (при наличии метастазов и экстерриторизации опухоли).
Злокачественные опухоли других областей глотки принципиально не отличаются друг от друга ни по своему морфологическому строению, ни по клиническому течению. Прогноз большей частью пессимистичный. Больные погибают от аррозивных кровотечений из крупных сосудов шеи, вторичных инфекционных осложнений, кахексии.
Диагностика затруднительна лишь в начальном периоде, однако даже обнаружение опухоли в начальной стадии существенно не оптимизирует прогноз, поскольку опухоли этой области рано дают метастазы и часто не поддаются радикальному лечению даже при самых современных методах лучевой терапии. Основными методами распознавания опухолей гортаноглотки являются эндоскопия, биопсия и рентгенография.
Лечение, как правило, комбинированное — хирургическое и лучевое. В настоящее время разработаны методики, позволяющие радикально удалить опухоль и реконструировать пищепроводящие пути, используя кожно-фасциальные лоскуты, желудочные и кишечные свободные трансплантанты с использованием микрососудистой техники. Однако результат при этих методах определяется клинической и патоморфологической стадией опухолевого процесса.
Оториноларингология. В.И. Бабияк, М.И. Говорун, Я.А. Накатис, А.Н. Пащинин
Читайте также:

