Рак прямой кишки и свищ в мочевой пузырь
Прямокишечно-мочевой свищ - это прямое сообщение между прямой кишкой или анальным каналом и мочевым пузырем или уретрой. Это состояние характерно для мужчин, так как у женщин между мочевым пузырем и прямой кишкой располагается матка/влагалище.
Обычные причины: врожденные аномалии (аноректальные мальформации); приобретенные - осложнения хирургических вмешательств (ятрогенные повреждения при простатэктомии, низкой передней резекции и т.д.), опухоли таза, лучевые повреждения, воспалительные заболевания кишечника, травма (промежности, прямой кишки, уретры). Наличие сообщения может приводить к оттоку кишечного содержимого и мочи в обоих направлениях: наличие кала/бактерий в моче, отток мочи через прямую кишку.
Лечение (вариант реконструкции и время операции) зависит от тяжести течения заболевания, этиологии свища, состояния тканей (например, недавно перенесенная операция, состояние после облучения и т.д.) и уровня свища (доступен ли со стороны промежности или нет?): необходимо отличать низкий прямокишечно-мочевой свищ от высокого коловезикального или энтеровезикального свища.
а) Эпидемиология. Редкое заболевание, составляющее, тем не менее, значительное число обращений в специализированных центрах. Общая заболеваемость неизвестна в связи с разнообразием этиологических факторов.
б) Симптомы прямокишечно-мочевого свища:
• Симптомы: пневматурия, фекалурия, инфекция мочевых путей/уросепсис, гематурия, кровотечение и отхождение мочи из прямой кишки, боли в полости таза.
• Бессимптомное течение.
в) Дифференциальный диагноз:
• Коловезикальный свищ.
• Ректовезикальный свищ:
- Абсцесс (острый парапроктит).
- Посттравматический: катетеризация мочевого пузыря, инородное тело и т.д.
- Послеоперационный: простатэктомия, геморроидэктомия, НПР, проктоколэктомия и т.д.
• Опухоли.
• Болезнь Крона.
• Постлучевой (в частности, после брахитерапии и т.д.).
• Венерический лимфогранулематоз.
• Врожденный ректовезикальный свищ (например, в сочетании с атрезией ануса).
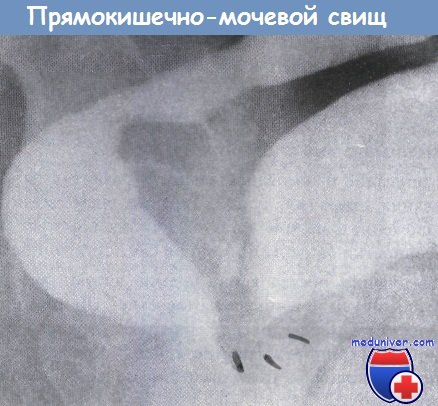
г) Патоморфология ректовезикального свища. Зависит от заболевания, приведшего к образованию свища.
д) Обследование при прямокишечно-мочевом свище
Необходимый минимальный стандарт:
• Анамнез: точное описание и последовательность развития симптомов? Предшествующие заболевания, операции, лучевая терапия, время возникновения => обоснованное предположение о внутрибрюшном или тазовом происхождении свища? • Предшествующие попытки ликвидации свища? Сопутствующие заболевания? • Клиническое обследование: обследование прямой кишки, аноскопия/ректороманоскопия => визуализируемое свищевое отверстие? Цистоскопия => выявление и локализации дефекта?
Обследование живота => дифференциация между прямокишечно-мочевым свищом низкого/среднего уровня (область мочевого треугольника или ниже) и высоким прямокишечно-мочевым/коловезикальным свищом (дно мочевого пузыря).
• Определение программы дальнейших обследований.
Дополнительные исследования (необязательные):
• Цистография/уретрография, проктография, КТ/МРТ.
• Эндоскопия (колоноскопия, фибросигмоидоскопия): 1) обследование, 2) скрининг в соответствии со стандартами.
е) Классификация:
• Высокий: коловезикальный, энтеровезикальный, высокий ректовезикальный свищ.
• Средний: прямокишечно-мочевой свищ.
• Низкий: прямокишечно-мочевой или аноуринарный свищ.
ж) Лечение без операции прямокишечно-влагалищном свище:
• Отсутствие/минимальная выраженность симптомов => консервативное лечение: средства, закрепляющие стул, антибиотики, катетер Фолея или надлобковая катетеризация, возможно, чрескожная нефростомия.
• Если у пациента уже выполнено отведение мочи/кала => выжидательная тактика (3-6 месяцев) и повторное обследование.
з) Операция при прямокишечно-влагалищном свище
Показания. Любой симптомный ректовезикальный свищ.
Хирургический подход:
- Выжидательная тактика: проксимальная стома для выигрыша во времени (например, выраженная симптоматика, недавно перенесенная операция) => соответствующая реконструкция и ликвидация свища в плановом порядке через 3-6 месяцев.
- Первичная/вторичная ликвидация свища (в зависимости от этиологии и времени): промежностный или абдоминальный доступ:
• Трансанальный/трансректальный доступ (по Йорку-Мейсону) => послойное ушивание и низведение лоскута прямой кишки.
• Промежностный доступ с интерпозицией тканей: например, нежной мышцы, лоскута из мясистой оболочки яичка, замещение уретры пересадкой слизистой со щечной поверхности ротовой полости.
• Трансабдоминальный доступ:
- НПР/БАР с колоанальным анастомозом, интерпозиция сальника.
- Цистэктомия/мочевой кондуит, ушивание дефекта стенки прямой кишки со стороны брюшной полости.
- Только паллиативные меры без ликвидации свища и реконструкции: колостома, БПЭ/эвисцерация.
и) Результаты лечения прямокишечно-мочевого свища. В зависимости от этиологии, состояния тканей, количества предшествующих попыток ликвидации свища, нутритивного статуса больного, варианта реконструкции.
к) Наблюдение и дальнейшее лечение. Повторный осмотр больного через 2-4 недели после начала лечения или выполненной операции. Если проблемы, связанные со свищом, устранены => закрытие стомы в плановом порядке. Дальнейшее наблюдение может зависеть от заболевания, вызвавшего образование свища.

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
- Код по МКБ-10
- Эпидемиология
- Причины
- Симптомы
- Формы
- Диагностика
- Что нужно обследовать?
- Как обследовать?
- Лечение
- К кому обратиться?
- Профилактика
- Прогноз
Мочекишечный свищ - патологическое сообщение между мочевыводящими путями и кишечником.
Код по МКБ-10
Эпидемиология
Число новых случаев заболевания у пациентов с дивертикулёзом сигмовидной кишки в США достигает 2%. Специализированные медицинские центры приводят более высокие цифры. Злокачественные новообразования толстой кишки сопровождаются образованием мочекишечных свищей в 0,6% случаев.
В то же время за последние десятилетия число больных с почечно-кишечными и мочеточниково-кишечными свищами значительно уменьшилось, что связано с ранней диагностикой и эффективным лечением гнойно-воспалительных заболеваний почек и мочевыводящих путей. По данным B.C. Рябинского и В.Н. Степанова, только шесть (6,7%) из девяноста наблюдаемых больных с мочекишечными свищами страдали почечно- и мочеточниково-кишечными фистулами. У остальных пациентов диагностировали пузырно-кишечные и уретроректальные свищи. Мочекишечные свищи в 3 раза реже обнаруживают у женщин, чем у мужчин, что можно объяснить более частыми заболеваниями и повреждениями толстого кишечника и мочевого пузыря у последних.

[1], [2], [3], [4]
Причины мочекишечных свищей
Мочекишечные свищи могут быть врождёнными и приобретёнными. Врождённые пузырно-кишечные свищи встречают крайне редко. Обычно они возникают между прямой кишкой и областью мочепузырного треугольника, иногда сочетаясь с атрезией заднего прохода. Чаще всего обнаруживают приобретённые мочекишечные свищи. Их подразделяют на посттравматические и самопроизвольно возникающие (в результате различных патологических состояний). Причинами первых считают одновременные ранения мочевыводящих путей и кишечника вследствие ятрогенных повреждений, лучевой терапии, а также оперативных вмешательств (троакарная эпицистостомия, ТУР простаты и шейки мочевого пузыря, РПЭ).
Спонтанные мочекишечные свищи обычно формируются в результате различных воспалительных процессов, новообразований, перфорации инородными телами стенки кишечника и мочевого пузыря. Почечно-кишечные свищи чаще всего возникают в результате гнойно-воспалительных, в том числе и специфических, заболеваний почки и околопочечной клетчатки. Мочеточниково-кишечные свищи преимущественно носят ятрогенный характер и образуются при сочетанном повреждении мочеточника и кишки во время операций на органах брюшной полости и мочевыводящих путях. Таким образом, почечно- и мочеточниково-кишечные фистулы, как правило, возникают в результате воспалительных заболеваний почек и мочевыводящих путей с вторичным вовлечением в процесс различных отделов кишечника, а пузырно-кишечные свищи - вследствие первичных заболеваний и повреждений кишечника, распространяющихся на мочевой пузырь.
Дивертикулёз и хронический колит наиболее частая причина развития кишечно-пузырных свищей. Эти заболевания приводят к образованию внутренних сообщений между кишечником и мочевым пузырем у 50-70% больных. В 10% случаев свищи возникают в результате болезни Крона, при этом они обычно формируются между мочевым пузырём и подвздошной кишкой. Более редко кишечно-пузырные соустья образуются вследствие меккелева дивертикула, аппендицита, мочеполового кокцидиомикоза и тазового актиномикоза.
Вторая по значимости (20% случаев) причина образования кишечно-пузырных свищей - злокачественные новообразования (чаще всего - колоректальный рак). При опухолях мочевого пузыря формирование пузырно-кишечных фистул наблюдают крайне редко, что можно объяснить ранней диагностикой заболевания.
Дистанционная лучевая терапия или брахитерапии может принести к образованию патологических сообщений между кишечником и мочевыводящими путями даже спустя несколько лет. Описано возникновение свища вследствие лучевого поражения и перфорации кишечника с формированием тазового абсцесса, прорвавшегося в мочевой пузырь. Существует множество публикаций, посвященных образованию кишечно-пузырных свищей вследствие присутствия инородных тел в организме. Последние могут находиться в кишечнике (кости, зубочистки и др.), брюшной полости (камни, попавшие в неё из жёлчного пузыря во время лапароскопической холецистэктомии). мочевом пузыре (длительная катетеризация органа). Причиной возникновения уретроректальных фистул может быть ятрогенное повреждение мочеиспускательного канала и кишечника во время трансуретральных манипуляций.

[5], [6]
Симптомы мочекишечных свищей
Жалобы больных с мочекишечными свищами обычно обусловлены изменениями со стороны мочевой системы. При почечно- и мочеточниково-кишечных фистулах на фоне уростаза возникают боли в поясничной области, повышение температуры тела, озноб. Пациенты с пузырно-кишечными свищами отмечают дискомфорт или умеренные боли внизу живота, частое болезненное мочеиспускание, тенезмы. Моча больных приобретает зловонный запах. Повышение температуры обусловлено острым пиелонефритом или формированием межкишечного абсцесса, предшествующего образованию пузырно-кишечного свища.
Специфические симптомы кишечно-пузырного свища в ряде случаев отсутствуют, и заболевание мочекишечный свищ протекает под маской рецидивирующей инфекции мочевых путей. Фекалурия и пневматурия могут возникать эпизодически, в связи с чем особое внимание следует уделять сбору анамнеза. Пневматурию обнаруживают у 60% больных, но её не считают специфичным признаком заболевания. Её также наблюдают при наличии газообразующих микроорганизмов (клостридий), грибов в мочевом пузыре у пациентов с сахарным диабетом, после инструментального обследования. Пневматурию чаще обнаруживают при дивертикулёзе сигмовидной кишки или болезни Крона, чем при новообразованиях кишечника.
При уретро-ректальных свищах больные предъявляют жалобы на пневматурию, выделение кишечных газов из наружного отверстия мочеиспускательного канала вне акта мочеиспускания. Фекалурия - патогномоничный симптом мочекишечных свищей, наблюдаемый у 40% больных. Весьма характерны симптомы мочекишечного свища - отхождение мелких бесформенных фекальных частиц с мочой. Заброс содержимого происходит в большинстве случаев из кишечника в мочевой пузырь, а не наоборот. Больные нечасто замечают примесь мочи в кишечном содержимом.
При сочетании стриктур задней мочеиспускательного канала (её плохой проходимости) с уретроректальным свищом вся моча или её большая часть может поступать в прямую кишку, в результате чего больные мочатся через неё, как это бывает после пересадки мочеточников в сигмовидную кишку. При почечно- и мочеточниково-тонкокишечных свищах в моче определяют примесь жёлчи и кусочков пищи.
Часто возникает метеоризм, поносы или запоры. В некоторых случаях наблюдают примесь крови в кале. Клиническая картина во многом зависит от заболевания, ставшего причиной образования свища. Именно поэтому почечно-кишечный свищ манифестирует симптомами гнойного пиело- и паранефрита. Поступление гнойной мочи в кишечник может сопровождаться диареей, тошнотой и рвотой. При проникновении каловых масс в почку возможно выделение мочи с примесью жёлчи, частиц пищи, газов и кала.
При наружном мочекишечном свище обнаруживают кожное отверстие последнего. через которое выделяется моча с примесью кишечного содержимого и газа, при пальпации живота у больных с дивертикулезом и хроническим колитом пределяют болезненность по ходу сигмовидной кишки. Формирование межкишечного инфильтрата и его абсцедирование сопровождают симптомы раздражения брюшины. Можно определить объемное образование в брюшной полости, что также характерно для болезни Крона и злокачественных новообразований.
Формы
По локализации мочекишечные свищи разделяют на:
- почечно-кишечные;
- мочеточниково-кишечные;
- пузырно-кишечные;
- уретро-ректальные.
В зависимости от сообщения через кожную фистулу с внешней средой различают открытые и закрытые мочекишечные свищи.

[7], [8], [9], [10], [11], [12], [13], [14]
Диагностика мочекишечных свищей
При исследовании мочи обнаруживают лейкоциты, эритроциты, бактерии и примесь фекалии. Рекомендовано проведение теста на обнаружение угля (после приема внутрь) в осадке мочи. При бактериологическом анализе мочи обычно обнаруживают рост нескольких разновидностей микроорганизмов с преобладанием E. coli. У больных с онкологическими заболеваниями отмечают анемию, увеличение СОЭ. Лейкоцитоз может быть следствием инфекции мочевых путей признаком формирующегося абсцесса. Обязательно проведение биохимического исследования крови (определение креатимина, электролитов и др.).
УЗИ недостаточно информативно, поэтому не получило широкого распространения в диагностике мочекишечных свищей.
При наружном мочекишечном свище может быть выполнена фистулография, при которой отмечают контрастирование свищевого хода кишечника и мочевых путей.
При обзорной и экскреторной урографии можно обнаружить конкременты и инородные тела в просвете мочевыводящих путей или кишечника, оценить функцию почек и тонус верхних мочевыводящих путей. При почечно- и мочеточниково-кишечных свищах на стороне поражения отмечают эктазию и деформацию чашечек и лоханки, снижение функции почки. При нисходящей цистографии в результате попадания контрастного вещества в сигмовидную и прямую кишку можно определить контуры последних (при пузырно-кишечных фистулах). При почечно- и мочеточниково-кишечных свищах информативна ретроградная уретеропиелография.
При ретроградной цистографии, которую следует выполнять в двух проекциях и при тугом заполнении мочевого пузыря, можно обнаружить затекание контрастного вещества в кишечник.
КТ с контрастированием - наиболее чувствительный метод диагностики кишечно-пузырных свищей, который должен входить в стандарт обследования при этом заболевании.
MPT эффективна для диагностики глубоких промежностных фистул (применять по показаниям).
Рентгеноконтрастное исследование кишечника не всегда позволяет обнаружить мочекишечный свищ, но помогает в дифференциальной диагностике дивертикулёза и новообразований кишечника.
Введение окрашенного раствора в мочевой пузырь улучшает визуализацию свищевого отверстия при ректороманоскопии и колоноскопии. С их помощью можно определить заболевание кишечника, вызвавшее образование свища, локализацию и размеры последнего, степень перифокального воспаления, выполнить прицельную биопсию.
Цистоскопия один из наиболее информативных методов исследований, позволяющий не только визуально определить наличие свища, но и произвести биопсию для исключения онкологического процесса. Ограниченная гиперемия, папиллярные или буллёзные изменения слизистой оболочки, слизь или частицы фекалий в мочевом пузыре обнаруживают у 80-90% больных. В связи с развитием буллёзного отёка слизистой оболочки не всегда удаётся определить свищевой ход. В таком случае целесообразно попытаться катетеризировать и контрастировать последний. Следует помнить, что фистулы наиболее часто расположены в области верхушки мочевого пузыря.
Учитывая, что кишечно-пузырные свищи (встречают наиболее часто) возникают в результате первичного заболевания кишечника, в диагностическом процессе и определении лечебной тактики должен принимать участие хирург.

[15], [16], [17], [18], [19]
Что нужно обследовать?
Как обследовать?
К кому обратиться?
Лечение мочекишечных свищей
Консервативное лечение при почечно- и мочеточниково-кишечных свищах неэффективно. Постоянное поступление кишечного содержимого, сопровождающееся обострением пиелонефрита, способствует развитию его гнойных форм и сепсиса, который считают показанием к раннему оперативному лечению.
В ряде случаев целесообразно проводить консервативное лечение при небольших пузырно-кишечных свищах, вызванных дивертикулёзом сигмовидной кишки или болезнью Крона, у ослабленных, тяжёлых соматических больных качестве подготовки к оперативному вмешательству. Назначают сульфаниламиды, метронидазол, антибиотики широкого спектра действия, глюкокортикоиды, меркаптопурин и др.
Оперативное вмешательство, цель которого закрытие мочекишечного свища и устранение заболевания, вызвавшего его основной и радикальный метод лечения.
Радикальное оперативное лечение мочекишечных свищей. Показание - мочекишечный свищ. Стандартным методом оперативного лечения считают выполнение одноэтапной или многоэтапной фистулопластики с удалением патологического очага, вызвавшего образование свища.
Многоэтапная фистулопластика предусматривает предварительную деривацию мочи и кала. При почечно- и мочекишечных свищах может возникать необходимость в санации гнойного очага и дренировании забрюшинной клетчатки. Нарушение уродинамики требует выполнения нефростомии. Многоэтапное вмешательство, легче переносимое пациентами, вызывает меньшее количество послеоперационных осложнений.
Одноэтапную операцию выполняют вне обострения воспалительного процесса (пиелонефрит, цистит, колит) и при сохранной функции почек, мочевыводящих путей и кишечника. Она значительно сокращает сроки лечения и реабилитации больных.
Одномоментную операцию при почечно-кишечных свищах выполняют, как правило, через поясничный доступ. Сначала производят операцию на почке (в большинстве случаев показана нефрэктомия), далее осуществляют тщательное иссечение свищевого хода. Следующий этап - операция на кишечнике, объём которой зависит от характера первичного заболевания, состояния пациента, локализации свищевого отверстия. Завершают операцию дренированием забрюшинной клетчатки.
Наиболее распространённое оперативное вмешательство при кишечно-мочеточниковых свищах с гнойным поражением и утратой функции почки нефроуретерэктомия. Свищевое отверстие кишки ушивают, реже осуществляют её резекцию. При хорошей функции почек выполняют органосохраняющие операции: резекцию мочеточника с наложением уретероцистоанастомоза, операцию Боари или кишечную пластику мочеточника.
Одноэтапную операцию при пузырно-кишечных свищах выполняют через нижнесрединный чрезбрюшинный доступ. При ревизии брюшной полости определяют состояние её органов, прежде всего тех. которые вовлечены в образование свища. Тупо и остро мобилизуют петли кишечника, стенку мочевого пузыря и область свищевого хода. При дальнейшем выделении целесообразно обойти вокруг зону последнего, после чего вскрывают стенку мочевого пузыря на расстоянии 1.5-2 см от свищевого отверстия и окаймляющим разрезом отделяют мочевой пузырь от свищевого конгломерата и кишки.
При необходимости определения этиологии заболевания кишечника и мочевого пузыря выполняют экстренную биопсию, а затем - ревизию мочевого пузыря. При отсутствии других патологических изменений, требующих оперативной коррекции. ушивают его наглухо двухрядным непрерывно узловым викриловым швом с дренированием по мочеиспускательному каналу катетером Фолея. В ряде случаев (выраженный цистит, ИВО, гипотония m. detrusor urinae и др.) выполняют эпицистостомию. В дальнейшем проводят операцию на кишечнике, объём которой зависит от особенностей обнаруженного заболевания, степени распространённости патологического процесса и состояния ЖКТ.
При множественных дивертикулилах, приводящих к деструктивным изменениям стенки сигмовидной кишки образованию долихосигмы или опухолевым поражениям органа необходимо удаление сигмовидной кишки в пределах здоровых тканей с наложением анастомоза "конец в конец" и двухрядного непрерывно узлового викрилового шва.
Брюшную полость дренируют силиконовыми трубками и послойно ушивают.
Выполнение многоэтапных операции рекомендуют при остром начале заболевания, воспалительном инфильтрате, крупных тазовых абсцессах, лучевых поражениях, интоксикации, а также тяжёлым онкологическим больным. На первом этапе необходимо выполнить колостомию и отвести мочу. После улучшения общего состояния больного (в среднем через 3-4 мес) может быть выполнена фистулопластика.
Оперативное лечение больных группы высокого риска состоит в полноценном дренировании мочевого пузыря с помощью катетера Фолея или эпицистостомы. Отведение кала осуществляют с помощью наложения колостомы.
Общее описание
Как лечат свищи
Небольшой мочепузырный свищ диаметром до 2-3 мм устраняют консервативными методами. Для заживления стенки пузыря применяются:
- антибиотики (Фосфомицин, Ампициллин, Эритромицин) – уничтожают болезнетворные бактерии, вследствие чего уменьшается воспаление в мочевом пузыре;
- уросептики (Фитолесан, Канефрон, Уролесан) – угнетают размножение патогенных микроорганизмов, стимулируют регенерацию слизистой;
- витаминно-минеральные комплексы (Пиковит, Витрум, Доппельгерц Актив) – стимулируют иммунитет, ускоряют клеточный метаболизм.
Чтобы улучшить заживление слизистой, в мочевик вводят постоянный катетер Фолея. Он служит для беспрерывного отведения мочи и инстилляций пузыря. С лечебной целью в него вводят растворные антисептики.
Рубцевание стенки пузыря наблюдается только в 2.5-3% случаев. Если за 2 месяца консервативного лечения не появились положительные результаты, прибегают к хирургическому вмешательству.
Перед операцией больные проходят курс лечения таблетками, который направлен на купирование гнойного воспаления в мочевых путях. После стихания симптоматики назначается фистулопластика. Она выполняется промежностным, надлобковым или трансвагинальным способом. Вне зависимости от типа хирургического доступа операция включает три этапа:
- иссечение краев свищевого хода;
- разделение тазовых органов;
- ушивание стенки мочевика, уретры, матки и т.д.
Заболеваемость (на 100 000 человек)
| Мужчины | Женщины | |||||||||||||
| Возраст, лет | 0-1 | 1-3 | 3-14 | 14-25 | 25-40 | 40-60 | 60 + | 0-1 | 1-3 | 3-14 | 14-25 | 25-40 | 40-60 | 60 + |
| Кол-во заболевших | 0 | 0 | 0.5 | 5 | 5 | 5 | 5 | 0 | 0 | 0.5 | 5 | 5 | 5 | 5 |
Причины
Врожденные фистулы образуются из-за полного или неполного незаращения урахуса (в норме он должен полностью зарастать). Этот процесс происходит на пятом месяце беременности, когда размер плода — 250 мм и масса — 0.340 кг. Перенесенные вирусные заболевания, употребление алкоголя, курение, тератогенные лекарства, профвредности могут изменять эмбриогенез.
Приобретенные – появляются чаще всего из-за травм во время гинекологических операций, отличающихся повышенной сложностью или ургентным состоянием пациентки. В родах – при оказании акушерских пособий, операций в экстремальных условиях: маточные кровотечения, острая гипоксия плода.
Наличие распадающихся или прорастающих злокачественных опухолей в мочевом пузыре или соседних органах, последствия лучевой терапии (нарушено питание тканей) – третья причина заболевания у женщин.
Использование влагалищных и шеечных колец при опущении матки и влагалища (в результате длительного ношения образуются пролежни, воспаления) – возможная причина заболевания.
Травмы во время проведения урологических операций. Прорастание опухоли простаты в стенку МП. Ранение мочевого пузыря. Повреждения прямой кишки во время удаления простаты, парапроктиты. Причинами могут быть туберкулез и актиномикоз органов малого таза. Воспаление предстательной железы.
Общими причинами и для мужчин, и для женщин являются заболевания кишечника: болезнь Крона, дивертикулит (воспаленный кишечник расплавляет стенку МП и соединяется с ним через фистулу).
Симптомы
| Вcтречаемость (насколько часто симптом проявляется при данном заболевании) | |
| Рези при мочеиспускании | 80% |
| Боль в нижних отделах живота при мочеиспускании | 60% |
| Боль, жжение, рези в мочеиспускательном канале при мочеиспускании | 60% |
| Изменение цвета мочи | 50% |
| Вздутие живота (метеоризм, пучение, тимпания, повышенное газообразование) | 30% |
| Частый жидкий стул (понос, диарея) | 30% |
Последствия свища мочевого пузыря
Важно помнить, что игнорирование заболеваний своего организма всегда приводит к тяжелым последствиям. Чем может закончиться игнорирование свища мочевого пузыря. Оно однозначно вызовет инфекционные воспаления или абсцессы:
- Появление цистита или кольпита.
- Воспаление почек.
- При застое мочи в каналах появится нагноение.
- Полное прекращение менструации у женщин.
Самолечение не приведет к полному излечению и может только навредить организму, что вызовет тяжелые последствия. Лучшим выходом будет обращение за помощью к специалисту.
Диагностические мероприятия и принципы лечения
Составляют в среднем 25-30% всех мочеполовых свищей. Они могут быть:
- мочеточниково-маточными, которые встречаются крайне редко;
- мочеточниково-вагинальными.
Как травматическое осложнение встречаются при проведении объемных оперативных вмешательств — преимущественно, по поводу злокачественного новообразования шейки матки. В соответствии с разными статистическими данными повреждение мочеточника при этих операциях встречается в 1-12% случаев. Эти осложнения обусловлены не столько погрешностями оперирующего хирурга, сколько изменениями анатомических взаимоотношений органов и тканей малого таза, возникающих при росте опухоли.
Наиболее опасными в этом плане являются опухоли, расположенные в широкой связке матки, которые растут из тела или придатков матки, поскольку анатомические изменения при них очень вариабельны, а расположение мочеточника во многом зависит от направления роста опухолей. Во время проведения операций в 80% повреждения мочеточника остаются незамеченными. Из-за этого после операции развиваются различные тяжелые осложнения — гнойный пиелонефрит, перитонит, развитие стриктуры (сужение) мочеточника.
При этом виде патологии больных беспокоит, в основном, подтекание мочи. В зависимости от начала появления этого симптома и от характера предшествовавших ему симптомов у врача имеется возможность сделать предварительный (до обследования) вывод о характере хирургического повреждения мочеточника — пристеночная рана, перевязка, прошивание. В первом случае, например, почти сразу происходит затек мочи в окружающие мягкие ткани и связанное с ним повышение температуры. Через 2-3 дня после этого возникает подтекание мочи.
При случайной перевязке мочеточника возникает нарушение оттока мочи, на фоне которого развивается омертвение (некроз) его стенки. Все это приводит к выраженным болям в поясничной области (в зоне проекции соответствующей почки) и последующему повышению температуры тела, в то время как подтекание мочи возникает лишь на 10 – 12-й день. Независимо от характера мочеточниково-влагалищного свища самопроизвольное мочеиспускание сохраняется наряду с подтеканием мочи.
Диагностика осуществляется на основании перечисленных симптомов, эхографического исследования почек, биохимических анализов крови, общих анализов мочи и анализов мочи по Нечипоренко, эндоскопического исследования с помощью мочеточникового эндоскопа. Принцип лечения состоит в хирургическом создании нового соединения мочеточника с мочевым пузырем или с кишечником.
От общего числа мочеполовых фистул составляют в среднем 12%. Они обычно формируются после таких гинекологических операций, как удаление кисты передней стенки влагалища или кисты гартнерова хода (продольный проток придатка яичника), передней кольпоррафии. Реже это отмечается в акушерской практике, например, после затяжных родов или операций, травмы уретры во время ушивания глубоких разрывов мягких тканей родовых путей.
Это состояние протекает относительно тяжело, поскольку патологический процесс затрагивает не только мочеиспускательный канал, но и весь сфинктерный аппарат мочевого пузыря, то есть сам сфинктер и его вспомогательные элементы в виде сосудистых образований и складок слизистой оболочки.
При формировании свища больная жалуется на выделение мочи из влагалища. Если он локализован в дистальном отделе мочеиспускательного канала, то у больной произвольное мочеиспускание может быть сохранено, но при этом имеется и выделение мочи через свищ. Если же он расположен в проксимальном или среднем отделах мочеиспускательного канала, то мочу невозможно удерживать ни в вертикальном положении, ни в горизонтальном.
Диагностика основана на жалобах пациентки, а также на визуальном выявлении и пальпаторном осмотре больших фистул. Наличие небольшого свищевого хода можно выявить путем введения в наружное отверстие уретры металлического зонда, конец которого выходит через фистулу, или введения в мочевой пузырь физиологического раствора, окрашенного метиленовым синим, который при этом вытекает через фистулу. Совсем небольшие дефекты (точечные), расположенные в рубце, особенно в проксимальной трети мочеиспускательного канала, диагностируются с помощью вагинографии или уретроцистоскопии.
Лечение заключается в хирургическом иссечении и ушивании дефекта уретры или в ее новом формировании.
Профилактика
Сложно предупредить возникновение мочеточниковых свищей, поскольку они производятся при оперативных вмешательствах. Пациент никак не может проконтролировать работу хирурга в момент проведения операции. В качестве профилактики рекомендуется тщательно следить за состоянием здоровья органов мочеполовой системы и почек. Важно не допустить их воспаления, которое может привести к операции. Женщинам рекомендуется дважды в год проходить осмотр у гинеколога. При первых признаках воспаления в половых органах следует обращаться к врачу. Если возникли заболевания матки, то необходимо срочно их лечить.
Диагностика
Диагностика мочевого свища начинается с осмотра и сбора анамнеза. Пузырно-влагалищная фистула обнаруживается при гинекологическом осмотре с помощью зеркал. При выделениях из влагалища производится их забор для определения характера подтекания (врач установит, является ли это мочой). Назначается общий анализ крови, мочи, биохимический анализ крови.
Для женщин проводится также цистоскопия. В процессе диагностики влагалищный ход закрывается тампоном, а специалист имеет возможность понять, где расположен свищ, определить его размеры, интенсивность воспаления.
Точные данные относительно локализации и размеров фистулы получают в ходе вагинографического обследования, цистографии, хромоцистоскопии.
Лечение свища мочевого резервуара бывает консервативным и оперативным. К первому методу прибегают, если размер свища менее 3 мм. Терапия подразумевает введение на 30 дней катетера Фолея в пузырь и промывание последнего. Затем назначаются антибактериальные и уросептические препараты.
Если спустя 2 месяца патологический ход не закрывается, а также при изначальном размере свища более 3 мм прибегают к фистулопластике. Она подразумевает иссечение пораженных тканей, отделение мочевого пузыря от пораженного соседнего органа, ушивание отверстия. При операции у женщины используется доступ над лобком, у мужчин – область промежности. После ушивания отверстия между мочевым резервуаром и влагалищем устанавливается эпицистома, а при ушивании кишечно-пузырного свища – колостома.
Операция всегда предваряется приемом антибиотиков и уросептических средств, задача которых – уменьшение воспаления. Использование народных методов допустимо лишь на этапе восстановления после проведенного лечения. В качестве единственного метода лечения свищей средства народной медицины выступать не могут.
Симптоматика и диагностика мочеполовых свищей у женщин
2. Лучевая терапия.
7. Врожденные свищи.
Основным симптомом заболевания является неконтролируемое выделение мочи – постоянное недержание ее, характер и особенности которого зависят от размера, формы и локализации свища. Недержание мочи отсутствует при пузырно-придаточных и пузырно-маточных свищах с локализацией в теле матки. При пузырно-маточных свищах с локализацией в области шейки матки женщины отмечают симптом постоянного недержания мочи, в области тела матки – циклическую меноурию или гематурию.
Количество выделяемой мочи зависит от размеров свища: при небольших дефектах мочеиспускания природным путем может быть частичное недержание, при больших – вся моча выделяется через влагалище (полное недержание). При локализации свища в области шейки мочевого пузыря они удерживают мочу только в горизонтальном положении. В последнем случае врач может считать данную патологию как стрессовое недержание мочи.
Читайте также:

