Рак пищевода сочетается со всеми перечисленными состояниями кроме
А) преходящее повышение трансаминаз
Б) головная боль
T036273] СОЧЕТАНИЕ ДИСФАГИИ, ДИПЛОПИИ, СУХОСТИ ВО РТУ ХАРАКТЕРНО ДЛЯ
В) клещевого энцефалита
T036289] ПРИ ВИРУСНОМ ГЕПАТИТЕ ОТРАЖЕНИЕМ ЦИТОЛИТИЧЕСКОГО СИНДРОМА В БИОХИМИЧЕСКОМ АНАЛИЗЕ КРОВИ ЯВЛЯЕТСЯ
А) активность аланинаминотрансферазы
Б) активность щелочной фосфатазы
В) активность гаммаглутамилтранспептидазы
Г) содержание билирубина
T036290] БИОХИМИЧЕСКИМ ПОКАЗАТЕЛЕМ РАННЕЙ СТАДИИ ОСТРОЙ ПЕЧЕНОЧНОЙ НЕДОСТАТОЧНОСТИ ЯВЛЯЕТСЯ
А) протромбиновый индекс
Б) активность АЛТ
В) уровень общего белка сыворотки крови
Г) уровень билирубина в крови
T036292] МАРКЕРОМ РЕПЛИКАЦИИ ВИРУСА ГЕПАТИТА В ЯВЛЯЕТСЯ
T036352] ОСНОВНЫЕ ПОБОЧНЫЕ РЕАКЦИИ ПРИ ЛЕЧЕНИИ БОЛЬНЫХ ТУБЕРКУЛЕЗОМ ОБУСЛОВЛЕНЫ
А) гепатотоксичностью противотуберкулезных препаратов
Б) кардиотоксичностью противотуберкулезных препаратов
В) влиянием на процессы возбуждения в ЦНС
Г) влиянием на процессы торможения в ЦНС
T036905] ПРИ ХРОНИЧЕСКОМ НЕОБСТРУКТИВНОМ БРОНХИТЕ
А) обструкция воздухоносных путей не выявляется ни клинически, ни при спирографии, как в период обострения, так и в период ремиссии заболевания
Б) обструкция воздухоносных путей может выявляться только в период обострения
В) обструкция воздухоносных путей постоянная
Г) обструкция выявляется вне связи с обострением
T036906] ПОД БРОНХИАЛЬНОЙ ОБСТРУКЦИЕЙ ПОНИМАЮТ
А) нарушение прохождения воздушного потока по мелким и средним бронхам
Б) нарушение проходимости дыхательных путей вследствие аспирации инородного тела
В) нарушение проходимости дыхательных путей вследствие отека голосовых связок
Г) нарушение проходимости главного бронха вследствие опухоли
T036938] ПРИ ВОЗНИКНОВЕНИИ ОСТРОГО ПРИСТУПА БОЛИ В ЭПИГАСТРАЛЬНОЙ ОБЛАСТИ И ЗА ГРУДИНОЙ У МУЖЧИН СРЕДНЕГО ВОЗРАСТА ОБСЛЕДОВАНИЕ СЛЕДУЕТ НАЧИНАТЬ С
Б) зондирования желудка
В) рентгеноскопии желудочно-кишечного тракта
T036962] СИНДРОМОМ, ОТЛИЧАЮЩИМ ЦИРРОЗ ПЕЧЕНИ ОТ ХРОНИЧЕСКОГО ГЕПАТИТА, ЯВЛЯЕТСЯ
А) портальная гипертензия
В) внепеченочные знаки
Г) цитолитический синдром
T036963] К ОСЛОЖНЕНИЯМ ЯЗВЕННОГО КОЛИТА МОЖНО ОТНЕСТИ ВСЕ, КРОМЕ
А) образования кишечных свищей
Б) острой токсической дилатации
В) кишечного кровотечения
Г) колоректального рака
T036964] ПОКАЗАНИЕМ К ЭКСТРЕННОМУ ХИРУРГИЧЕСКОМУ ВМЕШАТЕЛЬСТВУ ПРИ БОЛЕЗНИ КРОНА ЯВЛЯЕТСЯ
А) перфорация и/или кишечная обструкция
Б) неэффективность консервативной терапии
В) хроническая анемия средней степени тяжести
Г) наличие кишечных свищей
T036967] ЧТО ИЗ ПЕРЕЧИСЛЕННОГО НЕ СВИДЕТЕЛЬСТВУЕТ О ПЕНЕТРАЦИИ ЯЗВЫ?
Б) появление упорных болей
В) уменьшение ответной реакции на антациды
Г) изменение характерного ритма болей
T036968] ЦИТОЛИТИЧЕСКИЙ СИНДРОМ ПРИ ХРОНИЧЕСКИХ ГЕПАТИТАХ ЯВЛЯЕТСЯ ОСНОВНЫМ ПОКАЗАТЕЛЕМ
А) активности патологического процесса
Б) мезенхимального воспаления
В) печеночно-клеточной недостаточности
Г) портопеченочной недостаточности
T036969] ПРИЧИНОЙ ОБРАЗОВАНИЯ КАМНЕЙ В ЖЕЛЧНОМ ПУЗЫРЕ НЕ ЯВЛЯЕТСЯ
А) инфекция Helicobacter pylori
Б) сдавления и перегибы желчных протоков
Г) анатомические особенности строения желчного пузыря и протоков
T036974] РАК ПИЩЕВОДА СОЧЕТАЕТСЯ СО ВСЕМИ ПЕРЕЧИСЛЕННЫМИ СОСТОЯНИЯМИ, КРОМЕ
А) макроцитарной анемии
Б) частых аспирационных пневмоний
T036962] СИНДРОМОМ, ОТЛИЧАЮЩИМ ЦИРРОЗ ПЕЧЕНИ ОТ ХРОНИЧЕСКОГО ГЕПАТИТА, ЯВЛЯЕТСЯ
Рак пищевода встречается нечасто, ежегодно поражает чуть более 7,5 тысяч россиян или 8–9 человек из 100 тысяч населения, преимущественно пожилого возраста. Самые высокие показатели, двадцатикратно превышающие российские, отмечены в Китае, Корее, Японии, Монголии, Иране и Бразилии.
В структуре мужской онкологической заболеваемости рак пищевода взял 2, 5%, тогда как среди женских раков — только 0,5%. Это совсем не женское заболевание, мужчины болеют почти в четыре раза чаще и начинают болеть раньше. В мужской когорте средний возраст выявления онкологического поражения пищевода 64 года, то в женской — после 70 лет.
- Факторы риска
- Клиническая картина
- Диагностика
- Лечение рака пищевода
- Паллиативное лечение распространённого рака пищевода
Факторы риска
Есть ещё одна проблема — проблема личности. Для жителей Средней Азии, пьющих обжигающий чай, рак пищевода — традиционная болезнь. Злокачественная опухоль пищевода поражает пьющих крепкие алкогольные напитки, курящих, потребляющих некачественную пищу. Не минует рак пищевода и граждан с избыточным весом.
Второе заболевание, с довольно высокой частотой приводящее к развитию аденокарциномы пищевода — пищевод Барретта. При пищеводе Барретта нормальный природный плоский эпителий слизистой оболочки в месте перехода в желудок локально, буквально гнёздами, замещается нетрадиционным цилиндрическим эпителием, такое состояние частичной замены называется метаплазией. И то воздействие различных жизненных факторов, которое легко переносит плоский эпителий, совершенно не подходит цилиндрическому, он страдает и сбивается с курса, давая рост раковым клеткам. Все больные пищеводом Барретта должны наблюдаться и лечиться, во избежание развития рака.
Эти факторы риска развития рака пищевода устранимы. Но есть и неустранимый — ахалазия пищевода, двадцатикратно увеличивающая вероятность рака. Заболевание обусловлено ненормальным регулированием нервной системой сокращений пищевода при передвижении по нему пищи и правильного открытия сфинктера у входа в желудок. Пищевод сужается циркулярными рубцами, а над сужением возникает чрезмерное расширение. Особенность в том, что твёрдая пища проходит легко, а вот жидкая — плохо. При этом состоянии пища проходит очень плохо, подолгу застаиваясь в расширении и формируя хроническое воспаление слизистой оболочки. При воспалении начинается избыточное деление клеток эпителия слизистой, и сбой одной клетки с правильной программы может дать начало раку.
Клиническая картина
В пищеводе есть физиологические сужения, где преимущественно и начинается злокачественный рост. Сужения эти обусловлены прохождением вблизи других анатомических образований — аорты и развилки трахеи на бронхи, в местах перехода глотки в пищевод и пищевода в желудок тоже имеется небольшое сужение. Считается, что здесь слизистая более подвержена мелким травмам грубой пищей, значит, чаще возникает воспаление. Тем не менее, в шейном отдела частота рака составляет 10%, в нижней трети пищевода — 30%, а 60% раков образуется в среднем сегменте.
Злокачественные клетки не только растут в толщу органа, как бывает при большинстве раковых образований, они ещё и мигрируют по мелким лимфатическим сосудикам. Сосудики формируют внутри пищеводной стенки полноценную лимфатическую сеть, распространяя опухоль внутри, поэтому протяжённость опухоли может быть и 5, и 10, и 15 сантиметров.

В запущенной стадии локализация определяет симптоматику, а первыми признаками считается ощущение прилипания пищи к одному и тому же месту или царапание слизистой кусочком еды. По мере прогрессирования появляется затруднённое прохождение сначала твёрдых кусочков, потом каши, далее жидкости. Всё этот называется дисфагия. Сначала пациент запивает кусочки еды водой, проталкивая их, после это уже не помогает, нарушается питание, человек худеет. Соприкосновение опухоли с пищей приводит к воспалению, появляется неприятный гнилостный запах, при регулярной травме рыхлая слизистая опухоли начинает кровоточить, может развиться опасное для жизни кровотечение.
Присоединяются боли, поскольку пищевод сокращается перистальтическими волнами, боль имеет спастический характер. Прорастание опухоли через всю толщу пищеводной стенки делает боль постоянной, локализуется она между лопатками. Инфильтрация опухолью клетчатки средостения вовлекает в процесс возвратный нерв, отвечающий за движение голосовых связок, появляется осиплость и попёрхивание при питье. Нерв могут сдавить увеличенные метастазами лимфатические узлы и пропадёт звучность голоса.
Как и при ахалазии, над сужением пищевода опухолью образуется расширение, где копится еда. Ночной заброс скопившихся пищевых масс в дыхательное горло тоже может привести к пневмонии. А днём беспокоит сильная слабость, температура. Если в процесс вовлечены дыхательные пути, то может сформироваться соустье между пищеводом и трахеей или крупными бронхами — свищ, по которому крошки еды будут попадать в дыхательную трубку, вызывая кашель и пневмонию. Если такой свищ откроется из пищевода в клетчатку средостение, то её воспаление приведёт к смерти.
Диагностика
Современная диагностика, сделавшая с конца прошлого века рывок в развитии, активному выявлению опухоли пищевода помогает мало, только у 6,4% из всех заболевших опухоль находят до появления ярких клинических признаков. Как и в докомпьютерную медицинскую эру рак пищевода на I–II стадии выявляют только у 28,2%, на III стадии — у 36,4%, и треть попадает к доктору уже с отдалёнными метастазами. По причине запущенности 60% больных с момента выявления рака не проживут и года, а 5 лет проживают только 32,3%.
Статистические показатели у россиян хуже только при раке печени и поджелудочной железы, действительно высокозлокачественных опухолях с весьма высоким метастатическим потенциалом. По степени злокачественности рак пищевода отнюдь не под стать им, просто у 73% рак выявляется в распространённом варианте, когда возможности терапии ограничены сугубо паллиативной помощью.
Лечение рака пищевода
Главный и основной метод терапии — хирургия, но выявление опухоли в запущенном состоянии при невозможности замены всей пищеводной трубки аналогичной анатомической структурой — техническое ограничение хирургических возможностей, не всегда даёт желаемый результат. Поэтому к операции подключают лекарственную и лучевую терапии. Выбор ведущего метода лечения диктуется размерами и локализацией опухоли, состоянием больного и сопутствующими заболеваниями.

Паллиативное лечение распространённого рака пищевода
В этой ситуации на передний план выходит полная невозможность питания через практически закрытый опухолью пищевод. Часто прибегают к расширению — реканализации или установке специального стента в пищеводе. Стенты обязательны при соединении пищевода и трахеи или бронхов соустьем — опухолевым свищом, что предотвращает заброс пищи в дыхательное дерево и уберегает от пневмонии. В некоторых случаях во время эндоскопии опухоль частично разрушают лазером, используя фотодинамическую терапию. Вариантов лечения рака пищевода достаточно, надо вовремя и умело их использовать.
Классификации рака пищевода по клиническим признакам малочисленны. Из них следует отметить деление рака пищевода на три типа (А. В. Мельников).
Первый тип характеризуется доброкачественным, медленным течением, дисфагия наступает очень медленно. Второй тип отличается быстрым развитием всех симптомов, в том числе дисфагии, болей, и смерть больного наступает в течение 4 - 8 месяцев от начала заболевания. Третий тип является переходным между первыми двумя. Заболевание протекает циклически, дисфагия временами исчезает. Однако болезнь хотя и медленно, но постепенно прогрессирует.
Б. В. Петровский и В. И. Казанский разделяют рак пищевода на три группы. Первую составляют больные, которые страдали заболеваниями этого органа в виде рубцовых изменений после химического или термического ожога, эзофагитом, доброкачественной опухолью, дивертикулами и др. У этих больных появлению симптомов рака пищевода предшествует комплекс клинических проявлений первичного заболевания. Начало озлокачествления устанавливается по нарастанию симптомов, появлению новых признаков, ухудшению общего состояния.
Во вторую группу входят больные с общими симптомами, указывающими на начало тяжелого заболевания, локализация и сущность которого еще не ясны. Имеется в виду быстрая утомляемость, адинамия, медленная анемизация, понижение аппетита и др. Первыми симптомами рака пищевода у больных этой группы могут быть саливация, икота и только затем дисфагия.
Третью группу составляют больные со скрытым клиническим течением - так называемым немым раком пищевода. Диагноз в этом случае обычно ставится уже при наличии метастазов или поражения соседних органов.
А. И. Савицкий говорит о типичных и нетипичных формах рака пищевода, называя среди последних псевдоангинозную и гастритическую. Он же указывает, что Berard и Sargnon выделяют особую гортанную форму. А. И. Фельдман добавляет еще легочную форму. Однако перечисленные группировки не исчерпывают всех клинических форм рака пищевода.
Мы различаем следующие формы клинического проявления рака пищевода: пищеводную, ларинготрахеальную, сердечную, плевропульмональную, гастритическую, невралгическую и смешанную. В этой классификации пищеводная клиническая форма должна быть выделена как основная.
Частота различных клинических форм рака пищевода, по нашим наблюдениям, приведена ниже.
| Пищеводная | 49% |
| Ларинготрахеальная | 8% |
| Сердечная | 9% |
| Плевропульмональная | 5% |
| Гастритическая | 14% |
| Невралгическая | 10% |
| Смешенная | 5% |
Локализация на том или ином уровне пищевода, на той или иной его стенке, степень развития опухоли и характер ее распространения могут, несомненно, отражаться на клинике заболевания, однако закономерностью это считать нельзя.
По нашим данным, пищеводная форма рака, которую мы наблюдали в 49% случаев может проявляться дисфагией, болями и другими ощущениями при прохождении пищи. При этой форме рака патологический процесс может локализоваться на любом уровне, в любом сегменте пищевода.
У больного В., 54 лет, внезапно в пищеводе застрял кусочек булки, который после мучительных рвотных движений был исторгнут. После этого стали нарастать явления дисфагии и 5 месяцев больной питался только жидкой пищей. При рентгенологическом исследовании обнаружено, что в надгортанных углублениях и грушевидных синусах длительно остаются следы бариевой взвеси. На уровне 2 - 3 грудных позвонков бариевая взвесь длительно задерживается. Соответственно на этом уровне выявляется циркулярное сужение пищевода протяженностью около 4 - 5 см. Контур пищевода на этом участке неровный, диаметр просвета 0,1 - 0,3 см. Передняя стенка вышележащего отдела пищевода образует дивертякулообразное расширение (рис. 4).
При эзофагоскопии с биопсией обнаружен плоскоклеточный рак без ороговения.
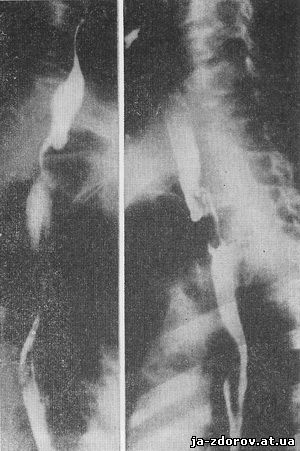
Рис. 4. Рентгенограммы пищевода при клинически пищеводной форме рака пищевода.
Ларинготрахеальная маска (8% наших больных) характеризуется наличием неприятных ощущений в глотке и трахее. Отмечаются поперхивание, кашель, охриплость голоса, афония и боли. При этой маске патологический процесс обычно локализуется в трахеальном сегменте пищевода.
Больная Р., 68 лет, ощущала боли в глотке в течение 3 месяцев.
При рентгенологическом исследовании бариевая взвесь асимметрично проходит по проксимальному отделу трахеального сегмента пищевода, преимущественно по правой стенке, как бы обтекая выдающееся в просвет пищевода массивное образование протяженностью около 5 см. На поверхности этого образования контрастная масса откладывается отдельными глыбками (рис. 5).
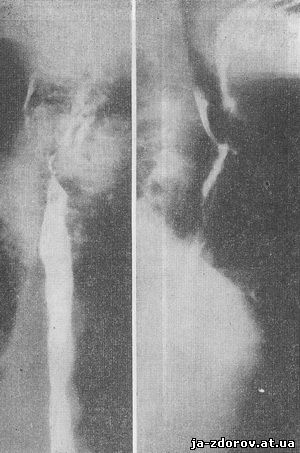
Рис. 5. Рентгенограммы пищевода при клинически ларинготрахеальной форме (маске) рака пищевода.
При боковом исследовании отчетливо видно утолщение мягких тканей, несколько отдавливающее заднюю стенку трахеи кпереди и суживающее ее диаметр.
При эзофагоскопии с биопсией обнаружен плоскоклеточный рак.
Кардиальная маска (9% наших больных) характеризуется комплексом сердечных жалоб. Объективные методы исследования, как правило, пе указывают на наличие органического или функционального страдания сердца. При этой маске раковый процесс обычно локализуется в сердечном или прилежащем к нему сегменте пищевода.
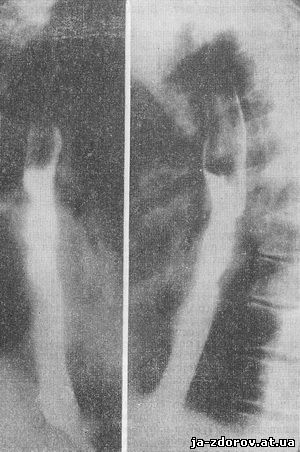
Рис. 6. Рентгенограммы пищевода при клинически кардиальной форме (маске) рака пищевода.
У больной К., 65 лет, появились боли сжимающего характера в области сердца, возникавшие при физическом напряжении, нервных расстройствах, иногда с иррадиацией в левую руку и левую половину шеи. Через 8 месяцев возникло затруднение при прохождении твердой пищи по пищеводу.
При объективном исследовании пульс 70 ударов в минуту, ритмичный, среднего наполнения. Кровяное давление 140/90 мм рт. ст. частота дыхания - 18 в минуту. Сердечный толчок в пятом межреберье не усилен. Сердце расширено влево на 1 см. При аускультации тоны глухие, шумов нет. В легких изменений не определяется.
На электрокардиограмме изменений не обнаружено. При рентгенологическом исследовании на уровне 6 - 7 грудных позвонков выявлено нарушение целости слизистой оболочки на протяжении 4 см. Заметной задержки густой контрастной массы не наблюдается (рис. 6). Параэзофагеально по окружности пораженного участка пищевода хорошо видна тень опухоли.
При эзофагоскопии с биопсией обнаружен плоскоклеточный рак.
Ведущие симптомы со стороны легких и плевры были отмечены нами у 5% больных.
При плевропульмональной маске раковый процесс обычно локализуется в бронхиальном или прилежащих к нему сегментах пищевода.
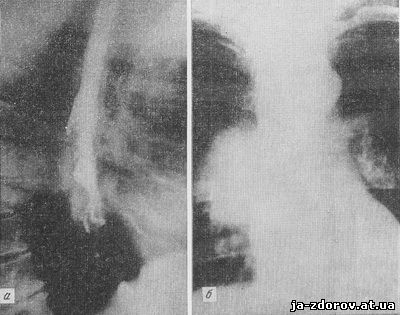
Рис. 7. Рентгенограммы пищевода (а) и грудной клетки (б) при клинически плевропульмональной форме (маске) рака пищевода.
У больного В., 47 лет, среди полного здоровья появились субфебрильная температура, достигавшая 38', и боли в правой половине грудной клетки. При аускультации и перкуссии изменений в органах грудной клетки не обнаружено. При рентгеноскопии изменений со стороны легких не выявлено, Примерно через неделю боли в груди исчезли, но температура оставалась субфебрильной.
Спустя месяц у больного появились периодические, во время еды, спазмы в пищеводе. При рентгенологическом исследовании выявлен блюдцеобразный дефект наполнения на уровне 6 - 10 грудных позвонков протяженностью около $4 см с разрушением инфильтративного вала. У дистального конца вала имеется шиповидный выступ длиной около 2 см (организующаяся перфорация). Нечетко видна тень опухоли, окружающая измененный участок пищевода (рис. 7, а).
При рентгенологическом исследовании грудной клетки обнаружено негомогенное затемнение, примыкающее к пораженному участку пищевода (рис. 7, б), и округлая тень увеличенного лимфатического узла в корне правого легкого: картина реактивного воспалительного процесса в нижней доле правого легкого и метастаза в лимфатический узел корня.
Вскоре у больного развился эзофагопульмональный свищ с образованием абсцесса правого легкого.
При гастритической маске (14% наших больных) больные предъявляют ряд желудочных жалоб и получают в связи с этим соответствующее лечение. Злокачественный процесс при этом обычно располагается в дистальных сегментах пищевода.
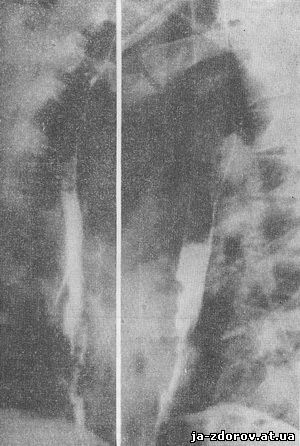
Рис. 8. Рентгенограммы пищевода при клинически гастрической форме (маске) рака пищевода.
Эзофагоскопия подтвердила наличие опухоли пищевода. Гистологическое исследование обнаружило плоскоклеточный рак с ороговением.
Для невралгической маски (10% наших больных) типичен ряд жалоб на различные болевые ощущения, иногда в отдаленных от пищевода органах и областях. Такие больные лечатся от невритов, невралгий и т. д.
При этой маске злокачественный процесс может локализоваться в любом сегменте пищевода.
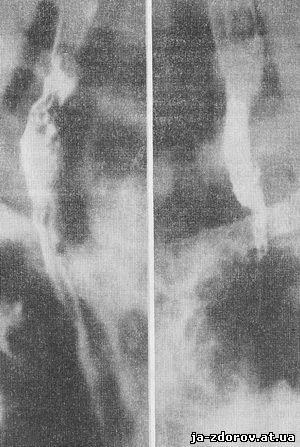
Рис. 9. Рентгенограммы пищевода при клинически невралгической форме (маске) рака пищевода.
Контрольная эзофагоскопия подтвердила наличие злокачественного новообразования. Гистологически обнаружен плоскоклеточный рак.
Нельзя согласиться с мнением, что атипическая (непищеводная) клиника рака пищевода всегда является признаком его осложнений. Анализируя течение заболевания и последовательность появления отдельных симптомов, нетрудно убедиться в реальном существовании различных клинических масок ракового поражения пищевода, а также в том, что признаки осложнения могут развиваться независимо от клинической формы течения болезни. Показателен в этом отношении следующий пример.
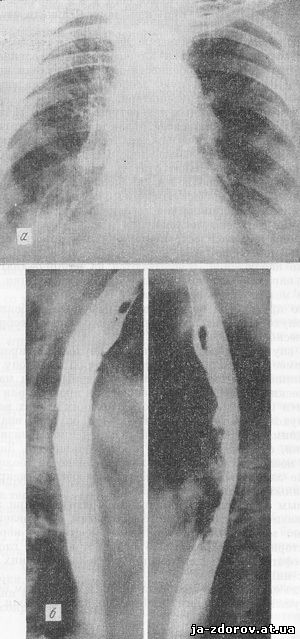
Рис. 10. Рентгенограммы грудной клетки (а) и пищевода (б) при смешанной форме рака пищевода.
При исследовании гортани обнаружена полная неподвижность левой голосовой связки, ограничение подвижности правой.
При эзофагоскопии на глубине 28 - 30 см от края зубов обнаружено кровоточащее изъязвление правой стенки пищевода. Заключение: злокачественная опухоль пищевода. Вторичные изменения в гортании. Биопсией установлен плоскоклеточный рак.
У этой больной развитие заболевания протекало по смешанному типу с преобладанием легочных и ларингеальных симптомов.
Смешанную форму мы наблюдали в 5% случаев. Злокачественная опухоль при ней может локализоваться в любом сегменте пищевода.
Наблюдение за различными формами и характером клинического течения рака пищевода, сопоставление их с морфологическими особенностями роста опухоли позволили подметить интересную зависимость, совпадающую с высказываниями Н. Крузенштерна.
Как известно из данных литературы, 90 - 98% злокачественных опухолей пищевода являются плоскоклеточным раком. Такая гистологическая характеристика повторилась и при анализе наших наблюдений. Преобладание плоскоклеточного рака позволяет считать микроструктуру опухоли пищевода однородной и в большинстве случаев не определяющей клиническую форму болезни. В то же время то или иное клиническое течение рака пищевода, его симптомы, различные осложнения и т. п. можно связать с особенностью распространения опухоли по отношению к стенке пищевода.
Такие наблюдения основываются на клинико-анатомических параллелях в начальных стадиях заболевания, когда еще можно установить вариант роста опухоли.
Ниже приводятся некоторые подмеченные особенности роста опухоли в пищеводе и связанное с этим своеобразие клинической симптоматологии.
При внутрипищеводном развитии опухоль в процессе роста имеет тенденцию к распространению в сторону просвета пищевода. Подслизистый и мышечные слои макроскопически или совсем не вовлекаются в процесс, или оказываются пораженными только на поздних этапах развития опухоли. Растущая таким образом опухоль вначале приподнимает покровные слои неизмененной слизистой оболочки, суживая тем самым просвет пищевода. Значительно позже, достигнув поверхности слизистой оболочки, раковые элементы обусловливают образование некротизированных участков - изъязвлений.
Первым и ведущим клиническим признаком при этом типе развития опухоли является дисфагия, обусловленная частично механическими факторами, частично - нервно-рефлекторными. Последним объясняется наличие глоточной дисфагии и при локализации опухоли в нижних сегментах пищевода.
В ряде случаев ведущим клиническим симптомом бывает нарушение саливации; иногда появляются боли при прохождении пищевого комка. Характерной особенностью болей является отчетливо устанавливаемая зависимость их от травматизации изъязвленного участка слизистой оболочки пищевода проходящей пищей. Вне приема пищи наблюдаются светлые, без болей, промежутки, особенно до присоединения вторичной инфекции и развития выраженного сопутствующего неспецифического воспалительного процесса.
Рентгенологически и эзофагоскопически при этом типе роста опухоли определяется выбухание в просвет пищевода неизмененной вначале, а затем изъязвленной слизистой оболочки. При быстром росте опухоли симптом боли может предшествовать симптому дисфагии, но и здесь остается верной отмеченная зависимость его появления от функции пищевода.
Наряду с болями может возникнуть комплекс различных реакций, обусловленных местными интероцептивными раздражениями, вызванными вовлечением в опухолевый и сопутствующий ему неспецифический воспалительный процесс различного рода тканей и органов. Таким механизмом объясняется генез легочных, сердечных, желудочных и других синдромов, а также ряд вегетативных дисфункций: нарушение теплорегуляции, дыхания и т. д.
При нередко стелющемся внутристеночном развитии опухолевые элементы растут главным образом в под-слизистом слое стенки пищевода; при этом неизмененная слизистая оболочка может смещаться в одну сторону, а мышечные слои - в другую. Весьма вероятно, что клеточная трансформация при этом варианте развития опухоли начинается из эпителиальных образований слизистых желез, располагающихся, как известно, в подслизистом слое стенки пищевода. Только на последующих этапах развития опухоли наблюдается прорастание слизистой оболочки и мышечных слоев.
Клиническая симптоматология при этом типе роста опухоли во многом зависит от степени вовлечения в процесс внутренних и наружных слоев стенки пищевода, от поражения интероцептивных образований, располагающихся в этих слоях.
Рентгенологическая и эзофагоскопическая картина во многом также определяется степенью распространения процесса на слизистую оболочку. Вместе с тем следует подчеркнуть, что рентгенолог иногда имеет возможность констатировать наряду с выпадением перистальтики и местное утолщение стенки пищевода. Заметим, что радиоизотопное исследование в подобных случаях обеспечивает наиболее достоверную информацию. Целесообразно применить и эзофагографию.
Смешанным ростом опухоли мы назвали ее развитие, отличающееся от описанных выше. Нередко и клинические симптомы в таком случае
составляют исключение из подмеченных клинико-морфологических зависимостей.
Не подлежит сомнению, что сейчас благодаря социальной направленности советской медицины и широкому проведению санитарно-просветительных мероприятий среди населения в поле зрения врачей многих специальностей попадают больные, страдающие раком пищевода в начальных фазах развития процесса.
Знание врачами типов роста опухоли в пищеводе, а также клинических форм и масок рака пищевода должно способствовать более раннему и уверенному выявлению этого заболевания.
Рак пищевода – это одна из наиболее частых локализаций этого злокачественного новообразования вообще. Как известно, среди раковых заболеваний первое место у мужчин занимает рак пищеварительного аппарата, а среди них по частоте на первом месте стоит рак желудка, на втором – рак пищевода. Заболевание встречается значительно чаще у мужчин, чем у женщин, примерно, в шесть раз. Болезнь развивается чаще в возрасте после 40 лет, но это правило имеет много исключений.
Причины развития
Рак пищевода начинается чаще на местах физиологических его сужений, что дает основание говорить о том, что раздражение пищевода горячей, грубой и плохо пережеванной пищей имеет определенное значение.
Алкоголизм и курение также предрасполагают к появлению рака пищевода. Помимо этих факторов развитию данного злокачественного новообразования могут дать толчок эзофагиты, дивертикулы, лейкоплакии, пищевод Барретта, термические и химические ожоги пищевода.
Симптомы рака пищевода
Основная жалоба больных раком пищевода это – затруднение при глотании (дисфагия), именно затруднение глотания пищи, а не боль при глотании. Этим в ранних стадиях болезни раковая дисфагия и отличается от других типов затруднения глотания.
Первые признаки рака пищевода обычно выражаются как будто с невинной остановки твердого куска пищи. Первый раз больной не придает этому явлению особенного значения, но оно обращает его внимание и начинает пугать его тогда, когда повторяется все чаще и чаще. В некоторых случаях больные точно указывают момент начала, по их мнению, болезни, совпадающего с приемом обильной, грубой или очень горячей пищи. Разумеется, заболевание началось значительно раньше и выявилось для больного только с того времени, как резкое функциональное расстройство присоединилось к органическому сужению пищевода опухолью.
С течением времени, иногда довольно медленно, затруднение глотания все же неизменно прогрессирует. Если больной несколько недель тому назад замечал остановку твердой, грубой пищи, или большого куска и старался с тех пор тщательнее прожевывать пищу и смачивать ее слюной, то теперь он замечает, что и хорошо измельченная пища, кусок мягкого мяса, картофеля, хорошо прожеванного хлеба останавливается в пищеводе или проходит с некоторым трудом.
По мере дальнейшего прогрессирования болезни твердая пища антиперистальтическими движениями пищевода выбрасывается обратно, и проходит только кашицеобразная или киселеобразная пища; наконец, глотание и этой пищи встречает затруднения и больной переходит к полужидкой или жидкой пище (молоко, простокваша, бульон). Больной находится теперь в последней стадии болезни, когда угрожает полная непроходимость пищевода и для жидкости, и возникает непосредственная опасность погибнуть от голода и жажды.
Прогрессивное затруднение прохождения пищи прерывается вдруг неожиданным улучшением, причем временно может проходить даже твердая пища. Это объясняется распадом опухоли, который восстанавливает временно закрытый просвет пищевода. С другой стороны, колебания в прохождении пищи могут находиться в зависимости также и от спастических явлений, присоединяющихся иногда к небольшому относительно раку пищевода и на время нарушающих процесс глотания.
К нарушению проходимости пищевода присоединяется второй симптом – боли при глотании пищи за грудиной в разных местах, в зависимости от локализации раковой опухоли. Иногда боли эти появляются и независимо от приема пищи, отдают в межлопаточное пространство, в шею и в верхние конечности, напоминая приступы грудной жабы; эти боли находятся в связи с вовлечением в процесс стволов или ветвей грудо — брюшного нерва . Во всяком случае, в неосложненных случаях рака пищевода боли обычно отходят на задний план, и больные жалуются не на них.
Параллельно с дисфагией замечается слюнотечение в результате пищеводно-слюнного рефлекса и значительное отделение слизи. Вместе с выбрасыванием пищи из пищевода, эта обильная саливация и слизеотделение симулируют иногда рвоту – это так называемая эзофагеальная рвота. Извергаемые массы представляют собой либо свежую, прожеванную пищу, смешанную со слюной и слизью, либо разложившуюся выше сужения пищевую массу, иногда с примесью гноя и крови от распадающейся раковой язвы. Из других жалоб больных отмечается жажда, характерная для последних стадий болезни, когда затруднено проглатывание и жидкостей, а также многодневные запоры, которые находят себе объяснение в количественно недостаточной и исключительно жидкой пище, употребляемой больным. Характерно то, что несмотря на длительное отсутствие стула, запоры эти мало беспокоят больных.
Общее состояние больных начинает ухудшаться обычно больше от голодания, по крайней мере исхудание и кахексия особенно резко развиваются с того момента, когда начинаются затруднения уже во введении и жидкой пищи. В таких случаях вес больного и общее его состояние быстро восстанавливаются, если после гастростомии удается доставить организму достаточно питательного материала. В соответствии с этим иногда при медленном течении рака пищевода, особенно при скиррозных формах его, когда сужение пищевода развивается сравнительно поздно, питание больного может долго оставаться относительно удовлетворительным. Это надо иметь в виду, тем более, что рак пищевода развивается нередко именно у хорошо упитанных лиц; следовательно и у таких упитанных людей затруднение глотания должно все же всегда вызывать подозрение на рак пищевода, несмотря на хороший общий вид больного.
Патологическая анатомия
Рак пищевода в большинстве случаев бывает первичным заболеванием и только очень редко он встречается, как метастаз рака другого органа. Чаще всего бывает переход рака на пищевод с соседнего органа, например, с кардиальной части желудка или с гортани на пищевод.
Гистологически при раке пищевода имеется плоскоэпителиальный рак-канкроид. Он начинается весьма скрытно маленькими островками разрастания раковой ткани величиной в несколько сантиметров, появляющихся нередко на местах физиологических сужений пищевода.
Чаще всего встречаются плотные формы ракового новообразования – скирры, реже мягкие, медуллярные, и еще реже папиллярные формы, типа аденокарциномы. По мере своего роста, новообразование охватывает циркулярно стенку пищевода и суживает просвет его. Одновременно, по мере распространения раковой инфильтрации вверх и вниз от места первоначального появления опухоли, стенка пищевода теряет свою эластичность и подвижность, и пищевод превращается в плотную трубку, не принимающую больше участия в акте глотания. Этот функциональный дефект, появляющийся в пищеводе даже тогда, когда просвет его еще проходим для пищевого комка, и объясняет, почему иногда имеются расхождения между субъективными жалобами на расстройство глотания и объективными данными бужирования, свидетельствующими о проходимости пищевода.
С дальнейшим ростом новообразование занимает почти весь просвет пищевода и делает его абсолютно непроходимым для плотной пищи; жидкости же могут еще просачиваться по извилистым дорожкам между бугристыми раковыми разращениями. Параллельно росту опухоли идет и процесс распада ее с образованием раковой язвы. Этим и объясняется временное улучшение проходимости пищевода, наблюдающееся иногда у таких больных.
Если дело идет об очень плотных скиррах, то развитие соединительной ткани может вести к своеобразному рубцеванию язвы и кажущемуся выздоровлению. Наоборот, медуллярные формы рака быстро растут не только в направлении просвета, но и в глубь мышечной стенки пищевода и имеют большую склонность прорастать в соседние органы: в трахею, в бронхи, в легкие, плевру, перикард и т. д. С дальнейшим ростом и распадом раковой опухоли получаются ложные ходы, ведущие в эти соседние органы, например в бронхи, и значительно осложняющие состояние больного. Если происходит прорастание рака в стенку крупного сосуда, аорты или ее ветви, то может произойти профузное и смертельное кровотечение.
Диагностика
Объективное исследование больного часто рано дает веские основания для подозрений на рак пищевода. В далеко зашедших случаях характерным является общий вид больного. Цвет лица этих больных землисто-серый, а не восковидно-желтый, как это бывает у других раковых больных, характерны резкое западение щек и подскуловой области, запавшие глаза; не менее типичен втянутый живот. Вместе с сухой, шелушащейся кожей, все это создает своеобразное впечатление, бросающееся в глаза уже при первой встрече с больным. Этот вид больного находится в зависимости не только от самой раковой интоксикации, но и от раннего голодания больного (может быть от недостатка витаминов пищи). Ощупывание шеи иногда открывает твердые лимфатические железы, чаще всего в области грудино-ключичного прикрепления грудино-ключично-сосцевидной мышцы, в основном слева. Опухоль самого пищевода пальпацией определить удается чрезвычайно редко.
Выслушиванием пищевода можно иногда уловить запаздывание второго шума при глотании жидкости или ряд поздних, так называемых резидуальных, шумов, зависящих от того, что скопившаяся выше сужения пища медленными судорожными сокращениями пищевода забрасывается в желудок; выслушивание имеет, однако, только ограниченное значение.
Наиболее ценные результаты для распознавания раковой опухоли пищевода дает рентгеновское исследование, являющееся необходимым во всех случаях, подозрительных на рак пищевода. Посредством исследования с назначением бариевой или какой-нибудь иной контрастной пищи, лучше всего в виде киселя или жидкой каши, удается легко установить локализацию сужения пищевода. Контрастная масса, свободно проходящая через пищевод выше сужения, дает тень соответственно расширению пищевода выше препятствия. В местах, где новообразование проникает в просвет пищевода, получается дефект наполнения, а так как опухоль имеет неровную вследствие бородавчатости различной величины и изъязвления поверхность, то края тени контрастной массы на месте сужения представляются изъеденными, с многочисленными дефектами наполнения различной конфигурации. Контрастная масса проникает в суженный просвет пищевода между буграми опухоли, оставляя тень в виде узкой извилистой ленты, и таким образом удается нередко установить не только локализацию, но и протяжение суженного участка пищевода.
Однако, в начальных стадиях болезни тень, получаемая на экране, не дает такой типичной, не оставляющей сомнений картины, ее края могут быть и гладкими вследствие спастических явлений, сопровождающих небольшое раковое разращение. Нередко приходится видеть в самых начальных периодах болезни тени просвета пищевода с совершенно гладкими контурами в области сужения, которые не оставляют как будто никаких сомнений в кардиоспазме. Между тем повторное исследование через 5-6 недель открывает уже незначительно изъеденные края тени, весьма подозрительные для рака. Поэтому в каждом сомнительном случае безусловно необходимо производить повторное и систематическое просвечивание, а еще лучше снимки пищевода.
Таким образом распознавание рака пищевода не всегда легко и при рентгеноскопии, почему в сомнительных случаях, особенно в ранних, когда картина контрастной тени еще недостаточно типична, приходится прибегать к эзофагоскопии. Но в ранних стадиях болезни и эндоскопия может дать отрицательный или неясный результат, когда дело идет только об инфильтрирующем стенку пищевода процессе; в этом периоде подозрительны: неподвижность стенки пищевода, дыхательная и пульсаторная, ощущение плотности при проведении тубуса и участки напряженной, гладкой, желтовато-белого цвета слизистой оболочки. Позднее, смотря по наличию тех или иных анатомических изменений, эзофагоскопия дает уже различные картины: канкрозную инфильтрацию, раковую язву, наличие характерной опухоли, выдающейся в просвете пищевода или кольцевидного сужения. Если не всегда легко отличить язвенные процессы ракового происхождения от других язв пищевода, то все же эндоскопическое исследование, дающее кроме того возможность получить материал для макроскопического изучения подозрительных на новообразование участков пищевода, как правило, решает окончательно вопрос о природе его заболевания.
Диагноз рака пищевода в далеко зашедшем случае не представляет затруднений. В нерезко выраженных случаях, когда дело идет о дисфагии и появляются подозрения на рак пищевода, надо думать прежде всего об аневризме аорты. При этом следует иметь в виду, что даже сравнительно большие мешотчатые расширения аорты могут протекать без видимых физических симптомов и только рентгеновское исследование дает разрешение спорного вопроса. То же относится к новообразованиям средостения: саркомам, лимфогранулематозу, лейкемическим опухолям и т. п.
Нередко рак пищевода в начальных стадиях его принимается за нервный спазм пищевода. Это одна из самых частых врачебных ошибок в этой области. Поэтому нужно помнить, что ни сравнительно молодой возраст больного, ни достаточная упитанность и хорошее общее состояние его не исключают возможности развития данного злокачественного новообразования.
Очень небольшие по размеру новообразования, особенно в области кардии, дают резкие спастические явления, но иногда перемежающиеся и скоропроходящие, что и делает распознавание их нелегким. Повторное рентгеновское исследование и эзофагоскопия обычно разрешают тогда сомнения врача.
Лечение рака пищевода
Опухоль и близлежащие лимфатические узлы удаляют хирургическим путем, если это представляется возможным. В противном случае, с целью уменьшения опухоли проводится химиотерапия. Она также может назначается послеоперационно (для уничтожения оставшихся раковых клеток) или быть основным методом лечения.
Из паллиативных операций в случаях сильного сужения пищевода и опасности наступления голодной смерти вследствие сильного закрытия просвета его новообразованием производится гастростомия с искусственным питанием больного.
Шансы на успех при лечении рака пищевода значительно повышаются при раннем его диагностировании.
Прогноз
Рак пищевода либо ведет непосредственно к смерти в результате тяжелейшей кахексии от голодания, либо больной погибает от одного из осложнений. Сюда относится профузное кровотечение вследствие прорастания рака в незатромбированный большой кровеносный сосуд, например, грудную часть аорты, подключичную артерию, или крупные кровеносные сосуды самого пищевода. Значительно чаще больные погибают вследствие прорастания новообразования в дыхательные органы. Сначала имеется обычно в результате реактивного воспалительного процесса сращение пищевода с трахеей или бронхом, а затем вследствие распада новообразования получается ложный ход в бронх или в ту или иную долю легкого или в плевру. Клинически эти процессы вызывают приступы жестокого судорожного кашля, наступающего при приеме пищи или питья. Рентгеноскопически легко видеть, как контрастная масса проникает через фистулезный ход в полость бронха. Больные чаще всего погибают при явлениях гангрены легкого. Возможны также случаи перфорации рака в средостение, сердечную сорочку и даже в сердечную мышцу.
Читайте также:

