Рак от пластической хирургии
Силиконовые имплантанты, которые применяют в пластической хирургии для увеличения груди повышают риск развития рака лимфатической системы, ее редкой формы — анапластической крупноклеточной лимфомы (АККЛ).
Специалисты считают, что появление опухолевого процесса напрямую связано с капсульной контрактурой — частым осложнением аугментационной маммопластики.
Печень, легкие, лимфатические узлы, кожа — самые типичные органы и ткани первичной локализации крупноклеточной лимфомы (см. лимфомы: симптомы, лечение).
Но когда ученые изучили данные женщин, подвергавшихся протезированию молочных желез силиконовыми протезами и у которых диагностировалась АККЛ, (исследование 71 пациентки) выяснилось, что во всех случаях опухоль локализовалась нетипично, а именно вокруг имплантата.
То есть опухоль появилась в рубцовой ткани, которая формируется вокруг имплантата, и лимфома поразила часть молочной железы. Такая опухоль развивалась в среднем через 10 лет после пластической операции и в 90% случаев этот тип рака обнаруживался у женщин с имплантатами с текстурированной поверхностью.

Столь неутешительные выводы смягчаются двумя моментами:
- Выживаемость пациенток с анапластической крупноклеточной лимфомой довольно высокая, часто достаточно удалить сам имплантант и близлежащие ткани и наступало излечение, в некоторых случаях возникала необходимость в лучевой и химиотерапии
- Потенциальный риск развития АККЛ не высок, это менее 6 случаев на 3 миллиона пластических операций на груди с использованием имплантатов.
Однако остается не известным, будут ли в дальнейшем у этих женщин рецидивы заболевания или нет. Поэтому группа ученых, проводивших это исследование, настаивает на предупреждении своих пациенток пластическими хирургами перед проведением потенциально опасных для здоровья операций, грозящих онкологическими осложнениями в будущем (см. также признаки рака груди).
Еще одно исследование канадских ученых установило, что у женщин с грудными имплантатами увеличивается риск смерти от рака молочных желез, в сравнении с женщинами, не подвергавшимся этой операции.
Это в первую очередь обусловлено трудностями в своевременной диагностики рака груди на ранних стадиях, поскольку протезы создают тени на маммографии и часть молочных желез срывается от просмотра. Более того, ученые установили, что силиконовые имплантаты отрицательно влияют на выживаемость после установки диагноза и лечения (см. анализы на онкологию).
До этого исследования, основные анализы влияния пластических операций по увеличению груди на развитие онкологии производились в США, Канаде, Европе после 1993 года. Эти многочисленные наблюдательные исследования обнаружили, что у женщин с грудными имплантатами на 26% увеличивается риск запоздалого установления диагноза рака молочной железы, что снижает эффективность лечения рака молочных желез и на 38% у них увеличивается риск смерти от рака.
Дата публикации 20.10.2014г.
Подготовила: Селезнева Валентина Анатольевна


Наш эксперт – пластический хирург, хирург-онколог, действительный член многих европейских врачебных сообществ и RUSSCO (Российского общества клинической онкологии) Михаил Овчинников.
Рак молочной железы – самая частая злокачественная опухоль у женщин. Несмотря на то, что хирургам-онкологам иногда удаётся проводить органосохраняющие операции, многим пациенткам приходится жертвовать грудью, чтобы сохранить жизнь. К счастью, удалённую молочную железу (или обе) можно восстановить.
Не прощайтесь с женственностью!
Пережить мастэктомию (удаление молочной железы) трудно в любом возрасте. Но для молодых женщин такая потеря особенно тяжела. Конечно, есть протезы, удобное бельё и даже купальники, ношение которых делает дефект незаметным для окружающих. Тем не менее многие женщины всё же обращаются к пластическим хирургам, потому что иначе не чувствуют свою полноценность.

Реконструкция груди улучшает психоэмоциональное состояние, самооценку, физическую активность, а также семейную и, разумеется, сексуальную жизнь женщины. Так, в 2008 году во Франции было проведено исследование, которое показало, что 64% семей распадается после того, как жене в связи с раком удалили грудь. Но при выполнении реконструкции этот же показатель составлял всего 13%.
Когда уже можно
О реконструкции груди многие женщины (особенно молодые) задумываются ещё до её удаления или сразу же после. Но на вопрос, когда можно провести восстановление, нельзя ответить однозначно. Многое зависит от стадии заболевания и типа опухоли, с которыми связан риск развития рецидива, а также от того, проводилась ли пациентке лучевая и/или химиотерапия или это только предстоит. Поэтому с этим вопросом нужно обращаться только к лечащему врачу. Нельзя приступать к пластике, пока послеоперационное лечение не будет выполнено в полном объёме.
Кроме того, есть и противопоказания как абсолютные, которые делают такую операцию невозможной в принципе, так и относительные (в этом случае вмешательство придётся отложить до лучших времён). Среди абсолютных противопоказаний:
- поздняя стадия или местно распространённый рак молочной железы (от IIIb стадии), а также сочетанный рак;
- тяжёлые сопутствующие патологии (в том числе сахарный диабет, плохая свёртываемость крови, нарушения функций эндокринной системы);
- возникший рецидив заболевания.

Относительными противопоказаниями являются:
- неблагоприятный молекулярный тип РМЖ (это условное противопоказание, оно говорит лишь о повышенном риске развития рецидива);
- инфекционные заболевания и любые болезни в стадии обострения;
- заболевания молочных желёз (в том числе мастопатия);
- хронические гнойные процессы;
- несовершеннолетний возраст;
- беременность;
- выраженная лучевая реакция кожи после радиотерапии.
Кому довериться
Клиник пластической хирургии сегодня море. Но пациентки, перенёсшие мастэктомию, – это особая категория. И им точно не стоит делать себе новую грудь в обычной клинике. Пластическая онкохирургия – достаточно трудоёмкая область, а главная её сложность состоит в том, чтобы определить, какова вероятность благоприятного исхода лечения рака. От этого зависит решение, стоит или нет проводить реконструкцию.
Поэтому восстановлением молочной железы должен заниматься реконструктивный хирург-онколог с опытом именно в онкомаммологии. Либо до операции обязательно должен иметь место очный консилиум двух специалистов (пластического хирурга и онколога).

Как это делается
Второй этап ‒ замена экспандера силиконовым имплантом (выбранного объёма и формы). На этом этапе может производиться и коррекция другой (здоровой) груди для достижения максимальной симметрии. Её можно увеличить имплантом, подтянуть или уменьшить.
Третий этап ‒ это восстановление соска, которое позднее можно дополнить татуажем, имитирующим внешний вид ареолы, и липофиллингом – для выравнивания неровностей груди, особенно в подмышечной зоне, где удалялись лимфоузлы.
Есть ещё и масса альтернативных методик – например, реконструкция собственными тканями пациентки со спины, живота, ягодиц. Такие лоскуты могут применяться в сочетании с имплантами. Если лоскут берётся с живота, то одновременно выполняется и абдоминопластика, и пациентка приобретает не только красивую грудь, но и более стройную талию. Но лоскутные операции технически более сложные.
Это неопасно
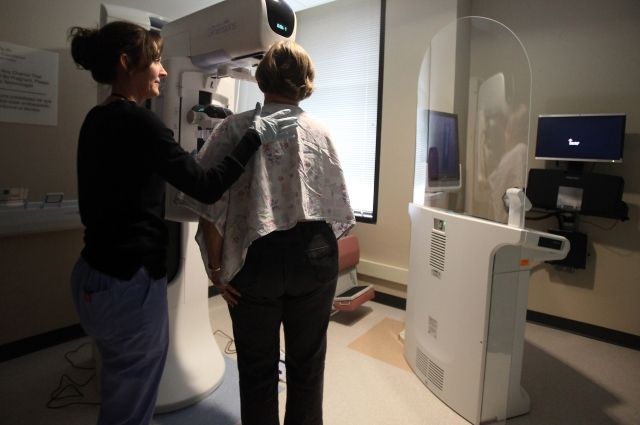
Многие женщины опасаются, что реконструкция груди в будущем может затруднить проведение обследований. Но для этой цели ни лоскут собственных тканей, ни имплант не мешают, тем более что для контроля заболевания чаще используется не маммография, а КТ или МРТ. Но с одним условием: все исследования должны проводиться квалифицированными специалистами в профильном онкологическом учреждении, лучше их делать в одном и том же месте и у одного специалиста, чтобы была возможность сравнить картину в динамике. Также важно соблюдать необходимую периодичность исследований (через полгода, год, два, три и далее).
Цена вопроса
Провести реконструкцию груди можно за счёт средств фонда ОМС. Правда, в последние несколько лет ОМС практически полностью прекратила оплачивать такие операции. Сегодня их всё же делают в некоторых онкологических клиниках, но всего по 1‒2 в месяц, так как их проведение невыгодно как для больницы, так и для ОМС. Кроме того, у такой реконструкции слишком много минусов. Из-за соображений экономии используются импланты и экспандеры только самых дешёвых производителей и часто только одного размера. Поэтому пациенткам, заинтересованным в хорошем эстетическом результате, нередко приходится вчёрную проплачивать реконструктивные операции в госучреждениях.
Сегодня можно реконструировать грудь и по ВМП (высокотехнологичная медицинская помощь) в крупных онкологических центрах. Материалы в этом случае используются более современные и качественные, но пациенткам не всегда легко добиться получения квоты на такое лечение. Иногда этот путь может занять месяцы. К тому же в больницах, принимающих пациентов по квотам, также существует очерёдность.
Наконец, можно сделать реконструкцию груди за свой счёт. Такая операция может стоить от 70 тысяч рублей за, например, отсроченную установку экспандера с одной стороны, до 500‒700 тысяч рублей за сложные комбинированные операции с применением биолоскутов, собственных тканей со сшиванием сосудов под микроскопом, а также коррекцией здоровой груди.
- Recent Entries
- Archive
- Friends
- Profile
- Memories
Пластика после рака груди. Надо ли решиться на операцию?


Девушке в молодости удалили опухоль из груди.
Может ли пластическая операция вернуть онкологию?
Елена Плотникова — Сергей Михайлович, если девушка собирается делать пластику груди, ей нужно провериться перед этим у маммолога?
Сергей Портной: — Любой девушке до 30 лет нужно раз в год обязательно побывать на консультации у маммолога. Если она не была ни разу, то перед операцией нужно сделать УЗИ молочных желёз и показаться маммологу. А вот уже после 45 лет женщина должна с большей внимательностью относиться к себе: уже не просто идти на консультацию, а делать маммографию.
При ежегодном выполнении маммографии выявляется большинство опухолей до того момента, когда они начинают прощупываться. К сожалению, существует так называемый интервальный рак — быстрорастущая опухоль, разрастающаяся буквально за год.
Особый риск у женщин после 45 лет. В России наблюдается постоянный рост заболеваемости раком молочной железы примерно на 2% в год, преимущественно за счёт старших возрастных групп.
— А хирургическое вмешательство при опухоли всегда необходимо?
— Да. Лучше всего оперироваться. В случае же, когда невозможна операция, проводят лучевую терапию в сочетании с лекарствами. Можно вылечить, но более надёжный эффект от операции.
Кстати, уже сейчас в России можно сделать пластику груди сразу после того, как вырезали опухоль. За одну операцию. Эту технологию разработал пластический хирург, ведущий научный сотрудник кафедры пластической хирургии РНИМУ им. Пирогова Сергей Блохин. Правда, бывают случаи, когда и пластика не нужна. Мы поговорили с хирургом о том, когда и кому лучше грудь всё-таки сделать.
— Сергей Николаевич, всегда ли после рака молочной железы стоит делать пластику? Ведь опухоль могут вырезать так, что своя форма сохранится.
— Существует несколько видов оперативных вмешательств при раке молочной железы.
Первый. Лампэктомия — когда удаляется только опухоль с окружающей тканью. В данном случае деформации молочной железы нет, так как удаляется небольшая часть ткани.
Второй. Радикальная резекция молочной железы — хирургическое вмешательство, при котором задача хирурга — удалить квадрант с опухолью и подмышечными лимфоузлами. При таких операциях могут возникнуть деформации груди, которые хорошо поддаются коррекции.
Третий. Радикальная мастэктомия — операция, при которой удаляются вся кожа и ткань молочной железы. В этих случаях по желанию женщины может быть выполнена реконструктивная пластическая операция, как первичная (одномоментно удаляют и сразу восстанавливают грудь), так и отсроченная — через какое-то время после мастэктомии.

— А если у девушки не было рака молочной железы, но она хочет сделать грудь. Какие противопоказания к этому могут быть?
— Имплантаты устанавливаются таким образом, что ткань молочной железы не травмируется, поэтому опасности для здоровья женщины нет. В операции мы можем отказать в двух случаях — при наличии медицинских противопоказаний, а также при отсутствии прямых показаний для оперативного вмешательства, когда вероятность получить нежелательный результат превышает риски самой операции.
Противопоказания к пластике груди:
- Серьёзные хронические заболевания сердечно-сосудистой системы.
- Воспалительные заболевания в активной форме.
- Онкологические заболевания (рак или предрак).
- Выраженное снижение иммунитета.
- Нарушение свёртываемости крови.
- Сахарный диабет.
- Беременность и лактация.
- Менее 6 месяцев после окончания кормления грудью.
— Многие хотят иметь красивую грудь, но боятся делать пластику из-за того, что в груди будет посторонний предмет. При качественной пластике он будет чувствоваться?
— Пальпация импланта через молочную железу зависит только от количества ткани над имплантом, если тканей в области операции недостаточно, то имплант может прощупываться и контурировать, в обратном случае грудь по ощущениям будет максимально естественной.
— Клиник сегодня невероятное количество. Как выбрать ту, где сделают красивую грудь без печальных последствий для здоровья?
— Оперирует не клиника, а конкретный хирург. Просчитать результат операции с 100%-ной точностью невозможно, так как хирургия — это не наука, а искусство. Выбирайте не клинику, а хирурга, который в совершенстве владеет техникой выполнения операции, только в этом случае можно не беспокоиться.
— А нужно ли как-то готовиться специально к пластике груди? Может быть, нужна специальная диета, чтобы поступили нужные витамины, или нельзя заниматься активным спортом.
— Нет, специальной подготовки к пластической операции нет. Операция плановая: пациенты сдают стандартные анализы и проходят обследования определённых специалистов. Самое главное — подготовиться к операции морально и настроиться на отличный результат. Подробнее
Почему косметологи перестраховываются
Эти вопросы демонстрируют огромную нишу потребностей онкопациента, относящуюся к качеству жизни, ведь благодаря развитию медицинских технологий все больше людей после лечения могут не просто доживать, а полноценно жить.
Однако в своем большинстве косметологи не спешат разрешать процедуры ранее, чем через несколько лет после лечения.
Причин этому несколько:
- недостаток качественных исследований безопасности и эффективности подобных процедур у перенесших лечение,
- недостаток общих знаний по данной проблеме (который, впрочем, активно устраняется благодаря тому, что на специализированных конгрессах специалисты-онкологи, хирурги и косметологи междисциплинарно обсуждают свой опыт).
Качество жизни
Из-за успехов в выявлении и лечении около 70 % больных раком живут более пяти лет после постановки диагноза (в США), в России подобная статистика в целом несколько хуже, но варьирует в зависимости от диагноза. При своевременной диагностике и лечении рака груди, например, выживаемость составляет 80–90 %.
Исследования (Carver, Ganz, Gotay) показывают, что беспокойство о внешнем виде вызывает серьезную озабоченность у выживших после рака, влияющих на их качество жизни в физической, эмоциональной, социальной и сексуальной сферах.
Люди, победившие рак, считают финансовые проблемы и проблемы внешнего вида – главными.
Спрос на процедуры по омоложению лица, требующие применения инъекций, постепенно увеличивается благодаря безопасным и эффективным результатам. Из них ботулотоксины и филлеры на основе гиалуроновой кислоты чаще всего используются либо отдельно, либо в комбинации. Причем спрос на такие процедуры высок как в группах, получавших до лечения подобные процедуры, так и среди тех, кто такие процедуры не делал (Carruthers 2003).
В научных публикациях говорится, что омоложение лица приводит к значительному повышению самооценки и компонентов качества жизни у здоровых и условно здоровых пациентов. Кроме того, омоложение лица может способствовать улучшению физического здоровья, настроения, быта, общей удовлетворенности жизнью, внешним видом, самосознанием, восприятием собственного интеллекта, веса, привлекательности, чувства преуспевания, внешней самооценки, социальной самооценки и самооценки, связанной с производительностью (Dayan, Arkins).
Исследования
Это первое исследование безопасности и эффективности омоложения лица с помощью низкомолекулярной гиалуроновой кислоты с лидокаином и abobotulinumtoxin A у пациентов после химиотерапии 10 .
Безопасность и эффективность такого омоложения оценивали у девяти пациентов после химиотерапии. Эффективность измерялась в начале исследования, а также на 2-й и 8-й неделях с использованием оценки степени выраженности морщин. Безопасность и переносимость обоих продуктов проверяли на протяжении всего исследования путем мониторинга возникновения нежелательных явлений.
Пациенты получали среднее количество 2,4 мл гиалуроновой кислоты в носогубные складки и 57,8 единиц токсина А в область глабеллы на начальном этапе. Кроме того, на 2-й неделе для четырех пациентов вводили дополнительно среднее количество l,0 мл низкомолекулярной гиалуроновой кислоты с лидокаином.
Оценка серьезности морщин в среднем по исходному уровню составила 2,22, что указывало на умеренную степень тяжести. На 2-й и 8-й неделях наблюдались значительные улучшения по сравнению с исходным уровнем (р = 0,004). В целом гель на основе низкомолекулярной гиалуроновой кислоты с лидокаином хорошо переносился. Синяки, покраснение, отек, боль, зуд или другие нежелательные явления локализовались и разрешались в течение 1–2 дней.
Оба продукта хорошо переносились у пациентов после химиотерапии без значительных побочных эффектов. Отмечалось клинически и статистически значимое улучшение тяжести морщин на 2-й неделе после инъекций по сравнению с исходным уровнем. Это улучшение сохранялось у всех пациентов на 8-й неделе.
Цель исследования Dayan SH – установить, какие инъекции ботулотоксина типа А (BoNTА) для лечения лицевых морщин были связаны с качеством жизни (QOL) и самооценкой.
Сто участников получили лечение токсином или плацебо-солевым раствором в этом двойном слепом рандомизированном плацебо-контролируемом исследовании.
Статистически значимые улучшения (p 5) в местах хирургического вмешательства или лучевой терапии или в обоих случаях. Ботулотоксин (20–100 единиц) вводили в область очага боли (кожи или мышцы или в обе).
Пять из семи пациентов наблюдались через год (1,5–5 лет) с повторным лечением.
Все семь пациентов сообщили о значительном улучшении качества жизни и уменьшении признаков боли. Они описали свой ответ по шкале глобальной оценки пациентов как удовлетворительный (два пациента) или очень удовлетворительный (пять пациентов).
Шесть из семи пациентов отметили облегчение боли, связанное со значительным улучшением качества жизни. У одного пациента развилась слабость мышц челюсти после двусторонней инъекции, которая не наблюдалась во время второй инъекции (уменьшенная доза). Эффективность лечения сохранялась при повторных инъекциях при длительном наблюдении (пять пациентов).
Местное лечение ботулотоксином типа А может значительно уменьшить боль и улучшить качество жизни у больных раком, страдающих от боли в местах вмешательств, и хорошо переносится такими больными.
Международная команда ученых сделала удивительное открытие в лечении рака 13 .
В ходе своего исследования ученые из Норвегии, Японии, Германии и США изучали роль нервной системы при раке. Они обнаружили, что блуждающий нерв связан с ростом опухолей желудка, так как он высвобождает необходимые для них нейротрансмиттеры. Чтобы остановить рост рака желудка, команда протестировала несколько методов, направленных на прерывание нервных сигналов от блуждающего нерва к опухоли. Наиболее выраженными были эффекты локальной ваготомии и инъекций ботулотоксина. Исследователи считают, что это хороший метод лечения, поскольку он применяется локально и нацелен на раковые стволовые клетки. Еще одним плюсом инъекций ботулотоксина является безопасность.
В ходе эксперимента ученые обнаружили, что нейротрансмиттер ацетилхолин был основным медиатором роста опухолей, а ботулотоксин эффективно блокировал высвобождение ацетилхолина из нервных окончаний.
Ботулотоксин может рассматриваться как альтернативное лечение для пациентов, которые больше не отвечают на химиотерапию или не желают ее проходить.
Существует мало данных о распространенности использования пищевых добавок при раке, особенно в свете растущих доказательств того, что некоторые пищевые добавки могут иметь неблагоприятные взаимодействия с обычным лечением рака. Целью исследования Gupta D. явилось изучение применения БАД у больных раком взрослых. Его команда обследовала 227 взрослых онкологических больных, впервые поступивших на лечение в онкологические центры Америки в региональном медицинском центре среднего Запада в период с ноября 2001 по октябрь 2003 года. Пациенты заполнили опросник McCune, проверенный инструмент, который собирает информацию об использовании 56 пищевых добавок при раке, при поступлении в больницу.
Из 227 пациентов 73 % использовали ту или иную форму БАД в течение 30-дневного периода до проведения исследования. Применение БАД было достоверно выше (р = 0,04) у больных колоректальным (80 %) и раком молочной железы (75 %) по сравнению с больными раком легких (53 %). Пациенты со II (86 %) и III (76 %) стадиями заболевания на момент постановки диагноза чаще (р = 0,02) использовали пищевые добавки по сравнению с больными на I стадии (71 %) заболевания на момент постановки диагноза, а больные на IV стадии (61 %) на момент постановки диагноза были менее склонны использовать БАД.
Из 80 пациентов, получавших химиотерапию в течение последних 30 дней, 71 % также использовал пищевые добавки в течение этого периода, а 25 % проходили растительную терапию (травы), которая, как подозревают исследователи, может неблагоприятно взаимодействовать с химиотерапией. Из 57 пациентов, сочетающих химиотерапию с биодобавками, 52,6 % не проконсультировались с врачом.
В исследовании 25 % пациентов, получавших химиотерапию, одновременно использовали пищевые добавки (которые могли вступать в конфликт с химиотерапией), полагаясь на источники информации, отличные от мнения врачей.
Важно: учитывая распространенность этих препаратов, поставщики медицинских услуг должны систематически запрашивать информацию о них и учитывать потенциал взаимодействия между лекарственными и диетическими добавками при планировании лечения.
Мнения

Массаж не противопоказан для пациентов, перенесших радикальное лечение по поводу рака молочной железы. Важно помнить о том, что при возникновении болей в спине сначала надо исключить появление метастазов в кости, а не сразу приступать к массажу или тем более мануальной терапии (нередки случаи, когда при возникновении болей в пояснице пациентки обращались к мануальному терапевту, и в результате необдуманных действий во время сеанса возникал перелом позвоночника). Что же касается легкого массажа руки на стороне операции, то его надо проводить ежедневно с целью улучшения лимфообращения и профилактики лимфостаза.
Я считаю, что витамины принимать надо обязательно. Организм после лечения рака молочной железы всегда ослаблен. Оперативное вмешательство, лучевая терапия, химиотерапия никогда не проходят просто так, они всегда оказывают негативное влияние на организм. Витамины позволяют устранить это влияние.
Мнение по поводу того, что витамины являются стимуляторами роста опухолевых клеток, является ошибочным. Безусловно, витамины надо принимать в стандартных дозировках.
Дмитрий Андреевич Красножон, хирург-онколог

Онкологические заболевания – слишком обширная и разнообразная патология и по своей природе, и по локализации, и по распространенности. С другой стороны, и косметологические процедуры имеют разные точки приложения и механизмы воздействия. Как правило, в период активного лечения онкологического заболевания накладываются ограничения на проведение любых активных косметологических вмешательств, особенно с нарушением целостности кожного покрова. В то же время уходовые процедуры, мягкие УЗ-пилинги, расслабляющий массаж лица проводить можно (если, конечно, речь не идет об онкологическом заболевании в области шеи и головы). В период ремиссии можно рассматривать ботулинотерапию, а вот филлеры, лазерные и другие аппаратные процедуры противопоказаны в течение первых 5 лет после удаления опухоли. В дальнейшем можно проводить и контурную пластику, и лазерную эпиляцию. Следует избегать всех методик, усиливающих микроциркуляцию, применение составов, содержащих регуляторные молекулы (плацентарные препараты, биомиметические пептиды), а также аппаратные методики с глубокой проникающей способностью и прогревом (RF-терапия).
Более строгие ограничения, даже в отдаленном периоде, накладываются на участки кожи, находящиеся непосредственно в зоне локализации имевшейся опухоли. Например, область шеи при раке щитовидной железы. Осторожность следует проявлять при работе с пациентами после меланомы и других злокачественных новообразований кожи. Им противопоказаны процедуры с облучением УФ-спектра.
Отдельно, как мне кажется, стоит упомянуть применение препаратов на основе гидроксиапатита кальция. В литературе описано несколько случаев ложной диагностики метастазов опухолей различного происхождения (чаще всего речь идет о раке молочной железы) из-за того, что во время контрольного КТ-обследования в мягких тканях лица определялись частицы кальция. Известно, что кальцинаты – характерный признак метастазов опухоли. Пациенты не информировали врача-онколога, что им по эстетическим показаниям вводился филлер на основе гидроксиапатита кальция, что и привело к неправильной трактовке томограмм.
Алиса Александровна Шарова, к.м.н., врач-дерматовенеролог, косметолог

Реконструктивные пластические операции, где это возможно с точки зрения стадии, очень приветствуются – это в основном опухоли головы, шеи и молочной железы. Татуаж сосков, губ, тату на послеоперационные рубцы – это все замечательно. Бани, сауны и другие тепловые процедуры следует назначать с осторожностью и после окончания активного лечения, здесь нет единого рецепта – все зависит от вида заболевания. Например, после лучевой терапии хотя бы полгода надо выждать. Массажи тоже с осторожностью.
Абсалямов Руслан Ильдарович, онколог клиники доказательной медицины Рассвет

Эстетические процедуры для онкопациентов – в зоне мутного правового поля.
Состояние такого пациента может ухудшиться в любой момент, есть высокий риск, что ухудшение состояния пациент может связать с проведенной процедурой. Есть мировая практика в пластической хирургии корректировать хирургическим образом дефекты после онкологических операций, например, после радикальной мастэктомии сразу устанавливаются грудные имплантаты, и через некоторое время в техниках перманентного татуажа рисуется область соска и ареолы. В центры паллиативной медицины приезжают волонтеры-косметологи, которые проводят легкие эстетические уходы для пациентов. В остальном косметологи пока ограничены инструкциями к препаратам.
Зверькова Ольга Дмитриевна, врач-косметолог клиники доказательной медицины Рассвет

Моя практика связана с ботулинотерапией при спастичности и дистониях.
Онкологические заболевания, согласно официальной инструкции к препаратам БТА, не являются противопоказанием для инъекций. Каких-либо эффектов ослабления/усиления действия препаратов БТА после химиотерапии и др. видов лечения онкозаболеваний мной замечено не было. Об эффектах ботулинотерапии при коррекции морщин мнение такое же, хотя моя практика в этой сфере недостаточна.
Рафиз Каирович Шихкеримов, д.м.н., главный невролог ЮАО г. Москвы
Читайте также:

