Рак мозга и повышенное слюноотделение по ночам
Страшный недуг может поначалу проявляться совсем несерьезно


Как известно, все разбираются в двух вещах: как управлять государством и как лечиться. Но если страной порулить все же удается не каждому, то уж диагнозы ставят себе сами многие. Чихание — значит, простуда. Боль в пояснице — остеохандроз. Расстройство стула — съел что-то не то. В аптеках чего только не наслушаешься, когда люди подбирают себе с витрин разные препараты.
А между тем серьезные болезни пользуются нашей беспечностью. И любят маскироваться под что-то знакомое и неопасное. В результате, подбирая таблетки под симптомы, мы можем упустить время. А ведь даже рак, захваченный на ранней стадии, в некоторых случаях излечивается на 95 процентов. А на более поздних — увы.
Мы решили собрать коварные симптомы, которые могут вас запутать. И рекомендуем при возникновении любой продолжительной боли и проблемы с самочувствием обращаться к врачам. Только по результатам клинических анализов можно поставить правильный диагноз. Итак…
1. Надоедливый кашель
А между тем: Сухой несильный кашель, который все никак не пройдет, постоянное першение в горле, затрудненное глотание могут свидетельствовать о гастроэзофагеальном рефлексе — это когда содержимое желудка забрасывается в пищевод. Часто при этом бывает и изжога, но никто не связывает два этих симптома. Нелеченый ГЭР может привести к язве и другим последствиям.
И что нужно знать, чтобы прожить дольше
Кашель и чихание (необязательно вместе, иногда и по отдельности) — вполне могут оказаться не простудой, а аллергией, а нелеченая аллергия уже обернется и астмой.
Частое покашливание (вроде бы — ерунда!) на самом деле может сигналить о воспалении щитовидной железы. А чтобы вы совсем спутали эту болезнь с простудой, появляются зябкость, потливость, слабость, боль в суставах или мышцах. И определить, отчего это все происходит, должен эндокринолог.
Рак легких тоже может начинаться с вполне безобидного несильного кашля. Который все длится и длится. А другие симптомы появятся очень нескоро, только на последних стадиях, так как у легких нет нервных окончаний и даже 26% их здоровой ткани дают человеку необходимое количество кислорода. Теперь вы понимаете, почему так важно раз в год проходить флюорографию?
А если к кашлю, который усиливается, стоит вам только прилечь, присоединяется еще одышка, быстрая утомляемость, отеки — есть большая опасность, что это развивается заболевание сердца вплоть до порока или надвигающегося инфаркта.
Так что если кашель длится более двух недель, а вы еще не сходили к врачу — немедленно на прием!
2. Ни на что нет сил
Вроде бы ничего не болит. А силы вдруг вас покинули. Ничего не хочется. Каждый шаг, каждое самое маленькое дело кажутся непосильной нагрузкой. Хочется просто лечь и лежать, уставившись в потолок. Эти симптомы знакомы почти каждому и часто действительно говорят о простом диагнозе: пора в отпуск!
Или о непростом — депрессии. Которая требует обязательного медицинского наблюдения.
Но под обычную усталость от жизни и стрессов любят маскироваться и другие очень опасные недуги:
Сахарный диабет дает упадок сил, потому что организм не может усваивать глюкозу, клетки не получают нужного питания. В ход идут жиры, в результате образуются токсичные для мозга вещества, и все это дает апатию и слабость, в том числе мышечную, человек быстро утомляется, все время хочет спать, и только позже появляется повышенная жажда, иногда зуд кожи. Поэтому при любой длительной усталости важно сдать анализ крови на сахар.
Ишемическая болезнь сердца иногда проявляется исключительно сильной слабостью и не дает боли, так что инфаркт застает больного врасплох. Когда к слабости добавляются отеки ног, одышка при физической нагрузке — срочно к врачу и на ЭКГ!
Онкологические болезни на ранних стадиях развития опухолей слабость и апатия иногда — единственные симптомы. Растущая опухоль потребляет много энергии, меняет обмен веществ и вырабатывает токсины, отравляющие организм, снижает гемоглобин. И человек, у которого еще ничего не болит, чувствует непонятную усталость, вялость, у него без видимых причин развивается анемия. Потому так важно вовремя сдать анализ крови.
Дефицит витамина D и витамина В12 иногда люди годами ищут у себя какие-то болезни, мешающие им нормально жить, когда бывает даже руку тяжело поднять. Между тем такие симптомы слабости дает обычная нехватка важных витаминов: D или B12. Они играют большую роль: витамин В12 регулирует созревание эритроцитов и когда его недостаточно, начинается анемия и поражается нервная система. Витамин D нужен для работы рецепторов мозга и его дефицит приводит к депрессиям, гипертониям и патологической слабости.
В любом случае отсутствие сил и вялость — прямое показание для расширенного анализа крови. Просто так силы никого надолго не покидают. Куда-то же они деваются?
3. Резкая потеря или набор веса
— Что ты делаешь, чтобы похудеть?
— Представляешь, ничего. Ем как обычно, в фитнесс не хожу. А вес взял и ушел!
На самом деле такой диалог должен вас не обрадовать, а насторожить. Ни с чем не связанное похудение может быть вызвано спрятавшимися серьезными болезнями. Самая страшная из них — рак, который забирает из организма много питательных веществ. Но он — далеко не единственный, кто так поступает. Часто похудеть заставляют болезни печени, щитовидной железы (гипотериоз) и расстройства пищеварения, мешающие организму усваивать питательные вещества.
Потерей веса считается, когда за месяц человек без всяких диет, нагрузок и стрессов теряет более чем 5 процентов своего веса, а за полгода-год — около 10 процентов. Даже если вы потеряли без всякой причины за месяц 3−4 килограмма — необходимо пройти обследование.
Кстати, и резкий набор веса при обычном питании, сильное увеличение в объеме талии, живота — тоже серьезный сигнал. Он может означать начало инсулинонезависимого сахарного диабета, болезнь печени и почек, когда в организме скапливается жидкость, гормональные проблемы и много чего еще. Только будьте честны: может, вы все же сильно перебираете с пивом или тортами?
4. Милая забывчивость
Вы не можете вспомнить имена знакомых. Вдруг во время разговора теряете нить и переспрашиваете: так о чем это я? Забываете слова. Выходите из своего подъезда - и вдруг на секунду не можете понять: в какую сторону идти. По десять раз возвращаетесь в квартиру за вещами: телефоном, ключами, шарфом, кошельком, очками Набирая тексты смс, все время путаете буквы. Напрочь не помните, зачем куда-то пришли, о чем договаривались вчера с друзьями, с удивлением слушаете пересказ своих же реплик в споре. Шутите над собой: эта моя рассеянность!
А между тем милая забывчивость — повод насторожиться. Да, память ухудшается с возрастом и страдают этим многие. Но если постоянная забывчивость уже мешает вам жить, это может говорить о нарушениях мозговой деятельности, атеросклерозе сосудов из-за повышенного холестерина, болезнях щитовидной железы (нехватка некоторых гормонов снижает память), сахарном диабете (при нем сильно сужаются сосуды и кровь плохо поступает в мозг), шейном остеохандрозе, поясничной грыже (из-за пережатия позвоночных артерий в мозг поступает меньше кислорода и питательных веществ, что приводит к ослаблению памяти, шуму в ушах, головным болям).
Забывчивость может говорить о предрасположенности к инсульту, болезни Альцгеймера.
В любом случае при зашкаливающей рассеянности нужно посетить невропатолога и проверить кровь на холестерин, сахар, а сосуды — на эластичность.
5. Боли в пояснице
Реклама по телевизору настойчиво вбивает нам в мозги стереотип. Боль пронзила поясницу — мажем чудо-кремом и бодро скачем по жизни дальше. Не слушайте рекламу! Боль в спине — один из самых коварных симптомов, за которым может скрываться что угодно: от межпозвоночной грыжи, до инфаркта и рака.
Первый подозреваемый, конечно, — аппендицит, его особенно страшно пропустить. А приступ аппендицита может давать смазанную картину: боль возьмет и начнется не в правой подвздошной области, как положено, а вдоль всей поясницы, а температура может подняться не сразу.
Часто под приступ радикулита или остеохандроза маскируется и почечная колика. Резкая боль будет усиливаться при движении, а проблем с мочеиспусканием, крови в моче может и не быть.
У мужчин боль в пояснице иногда может вызвать простатит (плюс слабость,
головная боль, повышением температуры). У женщин — воспаление придатков.
Холецистит (воспаление желчного пузыря), панкреатит (воспаление поджелудочной железы) и заболевания кишечника вполне можно принять за приступ остеохандроза или отравление: боли возникают справа или в области пупка, отдают в поясницу, добавляется тошнота, слабость, иногда температура, вздутие живота, расстройство стула.
И человек начинает глотать обезболивающее или активированный уголь. На самом деле нужно сдать анализ крови и сделать УЗИ.
Инфаркт миокарда может маскироваться под радикулит — резкие кинжальные боли могут возникнуть совсем не за грудиной, а в районе поясницы. Ну и характерная одышка, отеки могут появиться не сразу.
Онкозаболевания - иногда боли в области поясницы дают новообразования, в том числе злокачественные — они могут возникать в желудке, кишечнике, других органах, а также разрастаться по ходу нервных волокон, опутывающих поясницу. Их симптомы очень разнообразны, их легко спутать с кучей других болезней брюшной полости и позвоночника.
Так что в любом случае боль в спине — сигнал к немедленному походу к врачу, который должен назначить УЗИ, рентген, иногда — гастро и колоноскопию.
6. Головная боль
Именно с резкой внезапной головной боли начинается инсульт, и если при этом немеет затылок, становится тяжело дышать, падает зрение, человек не может улыбнуться, путает слоги в словах — немедленно вызывайте скорую. Также начинается и ишемическая атака, только больной совсем не может говорить и не контролирует свое тело.
При гипертонии боль чаще всего появляется в затылке — плюс головокружение, ощущение жара в голове, шум в ушах, мушки перед глазами. При гипотонии (низком давлении) к головной боли добавляется слабость, общее недомогание, тошнота, звон в ушах.
В любом случае при головных болях нужно измерить давление.
Тупая, тяжелая, ноющая головная боль, сочетающаяся со слабостью, может быть симптомом онкологических заболеваний, диабета, почечной недостаточности. А также всегда сопровождает следующие заболевания:
— Менингит
— Энцефалит
— Глазные заболевания (например, глаукома)
— Невралгии
— Опухолевые болезни мозга
— Шейный остеохандроз
— Боль возникла у вас впервые и вам больше 50 лет
— Сильная боль длится больше недели
— Не проходит после приема обезболивающих и жаропонижающих средств
— Усиливается при движении головы
— Нарастает со временем
Вам нужно обязательно проконсультироваться с терапевтом.
7. Появление крови
Любые кровяные выделения — в моче, стуле, мокроте, слишком частые носовые кровотечения, незаживающие ранки — сигнал к немедленному обследованию. Причиной таких выделений может быть и банальный геморрой (кровь в стуле в этом случае будет яркая, алая), камень в почках, слабые сосуды. Но за такими симптомами может маскироваться рак. Поэтому не стоит тянуть время.
Важно запомнить: надо шагать навстречу своим страхам. И не заниматься самолечением. Большинство даже самых серьезных болезней сегодня излечимо. Главное — поймать их на ранней стадии.
Каково истинное положение семей с инвалидами в России в 2020 году
Зараза обладает жутким кумулятивным эффектом, способным сделать из здорового человека инвалида
Много слюны во рту – это сколько?
За выделение слюны во рту отвечают различные железы: подчелюстная, подъязычная, околоушная, языковая, нёбная. Также незначительное количество секрета выделяют железы, расположенные на внутренней стороне щек и губ. Специалисты утверждают, что норма – это когда за 5 минут слюнные железы выделяют около 2 миллилитров жидкости, а в сутки – около 2,5 литров. Если секрета больше, то такое состояние обязывает человека отправиться на обследование к врачам, чтобы удостовериться, что причины этого явления вполне безобидные.
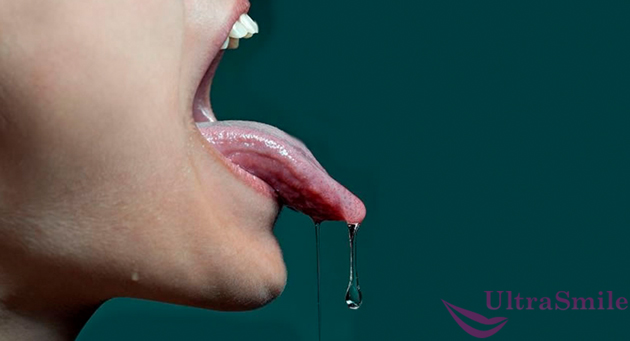
В среднем у человека вырабатывается около 2,5 литров слюны в сутки
Теперь рассмотрим основные причины, почему может быть много слюны во рту. Помните, что большинство из них – повод обратиться к врачу для прохождения лечения.
1. Заболевания полости рта
Если выделяется много слюны, то врачи сначала советуют искать причины в состоянии полости рта, и это небезосновательно. Чаще всего гиперсаливация связана со стоматитом, гингивитом, глосситом, сиалоаденитом. Если заболевания не лечить, то бактерии, обитающие во рту, могут привести к воспалению слюнной железы или паротиту.
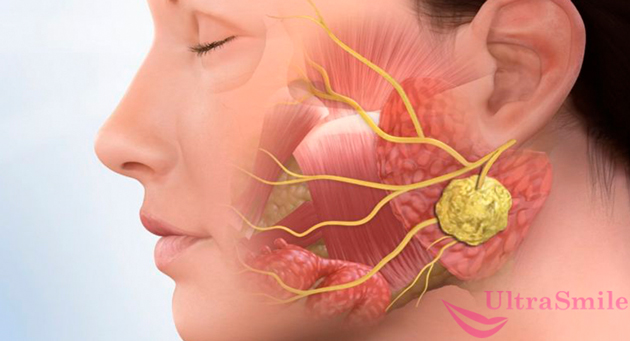
Причиной патологии может служить воспаление слюнных желез
В период прорезывания зубов у детей выделяется много слюны, т.к. усиливается кровообращение слизистой, стимулируются и раздражаются нервные окончания, но такое состояние нельзя считать патологическим. Гиперсекреция желез пройдет вскоре после того, как зубки пробьются наружу. В противном случае стоит обратиться к врачу.
2. Наличие протезов и иных конструкций
Если вы только недавно установили протезы или, к примеру, брекеты, то это может объяснять, почему много слюны во рту. Просто чувствительная слизистая еще не привыкла к нахождению инородного предмета. Постоянно соприкасаясь с ним, она раздражается, что приводит к усиленной выработке секрета. По прошествии адаптационного периода (примерно через 2-3 недели) ситуация должна нормализоваться.
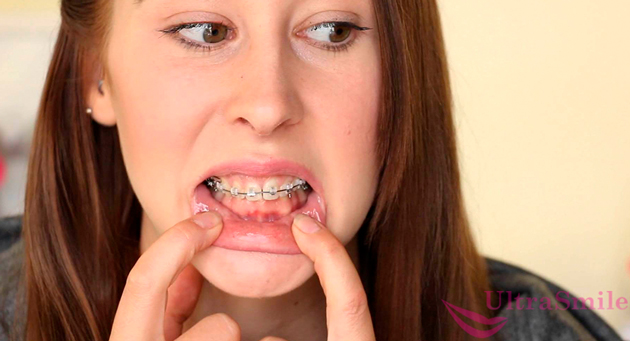
Наличие во рту ортодонтичесских конструкций, может спровоцировать повышенное слюноотделение
Чаще всего на проблему жалуются пациенты, которые носят съемные протезы. Многим из них не удается привыкнуть к конструкциям даже спустя месяцы эксплуатации, ведь протезы ненадежно удерживаются на своих местах, могут смещаться, постоянно трут слизистую, давят. В общем, всяческим образом оказывают механическое воздействие на чувствительные рецепторы.
Nikolaev K., отзыв со стоматологического портала gidpozubam.ru
3. Неправильный прикус
Не все люди, у которых есть проблемы с прикусом, физиологически могут плотно сомкнуть губы. Однако если днем проблему многие пытаются как-то контролировать, то ночью, когда мышцы расслаблены, она проявляется в полную силу.

При неправильном прикусе, проблема чаще возникает в ночное время
4. Невралгия тройничного нерва
Специалисты утверждают, что гиперсаливация – это тот признак, который всегда указывает на раздражение или возбуждение одного из ответвлений тройничного нерва. Просто происходит это по разным причинам: из-за механических травм, внутренних заболеваний организма, паралича, редких неврологических патологий (например, боковой склероз), опухолей головного мозга или нарушения мозгового кровообращения, мигреней. И даже из-за повешения артериального давления.

При воспалении троичного нерва, также проявляется данный симптом
Ольга, отзыв с форума woman.ru
5. Заболевания носоглотки
ЛОР-патологии, ОРВИ и ОРЗ, воспаленные аденоиды – все это приводит к трудностям носового дыхания, и человек начинает дышать преимущественно ртом. В данном случае проблема обильного слюноотделения и слюнотечения беспокоит чаще ночью, чем днем. Во время сна и дыхания через рот слизистая сначала пересыхает, но железы воспринимают такое состояние, как руководство к действию, они начинают усиленно работать.
6. Хронические заболевания ЖКТ
Почему во рту много слюней? Причины могут крыться в заболеваниях желудка и поджелудочной железы. В частности, такое явление распространено при хроническом гастрите и панкреатите, язве, а также при рефлюксе, когда содержимое желудка забрасывается обратно в пищевод. При данных заболеваниях врачи считают гиперсаливацию опасной, т.к. глотая много слюны, человек вызывает усиленную выработку ферментов поджелудочной железы, а их избыток приводит к ее саморазрушению.
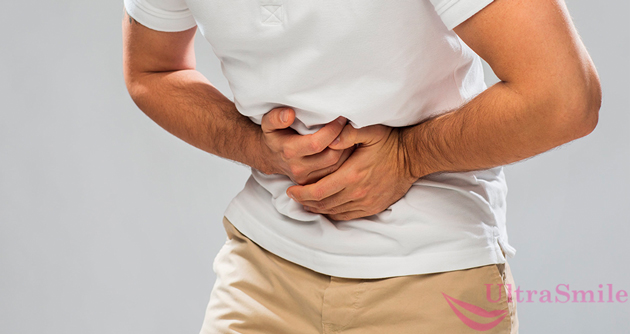
Заболевания ЖКТ также может приводить к проблеме
Выделяется слюна в большом количестве, если у человека присутствуют такие серьезные заболевания печени, как цирроз и гепатит.
7. Изменение гормонального фона или его нарушение
Если много слюны во рту у подростков, то причины могут быть связаны именно с изменением гормонального фона. Гиперсаливация возникает и у женщин, например, в период менопаузы или во время беременности. Правда, при беременности ее часто провоцирует не только нарушение гормонального статуса, но и токсикоз, а также изжога.

Беременность становится причиной смены гормонального фона
Нарушение гормонального фона может быть связано и с серьезными заболеваниями: дисфункция щитовидной железы, сахарный диабет.
8. Особенности питания
Не всегда причины усиленной работы слюнных желез надо искать в патологических состояниях и внутренних заболеваниях организма. Иногда обильное выделение секрета может быть спровоцировано раздражением наших вкусовых рецепторов соленой, острой или кислой пищей. Если в вашем рационе присутствуют такие блюда, то постарайтесь пересмотреть диету. Это важно сделать не только для нормализации работы желез, но и для общего здоровья полости рта. Ведь такая пища может вызывать раздражение слизистой, приводить к появлению некариозных поражений зубов, например, эрозий.

Кислая еда вызывает повышенное слюноотделение
Вызвать гиперсаливацию способна пищевая аллергия, а также сильный голод.
Сводная таблица причин, вызывающих гиперсаливацию
В чем проблема
Заболевания и состояния
Какой врач назначает лечение
При перечисленных выше патологиях гиперсаливация будет проявляться на постоянной основе, пока вы не избавитесь от заболевания, ее спровоцировавшего. Если причиной повышенной выработки слюны стало отравление организма (йодом, бромом, медью), аллергия на продукты, прием некоторых лекарственных препаратов, то симптом быстро проходит после устранения раздражающих факторов и адекватной терапии. Например, приема энтеросорбентов и противоаллергических лекарств.
Методы борьбы с патологией
Если вы задумываетесь о том, как избавиться от повышенного слюноотделения, то вам нужно понимать, что единого плана лечения для всех пациентов с данной проблемой не существует. Ведь патология вызвана разными причинами и заболеваниями.
Однако существуют методы, с помощью которых медики подавляют избыток выработки слюны. Они применяются для устранения неприятного симптома и обязательно в комплексной терапии, направленной на лечение основного заболевания, вызвавшего гиперсаливацию:
- прием энтеросорбентов: например, активированного угля или полисорба,
- медикаменты: мы намерено не будем перечислять их названия, т.к. препараты имеют перечень противопоказаний к применению и побочные эффекты. Их должен назначать только врач, собственно, как и другие методы лечения, исходя из конкретной причины патологии,
- курсы массажа лица и ЛФК, артикуляционная гимнастика: данные меры довольно часто прописывают детям,
- инъекции ботулотоксина 1 : блокируют деятельность желез на непродолжительное время (6-8 месяцев),
- криотерапия.

Только специалисты могут назначать медикаментозное лечение патологии
Когда консервативная терапия не дает положительной динамики, врачи прибегают к хирургии и выборочно удаляют слюнные железы. Однако такая мера – скорее исключение, чем правило, т.к. она чревата определенными рисками, например, повреждением лицевого нерва.
Чтобы вас побыстрее перестал беспокоить неприятный симптом, также нужно соблюдать диету. Необходимо исключить из рациона кислую пищу и крахмалистые блюда, хлеб, картофель и макароны. Можно проводить полоскания после еды отваром ромашки и коры дуба, отваром ягод калины.
Notice: Undefined variable: post_id in /home/c/ch75405/public_html/wp-content/themes/UltraSmile/single-item.php on line 45
Notice: Undefined variable: full in /home/c/ch75405/public_html/wp-content/themes/UltraSmile/single-item.php on line 46

Новый коронавирус, видимо, способен проникнуть в организм любого человека и инфицировать каждую клеточку на своем пути - от мозга до сердца и легких, кишечника и пальцев ног. При этом, инфекция обладает целым набором различных симптомов - от головокружения и психического расстройства до инсульта и летального исхода. Врачи уверены, список характерных COVID-19 симптомов будет разрастаться, пишет научно-популярное издание Elemental.
- Это беспрецедентный случай. Те осложнения от болезни, которые мы наблюдаем, просто невероятны, - отмечает эпидемиолог, профессор Университета Огайо Роберт Салата.
Коронавирус уже называют одним из самых опасных и трудноизлечимых вирусных заболеваний, которое наблюдается в последние десятилетия. Ему оказываются подвержены практически все человеческие органы, замечает кардиолог Школы медицины при Йельском университете Харлан Крумхольц .
- Эта болезнь протекает в два этапа, - говорит инфекционист Школы медицины Йельского университета Махали Десрюссо. - Как грипп и другие вирусные инфекции, COVID-19 утихает через несколько дней после проявления первых симптомов, поскольку иммунная система включается в работу и нейтрализует патоген. Для многих на первом же этапе болезнь заканчивается. Однако у отдельных людей, в частности у тех, кто старше 65 лет, людей с хроническими заболеваниями и даже детей, наступает второй этап болезни. В этот момент воспаление охватывает практически все ключевые органы и даже целые системы.
Гиперактивная реакция иммунной системы на вирус приводит к массовому сбою организма. Отсюда и возникает риск загустения крови и образования тромбов.
Врачи опасаются, что у коронавируса припасено еще много сюрпризов для человечества. Но давайте рассмотрим наиболее распространенные симптомы, которые сопровождают эту инфекцию.
ГОРЛО И ЛЕГКИЕ
Первым, где оседает коронавирус в организме, становится горло. И у большинства патоген там и остается. Но в некоторых случаях вирус проникает глубоко в легкие или желудок. Оттуда инфекция может распространяться по всей пищеварительной и даже кровеносной системам.
В легкие коронавирус проникает потому, что этот в этом органе содержится много клеток, у которых есть ACE2 рецептор, реагирующий на SARS-CoV-2. Процесс инфицирования приводит к повреждению и разрушению клеток лёгких, вызывая бурную реакцию со стороны иммунной системы. Если вирус добрался до легких, то это довольно часто приводит к госпитализации пациента.
Но белок АСЕ2 есть еще и в кровеносных сосудах, кишечнике, нервных окончаниях… видимо, поэтому коронавирус способен атаковать практически все органы в теле человека.
ОТЕК МОЗГА И СПУТАННОЕ СОЗНАНИЕ
Высокая температура и головные боли могут быть признаками многих заболеваний, в том числе и COVID-19. Некоторые пациенты обращались к врачам, жалуясь на головную боль, спутанное сознание, полную дезориентацию в пространстве и лихорадку, а затем получали диагноз - коронавирусная инфекция.
До сих пор ученые так и не установили - может ли коронавирус поражать мозг. Ведь если в легкие не поступает достаточно кислорода, следовательно его в первую очередь лишается мозг, провоцируя галлюцинации и судороги.
ЦИТОКИНОВЫЙ ШТОРМ
Когда у человека, болеющего коронавирусом, возникают трудности с дыханием, это говорит о том, что SARS-CoV-2 проник в легкие и иммунная система вступила с ним в бой. Большинство пациентов успешно справляются с этой заразой и выздоравливают. Но бывает так, что инфекция никуда не уходит, и тогда иммунная система начинает перегружаться, бесконтрольно высвобождая поток цитокинов (белка, управляющего иммунной реакцией). Они вместо того, чтобы атаковать и уничтожать только вредоносные клетки, они убивают еще и здоровые. Этот процесс в организме называется цитокиновым штормом и чаще всего приводит к летальному исходу. Чрезмерная активность иммунной системы может привести к снижению давления и низкому уровню кислорода в крови.
КОВИДНАЯ ПНЕВМОНИЯ
Врачи отмечают, что у пациентов с COVID-19 наблюдается опасно низкий уровень кислорода в крови, хотя в целом на самочувствие они не жалуются, ну за исключение общей слабости и одышки.
Это состояние называют скрытым кислородным голоданием (гипоксия) и похоже, когда высоко в горах человеку не хватает воздуха.
Люди, у которых фиксируют гипоксию, находятся в опасности, не осознавая того. Чаще всего, реальная картина видна на рентгеновских снимках: воздушные мешки легких оказываются заполнены жидкостью или гноем. Медики называют это ковидной пневмонией. При вскрытии умерших пациентов с COVID-19, легких одних весили почти 2 кг, когда у здорового человека их вес колеблется около 900 грамм.
ТРОМБОЗ
Не так давно врачи пришли к выводу, что коронавирус поражает кровеносные сосуды. Одно исследование показало, что в 31% случае у людей, находящихся в реанимации с COVID-19, образовывались кровеносные сгустки. Обычно подобное происходит, когда организм пытается остановить кровотечение. Но такие сгустки - тромбы - могут внезапно начать двигаться и перекрыть приток крови, к примеру, в мозг, вызвав инсульт.
- Препараты, разжижающие кровь, не могут наверняка предотвратить свертывание крови у пациентов с коронавирусом. Поэтому молодые люди умирают от инсультов, вызванных закупоркой сосудов головного мозга, - пишет доктор Кассандра Уилльярд в научном журнале Nature.
О наличии тромбов и загустению крови можно судить по уровню белковых ферментов, называемых D-димерами. И, как отмечают медики, у пациентов с COVID-19, уровень D-димеров необычайно высокий.
ВОСПАЛИТЕЛЬНЫЙ СИНДРОМ У ДЕТЕЙ
В конце апреля американские врачи стали выявлять загадочный синдром токсического шока у детей. В некоторых случаях медики установили связь с коронавирусом, но в других - нет. Необъяснимый воспалительный процесс специалисты окрестили как детский мультисистемный воспалительный синдром.
Ему характерна длительная лихорадка, воспалительный процесс, сыпь, сбой работы некоторых внутренних органов, а также общее состояние, которое обычно наблюдается при шоке. Педиатры также сравнивают эти симптомы с синдромом Кавасаки .
Синдром Кавасаки - редкое заболевание, которое поражает детей в возрасте от 3 до 10 лет. Ему характерно поражение средних и мелких артерий, тромбоз, образование аневризм и разрыв сосудистой стенки.
И детский мультисистемный воспалительный синдром, и синдром Кавасаки приводят к слишком агрессивной реакции иммунной системы на коронавирус. Это может сопровождаться воспалением кровеносных сосудов и сердечной мышцы.
ПОТЕРЯ ЗАПАХА И ВКУСА
Потеря обоняние, или аносмия, может сопровождать обычную простуду, и возникает, когда у человека есть заложенность носа. Но это не так страшно. При других заболеваниях потеря обоняния происходит из-за гибели нервных окончаний, находящихся в носовой полости.
Поначалу врачи удивлялись, что люди, у которых была лишь аносмия, получали положительный анализ на коронавирус. Правда, до сих пор специалисты так и не нашли ответ, как же COVID-19 провоцирует потерю вкуса и обоняния. Может быть, и здесь сыграл свою роль ACE2-рецептор, благодаря которому коронавирус проникает в здоровые клетки.
КОВИДНЫЕ ПАЛЬЦЫ
Еще одним довольно странным симптомом COVID-19 является ишемия пальцев рук и ног, то есть происходит снижение притока крови к конечностях, отчего они становятся красными или фиолетовыми. В основном медики отмечали этот симптом у молодых людей, у которых, кроме ковидных пальцев, других признаков заболевания и не был. Медики полагают, что этот симптом возникает из-за повреждения или закупорки мелких кровеносных сосудов.
Что такое гиперсаливация, какие бывают причины повышенного слюноотделения, как их диагностировать, как вылечить это состояние – ответы врачей в статье ниже; можно также задать любой вопрос врачу по этой теме.

Причины повышенного слюноотделения у взрослых
В норме у человека в день выделяется 1,8-2 литра слюны, причем ночью ее количество составляет всего лишь половину от дневной нормы. Состояние, при котором в сутки образуется больше 2 литров слюны, называется повышенное слюноотделение, или гиперсаливация, или птиализм. Ее причиной может быть как физиологическая норма, так и патологическое заболевание. Необходимо понимать, что само по себе усиленное слюнообразование не является болезнью, это всего лишь симптом, или следствие.
Причиной обильного слюноотделения часто является характер принимаемой пищи. Соленая, перченая еда, содержащая большое количество специй, вызывает усиленное раздражение вкусовых рецепторов во рту. Они подают сигнал в головной мозг, который в свою очередь стимулирует малые и большие слюнные железы, увеличивая количество выделяемой жидкости для обработки пищи. Этот вид гиперсаливации не требует какого-то специального лечения, желательно лишь скорректировать диету, чтобы излишне не раздражать нервные рецепторы.
Самой частой причиной усиленного выделения слюны являются травмы и воспалительные заболевания слизистой оболочки полости рта. К заболеваниям и причинам, вызывающим гиперсаливацию, относят:
- Стоматит, сопровождающийся появлением язв во рту. Они причиняют болезненные ощущения человеку, и для снижения дискомфорта организм выделяет слюну, как смазочный компонент.
- Гингивит или воспаление десен. Для заболевания характерна кровоточивость при чистке зубов и повышенное слюноотделение после данной процедуры.
- Травмы слизистой оболочки, вызванные слишком горячей пищей или питьем, химическим ожогом, или нанесенные механическим путем (при падении, драке, случайно нанесенные зубочисткой, зубной щеткой и т.д.).
- Сиалодохит или воспаление протоков крупных околоушных слюнных желез протекает со значительной гиперсаливацией, при этом во рту может ощущаться привкус гнойного отделяемого.
Для лечения этого вида обильного слюноотделения необходимо устранить вызвавшую его причину. При травмах назначают ранозаживляющие мази (Метрогил Дента,Асепта), ванночки из антисептиков (мирамистин, хлоргексидин, фурациллин). Для лечения стоматита и сиалодохита применяют антибактериальные или противовирусные средства. При гингивите проводят профессиональную гигиену полости рта у врача-стоматолога.
Патологические причины повышенного слюноотделения
Врачам часто задают вопрос – если у меня повышенное слюноотделение, может ли быть причиной какая-то внутренняя болезнь? Гиперсаливацию могут вызвать следующие заболевания:
- При нарушении работы желудочно-кишечного тракта (изжога, гастрит, язвенная болезнь желудка и кишечника, колит) его слизистая оболочка периодически посылает сигналы о воспалении в головной мозг, после чего происходит рефлекторное слюноотделение.
- Неврологические заболевания (травмы и опухоли головного мозга, инсульт), при которых происходит нарушение взаимосвязи между слизистой во рту и центром слюноотделения, расположенным в продолговатом мозге.
- Глаукома, эпилепсия и другие болезни, сопровождающиеся судорожноподобными приступами, требуют назначения холиномиметиков и транквилизаторов. Побочным эффектом этих препаратов является гиперсаливация.
- Отравление некоторыми ядами (соли тяжелых металлов) помимо ухудшения общего состояния вызывают обильное слюноотделение.
Как же вылечить птиализм в этом случае? Так как он в этом случае является лишь следствием, совершенно очевидно, что устранять необходимо причину – основное заболевание. Врачи также отвечают, что абсолютно необходимой является совместная терапия нескольких специалистов (стоматолога, терапевта, невролога, гастроэнтеролога) для подбора нужного препарата и корректировки его дозы.
Повышенное слюноотделение у детей, беременных женщин и во время сна
У детей до 1 года часто можно заметить повышенное слюноотделение, причиной которого чаще всего является состояние прорезывания молочных зубов. Кроме того, у новорожденных еще не до конца налажена связь и работа слизистой оболочки во рту и головного мозга, поэтому данное состояние является вариантом нормы и также не требует лечения.
Во время беременности примерно 30-35% женщин отмечают незначительную гиперсаливацию, которая может являться следствием токсикоза (является симптомом патологии) или гормональной перестройки организма (нормальное состояние). Терапия повышенного слюноотделения в данном случае подбирается акушером-гинекологом совместно со стоматологом.
И, наконец, отдельно стоит поговорить о ночной гиперсаливации. Во сне человек не принимает пищу, поэтому многие люди удивляются, проснувшись ночью и обнаружив большое количество слюны во рту, начинают задавать вопросы врачу. Данное состояние обычно наблюдается у сильно уставших или испытывающих стресс пациентов. Во сне у них происходит значительное снижение активности нервной системы и расслабление мышц, окружающих рот и щеки, что создает иллюзию повышенного слюноотделения. Похожий случай происходит и у людей с заложенным носом – во сне они дышат ртом, и слюна может выделяться наружу.
Диагностика и лечение гиперсаливации или птиализма
Как становится понятно из всего вышеописанного, выбор метода лечения обильного слюноотделения будет целиком зависеть от причины, вызвавшей его. Поэтому крайне важной становится правильная диагностика. При гиперсаливации пациент может обратиться как к стоматологу, так и к терапевту. Врач задаст наводящие вопросы, соберет историю болезни, жалобы, проведет осмотр полости рта, при необходимости – оценку других систем и органов.
При повышенном слюноотделении осуществляются следующие диагностические процедуры:
- Осмотр полости рта – позволяет выявить нормальный или низкий уровень гигиены, очаги воспаления на слизистой, ее покраснение болезненность, наличие гнойного отделяемого.
- Общий клинический анализ крови – повышенное содержание лейкоцитов говорит о наличии инфекции в организме.
- Консультация узких специалистов – гастроэнтеролога, невролога, токсиколога.
Постановка диагноза определяет назначение лечебных мер:
- Профессиональная гигиена полости рта,
- При наличии инфекции – назначение антибиотиков и противовирусных,
- При отравлении – введение антидотов, дезинтоксикационных растворов,
- Неврологическое лечение,
- Гастроэнтерологическая терапия,
- При медикаментозной гиперсаливации – корректировка препаратов и их дозы,
- Лечебная диета (минимум острой, перченой, соленой пищи).
Исправление неправильного прикуса и неровностей зубов – сложный процесс, требующий использования качественных конструкций и профессиональных навыков. В подобных случаях применяют брекеты DAMON, которые – позволяют в кротчайшие сроки исправить недостатки и не провоцируют осложнений. Такая система имеет множество преимуществ и является наилучшим решением на данный момент.
Читайте также:

