Рак молочной железы ультразвук
Многих женщин интересует вопрос: как выглядит рак молочной железы на узи и можно ли выявить онкологию при исследовании ультразвуком. УЗИ диагностика является одним из самых действенных, безопасных и информативных способов диагностики больного. Она позволяет не только изучить общее состояние внутренних органов, но и выявить аномалии и нарушения в их развитии.
Благодаря этому, узи диагностика проводиться пациенткам при подозрении на развитие у них раковой опухоли, особенно в области груди. С ее помощью можно выявить рак груди на начальной стадии, что позволяет в несколько раз увеличить шансы на быстрое выздоровление пациентки. При появлении у женщины подозрений на развитие раковой опухоли первоначально ей необходимо произвести самостоятельный анализ проблемной области.
После этого, необходимо обратиться к специалисту. Для уточнения диагноза специалист может назначить прохождение пациенткой специального обследования. Благодаря узи диагностике, именно молочных желез, можно тщательно изучить структуру, обнаружить опухоль на ранней стадии ее локализации и назначить грамотное лечение.
Также узи диагностика проводиться тем женщинам, которым иные типы диагностики, такие как, например, МРТ, категорически противопоказано проводить. Также узи диагностику можно проводить беременным женщинам при подозрении на рак груди.
Рак молочной железы и как его выявить с помощью узи?
Когда нужно делать УЗИ груди?
При раке молочных желез показатели выживаемости варьируются в разных пределах, для группы с ранним выявлением заболевания они составляют 60—80% (Coleman et al., 2008). Вероятность возникновения патологии у мужчин — менее 1%. Перед направлением на диагностические процедуры женщину осматривает маммолог. Он собирает анамнез. Пациентка должна быть готова ответить врачу на вопросы о характере менструаций, количестве беременностей и родов, наличии в семье злокачественных заболеваний. Затем доктор прощупывает грудь и делает вывод о необходимости дополнительных обследований.
Эксперты ВОЗ утверждают, что для ранней выявляемости рака молочной железы женщинам старше 40 лет необходимо ежегодно проводить маммографию, даже при отсутствии каких-либо жалоб.
Во время исследований выяснилось, что эффективности от самостоятельного обследования груди нет. Поэтому этот способ не может считаться скринингом и специалистами не рекомендуется. Самым действенным остается вариант ежегодного профилактического осмотра у маммолога. А также немедленное обращение за медицинской помощью, если обнаружены следующие признаки:
- дискомфорт или боль в железах, не связанные с менструальным циклом;
- изменения в размере груди;
- выделения из соска любого характера;
- втянувшийся сосок, сыпь или покраснение вокруг него;
- изменение цвета кожи груди, местной температуры (горячая на ощупь);
- появление плотной безболезненной припухлости в подмышечной ямке или под ключицей.
Самообследование
Самоосмотр груди на предмет онкологии по времени непродолжителен, всего лишь полчаса. Осуществляеть его следует как минимум два раза в месяц.
В некоторых случаях новообразование можно не почувствовать, и с учетом этого рекомендуется вести записи, отмечая в них собственные ощущения и все показатели по итогам каждого самостоятельного осмотра.
Молочные железы оптимальней всего осматривать на 5-7 день менструального цикла, желательно в одни и те же дни.
Визуальное исследование следует проводить в хорошо осветленной комнате, при наличии зеркала. Нужно раздеться до пояса, и встав прямо перед зеркалом, успокоить ритмы дыхания.
Затем необходимо отследить следующие параметры:
- Насколько просматривается симметрия в положениях правой и левой груди;
- Степень увеличения одной груди по отношению к другой, не увеличилась ли одна молочная железа по сравнению с другой (следует иметь ввиду, что нормальные объемы могут быть незначительно различны)
- Кожная поверхность (возникновение каких-либо изменений, локализаций;
- Внешний вид сосков;
- Другие изменения.
Прощупывание груди осуществляют заняв удобную позицию (стоя, сидя, либо лежа).
Результативными можно считать прощупывания из положения сидя или стоя.
Следует прощупать кончиками пальцев каждую из груди.
При этом давить прикладывая усилия не стоит, лучше всего нащупать малейшие изменения в содержании молочных желез.
Прощупывают поочередно каждую молочную железу. Начиная от соска, постепенно переводя пальцы к перифериям. Для комфорта можно осуществлять прощупывание глядя в свое отражение в зеркале, условно разделив молочную железу на 4 составляющие.
Не возникло ли плотностей в груди:
- присутствие уплотнений, узлов внутри железы;
- присутствие трансформаций, образований в соске.
При наличии изменений неукоснительно следует посетить таких специалистов:
- маммолог;
- гинеколог;
- онколог;
- терапевт (визуальный осмотр и направление к нужному врачу).
При помощи самообследования можно определить не только онкологию груди, но и доброкачественные опухоли, мастопатию. Ситуации, когда присутствуют сомнительные формирования, еще не свидетельствуют о раке. Определеннее может сказать только специалист, вслед за проведением анализов.
Увидит ли рак УЗИ-диагност?
- Образование остается неподвижным при надавливании или попытке сместить его датчиком.
- Структура опухоли неоднородная, контуры расплывчатые.
- При доплеровском сканировании видно хорошее кровоснабжение патологической зоны.
- Отмечается дистальная акустическая тень.
- Выявляют изменения в регионарных лимфоузлах.
Специалисты рекомендуют проходить обследование на 5—12 день менструального цикла, чтобы избежать ошибочных результатов.
Профилактика заболевания
Существуют отличные по способам выполнения, диагностирующие карциному диагностики.
К таким способам относятся и физикальные обследования, которые подразделены на:
- скрининговые
- дообследование.
С определением симптомов рака осуществляется их разделение. Завершающий этап постановки диагноза – консультация узкого специалиста.
Как пример некоторые приемы стандартного обследования, которыми пользуются в медицинской практике постановки диагноза карциномы:
- Начальная регистрация пациентки, забор анализов и изучение показаний медицинской карточки больной, обычные способы исследования груди ( поверхностный осмотр, пальпация, перкуссия, аускультация, замер температуры тела);
- Изучение рентгена (маммография и рентгенография органов грудной клетки);
- УЗИ полости груди в различных вариациях с вспомогательным обследованием (печени);
- Сцинциграфия –способ радиоизотопной визуальной диагностики раковых ответвлений в костной ткани, также известно использование данного способа с другими медицинскими целями.
Другие способы постановки диагноза, осуществляются по симптоматике, и зависят от технического оснащения медицинского учреждения. Лабораторные изучения биожидкостей (анализ крови без изменений, стабилизированный анализ, плазма крови, др.) на составные, биохимические, другие показатели имеют дополнительный характер, по большей части, с целью точного определения состояния пациентки.
Не секрет, что превышение содержания женских половых гормонов в крови, становится причиной возникновения рака молочной железы.
Уровень эстрагенов понижается в период вынашивания ребенка и кормления грудью.
Самостоятельный и нерегулируемый прием гормональных контрацептивов также приводит к нарушению нормального содержания гормонов в крови и становится причиной возникновения опухоли.
В доклиматический и в период наступления климакса следует контролировать присутствие в крови гормонов, чтобы распознать и не допустить образования заболевания.
Вынашивание, родоразрешение и грудное вскармливание является наилучшей профилактикой опухолей груди и способствует победить рак.
- Опухоль остается неподвижной относительно окружающих тканей и твердой при любых манипуляциях с применяемым при диагностике аппаратом.
- Образование имеет явно выраженную гипоэхогенную зону в центре.
- На УЗИ наблюдается дистальная акустическая тень.
- Карцинома имеет низкую способность к отражению, что выделяет ее на фоне жировых тканей.
- Опухоль имеет неоднородную структуру.
Имеющиеся на УЗИ признаки рака молочной железы не дают 100% гарантии наличия заболевания. Обнаруженные при первичной диагностике образования не всегда являются злокачественными.
Если размеры обнаруженного новообразования превышают несколько миллиметров, то ультразвуковое исследование отчетливо покажет обилие извитых сосудов. Это свидетельствует о злокачественности опухоли.
При изучении результатов исследования, врач должен поставить точный диагноз. Схожее описание клинической картины имеют узелки и опухоли фиброзного или фиброзно-кистозного типа. Это могут быть фиброаденомы, маститы и мастиопатия.
Мастиопатия — доброкачественное образование, при пальпации которого отмечается эластичность. Киста, в отличие от рака, имеет повышенную подвижность и четкие контуры. Фиброаденома обычно обнаруживается у юных девушек, обладает гладкой поверхностью с повышенной плотностью и подвижностью.
Еще одним видом образований, с которыми следует дифференцировать рак, выступают липомы. Это доброкачественные новообразования жирового типа. В случае травм груди, могут возникать липогранулемы.
Наибольшую сложность представляет определение правильного диагноза при остром мастите. В отличие от рака, он развивается быстро и остро, железа увеличивается в размерах, а кожа краснеет (при раке она имеет синий оттенок). Проведение цитологических исследований позволяет установить точный диагноз.
В редких случаях возможен туберкулез молочной железы. Определять его следует на основании исследований в диспансерах, которые показывают присутствие в анализах микобактерий.
Врачебный осмотр
Диагностика злокачественных опухолей молочной железы начинается с осмотра врача-онколога или маммолога.
В момент визуального обследования врач:
- Постарается получить полную информацию о проявлениях болезни, возможных первопричинах ее появления;
- Осуществит визуальное обследование, пальпацию (прощупывание) груди в двух обстоятельствах: лежа и стоя при руках вдоль тела и при поднятых руках.
Сейчас ультразвуковое исследование, стало вспомогательным способом выявления заболевания, хотя и обладает целым рядом преимуществ, в отличии от рентгенографии. К примеру, оно дает возможность изучения снимков с различных ракурсов, при этом отсутствует вредоносное излучение.
Главные основания для использования ультразвуковой диагностики при опухолях:
- Обнаружение роста, после того, как новообразование диагностировали посредством рентгеновских лучей;
- Потребность в классификации природы кисты, наполненной жидкостью;
- Выявление болезней груди у молодых представительниц слабого пола;
- Общее наблюдение в момент осуществления биопсии;
- Профилактическая потребность в период вынашивания ребенка и лактации.
Маммограммы в большинстве случаев проводятся для скрининга, однако их целесообразно применить при подозрении на онкологию.
Поэтому их часто именуют как маммограммы выявления.
Обследование проясняет ситуацию в наличии, либо отсутствии патологии, что очень приемлемо для плановых проверок, когда не обнаруживаются отклонения.
Для иной ситуации может быть необходимой биопсия (забор фрагмента ткани для подробного изучения под микроскопом).
Биопсия может понадобиться в обстоятельстве, когда показатели маммографии отрицательны, однако образование в груди присутствует. Такое детальное исследование не проводят, если УЗИ обнаружило существование кисты.
МРТ-маммография – изучение грудной полости посредством магнитно-резонансной томографии.
До проведения анализа, следует убрать все металлические вещи. Запрещается держать какое либо электронное приспособление, чтобы не возникало помех.
Женщину укладывают в аппарат в положении лежа. Пациентке необходимо находиться в неподвижном состоянии в ходе проведения обследования. Время пребывания в аппарате устанавливает врач.
По итогам обследования МРТ изучаются снимки, на которых проявлены все отрицательные трансформации в груди.
Онкомаркеры – отдельные вещества, которые присутствуют в кровотоке при злокачественных формированиях. Для любой опухоли свойственны идентичные ей онкомаркеры.
СА 15-3 – белок, расположенный на ходах молочных желез и секретирующих фрагментах. Его присутствие в кровотоке увеличено у 10% пациенток с начальными этапами заболевания и у 70% — с формированиями, сопряженными метастазами.
Для анализа проводят забор материала из внутрилоктевой вены. До осуществления забора крови запрещено курение.
Основания для реализации анализа:
- выявление повтора возникновения уплотнений;
- слежение за действенностью проводимого лечения;
- потребность классификации опухоли;
- Выявление размеров новообразования: чем больше присутствия онкомаркера, тем увеличенней поражение.
Лечение онкологии молочной железы
Избавиться от этой формы рака возможно при помощи различных методов.
Среди них выделяют:
- химиотерапию;
- лучевую терапию;
- таргетную терапию;
- оперативное вмешательство;
- комбинированную терапию;
- гормональную терапию.
Чаще всего проводится операция. Таким образом онкологический процесс останавливается, а опухоль удаляется из организма.
Существует три варианта оперативного вмешательства:
- Молочная железа удаляется целиком. Кроме нее, удалению подлежат окружающие ткани и лимфоузлы.
- Удаляется лишь тот участок, где разместилась карцинома. Затрагиваются подмышечные лимфоузлы, а оставшиеся клетки рака устраняются при помощи лучевой терапии.
- Кроме молочной железы, удаляются: сосуды, ребра, пекторальные мышцы. Такой вид операции проводится при значительных размерах злокачественной опухоли.
Чтобы не допустить возникновения метастаз, лечащий врач назначает курс медикаментозных препаратов. Курс рассчитан на 5 лет с момента проведения операции.
Что является нормой для результатов скрининга?
При отсутствии заболеваний молочных желез в заключении ультразвукового исследования должны описываться такие параметры:
- не обнаружено никаких образований;
- эхогенность равномерная;
- молочные железы представлены железистой тканью и соответствуют возрастным показателям;
- протоки нормальной ширины, просматриваются на всем протяжении;
- отсутствует деформация жировых долек.
По завершении обследования врач оформляет заключение, в котором фиксируются следующие показатели:
- особенности структуры обеих грудей (выясняется, какая преобладает ткань – железистая или жировая, уточняются размеры протоков);
- качество дифференциации тканей;
- морфотип в соответствии с возрастом;
- наличие нехарактерных образований (размер, локальность, четкость контуров, форма, эхогенность) или их отсутствие;
- состояние лимфоузлов.
Заключение УЗ-исследования молочных желез абсолютно здоровой женщины выглядит так:
- Не выявлены какие-либо патологические изменения.
- Результаты исследования соответствуют возрасту.
- Внутренняя структура груди представлена железистой тканью.
- Протоки в норме, не расширены, полностью просматриваются и увеличиваются у сосков.
- Эхогенность равномерная.
- Жировые дольки не деформированы.
Стоит отметить, что с возрастом у женщин возможно замещение железистой ткани жировой, после сорока лет это является одним из вариантов нормы. Кроме того, для составления объективного заключения о состоянии молочной железы имеет значение и внешний вид груди. При осмотре оцениваются кожные покровы, их ровность, цвет, отсутствие пятен, утолщений, воспалений, деформаций. Здоровые соски не должны быть вдавленными, из них не выделяется никакая жидкость. Лимфатические узлы также не увеличены и имеют одинаковые размеры.
Гормонотерапия
Главной направленностью гормонального лечения – блокировать воздействие женских половых гормонов (эстрогенов) на новообразование. Такие методы используются лишь в ситуациях с уплотнениями, имеющими определенную реакцию на гормоны.
К методам относятся:
- операция по удалению придатков;
- лекарственная блокада;
- прием противоэстрагенных медикаментов;
- употребление андрогенов (мужских гормонов);
- прием препаратов угнетающие ароматаза- ферменты;
- применение прогестинов.
Химиотерапия (химия) – лекарственное лечение онкологии груди, при котором применяются цитостатики. Данные препараты ликвидируют раковые клетки и угнетают их размножение.
Цитостатики – медикаменты, у которых присутствует множество побочных действий. Поэтому они в каждом отдельном случае прописываются строго в соответствии с общепринятым регламентом и с учетом особенностей болезни.
Цитостатики, наиболее часто используемые при злокачественных образованиях в груди:
- Адрибластин;
- Метотрексат;
- 5-фторурацил;
- Паклитаксел;
- Циклофосфан;
- Доцетаксел;
- Кселода.
Ассоциации медикаментов, часто применяемых в терапии онкологии груди:
- CMF (Циклофосфан, Фторурацил, Метотрексат);
- CAF (Циклофосфан, Фторурацил, Адриабластин);
- FAC (Фторурацил, Циклофосфан, Адриабластин).

Ультразвуковое исследование – это основной метод диагностики рака груди у пациенток моложе 40 лет. Для более точного диагноза врачи рекомендуют дополнительно пройти и маммографию. Ультразвук и маммография взаимно дополняют друг друга. При маммографии опухоль может не просматриваться, зато четко будет виден рак молочной железы на УЗИ, и наоборот.

Диагностика рака груди при помощи УЗИ
Для пациентки процедура УЗИ весьма комфортна и проста. Она снимает верхнюю часть одежды и ложится на спину, заведя руки за голову. Все остальное делает врач. Он обрабатывает грудь женщины специальным гелем и прикладывает к ней датчик.
Для получения полной картины датчиком проводят по всей поверхности сначала одной, а затем другой молочной железы. В обследуемую область попадает и часть подмышечных впадин, где располагаются лимфатические узлы. Вся информация считывается прибором и поступает на монитор.
Датчик проводится по всем зонам груди, начиная от соска. При этом на экране видны подробности анатомического строения желез – ткани и протоки. Если УЗИ-аппарат показывает наличие подозрительного образования, врач делает снимок – ультрасонограмму. На ней опухоль выглядит как темное пятно. Его обводят стрелочками или линиями с указанием координат локализации.
В ходе процедуры врач диктует ассистенту получаемые данные. После исследования выдает пациентке готовый протокол на соответствующем бланке. В протоколе фиксируются:
- особенности структуры груди – преобладание железистой или жировой ткани;
- состояние лимфоузлов и размеры протоков;
- фото с указанием размеров, расположения и особенностей образования.
Чтобы выявить рак груди на УЗИ, может использоваться панорамное изображение. Как правило, это требуется при больших размерах опухоли. Помимо размеров и локализации узист определяет степень распространения злокачественного процесса в близлежащие ткани. Диагностически важно установить характер кровотока самой опухоли и ее метастазов. Обязательно проводится оценка регионарного метастазирования.

Для раковых новообразований характерны нечеткие контуры и расплывчатые границы. Они слабо отражают ультразвуковые сигналы, имеют неоднородное строение, которое нередко усиливается ближе к краям опухоли.
Однако при небольших размерах, до 1см, почти в половине случаев ситуация иная. Контуры четкие, структура однородная, а микрокальцинаты, типичные для рака молочных желез, отсутствуют. Тем не менее существует ряд признаков, однозначно указывающих на озлокачествление. Это малая интенсивность отражения звуковых волн, извитость сосудов и плотная консистенция опухоли. Как правило, образование не меняет свою форму под любым внешним воздействием.
Показания к проведению исследования
Ультразвуковое обследование рекомендуется проходить женщинам в целях профилактики. Это особенно важно при лечении гормональными препаратами и систематическом употреблении контрацептивов. Показаниями к проведению УЗИ являются также следующие:
- болевые ощущения в одной или обеих железах;
- выраженное изменение размеров или формы груди;
- увеличение лимфатических узлов подмышками или над ключицами;
- сморщенность кожи по типу апельсиновой корки, шелушение, изъязвление в околососковой зоне;
- выделения из сосков;
- мастит и мастопатия;
- наличие уплотнения, выявленного самостоятельно или на маммографии;
- травмы, сильные ушибы груди;
- хронические гинекологические патологии (поликистоз яичников, эндометриоз, миома матки);
- нарушение лактации в послеродовом периоде.
Важно: УЗИ молочных желез нужно делать с 5-го по 12-й день от начала месячных при 28-дневном цикле. При более длительном цикле – на 7–14-й день. Если критические дни нерегулярны или прекратились на фоне менопаузы, исследование проводится в любой день.
Дифференциальная диагностика рака молочных желез
Дифференцировать раковую опухоль сложнее всего при ее малых размерах, поскольку клиническая картина и визуальные признаки на ультрасонограмме имеют существенное сходство. В этом и некоторых других случаях определяющее значение будет иметь цитологический или гистологический анализ фрагмента ткани уплотнения или выделений из сосков.
Отличить рак от фиброаденомы, липомы или ангиомы сравнительно просто. Фиброаденомы довольно подвижны, отграничены от близлежащих тканей, плотные на ощупь и не спаяны с кожей. Липомы мягкие, расплывчатые и податливые при надавливании. Для ангиом характерны уменьшение размеров под давлением и синюшный оттенок кожи над ними.

Трудности появляются при дифференциации рака с фиброаденоматозом, и особенно с его локализованной формой. Зачастую точный диагноз удается поставить только после операции. Пораженный участок удаляется и рассекается в нескольких направлениях. Рак подтверждается, если при детальном микроскопическом изучении фиброаденоматозной ткани обнаруживаются злокачественные клетки.
Оперативное вмешательство может потребоваться при одиночных кистах, расположенных в глубине тканей и имеющих крупные размеры. Условно неблагоприятный прогноз имеет сифилитическое поражение молочных желез, при котором часто возникают сомнения в диагнозе. Чтобы их разрешить, приходится удалять железу вместе с регионарными лимфоузлами. Данная методика оправданна, поскольку комбинация рака и туберкулеза весьма распространена.
Важно также исключить ограниченные жировые некрозы, развивающиеся преимущественно после травм. С целью выявления натечного абсцесса, спровоцированного маститом или воспалением млечных протоков, может назначаться цитограмма отделяемого из соска, пункция или биопсия.
Таким образом, УЗИ-диагностика – это не стопроцентный, но очень информативный метод выявления злокачественных новообразований. Полученный результат дает возможность врачу назначить дальнейшее дообследование, чтобы убедиться либо опровергнуть предварительный диагноз.
HIFU — ТЕРАПИЯ
HIFU — терапия расшифровывается как High Intensive Focused Ultrasound — высокоинтенсивный сфокусированный ультразвук, или ее еще называют ультразвуковая абляция .
Ультразвуковая абляция (HIFU) — самый современный в мире неинвазивный (дистанционный) метод локальной деструкции опухолей. Метод HIFU основан нана генерации ультразвуковых лучей которые безвредно распространяются через здоровые ткани и фокусируются в заданной фокальной области для достижения лечебных целей. Энергия в фокальной области достаточно высока чтобы вызвать немедленную термическую абляцию при температуре выше 56С, что в свою очередь вызывает коагуляционный некроз. Лечение осуществляется без повреждения кожных покровов, окружающих здоровые ткани и органы.

Метод ультразвуковой абляции является передовой технологией и применяется для лечения в сфере гинекологии (миома матки, аденомиоз), онкологии (первичные и вторичные опухолевые поражения печени, рак поджелудочной железы) и урологии (рак почки).
УЛЬТРАЗВУКОВАЯ АБЛЯЦИЯ ХАЙФУ
МЕЖДУНАРОДНЫЙ ПАТЕНТ
ПРЕИМУЩЕСТВА HIFU АБЛЯЦИИ ПОД ВИДЕОКОНТРОЛЕМ:
| ВИД | УЛЬРАЗВУКОВОЙ КОНТРОЛЬ (US) | ЯДЕРНЫЙ МАГНИТНЫЙ РЕЗОНАНС (MR) |
|---|---|---|
| Индуктивное изображение | В реальном времени | Требуется реконструкция изображения |
| Точность процедуры | За счет реального изображения повышается точность процедуры | Точность процедуры не высокая |
| Количество процедур | Для лечения достаточно 1-й процедуры | В обычной практике требуется от 2 до 5 процедур. |
ПРИНЦИП УЛЬТРАЗВУКОВОЙ АБЛЯЦИИ

ЛЕЧЕНИЕ ЗА 1 ПРОЦЕДУРУ
- Уникальное оборудование HIFU терапии модели Haifu JC для безоперационного лечения рака позволяет всего за 1 неивазивную процедуру полностью уничтожить злокачественное или доброкачественное опухолевое образование.(некоторые виды опухолей требуют повторное лечение).
УНИКАЛЬНЫЙ НЕИНВАЗИВНОЙ МЕТОД ЛЕЧЕНИЯ ОПУХОЛЕЙ
ПРЕИМУЩЕСТВА МЕТОДА HIFU ( Хайфу):
- Отсутствие опасности в инфекционном заражения;
- Отсутствие раны или операционного разреза;
- Отсутствие кровотечения;
- Отсутствие боли;
- Абляция нескольких опухолей за одну процедуру;
- Опухоли размером от 1 до 10 см. (время процедуры зависит от размера и месторасположения опухоли).

ОСОБЫЕ ПРЕМУЩЕСТВА ХАЙФУ АБЛЯЦИИ
НЕИНВАЗИВНЫЙ МЕТОД ЛЕЧЕНИЯ
- Экстракорпоральный неинвазивный метод лечения
- Без единой капли крови или нарушения целостности кожного покрова опухоль сжигается высокоинтенсивной, сфокусированной, ультразвуковой волной. Поэтому у пациента снижается стресс от предстоящей процедуры а ее проведение возможно за короткий период времени.
- Так как Хайфу Нож воздействует только на опухоль окружающие опухоль ткани или органы остаются нетронутыми. Например, при удалении миомы матки ни сама матка, ни детородные органы не затрагиваются.
МГНОВЕННОЕ ПОЛУЧЕНИЕ РЕЗУЛЬТАТОВ ЛЕЧЕНИЯ:
- Мониторинг и лечение в реальном времени;
- Отмечены случаи возникновения антиопухолевого иммунитета в процессе поглощения телом остаточного материала после некроза (уничтожения) опухоли.
БЕЗОПАСНОСТЬ ПОВТОРНОГО ЛЕЧЕНИЯ:
- В лечении НЕ применяется радиация, поэтому отсутствует опасность радиоактивного заражения;
- Воздействие ультразвуком безопасно для организма, поэтому вторичное лечение на других участках или другие опухолевые образования безопасно;
- Безопасная абляция злокачественных опухолей, прилегающих к основным кровеносным сосудам.
МЕХАНИЗМ УЛЬТРАЗВУКОВОЙ АБЛЯЦИИ
Несколько механизмов непосредственно вовлечены в повреждение ткани, вызванное Ультразвуковой абляцией (UA). Первый — это тепловой эффект от преобразования механической энергии в тепло в целевой ткани, тепловой эффект зависит от температуры, достигнутой во время ультразвуковой абляции (UA). Если повышение температуры выше порога 56 ℃, а время экспозиции составляет одну секунду, необратимая гибель клеток будет вызвана некрозом коагуляции. Фактически, температура в фокальном объеме может быстро повышаться выше 80 ℃ во время ультразвуковой абляции (UA).
Вторая — акустическая кавитация, наличие небольших газообразных ядер, существующих в субклеточных органеллах, и жидкость в ткани — источник кавитации, который может расширяться и сжиматься под воздействием акустического давления, составляет более нескольких тысяч Паскалей, а температуры достигают нескольких тысяч Градусов Цельсия, что приводит к повреждению тканей.
Повреждение сосудистой сети опухоли, вызванное Ультразвуковой аблацией (UA), может объяснять третий механизм целевого некроза тканей. Он может непосредственно прекратить кровоснабжение опухоли путем разрушения сосудов, питающихся опухолью, что вызывает лишение пищи и кислорода для опухолевых клеток, что косвенно приводит к некрозу коагуляции.
Фактически, невозможно отличить тепловые эффекты от акустической кавитации или повреждения сосудов при ультразвуковой абляции (UA), и они могут происходить одновременно в пределах целевой ткани. Поэтому некроз коагуляции, индуцированный ультразвуковой аблацией (UA), можно рассматривать как результат биологических эффектов от сочетания тепла, кавитации и разрушения сосудов на ткани.
Показания к применению:
• Солидные опухоли мягких тканей;
• Таких как опухоли печени;
• Миомы матки;
• Рак молочной железы;
• Опухоли почек;
• Опухоли поджелудочной железы;
• Опухоли кости.
Противопоказания:
• Опухоли в воздухосодержащих внутренних органах, такие как лёгкие, желудок и кишечник;
• Опухоли средостения;
• Опухоли позвоночника.
Клинические преимущества:
• Неинвазивное лечение для сохранения органов и структур без переливания крови и отсутствия излучения;
• Конформная и точная абляция;
• Одноразовая обработка без ограничения размера и формы опухоли;
• Ультразвуковая терапия в режиме реального времени с цифровым количественным анализом;
• Активация иммунной системы.

Рак печени
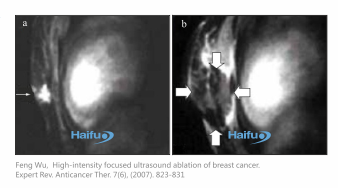
Рак молочной железы
МРТ с контрастным усилением показывает полный некроз рака молочной железы, обработанного HIFU. (а) до лечения, повреждение груди ограничено, и контрастное поглощение обнаруживается в опухоли (стрелка) и нормальной ткани, окружающей опухоль; (b) через 7 дней после HIFU, отсутствие поглощения контрастной в абляционном объёме (стрелка), включая опухоль и запас с обработанной нормальной ткани груди около 1,5-2,0 см вокруг опухоли.
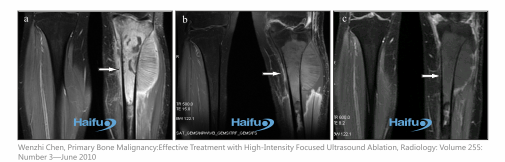
Опухоль кости
Увеличение изображения МР полученные у 18-летней женщины, которая была абляция HIFU для большеберцовой остеосаркомы. (а) изображения перед HIFU показывают одно гиперваскулярное поражение (стрелка) в левой большеберцовой кости. Изображение (b) 2 недели и (с) через 36 месяцев после HIFU не показывают никакое доказательство повышения в обработанной области (стрелки). 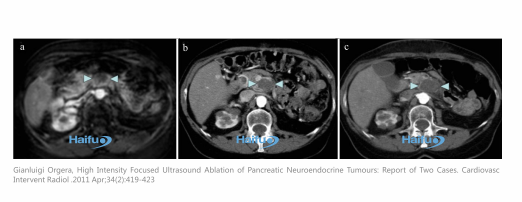
Рак поджелудочной железы
43-летняя женщина с опухолью поджелудочной железы. (а) МРТ до HIFU показывает 2,4-см поражения (наконечники стрел). (b) МДКТ проводится после HIFU через 24 часа, показывает абляцию всего поражения (наконечники стрел). (с) сканирование MDCT через 9 месяцев после лечения показывает, что поражение кажется немного уменьшенным по размерам, но широко гипотензивным и без остаточной усиливающей области (наконечники стрел).
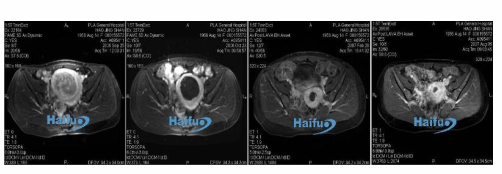
Миома матки
Улучшенные изображения МРТ 37-летних женщин с миомой матки. До лечения миомы имела обильное и активное кровоснабжение. Через 14 дней после лечения, фибромы показывает очевидную атрофию и теряет активность. МРТ-исследование 4,5 месяца и 10 месяцев после лечения HIFU показали, что у обработанных миомы очевидную атрофию.
Читайте также:

