Рак молочной железы что такое hr
Знаете ли вы, что ваш диагноз рака молочной железы действительно означает? Еще больше, знаете ли вы, как ваш конкретный тип рака молочной железы повлияет на вас? Читайте дальше, чтобы получить ответы на эти вопросы и другие.
Что нужно искать в отчете о патологии
Когда у вас есть биопсия опухоли молочной железы, в отчете о патологии сообщается гораздо больше, чем рак или нет. Он предоставляет важную информацию о составе вашей опухоли.
Это важно, потому что некоторые виды рака молочной железы более агрессивны, чем другие, что означает они растут и распространяются быстрее. Целевые методы лечения доступны для некоторых типов, но не для всех.
Каждый тип рака молочной железы требует своего собственного подхода к лечению. в вашем отчете о патологии поможет определить цели и варианты лечения.
Два важных пункта отчета - ваш статус HR и ваш статус HER2.
Продолжайте читать, чтобы узнать больше о том, как статус HR и HER2 при раке молочной железы влияет на ваше лечение и ваше мировоззрение.
Какое HR-позитивное средство
HR является коротким для гормонального рецептора. Опухоли молочной железы тестируются как для рецепторов эстрогена (ER), так и для рецепторов прогестерона (PR). Каждый статус отображается отдельно в отчете о патологии.
Приблизительно 80 процентов рака молочной железы положительно оценивают ER. Около 65% из них также позитивны для ПР.
Вы можете проверить положительный результат для ER, PR или обоих. В любом случае, это означает, что гормоны подпитывают ваш рак молочной железы. Это также означает, что ваше лечение может включать препараты, предназначенные для воздействия на продукцию гормонов.
Также можно протестировать негатив для обоих рецепторов гормонов. Если это так, ваш рак молочной железы не подпитывается гормонами, поэтому гормональная терапия не будет эффективной.
Что HER2-отрицательное означает
HER2 является коротким для рецептора человеческого фактора эпидермального роста 2. В отчете о патологии HER2 иногда называют ERBB2, который обозначает тирозинкиназу рецептора Erb-B2 2.
HER2 является ген, который продуцирует белки HER2 или рецепторы. Эти рецепторы играют определенную роль в том, как здоровые клетки груди воспроизводят и восстанавливают себя.
Когда ген HER2 функционирует неправильно, он воспроизводит слишком много копий, что приводит к сверхэкспрессии белка HER2. Это вызывает неконтролируемое деление клеток молочной железы и образование опухолей. Это известно как HER2-положительный рак молочной железы.
HER2-положительный рак молочной железы имеет тенденцию быть более агрессивным, чем HER2-отрицательный рак молочной железы.
Как влияет статус HR и HER2
План лечения будет основываться как на вашем статусе HR, так и на вашем статусе HER2.
Хирургия, химиотерапия и радиация - это варианты лечения всех типов рака молочной железы. Ваша команда по онкологии будет давать рекомендации, основанные на нескольких других факторах, в том числе о том, как далеко распространился рак.
Доступны различные лекарственные препараты для HR-позитивного рака молочной железы, в том числе:
- селективные ингибиторы ответного ответа на эстроген-рецептор (SERMs)
- , которые используются только у женщин в постменопаузальном периоде
- андроген-рецепторных downregulators ( ERD), некоторые из которых используются для лечения передовых HR-позитивных молочных желез
- лютеинизирующих гормон-высвобождающих гормонов (LHRHs)
- megestrol, который обычно используется для расширенного рака молочной железы, который не ответил на другие методы лечения
Один из распространенных видов рака – это рак молочной железы у женщин. Каждые пять минут в мире умирают три женщины от рака груди. HER2 положительный – это молекулярный подтип рака молочной железы. Опухоль HER2 может быть положительной и отрицательной. HER2 положительный подтип характеризуется развитием эстроген-независимой агрессивной опухоли, с выраженным процессом образования дополнительных копий определенных участков хромосомной ДНК. При развитии такого типа рака молочной железы существует повышенный риск негативного исхода заболевания.

В онкологическом отделении Юсуповской больницы проводится обследование женщин с подозрением на рак молочной железы на инновационном оборудовании известных производителей медицинского оборудования в мире. Раннее обнаружение рака молочной железы увеличивает шансы женщины на благополучный исход заболевания. Каждой женщине следует проходить один, два раза в год осмотр у врача-гинеколога, делать маммографию, проводить ежедневный осмотр молочных желез перед зеркалом. При появлении узелков в молочной железе, изменении положения соска, цвета кожи груди следует обратиться к врачу-онкологу.
Молекулярный тип рака груди определяется по наличию рецепторов на поверхности клетки. HER2 определяется по рецептору человеческого эпидермального фактора роста 2, обнаруживается у 20% женщин, болеющих раком молочной железы. HER2 положительный – это более агрессивная форма рака в отличие от HER2 отрицательного. Опухоль HER2 отрицательная встречается у 80 % заболевших раком молочной железы женщин, характеризуется отрицательным статусом рецепторов человеческого эпидермального фактора роста 2.
Рак молочной железы HER2 позитивный: симптомы
Симптомы положительного HER2 зависят от стадии развития опухоли. Опухоль отличается агрессивным ростом, имеет большое количество рецепторов к белку HER2. На ранней стадии развития диагностируется редко, случайно обнаруживается во время обследования или профилактического осмотра. Диагностируется опухоль с помощью маммографии, УЗИ, МРТ. В большинстве случаев рак молочной железы диагностируется после появления первых симптомов. Выраженные симптомы проявляются на поздних стадиях развития опухоли. Появляются уплотнения в подмышечных лимфоузлах, уплотнение в молочной железе, боль, дискомфорт, выделения из соска, изменяется положение соска, цвет кожи груди над местом поражения.
HER2 позитивный рак молочной железы: выживаемость
Выживаемость при раке груди зависит от многих факторов:
- Стадии развития заболевания и типа опухоли.
- Локализации опухоли.
- Состояния тканей вокруг опухоли.
Около 60% женщин обращается за помощью на 2 ранней стадии развития рака молочной железы, около 30% обращаются на третьей стадии развития опухоли. Позднее обращение к онкологу повышает риск негативного исхода, шанс на выживание на протяжении 5 лет есть у 15 % поздно обратившихся женщин. HER2 позитивный рак молочной железы, прогноз при котором неблагоприятный, характеризуется более частыми рецидивами, в отличие от трижды негативного рака молочной железы.
HER2 негативный рак молочной железы
Согласно исследованиям, проведенным в США, более чем в 75% случаев поздней диагностики рака молочной железы определяется HER2 негативный рак. При исследованиях рака молочной железы выделены следующие иммуногистохимические подтипы рака:
- А и В – люминальный тип.
- Тройной негативный тип.
- Позитивный рак – HER2.
Трижды негативный рак не характеризуется экспрессией HER2, в группу негативного подтипа рака входят заболевания с благоприятным прогнозом (варианты слизистого, тубулярного, медуллярного рака) и неблагоприятно протекающий рак (протоковый тип злокачественной опухоли).
Лечение HER2 положительного рака молочной железы
Одной из причин гибели женщин при раке молочной железы становятся метастазы опухоли. Для лечения положительного подтипа опухоли HER2 применяют хирургическое лечение с последующим проведением гормонотерапии, химиотерапии или проводят предоперационную неоадъювантную терапию. Адъювантная терапия трастузумабом при данном типе рака позволяет увеличить показатель выживаемости женщин больных позитивным HER2 раком. HER2 положительный подтип имеет высокую чувствительность к антрациклинам, в то же время антрациклины обладают высокой кардиотоксичностью. Совместное применение трастузумаба и антрациклинов усиливает токсическое воздействие на сердце, в случае риска развития осложнений трастузумаб рекомендован как монотерапия после проведения лечения по схеме АС. Для адъювантной химиотерапии при HER2 положительном подтипе, в результате исследований был рекомендован режим АС с последующим применением других препаратов химиотерапии. Исследователи добивались снижения токсического воздействия препаратов на организм женщины.
HER позитивный рак молочной железы: схема АС
Схема АС – это лечение с помощью доксорубицина, циклофосфамида, а также паклитаксела в некоторых странах. Исследователи проводили лечение рака молочной железы различными методами – это могло быть первоначальное лечение химиотерапией, затем проведение операции. Или проведение операции по удалению опухоли груди, затем применение адъювантной терапии. Варианты с применением неоадъювантной терапии:
- Первый вариант – 4 курса доксорубицина, циклофосфомида или доцетаксела.
- Второй вариант - 4 курса по схеме АС, затем 4 курса трастузумаба и/или паклитаксела, доцетаксела.
Высокая эффективность отмечена во втором варианте лечения. После неоадъювантной терапии по второму варианту чаще проводились органосохраняющие операции, часто наблюдался полный регресс злокачественной опухоли. В Юсуповской больнице проводят лечение злокачественных опухолей с помощью адъювантной и неоадъювантной терапии. Больница оснащена современным оборудованием, в штате онкологической клиники опытные, высококвалифицированные врачи.
Реакция на эндокринную терапию при раке молочной железы коррелирует с рецептором рецептора эстрогена (ER) и прогестерона (PR). Как правило, гормональный рецептор-позитивный (HR +) рак молочной железы имеет благоприятный прогноз. Чтобы понять точные клинические характеристики и прогноз одиночного HR-позитивного рака молочной железы (ER + PR-опухоли и ER-PR + опухоли), мы сравнили эти опухоли с двойными опухолями HR +, а также с HR-негативными опухолями (ER-PR- ).
Мы исследовали клинические и биологические особенности 6 980 женщин с инвазивной протоковой карциномой, и эти пациенты были стратифицированы в соответствии с экспрессией ER и PR как двойной HR + (ER + PR +), один HR + (ER + PR- и ER-PR +) и двойной HR -отрицательные (HR-, ER-PR-) опухоли.
В этом исследовании 571 (8,2%) случаев были одиночными опухолями HR +, из которых 90 (1,3%) были ER-PR + опухолями и 481 (6,9%) были ER + PR-опухолями. Наш многомерный анализ показал, что у пациентов без избыточной экспрессии HER2 ER + PR-опухоли были связаны с повышенным риском рецидива и смерти по сравнению с опухолями ER + PR + с коэффициентом риска 2.12 для безрецидивной выживаемости (DFS) и 4,79 для общей выживание (ОС). У пациентов без избыточной экспрессии HER2 ER-PR + опухоли имели повышенный риск рецидива и смерти по сравнению с опухолью ER + PR + с коэффициентом риска 4,19 для DFS и 7,22 для ОС. Напротив, у пациентов с гиперэкспрессией HER2 разница в выживаемости между одиночными опухолями HR + и двойными HR + HR-опухолями не была статистически значимой. У пациентов без избыточной экспрессии HER2 DFS и OS опухолей ER + PR- и ER-PR + существенно не отличались от опухолей ER-PR-опухолей.
Мы идентифицировали клинически и биологически различные особенности одиночных опухолей HR + (ER-PR + и ER + PR-) путем сравнения с ER + PR + и ER-PR-опухолями. Эти различия были существенными только в опухолях HER2, а не в опухолях HER2 +. Одиночные HR + опухоли без избыточной экспрессии HER2 (ER + PR-HER2- или ER-PR + HER2-) были связаны с более низкой выживаемостью, чем ER + PR + HER2-опухоли, и имели сравнимую плохую выживаемость с ER-PR-HER2-опухолями (тройной -негативный рак молочной железы).
Онлайн-версия этой статьи (doi: 10.1186 / s12885-015-1121-4) содержит дополнительный материал, доступный для авторизованных пользователей.
Показано, что при раке молочной железы рецепторы стероидных гормонов (HRs, т. Е. Рецептор эстрогена [ER] или рецептор прогестерона [PR]) являются важными прогностическими факторами и прогностическими маркерами для ответа на эндокринную терапию при лечении рака молочной железы. Около 70% случаев рака молочной железы являются гормональными рецепторно-положительными опухолями (HR +). HR + рак молочной железы обычно имеет благоприятный прогноз, но HR-негативные (HR-) раковые заболевания молочной железы имеют плохой прогноз. PR — ген, регулируемый эстрогенами; ER-позитивные (ER +) опухоли обычно также PR-позитивные (PR +), тогда как ER-негативные (ER-) опухоли обычно отрицательные PR (PR-). Таким образом, одиночные HR + (то есть ER + / PR- или ER- / PR +) опухоли представляют меньшую часть рака молочной железы.
Клинические данные показали как в методах метастатической, так и в адъювантной терапии, что тамоксифен менее эффективен в ER + PR-опухолях, чем в опухолях ER + PR + 3, а один рак молочной железы HR +, особенно ER + PR-, агрессивных признаков и более низкого прогноза по сравнению с двойным раком молочной железы HR + (ER + PR +) [4,5]. Однако, насколько нам известно, сравнительные исследования рака молочной железы HR- (ER-PR-) очень ограничены [6,7].
Предыдущие исследования показали, что ER + PR-опухоли демонстрируют высокую экспрессию рецепторов эпидермального фактора роста [1,4,7-11], но в большинстве исследований прогноз ER + PR-опухолей определялся без учета рецептора эпидермального фактора роста человека 2 (HER2). Более того, эти исследования имели общие ограничения, поскольку прогноз был оценен без учета лечения трастузумабом.
Предыдущие исследования показали, что опухоли ER-PR + имеют более низкий прогноз, чем опухоли ER + PR + [10,12-16]. Однако из-за редкости ER-PR + рака молочной железы (зарегистрированная частота 1,5-3,4% [10,12-15]) характеристики и прогноз этой опухоли не известны.
Поэтому для того, чтобы понять точные клинические характеристики и прогноз одиночного HR-позитивного рака молочной железы (ER + PR-опухоли и ER-PR + опухоли), мы сравнили эти опухоли с двойными опухолями HR +, а также с HR-опухолями (ER-PR -), и стратифицировали эти результаты в соответствии с избыточной экспрессией HER2.
Пациенты были отобраны из клинической базы Центра рака молочной железы в Медицинском центре Samsung в Корее в период с января 2003 года по июль 2013 года. Было выявлено 7010 женщин с инвазивной проточной карциномой. Из них 6,980 пациентов были отобраны для этого исследования, за исключением пациентов, у которых были диагностированы двусторонние опухоли или с отдаленными метастазами при предоперационном лечении или была проведена неоадъювантная химиотерапия.
Мы рассмотрели клинико-патологические характеристики пациентов, включая биологические факторы, такие как ER, PR, HER2, рецепторы эпидермального фактора роста (EGFR) и Ki-67. Стадия патологической опухоли оценивали в соответствии с 6-й стадией Американской объединенной комиссии по борьбе с раком (AJCC). Для постановки ER и PR ядерное (не цитоплазматическое) окрашивание оценивали с использованием системы интерпретации Allred score (AS), метод, который обеспечивает полуколичественное измерение доли положительных клеток (оценивается по шкале от 0 до 5) и интенсивности окрашивания (набрано по шкале от 0 до 3), с максимальным счетом 8; AS> 2 считается положительным.
Позитивность HER2 определялась как интенсивность 3+ по IHC, оценка 2+ была интерпретирована как двусмысленная. Отрицательный тест определяли как окрашивание со счетом 0/1 +. Для двусмысленной постановки было выполнено гибридизацию серебра in situ (SISH) или гибридизацию флуоресценции in situ (FISH); результаты были положительными для амплификации HER2, когда отношение HER2 к CEP17 было> 2,2.
Для EGFR и / или Ki-67 результаты считались положительными на основании определения следующих критериев по меньшей мере в одном ядре. Иммуноокрашивание для EGFR было интерпретировано как положительное, когда по меньшей мере 10% опухолевых клеток проявляли окрашивание от умеренной до сильной. Ki-67 считался положительным, когда ≥ 14,0% клеток проявляли окрашивание [17].

- Как возникает рак молочной железы?
- Типы рака молочной железы
- Причины и факторы риска
- Симптомы рака молочной железы
- Самостоятельная диагностика рака груди
- Диагностика
- Стадии рака молочной железы
- Лечение рака молочной железы
- Прогноз при раке молочной железы
Как возникает рак молочной железы?
Рак груди развивается так же, как и любая другая злокачественная опухоль в организме. Одна или несколько клеток железистой ткани в результате произошедшей в них мутации начинают аномально быстро делиться. Из них образуется опухоль, способная прорастать в соседние ткани и создавать вторичные опухолевые очаги — метастазы.
Мутации, которые приводят к РМЖ, бывают наследственными и приобретенными .
Распространенными наследственными генетическими причинами рака молочной железы становятся мутации в генах BRCA1 и BRCA2. Носительницы мутации BRCA1 имеют риск заболеть раком молочной железы 55–65%, а носительницы BRCA2 — 45%. Такие генетические дефекты передаются по наследству от родителей детям, они становятся причиной рака молочной железы примерно в 15% случаев.
Намного чаще опухоль возникает из-за приобретенных мутаций: они возникают в клетках молочной железы и не передаются по наследству. Например, в 20% случаев увеличено количество копий гена, кодирующего HER2 — белок-рецептор, который находится на поверхности клеток и стимулирует их размножение.
Типы рака молочной железы
Злокачественные опухоли груди делятся на два типа: протоковые и железистые. Протоковый рак молочной железы встречается чаще. Он может быть внутриэпителиальным (in situ) и инвазивным. У внутриклеточного протокового рака молочной железы более благоприятный прогноз, он редко дает метастазы и излечивается в 98% случаев. Инвазивный же вариант опухоли склонен к бесконтрольному росту и генерализации процесса.
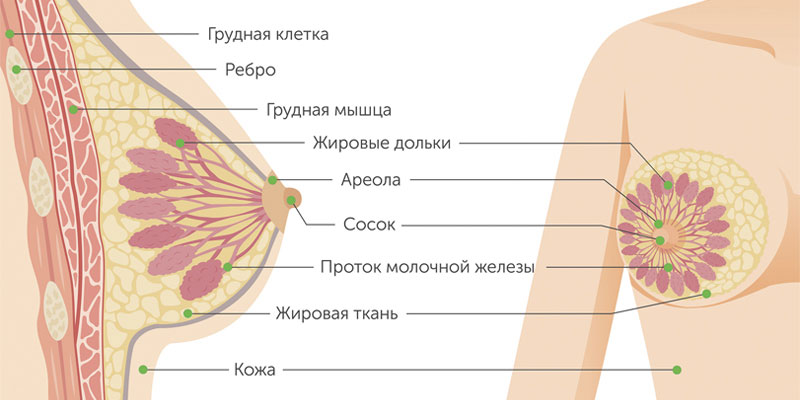
Железистый рак молочной железы может быть дольковым (инвазивная лобулярная карцинома) или произрастать из других клеток железистой ткани. Для долькового рака нередко характерен мультицентричный рост. Скорость увеличения в размерах и сроки метастазирования форм узлового рака груди зависят от степени дифференцировки опухоли.
Причины и факторы риска
К сожалению, полной информации о причинах возникновения рака молочной железы у ученых пока нет. Существует список факторов риска, влияющих на вероятность появления опухоли, однако у некоторых болезнь диагностируют при отсутствии этих факторов, другие же остаются здоровыми при наличии сразу многих из них. Тем не менее, ученые все же связывают развитие рака груди с определенными обстоятельствами, наиболее часто предваряющими его появление. К ним относятся:
- Возраст. Большинство случаев РМЖ приходятся на женщин в возрасте 55 лет и старше.
- Наследственность. Если РМЖ диагностирован у кого-то из близких родственников, риск повышается вдвое.
- Рак молочной железы в анамнезе.
- Повышенная плотность ткани молочной железы по результатам маммографии.
- Некоторые доброкачественные новообразования в молочной железе.
- Раннее начало менструаций — до 12 лет.
- Поздняя менопауза — после 55 лет.
- Отсутствие детей или поздние (после 35 лет) первые роды.
- Воздействие радиации, например, в ходе лучевой терапии, проводимой для лечения другого типа рака.
- Курение и злоупотребление алкоголем. Если женщина ежедневно потребляет 28–42 г этилового спирта, ее риски повышаются на 20%.
- Лишний вес и низкая физическая активность.
- Использование гормональных препаратов: оральные контрацептивы, заместительная гормональная терапия в постменопаузе.
- Травмы молочных желез.
- Сахарный диабет.
- Работа по графику с ночными сменами.
Симптомы рака молочной железы
На ранних стадиях рак молочной железы, как правило, никак клинически не проявляется. Чаще всего опухоль обнаруживается самими больными или выявляется случайно при проведении профилактических исследований.
Пациентки обычно жалуются на наличие пальпируемого образования, выделения из соска. Боль является редким симптомом рака грудной железы, однако болевой синдром может выйти на первый план на этапе генерализации процесса, в особенности при распространении метастазов в кости.
Довольно часто выявляются такие признаки рака груди, как появление асимметрии вследствие изменения размеров пораженной железы. Уменьшение, смещение кверху, деформация и сморщивание молочной железы может наблюдаться при скиррозной (фиброзной) форме опухоли. Напротив, увеличивается грудь на стороне поражения при быстром росте образования или из-за отека, который формируется по причине нарушенного оттока лимфы.
При распространении новообразования в подкожную клетчатку могут наблюдаться изменения кожи. При этом выявляются следующие симптомы рака молочной железы:
Иногда, при распространении опухоли на поверхность кожи могут наблюдаться такие признаки рака груди, как покраснение и изъязвление. Наличие этих симптомов говорит о запущенности процесса.
Изменения соска тоже могут определяться, но только на поздних стадиях. При этом имеют место такие симптомы рака грудной железы, как:
- Симптом Форга — на стороне поражения сосок находится выше, чем на здоровой стороне.
- Симптом Краузе — сосок утолщен, складки ареолы заметно выражены.
Такой признак рака молочной железы, как патологические выделения, является довольно редким, но в ряде случаев может быть единственным симптомом, который выявляется при осмотре. Часто выделения носят кровянистый характер, реже встречаются серозные и гнойные.
Также были выделены особые формы рака груди, которые проявляются типичной симптоматикой. К ним относятся:
- Отечно-инфильтративная форма, для которой характерно увеличение и отечность железы, мраморный цвет кожи, выраженная гиперемия.
- Маститоподобная. Данный вид рака груди проявляется уплотнением пораженной груди, повышением температуры тела.
- Рожистоподобная форма, при которой на коже выявляются очаги (иногда появляются изъязвления), которые внешне напоминают рожистое воспаление.
- Панцирная форма характеризуется наличием множественных узлов, за счет которых происходит сморщивание и деформация железы.
- Рак Педжета — поражает сосок и ареолу. При данной разновидности наблюдают утолщение соска, изменение кожи в виде покраснения и уплотнения, образование корок и чешуек.
Иногда люди, интересуясь по каким признакам можно распознать наличие опухоли молочной железы, по ошибке ищут симптомы рака грудины. Данное название является неверным, так как грудина является центральной плоской костью грудной клетки и даже при метастазировании злокачественного образования груди практически никогда не поражается.
Самостоятельная диагностика рака груди
Самостоятельно проверять грудь на наличие узелков или каких-либо других изменений стоит раз в месяц после менструации. Домашнюю диагностику удобнее всего проводить, принимая ванну или находясь под душем. О любых изменениях, которые удалось обнаружить, стоит как можно быстрее рассказать врачу.
Порядок проведения самообследования молочных желез:
- Разденьтесь выше пояса и встаньте перед зеркалом.
- Поднимите руки вверх и заведите их за голову. Внимательно осмотрите грудь. Повернитесь правым, левым боком.
- Ощупайте молочные железы в положении стоя сложенными указательным, средним и безымянным пальцем. Начинайте с верхней наружной части груди и двигайтесь по часовой стрелке.
- Сожмите сосок двумя пальцами. Проверьте, выделяется ли из него что-нибудь.
- Снова ощупайте молочные железы — теперь в положении лежа.
70% случаев рака молочной железы выявляются пациентами самостоятельно в результате самообследования груди.
Диагностика
Диагностика рака молочной железы начинается с беседы. На этом этапе для врача важно оценить жалобы женщины и выяснить, встречались ли случаи рака молочной железы в её семье, если да — насколько часто. Это помогает заподозрить наследственную форму рака, связанную с мутациями в генах BRCA1, BRCA2, NBS1, CHECK, TP53.
Далее врач осматривает, ощупывает молочные железы, проверяет, нет ли в них узлов и уплотнений, не увеличены ли лимфатические узлы в подмышечной, надключичной и подключичной областях.
После осмотра врач может направить женщину на маммографию — рентгенографию молочной железы. Показаниями к этому исследованию являются: уплотнения в молочной железе, изменения со стороны кожи, выделение крови из соска, а также любые другие симптомы, которые могут указывать на злокачественную опухоль. Также для диагностики рака молочной железы назначают ультразвуковое исследование. Маммография и УЗИ являются взаимодополняющими методами, каждый из них имеет свои преимущества:
Маммография
УЗИ молочных желез
Позволяет обнаружить патологические изменения за 1,5–2 года до появления симптомов.
При кровянистых выделениях из соска можно провести дуктографию — рентгенографию с контрастированием молочных протоков. Это помогает получить дополнительную полезную информацию.
Высокая чувствительность — точная диагностика до 90% случаев рака.
Возможность обнаружить микрокальцинаты до 0,5 мм.
Безопасность — нет воздействия на организм рентгеновскими лучами.
Хорошо подходит при высокой плотности ткани молочной железы, у молодых женщин (до 35–45 лет).
Позволяет отличать кисты (полости с жидкостью) от плотных опухолей.
Позволяет оценить состояние регионарных лимфатических узлов.
Хорошо подходит для контроля положения иглы во время биопсии.
Магнитно-резонансная томография — высокоинформативный метод диагностики злокачественных опухолей молочной железы. Ее применяют при лобулярном раке, когда неинформативны маммография и УЗИ, а также для оценки размеров и расположения опухоли, что помогает определиться с тактикой хирургического лечения. МРТ может применяться для скрининга у женщин-носительниц аномальных генов, связанных с повышенным риском рака молочной железы, при отягощенном семейном анамнезе.
О роли биопсии в диагностике рака молочной железы рассказывает врач Европейской клиники Портной С.М.:

В лаборатории проводят цитологическое и гистологическое исследование, то есть оценивают строение отдельных клеток и ткани. В настоящее время доступны молекулярно-генетические исследования: они помогают выявить мутации, за счет которых произошло злокачественное перерождение, и подобрать оптимальную противоопухолевую терапию.
Биопсия позволяет выяснить, является ли опухоль злокачественной, а также определить ее тип и стадию. Кроме того, исследование биопсийного материала дает ответ на вопрос, является ли опухоль гормонозависимой , что также влияет на схему лечения.
После того как рак диагностирован, важно определить его стадию и понять, насколько сильно он распространился в организме. Для этого применяют следующие исследования:

Стадии рака молочной железы
Стадирование при раке молочной железы опирается на общепринятую систему TNM. Буква T в этой аббревиатуре обозначает размер первичной опухоли:
Буквой N обозначают наличие метастазов в регионарных лимфатических узлах. N0 — очаги в лимфатических узлах отсутствуют. N1, N2 и N3 — поражение разного количества лимфатических узлов.
Буква M обозначает наличие отдаленных метастазов. Рядом с ней может быть указана одна из двух цифр: M0 — нет отдаленных метастазов, M1 — отдаленные метастазы имеются.
В зависимости от значений T, N и M, выделяют пять основных стадий рака молочной железы (внутри некоторых из них есть подстадии):
- Стадия 0: рак на месте.
- Стадия I: опухоль в молочной железе диаметром до 2 см.
- Стадия II: опухоль в молочной железе диаметром до 5 см и более, могут быть метастазы в подмышечных лимфоузлах на стороне поражения.
- Стадия III: опухоль в молочной железе до 5 см и более, может прорастать в грудную стенку или в кожу, имеются очаги в регионарных лимфатических узлах.
- Стадия IV: опухоль может быть любых размеров, не имеет значения, поражены ли регионарные лимфоузлы. Если обнаруживают отдаленные метастазы, всегда диагностируют рак четвертой стадии.
Лечение рака молочной железы
Стратегия лечения рака молочной железы должна подбираться индивидуально для каждой пациентки с учетом таких факторов, как тип опухоли, стадия, чувствительность новообразования к гормональной терапии. Берется во внимание и общее состояние больной. Если опухоль обнаружена на ранних стадиях и выбрана правильная тактика ведения пациентки, то шанс полностью вылечить рак груди является весьма высоким.
Выберите врача-онколога и запишитесь на приём:

Пластический хирург, онколог-маммолог, доктор медицинских наук

Современная диагностика рака молочной железы в обязательном порядке предусматривает тестирование HER2-статуса опухоли. HER2 (англ. human epidermal growth factor receptor 2; рецептор эпидермального фактора роста, тип 2) – это белок, который играет важную роль в патогенезе и прогрессировании определённых подтипов рака молочной железы. Другими словами, если клетки раковой опухоли молочной железы содержат избыточное количество белка HER2, то это заставляет её быстрее расти, способствует раннему метастазированию.
HER2 является важным биомаркером и терапевтической мишенью рака молочной железы. Знание того, какой у вас рак молочной железы (HER2-позитивный или HER2-негативный), помогает врачу определиться с наиболее эффективным лечением.

Позитивный статус HER2 свидетельствуют о том (иммуногистохимия – her2/neu 3+ или FISH – результат положительный), что опухоль чувствительна к препаратам таргетной терапии (например, к Герцептину). Кроме того, анализ на HER2 и другие онкомаркеры рака молочной железы дают возможность предугадать поведение онкологического заболевания – определить степень риска возникновения рецидивов и раннего метастазирования. Это помогает выбрать адекватную стратегию лечения.
Что такое HER2-статус?
HER2 белок присутствует на поверхности как нормальных клеток молочной железы, так и злокачественных. Ген (он обозначается как HER2 или ERBB2) содержит инструкцию, как синтезировать этот белок.
Каждая клетка содержит две копии гена. Однако возможен вариант появления дополнительных копий (амплификации гена HER2, англ. HER2 amplification), в результате чего появляется избыток HER2-рецепторов на поверхности клетки (гиперэкспрессия HER2, англ. HER2 overexpression). Этот белок содержат все клетки, однако на клетках HER2-позитивного рака молочной его находится слишком много (показатель может превышать норму в 100 раз).
Чем больше рецепторов, тем больше факторов роста присоединяться к поверхности злокачественной клетки. Дополнительные сигналы заставляют клетки чаще делиться. Результат – опухоль становится более агрессивной (быстро растет, рано дает метастазы).
Почему важно знать HER2-статус опухоли молочной железы?
Определение HER2-статуса важно в нескольких аспектах:
- HER2-положительный рак молочной железы ассоциирован с худшим прогнозом (высокий риск рецидива);
- этот рак хорошо отвечает на химиотерапию, в частности на терапию антрациклинами (доксорубицин, эпирубицин), и относительно резистентен к гормонотерапии;
- знание HER2-статуса позволяет определиться с чувствительностью опухоли к препаратам таргетной терапии.
На сегодняшний день доступны следующие анти-HER2-препараты – лекарства, подавляющие активность этого белка:
- Герцептин/Herceptin (трастузумаб)
- Перьета/Perjeta (пертузумаб)
- Тайверб/Tykerb (лапатиниб)
- Нерлинкс/Nerlynx (нератиниб)
Также значительную помощь оказывает точное знание того, какой HER2-статус у вторичной опухоли (метастаза), что важно при лечении метастатического HER2-положительного рака молочной железы.
HER2-позитивные опухоли молочной железы выявляются у каждой четвертой пациентки. Совсем недавно такой диагноз ассоциировался с неблагоприятным прогнозом. Появление в арсенале онкологов препаратов таргетной терапии позволило существенно улучшить прогноз HER2-положительного рака молочной железы.
Кому показан анализ на her2 при раке молочной железы?
Все стадии рака молочной железы, начиная с первой по четвёртую, должны быть проверены на статус HER2 перед началом лечения.
Возможна ситуация, когда потребуется повторное тестирование, например:
- Рецидив заболевания, будь то местный, региональный или появились отдаленные метастазы.
- Если при метастатическом раке выявлены новые метастазы (прогрессирование заболевания).
- Если вы и ваш онколог считаете, что необходимо провести тестирование HER2-статуса с помощью другого метода.
Методы определения HER2-статуса
Для анализа используется кусочек ткани опухоли, полученных во время биопсии или операции. Кроме того, для анализа может быть использован архивный образец ткани (парафиновые блоки). Для определения HER2-статуса применяется два метода:
- Иммуногистохимия HER2 (ИГХ, англ. IHC): определение количества белка HER2 на клеточной поверхности (повышенная экспрессия HER2).
- Гибридизация in situ (ISH): определение количества копий гена HER2 (амплификации гена HER2). Существует две методики гибридизация in situ: флуоресцентная гибридизация in situ (FISH) и ISH с использованием наборов PathVysion (выполняется с помощью обычного микроскопа в светлом поле).
Иммуногистохимия, как правило, дешевле. Тестирование проводится быстро, поэтому иммуногистохимия используется чаще. FISH, однако, считается более точным исследованием. Чаще его используют в качестве дополнения к иммуногистохимическому исследованию, если точность результата последнего вызывает сомнение.
Расшифровка результатов тестирования HER2-cтатуса рака молочной железы
Хотя IHC и ISH предназначены для определения одного и того же параметра, их результаты описываются по-разному.
Вот, что вы можете прочитать в заключение после проведения иммуногистохимического исследования на HER2:
| Результаты ИГХ | Статус гиперэкспрессии HER2 |
| her2/neu 0 | Отрицательный |
| her2/neu 1+ | Отрицательный |
| her2/neu 2+ | Пограничный (неопределенный) |
| her2/neu 3+ | Положительный |
Как упоминалось выше, определение HER2-статуса опухоли методом FISH является более точным, хотя возможна двусмысленность трактовки полученного результата.
| Результаты FISH | Статус гиперэкспрессии HER2 |
| Позитивный | Выявляется амплификация гена HER2 |
| Негативный | Нет амплификации гена HER2 |
В соответствии с рекомендациями ASCO / CAP 2013 года, если HER2-статус расценивается как неопределенный по IHC 2+, то необходимо проведение дополнительного исследования методом ISH для определения амплификации гена HER. Неопределенный HER2-статус по ISH (HER2/CEP17 1,8—2,2) требует анализа дополнительного количества ядер опухолевых клеток (не менее 40) или повторения IHC и ISH.
Положительные результаты исследований IHC (3+) и FISH (есть амплификация гена HER2) означают, что вам будет рекомендован препарат таргетной терапии, который будет подавлять размножение клеток HER2-позитивного рака молочной железы.
Вы узнали, почему необходимо тестирование HER2 статуса, но также важно знать и о его недостатках:
- Неточность (ошибки): порой результаты тестирования бывают неубедительными. Поэтому может потребоваться дополнительное тестирование образца ткани, взятого из другого участка опухоли.
- Гетерогенность: Возможна такая ситуация: одни участки опухоли дают HER2-положительный результат, а другие HER2-отрицательный.
- Изменение статуса: опухоль может поменять свой HER2-статус, поэтому результаты, который был перед началом лечения, может не соответствовать результатам, которые вы получите в последующем.
Изменение HER2-статуса
Многие думают, что злокачественная опухоль состоит только из клеток потомков одной мутантной клетки. Но это не так, клетки опухоли продолжают накапливать новые мутации. Различные участки одной опухолевой массы могут содержать клетки с различными характеристиками (гетерогенность опухоли), и эти отличия могут стать еще более очевидными, когда опухоль прогрессирует, например, при рецидиве или метастазировании.
По этой причине может измениться не только HER2-статус, но и статус рецептора эстрогена (ER) и рецептора прогестерона (PR). Это можно наблюдать при рецидиве заболевания или когда прогрессирует метастатический рак груди. Такое изменение рецепторного статуса называется диссонансом. Опухоль может изменить свой статус с позитивного на негативный по одному из этих рецепторов или наоборот.
Вероятность несоответствия по рецептурному статусу исходной опухоли и первого или второго метастазов:
| Статус | Вероятность изменения статуса |
| HER2 | 19.6 % |
| ER | 20.7 % |
| PR | 40.7 % |
В одном исследовании (2016 года) было установлено, что почти 20% опухолей изменили свой статус с HER2-позитивного на HER2-негативный или наоборот. Знание этого, очень важно при выборе оптимального варианта лечения.
Кроме того, в этом исследовании установлен следующий факт – опухоли, которые не соответствовали своему первоначальному HER2-статусу (на положительный или отрицательный), имели такой же прогноз, как и те, которые этот статус не поменяли.
Это исследование обнаружило несоответствие между исходными метастазами и первым или вторым метастазом, но также может возникнуть несоответствие между первым и вторым метастазами.
Ошибочный диагноз
Если ваша опухоль на самом деле HER2-положительная, но вы получаете HER2-негативный результат, то вы рискуете не получить лечение, которое может улучшить выживаемость. С другой стороны, если ваш HER2-статус в действительности отрицательный, но вы получаете положительный результат статуса, вы подвергаетесь риску получения побочных эффектов, связанных с анти-HER2 таргетной терапией.
Несколько слов от OncoInfo
До проведения какого-либо лечения (за исключением случаев хирургического удаления опухоли) инвазивный (от стадии I до стадии IV) рак молочной железы должен быть протестирован на наличие HER2-рецепторы, а также определен статус рецепторов эстрогена и прогестерона.
Тестирование также следует повторить, если у вас был тест, который вернулся как неопределенный, если ваш онколог считает, что необходима другая методика определения HER2-статуса, а также при рецидиве заболевания. Со временем опухоль может поменять свой HER2-статус.
Список использованных источников:
Читайте также:

