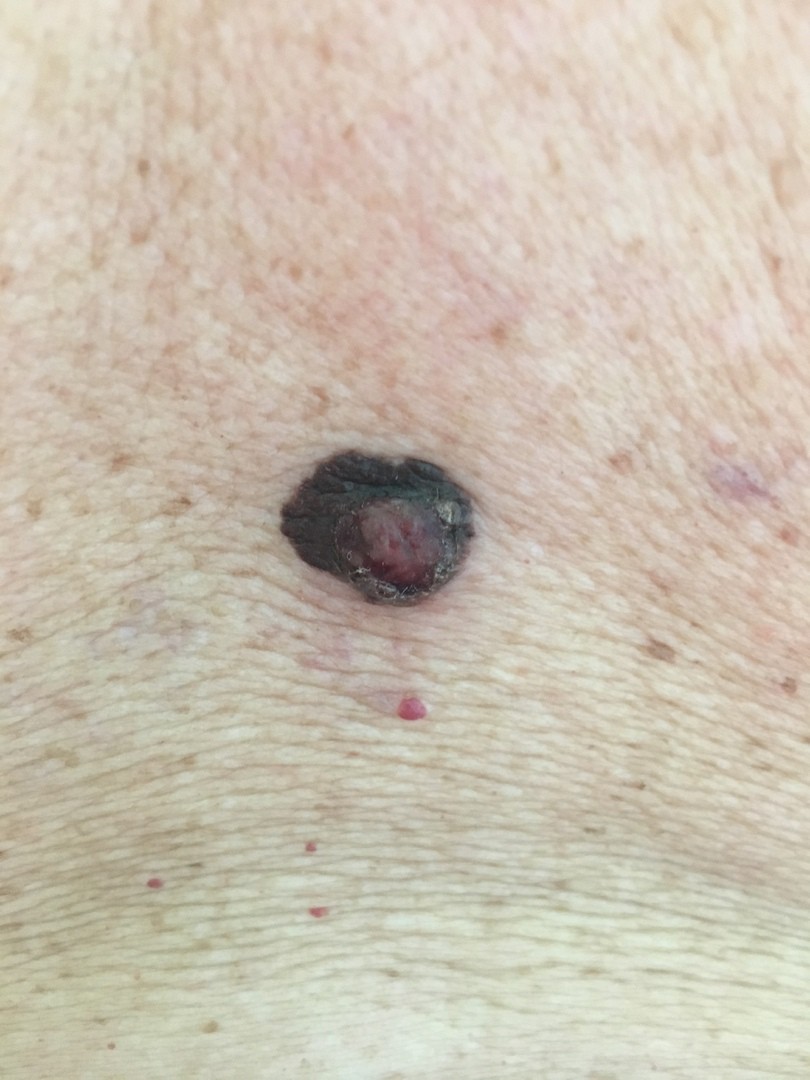
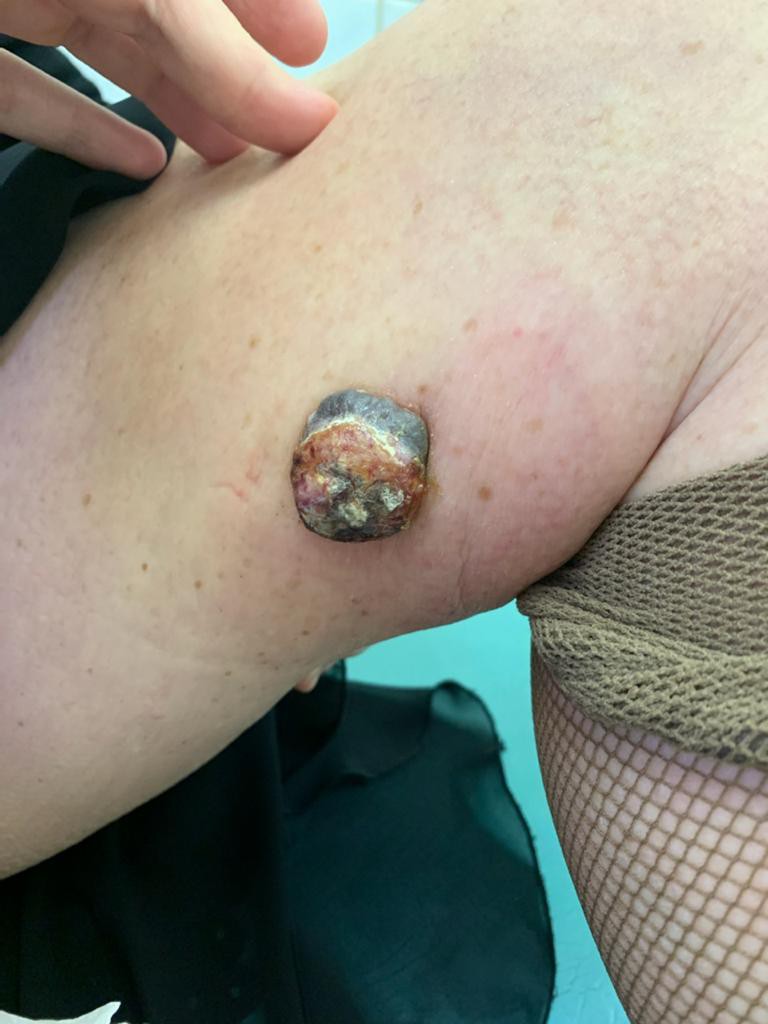
Рак кожи в бразилии
Заболеваемость раком кожи во всем мире возрастает по мере того, как люди со светлой кожей стремятся к солнцу, не осознавая связанные с ним опасности. Сэйра Камберлэнд (Sarah Cumberland) и Клодиа Джурберг (Claudia Jurberg) рассказывают о том, как в Австралии и Бразилии подходят к этой проблеме здравоохранения.
Выпуск 87, номер 8, август 2009 г.

В течение последних 10 лет в один из ноябрьских дней более 1500 врачей выходили на улицы и пляжи Бразилии для того, чтобы вести борьбу против рака кожи. Во время ежегодной Национальной кампании по профилактике рака кожи бразильцам предлагается посетить одну из тысяч мобильных клиник, расположенных в палатках на пляжах и городских площадях в сотнях городов по всей стране, для обследования кожи и получения информации о способах профилактики рака кожи.
В 2008 г. эта кампания, организованная Sociedade Brasileira de Dermatologia (Бразильским дерматологическим обществом), привлекла внимание более 40 000 человек, что на 40% больше, чем в 2007 году. Согласно данным обследования, проведенного в этот день, 8 ноября 2008 года, более 27 000 (62,3%) человек, прошедших обследование, сказали, что сделали это благодаря кампании СМИ. "СМИ сыграли большую роль", - говорит д-р Селма Шуартц Сернеа (Selma Schuartz Cernéa), координатор кампании. Истории о том, как важно регулярно проходить обследования кожи, транслировались по национальному радио и телевидению, публиковались в печатных изданиях и Интернете.
У 10% людей, прошедших обследование в этот день кампании 2008 года, был диагностирован тот или иной тип рака кожи. Из них более чем у 3000 человек была выявлена базально-клеточная карцинома (немеланоцитарная), а у 354 человек - злокачественные меланомы, самый смертоносный тип рака кожи. "К сожалению, - говорит Сернеа, - большинство людей, прошедших обследование в этот национальный день (65,4%), признались, что они находились на солнце без защиты". Тропический климат Бразилии и протянувшиеся на тысячи километров пляжи способствуют тому, что жители страны, включая выходцев из Европы, которые составляют 50% населения, являются поклонниками солнца.
Пребывание на солнце представляет особую проблему для подростков, которые с меньшей вероятностью пользуются солнцезащитными средствами или применяют другие защитные меры, но их сегодняшние привычки окажут воздействие на заболеваемость раком кожи в последующие годы. Результаты исследования, опубликованные в американском журнале "Фотохимия и фотобиология" ("Photochemistry and Photobiology") в 2005 году, показали, что 90% студентов высших учебных заведений, опрошенных в Порто Алегре, Бразилия, знали об опасностях воздействия солнца и о раке кожи, но считали, что загар улучшает их внешность, и, поэтому, шли на риск. Менее 50% из них сообщили об использовании солнцезащитных средств в летнее время года и менее 3% пользовались ими зимой.

По данным Instituto Nacional do Câncer (Национального онкологического института), рак кожи продолжает оставаться самым распространенным типом рака в Бразилии, как среди мужчин, так и среди женщин. По данным Министерства здравоохранения в 2008 г. в рамках государственной системы проходили лечение или были прооперированы в связи с раком кожи более 7000 бразильцев. За 10 лет это число более чем удвоилось (3000 человек в 1998 году), в то время как численность населения возросла примерно лишь на одну пятую - со 161 миллиона до 190 миллионов человек.
Хирург-дерматолог д-р Джоаким Мескита Фильо (Joaquim Mesquita Filho) считает, что уровень заболеваемости меланомой в Бразилии недооценен, так как она не подлежит обязательному уведомлению. За период с января по май 2009 г. Мескита Фильо принял в своей частной клинике в Рио-де-Жанейро 11 пациентов с меланомой, но от него не требовалось предоставления данных ни об одном из них в систему данных здравоохранения.
Марсели Оливейра Сантос (Marceli Oliveira Santos), статистик из Информационного отдела Национального онкологического института, говорит, что данные о заболеваемости раком являются только примерными, потому что в Бразилии не регистрируют эти данные в отношении всего населения. "Национальный онкологический институт получает регистрационные данные только из 28 районов, в основном в столице. Из них только 17 предоставили данные, по меньшей мере, за два года".
"Заболеваемость раком кожи растет во всем мире, потому что многие люди до сих пор считают его достаточно доброкачественным состоянием, чуть ли не просто неудобством, - говорит д-р Хэйс Глэдстоун (Hayes Gladstone), директор отделения дерматологической хирургии, Стэнфордский университет, Соединенные Штаты Америки. - И многие национальные онкологические общества, включая Американское онкологическое общество, предпочли направить свои усилия и ограниченные ресурсы на борьбу с такими видами рака, которые повсеместно имеют более высокую смертность, такие как рак молочной железы и рак толстой кишки".
По словам Крэга Синклэра (Craig Sinclair), директора Центра по профилактике рака при Совете по борьбе с раком штата Виктория, Австралия, в повышении заболеваемости раком кожи сыграли роль возросшее время отдыха в местах с высоким уровнем ультрафиолетового излучения, развитие промышленности, выпускающей оборудование для искусственного загара, и мода.

"Необходимо всестороннее просвещение в области рака кожи во всех возрастных группах при использовании всех СМИ, включая Интернет и мобильные телефоны, для распространения жестокой правды о раке кожи, - говорит Глэдстоун. - Такие страны, как [страны] Скандинавии, Германия и Соединенные Штаты [Америки] должны обеспечить лучшее просвещение своего населения в отношении не только ежедневной защиты от солнца, но и защиты во время каникул и отпусков". Так, например, он предлагает туристическим агентствам размещать на своих веб-сайтах рядом с рекомендациями отелей и другой информацией о поездках напоминания туристам о необходимости пользоваться солнцезащитными средствами и избегать полуденного солнца.
Глэдстоун говорит, что наилучшие кампании проводятся в Австралии, стране с самым высоким уровнем заболеваемости меланомой в мире. Просвещение населения в области профилактики рака кожи началось здесь в штате Виктория в 1980-х годах, когда по телевизору стали демонстрировать программу, в которой мультипликационный персонаж чайка Сид (Sid the Seagull) напоминал о необходимости надеть футболку и шляпу и намазаться кремом. С тех пор национальная программа под названием СанСмарт (SunSmart) передает сообщения в целях просвещения населения и призывает проводить изменения в отношении окружающей среды и политики в школах, на рабочих местах и в местных органах управления.
По словам Сьюзан Доббинсон (Suzanne Dobbinson) из Центра по исследованиям поведения при Совете по борьбе с раком штата Виктория, проведенный в апреле 2008 г. обзор показал, что национальная телевизионная кампания, организованная правительством Австралии, изменила взгляды и поведение подростков, в том числе снизила их стремление иметь солнечный загар и повысила показатели использования ими головных уборов и солнцезащитных средств. "Непрекращающиеся кампании в средствах массовой информации оказали значительное воздействие на снижение количества солнечных ожогов и улучшение поведения в области защиты от солнца [в Австралии], - говорит Синклэр. - Имеются также надежные фактические данные о том, что кампании по обеспечению защиты от солнца способствовали снижению заболеваемости меланомой в более молодых возрастных группах".

Профессор Майкл Г. Кимлин (Michael G Kimlin), директор научной лаборатории АвсСан (AusSun Research Lab), Квинслендский технологический университет, Австралия, считает, что кампании стали успешными благодаря сильной поддержке со стороны правительства и общества. "Жители Австралии очень хорошо понимают факторы риска, связанные с раком кожи. Показатели заболеваемости раком кожи в Австралии снизились благодаря тому, что мы хорошо спланировали и реализовали распространение сообщений общественного здравоохранения. Однако некоторые показатели позволяют предположить возможный рост заболеваемости в некоторых более молодых возрастных группах, поэтому пора браться за новые стратегии". В настоящее время реклама в Австралии использует "тактику запугивания", показывая, например, хирургическую операцию по удалению меланомы на спине 22-летней женщины или размещая в газете объявление с изображением мертвого человека с родинками на груди, принимающими очертание пистолета, где читателям предлагается соединить точки и прочитать сообщение "Уклонение от обследования родинок может означать самоубийство".
В Бразилии люди все больше понимают важность обследования родинок. Дерматолог д-р Бьянка Коста Соарес (Bianca Costa Soares) считает, что благодаря ежегодным кампаниям возросло число людей, обращающихся в больницу АС Камарго в штате Сан-Паулу для обследования кожи.
"Число случаев диагностирования меланомы в больнице возросло, - говорит она. - Коэффициент смертности снижается, так как мы можем поставить диагноз на ранних стадиях. Сейчас люди больше обеспокоены в отношении настораживающих признаков на их теле. Это важный шаг для снижения смертности от меланомы".
Опыт Бразилии показывает, что национальные кампании в союзе со СМИ являются важнейшим инструментом в борьбе против рака кожи. "Работа, проделанная Бразильским дерматологическим обществом, способствовала повышению осведомленности о факторах риска и важности профилактики", - говорит Коста Соарес.■
[В новой версии этой статьи предпоследний параграф был удален].
Мелани Гриффит стала главной звездой Венского бала (хотя известных людей там было немало – например, на светском рауте засветился даже президент Украины Петр Порошенко с женой). Выглядела актриса не очень: ее лицо сильно изменила недавняя операция, после которой на носу остался заметный шрам. Тем не менее, желание выйти на публику (или, возможно, жесткие рамки контракта с организаторами Венского бала) оказались сильнее голоса разума, советовавшего Мелани потерпеть и сначала окончательно восстановиться после операции. Гримеры постарались замазать шрам тональным кремом, но он все равно был слишком заметен.

Гримеры постарались замаскировать шрам от опухоли на носу тональным кремом. Фото: EAST NEWS
Еще хуже актрисе пришлось, когда она только-только прилетела в Вену и приехала в свой отель. У дверей ее ждали папарацци. Мелани оказалась совершенно не готова к их атаке: она устала после долгого перелета из Америки , была ненакрашенной и без укладки. Камеры безжалостно запечатлели красные шрамы на носу, растрепанные волосы и изменившееся из-за пластики лицо.
Впервые медики диагностировали у Мелани Гриффит онкологию в 2009 году. Врачи обнаружили у нее рак кожи в начальной стадии, и актрисе успешно удалили опухоль (с тех пор Мелани старается не проводить на солнце слишком много времени). Тогда Гриффит появилась на публике с синяком под глазом. Это сразу же вызвало множество пересудов о том, что ее муж Антонио распускает кулаки. Однако, как выяснилось позже, кровоподтек образовался из-за операции по удалению онкологического образования. Опухоль появилась у артистки прямо под глазом, и врачи настояли на срочном хирургическом вмешательстве. Мелани пришлось так же пройти курс химиотерапии. Пресс-секретарь звезды Робин Браун рассказала агентству Associated Press, что рак кожи был диагностирован на ранней стадии, поэтому медикам удалось спасти Гриффит. Но победить болезнь до конца не получилось.

Папарацци подкараулили Мелани у входа в отель. Фото: EAST NEWS

Актриса устала после долгого перелета из Америки, была ненакрашенной и без укладки. Фото: EAST NEWS
Годы жизни Бандераса с Гриффит были как счастливыми, так и горькими . У актрисы немало проблем со здоровьем, причем в доброй половине из них виновата она сама. Одним из источников тревоги для Антонио была фатальная увлеченность супруги процедурами красоты. В интервью Мелани не раз откровенно признавалась, что в прошлом делала подтяжку лица, уколы коллагена и ботокса , чтобы избавиться от морщинок и разгладить кожу.

Мелани Гриффит (справа) в фильме "Двое - это слишком" (1996 год), на съемках которого они с Антонио Бандерасом влюбились друг в друга.
На некогда ангельскую внешность Мелани повлияло и то, что в прошлом она серьезно злоупотребляла алкоголем, кокаином и болеутоляющими препаратами, от привязанности к которым ей пришлось долго лечиться в клинике. Бандерас всегда преданно опекал Мелани. В наркобольницы Гриффит попадала несколько раз. Мелани подсела на таблетки, когда мучилась от невыносимых болей в шее, поврежденной в дорожной аварии. Актриса пыталась унять боль всеми доступными средствами.

Антонио Бандерас и Мелани Гриффит в 2012 году. Фото: GLOBAL LOOK PRESS
- Мы никогда не скрывали свои проблемы и всегда преодолевали их вместе, - рассказывал Антонио в одном из интервью во время их брака, - Даже в период самого тяжёлого кризиса мы были достаточно терпеливы, чтобы увидеть свет в конце тоннеля. Мелани прекрасно справилась со своими проблемами.
Но в итоге Бандерас все же предпочел оставить жену наедине с ее демонами и ушел к более молодой женщине.


Меланома – тихий и коварный убийца. Её коварство заключается в мимикрии. Она подражает обычным доброкачественным родинкам, родимым пятнам, а потому не заметна для неспециалиста. Её жертва спокойно с ней живет до поры до времени, даже не подозревая об опасности. Важно диагностировать меланому на ранних стадиях, тогда от проблемы легче избавиться. В противном случае от неё умирают.
Что такое меланома, почему она страшнее рака кожи и почему загорать опасно, корреспондент ТИА спросила у Владислава Дубенского, дерматовенеролога, хирурга-онколога, заместителя главного врача по медицинской части Центра Аваева.
Что такое меланома? Изучаем матчасть
Меланома – это не рак кожи. Но от этого она менее опасной не становится. Это злокачественное новообразование кожи, которое развивается из пигментных клеток — меланоцитов, находящихся в эпидермисе – поверхностном слое кожи. Меланома чаще встречается у женщин, чем у мужчин. Специалисты утверждают, что наряду с плоскоклеточным и базальноклеточным раком кожи она относится к злокачественным опухолям. При этом меланома крайне агрессивна.

- У меланомы агрессивное поведение и злокачественное течение. Как только начинается инвазивный рост (первый этап метастазирования) внутри эпидермиса и злокачественные клетки спускаются в дерму, с этого момент появляется риск. И чем глубже опухоль проникла, тем хуже. Начинается формирование очагов этой опухоли в любом месте организма. Это может быть и печень, и головной мозг, и любые другие органы, в том числе, и кожа. Такой же процесс может развиваться и в лимфатической системе и распространяться через кровь.
В 2019 году в Тверской области меланому выявили у 97 женщин и 55 мужчин. В нашем регионе меланома не входит в "пятерку" лидеров онкозаболеваний, в отличие от таких злокачественных новообразований, как:
1. Рак молочной железы
2. Рак кожи
3. Рак легких, трахеи и бронхов
4. Рак предстательная железы.
5. Рак желудка.
По словам специалистов, умирают от меланомы и рака крови сегодня реже, чем, к примеру, от рака лёгких. Но все же, смертность есть.
Меланома – смертельная родинка
- Рак и меланома – это злокачественные новообразования. Но меланома более агрессивно протекает, чаще метастазирует и, соответственно, летальный исход от меланомы развивается чаще. При раке кожи такой злокачественности нет. Смертность от рака кожи - достаточно низкая. Несмотря на то, что он распространен и часто выявляется, причиной смерти он бывает достаточно редко. А меланома встречается реже, чем рак кожи, но причиной смерти она бывает чаще.
РАК КОЖИ (фото из личного архива Владислава Дубенского):
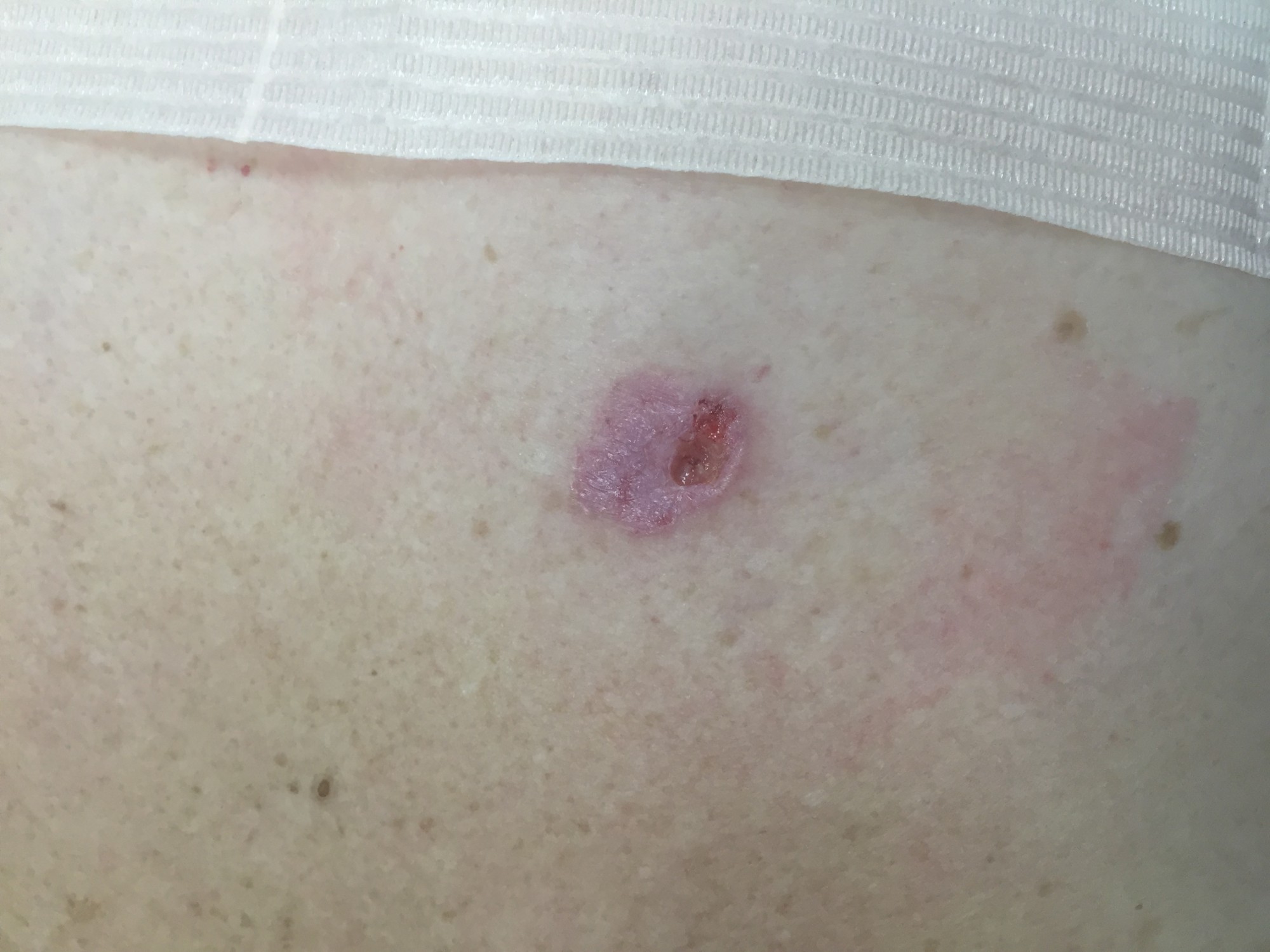
Данные по Тверской области за 2019 год. На 100 тысяч населения смертность от меланомы составляет 3,4, при этом от рака кожи - 1,4. Последний показатель – один из самых низких. Если взять, к примеру, рак молочной железы, то тут показатель смертности в Тверской области будет составлять 36,6.
- Причина – в ранней диагностике. То есть чем раньше выявить это злокачественное образование, тем лучше. В 2019 году в Тверской области в 82,7% случаев мы диагностировали опухоль на ранней стадии - при небольшой ее толщине. Поэтому и выживаемость хорошая. Если у человека 1-я степень толщины меланомы, выживаемость - 100%. А если уже запущенная, 5-я степень, то тут выживаемость лишь 50%. 5-я стадия – это значит, что опухоль толстая и проникла довольно глубоко в организм.
Меланома – злокачественная родинка! В чем же отличие от хорошей?!
Родинки есть на теле у каждого человека, у кого-то совсем чуть-чуть, а кто-то буквально усыпан ими. Это совершенно безобидные образования на коже, которые развиваются из-за чрезмерного роста меланоцитов, синтезирующих пигмент клеток кожи. Родинки, или еще их называют невусы, появляются на теле в детстве и подростковом возрасте, ну и у взрослых тоже могут образовываться новые родинки.
ОБЫЧНЫЕ РОДИНКИ (фото из личного архива Владислава Дубенского):
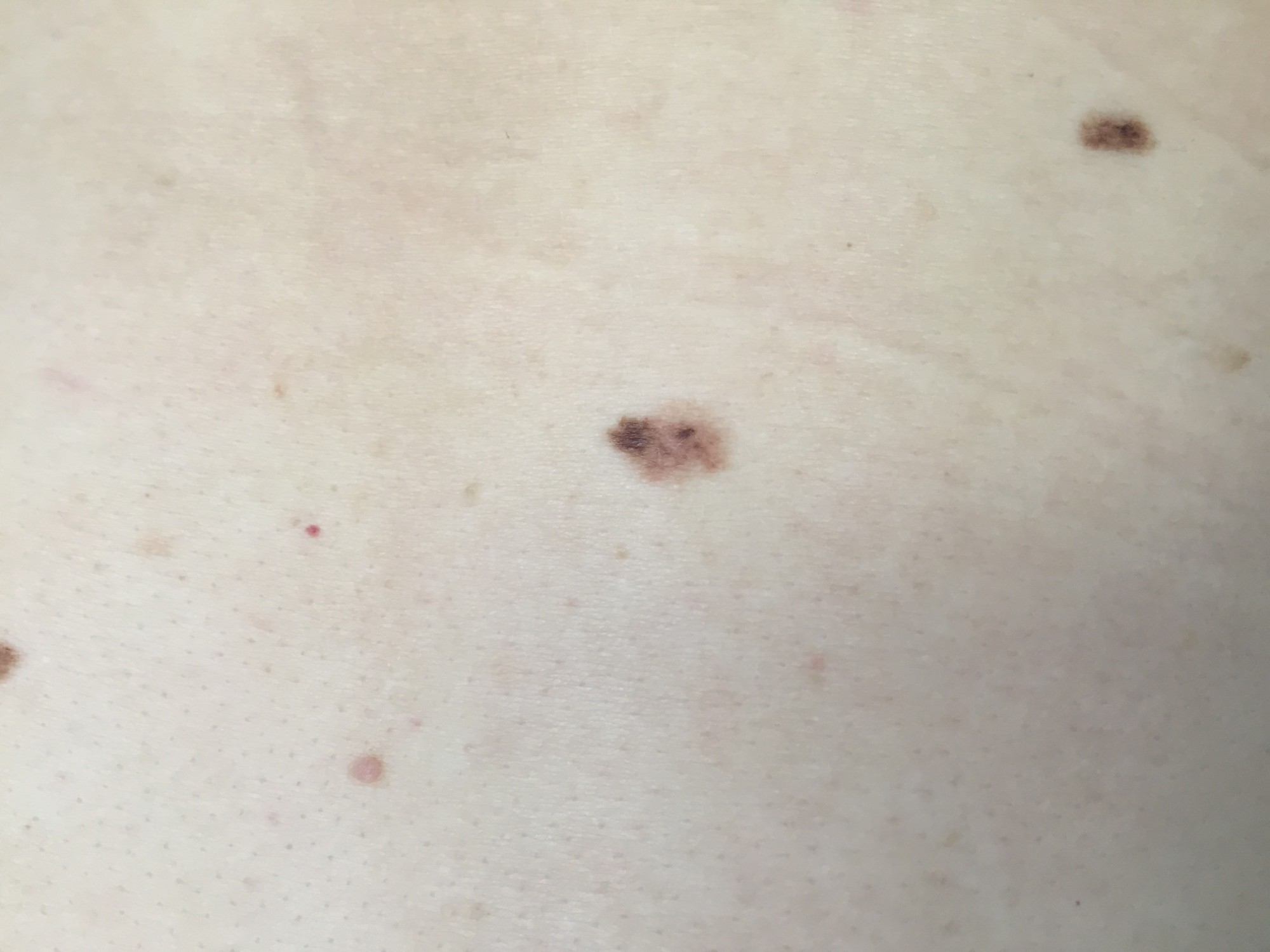
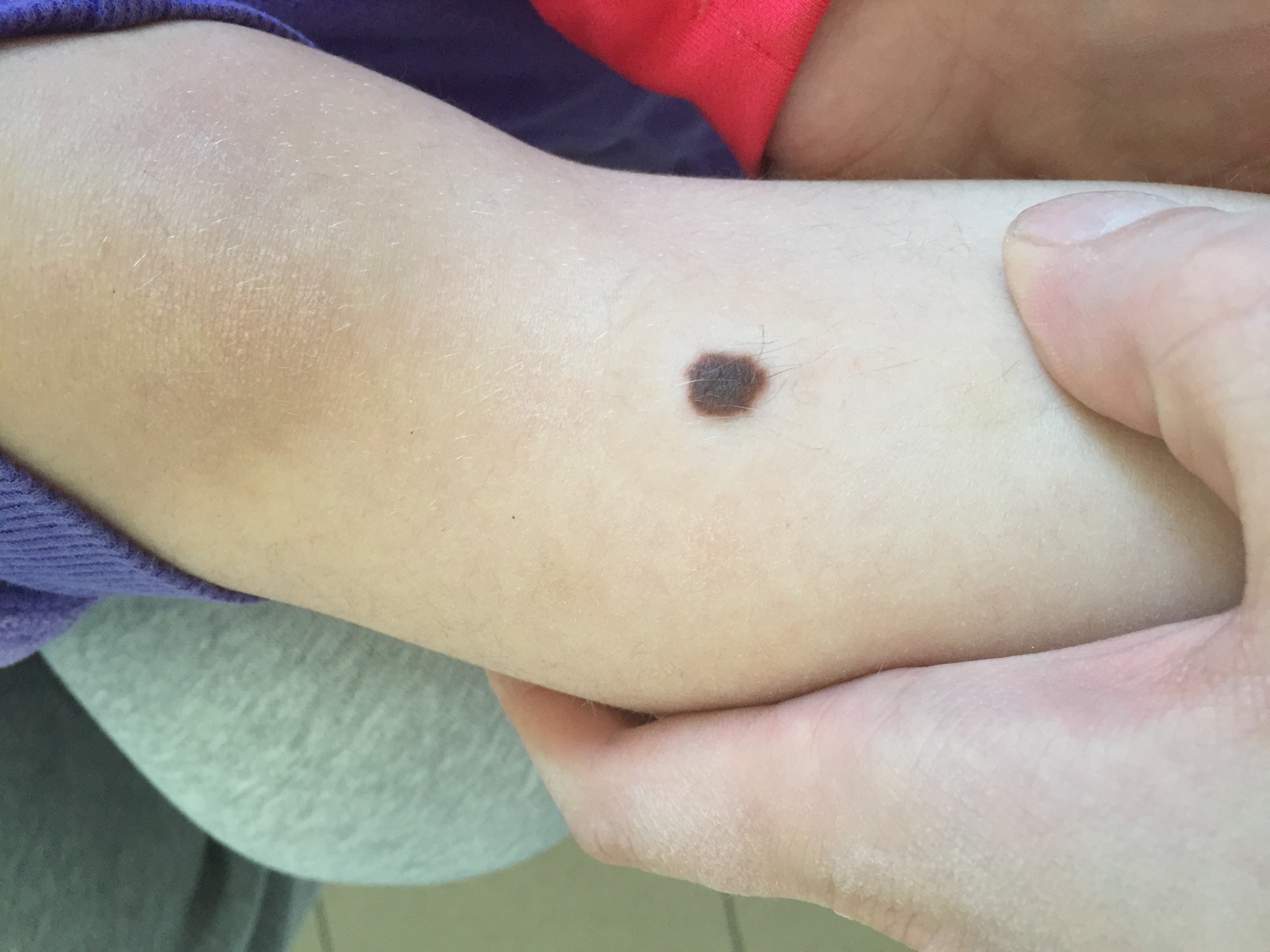
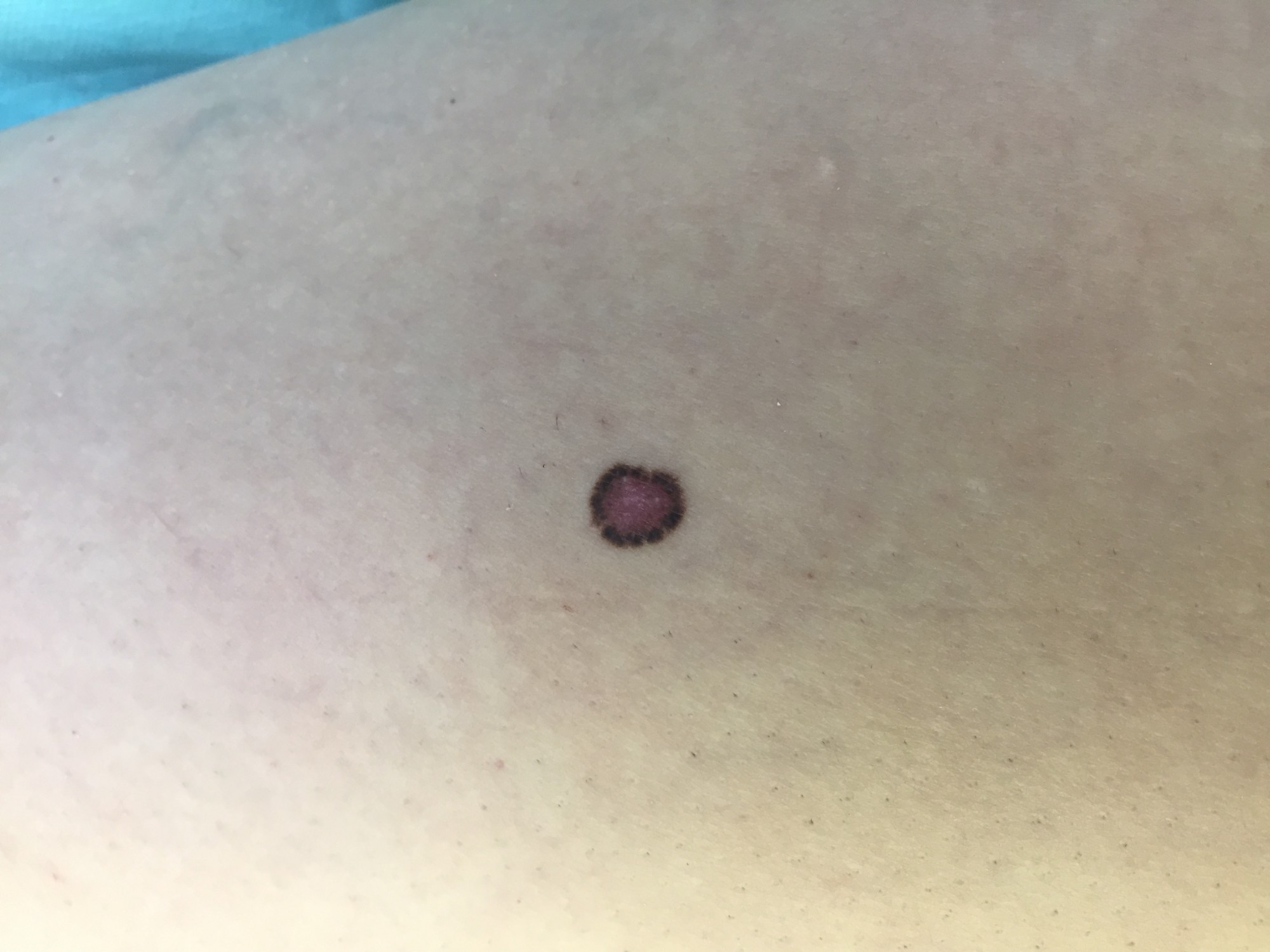
В большинстве своем – они доброкачественные. Но некоторые виды родинок должны насторожить.
- Есть несколько клинических признаков отличия меланомы от обычного невуса. У меланомы темная окраска, практически черная. И диаметр новообразования– чаще всего от 6 мм и более. К тому же она очень интенсивно растет. В некоторых случаях на поверхности кожи могут появляться язвы, корочки без видимых причин. Иногда в таких местах наблюдается зуд и дискомфорт.
Есть общепризнанный алгоритм оценки пигментных образований ABCDE, который может помочь выявить "подозрительные": A (asymmetry, асимметрия) — появление асимметрии образования; B (boundary, контур) — есть неровные или рваные (географические) края; C (color, цвет) — неравномерность пигментации - присутствуют участки черного цвета, появление узлов розового цвета или с голубоватым оттенком; D (diameter, диаметр) — диаметр больше 6 мм; E (evolution, изменение) — в течение времени изменяется.
Даже доброкачественные образования с течением времени свой размер будут изменять, но не с такой скоростью, - говорит доктор Владислав Дубенский.
Есть мнение, что обычная родинка может перерасти в злокачественную. Это правда.
- На сегодняшний день рассматривается теория, что если новообразование доброкачественное, в нормальных условиях оно так и останется доброкачественным. Хотя в некоторых случаях, как опыт показывает, меланома развивается из предшествующей родинки. Другой вопрос, какая была эта родинка – типичная или атипичная. Но в целом, мы принимаем тот факт, что из невуса может развиться злокачественное новообразование.
МЕЛАНОМА (фото из личного архива Владислава Дубенского):
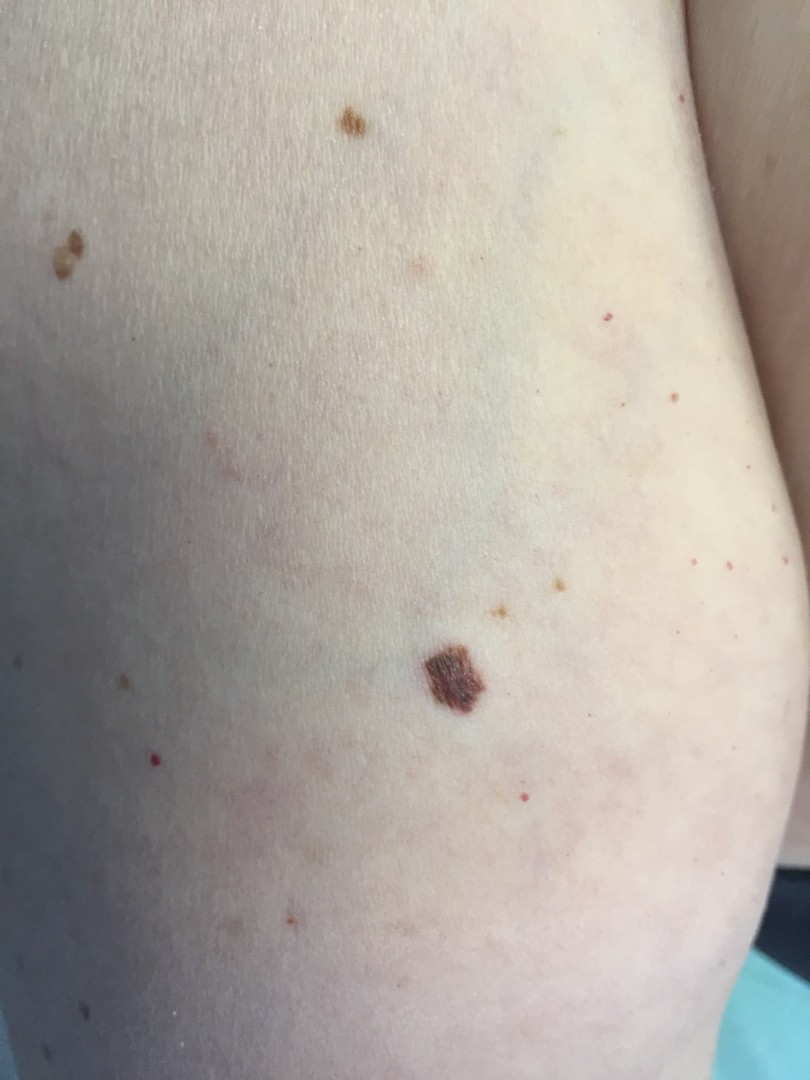
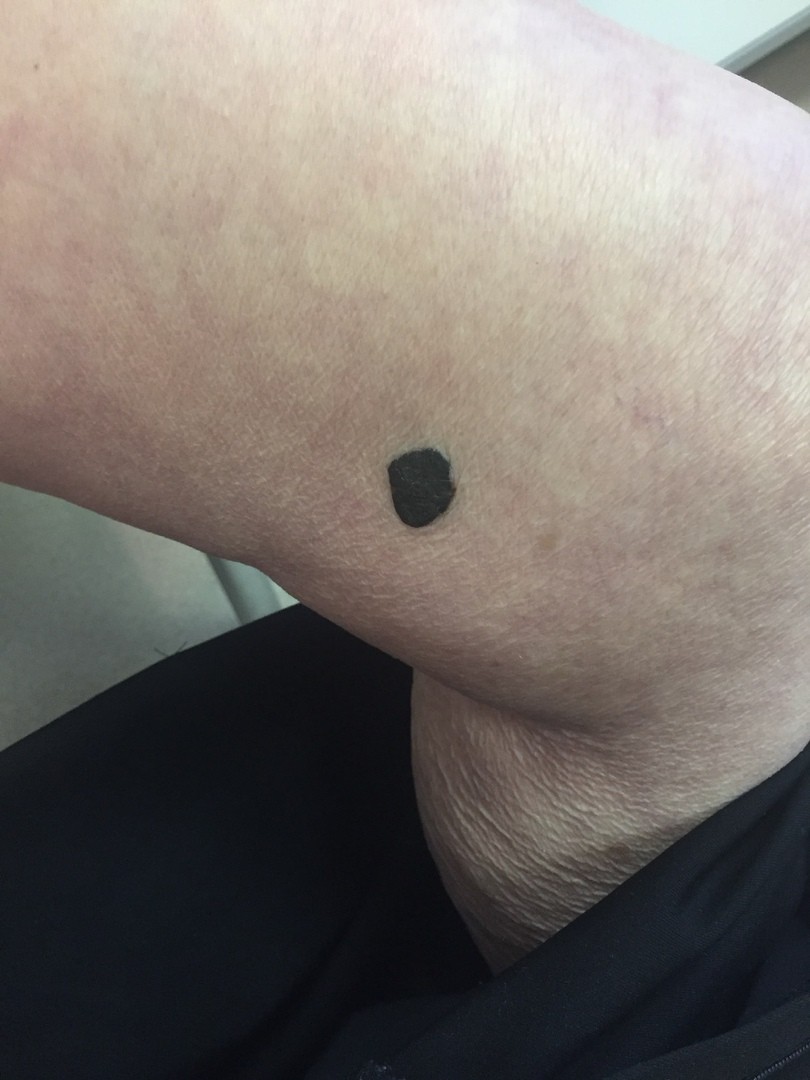
Меланома имеет несколько клинических вариантов. Но чаще всего встречаются четыре из них.
Наиболее часто встречается поверхностно-распространяющаяся меланома. Она сначала выглядит достаточно плоской, как родинка, родимое пятно, только темно-коричневого или почти черного цвета и бОльшего диаметра. Потом, когда начинает расти, проникая внутрь эпидермиса, а затем и в дерму, у нее появляется узел на поверхности.
Узловая растет сразу, как объемная опухоль, и она самая опасная. Ее отличает быстрый рост и неблагоприятные последствия, она с самого начала растет агрессивно и вертикально, все глубже и глубже. А потому риск присутствует сразу. Узловая похожа чем-то на полип на коже темного цвета.
Акрально-лентигинозная в основном развивается на ладонях, пальцах, подошвах ног и ногтях. Встречается довольно редко.
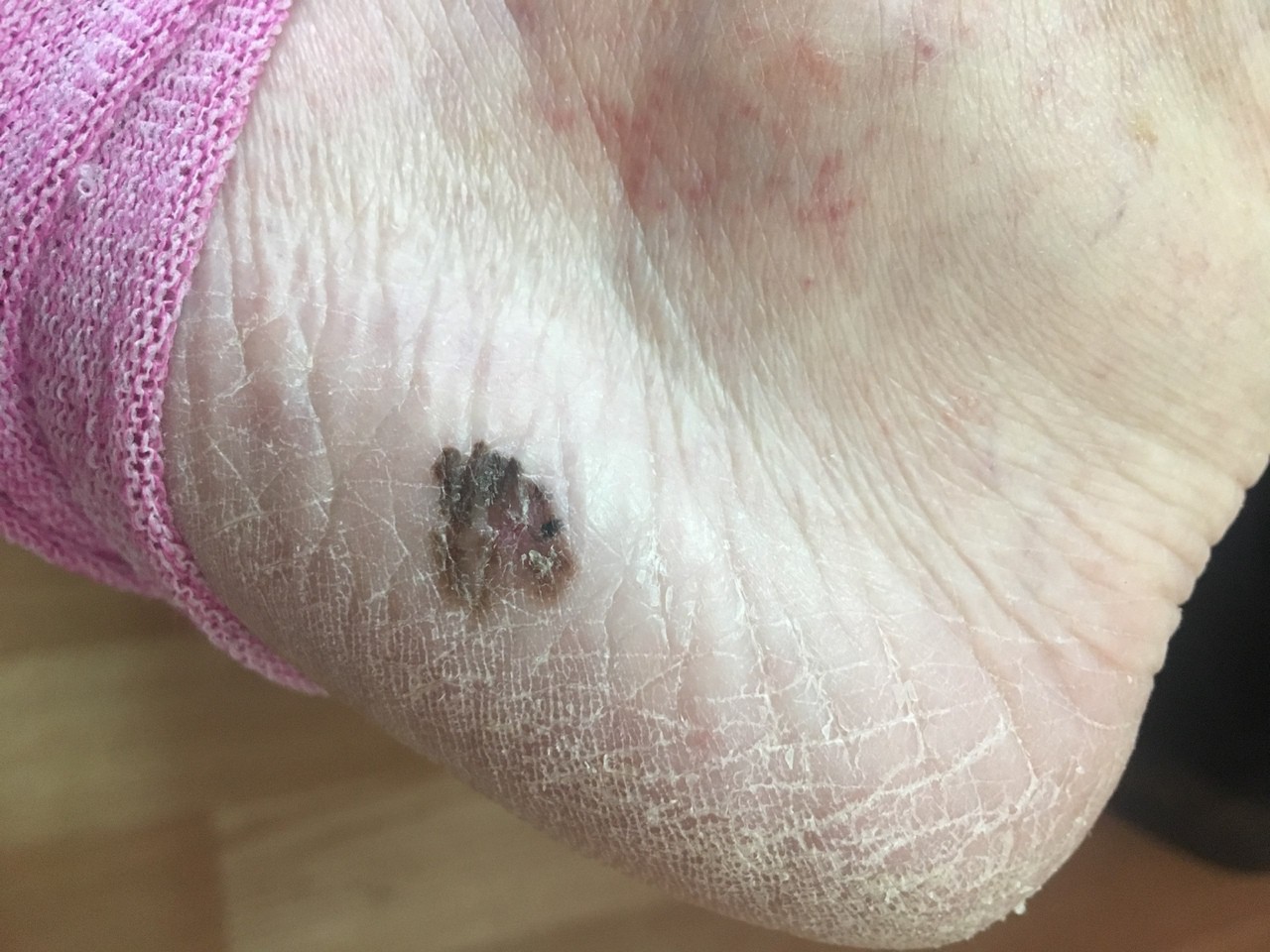
Лентиго-меланома - разновидность меланомы, характеризующаяся длительным течением. Возникает на открытых участках тела, реже на спине. Ее отличие - в продолжительной фазе радиального роста - одно-два десятилетия.
- Меланома может встретится на любом участке кожи и даже на слизистых оболочках, в том числе, на гениталиях. Она может поселиться на слизистой оболочке глаз и даже внутри глаза - на сетчатке. Есть атипичный вариант – когда поражается центрально-нервная система, но это больше казуистические случай.
Группа риска
В группу риска попадают люди со светлой кожей, блондины или рыжие, с веснушками. А также те, у кого на теле много родинок. Если в семье были случаи меланомы, то это тоже будет риском.
Важно знать, что полученные в детстве солнечные ожоги могут стать спусковым механизмом. А потому врачи не рекомендуют, чтобы дети до 3 лет долго находились на солнце. Кстати, под ожогами понимается даже обычное покраснение кожи от ультрафиолета.
Конечно же, большой фактор риска – травмирование родинки.
Опасно ли расцарапать или случайно содрать родинку?
Однозначно, травматизация невуса, если он был атипичным, может привести к развитию меланомы.
Для ряда родинок травматизация безопасна. Но, к сожалению, сам человек не может знать, какую роднику он травмировал – обычную или атипичную.
- Если содрал родинку, то тут же бежать к врачу не стоит. Это бесполезное занятие. Потому что после травмы родники на поверхности возникает рана и ссадина, врач-дерматолог ничего не увидит. Поверхность должна восстановиться, только после этого можно обратиться к специалисту.
Если повредил родинку, стоит ли ее прижечь "зелёнкой" или помазать заживляющей мазью? Ответ врача – нет.
- В этой ситуации лучше всего заклеить пластырем . Когда кровоточить перестанет, надо снять пластырь, не мочить и дать самостоятельно ранке высохнуть. Никаких средств применять не надо ни в коем случае. "Зелёнка", к примеру, имеет спиртовой компонент, а значит, обладает раздражающим действием.
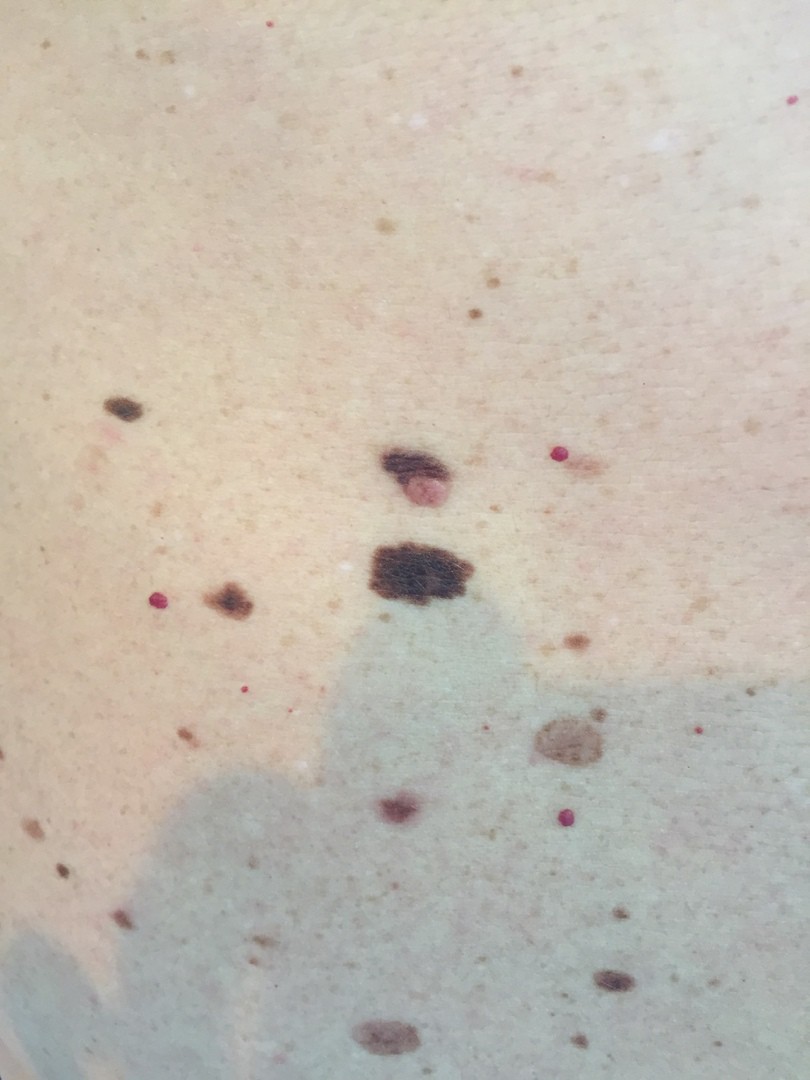
Загорать – опасно! Даже чуть-чуть
Солнце опасно, особенно для людей со светлой кожей и родинками. Ещё опаснее – искусственный загар. Речь идет о солярии. У врача плохие новости. Тот, кто злоупотреблял солярием, особенно до 30 лет, сесть риск заработать злокачественное новообразование кожи с течением возраста.
Что касается естественного загара, то у доктора тоже мнение очень негативное. По словам Владислава Дубенского, солярий вреднее, но и обычный загар – тоже вреден. Даже в нашей полосе солнце может быть агрессивным. Обязательно нужно пользоваться защитой.
- Про "можно ли позагорать" я говорю – ни чуть-чуть, ни слегка, ни немножко, ни с утра, ни поздно вечером. Загорать вредно! Особенно тем, у кого светлая кожа. К примеру, у афроамериканцев кожа совсем другая, у нее защита в 6 раз больше, чем у белых людей.
Как себя защитить и помогают ли средства с SPF?
Самое надежное – это одежда, головной убор. Но летом не будешь ведь ходить полностью окутанным. Поэтому специалисты говорят, перед выходом на улицу на открытые участки тела надо наносить средства, которые способны защитить кожу от солнечного ожога. Такие средства имеют пометку - SPF (Sun Protection Factor) – это, так называемый, солнцезащитный фактор.
- Если мы пользуемся косметикой, которая уже содержит SPF, то подойдут средства с солнцезащитным фактором не менее 30. Если мы активно защищаемся при длительном пребывании на открытом солнце, тогда каждые два часа нужно наносить средство, содержащее не менее 50 SPF. Этот фактор говорит о том, что задерживается только 50% ультрафиолетовых лучей. И это при правильном его применении. У кого много родинок на теле – противопоказано быть на солнце без защиты.
Ни один крем с SPF не даст 100% защиты от солнца. Все равно у нас остаются открытыми ноги и руки. Поэтому не надо переживать, все равно удастся получить необходимую дозу ультрафиолета для синтеза витамина D. И для этого необязательно "печься" под солнцем часами. Достаточно прогулки.
Лечение меланомы
Все будет зависеть от того, есть метастазы или их нет. Если нет, то применяется хирургическое лечение. Полностью иссекается фрагмент кожи в зависимости от предполагаемой глубины поражения. На сегодняшний день диагностические операции делают под местной анестезией. Большие операции по удалению крупных образований - под общим наркозом.
Центр Аваева занимается диагностикой рака кожи и меланомы. Если пациенту требуется более широкая операция, он направляется уже в Тверской клинический онкологический диспансер.
Кроме того, на сегодняшний день есть новые препараты, которые применяются при лечении меланомы и разрабатываются новые, в том числе отечественные.
Чтобы вовремя заметить меланому, необходимо для профилактики обращаться к врачам и проводить осмотр родинок, особенно если они темные, неровные, кровоточат и интенсивно растут.
Меланома, еще недавно считавшаяся трудноизлечимой, перестала быть приговором.

Лето у всех ассоциируется с солнцем, пляжем, морем и, конечно загаром — который на вид кажется куда более здоровым и привлекательным, чем бледная кожа с просвечивающими сосудами. Увы, в погоне за смуглым оттенком многие забывают о главной угрозе, которую несет солнце — рак кожи.
Рядом с экватором
По данным Всемирной организации здравоохранения меланома кожи составляет около 3-4% от всех онкологических заболеваний взрослых, и ежегодно ее находят у 200 тысяч человек. Умирает от нее около 65 тысяч человек в год, и, по прогнозу ВОЗ, в ближайшие 10 лет заболеваемость меланомой в мире увеличится на 25%.
Чаще всего жертвой этой болезни является белое население в странах с жарким климатом — и риски тем выше, чем ближе к экватору они живут. Например, в австралийском Квинсленде на 100 тысяч мужчин и женщин приходится 52 и 38 заболевших соответственно. На Гавайских островах эти показатели — 31 и 20.
Однако рост заболеваемости меланомой врачи отмечают почти во всех странах мира. Не осталась в стороне и Россия — в 2019 году рак кожи и меланома стали самым распространенным видом онкологии и, по данным Минздрава РФ, и составили 13,1% от всех онкозаболеваний.
Что такое меланома?
«Меланома кожи — одна из самых злокачественных опухолей, характеризующаяся ранним метастазированием. Более 50% населения на момент первичного обращения к онкологу имеет уже местно-распространенный процесс, — рассказывает Максим Молчанов, заведующий отделением опухолей кожи, костей и мягких тканей в Санкт-Петербургском клиническом научно-практическом онкоцентре.
Злокачественная опухоль возникает из меланоцитов — клеток, содержащих темный пигмент. В 90% случаев она локализуется на кожных покровах. Этот вид рака требует срочной и точной диагностики и быстрого начала лечения.
Бывает несколько форм меланомы: так, в 70% случаев встречается поверхностно-распространяющаяся опухоль. Она расположена на одном уровне с кожей в виде пятна и растет медленно — 3-7 лет. Узловая меланома возвышается над уровнем кожи и встречается в 20-25% случаев. У нее быстрый вертикальный тип роста. Бывает меланома по типу злокачественного лентиго — она растет медленно, в течение 10-15 лет, в основном, появляется на лице у пожилых людей. Акральная или подногтевая меланома встречается в 5% случаев — под ногтями и на коже кончиков пальцев рук и ног. Самая редкая опухоль — меланома, появляющаяся на слизистых губ, полости рта, прямой кишки и бронхов.
Не стоит забывать и о других раковых заболеваниях кожи — базальноклеточной и плоскоклеточной карциноме. Они редко приводят к смерти, в отличие от меланомы, но после операций остаются глубокие шрамы.
Отчего и у кого возникает рак кожи?
„Один из факторов, который может спровоцировать меланому — чрезмерное пребывание на солнце. Ультрафиолетовое излучение вызывает необратимые изменения в клетках кожи, при этом увеличивается риск перерождения в злокачественные клетки“, — объясняет Максим Молчанов.
Интересно, что немеланомные раковые заболевания кожи развиваются на участках тела, постоянно открытых солнцу — более 80% образований локализуются на ушах, шее и предплечье. А вот меланома кожи чаще поражает участки тела, обычно прикрытые одеждой, но подставленные под солнце на пляже.
В группе повышенного риска находятся люди с первым и вторым фототипом кожи. Так, наиболее подвержен меланоме кельтский скандинавский фототип: молочно-белая или с фарфоровым оттенком кожа, светлые или рыжие волосы, зеленые или голубые глаза. Не отстает от него и нордический, восточно-европейский тип: светлая кожа, светло-каштановые или светло-русые волосы, голубые, серые, зеленые или светло-карие глаза.
„Россияне попадают в зону риска по фототипу. Большинство этнических славян относятся ко II фототипу по Фицпатрику — они достаточно легко обгорают на солнце“ — отмечает врач-онколог, программный директор Высшей школы онкологии Полина Шило.
К факторам риска также относится большое количество родинок на теле (больше 100) и более пяти диспластических невусов. Велика вероятность заболеть меланомой и в том случае, если она уже возникала на теле человека. Есть риск, если аналогичные диагнозы ставили близким родственникам. Чаще меланома возникает после пятидесяти лет, и мужчины подвержены ей в большей степени.
Кроме того, повышен риск развития меланомы у рабочих химической, полиграфической, резиновой, текстильной, электронной промышленности, у пожарных. Рискуют получить плоскоклеточный рак кожи и люди, работающие на открытом воздухе под солнцем и рабочие, контактирующих с полиароматическими углеродами. В группе риска рентгенологи, рабочие урановых рудников и больные, получавшие лучевую терапию.
Как распознать рак кожи?
„Родинки нужно проверять всем — независимо от того, светлая или темная у вас кожа. Используйте зеркало, чтобы найти их в труднодоступных для осмотра местах, на кожных складках, на ступнях между пальцами. — говорит Максим Молчанов. — Нужно обращать внимание на родинки, которые постоянно травмируются одеждой, бритвой или подвергается другим воздействиям. В этом случае необходимо обратиться к дерматологу или онкологу для решения вопроса о ее удалении с обязательным гистологическим исследованием“.
Чтобы отмести все сомнения, глядя на родинки, можно задавать вопросы, ориентируясь на международное правило АВСDE:
— Asymmetry: половинки родинки соответствуют друг другу?
— Border irregularity: границы родинок ровные и четкие?
— Color: части родинки одинакового цвета?
— Diameter: диаметр родинки меньше 6 мм?
— Elevation / evolution: родинка не изменилась за последние 2 месяца?
Если хотя бы на один вопрос вы ответили „нет“, стоит немедленно обратиться к онкологу.
„Одна из частых жалоб — появление зуда, жжения, неприятных ощущений в области образования. Только квалифицированный дерматолог или онколог в специализированных медицинских центрах могут отличить меланому от обычной родинки“, — отмечает Максим Молчанов.
Есть еще одна рекомендация для людей, у которых больше сотни родинок на теле. Это „карта родинок“ — которая показывает все отметины на теле с помощью аппарата фотофайндер. Родимые пятна фотографируют, фиксируют их расположение, форму, окраску. Позже, когда пациент снова приходит на осмотр, карты сравнивают, чтобы позволяет перерождение родинок.
Обследование и лечение
Человек приходит к онкологу. Что дальше? Врач осматривает первичную опухоль и кожные покровы вблизи нее, пальпирует регионарные лимфоузлы. После назначает УЗИ периферических лимфоузлов, органов брюшной полости, забрюшинного пространства, малого таза и рентгенографию органов грудной клетки на предмет отсутствия или наличия метастазов. При необходимости выполняют компьютерную томографию указанных зон с применением контрастных веществ или позитронно-эмиссионную томографию в режиме „всего тела“.
При обнаружении увеличенных периферических лимфоузлов (при подозрении на метастазы) пациенту делают тонкоигольную аспирационную пункционную биопсию с цитологическим исследованием. Если есть неврологические симптомы (головная боль, головокружение, изменение походки, зрения и почерка), проводят МРТ головного мозга с внутривенным контрастированием.
Какие шансы?
Если диагноз подтвержден, при локальных и небольших формах меланомы кожи выполняется хирургическое удаление опухоли — иссечение скальпелем. По словам химиотерапевта Полины Шило, для меланомы, которую удалось поймать на ранних стадиях (небольшая, проросла неглубоко, не дала метастазы в другие органы и лимфоузлы), процент полного излечения составляет порядка 90-95%, а вероятность прожить 5 лет и более — около 98%.
При III стадии, когда вовлечены лимфатические узлы, излечения добиться сложнее — это получается примерно в 50-70% случаев, а 5-летняя выживаемость составляет около 60%. При IV стадии 5-летний рубеж переживают около 20-25% пациентов.
„Раньше пациент с метастатической меланомой был практически обречен — счет шел на месяцы, — говорит Полина Шило. — Препаратов для лечения было немного, их эффективность оставляла желать лучшего. За последние семь лет ситуация сдвинулась с мертвой точки. Для лечения меланомы появились таргетные препараты и иммунотерапия. Сейчас при доступности терапии половина пациентов живет 5 лет и более, это потрясающий результат для метастатической болезни. К счастью, эти препараты доступны во всех регионах России, дженериков пока не существует, и они в любом случае импортные“.
Врач объясняет, что таргетная терапия — это терапия, которая направлена на конкретную мишень в опухолевой клетке, то есть специально к этой „мишени“ разрабатывается молекула, которая эту мишень блокирует, и клетка больше не делится.
„Второй ‚прорыв‘ в лечении меланомы — иммунотерапия, метод, который не действует на опухолевые клетки напрямую, как химиотерапия. Механизм действия более тонкий: она заставляет свой собственный иммунитет уничтожать опухолевые клетки. Эта терапия высокоэффективна при самых разных опухолях“, — говорит Полина Шило.
Так, при наличие метастазов в регионарные лимфоузлы удаляют пораженные лимфоузлы, а потом в течение года проводится амбулаторная иммунотерапия интерфероном-а для профилактики прогрессирования опухоли. Если у пациента есть отдаленные метастазы, назначается системная противоопухолевая терапия (химиотерапия, химиоиммунотерапия, иммунотерапия, таргетная терапия), при необходимости — лучевая терапия.
По данным британских врачей, сейчас 52% пациентов с таким диагнозом имеют шанс прожить по крайней мере пять лет, благодаря иммунотерапии. 5-летняя выживаемость больных меланомой очень высока в Австралии, Новой Зеландии (85%) и США (88%). В Европе показатель ниже — 70-75%, а в развивающихся странах — 50%.
Меры профилактики
Конечно, лучшая стратегия борьбы с меланомой — это профилактика ее появления. На сайте Ассоциации по борьбе с раком кожи отмечается, что регулярное ежедневное использование солнцезащитного крема SPF 15 снижает риск развития плоскоклеточной карциномы на 40%, а меланомы — на 50%. В качестве бонуса — стареть кожа тоже будет медленнее, так как морщины и пигментные пятна часто связаны именно с солнечными лучами.
О том, как выбрать правильный санскрин, подробно пишет Адэль Мифтахова, научный сотрудник МГУ и основательница блога о косметике donʼt touch my face. Она рекомендует использовать крем с SPF не меньше 30 с маркировкой о защите от UVA-лучей, наносить его за полчаса до выхода на солнце и обновлять каждые два часа, если вы находитесь на улице.
„Для того, чтобы понять, защищает ли ваш крем от лучей UVA, нужно искать специальные маркировки. На азиатских средствах это PA+++, на американских — пометка broad spectrum, на европейских — значок UVA в кружочке“, — советует Адэль Мифтахова и отмечает, что по нормативам нужно наносить 2мг средства на 1 кв. см кожи. Это 1.25 мл только на лицо. Если же наносить в два раза меньше крема, то SPF уменьшится в два раза.
„Чтобы упростить себе задачу, пользуйтесь таким правилом: наносите два обычных слоя солнцезащитного крема и обязательно ждите высыхания между нанесениями, — советует Мифтахова.
Ну, а тем, кто переживает по поводу недостатка витамина Д можно успокоиться — по словам Полины Шило, чтобы покрыть необходимость организма в витамине Д, достаточно проводить на солнце по десять минут три раза в неделю.
Читайте также: