Рак кожи головы метастазы

Метастатический рак мозга (другое название — вторичный рак мозга) — распространение раковых клеток в головном мозге из злокачественной опухоли, расположенной в другой части тела. Некоторые факты и цифры:
- Вторичный раз могла встречается в 10 раз чаще, чем первичный, то есть тот, который изначально развивается в головном мозге;
- Метастазы в головной мозг возникают у 20-40% онкологических больных (в среднем у каждого четвертого);
- Ежегодно метастатический раз мозга диагностируют у 50 000 — 70 000 россиян;

Пару десятилетий назад при множественных метастазах в головной мозг на пациенте можно было ставить крест - нейрохирургические учреждения, делавшие успехи в терапии первичных опухолей головного мозга, таких больных не брали, потому как оперативное лечение в этом случае уже было почти невозможным. Даже в столице не более трёх специалистов готовы были попробовать лучевую терапию, между тем как по данной теме было защищено несколько диссертаций, демонстрирующих очень неплохой результат. Но практическая деятельность сталкивалась с клиническими трудностями, делающими спасение пациента весьма трудоёмким.
Метастазы злокачественных опухолей в головном мозге постигают каждого четвёртого больного, при посмертном исследовании их находят у шести из десяти. Метастазы выявляются на порядок чаще, чем первичные опухоли центральной нервной системы, которыми охотно занимаются нейрохирурги. Российская онкологическая статистика учитывает только первичные опухоли головного мозга и вообще первичные раки, но не знает, сколько больных имеют метастазы куда бы то ни было, а не только в головной мозг.
Любая опухоль метастазирует в мозг, но чаще всего рак лёгкого, особенно крайне агрессивный мелкоклеточный — до 80% больных, а также рак молочной железы, кишки, почки и меланома, но все они метастазируют много реже рака лёгкого. Сегодня метастазы в головном мозге находят чаще, чем в конце прошлого века, чему весьма способствуют методы нейровизуализации — КТ и МРТ и увеличение выживаемости онкологических больных в результате успехов онкологической науки. Заметно повысилась и активность онкологов, не только решающихся на лечение самых непростых больных, но и имеющих возможность выхаживать таких пациентов.

Как правило, большинство больных к моменту выявления внутричерепных метастазов имеют другие, подчас неизлечимые и распространённые, очаги опухоли, состояние их оставляет желать лучшего, а локальная терапия внутричерепных метастазов чревата ранним рецидивом. Внедрение высокотехнологичного лечения, как хирургического, так и лучевого, помогло избавиться от профессионального пессимизма и увеличило 5-летнюю выживаемость пациентов, придав их жизни вполне приемлемое качество.
Почему возникают метастазы в головном мозге?
Чаще всего — в 48% случаев — метастазы в мозг связаны с раком легких. Наиболее агрессивен немелкоклеточный рак легкого — он метастазирует в мозг в 80% случаев. Реже встречаются метастазы при раке молочной железы (15%), мочеполовой системы (11%), остеогенной саркоме (10%), меланоме (9%), раке головы и шеи (6%).
Клинические проявления метастазов
Симптоматика зависима от размеров внутричерепных опухолевых очагов, их количества и расположения. Принципиально клинические симптомы можно разделить на две группы:
- локальные, обусловленные расположением опухоли в конкретном отделе мозга, отвечающем за определённые функции определённого органа;
- общемозговые симптомы, связанные с размером дополнительной опухолевой ткани, мешающей функционированию самого мозга.
К примеру, опухоль рядом со структурами, обеспечивающими иннервацию глаза, проявится выпадением полей зрения, когда глазом не воспринимаются отдельные участки сектора обзора. Множество мелких узлов даст картину отёка головного мозга, поскольку лишние граммы опухоли в замкнутой черепной коробке мешают нормальной циркуляции жидкостей и сдавливают нормальные ткани.
У половины больных вторичные новообразования головного мозга откликаются головной болью, очень часто интенсивность боли меняется вместе с положением головы, когда при наклоне под определённым углом частичное восстановление циркуляции ликвора временно приводит к уменьшению боли. К сожалению, со временем рост метастазов сделает боль постоянной, а замкнутость пространства приведёт к невыносимой интенсивности. Нередки головокружения и двоение, если смотреть обоими глазами.

У каждого пятого пациента развиваются двигательные нарушения вплоть до пареза половины тела. У каждого шестого страдают интеллектуальные способности, столько же мучается от изменений поведения, нарушений движений и походки, чуть реже отмечаются судороги, но и совершенно бессимптомное течение, когда метастатические образования выявляют лишь при обследовании, тоже не редкость. Тем не менее, при увеличении размеров опухоли даже в такой относительно благоприятной ситуации довольно быстро нарушаются функции организма.
В практике выделяют варианты развития первичной симптоматики при метастазах рака в центральную нервную систему по превалирующему комплексу клинических признаков.
- Похожий на инсульт апоплексический вариант, развивается остро и проявляется очаговыми нарушениями — свидетельством поражения определённого участка мозга. Такой вариант, как правило, связан либо с закупоркой сосуда, либо его разрывом опухолью с последующим кровоизлиянием в головной мозг.
- Ремиттирующий вариант характеризуется волнообразным течением, когда симптомы то уменьшаются, то прогрессируют, напоминая атеросклеротическое поражение сосудов.
У некоторых больных метастазы головного мозга протекают бессимптомно. Обнаруживают их только во время обследования.
Как диагностируют метастазы в головном мозге?
Биопсия — исследование, во время которого получают фрагмент ткани и исследуют его на предмет раковых клеток. Если у человека уже диагностирован рак в другом органе и обнаружены очаги в головном мозге, потребности в данном методе диагностики обычно нет. Биопсия нужна, если есть очаги в мозге, но не найдена первичная опухоль.
Лечение метастазов
Без лечения продолжительность жизни больного от момента выявления метастатического поражения головного мозга едва ли превышает месяц, но это в среднем. Только добавление высоких доз гормонов способно двукратно увеличить продолжительность жизни и несколько улучшить её качество, но опять только на время, тогда как химиолучевое лечение может дать до полугода жизни.
Тактика лечения зависит от некоторых факторов:
- Количество, размер и расположение метастазов;
- Возможность удалить очаги хирургическим путем;
- Чувствительность первичной опухоли к химиопрепаратам и лучевой терапии;
- Общее состояние больного;
- Наличие других метастазов, возможность бороться с ними.
Прогностически неблагоприятна локализация опухоли в недоступной для манипуляций задней черепной ямке, нарушение циркуляции ликвора и вероятность вклинения опухоли в естественные черепные отверстия.
Несомненно, что только хирургическое пособие вкупе с дополнительным лекарственным и лучевым лечением даёт большие надежды. Но нейрохирургическое вмешательство возможно при одном или единичных опухолевых узлах, и, конечно, технически доступных. Паллиативную операцию выполняют при угрожающем нарастании давления и кровотечении, когда удаление даже одного из множества узлов способно радикально улучшить клиническую картину, чтобы присовокупить в дальнейшем консервативное лечение. Возможны разные варианты удаления опухолевых узлов.
При технически не удаляемых и чувствительных к противоопухолевым лекарствам видах рака, таких как молочная железа, мелкоклеточный рак лёгкого и герминогенные опухоли яичка, на первом этапе прибегают к химиотерапии, к которой в дальнейшем присоединяют облучение всего массива головного мозга. При радиочувствительных опухолях лечение можно начать с тотального облучения мозга. При опухолях не более 3,5 см и менее четырёх узлов как единственный метод эффективна стереотаксическая радиохирургия. К опухоли подводят с разных сторон несколько пучков радиоволн, они пересекаются в одном месте - там, где находится метастаз. В итоге раковые клетки уничтожаются, а окружающие здоровые ткани получают минимальную безопасную дозу. В комплексе с облучением мозга и химиотерапией результат лучше.
Лучевая терапия всегда сопровождается нарастанием отёчности ткани мозга, поэтому облучение всегда проводится на фоне дегидратации — симптоматической терапии, разгружающей от излишней жидкости. Поэтому радиолог может отказать в лечении пациенту, устойчивому к мочегонным препаратам, а также при уже смещённом головном мозге, поскольку дальнейшее смещение может стать для больного фатальным. Не возьмут на облучение тяжёлого пациента с выраженными клиническими проявлениями, тем более с судорогами или мутным сознанием. Уже после одного-двух сеансов облучения к имеющемуся высокому внутричерепному давлению присоединится лучевой отёк ткани, и без того очень неважное состояние пациента ухудшиться.
Возможны варианты последовательностей и сочетания методов, как при впервые выявленных метастазах в головной мозг, так и при рецидиве после лечения. Во всяком случае, при невозможности активной тактики и прогрессировании процесса клинические руководства рекомендуют прибегнуть к химиотерапии на фоне наилучшей поддерживающей симптоматической терапии (стероиды, обезболивающие, противосудорожные препараты и др.). Схема определяется первичной опухолью, то есть при раке лёгкого помогают одни препараты, при раке почки — другие. Химиотерапию проводят до выявления признаков прогрессии опухоли.
Терапия метастазов злокачественных опухолей в головной мозг не дело энтузиастов-одиночек, это работа команды онкологов, нейрохирургов, радиологов, химиотерапевтов и реаниматологов, вооружённых знаниями и отличным оборудованием для диагностики и лечения, как в Европейской клинике.
Каковы прогнозы при метастазах в головной мозг?
Прогноз зависит от типа первичной опухоли, количества метастазов, возраста и состояния пациента. В среднем пациенты живут 2-3 месяца. Но если метастазы единичные, пациенту меньше 65 лет, и в организме нет других метастазов, средняя продолжительность жизни может составить 13,5 месяцев.
Врачи онкологи и реаниматологи Европейской онкологической клиники знают, как помочь пациенту с метастатическим раком. Грамотное лечение избавит от тяжелых симптомов, подарит драгоценное время.
Выберите врача и запишитесь на приём:

Главный врач Европейской клиники, онколог, к.м.н.
Метастатическое поражение кожи – признак распространенного злокачественного опухолевого процесса в четвертой стадии или прогрессирования ранее леченого онкологического заболевания. Диссеминация раковых клеток по организму происходит или лимфогенно (с током лимфы), или гематогенно (через кровь). Метастазы на коже и в подкожно-жировой клетчатке при различных онкологических процессах — не слишком частое проявление опухолевого заболевания. Гораздо чаще вторичному поражению подвергаются легкие, печень, лимфатический аппарат, кости. Подкожные метастазы и отсевы в кожу встречаются не более, чем в 10% всех случаев.
Механизм и источник метастазирования
Одним из отличительных признаков раковых клеток является их способность к безграничному неконтролируемому делению. Некоторые из них на определенном этапе роста опухоли могут отрываться и попадать в лимфатическое и кровяное русло, оседая в различных органах и тканях, давая начало новой опухоли.
По своей гистологической структуре метастазы похожи на первичную опухоль, что имеет значение для правильной постановки диагноза и установления факта прогрессирования процесса.
Поражать кожу могут опухоли различных первичных локализаций. Гораздо чаще метастазы выявляются при:
- Раке молочной железы.
- Меланоме.
- Раке толстой кишки.
- Раке яичников.
- Раке легких.
- Раке почки.
- Злокачественных процессах неэпителиального генеза – при лимфомах, саркоме.
Излюбленным местом локализации метастатических опухолей на коже являются: волосистая часть головы, грудь, живот, шея.
Частота встречаемости подобных проявлений болезни в онкологии зависит от некоторых факторов:
- Половой принадлежности пациента.
- Возрастных критериев.
- Особенностей расположения первичной опухоли.
Внутрикожные метастазы могут иметь и имплантационный характер, появляясь после различных медицинских вмешательств.
Возрастные и половые различия

Среди всех онкологических заболеваний у женщин наиболее часто метастатическое поражение кожи характерно для:
- Рака молочной железы. Составляет до 70% всех случаев поражения мягких тканей и кожных покровов.
- Рака толстой кишки. Его доля составляет до 10%.
- Меланомы. Встречается метастатическое поражение кожи в 7% случаев.
- Рака яичников и легких. Их доля составляет до 4%.
Несколько иначе обстоит дело у представителей мужского пола. Самыми частыми причинами вторичного злокачественного поражения кожных покровов являются:
- Рак легких. На его долю приходится примерно четверть всех случаев внутрикожного метастазирования.
- Рак различных отделов кишечника. Кожные метастазы встречаются в 20% случаев.
- Меланома. Распространение на коже наблюдается до 15% случаев.
- Рак слизистой полости рта. Частота появления кожных метастазов составляет 12%.
- Рак почки. Вторичное поражение встречается до 7% случаев.
В молодом возрасте отмечается более быстрый и бурный процесс распространения опухолевых клеток.
Особенности метастазирования
Локализация метастазов на коже зависит от места расположения первичного онкологического процесса:
- Волосистая часть головы и шея чаще поражаются при раке слизистой полости рта, щитовидной железы.
- Кожа грудной клетки – при раке легких, молочной железы.
- Передняя поверхность брюшной стенки – при злокачественном процессе органов ЖКТ, малого таза.
Таким образом, внутрикожные метастазы часто располагаются близко к первичному опухолевому очагу. Исключение составляет рак почки. При прогрессировании этого онкологического процесса метастазами могут поражаться любые участки кожных покровов и мягких тканей, но особенно часто – волосистая часть головы.
Отдельную группу онкологических заболеваний составляют системные лимфопролиферативные процессы. Поражение кожи при лимфоме носит распространенный множественный характер. Опухолевые образования могут располагаться на любом участке туловища и конечностей.
Внешние признаки

Клиническая картина злокачественного поражения кожных покровов отличается многообразием. Как выглядят метастазы и на коже, и в подкожной клетчатке? Они могут иметь следующие признаки:
- Располагаться в виде отдельных одиночных узловых образований, локальных утолщений кожи или носить множественный характер, образовывая конгломераты.
- Могут быть розового, алого, синюшного или темного (содержащего пигмент) цвета.
- Размеры опухолевых очагов могут варьировать от нескольких миллиметров или занимать достаточно большую площадь, деформируя поверхность тела.
- Могут прорастать кожу, образуя на ее поверхности язвенные дефекты, кровоточить.
- Отличаются достаточно быстрым ростом.
- Длительное время не причиняют никаких ощущений. Боль появляется при достижении достаточно больших размеров и вовлечении нервных волокон в мягких тканях или в случае возникновения язвы.
По внешним признакам метастатические образования могут напоминать липомы, атеромы, кистозные образования, дерматофибромы, рубцовые изменения, пигментные пятна.
Именно поэтому любое обнаруженное образование на коже – повод для обращения за квалифицированной консультацией.
РМЖ – самая частая причина появления метастазов на коже у женщин. Локализуются на передней поверхности груди, коже волосистой части головы. Метастазы имеют вид локальных очагов красноватого цвета, плотные на ощупь, размером от нескольких миллиметров до нескольких сантиметров. При несвоевременном обращении пациента могут прорастать кожу, образуя обширные язвенные дефекты, через которые отмечается истечение лимфы, возможно кровотечение.
- Рак желудка – до четверти всех случаев.
- Рак толстого кишечника и яичников. На их долю приходится до 15%.
- Другие органы ЖКТ.
Выявление узелка сестры Мери Джозеф, как правило, является неблагоприятным в прогностическом отношении фактором.

Распространение метастатических очагов на коже при этом грозном заболевании, как правило, носит множественный распространенный характер. Опухолевые отсевы могут располагаться практически на любом участке тела, содержать или не содержать пигмент. Размеры очагов могут колебаться от совсем мелких или достигать нескольких сантиментов, быть сливного характера. Как правило, метастазы меланомы располагаются в толще кожи, не склонны к образованию язв. Прогноз при появлении признаков распространения меланомы — неблагоприятный.
Что делать?
При появлении подозрительных образований на коже или в подкожной клетчатке следует немедленно обратиться за квалифицированной помощью. Постановке правильного диагноза помогает иссечение образования с последующим морфологическим исследованием.
К сожалению, появление метастазов на коже – свидетельство распространенного онкологического процесса или прогрессирования ранее излеченного. В любом случае своевременное вмешательство специалистов поможет затормозить дальнейшее распространение опухолевых клеток и продлить жизнь пациенту.
Распространение злокачественных клеток из первичного образования на кожные покровы идентифицируется как метастазы на коже. Как правило, такое осложнение встречается в 0,7 – 9% всех онкобольных. Таким образом, по сравнению с иными органами, поражение кожных покровов ‒ редкость. Иногда ошибочно диагностируется как впервые возникший рак кожи.
Метастатические клетки под микроскопом выглядят так же, как и в первоначальном заболевании, но с разной степенью дифференциации. Поэтому специалисты четко различают первичную онкологию кожных покровов и метастатический рак, распространившийся из иных тканей организма. Он обязательно имеет общие молекулярные черты с первичной опухолью: наличие специфических хромосомных изменений и определенных белков.
Почему появляются метастазы на коже?
Распространение рака на поверхностные ткани происходит одним из способов:
- непосредственным вторжением с базовых структур;
- циркуляцией опухолевых клеток в ходе кровообращения;
- расширением через лимфатическую систему;
- случайной имплантацией во время хирургического иссечения;
- как отражение внутренних повреждений, в частности ответная реакция организма на системную химиотерапию.
Большинство онкологических опухолей способны метастазировать в кожу, но преимущественно это происходит от:
Всего 3-10% онкобольных могут иметь развитие вторичной кожной опухоли.
Симптомы появления
В большинстве случаев метастазирование происходит вблизи первичного формирования в результате прямого разрастания в кожу. Поэтому оно связано с гистологическими тканями первого поражения. Подозрения должны вызывать:
- любой узелок, масса или пятно округлой формы, зачастую твердые на ощупь. Локализуются как во внешнем эпидермисе, так и под ним;
- новоформирования, что возникают во множественном количестве и быстро растут;
- иногда присутствует неспецифическое воспаление, изъязвление и отек;
- окрас телесный, но может быть красным, синим, фиолетовым или черным.
Конкретные виды кожных метастазов обладают такими симптомами:
- Карцинома эризипелоидная: резко разграниченное красное пятно, что блокирует лимфатические сосуды.
- Склеродермоидная карцинома: плотные волокнистые рубцы, состоящие из раковых клеток, которые возникают в коллагеновых структурах.
- Онкообразование с многочисленными кровеносными или лимфатическими сосудами.
Признаки, в зависимости от первичного заболевания
Онкологический процесс, транслированный из разных органов, имеет собственные отличительные черты:
- Грудь : прочный рубцовый участок верхней части туловища. На волосистом участке головы возможна алопеция.
- Легкое : красноватые узелки внезапно возникают на груди или животе.
- Рак толстой кишки и желудка обычно расширяется на область брюшной полости и таза.
- Узелки возле пупка свидетельствуют об общем колоректальном новоформировании, а также опухолях яичников и почек.
Как выглядят метастазы на коже?
Некоторые проникшие опухоли на теле имитируют дерматологические состояния, такие как гнойные гранулемы, кисты, гемангиомы, папулезные извержения, опоясывающий лишай, рожистое воспаление и др.
Внешний вид метастатических онкообразований зависит от первоначальной локализации:
Расширенный злокачественный процесс легких проявляется разными видами онкологических уплотнений, что затрагивают как непосредственно кожу, так и лимфоузлы с внешним изъязвлением.

Прямое распространение из бронхо-легочной системы представляет обширное кожное формирование на спине, состоящее из мелких, слегка выпуклых пятен.
Прогрессирование карциномы молочной железы обычно характеризуется множественными поражениями эпидермиса и дермы, в результате чего возникают наросты, наполненные жидкостью.
Облысение вследствие вторичной онкоопухоли грудной железы демонстрирует и отдаленное вторжение, что устанавливается только после лабораторных исследований образца ткани на патологическую структуру.

Местное повторное развитие ранее удаленной меланомы образовывает четкие круглые безболезненные наросты насыщенного яркого цвета.
Метастазы под кожей: характеристика
Подкожные вторичные новообразования обычно влияют не на дерму, а на иные органы человеческого тела. Они могут быть плотно закупоренными, открытыми наружу с явной поверхностной язвой или плоскими. Они проявляются в области:
Лечение больных
Терапия предвидит устранение причины метастазов. Но в большинстве случаев заболевание находится в неизлечимой стадии, поэтому признаки его прогрессирования часто нуждаются в паллиативных мерах.
Терапевтические методы проводятся на основе:
Сколько живут такие пациенты?
Прогноз для расширенного злокачественного процесса неблагоприятный. Медиана выживаемости составила 6,5 месяцев. Но некоторые пациенты, у которых были диагностированы метастазы на коже, живут больше года. Соответственно до вида основного поражения, длительность жизни после постановки диагноза представлена:
- онкоопухоли головы и шеи: 8,8 месяцев;
- плоскоклеточный рак: 6,5;
- пищевод: 4,7;
- ободочной и прямой кишок: 4,4;
- поджелудочной железы: 3,3;
- желудка: 1,2;
- печени и мочевого пузыря: около месяца.
Метастазы на коже свидетельствуют о диссеминировании опухолевого заболевания. Они служат маркером для выбора дальнейших терапевтических мер. Но в то же время являются плохим прогностическим знаком.
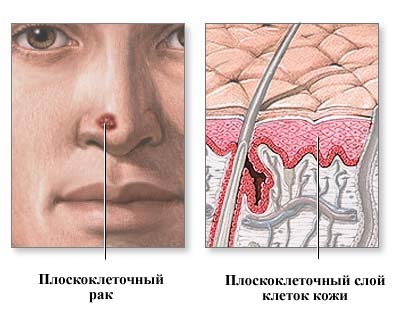
Раком кожи называется злокачественное перерождение клеток кожи. Они становятся атипичными, изменяется их форма, структура и функции.
Разновидности рака кожи
Мировая медицина выделяет три основные разновидности рака кожи:
- Плоскоклеточный рак (составляет около 20% всех случаев заболеваний);
- Базальноклеточный рак или базалиома (примерно 70% случаев);
- Меланома (на этот вид приходятся оставшиеся 10% случаев).
Существуют ещё аденокарциномы (развиваются из сальных желёз) и рак кожи, который развивается из кожных придатков (волосы, ногти, потовые железы), но эти виды встречаются сравнительно редко. Здесь мы уже освещали вопрос о базалиоме кожи лица, лечение.
Возможные причины появления рака кожи, предрасположенность
Те или иные причины, из-за которых может развиться злокачественная опухоль на коже, делятся на две группы:
Внешние или экзогенные факторы.
К ним относятся:
- Чрезмерное облучение ультрафиолетовыми лучами. Мировыми учёными доказано, что люди, которые часто находятся на солнце и подвергаются УФ облучению, в несколько раз чаще страдают раком кожи;
- Длительное воздействие агрессивных химических веществ (свинец, нефть, кислоты, щёлочи);
- Постоянная травматизация родинок и родимых пятен. К сожалению, при частом механическом воздействии (расчесывание, натирание воротником или манжетами) родинки могут перерождаться в злокачественные новообразования;
- Частое или сильное рентгеновское облучение незащищённых участков кожи;
- Повышенное тепловое облучение кожи так же может привести к атипичному перерождению клеток.
Эндогенные или внутренние факторы:
- Наследственная предрасположенность. Если кто-то из близких родственников страдает онкологией, то существует вероятность возникновения рака;
- Сбои в иммунной системе. При нарушениях иммунитета организм может воспринимать некоторые клетки как чужеродные и пытаться их уничтожить. Иногда это запускает процесс атипичного перерождения таких клеток.
- Расовая предрасположенность. Доказано, что люди европеоидной расы, а именно те, кто обладает нордическим типом (светлая кожа, светлые волосы и голубые глаза) в разы подвержены риску появления злокачественных новообразований на коже, так как в их кожном покрове содержится мало меланина. А он, как известно, защищает нашу кожу от негативных воздействий окружающей среды.
- Хронические заболевания кожи (например, дерматиты, туберкулёз кожи, трофические язвы);
- Предраковые заболевания. Это заболевания, на фоне которых чаще всего возникает рак. К ним относятся болезнь Боуэна, болезнь Педжета, старческие кератомы, лейкоплакия.
Первые симптомы разных видов рака кожи
Симптомы, которые возникают на фоне появления рака, можно выделить в две группы: общие и специфические симптомы.
К общим можно отнести те симптомы, которые характерны для любой онкологии:
- Потеря массы тела без видимых причин;
- Потеря аппетита, иногда искажение вкуса;
- Ухудшение общего состояния здоровья человека;
- Потливость;
- Апатия и потеря вкуса к жизни;
- Изменение лимфоузлов (они разрастаются, становятся неправильной формы);
- Появление боли вследствие метастазирования, образования ран или язв.
Специфические симптомы у каждого вида рака свои.
- Очень быстрый рост опухоли;
- Появление различных ощущений неприятного характера, в частности, зуда и жжения в области опухоли;
- Образование ран, язв, трещин и эрозий на опухоли;
- Возможно выделения жидкости или сукровицы из ран, иногда с неприятным запахом;
- Не обладает быстрым ростом и практически безвредна для человека, так как очень редко даёт метастазы;
- Находится в более глубоком слое кожи – базальном, поэтому при разрастании может повреждать и разрушать окружающие её ткани;
- Чаще всего возникает как одиночное образование в виде полусферы или плотного бугорка с неровными краями;
- В большинстве случаев базалиома развивается на голове, а именно на лице.
- Возникает только из имеющихся на коже доброкачественных образований (родинки или веснушки);
- Родинка может кардинально изменить цвет и форму (стать синей или чёрной, с неровными краями);
- Часто в области злокачественного новообразования возникает жжение, зуд и отёчность тканей;
- Поверхность новообразования подвержена эрозированию;
- Волосы на поверхности родинки, как правило, выпадают;
- Меланомы обладают повышенной склонность к метастазированию.
- Поражает те участки кожи, где находится большое скопление сальных желёз (подмышечные впадины, например);
- Имеет вид бугорка;
- Может значительно увеличиться в размерах, поражая окружающие мышечные волокна.
Проявление различных стадий рака
Как и любой другой вид, рак кожи имеет несколько стадий развития. Каждая стадия обладает своими особенностями:
- Нулевая стадия – раковые клетки только начинают образовываться на поверхности кожи. Чаще всего диагностируется совершенно случайно. Шанс излечиться составляет 100%.
- Первая стадия – опухоль не больше 2 см, начинает прорастать в слои кожи. Не метастазирует. При своевременном выявлении шанс вылечиться составляет 100%.
- Вторая стадия – опухоль в диаметре не превышает 5 см. На коже появляются неприятные ощущения (зуд, воспаления, жжение, эрозии). Возможны единичные метастазы. Если вовремя начать лечение, то выживаемость составляет около 60%.
- Третья стадия – характеризуется превышение размеров опухоли свыше 5 см. На месте новообразования появляются кровоточащие язвы. Метастазы поражают регионарные лимфоузлы. В худшую сторону меняется общее состояние. При успешном лечении выживаемость пациентов около 30%.
- Четвёртая стадия – опухоль больших размеров, покрыта язвами, кровоточит. Поражаются все органы и системы. Метастазы появляются в головном мозге, лёгких, желудке. Общее состояние сильно ухудшено. При интенсивном и правильном лечении выживаемость составляет около 15%.
Когда следует обратиться к врачу
А также к врачу стоит обратиться, если вы имеете на поверхности кожи родинки, веснушки или родимые пятна, которые подвержены частому механическому воздействию. В этом случае врач может посоветовать удалить их, с целью профилактики их перерождения в злокачественную опухоль.
Диагностика
Диагностика рака кожи состоит из нескольких этапов:
- Обращение к врачу-дерматологу или онкологу. Для начала врач проведёт осмотр поражённого участка кожи, используя дерматоскоп. После он пропальпирует и осмотрит регионарные лимфоузлы.
- После предварительного осмотра врач назначит такие процедуры, как биохимическое исследование венозной крови на наличие онкомаркеров, проведение УЗИ (используется для исследования глубины прорастания опухоли).
- Диагноз подтверждается только после проведения цитологического и гистологического исследований.
Для цитологического исследования необходимо сделать мазок-отпечаток с поверхности видоизменённого участка кожи. Эти мазки окрашиваются специальными красителями.
Для гистологического исследования используют биопсию (прижизненное иссечение и изучение кусочка поражённой ткани) или изучают те ткани, которые были получены путём удаления новообразования.
- Как дополнительный метод исследования, широко используется МРТ. Эта процедура помогает выявить органы и системы, которые были затронуты раковым процессом.
- В случае выявления меланомы дополнительным методом диагностики будет сиаскопия – это процедура сканирования опухоли в специальном цветовом спектре.
Лечение
Только врач после проведения всех необходимых исследований может определить, какой вид лечения рака кожи выбрать.
Выбор зависит от стадии онкологического процесса, особенностей течения болезни, возраста пациента и вида новообразования. От правильного выбора лечения зависит свыше 90% успеха.
Виды лечения рака кожи:
- Хирургическое лечение. Основной задачей является полное удаление патологических тканей путём иссечения их вместе с небольшим участком здоровых тканей, которые окружают опухоль.
Показаниями являются большой размер опухоли, её рецидив после лучевой терапии, образование опухоли на месте рубца.
В зависимости от размеров новообразования и поражённых участков кожи, может применяться местный или общий наркоз.
Метод лечения очень эффективный, особенно в сочетании с лучевой терапией.
- Использование лучевой терапии. Основной задачей является остановка роста атипичных клеток и их уничтожение.
Показаниями являются труднодоступность опухоли для операции, если пациенту противопоказан наркоз, обширность онкологического процесса (затронуты другие органы), лечение рецидивов после хирургического вмешательства.
Сейчас применяется контактный метод облучения, т. е. узконаправленные рентгеновские излучения воздействуют только на поражённый опухолью участок, не затрагивая при этом здоровые ткани.
Эффективность этого метода лечения достаточно высокая.
На начальных стадиях она превышает 90%. Применяется в сочетании с химиотерапией или хирургическим лечением, а может использоваться как самостоятельный метод для паллиативного лечения больных с 4 стадией рака.
- Химиотерапия – использование различных токсичных веществ, которые уничтожают раковые клетки.
Показания к применению: небольшие опухоли на поверхности кожи (тогда используют мази и аппликации), лечение последних стадий рака, неоперабельность пациента, отказ от оперативного вмешательства.
При обширном процессе лечение проводят внутривенным введением препаратов курсами, которые назначит врач. Применяется этот метод в совокупности с операцией или лучевой терапией.
Самостоятельно применяется крайне редко, так как ярко выражены побочные эффекты от лечения.
- При небольших размерах опухоли на 1 и 2 стадиях возможно лечение с помощью криодеструкции (замораживая новообразования жидким азотом), введения цитостатиков в опухоль (они препятствуют её разрастанию и разрушают изнутри) и применения лазерной деструкции (опухоль выжигают специальным лазером).
Профилактика

- При малейших сомнениях и подозрениях, если присутствуют видоизменённые участке кожи, необходимо проконсультироваться с врачом.
- Защищайте открытые участки кожи от длительного воздействия УФ лучей. Загорайте только с утра и после обеда, так как в промежутке между 11.00 и 16.00 солнце наиболее агрессивно.
- Если у вас есть предрасположенность к онкологии, обследуйтесь на наличие онкомаркеров в крови.
- При наличии родинок, которые подвергаются частому механическому воздействию, задумайтесь об их удалении.
- При работе с агрессивными химическими веществами пользуйтесь средствами индивидуальной защиты.
- Регулярное посещение дерматолога или онколога тем, у кого выявлены предраковые заболевания кожи.
- Обладателям светлой кожи пользоваться солнцезащитными кремами не только летом, но и в другие поры года по необходимости.
Читайте также:

