Рак кишечника печень не операбельна стадия
Печень - наиболее типичное место для метастатической диссеминации опухолей ЖКТ. Активное выявление и лечение оправдано у сохранных больных, поскольку улучшает отдаленную выживаемость. Системная химиотерапия показана, если переносима. Преимуществ применения внутриартериальной инфузии химиопрепаратов не отмечено.
Резекция печени потенциально позволяет добиться длительной выживаемости у 30-50% отобранных больных, по сравнению с 1% 5-летней выживаемости без лечения.
Сроки резекции печени:
• Одноэтапный подход: симультанная резекция (с первичной опухолью), если обе операции относительно простые.
• Двухэтапный подход: резекция печени после химиотерапии длительностью 8-12 недель. Преимущества: оценка чувствительности опухоли к химиотерапии, уменьшение размеров опухоли и лучшая резектабельность, исключение пациентов с быстропрогрессирующим заболеванием.
• Двухэтапный подход в обратном порядке (сомнительная целесообразность и преимущества): вначале резекция печени, затем после химиотерапии - резекция первичной опухоли.
а) Эпидемиология. Возникают у 40-50% больных колоректальным раком (КРР): 20% больных КРР => синхронные метастазы на момент постановки диагноза; 20-30% => метахронные метастазы после резекции первичной опухоли.
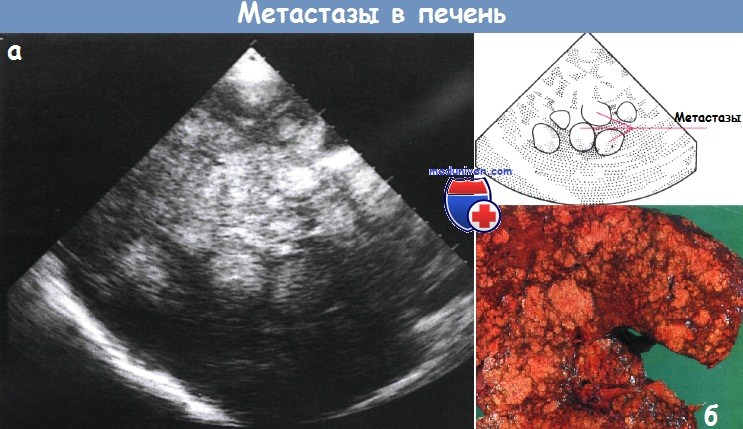
а - Множественные метастазы в печени. Ультрасонограмма.
б - Макроскопическая картина печени с множественными метастазами.
б) Симптомы метастаза рака кишки в печень:
• Обычно бессимптомное течение: выявление во время операции по поводу первичной опухоли или при обследовании на основании данных методов лучевой визуализации, РЭА/печеночных проб, взятых до операции или во время наблюдения после проведенного лечения.
• Осложнения: печеночная недостаточность (в частности, после операции), если > 50% объема печени замещено метастазами; редко - разрыв метастаза => внутрибрюшное кровотечение => геморрагический шок, перитонит, диссеминация рака.
в) Дифференциальный диагноз:
• Неопухолевые поражения печени: кисты, гемангиомы, эхинококк, аденома печени, очаговая узловая гиперплазия.
• Гепатоцеллюлярный рак.
• Метастазы другой первичной опухоли.
г) Патоморфология. Такая же, как и у первичной опухоли.
д) Обследование при метастазе рака кишки в печень
Необходимый минимальный стандарт:
• Анамнез заболевания, общее состояние больного, сопутствующие заболевания, операбельность.
• Клиническое обследование: пальпируемая опухоль, желтуха, вздутие живота, оценка функции сердца и легких.
• Анализы крови: анемия, функция печени (альбумин, АЧТВ, ПТИ).
• Онкомаркер: РЭА.
• Методы лучевой визуализации для оценки печени и выявления внепеченочных метастазов:
- КТ органов грудной клетки/брюшной полости/малого таза: гиподенсные очаговые образования, чувствительность - 70-80%.
- МРТ (с контрастированием): чувствительность - 65-90%.
- ПЭТ-КТ: наиболее точный метод для отбора пациентов, чувствительность > 90%, если исследование выполнено до проведения химиотерапии.
Дополнительные исследования (необязательные):
• Биопсия метастаза - подтверждение.
• Биопсия ткани печени - выявление цирроза.
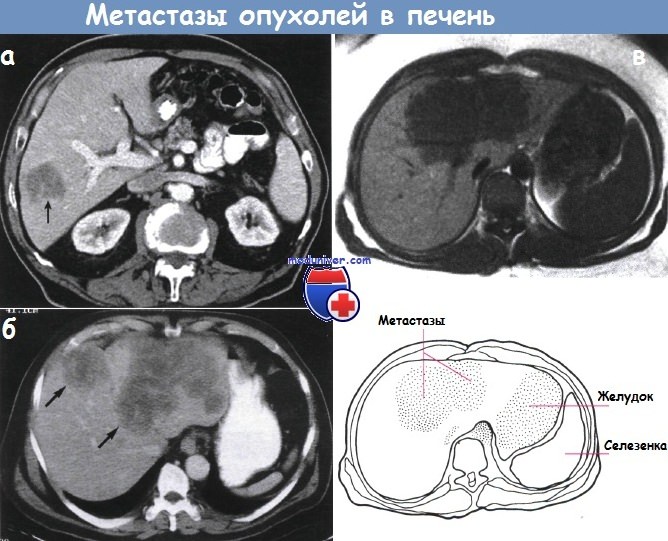
а - На компьютерной томограмме в правой доле печени виден единичныей четкоочерченный (стрелка) метастаз.
б - Компьютерная томограмма метастазы рака толстой кишки в печень.
Большую часть левой доли печени замещает большая дольчатая неоднородная масса низкой плотности (стрелки).
в - МРТ большого образования в печени. Это яркое изображение получено после отдельной двухсекундной экспозиции. 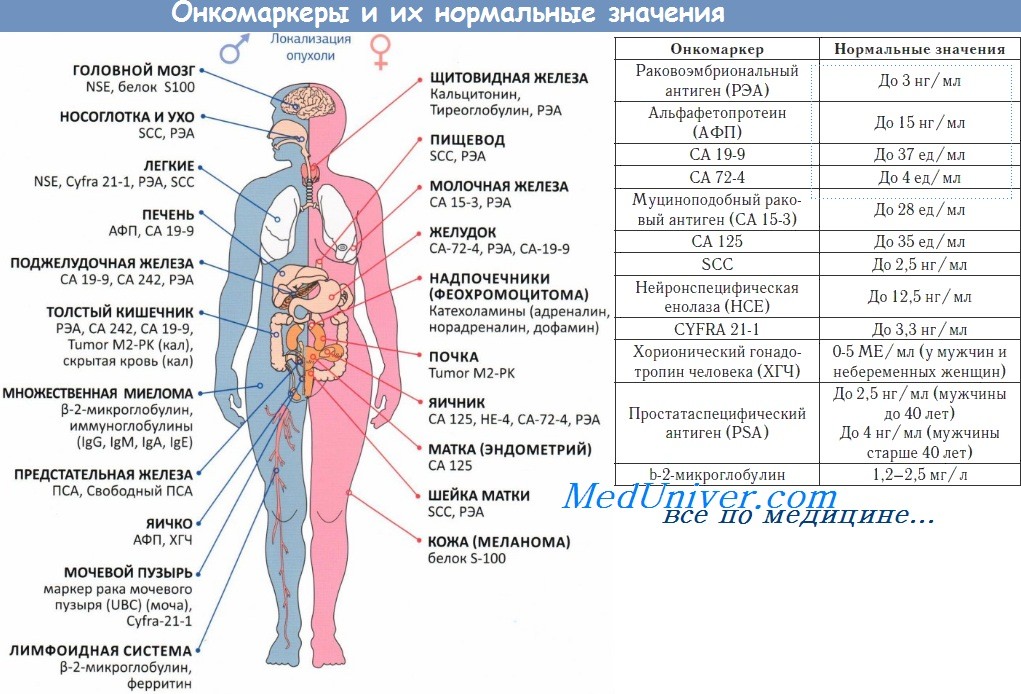
е) Классификация:
• Резектабельные метастазы в печени.
• Потенциально резектабельные метастазы.
• Нерезектабельные метастазы (в связи с количеством, распределением, близостью к жизненно важным структурам).
ж) Лечение без операции метастаза рака в печень:
- Неоперабельные больные с сопутствующими заболеваниями и плохим общим состоянием.
- Внепеченочные проявления опухоли (инкурабельная распространенность).
- Метастазы в печени:
• Нерезектабельные
• Потенциально резектабельные.
— паллиативная химиотерапия; оценка резектабельности при ответе на лечение.
— радиочастотная аблация или криодеструкция.
— преимущества внутриартериальной химиотерапии, инъекций этанола, облучения и пересадки отсутствуют.
з) Операция при метастазе рака в печень
Показания:
• Резектабельные метастазы (за исключением абсолютных противопоказаний, таких как сопутствующие заболевания, внепеченочная диссеминация).
• Резектабельность: возможность выполнить R0 резекцию, сохранить два соседних сегмента печени, сосудистый приток/отток и желчные пути, остающаяся часть печени с нормальной структурой > 20% от всего объема печени.
Хирургический подход:
1. Интраоперационный подход при метастазах, выявленных до операции:
• Следует рассмотреть вопрос о выполнении диагностической лапароскопии с лапароскопической интраоперационной ультрасонографией (в частности, в отсутствие высококачественных методов предоперационного обследования), поскольку ненужная лапаротомия может быть исключена у 25% больных.
• Интраоперационный УЗ => изменение или уточнение плана операции.
• R0 резекция с целью достижения безопасных краев резекции (1 см), минимальная граница > 1 мм небезупречна.
- Анатомическая резекция: гемигепатэктомия, трисегментэктомия.
- Неанатомическая резекция: метастазэктомия, сегментэктомия.
- Комбинация: например, гемигепатэктомия + радиочастотная аблация контралатерального очага.
2. Интраоперационный подход при метастазах, невыделенных до операции:
• Резекция, если возможна.
• По крайней мере, трепанобиопсия для подтверждения.
• Лигирование ветвей портальной вены (не является общей рекомендацией).
и) Результаты лечения метастаза рака в печень:
• Пятилетняя выживаемость после резекции метастазов в печени: 30-50% (строгий отбор пациентов). Летальность после плановых операций снизилась с 20% до 1%.
• Осложнения: кровотечение, раневая инфекция (5%), желчеистечение, билома, печеночная недостаточность.
к) Наблюдение и дальнейшее лечение при метастазе рака в печень
1. Продолжение адъювантной/паллиативной химиотерапии показано:
• Всем больным после метастаззктомии.
• Пациентам, неподходящим для резекции, до тех пор, пока польза превышает тяжесть побочных эффектов.
2. Онкологическое наблюдение:
• Колоноскопия в зависимости от общего прогноза и состояния толстой кишки.
• Клиническое обследование , по крайней мере, каждые 3 месяца.
• КТ органов грудной клетки/брюшной полости/малого таза, ПЭТ в зависимости от клинического течения и протокола лечения.
3. Повторные хирургические вмешательства:
• Ререзекция рецидивных метастазов у тщательно отобранных пациентов.
• Резекция метастазов в легких у отобранных пациентов.

Рак тонкого кишечника
Рак тонкого кишечника – довольно редкая патология, которая встречается в 5% случаях всех онкологических заболеваний желудочно-кишечного тракта. Истинные причины его развития до сих пор не установлены, однако, есть болезни, которые существенно повышают риск развития рака этой локализации. Так, болезнь Крона в 33% случаях приводит к малигнизации, целиакия и синдром Пейтца-Йегерса – в 32%. Вероятность перерождения полипов тонкого кишечника в злокачественное новообразование – от 40% до 50%.
Различают 4 типа рака тонкого кишечника:
аденокарцинома (встречается в 48% случаев);
саркома поражает кишечник в 22% случаев;
карциноиды находят в 21% случаев рака тонкой кишки;
лимфома Ходжкина поражает тонкий кишечник в 9% случаях рака.
Для уточнения диагноза при раке тонкого кишечника показаны такие методы обследования пациентов:
капсульная эндоскопия тонкого кишечника позволяет обнаружить 100% опухолей и определить место их расположения;
рентгенография кишечника с контрастированием его стенок позволяет выявить опухоль в 98% случаев;
КТ-энтероклизма применяется вместо предыдущего метода; она информативна у 97% пациентов;
двухбалонная энтероскопия выполняется 99% пациентов, которых обнаружен опухолевый процесс во время капсульной энтероскопии. Она позволяет не только увидеть новообразование, но и 89% пациентов взять материал для гистологического исследования;
определение онкомаркеров у 97% пациентов позволяет выявить рак на ранней стадии.
Выживаемость при раке тонкого кишечника зависит от многих факторов. На таблице №1 представлены данные выживаемости в зависимости от стадии болезни.
Таблица №1. Стадии рака тонкого кишечника. Пятилетняя выживаемость
Выживаемость в течение 5 лет (%)
На следующей таблице видна зависимость выживаемости от глубины поражения стенки тонкого кишечника.
Таблица №2. Прогноз выживаемости в зависимости от глубины инвазии опухоли
Поверхностный слой эпителия
Рак толстого кишечника. Прогноз
Рак толстой кишки в РФ занимает 4-е место у женщин и 3-е у мужчин, страдающих онкологическими заболеваниями. В 20% случаев он локализуется в слепой кишке, в 20% в прямой кишке, 25% случаев рака обнаружено в сигмовидной кишке, 10% опухолей находятся на участке кишечника между сигмовидной и прямой кишкой. 25% раков толстого кишечника приходится на прямую кишку.
Каковы же причины рака толстого кишечника? В 75% пациентов причины развития колоректального рака не определены. Остальные 25% случаев заболевания выявляют у лиц с высоким риском развития этого заболевания. Одним из наиболее важных фактором риска является отягощённая наследственность. 79% пациентов, у которых выявлен рак кишечника, имеют в анамнезе случаи заболевания раком этой локализации.
Рак толстого кишечника развивается медленно и достигает клинической стадии спустя 10 лет от начала трансформации клеток. Если установить правильный диагноз на стадии малигнизации доброкачественного новообразования, то выздоровление наступает в 100% пациентов. Выживаемость зависит от стадии патологического процесса.
Таблица №3. Зависимость пятилетней выживаемости при раке толстого кишечника от стадии заболевания
Выживаемость в течение 5 лет (%)
Пятилетняя выживаемость после операции зависит от локализации рака. Это видно из таблицы №4.
Таблица № 4. Зависимость прогноза выживаемости после операции при разных локализациях рака толстого кишечника.
Прогноз 5-летней выживаемости
Рак печени. Прогноз
Мужчины болеют раком печени в 2 раза чаще, чем женщины. Средний возраст заболевших составляет около 50 лет. В 70% случаев поражается правая доля печени, а двухсторонняя локализация опухоли наблюдается в 5-14% случаев.
В 25% случаях рак печени бывает первичным заболеванием, а в 75% пациентов в печени выявляют метастазы опухоли из других органов. 50% метастазов в печень даёт рак толстого кишечника. Только 10% пациентов с первичным раком подлежат хирургическому лечению. При наличии в печени метастазов рака желудка, молочной железы, лёгких оперативное вмешательство показано всего лишь 5% пациентам.
На прогноз выживаемости при опухолях печени оказывают влияние такие факторы:
число и размеры узлов опухоли;
наличие метастазов внутри органа (из самой печени);
объём предполагаемой операции;
особенности самой опухоли (наличие капсулы, прорастание в сосуды печени); наличие в анамнезе вирусного гепатита;
степени сопутствующего раку цирроза печени или же его отсутствие.
Выживаемость пациентов с раком печени обратно пропорциональна объему операции, которая им выполнена: при мало травматичных небольших вмешательствах отдалённые результаты значительно лучше, чем после удаления половины печени. Разная выживаемость при неодинаковых размерах узла:
при наличии одиночного опухолевого узла выживает около 40- 52% пациентов;
при двух узлах выживаемость в пределах 31- 38%;
в случае определения более трёх узлов опухоли в течение пяти лет выживает от 12% до18% пациентов.
Но даже при сложившихся благоприятных факторах и удачном исходе операции, пятилетняя выживаемость при первичном раке печени составляет не более 40%. Национальный институт злокачественных новообразований в США провёл анализ результатов обследования пациентов с раком печени за пять лет. Случаи рака объединены в группы несколько иным образом, чем по системе TNM.
К локализованному раку печени отнесли случаи наличия одного или же двух опухолевых узлов в одной доле печени. Это рак I стадии и в некоторых случаях рак II стадии. При определении регионарного рака учитывали наличие множественных новообразований, распространяющихся на вторую долю печени или же лимфатические узлы. К этой категории относят некоторые случаи II и IVA рака стадии и все случаи рака III стадии. Об отдалённом раке говорят в том случае, когда раковая опухоль распространяется на отдалённые органы и ткани. Он соответствует IVB стадии.
Результаты исследования представлены в таблице №5.
Таблица №5. Пятилетняя выживаемость пациентов, страдающих раком печени, по данным НИЗН США.
Согласно данным НИЗН, показатель пятилетней выживаемости повышается после оперативного удаления опухоли, независимо от стадии заболевания. У пациентов, не страдающих циррозом, которым удалили небольшую, операбельную опухоль печени, пятилетняя выживаемость составляет 50%.Если же у пациентов диагностирован рак печени на ранней стадии и им выполнена трансплантация органа, то их показатель пятилетней выживаемости составил от 60% до 70%.
Рак поджелудочной железы. Прогнозы
Рак поджелудочной железы представляет собой злокачественное новообразование, которое растёт из клеток эпителия ей железистой части или же протоков pancreas. Опухоли эндокринной части поджелудочной железы ещё называются эндокринными новообразованиями. 1% из них относятся к злокачественным опухолям. 50% из них вырабатывают гормоны, остальные 50% являются гормонально неактивными.
От типа гормонов, которые продуцирует опухоль, происходит её название:
глюкагонома (производит глюкагон);
гастринома (секретирует гастрин);
инсулинома поджелудочной железы (производит инсулин);
ВИПома (участвует в выработке вазоинтестинального пептида, или ВИП);
пома (представляет собой опухоль из ПП-клеток, вырабатывающих панкреатический полипептид);
соматостатинома (принимает участие в выработке соматостатина).
Ежегодно в мире диагностируется 216400 случаев рака поджелудочной железы и 213500 человек умирает от этой болезни. В РФ в 2012 году выявлено 13200 новых случаев рака поджелудочной железы. Показатель заболеваемости находится в пределах 8,2-8,4 на 100000 населения. Он находится в диапазоне 7,8-8,2 среди мужчин и 4-4,1 у женщин.
В Японии ежегодно регистрируют 20000 первичных случаев рака поджелудочной железы. Средний возраст заболевших раком этой локализации в России мужчин составляет 64 года, женщин – 71 год. В США этот показатель выше: 70 и 72 года. По показателю детальности рак поджелудочной железы занимает 4 место в мире.
Пятилетняя выживаемость составляет 5%. У пациентов, прооперированных по поводу операбельных форм рака этого органа, выживаемость в течение пятилетнего периода времени 20%. 96% пациентов после операции живёт на протяжении периода времени от 12 до 20 месяцев.
При распространённой форме опухоли без наличия отдалённых метастазов пациенты живут от 6 до 10 месяцев. Их выживаемость при наличии метастазов в другие органы не больше 3-6 месяцев. На выживаемость пациентов влияет их возраст: набольшее количество пациентов раком панкреас в возрасте от 60 лет до 81 года. Реже болеют лица моложе 40 лет, а в тридцатилетнем возрасте эта патология считается казуистикой. 10% лиц, заболевшим раком поджелудочной железы, находится в пятидесятилетнем возрасте.
Риск развития рака поджелудочной железы у больных сахарным диабетом сохраняется в течение более 10 лет. Он более высокий у пациентов с инсулинозависимой формой сахарного диабета. Частота симптомов рака поджелудочной железы показана в таблице№5.
Таблица №5. Частота симптомов рака pancreas.
Диагностика рака поджелудочной железы сложна, так как заболевание часто протекает под маской панкреатита. Золотым стандартом ранней диагностики этой опухоли считается онкомаркер СА 19-9, который будет положительным у 100% пациентов с начальными формами заболевания. Также применяют такие диагностические методы:
ультразвуковую трансабдоминальную томография (чувствительность 83%, а специфичность 99%);
спиральная компьютерная томографию (соответственно, 98% и 54%);
эндоскопическая ретроградная холангиопанкреатография (70% и 95%).
магниторезонансная холангиопанкреатография (84% и 97%).
пункционная биопсия под ультразвуковым и эндоскопическим контролем (92% и 100%);
трансабдоминальная пункционная биопсию под ультразвуковым контролем (91% и 100%);.
эмиссионная позитронная томография (96% и 65%).
15% прооперированных пациентов умирает после операции. 90% больных погибают по прохождении одного года после проведенного хирургического вмешательства. В качестве осложнений в 100% случаях рассматриваются рецидивы опухоли.
Для определения прогноза операции выделяют три стадии заболевания. На первой, стадии раковая опухоль распространяется за границы поражённого органа, но не прорастает в главные кровеносные сосуды. Это операбельная форма рака, но её диагностировать можно только у 10% пациентов.
Вторая и третья стадии болезни является неоперабельной. На второй стадии опухолевый процесс захватывает близлежащие органы. На третьей же стадии метастазы поражают всю брюшную полость. На второй и третьей стадии заболевания прогноз смертности приближается к 100%.
Резекция железы потенциально возможна у 5% пациентов с новообразованием головки органа. У этих пациентов в 90% случаев наблюдается желтуха, а в25% - абдоминальная боль. Прогноз потенциального срока жизни составляет около 20 месяцев.
По разным данным, нерезектабельная опухоль диагностируется приблизительно у 50% пациентов. Это лица, у которых опухоль расположена в головке панкреас. 80% из них страдают от сильных болей. У 15% пациентов болевой синдром отсутствует. У 15% нерезектабельных больных в 75% случаев регистрируется желтуха. Они живут не более 7 месяцев.
Рак поджелудочной железы относится к наименее перспективным в плане выживаемости формам злокачественных новообразований. Адьювантная химиотерапия и рентгенотерапия малоэффективны. Операции же возможны далеко не во всех случаях.

О неоперабельном раке говорят тогда, когда злокачественную опухоль не удается удалить при помощи хирургических методов. Обычно такие ситуации возникают при распространенном процессе на терминальных стадиях. При этом, первичный очаг может быть расположен практически в любом органе. В большинстве случаев рак является неоперабельным при наличии множественных метастазов или при расположении первичной опухоли в тех участках организма, куда невозможно сформировать операционный доступ.
- Статистика
- Как проявляется неоперабельный рак
- Разновидности неоперабельного рака в зависимости от локализации
- Примеры неоперабельного рака
- Лечение неоперабельного рака
Статистика
Несмотря на активное развитие диагностики, неоперабельный рак встречается достаточно часто. Эта особенность может быть связана с несколькими факторами:
- Некоторые виды рака склонны к длительному бессимптомному течению и проявляют себя только на последних стадиях, когда хирургическое лечение провести невозможно.
- Пациенты могут игнорировать характерные признаки рака и обращаются к врачам при серьезном ухудшении здоровья, что связано с прогрессированием и распространением опухолевого процесса.
- Существуют и такие формы рака, которые прогрессируют очень быстро и если лечение не проводится вовремя, то через несколько месяцев опухоль становится неоперабельной.
Рак может быть неоперабельным и по другим причинам, например, когда опухоль захватывает крупные сосуды или жизненно важные органы, либо, когда у пациента имеются противопоказания к операции.
В связи с этими обстоятельствами, в практике любого врача онколога регулярно встречаются неоперабельные виды рака самых различных органов. Традиционно статистика оценивает показатели пятилетней выживаемости и в этих случаях показатели самые неутешительные. Например, пять лет при неоперабельном раке головного мозга переживает лишь 1% пациентов, при раке печени – 6%, при раке матки – 7%, при раке простаты – около 15%.
Такие неутешительные показатели связаны с тем, что эффективное лечение провести невозможно. Существующие консервативные методы позволяют ненадолго продлить жизнь пациента или улучшить ее качество.
Как проявляется неоперабельный рак
Так как неоперабельные формы рака чаще всего встречаются на терминальных стадиях, то симптомы являются выраженными и в значительной степени влияют на состояние пациента. Точные проявления зависят от локализации и распространенности опухолевого процесса, однако можно выделить несколько симптомов, которые встречаются практически у каждого пациента:
- Сильная боль. Она сосредоточена в той области, где расположен первичный очаг рака. Болезненные ощущения не удается устранить при помощи обычных средств, помогают только препараты из группы наркотических анальгетиков.
- Выраженное истощение организма. Большинство пациентов теряют способность к передвижению и самообслуживанию, отмечается сильное снижение массы тела и слабость.
- Потеря аппетита, одышка, тошнота, рвота и другие неспецифические симптомы.
При метастазировании рака клиническая картина дополняется и другими признаками. В зависимости от поражения того или иного органа, среди симптомов могут отмечаться неврологические нарушения, патологические переломы, желтуха, нарушение функции почек и др.
Разновидности неоперабельного рака в зависимости от локализации
Отличительной чертой неоперабельного рака является быстрое увеличение в размерах и распространение на соседние ткани и органы, то есть инвазивный рост. В некоторых случаях первичный очаг может увеличиваться до гигантских размеров за относительно небольшой промежуток времени. При этом, сама опухоль может быть локализованной или распространенной:
Примеры неоперабельного рака
Неоперабельный рак может выявляться в самых разных органах. В качестве примеров можно привести наиболее распространенные локализации:
- Рак желудка. Является одним из самых частых видов неоперабельного рака. Хирургическое лечение провести невозможно в тех случаях, когда имеются отдаленные метастазы, выявляется прорастание опухоли в сосудистые и нервные пучки и соседние органы, или, когда у пациента отмечается выраженное истощение, при котором операция противопоказана.
- Неоперабельный рак головного мозга. Может располагаться в тех участках, куда невозможно сформировать доступ. Операцию не проводят и в тех случаях, когда имеется риск нарушения жизненно важных функций, либо если размеры опухоли очень большие. Не все неоперабельные опухоли головного мозга являются злокачественными. Встречаются и доброкачественные варианты.
- Неоперабельный рак легких. Хирургическое лечение не проводится, если опухоль прорастает в средостение, захватывает крупные сосуды и жизненно важные органы. Противопоказаниями к операции также являются сердечная и легочная недостаточность, которые достаточно часто выявляются у таких пациентов.
- Рак гортани. В отличие от других видов рака, эта локализация может быть неоперабельной даже на ранних стадиях, что связано с особенностями анатомии шеи. Во-первых, гортань располагается в труднодоступном месте для хирурга, а во-вторых, она окружена множеством жизненно важных сосудов, а также большим количеством мышц и нервов.
- Неоперабельный рак молочной железы. Этот вид встречается не так часто, несмотря на высокую распространенность рака молочной железы. Объясняется это тем, что женщины очень хорошо осведомлены о методах самообследования и характерных симптомах болезни. Однако в некоторых случаях все же выявляются запущенные формы, при которых операцию невозможно провести.
Кроме того, неоперабельным может быть рак поджелудочной железы, кишечника, щитовидной железы и других органов. Решение о проведении операции всегда принимается индивидуально, с учетом общего состояния пациента, распространенности и стадии опухолевого процесса.
Лечение неоперабельного рака
Несмотря на невозможность проведения радикального лечения, помочь пациенту можно консервативными методами. Безусловно, они не помогут избавиться от опухоли или существенно улучшить прогноз, однако изменить качество жизни в лучшую сторону и увеличить продолжительность жизни с их помощью можно. Среди консервативных методов терапии рака врачи могут предложить:
- Химиоэмболизацию. Метод предусматривает введение химиопрепаратов непосредственно в сосуды, питающие опухоль. В результате удается замедлить рост опухоли за счет одновременного блокирования кровотока и гибели клеток под действием химиопрепаратов.
- Полихимиотерапия. Часто применяется при распространенном опухолевом процессе. При назначении такого лечения необходимо учитывать общее состояние пациента, ведь химиопрепараты негативно влияют не только на раковые, но и на здоровые клетки организма. Сегодня в арсенале онкологов есть большое разнообразие препаратов для химиотерапии, что позволяет комбинировать их в разных сочетаниях и добиваться желаемого лечебного эффекта.
- Малоинвазивные операции. Применяются при условии, что пациент может перенести такое вмешательство. Малоинвазивные операции позволяют удалить небольшой очаг рака и облегчить симптомы. К таким методам относятся кибер-нож, криодеструкция, электродеструкция, радиочастотная абляция и др.
При неоперабельных формах рака назначается также и паллиативное лечение. Оно направлено на устранение симптомов, улучшение психологического и эмоционального состояния пациентов. В некоторых случаях паллиативное лечение можно проводить в домашних условиях, после получения рекомендаций от врача.
Рак кишечника обладает особенностью метастазировать в печеночные ткани. У разных видов онкологических новообразований всегда существуют собственные органы – мишени, куда распространяются дочерние опухоли. Анатомическое строение и взаимосвязанные функции органов не всегда удачны, особенно при наличии онкологического процесса.
О чем я узнаю? Содержание статьи.
В каких отделах кишечника может образоваться рак?
Длина кишечника занимает от 7 до 8 метров. Каждая петля и анатомическая особенность несет свое название. С помощью медицинской статистики установлено, что в основном рак развивается в среднем отделе. Это около 80-90% случаев. Верхний отдел страдает несколько реже – около 10% случаев, а рак в нижнем отделе встречается у 5% от общего количества больных. При этом у 80% больных злокачественное новообразование протекает с метастазированием в печень, что усложняет лечение и ухудшает жизненные показатели организма.
Механизм метастазирования рака кишечника
Анатомическое строение пищеварительной системы и взаимосвязь органов между собой способствует проникновению метастаз в соседние органы и системы. Когда пища поступает в желудок, она проходит в тонкий кишечник, где начинаются процессы переваривания. Затем содержимое проходит дальше, в толстую кишку, где происходит окончательное расщепление молекул и поступление веществ в кровь. Только тогда кровь проходит через печень, где фильтруется и очищается от токсинов и нежелательных веществ.
Если в любом из отделов имеется злокачественное новообразование, то мельчайшие клетки способны проникать в общий кровоток организма, направляться в печень, где оседает и продолжает патогенный рост. Количество раковых клеток, которые способны переноситься с током крови, зависит от разновидности рака, глубины прорастания первичной опухоли. При поражении глубоких слоев кишечника – новообразование не может метастазировать так, как это происходит при поверхностном расположении опухоли.
Симптомы
В зависимости от области, где находится образование и стадии процесса – симптоматическая картина может существенно меняться. Тем не менее, существуют отдельные симптомы, которые присутствуют у всех больных:
- Чередование запора и диареи. Не зависит от количества и вида пищи;
- Повышенное газообразование, которое способно вызывать боли, так как при раздувании петлей кишки газами она поднимается наверх и давит на органы брюшной полости или диафрагму;
- Частые ложные позывы опорожнить кишечник;
- Недержание.
В случае, когда опухоль достигла больших размеров и глубины прорастания, вероятность спонтанного кровотечения от разрыва капилляров или вен очень высока. Расположение рака в нижнем отделе кишечника вызывает боль при попытке сесть на ягодицы. Больной может сидеть только на одной ягодице, или не может сидеть совсем.
Симптомы попадания метастаз в печень зависят от их количества и размеров. Практически у 95% больных наблюдается гепатомегалия, а при прорастании метастаза в желчный пузырь или протоки – желтуха. Нарушение оттока желчи из-за метастаз приводит к несварению, болям в правом подреберье и такому явлению, как обесцвеченный кал, потому что желчь не попадает в кишечник. Снижение или полное отсутствие аппетита приводит к сильной потере веса.
Лечение и диагностика
Ранняя диагностика является залогом успешного лечения. Больные ранней стадией онкологии часто не подозревают о наличии опухоли в организме. При осмотре больного и сбора анамнеза врач может заподозрить поражение органов брюшной полости злокачественной опухолью и метастазами. Для подтверждения используют УЗИ – диагностику, магнитно-резонансную или компьютерную томографию.
Если на исследованиях обнаруживается опухоль и метастазы, проводится диагностическая лапароскопия, для оценки опухоли и глубины прорастания. Во время лапароскопии берется биопсия из первичной опухоли или метастаз, чтобы точно установить стадию процесса и вид рака. Такая точность при диагностических процедурах необходима для назначения химиотерапии.
До сих пор ученые не придумали лекарства от рака лучше, чем химиотерапия и лучевая или радиотерапия. Для того, чтобы назначить больному лечение нужно точно установить стадию и вид опухоли, чтобы врач мог подобрать препарат и дозировку, а также количество курсов.
Рак кишечника с метастазами – сколько с ним живут люди?
Сколько живут больные с раком кишечника? Метастазы в печени образуются на 3 и 4 стадии онкологии. К тому времени опухоль настолько сильно прорастает в ткани и соседние органы, а метастазы атакуют весь остальной организм, что лечение не сможет принести полного излечения. Возможно только остановить рост опухоли и метастаз. Даже оперативное вмешательство не сможет полностью избавить человека от злокачественных новообразований.
Поэтому такие больные, при интенсивном лечении способны прожить от 4 месяцев, до 3 лет. Прогноз срока жизни зависит от индивидуальных особенностей больного. Без лечения рак спровоцирует гибель организма на более ранних сроках. Чем больше метастаз распространилось в организме – тем хуже протекает лечение и состояние больного в целом. Рак кишечника с метастазами в печень – прогноз более оптимистичный при обнаружении процесса на ранней стадии. Рак кишечника 4 стадии с метастазами в печень в 40% случаев лечится консервативно, так как нет способа избавиться от основной патологии.

Рак желудка 4 стадии с метастазами в печень, легкие, лимфоузлы, брюшину, кости: сколько живут люди, лечение, прогноз

Рак сигмовидной кишки 4 степени с метастазами в печень: симптомы, сколько живут люди, прогноз, лечение

Рак легких с метастазами в печень: сколько живут люди, прогнозы, симптомы и лечение

Рак печени 2 стадия: симптомы, лечение и прогноз жизни

Рак печени 4 стадии с метастазами: сколько живут пожилые люди, взрослые и дети; симптомы и лечение заболевания
Читайте также:

