Рак и возраст молекулярно-генетические аспекты












25 апреля отмечается Всемирный день ДНК. Этот праздник установлен в честь признания важности генетики и научных открытий, сделанных в этой области. Наша ДНК, хранит в себе генетические данные, передающиеся нам от родителей, всю информацию о человеке и, в том числе, о болезнях.
Онкология и генетика
Например, человеку достались генные изменения, которые затрудняют вывод токсинов из организма. В этом случае, если он курит или работает на токсичном производстве, вероятность заболеть раком у него выше, чем у тех, кто не имеет такой генетической программы, так как организм не в силах справиться с выводом канцерогенов.
Некоторые из распространенных видов рака могут быть вызваны наследственными генетическими мутациями. В разных поколениях одной семьи могут появляться онкологические заболевания в определенной локализации. Самые распространенные из них — рак молочной железы (РМЖ) и яичников, рак предстательной железы.
Обычно РМЖ или рак яичников возникает у женщин в возрасте старше 50 лет. Если женщина заболевает в более раннем возрасте, это может означать, что она является носителем одной из мутации генов BRCA1 или BRCA2. В нормальном состоянии эти гены участвуют в восстановлении ДНК после различных повреждений, тем самым защищая клетки от злокачественного перерождения. Нарушение работы BRCA1/BRCA2 приводит к нарастанию ошибок в процессе репарации ДНК, что влечет за собой увеличение риска развития рака в этих локализациях.
Неблагоприятную наследственность не надо воспринимать как фатальную, поскольку существует большая вероятность избежать возникновения рака. Для этого нужно изучить свою медицинскую родословную. Если в вашей семье встречалось более одного случая рака в определенной локализации, заболевание в каждом из парных органов (почки, грудные железы) или несколько типов рака у родственников, то вам стоит обратиться к специалисту и сдать генетический тест. Он поможет выявить индивидуальную раковую предрасположенность, снизить риск развития патологии и своевременно принять профилактические меры, или диагностировать заболевание на ранней стадии и составить эффективный план лечения.
Не следует расслабляться и при отсутствии генетических мутаций, поскольку такой факт не дает 100% гарантии отсутствия риска.Даже если у вас нет тревожных симптомов, онкологи рекомендуют ежегодно проходить плановые осмотры у основных специалистов и проводить базовые исследования, такие как анализы мочи и крови, флюорография и другие. Комплексную проверку своего здоровья можно провести, например, в рамках диспансеризации. Существуют графики таких обследований в зависимости от возраста.
Внимание к собственному здоровью позволит обнаружить на ранней стадии или даже избежать развития не только рака, но и других заболеваний. Регулярные обследования позволяют выявить злокачественные новообразования на самом раннем этапе в 95% случаев. А это значительно повышает шансы на полное выздоровление.
Наша ДНК может изменяться вследствие многих факторов, поэтому важно заботиться о своем организме. Придерживайтесь здорового образа жизни, правильно и разнообразно питайтесь, контролируйте массу тела. Поддержание этих факторов в норме существенно снижает риск развития онкологических заболеваний. Отказ от вредных привычек и профилактика инфекционных заболеваний позволяют предотвратить поломки в генах и повышают вероятность сохранить свое здоровье как можно дольше.
- Список членов редколлегии
Федеральное государственное бюджетное учреждение науки
"Институт токсикологии Федерального медико-биологического агентства"
(ФГБУН ИТ ФМБА России)
Институт теоретической и экспериментальной биофизики Российской академии наук.
199406, Санкт-Петербург, ул.Гаванская, д. 49, корп.2
ТОМ 4, СТ. 26 (стр. 29) // Февраль, 2003 г.
ГЕРОНТОЛОГИЧЕСКИЕ АСПЕКТЫ МОЛЕКУЛЯРНОЙ ОНКОЛОГИИ
"Успехи геронтологии", 1999г., выпуск 3
Е.Н.Имянитов
НИИ онкологии им.проф.Н.Н.Петрова, С-Петербург
Настоящий обзор рассматривает молекулярно-генетические механизмы, лежащие в основе частой встречаемости онкологической патологии у пожилых. Установлено, что злокачественная трансформация возникает вследствие накопления 5-6 и более соматических мутаций в одном и том же клеточном клоне. Для аккумуляции критического количества генетических повреждений в онкогенах и антионкогенах необходимо время, поэтому злокачественные заболевания характерны преимущественно для второй половины жизни человека. По-видимому, декомпенсация стареющего организма, выражающася в иммунологических и гормонально-метаболических нарушениях, является вспомогательным фактором, способствующим пролиферации трансформированных клонов. Рак у молодых встречается относительно редко. Раннее появление опухоли может быть спровоцировано присутствием врождённой "раковой" мутации, интенсивной канцерогенной нагрузкой, иммунодефицитом, эндокринными сдвигами и т.д. Исторически, многие гипотезы указывали на общность молекулярных механизмов рака и старения. Однако, большинство подобных теорий не выдерживают экспериментальной проверки. В частности, "теломеразная гипотеза", по-видимому, адекватно объясняет многие аспекты клеточного деления, дифференцировки и апоптоза, однако правомочночть её универсального приложения к онкологическим и геронтологическим процессам ставится сегодня под сомнения. Работа предназначена для широкого круга специалистов, поэтому данные излагаются в максимально упрощённом виде.
Ключевые слова: неоплазмы, старение, генетика, онкогены, антионкогены
РАК КАК ТИПИЧНАЯ ГЕРИАТРИЧЕСКАЯ ПАТОЛОГИЯ
Преобладание онкологической патологии среди пожилых индивидуумов является общеизвестным фактом. Действительно, возраст более чем 90% онкологических пациентов превышает 45 лет. С другой стороны, риск возникновения новообразования на протяжении жизни составляет примерно 40% для мужчин и около 50% - для женщин [14]. Высокая встречаемость неоплазм среди гериатрической категории людей, а также общность многих механизмов канцерогенеза и старения позволила отечественному онкологу, В.М. Дильману, отнести опухоли к "нормальным болезням старения" [1].
Неудивительно, что практически все "теории рака", появившиеся на разных этапах развития онкологии, включали в себя попытки объяснить ассоциацию онкологической заболеваемости с пожилым возрастом. Представляется уместным условно выделить среди подобных концепций 2 группы гипотез [4].
К первой группе следует отнести теории, рассматривающие в качестве первопричины рака феномен накопления соматических мутаций. Суть их сводится к тому, что на протяжении жизни организма в клетках накапливаются различные нарушения генома. Эти генетические повреждения могут возникать как спонтанно, так и под воздействием канцерогенов. Причиной образования опухоли является появление онкологически-значимой мутации (мутаций) в какой-либо клетке, что и приводит к инициации трансформированного клона. Вероятность присутствия такого генетического события неуклонно увеличивается на протяжении всей жизни организма, поэтому встречаемость опухолей у пожилых людей заметно выше, чем у молодых. Если накопление мутаций стимулируется воздействием канцерогенов окружающей среды (например, табачного дыма) или эндогенных метаболитов (например, свободных радикалов), а также нарушениями в процессах репарации ДНК, заболевание может проявляться и в относительно раннем возрасте [4, 6, 13, 16].
Вторая группа гипотез придавала ключевое значение гериатрическим нарушениям организма-хозяина, способствующим прогрессии опухолевого клона. В частности, иммунологическая теория рака предполагала, что злокачественные клетки "ускользают" от защитных факторов организма вследствие возрастного угасания иммунной системы. Другие исследователи фокусировались на гормонально-метаболических сдвигах, способствующих разрегулированности процессов пролиферации и дифференцировки у пожилых [1, 4].
Справедливо заметить, что современные воззрения на возрастные аспекты канцерогенеза признают и роль мутационного процесса как такового, и значение предрасполагающих (в т.ч. и возрастных) изменений в организме. Тем не менее, сегодняшние представления отводят центральную место именно накоплению генетических повреждений в клетке, а иммунологические, гормональные и метаболические нарушения чаще всего рассматриваются в качестве вспомогательных факторов.
РАК КАК РЕЗУЛЬТАТ НАКОПЛЕНИЯ МУТАЦИЙ
К настоящему времени убедительно показано, что опухолевые клоны возникают вследствие геномных нарушений. Подобные повреждения затрагивают несколько классов генов [2].
Наиболее известной категорией онкоассоциированных генов являются онкогены. Онкогены - это гены, которые в норме оказывают позитивное влияние на процессы клеточной пролиферации и/или супрессируют программируемую клеточную гибель (апоптоз). В опухолях зачастую выявляются активированные формы онкогенов. Активация онкогенов может осуществляться вследствие их амплификации, увеличения экспрессии или повышения ферментативной активности продукта.
Амплификация гена - это генетическое нарушение, выражающееся в увеличении его копийности в геноме. Подобный механизм в наибольшей степени характерен для онкогенов семейств ERBB и MYC. Термин "увеличение экспрессии" ("суперэкспрессия", "оверэкспрессия") в контексте онкологических исследований чаще отражает не столько ускорение транскрипции и/или трансляции, сколько повышение суммарного количества специфического РНК-транскрипта и/или онкобелка. Механизмы подобного явления понятны лишь в общих чертах. Случаи суперэкспрессии были описаны для большинства известных онкогенов. Однако, истинное патологическое значение подобного нарушения для каждого конкретного онкогена и/или каждой опухоли как правило определить нелегко. Действительно, зачастую повышение экспрессии онкогенов, по-видимому, не является следствием мутаций, а отражает физиологические процессы, связанные с пролиферацией злокачественного клона. И, наконец, увеличение ферментативной активности онкобелков наблюдается при поражении регуляторных доменов данных ферментом. Классическим примером являются активирующие мутации в онкогенах семейства RAS [2].
Следующий класс онкоассоциированных генов - т.н. антионкогены (супрессорные гены). В норме они осуществляют негативный контроль клеточного деления и/или способствуют апоптозу. В опухолях наблюдается инактивация онкогенов, выражающаяся в их делеции, снижении экспрессии или угнетении функциональной активности продукта. К "классическим" онкогенам относят p53, RB-1, APC, DCC и т.д. По-видимому, значимые нарушения в антионкогенах встречаются намного чаще чем таковые в онкогенах. Это связано с тем, что инактивирующая мутация более вероятна чем активирующая [2].
К началу 90-х гг. в онкологии сформировалась точка зрения, в соответствии с которой причиной возникновения большинства опухолей считается сочетание мутаций в онкогенах и антионкогенах. Очень важно подчеркнуть, что суммарное количество подобных генетических повреждений составляет не менее 5-6 на опухолевую клетку. По-видимому, чаще всего подобные мутации возникают последовательно и вне зависимости друг от друга. Тем не менее, одновременное появление генетических нарушений также возможно. Подобный молекулярный патогенез был наиболее убедительно продемонстрирован на примере злокачественных опухолей толстой кишки. Доказательства множественности молекулярно-генетических повреждений для других типов неоплазм также весьма весомы, хотя сведения о стадийности мутаций, т.е. о последовательном характере их появления, менее исчерпывающи [9, 11].
В середине 90-х гг. молекулярные онкологи стали отдельно выделять третью группу онкоассоциированных генов, которые провоцируют образование несколько обособленной категории опухолей. Речь идёт о генах репарации ДНК. Установлено, что инактивация подобных генов наблюдается примерно в 15% опухолей толстой кишки, и реже - в новообразованиях желудка, эндометрия и некоторых других органов. В результате в клетке с нарушенной репарацией накапливается более тысячи мутаций. Вероятно, причиной злокачественной трансформации также является сочетанное поражение онкогенов и антионкогенов, однако в данном случае повреждения последних являются не первичной причиной опухолевого роста, а следствием триггерного генетического события. Разумеется, на долю онкогенов и антионкогенов приходится менее 1% выявленных мутаций, остальные же генетические нарушения в злокачественном клоне носят характер "шума" [12].
ПОЧЕМУ РАК ЧАЩЕ ВОЗНИКАЕТ В ПОЖИЛОМ ВОЗРАСТЕ?
Демонстрация множественности генетических нарушений в каждой опухоли является очень существенным достижением молекулярной онкологии. По существующим на сегодняшний день представлениям, клетки, несущие одну "раковую" мутацию, возникают достаточно часто. Однако, в связи с недостаточностью единичного молекулярного события для злокачественной трансформации, подобные мутированные клоны практически не обладают селективным преимуществом, или обладают им в небольшой степени. Тенденция к автономной пролиферации наблюдается лишь при "наслоении" последующих патогенетически значимых мутаций. Таким образом, если частоту мутационного события принять за 1/x, то вероятность появления двух мутаций в одной и той же клетке будет (1/x), двух - (1/x)2, трёх - (1/x)3, четырёх - (1/x)4 и т.д. Эти расчёты показывают, что шанс накопления критического количества повреждений - 5-6 онкоассоциированных мутаций - чрезвычайно невелик [2, 9, 11].
Справедливости ради следует заметить, что подобная оценка носит излишне механистический характер. С одной стороны, она несколько занижена. Действительно, во-первых, некоторые генетические события сами по себе ускоряют частоту появления последующих мутаций (например, инактивация генов репарации, о которых говорилось выше). Во-вторых, по-видимому, некоторые мутации (сочетания мутаций), способны приводить к клональной экспансии вследствие "пограничных" нарушений регуляции пролиферации, дифференцировки, апоптоза. Хотя подобные клоны не обладают злокачественными свойствами, они могут вытеснять немутированные клетки, что в свою очередь приводит к увеличению количества "опасного" субстрата для последующих мутаций. С другой стороны, приведённые расчёты можно расценивать как завышенные, так как они не учитывают процессы физиологической элиминации изменённых клеток (например, посредством иммунных реакций).
Тем не менее, вне зависимости от деталей, приведённые соображения не оставляют сомнений в том, что для возникновения большинства опухолей необходимо время. Чем дольше живёт человек, тем больше шансов на накопление критического набора мутаций в каком-либо клеточном клоне. По-видимому, эволюция создала механизмы, которые замедляют скорость появления мутаций до той степени, чтобы рак не возникал в репродуктивном и/или "активном" возрасте. Однако, причиной наблюдающегося в этом столетии резкого увеличения продолжительности жизни являются не эволюционные усовершенствования, а достижения цивилизации. Резерв природно отработанных противораковых механизмов оказался относительно ограниченным, и безусловно недостаточным для предотвращения появления неоплазм в пожилом возрасте.
ИСКЛЮЧЕНИЯ ИЗ ПРАВИЛА: РАК У МОЛОДЫХ.
Хотя большинство случаев онкологических заболеваний приходится на пожилой возраст, опухоли у молодых также наблюдаются в клинической практике.
Самая изученная категория "молодых" раков - это т.н. "наследственные опухолевые синдромы". К концу 90-х гг. знания об их механизмы приняли почти исчерпывающий характер. Причиной возникновения семейного рака служит зародышевая мутация в антионкогенах или генах репарации; в исключительных случаях, например при синдроме множественных эндокринных неоплазий, мутацией поражается онкоген. Подобные мутации передаются по менделевскому механизму наследования, через гаметы, и присутствуют во всех соматических клетках носителя. Существенно, что поражённые индивидуумы остаются абсолютно здоровыми на протяжении длительного периода времени, так как возникновение опухоли не может быть вызвано присутствием единичной мутации. Однако, "дорога к раку" при подобной ситуации сокращается. Если человеку с неповреждённым геномом для развития опухоли необходимо накопить 5-6 мутаций в каком-либо клоне, то у носителей одно генетическое повреждение уже предсуществует в каждой клетке. Следовательно, количество необходимых соматических мутаций снижается на 1, т.е. в данном примере становится равным 4-5. Это приводит к тому, что наследственные раки значительно "моложе" спорадических. Механизмы и клинические особенности семейных опухолевых синдромов подробно описаны нами ранее в обзоре [3].
Иногда возникновение опухолей у молодых вызвано чрезмерной экспозицией к канцерогенам. Например показано, что люди, начавшие курить в детском возрасте, зачастую заболевают раком лёгких до 40 лет. [13] Причины необычно раннего развития неоплазм могут быть также обусловлены иммунодефицитом, особенно в случае опухолей соединительных тканей. Наилучшим примером подобной патологии является саркома Капоши у больных СПИД. [10] И, наконец, различные перестройки организма, связанные, например, с его бурным ростом в детском возрасте, либо с климактерическими изменениями, также сопряжены с увеличением риска отдельных неоплазм [14].
СТАРЕНИЕ И РАК: ОБЩИЕ МЕХАНИЗМЫ ПАТОГЕНЕЗА
Проведение параллелей между механизмами старения и рака остаётся довольно популярной темой теоретических обзоров. Однако, справедливости ради следует заметить, что многие из обсуждаемых концепций не выдерживают экспериментальной проверки.
В частности, длительное время дискутировалась роль накопления соматических мутаций в патогенезе не только неоплазм, но и возрастных изменений организма. К настоящему времени показано, что соматические генетические повреждения действительно накапливаются с возрастом, однако частота появления и процент поражённых клеток несоизмеримо малы по сравнению с уровнем декомпенсации стареющего организма [16].
Механизмы деметилирования ДНК активно изучаются как молекулярными онкологами, так и геронтологами. Поводом для сравнения патогенезов рака и старения является феномен повышения экспрессии онкогенов в некоторых опухолях вследствие гипометилирования их регуляторных областей; в то же время, снижение удельного содержания метилцитозина характерно и для преклонного возраста. Тем не менее, сегодняшние методы молекулярной биологии пока не позволяют осваивать данное научное направление с той степенью эффективности, которая бы позволила однозначно интерпретировать результаты [5].
И, наконец, главное событие 90-х гг. "на границе" онкологии и геронтологии 90-х гг. - это экспериментальное обоснование "теломеразной гипотезы".
Суть её сводится к следующим положениям [7, 8, 15]:
1) Клетки обладают ограниченным потенциалом к пролиферации ("лимит Хейфлика"); ранние эксперименты продемонстрировали сниженный резерв делений у клеток, полученных от пожилых индивидуумов.
2) Угасание способности к пролиферации ("репликативное старение") сопровождается укорочением терминальных отделов хромосом (теломер), из-за неспособности ДНК-полимеразы эффективно реплицировать экстремальные 5'-концевые участки ДНК;
3) Целостность теломер может поддерживаться ферментом теломеразой; этот энзим не экспрессируется большинством зрелых соматических клеток, однако присутствует в опухолевых клетках, что и обеспечивает иммортализацию последних.
Следует заметить, что многие положения "теломеразной гипотезы" в настоящее время оспариваются.
В частности, предлагается разграничивать понятия "продолжительность жизни клетки" и её "репликативный потенциал". Многие учёные полагают, что если первое действительно связано с процессами старения, второе скорее ассоциировано с феноменами пролиферации, дифференцировки и апоптоза. Справедливость подобной критики оправдывает тот факт, что первоначальные данные об обратной корреляции между репликативным потенциалом клеток и возрастом их доноров, похоже, не подтверждаются [15].
Не менее спорным оказалось и утверждение об уникальности экспрессии теломеразы для опухолевых клеток. Более детальные эксперименты показали, что теломераза также присутствует и в стволовых клетках, т.е. в тех клеточных популяциях, которые обладают высокой способностью к делению. С другой стороны, неоплазмы экспрессируют теломеразу лишь на поздних стадиях злокачественного процесса; вероятно, теломераза выполняет не роль индуктора канцерогенеза, как казалось ранее, а является компенсаторным механизмом, сдерживающим истощение репликативного потенциала у клеток с учащённой пролиферацией. Тем не менее, теломераза остаётся одной из самых перспективных биохимических мишеней противораковой терапии [7].
ЗАКЛЮЧЕНИЕ
Достижения молекулярной онкологии оказали существенное влияние на дискуссии о взаимоотношениях возраста и рака. Если раньше многие гипотезы носили несколько умозрительный характер, так как зачастую не были подкреплены экспериментальными данными и/или количественными расчётами, то логика современных взглядов неплохо обоснована фактическим материалом. По сегодняшним представлениям, ведущее место в канцерогенезе отводится возрастному накоплению соматических мутаций. Другие факторы декомпенсации стареющего организма, такие как иммунодепрессия или гормонально-метаболические нарушения, также безусловно играют определённую, по-видимому вспомогательную, роль, однако представления о механизмах действии последних носят пока менее точный характер.
GERIATRIC ASPECTS IN MOLECULAR ONCOLOGY
E.N. Imyanitov
N.N. Petrov Institute of Oncology, St.-Petersburg, 189646, Russia
This review focus on molecular mechanisms, which underlie an increased occurrence of cancer in elderly. Malignant transformation is known to result from 5-6 or more somatic mutations affecting the same cellular clone. Such an accumulation of critical amount of genetic alterations in oncogenes and antioncogenes takes a time, thus the tumours are more typical for the second half of the life. Systemic failure of aging body, which manifests as immune, hormonal and metaboilic disturbances, seems to be a factor promoting the proliferation of malignant cells. Early tumour onset can be provoked by hereditary cancer mutation, high carcinogen exposure, immunodeficiency, endocrine disbalance etc. Historically, many hypotheses pointed at the common grounds between mechanisms of neoplastic growth and aging. However, most of such theories are not supported by modern experimental data. In particulat, "telomerase hypothesis" seem to adequately describe many aspects of cell proliferation, differentiation and apoptosis. However, its wide application to the all key oncological and geriatric processes is under some doubts nowadays. The review is addressed to the medical professionals, biologists, students.
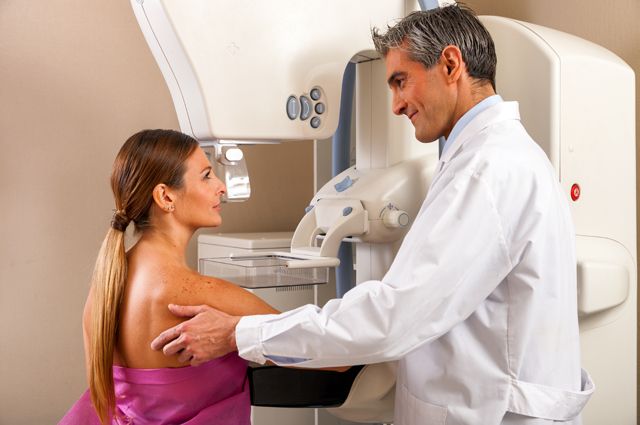
Мир семимильными шагами двигается к персонифицированной медицине, где важнейшую роль будет играть изучение генетических факторов человека. Это знание поможет не только вылечивать, но и предотвращать страшные болезни, например рак.
Анджелина Джоли – не просто голливудская звезда, но и настоящий боец! Мать и тётя актрисы в относительно молодом возрасте погибли от так называемого наследственного опухолевого синдрома. И Анджелина со свойственной ей решительностью превентивно (то есть заранее) удалила себе молочные железы и яичники (органы – мишени для наследственного рака, высокий риск которого обнаружил её генетический анализ). Первой из публичных личностей она открыто призналась, что сделала операцию, чтобы спастись от ещё несуществующей, но без экстренных мер практически неотвратимой угрозы. Личный риск Джоли, по подсчётам врачей, составлял 87%. Так она создала важный прецедент, который наверняка поможет сохранить жизнь многим женщинам во всём мире!

Это не случайность
Спорадический (то есть случайный) рак может возникнуть у любого. Главная причина болезни – генетические мутации в клетках. С годами в организме их накапливается критическое количество, поэтому развитие опухолей в пожилом возрасте – явление закономерное и почти неотвратимое. Как любят говорить онкологи, каждый человек доживёт до своего рака, если только раньше не погибнет от инфаркта или инсульта.
Но есть и наследственные формы болезни, поколениями поражающие людей из одной семьи. Путь к раку для носителей определённых мутаций в генах короче, чем у других людей. Если обычной клетке для превращения в раковую необходимо накопить 5–6 значимых мутаций, то при наследственном генном дефекте достаточно 4–5.
На долю наследственных опухолевых синдромов приходится лишь 5% среди всех онкологических заболеваний. Но риск стать жертвой страшной болезни для людей, которые носят в себе дефектный ген, не просто выше, чем у других, – он практически фатален. Например, риск заболеть раком молочной железы для обычной женщины составляет около 8–12%, а для носительниц мутаций в гене BRCA1 – больше 60%.
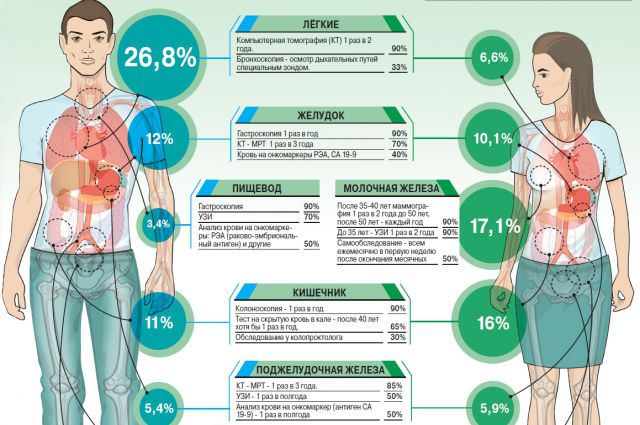
Тревожные признаки
Причина наследственного рака – в полученной от родителей мутации какого-то одного гена, из-за которого опухоль развивается в конкретном органе. Причём наличие семейной истории в этом случае не так важно. Например, если брать самый частый из наследственных синдромов рака молочной железы (РМЖ) и яичников (РЯ), то он может проявиться даже у женщины, в семье которой никто не страдал этим заболеванием. Ведь патогенную мутацию можно унаследовать и от отца.
У наследственного опухолевого синдрома есть чёткие клинические признаки:
Вид наследственного рака
Вклад
в заболеваемость
Гены, мутация в которых повышает риск
Рак молочной железы
BRCA1, BRCA2, CHEK2 и другие
Рак толстой кишки
MLH1, MSH2, MSH6, PMS2
CDH1, BRCA1, BRCA2
Рак поджелудочной железы
Рак предстательной железы
Медуллярный рак щитовидной железы
Приговор отменяется!
Например, при угрозе наследственного рака молочной железы и яичников мероприятия по ранней диагностике (УЗИ, маммография, сдача онкомаркеров) не слишком эффективны. Доказано, что они не гарантируют своевременное выявление опухоли. А рак яичников и вовсе часто выявляется только на запущенных стадиях. Более того, целый ряд новообразований склонен давать метастазы и на первой стадии, поэтому даже раннее выявление заболевания не всегда спасает от смерти. Особенно это характерно для некоторых наследственных опухолевых синдромов. Так, при выявлении РМЖ на первой стадии шансы прожить 5 и более лет есть как минимум у 98% женщин, а для носительниц мутаций в гене BRCA1 этот показатель всего 82%.

Наследственный медуллярный рак щитовидной железы относится к редким заболеваниям и вызывается патогенными мутациями в онкогене RET. Выявление у ещё здорового человека такой мутации – веское основание, чтобы заранее удалить щитовидку. Установлено, что просто частые наблюдения не защитят человека от гибели, а своевременная операция практически полностью снижает риск заболевания. Утрата органа эффективно компенсируется заместительной гормонотерапией.
При угрозе наследственного рака толстой кишки регулярные наблюдения, наоборот, очень эффективны. Исследования доказали, что, если делать колоноскопию каждые 1–2 года, можно достоверно уменьшить риск смерти от этой болезни. Профилактические операции на здоровой толстой кишке обычно не проводятся. Как не удаляют и те органы, утрата которых ведёт к существенному снижению качества жизни. Поэтому органы желудочно-кишечного тракта, части скелета, головной мозг хирурги, конечно, удалять не станут.
Важно
Одно из самых значимых достижений биомедицины последних лет – полногеномное секвенирование (NGS). Оно позволяет всего за несколько дней проанализировать ДНК любого человека. Благодаря ему наши знания о генетических патологиях многократно увеличатся уже в ближайшем будущем. Возможно, полногеномный анализ, который пока ещё слишком дорогое удовольствие (стоит тысячи долларов), в скором времени станет инструментом скрининга.
1. Делайте прививки!
Прививка от гепатита В (вызывает рак печени) и ВПЧ (причина рака шейки матки) может предотвратить 1,1 млн случаев рака в год.
2. Прогресс в онкогематологии
В конце ХХ века 60% детей, больных острым лейкозом, умирали, а сейчас в 90% случаев это заболевание излечивается полностью.
3. Не опускайте руки!
Сейчас в мире насчитывается около 28 млн человек, излечившихся от рака. Большинство из них – женщины, победившие рак груди.
Читайте также:

