Рак и хронический пиелонефрит
Почти у каждого третьего пожилого человека обнаруживаются изменения, свойственные хроническому пиелонефриту. При этом намного чаще заболевание диагностируется у женщин, начиная с детского и подросткового возраста, и заканчивая периодом менопаузы.
Стоит понимать, что хронический пиелонефрит редко дает выраженную симптоматику, характерную для заболевания почек. Поэтому диагностика затруднительна, а вот последствия довольно серьезны.
Хронический пиелонефрит: что это такое?
Пиелонефрит означает воспаление почечных лоханок. И, если острое воспаление нельзя не заметить — поднимается высокая температура, возникают сильные боли в пояснице, фиксируются выраженные изменения в моче — то хронический пиелонефрит чаще всего развивается исподволь.
При этом происходят структурные изменения в почечных канальцах и лоханках, которые усугубляются с течением времени. Только в трети случаев хронический пиелонефрит обусловлен неправильно пролеченным острым воспалением. Диагноз хронический пиелонефрит ставится при наличии характерных изменений в моче и симптомов на протяжении более 3 месяцев.
Причина воспаления — неспецифическая патогенная микрофлора: протеи, стафилококки и стрептококки, кишечная палочка и др. Нередко высевается сразу несколько типов микробов. Патогенная микрофлора обладает уникальными шансами на выживаемость: она выработала устойчивость к антибиотикам, трудно идентифицируется при микроскопическом исследовании, способна длительное время оставаться незамеченной и активируется только после провоцирующего воздействия.
К факторам, активирующим воспалительный процесс в почках у женщин относятся:
- Врожденная патология — дивертикулы мочевого пузыря, пузырно-мочеточниковый рефлюкс, уретроцеле;
- Приобретенные заболевания мочевыделительной системы — цистит/уретрит, почечнокаменная болезнь, нефроптоз и, собственно, недолеченный острый пиелонефрит;
- Гинекологическая патология — неспецифические вульвовагиниты (молочница, гарднереллез, размножение во влагалище кишечной палочки и т. Д.), половые инфекции (гонорея, трихоомониаз);
- Интимная сфера женщины — начало сексуальных контактов, активная половая жизнь, беременность и роды;
- Сопутствующие заболевания — сахарный диабет, хроническая патология жкт, ожирение;
- Иммунодефицит — частые заболевания ангиной, гриппом, бронхитом, отитом, гайморитом, не исключая вич;
- Элементарное переохлаждение — привычка мыть ноги в холодной воде, несоответствующая одежда в холодную погоду и т. Д.

При хроническом воспалении происходит постепенное перерождение почечных тканей. В зависимости от характера структурных изменений различают четыре стадии хронического пиелонефрита:
- I — атрофия слизистой канальцев и формирование инфильтратов в интерстициальной ткани почек;
- II — в канальцах и интерстициальной ткани образуются склеротические очаги, а почечные клубочки запустевают;
- III — атрофические и склеротические изменения масштабные, образуются крупные очаги соединительной ткани, почечные клубочки практически не функционируют;
- IV — отмирание большинства клубочков, практически вся почечная ткань замещена соединительной тканью.
Симптомы хронического пиелонефрита

Хроническому пиелонефриту свойственно волнообразное течение. Периоды ухудшения состояния сменяются ремиссией и вызывают у пациентки ложное чувство полного выздоровления. Однако, чаще всего хроническое воспаление протекает стерто, без ярких обострений.
Симптомы хронического пиелонефрита у женщин при латентном течении болезни — это вялость, головная боль, быстрая утомляемость, потеря аппетита, периодические подъемы температуры до отметки 37.2-37,5ºС. В сравнении с острым воспалением, при хроническом пиелонефрите боли мало выраженные — слабый симптом Пастернацкого (болезненность при поколачивании по поясничной области).
Изменения в моче также не информативны: небольшое количество белка и лейкоцитов нередко связывают с циститом или поеданием соленой пищи. Тем же объясняют и периодическое увеличение количества мочеиспусканий, незначительное повышение давления и анемию. Изменяется и внешний вид больной: на бледной коже лица четко проступают темные круги под глазами (особенно по утрам), лицо одутловатое, часто отекают руки и ноги.
При рецидивирующем пиелонефрите на фоне скудной симптоматики — недомогание, небольшая гипертермия, слабые боли в пояснице, учащение мочеиспускания (особенно по ночам) — внезапно, после провоцирующего воздействия развивается картина острого пиелонефрита. Высокая температура до 40,0-42ºС, тяжелая интоксикация, сильнейшие поясничные боли тянущего или пульсирующего характера сопровождаются яркими изменениями в моче — протеинурией (белок в моче), лейкоцитурией, бактериурией и редко гематурией.
При этом дальнейшее развитие хронического пиелонефрита может протекать по следующим сценариям:
- Мочевой синдром — на первый план в симптоматической картине выходят признаки нарушения мочеиспускания. Частые ночные подъемы в туалет связаны с неспособностью почек концентрировать мочу. Иногда при опорожнении мочевого пузыря возникают рези. Больная жалуется на тяжесть и частые болезненные ощущения в пояснице, отеки.
- Гипертоническая форма болезни — выраженная артериальная гипертония трудно поддается традиционной терапии гипотензивными препаратами. Часто пациентки жалуются на одышку, сердечную боль, головокружение и бессонницу, нередки гипертонические кризы.
- Анемический синдром — нарушение функционала почек приводит к стремительному разрушению эритроцитов в крови. При гипохромной анемии, обусловленной поражением почек, артериальное давление не достигает высоких отметок, мочеотделение скудное или периодически учащается.
- Азотэмический вариант течения — отсутствие болезненных симптомов приводит к тому, что заболевание диагностируется лишь при развитии хронической почечной недостаточности. Подтвердить диагноз помогают лабораторные исследования, выявляющие признаки уремии.
Острый и хронический пиелонефрит различается на всех уровнях: от характера структурных изменений до симптомов и лечения женщин. Чтобы точно диагностировать заболевание, необходимо знать характерные для хронического пиелонефрита признаки:
- Чаще поражаются обе почки;
- Хроническое воспаление приводит к необратимым изменениям в почечной ткани;
- Начало постепенное, растянутое во времени;
- Бессимптомное течение может продолжаться годами;
- Отсутствие ярко выраженных симптомов, на первом плане — интоксикация организма (головная боль, слабость и т. Д.);
- В период ремиссии или при латентном течении анализ мочи изменен незначительно: белок в общем анализе не более 1г/л, проба по зимницкому выявляет снижение уд. Веса менее 1018;
- Гипотензивные и антианемические препараты мало эффективны;
- Прием традиционных антибиотиков лишь уменьшает воспаление;
- Постепенное угасание почечных функций приводит к почечной недостаточности.
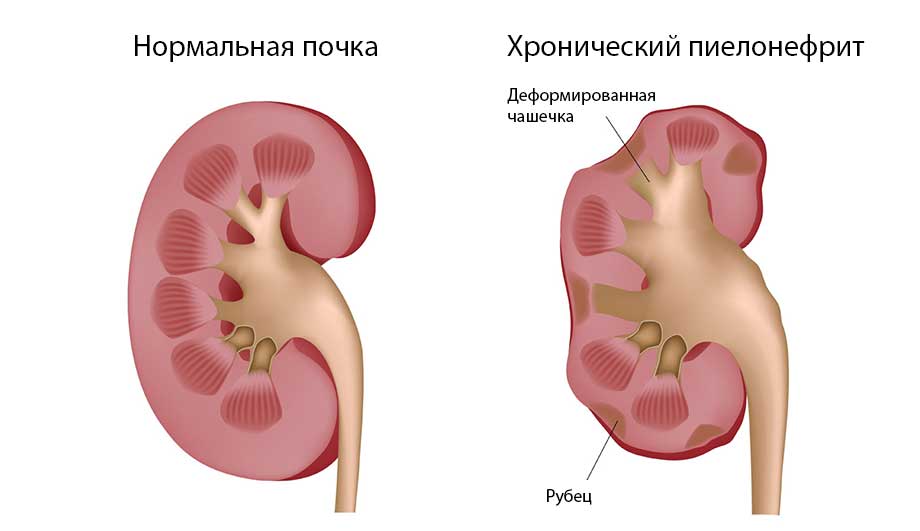
Зачастую хронический пиелонефрит диагностируется только при инструментальном исследовании. При визуализации (УЗИ, пиелография, КТ) почки, врач обнаруживает разнообразную картину: активные и затухающие очаги воспаления, соединительнотканные включения, деформацию почечных лоханок. На начальных этапах почка увеличена и выглядит бугристой за счет инфильтрации.
В дальнейшем, пораженный орган сморщивается, крупные включения соединительной ткани выступают над его поверхностью. При остром пиелонефрите инструментальная диагностика покажет однотипное воспаление.
Возможные осложнения: в чем опасность хронического пиелонефрита?
Отсутствие ярко выраженной симптоматики при хроническом пиелонефрите является причиной позднего обращения женщин к врачу. Антибиотики, эффективные при лечении острого пиелонефрита, лишь несколько уменьшат воспаление при хронической форме болезни. Это обусловлено высокой резистентностью микрофлоры к обычным антибактериальным средствам. Без адекватной терапии хроническая форма пиелонефрита приводит к развитию хронической почечной недостаточности: чуть медленнее при латентном течении и быстрее при частых обострениях.
Все эти состояния несут серьезную угрозу для жизни женщины. Предотвратить их развитие можно лишь при комплексной терапии.
Заболевание во время беременности
Удвоенная нагрузка на почки беременной женщины располагает к возникновению воспаления. При этом влияние нарушения почечных функций у будущей матери может привести к выкидышу, замиранию беременности, формированию у плода аномалий развития, преждевременным родам и мертворождению. Врачи выделяют три степени риска, связанные с пиелонефритом:
- I — пиелонефрит впервые возник во время беременности, течение болезни без осложнений;
- II — хронический пиелонефрит был диагностирован до беременности;
- III — хронический пиелонефрит, протекающий с анемией, гипертонией.
Лечение хронического пиелонефрита

Пораженная фотка, фото
Только комплексный подход к лечению хронического пиелонефрита позволит предотвратить прогрессирование патологического процесса и избежать почечной недостаточности. Как лечить хронический пиелонефрит:
- Щадящий режим и диета
В первую очередь следует избегать провоцирующих моментов (простуда, преохлаждение). Питание должно быть полноценным. Исключаются кофе, спиртное, газированные напитки, острые и соленые блюда, рыбные/мясные бульоны, маринады (содержат уксус). Диета основывается на овощах, молочных продуктах и блюдах из отварного мяса/рыбы.
Не рекомендуются цитрусовые: вит. С раздражает почки. В период обострений и выраженных изменениях в анализах полностью исключается соль. При отсутствии гипертонии и отеков рекомендуется выпивать до 3 л воды, дабы уменьшить интоксикацию.
- Антибиотикотерапия
Для выбора эффективного препарата необходимо сделать посев мочи (лучше в период обострения, при ремиссии возбудитель может не обнаружиться) и провести тесты на чувствительность к антибиотикам. С учетом результатов анализа назначаются наиболее эффективные препараты: Ципрофлоксацин, Левофлоксацин, Цефепим, Цефотаксим, Амоксициллин, Нефиграмон, Уросульфан. Нитроксолин (5-НОК) хорошо переносится, однако мало эффективен, часто назначается беременным.
Фурадонин, фуразолидон, Фурамаг обладают выраженным токсическим действием и плохо переносятся. Эффективный при почечном воспалении препарат Палин противопоказан при беременности. Лечение хронического пиелонефрита продолжается не менее 1 года. Антибактериальные курсы продолжаются по 6-8 нед. и периодически повторяются.
- Симптоматическая терапия
При гипертоническом синдроме назначают гипотензивные препараты (Эналаприл и другие ингибиторы АПФ, а также комбинированные препараты с Гипотиазидом), и усиливающие их эффект спазмолитики (Но-шпа). При выявлении анемии назначают Ферроплекс, Ферровит форте и другие железосодержащие таблетки.
Также необходимо восполнять недостатке фолиевой кислоты, вит. А и Е, В12. Вит. С разрешен к приему вне периода обострения.
Для улучшения кровообращения в почках нефролог назначает антиагреганты (Курантил, Парсадил, Трентал). При выраженных симптомах интоксикации назначаются в/в вливания Регидрона, Глюкосолана. При наличии отеков одновременно назначают мочегонные препараты (Лазикс, Верошпирон). Уремия и тяжелая почечная недостаточность требует проведения гемодиализа. При полном отказе почки проводится нефрэктомия.
- Физиотерапия
Медикаментозное лечение вяло текущего хронического процесса в почках усиливается физиотерапевтическими процедурами. Особенно эффективен электрофорез, УВЧ, модулированные (СМТ-терапия) и гальванические токи. Вне периода обострения рекомендуется санаторное лечение. Хлорид-натриевые ванны, минеральная вода и другие физиопроцедуры значительно улучшают состояние больных.

гинеколог / Стаж: 38 лет
Дата публикации: 2019-03-27
уролог / Стаж: 27 лет
Хронический пиелонефрит — это инфекционно-воспалительный процесс, формирующийся в тканях почек.

В зависимости от того, поражена одна или обе почки, хронический пиелонефрит подразделяют на:
- односторонний;
- двусторонний.
По степени тяжести протекания болезни пиелонефрит делят на:
- Латентный — как таковые симптомы отсутствуют или являются настолько невыраженными, что игнорируются больным.
- Рецидивный — периоды обострения чередуются с утиханием болезни, это может происходить с различной частотой в зависимости от воздействия дополнительных усугубляющих факторов.
- Анемический — сопровождаемый снижением уровня гемоглобина и анемией.
- Азотемический — сопровождаемый признаками почечной недостаточности.
- Гипотензивный — сопровождаемый вторичной рено-паренхиматозной артериальной гипертензией (повышением артериального давления).
Классификация хронического пиелонефрита по стадиям заболевания характеризуется разными проявлениями инфекционно-воспалительного процесса:
- Первая стадия характеризуется активным воспалительным процессом и выраженной симптоматикой.
- Вторая стадия имеет скрытое течение и стертую клиническую картину, что нередко приводит к диагностике исключительно лабораторными методами.
- Третья стадия называется ремиссией — временным отсутствием проявлений заболевания. Если в течение 5 лет хронический пиелонефрит не проявляет себя, врач-нефролог подтверждает полное излечение.
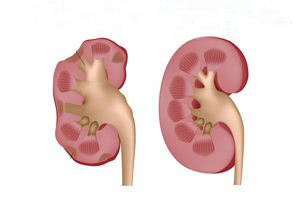
Прогнозировать продолжительность и качество жизни при наличии хронического пиелонефрита достаточно сложно в связи с тем, что на эти показатели влияет масса дополнительных факторов. При условии отсутствия других тяжелых заболеваний, соблюдении всех врачебных рекомендаций, принятию своевременных мер при обострениях с хроническим пиелонефритом можно жить долго и счастливо. Однако в случае, если имеют место быть усугубляющие факторы — курение, злоупотребление спиртным, отсутствие должного лечения обострений и игнорирование врачебных рекомендаций, продолжительность жизни может существенно сократиться.
Хронический пиелонефрит лучше предупредить, нежели заниматься длительным и комплексным его лечением. Для этого важно соблюдать ряд правил:
- Своевременное лечение всех болезней, особенно заболеваний мочевыводящей системы. Важно не откладывать визит к врачу при появлении первых симптомов урологической болезни, а также ни в коем случае не заниматься самолечением.
- Избегать употребления нестероидных обезболивающих средств, если есть такая возможность.
- Не подвергать организм переохлаждению.
- Соблюдать правильный питьевой режим — не менее 2 литров в сутки. В случае игнорирования этой рекомендации моча становится более концентрированной, что повышает риск развития патологической флоры.
- Для женщин важной рекомендацией является заблаговременное планирование беременности, а также уделение особого внимания симптомам во время вынашивания ребенка. Это связано с тем, что в данный период риск развития пиелонефрита повышается — анатомические особенности этого периода ухудшают отток мочи, особенно на поздних сроках беременности.
- Правила личной гигиены.
- Здоровый образ жизни, достаточная физическая активность.
Кроме того, пациентам, уже перенесшим однажды пиелонефрит, следует обращаться время от времени к врачу даже при отсутствии симптомов — своевременное выявление ухудшений позволит сделать лечение более эффективным, к тому же профилактический прием противомикробных препаратов снижает риск рецидива в несколько раз.
Чаще всего хронический пиелонефрит является следствием острого пиелонефрита, и этому способствуют несколько групп факторов:
- Неправильное лечение острого пиелонефрита: неверно подобранная антибактериальная терапия, несоблюдение врачебных рекомендаций, недостаточная длительность терапии.
- Сопутствующие болезни мочевыводящей системы: камни в почках, сужение мочевых путей, аденома простаты или простатит, нефроптоз (опущение почки).
- Наличие других соматических заболеваний, которые ведут к сниженной сопротивляемости инфекции: сахарный диабет, ожирение, нарушения иммунной, эндокринной систем и т.д.
- Повышение устойчивости бактерий к внешним воздействиям — в этом случае может наступить временное облегчение, что позволяет думать об избавлении от пиелонефрита, однако болезнь возвращается с новой силой через некоторое время.
Кроме того, существует ряд факторов, предрасполагающих к развитию заболевания, к ним относят начало половой жизни, беременность, роды, а у детей заболевание может быть спровоцировано анатомическими врожденными особенностями, меняющими нормальную уродинамику — дивертикулы мочевого пузыря, уретроцеле и т.д.
Нередко возникают сложности с диагностированием заболевания в связи с тем, что сопровождающие хронический пиелонефрит симптомы могут отсутствовать или быть невыраженными. В этом случае болезнь может быть подтверждена только методами лабораторной диагностики. При хроническом пиелонефрите чаще всего наблюдается:
- снижение уровня гемоглобина;
- повышенное количество лейкоцитов в моче;
- бактериурия;
- высокое число эритроцитов и т.д.
Симптоматика заболевания зависит от стадии пиелонефрита и ряда других факторов. К общим признакам хронического пиелонефрита относят следующие симптомы:
- Боль в области поясницы. При хроническом течении болезни она носит ноющий характер и невыраженную интенсивность. Боль может быть асимметричной, а в случае одностороннего течения болезни лоцироваться в противоположной области. У детей до 12 лет, а также у пациентов с опущением почки может наблюдаться боль в животе.
- Дискомфорт, чувство тяжести в области спины, особенно после долгого стояния или ходьбы.
- Повышенная температура тела (до 38 градусов), особенно в вечернее время.
- Частое мочеиспускание, особенно в ночное время суток.
- Отечность лица и рук утром, голеней и стоп — в вечернее время.
- Повышение давления.
- Жажда, чувство сухости в полости рта.
- Сниженное настроение, головные боли, чувство слабости и разбитости.
Постановка диагноза включает в себя комплекс методов исследования и осуществляется на основе анамнеза, клинической картины болезни и лабораторной диагностики. Для определения хронического пиелонефрита может быть использован один или несколько из нижеуказанных методов:
- Общий анализ крови, мочи.
- Бактериальный посев мочи (чаще всего совместно с этим методом врач назначает анализ на чувствительность к антибиотикам для назначения эффективного антибактериального лечения).
- Количественное определение клеток.
- Рентгенологическое исследование.
- Биопсия (при затруднении диагностики).
- Исследование осадка мочи.
- Определение содержания электролитов в лабораторных материалах.
- Радиоизотопная ренография.
- УЗИ-исследование почек.
Диагностика также может быть проведена на предмет причин пиелонефрита: камней в почках, инфекционных заболеваний половой сферы и т.д.
Следует помнить о том, что не все диагностические методы являются безопасными для женщин, находящихся в ожидании ребенка, поэтому перед проведением процедур следует предупредить лечащего врача о возможной беременности.
Терапия заболевания направляется, прежде всего, на устранение основной причины — инфекционного возбудителя. После лабораторного определения чувствительности к антибиотикам врач назначает антибактериальную терапию с использованием средства из следующих групп:
- Пенициллины — антибиотики этой группы имеют широкий спектр действия, а также низкуюнефротоксичность — они не оказывают поражающего действия на почки.
- Фторхинолоны — эта группа антибактериальных препаратов также характеризуется минимальным воздействием на почки, они весьма эффективны в отношении бактерий, провоцирующих болезни мочевыводящей системы, однако их использование резко ограничено в отношении детей и женщин в период беременности. Они имеют побочный эффект — повышение фоточувствительности, и их прием нельзя сопровождать визитами на пляж и в солярий.
- Цефалоспорины нового поколения достаточно эффективны в лечении хронического пиелонефрита, но они чаще выпускаются в форме, предназначенной для внутримышечного введения, поэтому терапия сопровождается посещением процедурного кабинета или осуществляется в условиях стационара.
- Сульфаниламиды — эффективны в терапии лишь в том случае, если лабораторная диагностика подтвердила чувствительность бактерий к этому виду препаратов.
- Оксихинолины являются также эффективным средством в борьбе с болезнями мочевыводящих путей инфекционного характера и нередко используются в урологической практике.
- Нитрофураны имеют высокий процент эффективности, но достаточно выраженные побочные эффекты, что объясняет их более редкое применение.
Антибактериальное лечение длится до 14 дней, после чего следует провести контроль лечения — пересдать назначенные анализы.
При наличии соответствующих показаний, могут быть применены спазмолитики для лучшего оттока мочи и снятия болевого синдрома, а также дезагреганты и антикоагулянты.
Для улучшения почечного кровотока назначаются антиагреганты и улучшающие венозный отток медикаменты.
Физиотерапия, магнитотерапия, электрофорез — эти процедуры существенно дополняют эффективность основного лечения и показаны при хроническом пиелонефрите для достижения стойкой ремиссии.
При наличии сопутствующих заболеваний назначается дополнительная симптоматическая терапия или препараты, призванные скорректировать вызванные пиелонефритом нарушения. Например, при наличии анемии врач прописывает препараты железа, при высоком артериальном давлении — гипотензивные средства. Также могут быть назначены жаропонижающие и другие препараты при необходимости.
Кроме того, врачом могут быть назначены дополнительные препараты, усиливающие действие основного лечения. Нередко применяется фитотерапия такого заболевания, как хронический пиелонефрит. Лечение травами не должно сопровождать острые стадии болезни, а дозировка и частота приема настоев прописывается строго специалистом. В отличие от основных медикаментозных средств, фитосборы прописываются курсом в несколько месяцев, а также применяются в целях профилактики. К травам, имеющим лечебный эффект в отношении заболеваний почек, относят:
- толокнянку;
- бруснику (имеет мочегонное действие, эффективна при отеках);
- чернику;
- лист березы;
- солодку;
- полевой хвощ;
- кукурузные рыльца и др.
Помимо основного способа приема настоев, существует также метод принятия ванночек с травами — ромашка, зверобой, петрушка — эти травы обладают антисептическим эффектом.
Терапия также обязательно должна сопровождаться выполнением ряда рекомендаций по питьевому режиму и диете. В случае, если высокого артериального давления и отеков не наблюдается, количество потребляемой негазированной жидкости можно увеличить до 3 литров в сутки. Если вышеуказанные симптомы есть, объем может составлять 2 литра. Употреблять можно соки, морсы, воду, травяные чаи.
Что касается диеты, следует избегать употребления кофе, острых, соленых, слишком приправленных блюд. Суточная норма соли составляет 6 гр. Важно употреблять пищу, имеющую правильное соотношение жиров, углеводов, белков. Желательным является прием кисломолочных продуктов — ряженки, йогурта, бифидокефира — кроме своего положительного влияния на лечение они также призваны восстановить работу желудочно-кишечного тракта, нарушенную приемом антибиотиков, и позволяют избежать дисбактериоза. Разрешается употребление нежирной говядины, курицы, крольчатины, яиц, а также нежирной отварной рыбы, круп, овощей. В целом диета направлена на то, чтобы организм получал легкоусваиваемую пищу, это способствует скорейшему выздоровлению и повышению сопротивляемости пагубным воздействиям.
Хронический пиелонефрит — болезнь которая начинается при выраженном снижении иммунитета. Такая патология — результат проникновения патогенных бактерий в почки, симбиоз факторов и причин развития болезни.
Пиелонефрит относится к группе патологий почек, которые протекают с развитием воспаления в чашечно-лоханочной системе и интерстициальной ткани.
Сопровождается процесс выраженной клинической картиной, которая развивается остро, за короткий промежуток времени. Согласно статистике, болезнь возникает в 80 % случаев у женщин.
При отсутствии терапии ситуация угрожает жизни пациента. Поэтому решению проблемы уделяется много внимания со стороны врачей.
- Почему развивается болезнь
- Механизм развития
- Классификация
- Как проявляется
- Диагностика
- Алгоритм лечения
- Как лечить хронический нефрит
- Физиотерапия и диета
- Как предотвратить развитие болезни
- Видео
Почему развивается болезнь
Причины возникновения разделяют на две группы:
- Инфекционные, связанные с проникновением бактерий.
- Неинфекционные, которые приводят к нарушению оттока мочи.
Развитие воспаления в почках сопряжено с риском для здоровья.
Пиелонефрит возникает при попадании:
- кишечной или синегнойной палочки;
- стрептококков и стафилококков;
- протеев и энтеробактеров.
Бактерии распространяются одиночно или в совокупности. В последнем случае такую причину называют микробной ассоциацией.
Огромную роль в развитии болезни играют бактерии, которые способны образовывать L-формы. Такие микроорганизмы обладают выраженной устойчивостью к действию антибактериальных препаратов.
- Появление камней в мочеточниках.
- Формирование стриктур.
- Сдавление мочеточника опухолью извне.
- Появление рефлюкса.
- Опущение почки.
Поддержанию постоянного воспаления в почках способствуют другие очаги хронической инфекции.
Отдельно в развитии болезни выделяют факторы риска:
- Наличие вредных привычек — курение и алкоголь.
- Снижение физической активности.
- Отсутствие рационального питания.
- Сопутствующая соматическая патология.
- Аномалии мочевого пузыря.
- Раннее начало половой жизни, беременность.
Перечисленные факторы снижают защитные силы организма, что приводит к формированию условий для размножения бактерий.
Механизм развития
Пиелонефрит почек формируется несколькими путями:
- Гематогенным.
- Лимфогенным.
- Урогенным или восходящим.
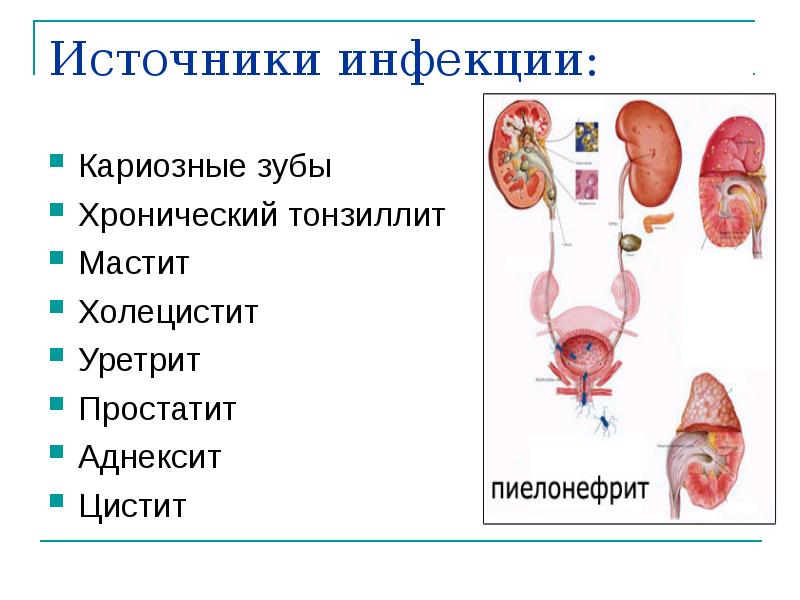
С током крови бактерии попадают в почки из очагов хронической инфекции в организме. Гайморит, тонзиллит, кариес зубов представляют собой источники бактерий, которые постоянно присутствуют в организме.
С помощью кровотока бактерии попадают в микроциркуляторное русло почек и благополучно там развиваются.
Лимфогенное распространение происходит аналогично гематогенному. Бактерии попадают из очагов инфекции, как остеомиелит.
Урогенный путь связан с распространением инфекции из мочевого пузыря в почки. Происходит это при выраженном снижении иммунитета, отсутствии правильного лечения.
Инфекция изначально попадает в мочевой пузырь, затем по мочеточникам поднимается в почки.
Классификация
Для понимания как протекает болезнь, необходимо знать виды.
При хроническом пиелонефрите классификация строится на основании нескольких признаков. Выделяют 3 стадии течения:
- 1 стадия характеризуется появлением инфильтрации ткани почек лейкоцитами. Формируется атрофия канальцев, но клубочки остаются интактными.
- 2 стадия сопровождается развитием склеротических изменений в почечной ткани и гибелью нефронов. На фоне этого происходит сужение сосудов, накапливается гиалин.
- На последней стадии развивается полное замещение нормальной ткани почек рубцовой. В результате возникает ХБП.
В терминальной стадии почки внешне выглядят бугристыми и сморщенными.
Второй признак, по которому разделяют, это интенсивность воспаления. Болезнь может:
- Протекать в виде воспалительного процесса.
- Латентное течение (скрытое).
- В стадии ремиссии.
Патология почек развивается в сочетании с другими синдромами. Такое возникает уже на последней стадии, когда пациенту ставят диагноз ХБП.

Совместно с поражением почек возникают:
- Гипертонический синдром, при котором повышается артериальное давление, из-за нарушения нескольких функций почек.
- Анемический и азотемические синдромы.
Проявляются последние два в виде слабости, недомогания, сонливости, депрессии.
Развитие хронического латентного пиелонефрита говорит о присутствии постоянного воспалительного процесса в почечной ткани. Это означает, что клиническая картина отсутствует, и снижается эффективность диагностики болезни.
Классификация пиелонефрита разделяется в зависимости от причины развития. Выделяют:
- Первичный.
- Вторичный.
Первичный возникает как самостоятельная болезнь. В этом случае нет иных нарушений уродинамики.
Вторичный хронический пиелонефрит появляется на фоне других патологий мочевыделительной системы.
Становится результатом образования камня в почках или опухолевого процесса. Такая болезнь развивается при наличии другой патологии.
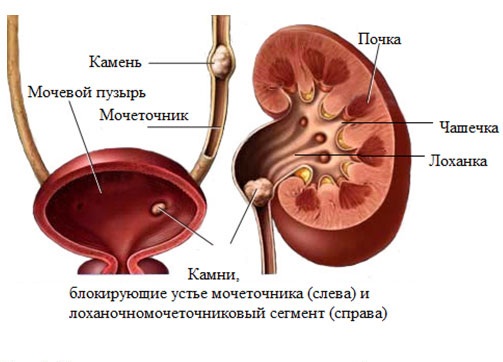
Как проявляется
Симптомы пиелонефрита начинают выражаться при изменении состояния пациента. Больных беспокоят повышенная утомляемость, недомогание, постоянная сонливость.
Иногда повышается температура и возникает головная боль. Клиническая картина напрямую зависит от степени изменений, которые происходят в почках.
В начальной стадии, когда ещё нет склероза ткани почек, симптомы следующие:
- Повышенная слабость, при которой пациентам тяжело выполнять привычную несложную работу.
- Периодическая головная боль, что говорит о начальных стадиях развития артериальной гипертензии.
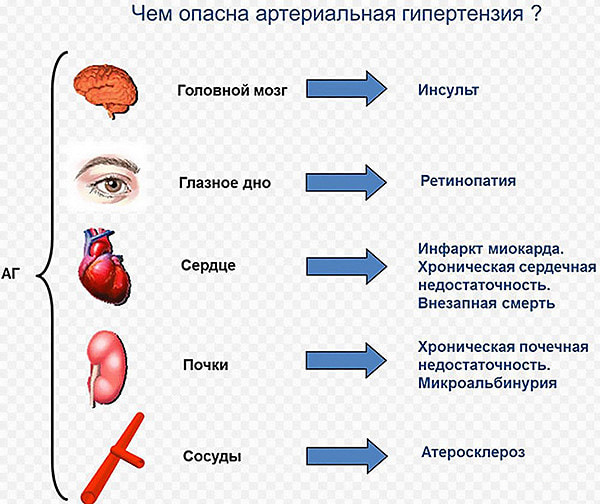
По мере прогрессирования болезни происходит изменение нормальной ткани почек, что приводит к ухудшению состояния пациента.
- Постоянное повышение артериального давления, что сопровождается головной болью, головокружением, шумом в ушах.
- Отёки на лице, что говорит о нарушение фильтрационной функции почек.
- Появление в моче крови или обнаружение с помощью лабораторных методов исследования.
- Одышка, боль в области сердца.
При патологии мочевой системы, страдает сердечно-сосудистая, так как давление напрямую зависит от нормального функционирования почек. Поэтому пациенты часто жалуются на постоянную головную боль и головокружение.
Развитие болей при пиелонефрите происходит в терминальную стадию. Это отмечается дискомфортом в области поясницы, у части пациентов появляется положительный симптом Пастернацкого.
Ремиссия болезни наступает после соответствующего лечения. Как правило, у пациентов отсутствуют жалобы, изменения отмечаются только после ряда лабораторных исследований.
Диагностика
Симптомы и лечение определяются врачом для подбора правильной терапии. Перед осмотром заполняется история болезни, где формулируется диагноз.
Диагностика пиелонефрита включает в себя:
- Осмотр пациента и выяснение жалоб.
- Проведение физикального осмотра.
- Назначение ряда лабораторных методов исследования.
Важное значение при диагностике имеют лабораторные анализы. Проводят общий анализ мочи, который показывает следующие изменения:
- Повышенное количество лейкоцитов, что говорит о наличии воспалительного процесса. Увеличение свидетельствует об интенсивном поражении ткани.
- Появление в моче белков — протеинурия. Говорит о нарушении фильтрационной функции почек, приводящих к попаданию белковых структур в мочу.
- Наличие цилиндров.
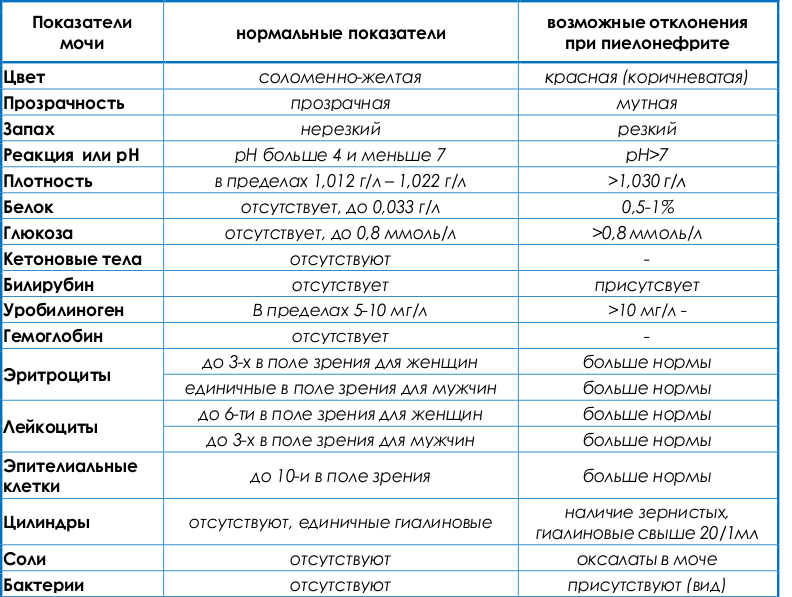
Эти три признака позволяют заподозрить у пациента болезнь. Диагноз ставится ещё на основании бактериологического исследования мочи.
Такой метод выявляет:
- Вид патогенного микроорганизма, который стал причиной болезни.
- Группу антибиотиков для терапии.
Анализ готовится в течение одной недели. Если процесс переходит в стадию обострения, результат не ждут. Проводят эмпирическую терапию, которая предполагает введение препарата с широким спектром действия.
Диагностика пиелонефрита проводится исследованием мочи по специальным методикам. Прибегают к назначению:
- Проб по Зимницкому, которые определяют плотность мочи. У пациентов такой показатель выше нормальных значений. Плотность мочи обусловлена содержанием повышенного количества белка.
- Анализ по Нечипоренко. Проводится для оценки соотношения форменных элементов. Отмечается преобладание лейкоцитов.
Дополнительно назначают общий и биохимический анализ крови. Определяют количество лейкоцитов, эритроцитов и гемоглобина.
Биохимия делается для выявления креатинина и мочевой кислоты. Два этих показателя позволяют судить о функционировании почек и дают оценку фильтрационной способности.
Признаки определяется с помощью инструментальных методов. Используют:
- УЗИ, которое судит о расположении, структуре и функции почек.
- Рентгенологическое исследование.
- МРТ.
- Ретроградная пиелография, которая определяет степень проходимости мочеточников.
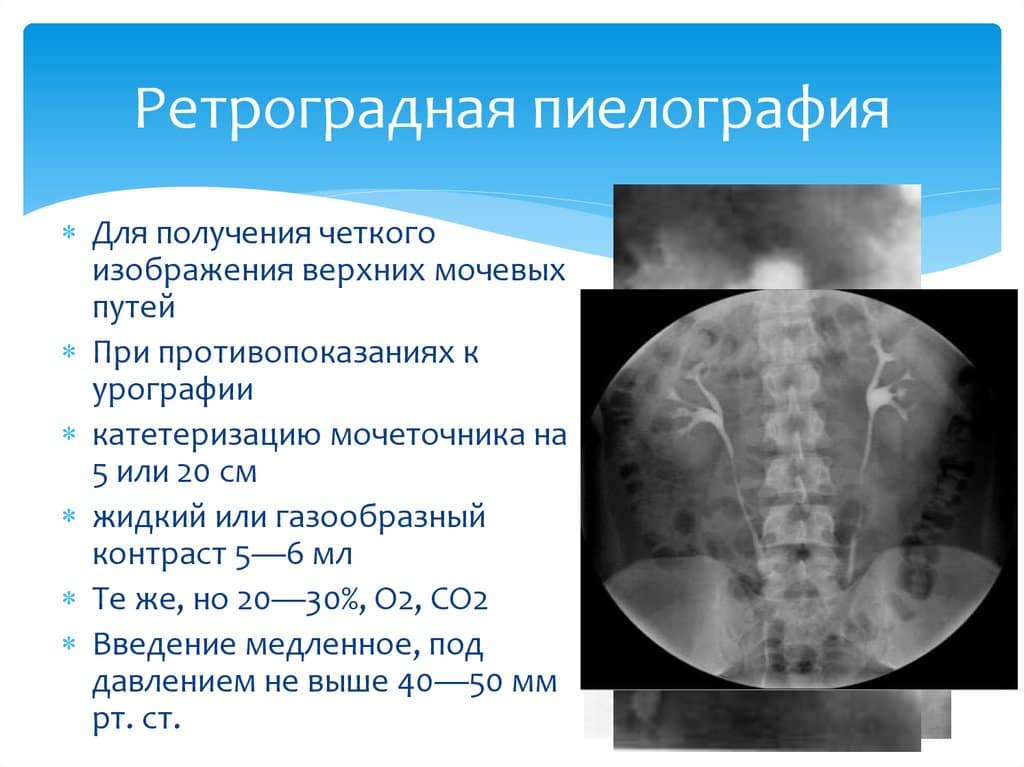
В некоторых случаях пациентам делают биопсию почек. Такой анализ показан не всем, а только при наличии тяжело текущей болезни. Проводят для определения гистологических характеристик.
Цель диагностики установление диагноза, и выявление ряда осложнений. Таким пациентам часто назначают ЭКГ, ЭХО, ЭМГ. На основании результатов судят о состоянии организма.
Алгоритм лечения
Ответ на вопрос: можно ли вылечить хронический пиелонефрит, отрицательный. Болезнь сопровождается необратимой воспалительной реакцией.
Среди пациентов нет тех, кто вылечился от болезни. Поэтому с помощью терапии можно только снизить риск развития осложнений и уменьшить прогрессирование болезни.
Лечение пиелонефрита складывается из нескольких направлений:
- Медикаментозной терапии.
- Оперативного вмешательства.
- Физиотерапии.
- Диеты.
- Профилактических мер.

Вторичный пиелонефрит лечат с учётом комплексного подхода. Мероприятия осуществляются единовременно.
Только так снижают риск развития рецидива. Значение имеет третичная профилактика, которая проводится непосредственно после терапии.
Пациентам назначают медикаментозную терапию. Схема включает:
- Антибактериальные препараты, которые справляются с возбудителями болезни.
- Витаминотерапию.
- Антиоксиданты.
- Гипотензивные средства.
Лечение пиелонефрита проводится с помощью цефалоспоринов 3-го поколения, пенициллинов, макролидов и аминогликозидов. Препараты с бактерицидным действием, поэтому часто используют при терапии.
Вариантом является назначение медикаментов после проведения посева мочи. Но применяется эмпирический метод терапии. Только так можно помочь пациенту при обострении болезни.
При пиелонефрите в лечение также входит применение витаминов. Используют препараты группы А, В, С. Назначают внутримышечно на период до 1 месяца.
Гипотензивные средства используют только при артериальной гипертензии. Применяют препараты, содержащие кальций, бета-блокаторы.
Анемический синдром лечится с применением железа, витамина В 12 и фолиевой кислоты. Коррекция проводится до необходимого уровня.

Физиотерапия и диета
Как вылечить пиелонефрит навсегда, которыми задаются пациенты? Нет средства, которое бы помогало избавиться от проблемы.
Поэтому лечебные мероприятия направлены на сохранение того объёма здоровой ткани почек, который ещё не подвергся изменениям.
Физиотерапия включает в себя:
- Электрофорез с использованием спазмолитических средств.
- Ультразвук.
- Натриевые ванны.
- Денас-терапию.

Процедуры проводят сеансами, которые повторяют 4 раза в год.
Немалое значение уделяют диете. Пациентам рекомендовано:
- Исключить жареную, солёную, жирную пищу.
- Уменьшить количество белковых продуктов, красных сортов мяса.
- Добавить овощи, фрукты, крупы.
- Употреблять в пищу ягоды, дыни, арбузы.
Диета направлена на снижение нагрузки на почки. Мочевая система нагружается при употреблении мяса и яиц, тех продуктов, что содержат белок.
Пациентам рекомендуется кушать по 200 грамм варёного мяса в неделю. При этой патологии увеличивают потребление продуктов, обладающих мочегонным эффектом.
Рекомендовано ограничить поваренную соль до 3 грамм в сутки. При употреблении соли происходит задержка воды в организме, что может ещё больше повысить артериальное давление.
Оперативное вмешательство показано при последней стадии болезни. Пациентам проводят нефрэктомию, при необходимости переводят на гемодиализ.
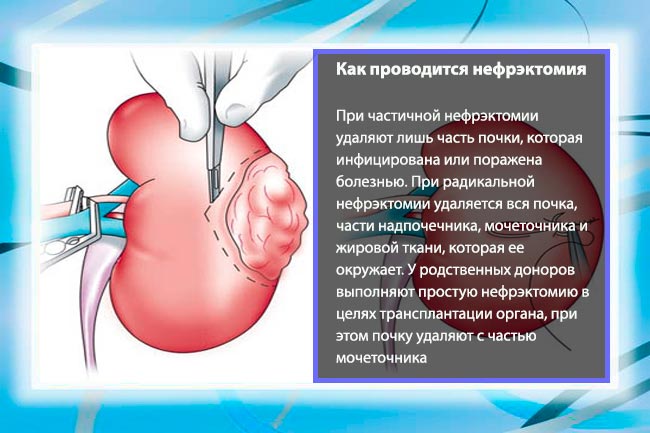
Как предотвратить развитие болезни
Профилактика пиелонефрита складывается из нескольких аспектов. Это:
- Своевременное и адекватное лечение болезни.
- Соблюдение рекомендаций по питанию.
- Выявление и устранение очагов хронической инфекции.
- Ведение активного образа жизни, отказ от вредных привычек.
Меры профилактики направлены на устранение риска развития болезни и рецидива. Соблюдая рекомендации, снижают вероятность обострения на 50 %. Следить за состоянием иммунитета, при снижении способствует распространению инфекции в почки.
Осложнения пиелонефрита связаны с неправильным лечением и не обращением за помощью в больницу. Такая болезнь сопровождается угрожающими для жизни последствиями.
При пиелонефрите развитие осложнений происходит в течение длительного времени. К ним относятся ХБП, артериальная гипертензия, анемический синдром.
Летальный исход наступает при развитии следующих состояний:
- Острого нарушения мозгового кровообращения.
- Бактериального сепсиса.
- Острой сердечной недостаточности.
Необходимо помнить, чем опасен пиелонефрит, знать меры профилактики и факторы риска развития болезни.
Лечение пиелонефрита в домашних условиях — запрещается. При обострении срочно обращайтесь к доктору. Выше перечислено, чем опасен рецидив и какой исход.
Только у лечащего врача проходят полное обследование и определяют динамику патологического процесса.
Видео
Читайте также:

