Рак что делать куда идти
Итак, опухоль выявлена. Вдохнули-выдохнули, попросили о поддержке близких. И действуем по следующему алгоритму.
Почему и зачем?
Во-первых, это необходимо для статистического учета, из которого планируется финансирование каждого региона по количеству наблюдаемых и вновь выявленных онкологических больных.
Во-вторых, для личной уверенности в том, что вы бесплатно будете обеспечены дорогими исследованиями, лечением и динамическим наблюдением в последующие годы. А при необходимости – и крайне недешевыми таргетными препаратами или недоступными без онколога специальными обезболивающими средствами.
Безотлагательно – это не прямо завтра, но и не откладывая на пару месяцев.
Почему и зачем?
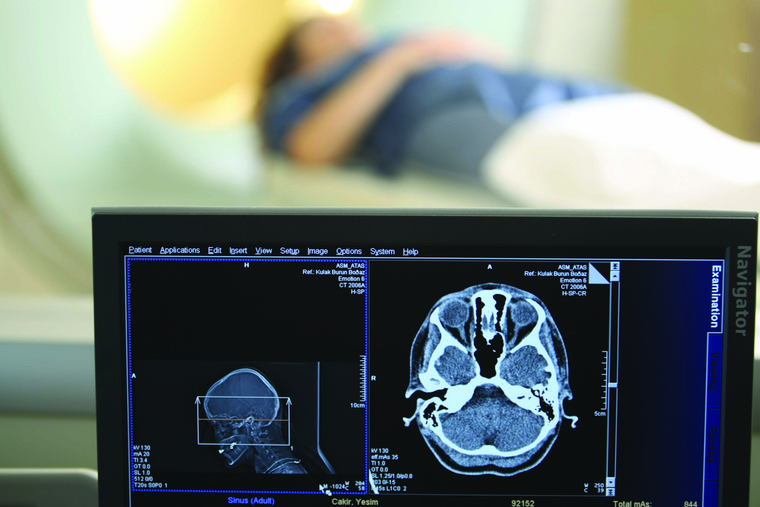
Важно!Стартовое обследование в обязательном порядке должно включать в себя:
КТ (компьютерную томографию); комплексное УЗИ (щитовидной и молочных желез с регионарными лимфатическими узлами, органов брюшной полости и забрюшинного пространства с парааортальными лимфатическими узлами, органов малого таза с тазовыми, подвздошными и паховыми лимфатическими узлами); радиоизотопное исследование костей скелета (сцинтиграфию скелета); МРТ головного мозга.
По возможности также необходимо сделать МСКТ (мультиспиральную компьютерную томографию) всего тела с контрастированием и ПЭТ КТ (позитронно-эмиссионную томографию).
А именно – укреплять свой иммунитет для борьбы с раком.
Почему и зачем?
Во-первых, для того, чтобы опухолевые клетки медленнее размножались. Чем выше у здоровых клеток способность вырабатывать собственный интерферон, тем лучше организм противостоит разрастанию опухоли и появлению метастазов. Если эта возможность снижена, необходимо поддерживать организм готовыми интерфероновыми препаратами. В своей клинической практике я часто использую, например, виферон в виде свечей как дополнительное лечебное средство. Оно обеспечивает противоопухолевую активность, противовоспалительное и детоксикационное действие, лучшую переносимость агрессивных лекарственных средств и снижение лучевых реакций у пациентов, перенесших или получающих лучевую терапию. Свечи с интерфероном особенно показаны при раке шейки матки и яичников, раке почки и предстательной железы, раке толстой кишки, печени и поджелудочной железы, молочной и щитовидной желез, лимфоме. В некоторых СМИ сегодня есть информация о том, что интерфероны вызывают рак. Но это в корне неверно: интерфероны, наоборот, используются во всем мире для лечения онкологических заболеваний.
Почему и зачем?
Во-первых, для того чтобы использовать для лечения самые современные и эффективные препараты. Скажем, в последние годы активно развивается иммунотерапия злокачественных опухолей моноклональными антителами. Это дорогостоящие препараты, имеющие очень четкие показания к применению. Кстати, для того чтобы получать не только нужную информацию, но и сами подобные лекарства, и необходимо встать на учет к районному онкологу.
Почему и зачем?
18 февраля, 2020
Диагностика рака: три пути хабаровчанина
Получить диагноз рак страшно. В голове моментально рисуются трагические эпизоды фильмов и сериалов, а кто-то вспоминает душераздирающие моменты из жизни близких. Боязнь столкнуться с опасным заболеванием – одна из главных причин, по которой люди пренебрегают регулярным скринингом.
Еще одна популярная причина – отсутствие привычки следить за здоровьем. Онколог Елена Кузьмина – врач с тридцатилетним стажем, может назвать еще немало оправданий, которые озвучивают хабаровчане: чрезмерная занятость, очереди в поликлиниках, отсутствие денег и веры в бесплатную медицину. Но провериться на основные признаки онкозаболеваний можно за несколько часов, а говорить о том, почему обследование пропущено – несоизмеримо долго. диагностика рака

Елена Куьмина, врач-онколог поликлиник №16 и №5 в Хабаровске
Доктор указала, что наш регион не выбивается из средней статистики онкозаболеваний по стране. Количество выявленных опухолей возросло, но связывают это с тем, что обследование стало более качественным и доступным. Так, еще несколько лет назад для того, чтобы сделать ПЭТ-КТ хабаровчане летали в Корею. Сейчас пройти диагностику на томографе по направлению специалиста может каждый.
– Чаще всего жители Хабаровского края сталкиваются с раком кожи, молочной железы, ободочной кишки и легких. Причем, раньше третьими по распространенности были опухоли в дыхательных органах, но за прошлый год случаев рака ободочной кишки выявлено больше. Связывают это с тем, что последние десятилетия россияне стали злоупотреблять переработанным мясом, в первую очередь, колбасами, – рассказывает Елена Кузьмина.
В 2018 году в России рак диагностировали у 620 тысяч человек. Всего в стране насчитывалось 3,7 миллионов онкобольных.
Образ жизни – будь то курение, неправильное питание или постоянный стресс – существенный фактор развития рака. Но не меньшее влияние оказывают наследственность и наличие хронических и снижающих иммунитет заболеваний. Эти и многие другие пункты учитываются при заполнении анкеты в рамках диспансеризации – самого простого способа пройти комплексную диагностику, в том числе, и на рак.
– На диспансеризации доктор подробно выслушает жалобы и выпишет направление по необходимому профилю. В соответствии с возрастной категорией у вас возьмут анализы и проведут осмотр состояния кожи, молочной и щитовидной желез, – расписывает плюсы комплексного обследования Елена Кузьмина. диагностика рака



Цель диспансеризации – покрыть основные риски, с которыми человек столкнется в том или ином возрасте. Поэтому и программа комплексного скрининга в 20 и 60 лет будет существенно отличаться. Но о её эффективности говорит то, что 62 процента онкозаболеваний в Хабаровске выявляется на ранних стадиях, хорошо поддающихся лечению.

Представитель городского управления по физической культуре, спорту и здравоохранению Татьяна Захарова
– Важно соблюдать график обследований. Например, женщинам после сорока делать маммографию раз в год-полтора. Тогда будет видна динамика. А если врач говорит, что через три месяца визит нужно повторить, это значит, что его нужно повторить именно в указанные сроки. Многие забывают о повторных визитах или приходят забирать снимки спустя полгода, когда они уже не актуальны, – сетует онколог.



У такого подхода есть свои плюсы и минусы. С одной стороны, проходите диагностику именно по тем направлениям, которые считаете нужными. Можно получить направления на диагностику, которая в рамки диспансеризации не входит. Например, УЗИ почек – как утверждают специалисты, сейчас рак этого органа, чаще всего, обнаруживают случайно и на поздних стадиях. Связано это с тем, что болезнь развивается практически без симптомов, а о систематическом скрининге задумываются немногие. Минусом же можно назвать наличие очередей. Между записью на прием и поучением результатов может пройти до двух месяцев, но в случае регулярной диагностики это не критично.
При наличии средств или направления от онколога можно пройти ПЭТ-КТ диагностику в онкоцентре. Но данный тип обследования несет высокую лучевую нагрузку, которая без весомого повода принесет больше вреда, чем пользы. Безопаснее и дешевле пройти диспансеризацию или записаться на прием к врачу в поликлинике.
Если по результатам скрининга у врача возникли подозрения на рак, пациенту выписывается направление к онкологу. По заверениям Елены Кузьминой, несмотря на очереди к этим специалистам, с момента получения анализов до приема проходит две-четыре недели. Медицинская помощь онкобольным оказывается бесплатно по полису ОМС. Также в краевом онкоцентре есть служба психологической поддержки, куда могут обратиться пациенты.
- Теги
- диспасеризация
- здоровье
- онкология
- скрининг

Когда ты занимаешься любимым делом, есть шанс, что результат придется кому-нибудь по душе. Если нелюбимым - точно никому не понравится.

- 8. Три причины не ехать на озера в жару
- 7. Когда в Россию придет вторая волна коронавируса
- 6. Во Франции вновь горит собор XV века. ВИДЕО
- 5. В Хабаровске - вторая акция в поддержу Фургала
- 4. Жириновский назвал дату назначения сменщика Фургала
- 3. После аномально лета россиян ждет холодная зима
- 2. Льготы для пенсионеров, о которых мало кто знает
- 1. Кадыров потребовал извинений от Зеленского
У меня нашли опухоль. Это рак?
Совсем не обязательно. Если на УЗИ или при томографии врачи выявили у вас подозрительное новообразование, скорее всего, врач назначит дополнительное обследование и даст направление к онкологу. Ни в коем случае не надо впадать в панику: большинство новообразований все-таки являются доброкачественными. Не стоит также садиться за компьютер в поисках выхода — зря потратите время и нервы.
Надо ли сдать анализ на онкомаркеры?
Онкомаркеры не являются самым эффективным средством диагностики рака. Они могут быть повышены у пациента вследствие другого заболевания. Также нередки случаи, когда у онкобольных онкомаркеры в норме. Исключение составляют некоторые из онкомаркеров, например, PSA (при раке простаты у мужчин), который более-менее информативен. В остальные случаях рекомендуется использовать и другие методы диагностики.

Только биопсия? А что еще можно сделать?
Действительно, только биопсия или анализ микроскопического участка опухоли покажет, что это за новообразование. Иногда, кроме биопсии, необходимо сделать еще ряд исследований, например, ПЭТ/КТ — метод, позволяющий увидеть, насколько распространена опухоль и есть ли отдаленные метастазы.
А может, все это ошибка?
Не исключено. Как уже говорилось, лучше всего совмещать разные методы диагностики. Если биопсия выявила рак, то все же следует проверить стекла с материалом и блоки еще в одной-двух лабораториях. Как показывает опыт, ошибки при диагностике случаются. Рекомендуется также перепроверить результаты биопсии и при отрицательном диагнозе: представьте, вас убеждают, что все прекрасно, а рак на самом деле есть…
Куда обращаться?
Врач, проводивший обследование, направит в местный онкологический центр. Туда нужно ехать сразу же. Лечение будет оплачено по полису ОМС, но нужно понимать, что будут и очереди, и, возможно, долгое (иногда очень долгое) ожидание.
Пациентов в онкологических центрах по месту жительства очень много. Тем не менее нужно попасть на прием, поговорить с врачом, узнать план действий и получить рекомендации.
Не так страшен черт, как его малюют?
На этапе, когда диагноз уже известен, нужно больше узнать о своем заболевании. Сегодня доступны высокоинформативные западные ресурсы, например, сайт Национальной антираковой сети США — nccn.org, где выложены подробные и самые современные руководства по диагностике и лечению рака. Да, он на английском, но более достоверного источника с более полной информацией, пожалуй, не найти. Можно скачать информацию и заказать ее перевод.
Лечить рак бесполезно? Все равно люди с этим диагнозом умирают…
Это не так: современная медицина способна побеждать онкозаболевания, особенно если они выявлены на ранних стадиях. Даже в том случае, если лечение оказывается неэффективно и не решает проблему кардинально, оно способно обеспечить пациенту месяцы, иногда годы достойной жизни.
Многие отдали бы все за то, чтобы их близкие прожили вместе с ними еще некоторое время.
Как найти хорошего врача?
Это сделать, конечно, не просто. Такой врач может работать и в местном онкодиспансере, и в частной клинике. В первую очередь это рекомендации пациентов. Хороший признак, если рекомендации врача совпадают с международными протоколами того же NCCN. Если вы выбираете зарубежного врача, обратите внимание на то, чтобы клиника была признана на международном уровне независимыми организациями — JCI, ESMO (Европейская ассоциация медицинской онкологии), ASCO (Американское общество клинической онкологии)

Местный врач говорит, что операция невозможна или я не согласен с предложенным вариантом. Что делать?
Обращаться в другие клиники в России и за рубежом. Использовать все возможности. Существует такое понятие — второе медицинское мнение. В Европе и Штатах получение второго медицинского мнения — это нормальная процедура. Пациент, находясь на лечении, может затребовать свои выписки и заключение (результаты биопсии опухоли, описания томографии, снимки при наличии; если пациент уже проходил лечение или был оперирован, то необходимо предоставить информацию об этом) и обратиться к любому врачу на выбор в любой стране. Ряд зарубежных клиник имеет русскоговорящих сотрудников и даже представительства в РФ и предоставляют второе медицинское мнение бесплатно. Так, в Екатеринбурге есть представительство турецко-американского госпиталя Анадолу. Здесь дают ответ уральским пациентам в течение 48 часов.
Ищите информацию о клинических исследованиях

Согласно данным Московского научно-исследовательского онкологического института им. П.А. Герцена, в 2015 году число онкозаболеваний в России увеличилось на 4% по сравнению с 2014 годом. Это значит, что любой из нас может столкнуться с этой проблемой у себя или у близких людей. Диагноз рак пугает, но важно не паниковать, а знать, что делать, если пришла беда.
ШАГ ПЕРВЫЙ. НЕ ПАНИКОВАТЬ
Шквала негативных эмоций после того, как пугающий диагноз поставлен, практически никому не удается избежать. Оно и понятно, не каждый день сталкиваешься со смертельной опасностью. Но нужно взять себя в руки и начать действовать, ведь время играет против онкобольного.
Если страх парализует, наступает апатия, близкие раздражают и никак не получается взять себя в руки, стоит обратиться к психологу. Он поможет победить панику и настроит на дальнейшую борьбу.
Кроме того, нужно помнить, что во многих случаях рак излечим. И иногда болезнь помогает изменить жизнь к лучшему. Для вдохновения можно почитать, например, биографию автора детективных историй Дарьи Донцовой.
ШАГ ВТОРОЙ. СБОР АНАЛИЗОВ ДЛЯ ГОСПИТАЛИЗАЦИИ
Онкологические диагнозы не ставят на основе первичных данных анализов. Врач отправляет пациента сначала к районному онкологу, тот либо рекомендует сдать дополнительные анализы, если есть сомнения в диагнозе, либо сразу дает направление в онкологическое отделение больницы. Районный онколог только ставит диагноз. Онколог в больнице готовит пациента к госпитализации, и часто только после операции выясняется стадия заболевания.
Большую часть анализов для госпитализации можно сдать бесплатно. Врач должен проконсультировать, что и где можно сделать. Но так как время становится на этом этапе очень дорогим ресурсом, лучше сдавать некоторые анализы платно, это будет быстрее.
Важно учесть, что ряд анализов врачи принимают только из своих лабораторий.
ШАГ ТРЕТИЙ. ГОСПИТАЛИЗАЦИЯ
Для проведения операции можно получить направление в больницу по месту жительства, его оформят в местном онкодиспансере. Или выбрать один из институтов, специализирующихся на онкологических заболеваниях. Обычно при каждом таком институте есть своя клиника. Туда можно приехать на (платную!) консультацию и попросить направление на лечение в институт.
ШАГ ЧЕТВЕРТЫЙ. ПОДГОТОВКА К ОПЕРАЦИИ
Для онкологических операций существуют квоты. Получить ее поможет лечащий врач: он скажет, какие нужно сдать анализы. Из документов понадобятся копия паспорта, полиса и заключение консилиума (платно, около 5 тыс. рублей). Бланк для получения квоты оформляет сам врач.
ШАГ ПЯТЫЙ. ХИМИОТЕРАПИЯ
В разных случаях химиотерапию могут назначить до или после операции. Схема лечения зависит и от школы, которой придерживается лечащий врач, и от состояния больного. Как правило, бесплатная химиотерапия предполагает только отечественные препараты. Зарубежные аналоги нужно покупать за свой счет. Эффективность лекарств примерно одинаковая, но иностранные лекарства дают меньше побочных эффектов.
Химиотерапия и лучевая терапия (радиотерапия) оплачиваются из городского и федерального бюджетов. Платно эти медицинские услуги тоже оказываются. Если есть выбор — платить или не платить, стоит проконсультироваться со своим лечащим врачом, уместна ли в конкретном случае экономия.
ШАГ ШЕСТОЙ. ИНФОРМАЦИОННЫЙ КОНТРОЛЬ
Общение с людьми, оказавшимися в похожей ситуации, информация в интернете, с одной стороны, могут обогатить полезными открытиями и вдохновляющими примерами, с другой — нагрузить абсолютно лишней негативной информацией. Психологи настоятельно рекомендуют фиксироваться на полезных советах или историях выздоровления и пропускать мимо весь негатив — душевное равновесие очень важное условие для успешной борьбы с заболеванием.
ШАГ СЕДЬМОЙ. ЭКОНОМИЯ СРЕДСТВ
Согласно законодательству РФ (ст. 219 НК РФ), при оплате лечения или медикаментов можно подать документы на налоговый вычет. Для этого нужно собирать все чеки и иные документы, подтверждающие факт оплаты.
ШАГ ВОСЬМОЙ. НЕ СДАВАТЬСЯ
Даже если болезнь неизлечима, это не значит, что нужно впадать в черные думы и заживо себя хоронить. Существуют программы групповой и индивидуальной терапии, которые помогут прожить оставшуюся часть жизни полноценно и счастливо.
И еще. Эффект плацебо никто не отменял: вера в свои силы творит чудеса.
С чего начать?
Этим вопросом задаются многие из тех, кто заподозрил у себя неладное. Гонимые страхом перед тревожными симптомами иные обеспокоенные граждане пытаются сразу же попасть на прием к онкологу. Специалисты советуют этого не делать.
.jpg)
Анатолий Махсон:
– На онкологическую службу, которая в Москве располагает двумя с небольшим тысячами онкологических коек и 500 врачей-онкологов, и так очень большая нагрузка. В прошлом году в столице впервые заболели раком 38 700 человек…
Так что при подозрении на онкологический диагноз нужно сперва обратиться к терапевту в поликлинику, затем (если имеется подозрение на опухолевидное образование) – к хирургу. И лишь потом его необходимо направить на дообследование в онкологический стационар. Или в специализированное отделение (в зависимости от локализации новообразования): в пульмонологическое, гастроэнтерологическое и т. д.
Для более сложных случаев есть многопрофильные специализированные лечебные учреждения: Онкоцентр, НИИ онкологии им. П. А. Герцена, Российский научный центр рентгенорадиологии… Выбор есть!
.jpg)
Дмитрий Борисов:
Поймать вовремя
Не нужно быть специалистом, чтобы понимать: чем раньше будет выявлено онкологическое заболевание, тем больше шансов его вылечить. Что же препятствует ранней диагностике рака? Оказывается, не только проблемы здравоохранения.
Анатолий Махсон:

– В большинстве московских поликлиник есть маммографы. В городе их 114 штук. Любая женщина старше 45 лет может раз в два года пройти маммографию (исследование груди на наличие онкологической и другой патологии – Ред.) бесплатно. Но загружены они процентов на 30. А ведь опухоли молочной железы занимают первое место в структуре онкологических заболеваний у женщин.
В Японии проблему раннего выявления рака решили так: обследование (например, на опухоли прямой кишки и рак желудка) здесь входит в обязательную программу профилактического осмотра, от которой зависит… размер медицинской страховки. Если такое исследование человек прошел, то в случае наступления онкологического заболевания он оплачивает лишь 10% лечения, а остальное расходы покрывает государство. В противном случае больной должен сам покрыть стоимость дорогостоящего лечения. Теоретически, по мере развития страховой медицины, такой способ стимулирования граждан к ранней диагностике возможен и у нас в стране.
Не все потеряно
А если время упущено и рак человека все же настиг? Практика показывает: онкологический диагноз подавляющее большинство наших сограждан воспринимают как смертный приговор. Специалисты подобного пессимизма не разделяют.
Анатолий Махсон:
– Ежегодно в Москве заболевают раком более 38 тысяч человек. Из них умирают 20%. Как правило, это очень запущенные случаи 4-й стадии злокачественного процесса. При этом на учете у нас 235 тыс. больных, из которых 95 700 – с более чем 5‑летней выживаемостью, а 183 тыс. относятся к 3‑й клинической группе, которых мы пролечили и у которых нет признаков онкологического заболевания. На мой взгляд, это наглядный результат успехов онкослужбы.
Дмитрий Борисов:
– Основной барьер перед своевременным обращением к врачу – не отсутствие оборудования, специалистов и т.д., а поток негативной информации. И очень мало историй о том, скольким пациентам удалось помочь и как много у нас людей, выживших после лечения. А таких, поверьте, немало! В практику врачей приходят новые технологии и больные должны знать, что ситуация не безнадежна.
Найти и не сдаваться
Такой тактики специалисты советуют придерживаться и тем, кому по какой-либо причине в оказании высокотехнологичной медицинской помощи (ВМП), которая согласно Программе госгарантий должна выполняться бесплатно, отказали.
.jpg)
Николай Дронов:
– Обычно мы фиксируем жалобы, связанные с отказом направлять пациентов на ВМП к концу года. Зачастую это связано с тем, что квоты выбираются раньше времени. Есть ряд проблем и в принятии управленческих решений на уровне Минздрава, либо регионы могли ошибиться и дать недостаточно обоснованные заявки на ВМП.
Что такое рак
Рак — это когда в организме человека одна из клеток взбунтовалась и завербовала другие клетки. Так появляется и увеличивается опухоль. Почему эта клетка взбунтовалась? Этот вопрос до сих пор является предметом исследования ученых.
Есть масса факторов, влияющих на возникновение болезни, но важно понять: линейных связей между тем, что у нас на слуху (плохая экология, расплата за грехи, сквернословие, психосоматика, стрессы, курение, порча) и возникновением злокачественного новообразования нет.
Рак — это болезнь, а болезнь нужно лечить. Существуют несколько способов лечения рака, основные из которых — хирургическое вмешательство, химиотерапия и лучевая терапия. У врачей существует четкий протокол, какой вид терапии нужен при конкретном заболевании. В отличие от простуды (и то, не всегда), вылечиться от рака своими силами нельзя, в том числе, с помощью альтернативных методов (силой мысли, настойкой из крысиных хвостов на коньяке и т.д.).
Взбунтовавшиеся клетки никак не перепрыгнут из организма одного человека в организм другого. Рак не передается через чашку, полотенце и подушку.
Заразиться раком невозможно.

Когда мне было 9 лет, у меня обнаружили нелимфобластный лейкоз (злокачественное заболевание кровеносной системы). Началось все с обычной простуды. Мы вызвали терапевта на дом, он осмотрел меня и прописал антибиотики. Прошло 2 недели, а мое состояние не улучшалось. Меня госпитализировали. По результатам анализов врачи определили, что у меня в крови завышены лейкоциты в тысячу раз. Стало понятно, что речь уже идет не о банальной простуде, а об онкологическом диагнозе. Меня перенаправили лечиться в профильную больницу.
До болезни я была обычным ребенком, училась в школе, у меня были друзья. Когда меня госпитализировали, я буквально поселилась в больнице.
Мои друзья переживали за меня, звонили мне, навещали. Мама была со мной в больнице круглосуточно. Даже когда не было дополнительной койки, она сдвигала стулья и спала на них. Мама не отходила от меня ни на шаг. Страшно представить, что она переживала в тот период. Я видела, как она страдает, и чувствовала себя виноватой. Моей маленькой сестре тогда был годик, а мама проводила все время со мной вместо того, чтобы быть с ней. Уже тогда, в 9 лет, я осознавала, что это нечестно по отношению к сестре. Я вообще многое осознавала раньше, чем другие дети. Болезнь заставила меня повзрослеть раньше времени.
Лечение длилось год. За это время я прошла 4 курса химиотерапии. Химиотерапия — болезненная процедура. Это боль по всему телу, не столько от самой химиотерапии, а от побочных эффектов. Боль, слабость, рвота. Я принимала лекарства, нейтрализующие побочные эффекты, но они не всегда помогали.
Несмотря на то количество поддержки, которое я получала, меня не покидало чувство одиночества, оторванности от мира, я была одна, на больничной койке.
Я лежала в палате с другими детьми с похожими диагнозами. Время от времени кто-то из детей пропадал из палаты. Нам никто не объяснял причин. Спустя время я поняла, что они умирали.
Страх
Вам страшно, и это нормально. Потому что рак — это страшно. Это заболевание вызывает чувство неопределенности, а неопределенность пугает. Неизвестно, как и на что (в том числе, на лечение) отреагирует организм. В нашей культуре так сложилось, что нужно быть смелым, а бояться — стыдно. Нельзя быть слабым, нужно быть сильным. Люди часто остаются наедине со своими страхами. Страх есть и у пациента, и у его родных. И это не стыдно, это нормально. На удержание при себе страха (как и других сильных чувств) человек тратит много ресурсов, которыми можно распорядиться иначе.
Очень не хватало информации. Ребенок толком не понимает, что с ним происходит. Ребенку объясняют все максимально обтекаемо, без конкретики. Лично мне этого было мало. Мне хотелось, чтобы со мной говорили, как со взрослым человеком. Хотелось ответов, но вместо них было много недосказанности.
С момента моего выздоровления уже прошло много времени. Я поступила на психфак. Меня интересовала онкопсихология. Я написала две большие работы на тему особенностей оказания психологической помощи людям, столкнувшимся с онкологией.
Моя магистерская диссертация посвящена особенностям оказания психологической помощи в отделении детской онкологии. По результатам проведенных мной исследований я выяснила, что такие дети гораздо раньше задумываются о смерти (обычно дети задумываются о смерти лет в 13-14). Дети также говорили о желании покончить с собой, чем тяжелее состояние, тем острее было желание, чтобы все это прекратилось.
Информирование
В ситуации с онкологическим диагнозом, проинформирован — значит, вооружен.
Трудно удержаться от того, чтобы не начать искать информацию о проблеме в интернете. Трудно относиться критически к информации в тот момент, когда вы сильно обеспокоены и ищете что-то вовне, на что можно опереться. По интернету гуляет много неутешительной информации про онкологию: про летальный исход, про равнодушие и бездействие врачей и т.д.
Откуда брать информацию? В первую очередь, от лечащего врача. Задавать вопросы.
Мы не всегда способны воспринимать информацию, когда внутри нас такое творится. Важно держать в уме, что сам по себе разговор с врачом — это тоже волнительно, поэтому есть смысл подготовиться к нему, например, записать в блокноте вопросы, которые важно задать. Держать в уме, что в состоянии волнения можно задать вопрос, растеряться, и уже дома обнаружить, что вопрос остался открытым (тут еще чувство стыда и вины может подключиться). Важно прояснять то, что непонятно: я понял всё, а вот это понял не до конца, объясните, пожалуйста. Набраться смелости и спросить. Это сэкономит кучу нервов и ресурсов. Врачи, как правило, за конструктивный диалог.
На линии я работаю уже 2,5 года. Я отдежурила свыше 3 тысяч часов. Это стало возможным благодаря тому, что за моими плечами большой опыт проработки своих трудностей в личной терапии в качестве клиента. Мне повезло: несмотря на все тяготы переживания болезни, у меня было очень много поддержки со стороны близких. Это помогло избежать некоторых психологических травм, с которыми обычно сталкиваются онкопациенты.
Когда я пришла работать на горячую линию, у меня не было страха. Благодаря моему внутреннему опыту и психологической проработке, я была уверена, что у меня все получится. И получилось! Это не что-то, что я узнала из книжек, а что я прожила и прочувствовала. Я прекрасно понимаю, что мой опыт отличается от опыта других людей, но также есть и что-то, в чем мы похожи. Опыт психотерапии и большое желание помогать делают меня готовой помочь абонентам, в какой бы ситуации они ни находились.
Поспать, поиграть, если состояние позволяет и хочется пойти погулять — гуляйте. Онкология — непредсказуемое заболевание, никто не знает, успеет ли этот человек насладиться жизнью.
Соматопсихика
Соматопсихика — это когда соматическое состояние пациента влияет на его психологическое самочувствие. Если человеку больно физически, это совершенно точно отразится на его психике. Поведение и настроение онкологического пациента может меняться по несколько раз на дню. У пациента могут быть внезапные приступы агрессии, слезы, приливы энергии и слабость. Родственникам важно помнить, что дело не в них — это нормальное поведение, когда человек болеет. Просто держать в уме то, что так бывает, и это нормально.
Родителям я посоветую не забывать про себя. Дети часто становятся центром нашей жизни. Когда ребенок болеет, вся жизнь взрослого выстраивается вокруг болезни. Важно не забывать делать то, что нужно вам. Элементарно не забывать о своих витальных потребностях — о еде и сне (а в подобной ситуации очень просто про это забыть). Обращаться за помощью в бытовых вопросах — попросить сходить в магазин, побыть с ребенком хоть несколько часов.
Одна из самых распространенных ошибок родственников взрослых онкопациентов — гиперопека. Родственники часто принимают решения за самого пациента. Хотят его вылечить своими силами, невзирая на официальную медицину, часто прибегают к альтернативным методам лечения, таскают пациента по врачам, по бабкам-знахаркам, по заграницам. Их тоже можно понять — это попытка зацепиться за каждый шанс. Человек не принимает сложившуюся ситуацию, для него главное — бороться, неважно, как. Порой родственники это делают не столько для пациента, а для себя. За этим деланием они упускают самое важное — возможность просто побыть с близким. Необходимо сверяться с самим пациентом, не просто слушать, а слышать его.
Контроль
Наличие достоверной информации о ходе и характере заболевания позволяет хоть что-то контролировать. В ситуации, когда в жизнь человека так или иначе врывается онкологический диагноз, многое выходит из-под контроля, будущее становится неопределенным и пугающим.
Однако контроль бывает разным. Многие родственники онкологических пациентов начинают относиться к ним как к немощным, беспомощным, больным, несмотря на то, что человек может многое делать самостоятельно.Такое отношение пагубно сказывается как на пациенте, так и на его близких. Пациенту важно хоть что-то в своей жизни держать под контролем: иметь свои желания и воплощать их, участвовать в жизни семьи, самостоятельно принимать решения. Когда к пациенту начинают относиться как к немощному, у него может возникнуть чувство вины и стыда. Чувствовать себя обузой неприятно. Да и самим родственникам гиперопека ничего хорошего не даст. Энергия, которую можно было бы потратить на что-то другое, вбухивается в то, что только разрушает отношения. Да и эмоциональное выгорание никто не отменял.
Если родственник умирает, очень важно разговаривать. Говорить все, что хочется сказать. Ценить каждую минуту, проведенную с ним. Говорить от чистого сердца. Плакать, если плачется. Делиться с человеком своей любовью и теплом. Это самое важное, что вы можете дать ему.

Моя мама умерла от лейкемии, когда мне был 21 год.
Всё началось с того, что у мамы внезапно изменилось поведение. Она стала вести себя агрессивно. Что-то происходило, но я не понимал, что.
Мама лечилась около 2,5 лет. Последние 3 месяца она постоянно была в больнице. Больница находилась на приличном расстоянии от дома. Я каждый день навещал ее, привозил ей суп. В больнице, конечно, кормили, но я всё равно возил маме суп. Врезался в память момент, когда я ехал в институт сдавать экзамен и чувствовал, как у меня в сумке в посудине плескался этот суп…
Моя помощь также заключалась в том, что я выносил судно, ходил в аптеку, ходил за памперсами, присматривал за мамой.
За 2 недели до маминой смерти стало понятно, что болезнь неизлечима. Ее состояние становилось все хуже и хуже.
До последнего момента нам казалось, что ей станет лучше.
Помощь в быту
Я часто слышу от близких онкологических пациентов о том, как тяжело, когда такое количество бытовых вопросов ложатся на их плечи.
Помощь в бытовых вопросах (кстати, наряду с информированием) — это то, в чем нуждаются родственники пациентов в первую очередь.
Вечером, накануне, медсестра предложила мне лечь с мамой в одной палате, в ней даже была свободная койка. Медсестра дала мне понять, что этой ночью все может закончиться. Но я был ужасно уставшим и очень хотел домой, в свою кровать. Помню, что той ночью был сильный ливень. В 5 утра мне позвонили из больницы и сказали, что мама умерла.
Позже я прочитал, что с людьми в коматозном и полукоматозном состоянии можно общаться. Если бы я знал это тогда, мы могли бы пообщаться. Мама могла бы сказать что-то важное. Мне было очень, очень обидно. Я сильно винил себя. Я много плакал, когда думал об этом.
Чувство вины
Феномен чувства вины заключается в том, что оно вылезает везде, где только можно. В ситуации, когда кто-то из близких заболел раком, чувство вины обязательно бороздой пройдется по каждому члену семьи.
По пациенту — за то, что стал обузой для близких (даже если это не так), что заставляет своих родственников переживать (кстати, это одна из самых громких причин, по которой пациенты не хотят сообщать свой диагноз членам семьи).
По родственникам — за то, что допустили, что близкий заболел (хотя, как мы помним, нет линейных связей между этими вещами), даже за то, что они здоровы, а близкий нет.
Если близкий умирает, чувство вины в разы обостряется:
- Я недостаточно сделал для того, чтобы он поправился.
- Я была плохой матерью.
- Как я смею продолжать жить, когда он умер?
- Его смерть — наказание за мои грехи.
Порой, когда близкий человек находится на терминальной стадии заболевания, родственники начинают усиленно таскать его по врачам, водить к народным целителям, подвергают человека болезненным и бесполезным процедурам именно, чтобы не чувствовать вину.
Что делать с чувством вины? Помнить, что оно иррационально. Сколько бы вы ни делали, всегда будет казаться, что этого недостаточно. Если вы отловили его в себе, не отмахивайтесь. Просто признайте, что оно есть, и помните, что оно иррационально.
Я долго горевал, кажется, полтора или два года. Сразу после смерти матери я переживал отрицание и шок. Трудно было до конца осознать, что ее не стало. Было очень тяжело. Я много плакал по ночам. Меня мучило чувство вины.
Я злился на маму.
После ее смерти я обнаружил на ее банковском счету большую сумму денег. При этом мама стирала руками, хотя она могла себе позволить купить стиральную машину.
Мама очень хотела побывать в Париже. Хотела поехать, но не поехала. Хотя финансово она могла себе это позволить. Помню, я как-то смотрел один французский фильм. Дома почему-то были круассаны. Мама любила и круассаны, и французские фильмы. Я задумался, смотрела ли мама этот фильм. А потом осознал, что он вышел уже после ее смерти. Это случилось несколько лет спустя. Я запомнил этот момент, так как тогда я плакал последний раз, вспоминая о маме.
Осознавал ли я тогда эти потребности, не будучи психологом? Нет, не было даже мыслей об этом. Про стадии горевания я тоже узнал намного позже. Может быть, эти знания помогли бы мне пережить ее смерть. О самоподдержке и заботе о себе я даже не задумывался.
Порой я закрывался. Многие психологи по праву считают студенческий возраст подростковым. Эмоции, максимализм, защитные реакции. Открыто говорить про чувства я не был способен, хотя, возможно, это бы мне помогло.
Я хочу дать совет тем, чей близкий неизлечимо болен. Я в какой-то момент осознал, что вместе с человеком уходят его воспоминания. Например, ты в детстве делал то-то и то-то, вел себя так-то и так-то. Таких сообщений в живом общении очень много. Ты узнаешь себя из этого. Когда мама умерла, я понял, что мне не у кого спрашивать про эти вещи.
Вместе с ней ушел ее взгляд, ее воспоминания, не только обо мне, но и о ней, о маленьких ценных деталях ее жизни, о которых некому больше рассказать. Ушла часть моей жизни, часть меня.
Мой совет заключается в следующем: побольше общаться с родственником, который умирает, задавать ему вопросы. Это важнее любого наследства, это то наследство, которое является частью вас, вашей жизни, вашей семьи.
Искренность
Искренность — это вообще удивительная штука. Человеческая психика так устроена, что каким-то невероятным образом улавливает фальшь. Особенно в этом преуспели дети и люди, которые болеют.
Говорить нужно искренне.
Хочется поддержать, но не знаете, как? Так и скажите: я хочу поддержать тебя, что-то сделать для тебя, но я в растерянности, и не знаю, в чем ты сейчас нуждаешься.
Задавать прямые вопросы: что я могу для тебя сделать? Что тебе сейчас хочется?
Подчеркиваю: если это действительно важно вам в данный момент.
Не нужно говорить только лишь бы сказать. Это все прекрасно считывается. Не всегда есть желание говорить по душам, поддерживать, быть опорой, и это тоже нормально. Порой и близкому нужна опора и поддержка. В эти моменты вы не перестаете любить того, кто болеет. Важно держать это в уме. Любая недосказанность и фальшь отражаются на психологическом климате в семье. Как это происходит? Лично у меня нет ответа. Есть такое свойство у человеческой психики. Этого достаточно.
Нужно обращаться за психологической помощью, чтобы этот период своей жизни прожить более осознанно. Это не кошмарный сон, это часть реальности. Если родственник проходит лечение, и есть вероятность выздоровления, нужно все равно себя психологически поддерживать. В подобной ситуации сложно поддержать себя самостоятельно. Поскольку ты целиком и полностью находишься в сложившейся ситуации, это практически невозможно.
Сейчас я работаю психологом. С учетом моего непростого опыта, это стало возможным благодаря тому, что на протяжении 7 лет (почти всю свою сознательную жизнь) я прорабатывал все свои трудности на личной психотерапии. Это помогло мне пережить и осознать свой опыт и состояться, как специалисту. Говоря о психотерапии, я точно знаю, о чем говорю.
Читайте также:

