Радикальным оперативным вмешательством при раке эндометрия является
Рак эндометрия является наиболее частой опухолью женских половых органов в странах Запада, в которых его преобладание стало особенно заметным в последние 20 лет. Большинство случаев выявляют у женщин в возрасте 60—70 лет. Длительное назначение эстрогснных гормонов может коррелировать с большим риском развития рака эндометрия. Мазки по Папаниколау информативны только в 20—50 % случаев.
Наиболее частым проявлением рака эндометрия являются патологические маточные кровотечения. В странах Запада примерно у 20 % больных, жалующихся на постменопаузальные маточные кровотечения, выявляют рак эндометрия, но когда кровотечение появляется у женщины в возрасте старше 80 лет, вероятность рака эндометрия возрастает до 60 %.
Наиболее точным методом диагностики рака эндометрия является биопсия эндометрия, которая дает ложноотрицательный результат только в 3 % случаев, и в 3 % взятый материал не информативен. Для подтверждения наличия рака эндометрия и исключения рака цервикального канала расширяют канал шейки матки и выполняют раздельный кюретаж канала шейки и эндометрия. При подозрении на поражение шейки матки выполняют биопсию.
Наиболее распространенной формой опухоли эндометрия является аденокарцинома. Реже встречается саркома, которая имеет худший прогноз.
Необходимо клиническое исследование живота и полости таза. Гистерография может выявить опухоли внутри полости матки, цистоскопия при поздних стадиях выявляет поражение мочевого пузыря.
Наиболее заметными прогностическими факторами при раке эндометрия являются степень дифференцировки опухоли, глубина инвазии в миометрий, гистологический вариант опухоли, состояние тазовых и парааортальных лимфатических узлов. Большая часть этой информации может быть получена только оперативным путем, так что операция имеет диагностическое и лечебное значение.
Основным вариантом лечения рака эндометрия при возможности является тотальная гистерэктомия.
Стадия IA. Больные могут быть распределены на две группы.
1. При хорошо и умеренно дифференцированной аденокарциноме выполняется гистерэктомия. Если инвазия в миометрий поразила менее чем половину толщины стенки, послеоперационного облучения не требуется. Для этих больных вероятность рецидива в культе влагалища менее 5 %, и при условии раннего выявления такого рецидива лечение может быть эффективным. Посредством внутриполостной лучевой терапии можно снизить риск рецидива почти до нуля, однако ценой этого у большинства больных являются нежелательные побочные эффекты облучения.
2. Больные с малодифференцированными опухолями нечасто имеют стадию IA, и они должны лечиться так же, как и больные со стадиями IB и II.
Стадии IB и II. Используются несколько вариантов послеоперационной лучевой терапии, одним из них является наружное облучение таза и внутриполостные укладки во влагалище.
Стадия III. У этих больных операбельность сомнительна, в связи с чем лучшим вариантом лечения для них является лучевая терапия. Методика лучевой терапии может быть такой же, как и для больных со стадиями IB и II. В зону дистанционного облучения включают весь таз с дополнительным облучением параметрия. Это можно комбинировать с внутриполостной лучевой терапией.
Больные со стадией IV подлежат паллиативному лечению. Дистанционное облучение проводится для достижения частичной регрессии опухоли и облегчения таких симптомов, как боли и кровотечение.
- Вернуться в оглавление раздела "Онкология."
Рак эндометрия матки встречается наиболее часто из всех злокачественных процессов половых органов у женщин в Европе и занимает второе место в развивающихся странах. Он чаще заявляет о себе в постменопаузе, реже — в пременопаузальном периоде. Иногда опухоль поражает женщин детородного возраста (30-35 лет) 1 .
Виды рака эндометрия
Злокачественные новообразования тела матки делятся на два этиологически-патогенетических типа:
- Первый тип, который встречается примерно в 60-70% случаев, является гормонозависимым. Основная причина его возникновения — это длительная гиперэстрогенемия (повышенная концентрация эстрогенов в крови). Как правило, опухоли первого типа имеют высокую дифференцировку и относительно благоприятный прогноз, так как весьма чувствительны к прогестагенам.
- Второй тип возникает в более позднем возрасте на фоне атрофии эндометрия, при отсутствии гормонального влияния. Он имеет в большинстве случаев низкую дифференцировку клеток и менее благоприятный прогноз. Не поддаётся лечению прогестагенами.
Способствуют развитию эндометриоидного рака сахарный диабет, бесплодие, ожирение, метаболические изменения в организме, длительный приём гормональных препаратов, гипертоническая болезнь и прочие факторы 2 . Злокачественные опухоли тела матки различаются по гистологическому строению и классифицируются по системе TNM (аббревиатура от tumor, nodus и metastasis — международная классификация стадий злокачественных новообразований).
Клиническая картина
Симптомы рака эндометрия напрямую связаны с менструальной функцией. Так как в большинстве случаев (около 75%) заболевание будет проявляться в постменопаузальном периоде, женщину начнут беспокоить кровянистые выделения. Они могут различаться по степени выраженности (скудные или обильные) и характеру (цвет, консистенция, запах, наличие примесей). При прогрессировании процесса и прорастании опухоли в соседние органы и ткани, клиническая картина может дополняться характерными симптомами (боли в животе, запоры, частое мочеиспускание, асцит и т. д.). Иногда появляется гнойное отделяемое из влагалища и формируется пиометра (гной внутри матки).
Примерно у 8% пациенток признаки рака эндометрия матки отсутствуют. У менструирующих женщин опухоль часто проявляется продолжительными обильными выделениями и нециклическими кровотечениями 2 .
Диагностика
Диагноз рак эндометрия выставляется по факту гистологического или цитологического подтверждения. Диагностика включает в себя:
- физикальный осмотр, гинекологическое обследование в зеркалах с забором стандартных мазков;
- общие клинические исследования крови и мочи, биохимия и коагулограмма;
- определение онкомаркера СА-125;
- раздельное выскабливание матки или забор биоптата с её слизистой оболочки;
- морфологическая оценка и иммуногистохимический анализ;
- УЗИ анатомических структур малого таза, брюшной полости и забрюшинного клеточного пространства;
- рентгенография органов грудной клетки.
По показаниям дополнительно врач может назначить эндоскопическое исследование матки, влагалища, мочевого пузыря и толстого кишечника, сцинтиграфию костей, МРТ или КТ малого таза и брюшной полости, и консультации узких специалистов (уролог, эндокринолог, кардиолог и т. д.) 3 .
Лечение
Эффективным методом лечения при раке тела матки любой стадии считается хирургическое вмешательство. Оно может применяться отдельно, либо в совокупности с консервативными методиками. При I и II стадиях проводится радикальное оперативное лечение. При распространённых процессах выполняются операции, целью которых является максимальное удаление опухолевой массы. Затем проводится облучение и/или химиотерапия, в зависимости от гистологического типа новообразования.
Радикальная операция в обязательном порядке выполняется с учётом так называемых онкологических законов (правила абластики и антибластики). В большинстве случаев удаляют матку с яичниками и регионарными лимфоузлами. Органосохранные вмешательства выполняются редко.
Часто после операции назначается лучевая терапия. Если хирургическое вмешательство противопоказано, пациентке проводится радикальный курс облучения. Он включает в себя внутриполостную и дистанционную лучевую терапию.
При раке эндометрия III и IV стадии лечебный план составляется индивидуально с учётом морфологического типа опухоли, общего состояния женщины и прочих факторов. Оптимальным считается проведение циторедуктивной (паллиативной) операции с последующим применением лекарственной терапии и облучения.
При гормонозависимых опухолях назначаются прогестагены. Серозный и светлоклеточный рак чувствителен к химиопрепаратам (Доксорубицин, Паклитаксел, Топотекан и т. д.) 3 . Прогноз в основном зависит от стадии процесса и полноценности проведённого лечения.
Рак эндометрия — внутренней слизистой оболочки матки — четвертое по распространенности онкологическое заболевание у женщин. Чаще всего он поражает женщин преклонного возраста, находящихся в постменопаузальном периоде.
Особенности хирургического лечения рака эндометрия
Операция при раке эндометрия — это наиболее радикальный, но и наиболее эффективный способ лечения эндометриоидной аденокарциномы.
Обычно при данной патологии полностью удаляют матку, а также маточные трубы и яичники. Также, в зависимости от стадии развития опухоли, иссечению подлежат и лимфатические узлы. После вмешательства используют лучевую и химиотерапию.
Хирургические вмешательства выполняют либо традиционным доступом по передней поверхности живота (лапаротомия), либо эндоскопически (лапароскопия). Врачи Онкоцентра всегда предпочитают второй вариант, поскольку лапароскопия куда менее травматична, имеет меньший риск осложнений и укороченный восстановительный период.
При раке эндометрия I и II стадии обычно проводится полное удаление матки. Если степень прорастания опухоли в маточную стенку превышает 50% ее толщины, тогда операция включает также и удаление лимфатических узлов, расположенных в области малого таза. У женщин пожилого возраста при полном угасании репродуктивной функции даже на начальных этапах развития опухоли показано иссечение маточных труб и яичников. А вот у фертильных молодых женщин на I стадии онкопроцесса яичники нередко сохраняются. Благодаря этому в будущем они смогут стать матерью, воспользовавшись ЭКО и суррогатным материнством. Кроме того, яичники — это не только источник яйцеклеток, но и важные эндокринные железы, регулирующие гормональный фон у женщин репродуктивного возраста.
Операция при раке эндометрия матки III стадии всегда подразумевает полномасштабное удаление матки, ее труб, яичников и окружающих лимфатических узлов. До и после хирургического вмешательства назначается специфическая химиотерапия. А после операции проводится еще и лучевое лечение, что, как правило, улучшает прогноз.
На IV стадии развития опухоли схема лечения во многом зависит от индивидуальных особенностей конкретного пациента. Иногда хирургическое вмешательство может быть признано нецелесообразным по причине широкого распространения метастазов. Тогда ведущими методами терапии становятся фармакологический и радиационный. Хорошие результаты может продемонстрировать и гормональное лечение, поскольку рак эндометрия проявляет чувствительность к прогестину примерно у четверти пациенток.
Подготовка к операции
Такое масштабное хирургическое вмешательство, как полное удаление матки, требует тщательного предварительного обследования пациентки. В Онкологическом центре это обследование включает:
- клинический и биохимический анализы крови;
- определение содержания сахара в крови;
- коагулограмму;
- определение группы крови и резус-фактора;
- определение антител к возбудителю сифилиса, к вирусу гепатита С и к ВИЧ;
- определение антигена HBsAg (антигена возбудителя гепатита В);
- общий анализ мочи;
- рентгенографию органов грудной клетки;
- ЭКГ;
- консультации терапевта и анестезиолога;
- гистероскопию и раздельное диагностическое выскабливание;
- гистологическое исследование соскобов цервикального канала и эндометрия для оценки степени дифференцировки клеток опухоли и глубины прорастания маточной стенки.
Затем проводится онкоконсилиум, где на основании полученных данных онкологи центра определяют стадию заболевания и разрабатывают лечебную тактику.
Реабилитация
После операции при раке эндометрия пациентка будет еще несколько дней находиться в стационаре клиники под тщательным врачебным наблюдением. В дальнейшем ей может быть назначено химиолечение и лучевая терапия. При необходимости врачи центра порекомендуют заместительную гормональную терапию. Нередко женщине может понадобиться помощь профессионального психолога, который должен объяснить ей, что при современном уровне развития репродуктологии утрата матки еще не означает невозможности завести ребенка.
Клинические проявления рака эндометрия
Жалобы больных при раке эндометрия условно делят на 3 группы:
1) связанные с нарушением менструальной функции (кровянистые выделения в пременопаузе, постменопаузе);
2) обусловленные болевым синдромом;
3) вызванные обменными и эндокринными нарушениями.
Кровянистые выделения из половых путей различного характера - самая частая и, что очень важно, ранняя жалоба, предъявляемая больными злокачественными опухолями тела матки. Матка достаточно стереотипно реагирует на патологический процесс слизистой оболочки. Различия в характере кровянистых выделений зависят в основном от возраста больных.
В репродуктивном возрасте - кровянистые выделения из половых путей в межменструальный период, а также до или после менструации.
В постменопаузе - больные отмечают скудные кратковременные или длительные кровянистые выделения, контактные кровотечения.
Группы риска больных по развитию рака эндометрия
Группы риска связаны:
1) с поздним наступлением менопаузы;
2) с ожирением, сахарным диабетом, гипертонической болезнью;
3) с рецидивирующими дисфункциональными маточными кровотечениями и гиперэстрогенией в постменопаузе;
4) с ановуляторными циклами;
5) с диэнцефальным синдромом, протекающим по типу болезни Иценко-Кушинга;
6) с феминизирующими опухолями яичников;
7) с гиперпластическими процессами эндометрия, особенно рецидивирующими и протекающими на фоне ожирения, артериальной гипертензии, нарушением синтеза белка в печени, функции щитовидной железы;
8) с синдромом Штейна-Левенталя.
Диагностика
Используется целый комплекс методов определения состояния слизистой оболочки тела матки.
Эхография органов малого таза. У здоровых женщин репродуктивного возраста длина матки в среднем равна 5,38+0,03 см, ее переднезадний размер 4,23±0,02 см, ширина - 5,11±0,07 см. Значения М-эха составляют: длина - 2,48±0,04 см, переднезадний размер - 0,49±0,01 см, ширина - 1,9±0,03 см.
В пременопаузальном периоде с учетом величины М-эхо пациентки подразделяются на 3 группы:
1) М-эхо в пределах нормальной величины, наиболее частой причиной кровотечения является миома матки и внутренний эндометриоз;
2) величина М-эхо в пределах 9-14 мм, наиболее частой причиной кровотечения является гиперплазия эндометрия;
3) величина срединных маточных структур превышает 14 мм, причиной атипических кровотечений являются гиперпластические процессы эндометрия. Однако именно в этой группе наиболее часто диагностируется злокачественный процесс.
В постменопаузальном периоде с учетом величины М-эхо пациентки подразделяются на 2 группы:
1) величина М-эхо в пределах возрастной нормы (до 4мм.), патология диагностируется чаще всего в цервикальном канале или происходит на фоне атрофии эндометрия.
2) величина срединных маточных структур превышает 4 мм, наиболее частой патологией являются различные гиперпластические процессы и рак эндометрия.
Это основной способ диагностики. Раздельное диагностическое выскабливание слизистой оболочки матки и цервикального канала позволяет получить материал для исследования из всех участков матки. Зондирование полости матки и расширение цервикального канала, выполняемое до взятия материала из эндоцервикса, могут исказить картину за счёт попадания частиц из полости матки в цервикальный канал. Возможно, более точно судить о характере изменений в цервикальном канале можно, если выполнить забор тканей эндоцервикса до прохождения зондом внутреннего зева. Пользоваться частичным соскобом (цугом, штрих-биопсией) при ГПЭ не рекомендуется.
При сохраненном ритме менструаций выскабливание целесообразно проводить в секреторной фазе, за 3-4 дня до ожидаемой менструации. При очаговой гиперплазии и полипах эндометрия - на 5-7 день менструального цикла. При метроррагии - в 1 день появления кровянистых выделений.
Диагностический алгоритм
При подозрении на злокачественный процесс тела матки последовательно проводят:
1) общеклиническое исследование;
2) бимануальное и ректовагинальное исследование;
3) цитологическое исследование аспирата из полости матки;
4) раздельное диагностическое выскабливание цервикального канала и полости матки;
5) гистероскопию или гистерографию;
6) ультразвуковое исследование органов малого таза и органов брюшной полости, забрюшинных лимфоузлов таза и поясничной области, мочевыводящих путей;
7) цистоскопию и ректороманоскопию (при подозрении на распространённый процесс);
8) при необходимости компьютерная томография, экскреторная урография, ирригоскопия, пункция ЛУ, радиоизотопное исследование функции почек.
Классификация рака эндометрия
Классификация применима для рака и злокачественных смешанных мезодермальных опухолей. Должно быть гистологическое подтверждение диагноза и определена гистопатологическая дифференцировка и grade (G). Диагноз должен основываться на данных исследования материала, полученного при частичном выскабливании.
Для оценки категорий Т, N и М применяются следующие методы:
Т-категории - физикальный осмотр и методы визуализации, включая урографию и цистоскопию;
N-категории - физикальный осмотр и методы визуализации, включая урографию;
М-категории - физикальный осмотр и методы визуализации.

Рис. 27. Регионарные лимфоузлы. 1 - внутренние подвздошные (включая запирательные); 2 - общие подвздошные; 3 - внешние подвздошные; 4 - боковые крестцовые.
Таблица 3. Классификация TNM и классификация Всемирной организации акушеров и гинекологов (FIGО) рака эндометрия

Примечание: FIGО (2001) рекомендует классифицировать опухоли с 1 стадией, получающих лучевую терапию, следующим образом: стадия 1 - опухоль ограничена телом матки; стадия 1А - длина полости матки 8 см. Данная рекомендация в настоящее время не используется.

Рис. 28. Стадирование злокачественного новообразования тела матки по символу T. а - опухоль ограничена слизистой оболочкой матки (Т1а), инвазия опухоли в миометрий до половины толщины стенки (Т1b), инвазия опухоли достигает серозного покрова матки (Т1с); б - переход опухолевого поражения на цервикальный канал (Т2).

Рис. 29. Стадирование злокачественного новообразования тела матки по символу T. Переход опухоли на стенку влагалища, выход за пределы матки (Т3).

Рис. 30. Стадирование злокачественного новообразования тела матки по символу T. Непосредственное прорастание опухолью слизистой мочевого пузыря и/или прямой кишки. (Т4).
N - регионарные лимфатические узлы
Nx - недостаточно данных для оценки состояния регионарных лимфатических узлов;
N0 - нет признаков поражения метастазами регионарных лимфатических узлов;
N1 - метастазы в регионарных лимфатических узлах;
М - отдаленные метастазы
Мх - недостаточно данных для определения отдалённых метастазов;
М0 - нет признаков отдалённых метастазов;
M1 - имеются отдалённые метастазы.
Гистопатологическая дифференцировка (G)
Gх - степень дифференцировки не может быть установлена;
G1 - высокая степень дифференцировки;
G2 - средняя степень дифференцировки;
G3 - низкая степень дифференцировки.
Группировка по стадиям с учетом вышеназванных критериев представлена в таблице 4.
Таблица 4. Группировка рака эндометрия по стадиям развития процесса

Лечение рака эндометрия
Наиболее часто компонентами комбинированной терапии рака эндометрия является оперативный этап и лучевая терапия. Минимальным радикальным объёмом для данной патологии является экстирпация матки с придатками, но имеется ряд особенностей, когда выбирается более агрессивное вмешательство. Так, при опухоли, ограниченной телом матки, но расположенной в нижней трети её полости, значительно повышается риск метастазирования в регионарные лимфоузлы. Такой же риск мы отмечаем и при наличии низкодифференцированных форм опухолей.
В этом случае имеются прямые показания для выполнения расширенной экстирпации матки с лимфаденэктомией, а при распространении опухоли на цервикальный канал особенности её метастазирования начинают напоминать таковые при раке шейки матки, поэтому необходимым вмешательством в данном случае будет являться операция Вертгейма.
Европейские программы лечения данной патологии во всех случаях рекомендуют выполнять расширенную экстирпацию матки по Вертгейму.
Лучевой компонент реализуется чаше всего в виде сочетанной лучевой терапии. Лечение начинается через 10-14 дней после операции и проводится в виде дистанционной гамма-терапии на область малого таза и регионарного лимфооттока (40-46 Гр в зависимости от дифференцировки опухоли) и внутриполостной гамма-терапии на стенку и купол влагалища с помощью кольпостата до 12-21 Гр.
У пациенток, имеющих противопоказания к оперативному лечению (экстрагенитальная патология), проводится сочетанная лучевая терапия в самостоятельном варианте.
Химиотерапия становится частью комплексного лечения карцином эндометрия при местнораспространённых и распространённых формах опухоли. Схемой выбора является САР (циклофосфан, адриабластин, цисплатин).
Первые успехи гормонотерапии в онкологии были получены при лечении больных с распространённым раком эндометрия, имеющим метастазы в лёгкие. Именно использование препаратов с прогестагенной активностью показало высокую эффективность в отношении опухолей с сохранённым рецепторным аппаратом к половым стероидам.
Гестагены могут быть использованы у пациенток с опухолью эндометрия более чем Т1аN0M0 и наличием G1-2 (либо наличием в опухоли рецепторов к эстрадиолу и прогестерону). Для лечения могут быть использованы следующие схемы: гестонорон капронат (депостат) по 200 мг в/м 1 раз в неделю; медроксипрогестерон ацетат (провера, фарлутал) по 200-800 мг внутрь ежедневно; депопровера по 500-1500 мг в/м еженедельно; 17 ОПК по 500-1000 мг в/м 2-3 раза в неделю; мегестрол ацетат (мегейс) по 160-320 мг в день. Кроме гестагенов в схемы могут быть включены антиэстрогены (тамоксифен).
Продолжительность лечения составляет, как правило, от 6 месяцев до 2 лет. Гормонотерапия может назначаться пожизненно, при III-IV стадиях, а также при рецидивах и метастазах рака тела матки.
Исследования последних лет указывают на наличии раскола среди авторов относительно адъювантной гормонотерапии. Поскольку продолжительность жизни таких пациенток не изменяется, а количество тромботических осложнений увеличивается, частота профилактического назначения гестагенов в последнее время снижается.
Наблюдение за пациентками в условиях поликлиники онкологического диспансера проводится в 1-ый год после лечения - 1 раз в 3 месяца, со второго по четвёртый годы после лечения - 1 раз в 6 месяцев, а затем 1 раз в год.
А.С. Марьенко, A.И. Новиков, В.К. Косенок, В.А. Акулинин
Комплексная терапия. Операции при раке эндометрия – это один из вариантов лечения, обеспечивающий полное удаление опухолевой ткани из женского организма. После хирургического вмешательства надо продолжить терапию, используя лекарственные и лучевые методы.
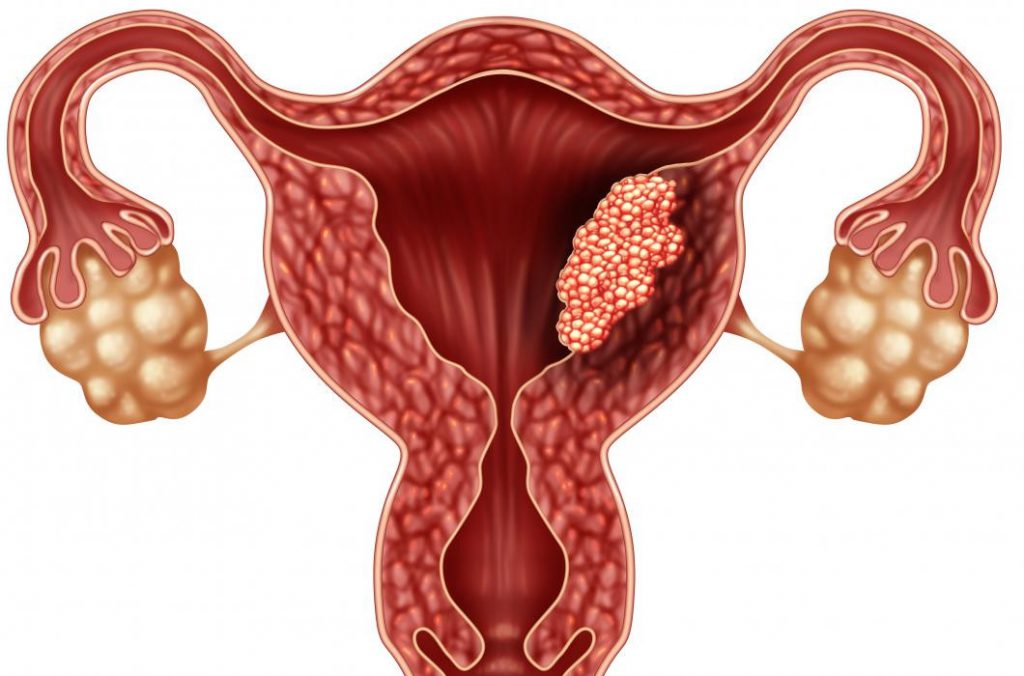
Опухоль надо удалить с помощью радикальной операции
Операции при раке эндометрия
Хирургия – основа успешной борьбы с опухолью в матке. Лечебная тактика зависит от следующих факторов:
- Месторасположение злокачественного новообразования;
- Стадии ракового процесса;
- Морфологической структуры карциномы;
- Возраста пациентки;
- Наличия сопутствующих болезней.
Важно понимать – операции при раке эндометрия обеспечивают удаление первичного очага, но не гарантируют излечение. Особенно при 3 стадии онкологии матки. В послеоперационном периоде врач назначит лекарственную терапию, с помощью которой можно изменить гормональный фон и добить оставшиеся раковые клетки.
Виды хирургических вмешательств
Радикальность выполненного хирургического вмешательства является важнейшим элементом борьбы с опухолью. Операции при раке эндометрия разделяются на 3 варианта:
- Простая экстирпация матки при микроинвазивном раке тела матки;
- Расширенная гистерэктомия с придатками при поражении карциномой тела матки (при 1-2 стадии);
- Операция Вертгейма при распространении опухоли на шейку матки (при 3 стадии).
Противопоказания для операции при раке эндометрия
Возможны ситуации, когда нельзя оперировать. К противопоказаниям относятся:
- Декомпенсированный сахарный диабет;
- Неконтролируемо высокое артериальное давление при гипертензии 3 степени;
- Тяжелые формы сердечной недостаточности;
- Крайние варианты ожирения (4 степень);
- Обнаружение метастазов во влагалищной стенке или в отдаленных органах;
- Старческий возраст, когда любая хирургическая операция противопоказана.
Если нельзя, то лучше и не пытаться. Однако при правильном подходе к терапии и устранении проблем (компенсация диабета, контроль артериального давления, снижение массы тела, положительный эффект от гормонотерапии в виде исчезновения метастатических очагов) можно вернуться к вопросу о хирургическом лечении рака тела матки.
Органосохраняющее лечение – когда используется?
Молодая женщина, мечтающая о деторождении. Удалить матку в этой ситуации – это убить мечту. Единственный вариант сохранения детородного органа возможен при выявлении предрака и микроинвазивной карциномы (рак in situ тела матки). С помощью длительного курса гормонотерапии можно сохранить фертильность, но – создать условия для рецидива рака тела матки. Органосохраняющее лечение используется редко и при строгом соблюдении критериев микроинвазивного онкологического поражения эндометрия.
Как и в случае с другими формами онкологии, операции при раке эндометрия предназначены для максимально полного удаления первичного очага злокачественного новообразования. Без этого этапа лечения победить рак тела матки крайне сложно, а порой – невозможно. Однако следует понимать – не стоит ждать от хирургии чудес: в дополнение к оперативному вмешательству, необходимо использовать комбинацию из индивидуально подобранной лучевой, гормональной и химиотерапии.
Итак, при раке эндометрия более 90% пациентов операбельны. При чем без существенного вреда для всего организма.
Безусловно во время операции должен быть удалён полностью поражённый орган – в данном случае матка с придатками. Затем, удалённый препарат можно вскрыть прямо в операционной и оценить истинное распространение опухоли: измерить глубину прорастания в мышечную стенку, оценить вовлечение шейки, наличие или отсутствие поражения придатков матки. В зависимости от полученных результатов решить (скорее уточнить) вопрос о дальнейшем объёме операции, то есть лимфаденэктомии. Одновременно может быть произведена гистологическая экспресс-диагностика полученных тканей.
Техническая же сложность удаления этой группы лимфоузлов (вдоль аорты), длительность операции, интраоперационные риски несопоставимо выше, поэтому оперировать здесь в профилактических целях нецелесообразно.
Идя от обратного, легко догадаться, что выявление во время предоперационного обследования поражения парааортальных лимфоузлов (при МРТ например) автоматически указывает на необходимость максимально расширить объём операции без интраоперационного стадирования.
Нужно понимать, что возможности предоперационной диагностики сейчас достаточно серьёзны и, уже накануне, хирурги владеют достаточной информацией для определения тактики операции, которая потом лишь уточняется. Помните, мы говорили, о том что современные классификации позволяют нам уже на предоперационном этапе стадировать процесс и выбрать объём операции. Тем они и ценны.
Тем не менее, при поражении исключительно слизистой полости матки вероятность метастазирования в тазовые лимфоузлы не более 1%, а при поверхностном прорастании в стенку матки – не более 5%, поэтому расширение объёма операции до тазовой лимфаденэктомии на этих стадиях неоправдано, можно ограничиться удалением матки с придатками.
Если есть сомнения, что процесс ограничен слизистой, то, не нанося существенный вред организму, - не повышая риск послеоперационных осложнений и не утяжеляя течение послеоперационного периода лапароскопическая тазовая лимфаденэктомия, выполненная на первом этапе не только помогает стадировать заболевание, но и повышает качество лечения. Многое разумеется зависит от уровня хирурга.
Однако при выборе объёма операции необходимо учитывать также и гистологический тип опухоли, степень её дифференцировки, наличие или отсутствие поражения сосудистых структур. Именно мультифакторность в оценке прогноза и выборе тактики лечения диктует нам отстранение от шаблонного мышления, делает бесценным опыт и интуицию специалиста, оправдывает коллегиальность.
Таким образом, лимфаденэктомия имеет не только диагностическое значение, но и улучшает результаты лечения в особенности:
- При неблагоприятном гистологическом характере опухоли (низкая степень дифференцировки, редкие типы рака, поражение сосудов)
- При 3-4 стадии заболевания
Объясняется это тем, что только лучевая терапия не может обеспечить достаточный лечебный эффект при наличии метастазов в лимфоузлы. При этом качество проведённой операции приобретает принципиальное значение. Это снижает вероятность рецидивов после лучевой терапии до 10% против 57% у неадекватно прооперированных больных.
Результаты лимфаденэктомии могут быть использованы для дальнейшего планирования Лучеваой Терапии, а точнее отказа от неё при получении отрициательных результатов при гистологическом исследовании.
Читайте также:

