Псориаз и т клеточная лимфома
Одним из патологических изменений кожных покровов является лимфома кожи. По типу лимфатических клеток выделяют несколько разновидностей этого заболевания:
- В-клеточные лимфомы кожи возникают из незрелых клеток – предшественников В-лимфоцитов (ретикулез и ретикулосаркоматоз кожи);
- NK-клеточные – из предшественников Т-лимфоцитов;
- Т-клеточные – из зрелых Т-лимфоцитов (грибовидный микоз).
В зависимости от типа отличается и агрессивность течения и прогрессирования патологии. Зрелая Т-клеточная лимфома характеризуется более медленным развитием, нежели разновидности заболевания из незрелых предшественников лимфатических клеток.
Этот вид лимфомы в подавляющем большинстве случаев диагностируется у взрослых, поэтому и протоколы лечения ориентированы, в основном, на них.
Симптомы и клиническая картина кожной лимфомы
Чаще всего первыми реагируют на старт онкопроцесса шейные, подмышечные и паховые лимфоузлы. Они увеличиваются в размерах, при этом остаются безболезненными и не реагируют на стандартные схемы лечения антибактериальными и противовирусными препаратами.
Кроме того, больной может отмечать:
- слабость, сонливость, быструю утомляемость, эмоциональные состояния, аналогичные депрессии или повышенной тревожности;
- повышение температуры тела в пределах 37-38 градусов;
- интенсивное потоотделение, особенно, в ночное время суток;
- потерю аппетита и резкое снижение веса тела;
- неприятные ощущения со стороны ЖКТ, ложную наполненность живота, тошноту, отрыжку, метеоризм;
- затруднение дыхания, охриплость голоса и чувство распирания в области шеи;
- боли в области поясницы;
- истончение ногтей и выпадение волос;
- на поздних стадиях – нарушение зрения, судороги, частичный паралич тела.
Со стороны кожи симптомы заболевания выражаются в:
- избыточной сухости, зуде, потемнении отельных участков;
- появлении бляшек, сыпи, папул и узлов;
- возникновении локализованных эритем, представляющих собой шелушащиеся пятна красного цвета.
По мере прогрессирования заболевания локальные кожные поражения увеличиваются в размерах, меняют формы, соединяются между собой и трансформируются в открытые изъязвления. При этом зуд усиливается и со временем перерастает в болевые ощущения. Агрессивные виды лимфомы могут поражать более 90% кожи больного.
Причины развития лимфомы кожи
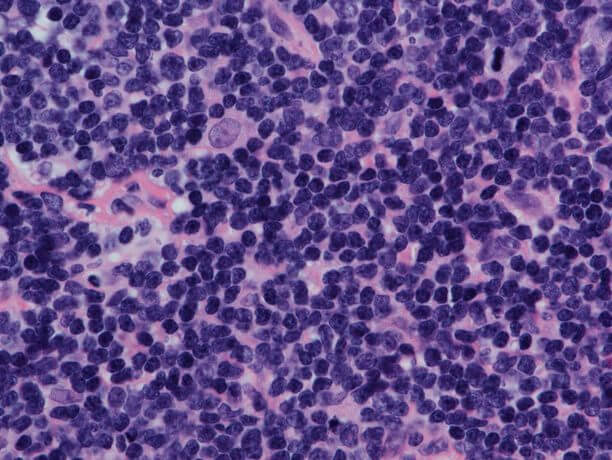
На сегодняшний день достоверных и доказанных предпосылок возникновения опухоли этого типа не существует. Известно лишь, что началозаболеванию дает мутация лимфоцитов, которая является следствием сбоя в работе иммунной системы. Рассматриваются разные обстоятельства запуска этого процесса: вирусная природа, наследственный фактор и влияние на организм негативных компонентов окружающей среды.
Предположительно, причинами появления и развития кожной лимфомы могут быть:
- цитомегаловирус;
- ретровирусы;
- простой герпес 8 типа;
- вирус Эпштейна_Барр;
- длительное регулярное воздействие промышленной и бытовой химии, пестицидов, инсектицидов, загрязненного воздуха и воды, а также других веществ-потенциальных канцерогенов.
Не исключается и генетическая природа возникновения этого кожного заболевания, поэтому особенно внимательными к симптоматике, описанной ранее, следует быть пациентам, у которых в семейном анамнезе присутствует кожная, а также любой другой тип лимфомы.
Диагностика лимфомы кожи
В диагностике этой болезни используются те же методы, что и в определении других злокачественных патологий лимфоидной группы. Это, в частности:
- лабораторные анализы крови – общий, биохимический, иммунологический, на онкомаркеры;
- цитологическое и гистологическое исследование биопсийного материала – кожи и/или лимфатических узлов;
- рентгенография, УЗИ, КТ, МРТ и другие аппаратные процедуры – при подозрении на вовлечение в процесс печени, селезенки, легких, почек, костного мозга и других внутренних органов;
- забор костномозговой и/или спинномозговой жидкости с целью выявления в них мутировавших клеток.
Важно: правильная и полноценная диагностика – это не только определение наличия злокачественной лимфоидной патологии кожных покровов, но и оценка стадии заболевания, что является одним из определяющих факторов в разработке стратегии и тактики лечения.
Лечение и прогноз при кожной лимфоме
Выбор стратегии лечения осуществляется врачом-онкогематологом и во многом зависит от стадии лимфомы кожи. На ранних этапах, когда поражения являются локальными и охватывают небольшие участки кожи, пациенту предлагается пройти терапию радиоактивными лучами.
На первых стадиях Т-клеточных лимфом (грибовидного микоза) удовлетворительные результаты демонстрирует комбинированная ПУВА-терапия, совмещающая в себе воздействие фотоактивных веществ псораленов с облучением длинноволновыми УФ-лучами.
Если же пациент обратился за помощью на второй-третьей стадии заболевания, лечение лимфомы кожи базируется на химиотерапии с применением препаратов-цитостатиков, кортикостероидов и интерферонов.
Выраженный позитивный результат демонстрирует комбинация химиотерапии и лучевой терапии. Как правило, лечение радиационным воздействием назначается параллельно с курсом приема цитостатиков либо после него.
Для заживления пораженных язвами участков кожи, помимо медицинских препаратов местного действия, пациенту может назначаться фототерапия (светотерапия).
Прогноз при лимфоме кожи, так же, как и тактика лечения, зависит от стадии, на которой больной обратился к специалисту. При самых благоприятных обстоятельствах, когда лечение начато на 1-2 стадии развития онкологического процесса, а также при отсутствии сопутствующих заболеваний и при условии минимальных побочных эффектов от терапии врачам удается добиться длительной, зачастую, многолетней ремиссии заболевания.
Если же процесс перешел в так называемую опухолевую стадию (3-4), позитивный результат от лечения маловероятен, а средняя выживаемость в этом случае не превышает двух лет. Именно поэтому ранняя диагностика имеет определяющее значение, а значит, обратиться к врачу целесообразно при проявлении первых настораживающих признаков.
Т-клеточная лимфома кожи (ТКЛК) — это разнородная группа заболеваний, относящихся к неходжкинским лимфомам, основной чертой которых является инфильтрация кожи злокачественными моноклональными Т-лимфоцитами.
- Почему развивается Т-клеточная лимфома кожи
- Виды Т-клеточных лимфом кожи и их стадии
- Как проявляется лимфома кожи, симптомы
- Диагностика Т-клеточной лимфомы кожи
- Как проводится лечение лимфомы кожи
- Трансплантация костного мозга и стволовых клеток
- Процесс восстановления после лечения
- Прогноз
Почему развивается Т-клеточная лимфома кожи
Возникновение Т-клеточной лимфомы связано с мутацией зрелых Т-лимфоцитов, что приводит к их бесконтрольному размножению, миграции в кожу и ее инфильтрации. Что именно вызывает мутацию, неизвестно. Предполагается, что она может быть спровоцирована стимуляцией антигенами в результате сбоя работы иммунной системы.
Спровоцировать сбой иммунной системы могут следующие факторы:
- Вирусные инфекции: вирус Эпштейн-Барра, цитомегаловирус, вирус простого герпеса, ретровирусы, лимфотропный вирус человека и др.
- Некоторые химические вещества, которые используются в промышленности, сельском хозяйстве, строительстве и др.
- Ионизирующее излучение, в том числе лучевая терапия в анамнезе.
- Избыточное воздействие УФ-лучей на кожу.
Т-клеточная лимфома кожи может быть первичной и вторичной. Первичные формы начинаются с поражения кожи. При вторичных сначала поражается лимфоидный орган (например, лимфоузлы), в результате чего в нем происходит размножение и накопление лимфоцитов, потом они мигрируют в кожу и инфильтрируют ее.
Виды Т-клеточных лимфом кожи и их стадии
Выделяют следующие виды Т-клеточной лимфомы кожи:
- Грибовидный микоз.
- Синдром Сезари.
- CD30+ Т-клеточные лимфомы — лимфатоидный папулез (ЛП) и кожная анапластическая крупноклеточная лимфома (КАКЛ).
- Панникулитоподобная Т-клеточная лимфома подкожной клетчатки.
- Первичная кожная агрессивная эпидермотропная CD8+ Т-клеточная лимфома.
- Первичная кожная мелко/среднеклеточная CD4+ Т-клеточная лимфома.
Наиболее часто встречаемые первые 2 типа опухоли. При их стадировании заболевания учитываются следующие факторы:
- Степень поражения кожных покровов.
- Вовлеченность в процесс лимфатических узлов.
- Лимфоидное поражение внутренних органов.
- Поражение системы кроветворения.
Их стадирование происходит согласно следующей схеме:
- 1А стадия. Имеются кожные поражения в виде пятен, которые занимают менее 10% кожного покрова, лимфоузлы не увеличены, в крови обнаруживается незначительное количество атипичных клеток Сезари.
- 1В стадия. Помимо пятен на коже, образуются бляшки, но объем высыпаний не превышает 10% от кожного покрова. Остальные признаки такие же, как на 1А стадии.
- 2А стадия. К вышеперечисленным симптомам добавляется поражение лимфатических узлов.
- 2В стадия. На коже появляются узлы.
- 3 стадия. Кожные проявления генерализуются, образуют сливающуюся эритему и покрывают более 90% поверхности тела.
- При 4 стадии, в крови обнаруживается большое количество атипичных клеток Сезари (более 1000 на микролитр), плюс присоединяется лимфоидное поражение внутренних органов.
Пациентов с синдромом Сезари изначально относят к 4 стадии заболевания, поскольку у них имеется обширная эритродермия и большое количество атипичных лимфоцитов в крови.
Остальные нозологии Т-клеточных лимфом, не являющиеся грибовидным микозом и синдромом Сезари, стадируются на основании следующих признаков:
- Т1А — имеется единичный очаг поражения не превышающий 5 см.
- Т1В — единичный очаг поражения, превышающий 5 см.
- Т2 — имеются множественные высыпания кожи, не выходящие за пределы 1-2 зон
- Т2А — зона поражения не превышает 15 см.
- Т2В — зона поражения не превышает 30 см.
- Т2С — высыпания распространяются более чем на 30 см.
- Т3 — имеется поражение кожи, затрагивающее не рядом расположенные зоны, либо высыпания занимают более 3 зон.
Поражение лимфатических узлов:
- N0 — нет увеличения лимфоузлов, ни центральных, ни периферических.
- N1 — поражена 1 группа периферических ЛУ, которые осуществляют лимфодренаж от пораженного участка кожи.
- N2 — поражено более 1 группы ЛУ, липо есть признаки поражения ЛУ, не осуществляющих дренаж вовлеченной области кожи.
- N3 имеются данные за поражение центральных ЛУ.
Поражение внутренних органов:
- М0 — поражения внутренних органов не обнаружено.
- М1 — есть данные за поражение внутренних органов (требуется морфологическое подтверждение).
Как проявляется лимфома кожи, симптомы
Симптоматические проявления будут зависеть от типа Т-клеточной лимфомы.
Симптомы грибовидного микоза:
- Высыпания в виде пятен и бляшек различной формы и цвета. Они носят множественный характер и располагаются на участках кожи, не подвергающихся инсоляции (зона купальника).
- Феномен одновременного прогрессирования и регресса разных элементов сыпи.
- Пойкилодермия — в зоне клеточных высыпаний имеется пятнистая пигментация, расширение кровеносных сосудов и атрофические изменения кожи.
- Наличие зуда.
В зависимости от стадии заболевания, грибовидный микоз будет иметь следующие особенности. На начальном этапе (1 стадия) отмечается наличие множественных или единичных пятен, которые могут достигать размеров в 20 см. Пятна зудят и могут шелушиться. Внешне они напоминают псориаз или экзему. На этой стадии заболевание может существовать годами и даже десятилетиями. Пятна могут спонтанно регрессировать и образовываться снова. Учитывая то, что клиническая картина сходна с другими дерматологическими нозологиями, правильный диагноз сразу поставить сложно, как правило, на это занимает достаточно длительное время.
Для второй стадии пятна начинают трансформироваться в бляшки — пораженная кожа утолщается и как бы приподнимается над здоровой, ее цвет становится красно-синюшным. Бляшки могут спонтанно регрессировать, или, наоборот, увеличиваться в размерах и сливаться друг с другом. На их поверхности может быть шелушение.
На 3 стадии образуются кожные опухоли в виде куполообразных красно-синюшных узлов, с гладкой поверхностью. Узлы увеличиваются в размерах и распадаются, при этом образуются язвы с кровянисто-гнойным отделяемым.
Панникулитоподобная Т-клеточная лимфома подкожной клетчатки проявляется множественными плотными бляшками, либо узлами различного цвета, которые преимущественно располагаются на нижних конечностях. Клинически напоминают панникулит (воспаление подкожной клетчатки).
Первичная CD4+кожная лимфома из мелких/крупных клеток проявляется единичными или множественными узлами синюшно-багрового цвета. В отличие от грибовидного микоза, узлы появляются сразу, без этапа пятна и бляшки.
Клиническим проявлением синдрома Сезари является наличие обширной эритемы (покраснения кожи), которая распространяется не менее чем на 80% покровов тела. Эритема может шелушится, но не обязательно. Характерно увеличение лимфоузлов до размеров ореха. Чаще всего, поражаются паховые и подмышечные ЛУ.
CD30+ Т-клеточная лимфома проявляется рецидивирующими сгруппированными или диссеминированными папулезными высыпаниями. Отдельные элементы могут спонтанно регрессировать в течение нескольких недель, причем на данном фоне могут образовываться новые папулы. В ряде случаев элементы сыпи могут некротизироваться с образованием некротических язв размером от 1 до 4 см, которые самопроизвольно разрешаются с формированием рубца.
Диагностика Т-клеточной лимфомы кожи
Для постановки диагноза необходимо комплексное обследование:
- Осмотр кожных высыпаний.
- Морфологическое и иммунотипическое исследование биоптатов кожи из очагов поражения. Чтобы результаты биопсии были более информативным, необходима отмена всех наружных препаратов, а также системных глюкокортикостероидов за две недели до забора материала. В сомнительных случаях проводят повторную биопсию через 2-4 недели после предыдущей и материал берут из разных очагов.
- Молекулярно-генетические исследования для определения характерных генетических мутаций.
При подозрении на синдром Сезари проводят такое же обследование, как и при грибовидном микозе (ГМ), плюс добавляют следующие данные:
- Определение площади поражения кожи. Если есть узлы, определяют их количество и размер наибольшего из них.
- Производят определение количества клеток Сезари с помощью проточной цитометрии.
Как проводится лечение лимфомы кожи
Для лечения лимфомы кожи используется химиотерапия. Схемы будут определяться типом заболевания и его стадией.
- Топические кортикостероиды. Их необходимо наносить на поверхность пятен и бляшек.
- УФО спектра В — узковолоконное ультрафиолетовое облучение лучами спектра В. Может применяться для пятен и тонких бляшек.
- ПУВА-терапия — псорален + УФО лучами спектра А. Данный вид лечения эффективен при толстых бляшках и фолликулярной форме ГМ.
- Локальная лучевая терапия в СОД 10-20 Гр. Применяется при единичных высыпаниях.
- Тотальная лучевая терапия (ТЛК). Проводится при наличии распространенных высыпаний, которые не реагируют на топические стероиды. Облучение проводится в суммарной очаговой дозе 30-40 Гр с фракционированием разовой очаговой дозы 1,2-1,5Гр. В качестве поддерживающего лечения после ТЛК применяется ПУВА-терапия. Т-клеточная лимфома кожи является чувствительной к облучению опухолью, поэтому лучевая терапия может применяться, как терапия первой линии при лечении ранних и поздних лимфом, так и для лечения рецидивов.
Если наружная терапия лимфомы кожи не оказала эффекта, добавляют вторую линию терапии, в рамках которой могут использоваться следующие системно действующие препараты:
- Ретиноиды.
- Интерфероны.
- Вериностат — ингибитор гистондеацетилазы.
- Цитостатики метотрексат или проспидин.
На поздних стадиях лимфомы кожи используется химиотерапия и электронно-лучевая терапия. Химиотерапия проводится с помощью вориностата. Его необходимо принимать перорально до достижения контроля заболевания (критериями контроля является отсутствие признаков прогрессирования). В случае развития неприемлемых токсических реакций препарат отменяют.
Лечение СС базируется на следующих принципах:
- Комбинированное лечение (наружное и системное) является более эффективным, чем монотерапия.
- По возможности, следует избегать назначения цитостатиков, поскольку они подавляют иммунитет.
- Необходима своевременная диагностика и лечение инфекционных осложнений.
- Поскольку одним из основных симптомов, снижающих качество жизни пациентов, является зуд. Необходимо его эффективное устранение.
Терапия первой линии
Наилучшую эффективность в рамках терапии первой линии у больных с СС показал экстракорпоральный фотоферез (ЭКФ). Из цельной крови выделяют лейкоциты, которые обрабатывают фотосенсибилизирующим веществом и затем обрабатывают светом с заданной длиной волны. Это приводит к их гибели. За одну процедуру можно удалить только часть клеток, поэтому сеансы повторяют с определенной периодичностью — 1 раз в день в течение 2-х дней с последующим 4-х недельным перерывом.
Также может использоваться альфа-интерферон, только в более высоких дозах, чем при лечении ГМ, или метотрексат в низких дозах, при недоступности других видов терапии.
Для достижения лучшего эффекта, эти методы лечения комбинируют с методами наружной терапии, которые используются при ГМ, например:
- Альфа-интерферон + ПУВА.
- Метотрексат + наружные глюкокортикостероиды.
- ЭКФ + ТОК и др.
Терапия второй линии
При отсутствии эффекта от лечения первой линии, переходят ко второй. Здесь уже используются цитостатические препараты:
- Хлорамбуцил.
- Доксорубицин.
- Вориностат.
- Гемцитабин.
- Пентостатин.
- Флударабин+циклофосфамид.
Устранение зуда
Часто больных кожной лимфомой беспокоит зуд. Он может иметь ярко выраженный характер и существенно снижать качество жизни таких людей. Для борьбы с этим симптомом используются следующие препараты и методы терапии:
- Увлажняющие кремы.
- Антигистамины.
- Антибиотики. Доказано, что кожа больных СС обширно колонизирована золотистым стафилококком, поэтому назначение антибактериальных препаратов благоприятно сказывается не только на выраженности зуда, но и на общем течении заболевания.
Если зуд носит нестерпимый характер, назначается габапентин, который используется для лечения боли при нейропатиях. Начинают с дозировки 900 мг/сут, постепенно увеличивая ее до 3600 мг/сут. Для улучшения сна могут назначаться снотворные препараты.
Если имеются многочисленные генерализованные высыпания, используется ПУВА-терапия и низкие дозы метотрексата. Во время терапии наблюдается частичное исчезновение высыпаний, но после отмены лечения, они образуются снова. Полной ремиссии удается достичь редко.
В связи с этим, для контроля лечения необходима поддерживающая терапия с помощью данных методов, но необходимо помнить о возможных осложнениях. Например, ПУВА может спровоцировать развитие рака кожи, а метотрексат — фиброз печени.
Если имеются крупноузелковые элементы (более 2 см), которые не разрешаются самопроизвольно или под действием терапии, их можно удалить хирургически. Тем более при их наличии необходима биопсия для исключения вторичной анапластичной крупноклеточной лимфомы. Альтернативой может стать локальная лучевая терапия. В целом пациенты с ЛП должны пожизненно наблюдаться у врача, поскольку есть вероятность трансформации их заболевания в другие формы лимфом.
При одиночных или сгруппированных высыпаниях показано их хирургическое удаление или локальное облучение. Такая тактика позволяет добиться полной ремиссии у 95% пациентов. Но независимо от применяемого метода лечения, у 40% больных возникают рецидивы. Если они ограничены только кожными проявлениями, без затрагивания лимфатических узлов и внутренних органов, других методов лечения не требуется, можно использовать предыдущую тактику.
Для больных с множественными высыпаниями рекомендованы низкие дозы метотрексата (5-25 мг/нед). Если желаемый эффект не наступает, добавляют терапию альфа-интерфероном. При наличии очагов внекожного проявления необходима системная химиотерапия по протоколу CHOP.
Трансплантация костного мозга и стволовых клеток
При неэффективности других методов лечения, молодым пациентам с поздними стадиями заболевания может быть рекомендована химиотерапия с последующей аллогенной трансплантацией гемопоэтических стволовых клеток (ГСК). Процедура проводится следующим образом.
Первый этап — это химиотерапия, которая призвана уничтожить клон злокачественных Т-лимфоцитов. Этот этап называется кондиционирование. В рамках химиотерапии используются следующие препараты и режимы:
- CHOP — циклофосфамид, доксорубицин, винкристин, преднизолон
- EPOCH — этопозид, циклофосфамид, доксорубицин, винкристин, преднизолон.
- Пентостатин.
- Флурадабин+ интерферон альфа или циклофосфамид.
- Гемцитабин.
Вторым этапом является пересадка гемопоэтических клеток донора. Для реципиента эта процедура не представляет проблем и выглядит как обычное переливание крови. В течение последующих 3-4 недель трансплантат начинает приживаться в костном мозге, о чем свидетельствует повышение уровня лейкоцитов в крови. Генетически, это лейкоциты донора, и они должны полностью заменить иммунную системы больного. Весь этот процесс занимает от нескольких месяцев до года.
Процесс восстановления после лечения
После того как иммунная система восстановится, необходимо будет заново пройти полный курс вакцинации, который выполняется в детском возрасте.
Прогноз
Прогноз заболевания зависит от клинической формы Т-клеточной лимфомы и ее стадии. Для пациентов с ранней стадией ГМ прогноз благоприятный, поскольку эта лимфома кожи очень редко прогрессирует до более серьезных стадий, и средняя продолжительность жизни таких больных составляет 12 лет.
Для пациентов с изначально более поздними стадиями Т-клеточной лимфомы (2В и больше) без признаков поражения внутренних органов, средняя продолжительность жизни составляет 5 лет, при этом для больных с поражением лимфоузлов прогноз несколько хуже, чем при системном обширном поражении кожи. Для больных, у которых лимфома кожи поразила внутренние органы, средняя продолжительность жизни составляет 2,5 года.
CD 30+ Т-клеточные лимфомы характеризуются относительно доброкачественным течением. В частности, лимфоматоидный папулез не влияет на продолжительность жизни больных, за исключением случаев трансформации в другие виды лимфом, в том числе грибовидный микоз, лимфому Ходжкина и др. Трансформация возникает у 4-25% больных и может возникнуть в период дебюта ЛП, после его излечения и даже предшествовать ему. Кожная анапластическая крупноклеточная лимфома также характеризуется благоприятным прогнозом, пятилетней выживаемости достигают 96% больных.

Мужчины страдают от этого заболевания в два раза чаще, чем женщины. Люди среднего и старшего возраста заболевают чаще, чем представители молодого поколения. Случаи развития лимфомы кожи у детей носят единичный характер.
В зависимости от вида размножающихся лимфоцитов различают: Т- и В-клеточные лимфомы.
По данным исследований, Т-клеточные лимфомы кожи встречаются в 65-70% случаев, тогда как В-клеточные лимфомы кожи составляют всего 20-25%. Еще 10% занимают так называемые неклассифицируемые лимфомы кожи.
Факторы риска и причины развития.
Развитие лимфомы кожи связано с мутацией Т- или В-лимфоцитов, которая приводит к их бесконтрольному размножению и миграции в кожу.
Точные причины, запускающие этот механизм не известны.
Предполагают, что возникновение злокачественного клона лимфоцитов может быть спровоцировано постоянной антигенной стимуляцией на фоне нарушенной иммунной защиты организма.

Провоцирующую роль отводят таким факторам как:
- генетическую предрасположенность.
- вирусные инфекции - ретровирусами, цитомегаловирусом, вирусом простого герпеса 8 типа, вирусом Эпштейна—Барра.
- действием различных химических веществ и канцерогенов, применяющихся в сельском хозяйстве, химической промышленности, строительстве и других областях.
- воздействие солнечной радиации (инсоляцию).
- последствия от приёма некоторых лекарственных средств.
Классификация.
Лимфома кожи бывает первичной и вторичной.
Первичной называется лимфома, когда заболевание начинается с поражения дермы.
Вторичной — в результате миграции лимфоцитов из лимфоидного органа, в котором происходит их размножение (к таким органом относится костный мозг, вилочковая железа (тимус), лимфатические узлы, селезенка, лимфоидные скопления по ходу дыхательных путей и желудочно-кишечного тракта).

Клинические проявления.
Лимфомы кожи характеризуются полиморфизмом сыпи (т.е. имеются различные элементы сыпи - пятна, бляшки, узлы), которые различаются по степени выраженности зуда и увеличением периферических лимфатических узлов.
По степени злокачественности выделяют лимфомы I, II и III степени.
По клиническим проявлениям лимфомы классфицируют: узелковую, бляшечную и эритродермическую формы.
1. Узелковая форма Т-клеточной лимфомы кожи I степени - характеризуется мелкими плоскими узелками размером с просяное зерно. Узелки имеют сиреневый или желтоватый цвет, располагаются группами и склонны к спонтанному регрессу.
При более злокачественном течении узелки увеличиваются, приобретают вишневый цвет и утрачивают тенденцию к группировке.
Редко встречается мелкоузелковая форма Т-клеточной лимфомы кожи, при которой фолликулярные узелки сливаются в бляшки с напоминающим псориаз поверхностным шелушением. На этом фоне появляются крупные узелки, которые затем подвергаются некрозу.
2. Бляшечная форма Т-клеточной лимфомы кожи I степени - представлена нерезко отграниченными бляшками желтоватого цвета. Размер бляшек может быть больше ладони. Они постепенно разрешаются с образованием участков атрофии и гиперпигментации.

2.1 Бляшечная форма II степени (грибовидный микоз Алибера) - встречается в 26% всех лимфом кожи. Для нее характерно стадийное развитие. Вначале появляются шелушащиеся ярко-розовые пятна и другие элементы (эритематозная стадия). Затем на месте пятен формируются застойно-красные бляшки часто с мокнущей поверхностью и периферическим ростом (бляшечная стадия). В опухолевой стадии бляшки сменяются плоскими узлами размером до апельсина с некрозом в центре образования.
3. Эритродермическая форма Т-клеточной лимфомы кожи I степени (синдром пре-Сезари) - часто развивается на фоне длительно, в течение 10-15 лет, существующей экземы или нейродермита. Кожа покрасневшая и отечная, покрыта крупными пластинками белых чешуек. Наблюдается генерализованное увеличение лимфоузлов, дистрофия ногтей, выпадение волос, лихорадка и мучительный зуд.
Через несколько лет процесс переходит в эритродермическую форму II степени (синдром Сезари), характеризующуюся выраженной инфильтрацией, шелушением и сухостью кожи – форма опасная развитием кахексии (истощение).
(на обоих фото – проявления синдрома Сезари).
! Первоначальная симптоматика может проявляться общими симптомами наличия онкологического заболевания:
- общей слабостью и быстрой утомляемостью организма;
- ничем необоснованной апатичным (равнодушие к окружающему миру) состоянием;
- повышенной тревожностью и низкой стрессоустойчивостью;
- значительным повышением температуры тела (до 38,0*С);
- ярко выраженной ночной потливостью;
- динамичной и значительной потерей веса;
- нарушением нормального пищеварения.
Диагностика.
Полноценная диагностика должна быть комплексной!
- Лабораторыные методы диагностики – клинический анализ крови:
- Решающее диагностическое значение имеют: гистологическое и цитологическое исследование материала, взятого путем биопсии элементов лимфомы кожи, а при необходимости и лимфатических узлов.
- При вовлечении в процесс внутренних органов проводят их исследование: УЗИ брюшной полости, рентгенографию легких, КТ орагнов грудной и брюшной полостей, забрюшинного пространства.
При Т-клеточной лимфоме выявляются: лейкопения и моноцитоз
При синдроме Сезари: лейкоцитоз (до 30000-200000), нейтрофилез, повышение количества эозинофилов.
Биопсия позволяет дифференцировать Т- и В- клеточную лимфому кожи, а также определить степень ее злокачественности.
! При ранней диагностике вышеуказанных методов обследования может быть недостаточно, поэтому применяют:
- ИГХ (иммуногистохимический метод) - метод морфологической диагностики, в основе которого лежит визуализация и оценка с помощью микроскопа результатов реакции антиген-антитело в срезах биопсированной ткани.
- ПЦР (метод определения клональности с помощью полимеразной цепной реакции) - позволяет определить наличие возбудителя заболевания, даже если в пробе присутствует всего несколько молекул ДНК возбудителя.

Лечение.
Основным методом лечения пациентов с лимфомой кожи является полихимиотерапия – использование лекарственных средств группы цитостатики, группы кортикостероидов, и интерфероны.
В лечении отдельных пятен, бляшек и единичных опухолей применяют:
- лучевую терапию,
- ПУВА-терапию - метод лечения, который включает использование фотоактивного вещества (псоралены — класс фурокумаринов) совместно с облучением кожи длинноволновым ультрафиолетовым излучением (фото).
фототерапию – метод заключается в приёме определённого количества фотосенсибилизаторов, которые, скопившись в опухоли, помогают лучам разрушить поражённые болезнью ткани, не подвергая прилегающие к ним участки здоровой кожи даже малейшему риску повреждения.

В некоторых случаях эффективно проведение экстракорпорального фотофореза – заключающегося в облучении крови пациента ультрафиолетовыми лучами, также даёт неплохие результаты; перед сеансом пациент принимает особый препарат (фотосенсибилизатор), повышающий чувствительность его организма к воздействию света (фото).
При лечении агрессивных форм опухолей химиотерапию совмещают с операцией по трансплантации стволовых кроветворных клеток.
Часто комбинируют различные методы лечения и применяемые препараты. Например, облучение назначается совместно с химиотерапией и после нее.
При своевременном начале лечения и I-II степени злокачественности лимфомы кожи часто удается добиться выраженной ремиссии и продлить жизнь пациента.
Профилактика
Способов, которые могли бы помочь избежать столь серьёзного заболевания, человечество пока не изобрело. Целесообразно по возможности избегать факторов риска, перечисленных ранее.
Чтобы, к примеру, не заразиться вирусами гепатита, герпеса или ВИЧ, необходимо пользоваться индивидуальными бритвенными станками и предметами личной гигиены, одноразовыми шприцами (при проведении медицинских манипуляций) и средствами контрацепции барьерного типа при интимной близости.
Читайте также:

