Проверяют ли у доноров кровь на рак

Молекулярно-биологическое исследование крови на онкомаркеры можно пройти как в государственных клиниках, так и в частных медцентрах.

Результаты исследования уровня альфа-фетопротеина в сыворотке крови, как правило, готовы в течение 1–2 дней. Если необходим срочный анализ — в течение двух часов.

Молекулярно-биологическое исследование крови на онкомаркеры необходимо проводить натощак или через 4 часа после еды.
При подозрении на онкологическое заболевание рекомендуется пройти молекулярно-биологическое исследование крови на онкомаркеры.

Многие коммерческие лаборатории предлагают клиентам различные акции, скидки и программы лояльности.

Контроль качества лабораторных исследований, осуществляемый по международным стандартам, — дополнительная гарантия точности результатов анализов.
Рак — это заболевание, которое требует комплексного подхода к диагностике. Достоверно поставить такой диагноз можно только после комплекса исследований. Но заподозрить это заболевание помогут обычные анализы, которые легко пройти практически в любой лаборатории. Именно лабораторная диагностика помогает определить, с каким органом связаны возможные проблемы, и уже целенаправленно искать их причину.
Общий анализ крови: покажет ли он рак?
Интоксикация приводит к повышению СОЭ, увеличению количества нейтрофилов и снижению числа лимфоцитов. Если эти признаки сопровождаются слабостью, утомляемостью, потерей аппетита и похуданием, нужно как можно скорее исключить самый серьезный диагноз. Наиболее ярко такое сочетание признаков проявляется при некоторых формах лимфогранулематоза, при гистиоцитозе и нейробластомах [1] .
При опухолях внутренних органов часто страдает система кроветворения, снижается гемоглобин [2] . Токсическое действие продуктов жизнедеятельности опухолевых клеток повреждает мембраны эритроцитов, из-за чего в крови могут появляться их патологические формы — эхиноциты [3] . При раке костного мозга обнаруживают незрелые клетки крови.
Анализ крови при раке проводится так же, как и при любом другом заболевании. В процедурном кабинете у пациента забирают цельную кровь в специально подготовленную пробирку. Сдавать биоматериал нужно натощак или хотя бы через 4 часа после еды. Результат будет готов через 1–2 рабочих дня.
В анализе мочи при онкологии редко появляются специфические изменения. Но любые отклонения в результатах — это повод провести более тщательное обследование.
Кровь в моче является ранним симптомом рака мочевого пузыря или мочевыводящих путей. Но она также может появиться при мочекаменной болезни или гломерулонефрите.
Кетоновые тела говорят об усиленных процессах катаболизма, то есть распада тканей. Этот признак может появиться как при опухолевом процессе, так и, например, при сахарном диабете или во время диеты.
Для проведения анализа собирают утреннюю порцию мочи в стерильный контейнер. Перед тем как собрать материал, нужно принять душ, чтобы клетки с поверхности кожи не попали в контейнер.
Уже через 1–2 дня будет готов результат, с которым нужно обратиться к врачу. По одному анализу мочи поставить диагноз и даже заподозрить онкологию невозможно. Нужно учитывать другие результаты анализов и обследований, а также имеющиеся симптомы.
В биохимическом анализе крови для диагностики рака наиболее важны семь показателей [4] :
- Общий белок и альбумин. Опухоли активно потребляют белок, из-за этого его уровень в крови снижается. Плюс к этому часто теряется аппетит, строительный материал для клеток перестает поступать в организм в достаточном количестве. А если рак поражает печень, то производство белка в организме значительно снижается даже при нормальном питании.
- Мочевина. Повышение этого показателя в крови говорит об ухудшении функции почек или об активном распаде белка. Это может происходить как при опухолевой интоксикации, так и при распаде опухолевой ткани, в том числе при эффективном лечении рака.
- Изменение уровня сахара в крови может наблюдаться при саркомах, раке легких, печени, органов репродуктивной системы, других видах онкологии. Опухолевые клетки тормозят выработку инсулина, организм начинает несвоевременно реагировать на повышение концентрации глюкозы. В результате еще за несколько лет до первых клинических симптомов рака могут появиться признаки сахарного диабета. Особенно часто это происходит при раке молочной железы и матки. [5]
- Билирубин повышается при повреждении печени, в том числе при ее онкологическом поражении.
- АлАТ — фермент, который может повышаться как при опухолевом поражении печени, так и при других заболеваниях.
- Повышение щелочной фосфатазы — признак опухолей костной ткани, метастазов в костях, поражения печени, желчного пузыря основной опухолью или метастазами. [6]
Кровь для этого исследования забирают из вены. Желательно биоматериал сдавать утром до завтрака, иначе можно получить ложный результат. Это достаточно быстрый анализ и его результаты можно будет узнать уже через 1–2 дня.
Однако специфичность биохимического анализа также очень низкая. Изменения в анализе крови при онкологии не позволяют однозначно поставить диагноз. Скорее любые нарушения являются сигналом для врача провести более тщательную диагностику определенных систем или органов.
При онкологии значительно повышается свертываемость крови, возрастает риск возникновения тромбозов крупных сосудов и образования микротромбов в капиллярах.
Образование микротромбов в свою очередь ухудшает течение онкологического процесса. Круг замыкается. Были проведены серьезные исследования, которые показали, что применение препаратов, уменьшающих свертываемость крови, улучшает выживаемость онкологических больных даже при далеко зашедшем злокачественном процессе [8] .
Для выявления нарушений свертываемости исследуется коагулограмма. Для этого анализа также понадобится кровь из вены. А результаты будут готовы через 1–3 рабочих дня.
Анализ крови на маркеры раковых опухолей позволяет заподозрить онкологию на ранней стадии, оценить динамику заболевания, вовремя определить рецидив или появление новых метастазов, оценить эффективность лечения.
Онкомаркерами называют вещества, которые связаны с жизнедеятельностью опухоли и в организме здорового человека или не определяются совсем, или содержатся в очень малом количестве. Известно более 200 подобных веществ [9] . Но не все они одинаково успешно определяются в медицинской практике.
Для диагностики опухолей по анализу крови самые значимые маркеры — это α-фетопротеин и β-хорионический гонадотропин, которые определяются при некоторых видах опухолей яичника, тела и шейки матки. А также простатспецифический антиген PSA, который повышается при раке простаты.
Вторым по значимости следует СА-125, который выявляют при серозном раке яичников. Менее широко используют другие онкомаркеры:
- при опухолях молочной железы определяют РЭА, СА-15-3 и СА-72-4;
- при подозрении на рак шейки матки дополнительно к альфа-фетопротеину и ХГТ определяют SCC;
- при раке толстого кишечника — СЕА и СА-72-4;
- при подозрении на опухоль желудка — СЕА, СА-72-4 и СА-19-9;
- при подозрении на рак поджелудочной железы — СА-19-9 и СА-242;
- при раке щитовидной железы — hTERT, EMC1, TMPRSS4, галектин-3, EGFR, HBME-1;
- при раке мочевого пузыря в моче определяют ВТА, UBC, NMP-22 [11] .
Анализ крови на маркеры рака проводится натощак или через 4 часа после еды. Кровь забирают из вены. Анализ проводится в течение 1–2 рабочих дней. Если результат нужен срочно, его могут сделать за несколько часов.
Из всех методов лабораторной диагностики рака цитология обладает самой высокой специфичностью. С помощью цитологии можно практически всегда достоверно поставить диагноз и определить тип опухоли. Чувствительность этого метода зависит от вида рака и от того, насколько качественно взят материал для исследования. Например, если в промывные воды не попали раковые клетки, исследование даст отрицательный результат, хотя сама опухоль может развиваться.
При проведении исследования врач учитывает более 180 различных признаков атипии клеток. Такой анализ позволяет не только сказать, есть ли признаки онкологического процесса, но и определить источник опухоли, ее гистологический вариант, отличить первичную опухоль от метастаза [12] .
Цитологическое исследование проводят при опухолях практически любой локализации — кожи, легких, яичников, матки, лимфоузлов, костного мозга, печени, при любых подкожных образованиях.
Для исследования можно брать мазки-отпечатки с поверхности кожи или слизистых, мазки с шейки матки или из влагалища, мокроту, мочу, любое другое отделяемое. С целью исследования очагов, расположенных под поверхностью кожи, проводится пункция — материал забирают с помощью шприца с иглой. С помощью пункции можно забрать биоматериал из щитовидной железы, лимфатических узлов, костного мозга, участков печени, из любых других образований [13] .
Результаты цитологического исследования обычно выдаются через неделю после забора пробы. Бывают случаи, когда полученные препараты врачи показывают своим коллегам, сравнивают с архивом. Тогда исследование может затянуться до двух недель. Но в этом случае стоит подождать, ведь чем более тщательно проведено исследование, тем более точным будет результат.
Общий, биохимический анализ и коагулограмма не помогут выявить рак по одному анализу крови. Но с их помощью можно определить те органы, которые требуют особого внимания, и спланировать полноценное обследование. То же касается и анализа мочи.
Анализ крови на онкомаркеры может дать больше информации, связанной именно с возможностью развития раковой опухоли. Но и его нельзя рассматривать отдельно от общего состояния. Лучше проводить исследование сразу на несколько опухолевых маркеров, которые говорят об определенном виде рака, — это повысит достоверность диагностики.
Не стоит полагаться на какое-то одно исследование. Идеальный вариант для ранней диагностики рака — это регулярный профилактический осмотр, который включает в себя как анализы крови и мочи, так и ультразвуковое исследование, флюорографию, обследование молочных желез у женщин и посещение гинеколога или уролога.
- 1 Черенков В.Г. Клиническая онкология: учебное пособие для системы последипломного образования врачей/ В.Г. Черенков – Изд. 3-е, испр. и доп. – М.: МК, 2010. – С. 46.
- 2 Черенков В.Г. Клиническая онкология: учебное пособие для системы последипломного образования врачей/ В.Г. Черенков – Изд. 3-е, испр. и доп. – М.: МК, 2010. – С. 48.
- 3 Онкология: учебное пособие / Н. Н. Антоненкова [и др.]; под общ. Ред. И.В. Залуцкого. – Минск: Выш.шк., 2007 – С. 81.
- 4 Угляница К.Н. Общая онкология: учебное пособие / К.Н. Угляница, Н.Г. Луд, Н.К. Угляница – Гродно: ГрГМУ, 2007. – С. 318.
- 5 Черенков В.Г. Клиническая онкология: учебное пособие для системы последипломного образования врачей/ В.Г. Черенков – Изд. 3-е, испр. и доп. – М.: МК, 2010. – С. 48.
- 6 Онкология: учебное пособие / Н. Н. Антоненкова [и др.]; под общ. Ред. И.В. Залуцкого. – Минск: Выш.шк., 2007 – С. 83.
- 7 Франк М.И., Франк Е.М. Центральная гемодинамика, свертывающая и антисвертывающая система у больных со злокачественными заболеваниями желудочно-кишечного тракта / М.И.Франк // Тюменский медицинский журнал. 2010. №3–4. С. 94–95
- 8 Франк М.И., Франк Е.М. Центральная гемодинамика, свертывающая и антисвертывающая система у больных со злокачественными заболеваниями желудочно-кишечного тракта / М.И.Франк // Тюменский медицинский журнал. 2010. №3–4. С. 94–95
- 9 Онкология: учебное пособие / Н. Н. Антоненкова [и др.]; под общ. Ред. И.В. Залуцкого. – Минск: Выш.шк., 2007 – С. 108.
- 10 Урванцева И.А., Сафарян С.Л. Перспективы использования современных онкомаркеров в ранней диагностике почечно-клеточной карциномы / И.А.Урванцева // Синергия наук. 2017. №8. С. 557–561
- 11 Онкология: учебное пособие / Н. Н. Антоненкова [и др.]; под общ. Ред. И.В. Залуцкого. – Минск: Выш.шк., 2007 – С. 111–112.
- 12 Угляница К.Н. Общая онкология: учебное пособие / К.Н. Угляница, Н.Г. Луд, Н.К. Угляница – Гродно: ГрГМУ, 2007. – С. 375.
- 13 Угляница К.Н. Общая онкология: учебное пособие / К.Н. Угляница, Н.Г. Луд, Н.К. Угляница – Гродно: ГрГМУ, 2007. – С. 374–376.

Практически любой анализ может дать ложный результат: даже если точность метода близка к 100%, может сыграть роль человеческий фактор. Поэтому, получив результаты анализов в своей клинике, возможно, стоит перестраховаться и провести контрольное исследование в другой независимой лаборатории. Для подтверждения диагноза необходимо также пройти КТ или МРТ.
Исключить наличие инфекции – это обязательно, но проверяют ли донорскую кровь на рак? Нет, на наличие циркулирующих опухолевых клеток (ЦОК) проверка не проводится.

Донорская кровь безопасна
Проверяют ли донорскую кровь на рак?
А вдруг у донора уже есть онкопатология на ранних стадиях, когда нет никаких симптомов, а в крови уже появились циркулирующие опухолевые клетки (ЦОК)? Проверяют ли донорскую кровь на рак? Ответ – нет, и причины в следующем:
- Перед сдачей крови каждый донор проходит минимальное обследование, на основе которого можно предположить наличие какого-либо неблагополучия в организме человека (опытные специалисты в донорском пункте, конечно же, не занимаются выявлением онкологической патологии, но могут заметить начальные признаки болезни и/или неблагополучия в организме потенциального донора);
- Взятая донорская кровь проходит стандартную проверку на инфекции (от сифилиса до ВИЧа), затем происходит разделение цельной крови на компоненты и карантинизация (6 месяцев в заморозке): в современной медицине переливание цельной крови не проводится (применяются препараты, приготовленные из эритроцитов, тромбоцитов, плазмы);
- В процессе приготовления препаратов крови проводится фильтрация, при которой механически удаляется всё лишнее, что есть в донорской крови (в том числе, различные микроагрегаты, которые теоретически могут быть раковыми клетками);
- Любое переливание чужой крови – это трансплантация, при которой происходит мобилизация иммунной системы (организм пациента воспринимает донорскую кровь, как чужеродную структуру, с которой надо бороться), поэтому если в переливаемой дозе плазмы, эритроцитарной массы или тромбомассы сохранятся циркулирующие опухолевые клетки, то противоопухолевый иммунитет их уничтожит;
Проверка крови на наличие ЦОК – это дорогостоящая методика, которую пока невозможно применять для того огромного объема донорской крови, используемой в медицине.
Если ли риска заражения раком через донорскую кровь?
Если все-таки на первых 3-х этапах не удалось предотвратить попадание ЦОК в препараты донорской крови (а это крайне редкая ситуация, если не сказать – эксклюзивная), то после переливания в дело вступает противоопухолевый иммунитет (и даже при наличии иммунодефицита, он справится с редкими и ослабленными агентами Карциномы).
Возможно, в будущем, когда биопсия ЦОК станет дешевым и доступным методом диагностики, донорская кровь будет проверяться на рак, но сейчас основная роль по предотвращению любых осложнений при переливании компонентов крови ложится на плечи медицинских и лабораторных служб. И, поверьте, они с этим прекрасно справляются.
Больше информации об онкологии в статьях Яндекс.Дзен Onkos
Можно ли заразиться раком?
Всего существует пять основных теорий канцерогенеза, и вирусная лишь одна из них. Помимо вирусов рак могут вызвать самопроизвольные мутации клеток, наследственные факторы, химическое и радиоактивное воздействие. Все они приводят к одному результату: некоторые клетки нашего организма меняют свои свойства и структуру.
Каким образом получилось так, что вирусы оказались причиной рака? Стандартный процесс взаимодействия вируса с клеткой довольно прост. Вирусы не способны размножаться самостоятельно, поэтому они используют ДНК клетки, чтобы встроить в нее собственную и создать большое количество своих копий. Чаще всего при синтезе новых вирусов клетка разрушается, а вирус поражает новые здоровые клетки и делится дальше. Онкогенные вирусы отличаются тем, что, внедряясь в ДНК, не разрушают клетку.
Вирусно-генетическая теория была разработана в 1940-х годах российским вирусологом Львом Зильбером. Изучая механизмы развития опухолей, Зильбер пришел к выводу, что вирус изменяет генетическую основу здоровой клетки, что приводит к бесконтрольному ее делению. Он также выяснил, что собственно вирусные структуры находятся в опухолях лишь на ранней стадии развития. Вирус только запускает патологический процесс, а клетки опухоли размножатся без его участия.
На сегодняшний день достоверно известно про несколько видов вирусов, которые ответственны за 15% всех опухолей человека.
1. ПВЧ – папилломавирус человека
Папилломавирус передается преимущественно половым путем, однако возможен контактный путь заражения через микроповреждения кожи и собственно папилломы, расположенные на наружных половых органах. На сегодняшний день открыто более ста типов папилломавирусов, но наиболее частой причиной злокачественных процессов у человека являются лишь типы 16 и 18.
В июне 2006 года в США была одобрена вакцина Гардасил. Помимо онкогенных типов вируса она защищает женщин от папилломавируса 6 и 11, которые наиболее часто вызывают развитие генитальных папиллом. Применение этой вакцины разрешено только для девочек и женщин в возрасте от 11 до 26 лет, и врачи отмечают, что препарат не способен защитить от уже имеющегося в организме вируса. Окончательные данные об эффективности метода станут ясны только через несколько десятилетий, когда будут проанализированы результаты массового применения, начавшегося два года назад.
2) Вирусы, вызывающие гепатиты В и С
Они ответственны за почти 80% случаев рака печени, смертность от которого стоит на третьем месте в мире (среди всех онкозаболеваний) после рака легкого и желудка. Хроническое воспаление ткани печени, вызванное вирусами, приводит к развитию цирроза, что в свою очередь нарушает нормальный рост клеток.
Вакцинация против этого типа вируса является наиболее эффективным способом профилактики и уже внесена в российский календарь профилактических прививок.
3) Вирус Эпштейна-Барр
Само открытие этого вируса связано с онкологическим заболеванием: он был выделен из культуры лимфоцитов ребенка, больного лимфомой Беркитта. Дальнейшие исследование подтвердили его связь не только с указанным заболеванием, но и с раком носоглотки, лимфомой Ходжкина и инфекционным мононуклеозом.
Вирус Эпштейна-Барр передается со слюной и обнаруживается практически у всех людей. Механизм развития рака при этой инфекции пока плохо изучен, однако известно, что новообразования развиваются довольно редко и зависят от расовой принадлежности. В частности, лимфома Беркитта развивается у жителей Африки, а рак носоглотки наиболее распространен в Азии. Выраженный иммунодефицит является одной из главных причин развития лимфом при вирусе этого типа.
4) Вирус герпеса человека 8-го типа
Этот тип вируса был открыт в 1994 году, и уже доказана его связь с развитием саркомы Капоши, выпотной лимфомы полостей тела и болезни Кастельмана. Механизм канцерогенеза вируса изучен довольно плохо и чаще всего связан с наличием СПИДа. Вирус распространен среди четырех процентов населения России, и передается преимущественно половым путем.
5) Вирус Т-клеточного лейкоза человека
Этот довольно редкий вирус передается от человека к человеку при переливании крови, половом контакте и грудном кормлении. Он является причиной развития Т-клеточного лейкоза, вызывая патологическое деление Т-лимфоцитов. Это заболевание встречается в юго-западной части Японии и в странах Карибского бассейна.
6) Вирус рака груди
В 2003 году австралийские ученые обнаружили, что аналог мышиного вируса рака груди связан с опухолями у женщин. Исследователи полагают, что этот он может объяснить разную степень распространенности рака груди среди населения земли. Вирус был обнаружен в тканях пораженной молочной железы у 30-40 процентов женщин Северной Америки, Европы и Австралии, в то время как в Японии заражены были лишь 12 процентов, а во Вьетнаме – один.
Несмотря на очевидную распространенность некоторых типов описанных вирусов, ситуация не так плоха, как кажется. Ученые сходятся во мнении, что вирусы являются лишь одним из факторов, которые запускают процесс развития рака. Только инфицирования недостаточно для образования опухоли, поэтому они отмечены лишь среди сотен, а иногда и тысяч людей – носителей вируса. Сам вирус лишь инициирует патологический процесс, и для развития рака необходимо, чтобы в клетках организма уже были генетические изменения, приводящие к неконтролируемому росту патологических клеток. Дополнительными факторами этого процесса являются все та же экология, курение, пестициды и другие токсины, а также нарушения работы иммунной системы. В то же время, пути передачи вирусов уже известны, и предотвратить заражение наиболее распростран
1. Когда появилось организованное донорство в России
В этом смысле 20-й век можно считать периодом развития донорства в России как такового и временем становления службы крови. Впервые процесс переливания крови, как лечебный метод отразил в инструкции народный комиссар здравоохранения РСФСР Николай Семашко в 1928 году. Тогда же в документе были прописаны допустимые объемы забираемой у человека крови – не более 1 % от массы тела. А уже спустя 10 лет в нашей стране была создана структура, представляющая разветвленную сеть учреждений, исследовательских институтов, пунктов переливания, занимающихся привлечением доноров и хранением крови.
С развитием донорства и открытием все новых и новых фактов удалось выяснить, что переливать можно не только кровь, но и отдельные ее фракции и компоненты, такие как плазма, эритроциты, тромбоциты, лейкоциты.Со временем подходы к подготовке материала к переливанию изменились.
2. Как организован процесс донорства
Сегодня чаще всего доноры сдают отдельные компоненты крови, реже цельную кровь, которая потом разделяется на элементы и вливается реципиенту (нуждающемуся в переливании крови).
Гемотрансфузии (забору крови) предшествует обследование на выявление различных патологий. Перед процедурой сдачи определяется группа крови и резус-фактор человека, а также наличие антигена Cell, от которого зависит, насколько приживется донорская кровь в организме — не возникнет ли на нее яркая иммунная реакция при смешивании эритроцитов Cell положительного и Cell отрицательного статуса. Затем кровь исследуется на безопасность.
Процесс переливания можно сравнить с обыкновенным анализом крови в поликлинике – кровь из вены донора берется утром. И это не случайно, такой период определен как наиболее подходящий, когда организм адекватно реагирует на кровопотерю. Чем раньше делается процедура, тем легче она переносится организмом. После полудня кровь сдавать рекомендуется, как правило, только здоровым и опытным донорам. А вот натощак сдавать кровь не нужно, однако стоит соблюдать ограничения по приему пищи и алкоголя за 48 часов до донации. Стоит воздержаться от соленой, копченой, острой и жареной еды, сладких газированных напитков и некоторых овощей и фруктов, а также от ягод и орехов. Не следует планировать процедуру после физически тяжелого, интенсивного периода времени, например ночного дежурства или просто бессонной ночи, непосредственно перед экзаменами, соревнованиями, сдачей проекта и т. п.
Процедура гемотрансфузии занимает не более 10 минут, за это время человек сдает около 0,5 л крови. Специального отдыха после переливания не требуется. Стоит лишь ограничить себя в физических нагрузках в течение получаса после сдачи и воздержаться от курения.
3. Если организм не принимает донорскую кровь
Теоретически такие ситуации могут возникнуть, если реципиенту с резус-отрицательной кровью перельют донорскую кровь с положительным резус-фактором или при смешивании эритроцитов Cell положительного и Cell отрицательного статуса. В этом случае у реципиента может возникнуть опасное для жизни состояние, называемое гемолизом – это когда организм воспринимает донорскую кровь как чужеродную и вырабатывает специфические антитела, способствующие разрушению эритроцитов перелитой крови.
На практике такое не допускается. Именно для этого перед переливанием донор сдает кровь на исследование.
4. Как хранится сданная кровь
У крови и ее компонентов есть предельный срок хранения. В цельном жидком виде кровь можно хранить в течение суток при комнатной температуре. Более длительное хранение возможно при 5-6 ° С, в этом случае консервация крови возможна до 4-6 недель – это считается предельным сроком, когда в плазме сохраняется оптимальное для последующей трансплантации количество эритроцитов. Для долгосрочного хранения у донора кровь берут из вены в стерильных условиях и переливают ее в специальные емкости c содержанием препаратов, препятствующих свертываемости и образованию тромбов, а также с содержанием глюкозы и сахарозы, которые являются хорошей питательной средой для эритроцитов, а соответственно, и дольше сохраняют ее жизнеспособность.
Специалистами службы крови отработаны также и другие методы хранения элементов крови. Ее можно замораживать, предварительно оснастив веществами, позволяющими надолго поддерживать активность эритроцитов. Плазму распределяют по специальным пластиковым упаковкам и хранят в холодильниках при температуре до – 200° С в режиме постоянного мониторинга температурных условий. Такой метод консервации крови позволяет не только переливать ее по мере необходимости, но и успешно восполнять запасы редких групп.
5. Безопасность крови
Донорская кровь проходит множество стадий проверки. В первую очередь, проверяют самого донора на наличие вирусных и инфекционных заболеваний. Абсолютными противопоказаниями к сдаче донорской крови являются: прием наркотиков, алкоголизм, наличие таких заболеваний как гепатиты В и С, сифилис, ВИЧ, хронические кожные экземы, псориаз, пересадка или удаление жизненно важных органов, даже частичное. Кроме того, каждая сданная доза крови обязательно исследуется на наличие антигенов, антител вирусов, ДНК, РНК и возбудителей инфекций.
6. Кто не может быть донором
Кроме носителей перечисленных заболеваний, донорами не могут быть: беременные женщины, кормящие мамы, пациенты с сердечными заболеваниями, острой почечной недостаточностью, туберкулезом, онкологические больные, люди с патологиями головного мозга, болезнями крови, тяжелыми аллергическими реакциями, инфекционными или хроническими заболеваниями в стадии обострения. Временными противопоказаниями для донорства являются: заболевания ОРВИ, грипп, после лечения которых нужно выждать месяц и только потом соглашаться на процедуру гемотрансфузии. Также нельзя переливать кровь: в течение недели после удаления зуба, в течение года после нанесения татуировки, процедуры пирсинга или лечения иглоукалыванием, в течение 5 дней после окончания менструации и в течение полугода после проведения аборта.
7. Как стать донором
Абсолютно здоровые доноры сдают кровь регулярно, но мужчины могут сдавать кровь не более 5 раз в год, женщины — не более 4. При отсутствии противопоказаний плазму и тромбоциты можно сдавать раз в 2 недели, а цельную кровь – единожды за 2 месяца.
8. Доноры – здоровые люди?
C точки зрения очищения организма гемотрансфузию можно считать оптимальным методом обновления кровотока. В медицине её часто сравнивают с плазмаферезом–методикой очистки плазмы крови от токсинов и патологически вредных веществ для усиления иммунных процессов в организме, а также одной из составляющих комплексной терапии при оздоровлении или восстановлении после длительной болезни.
Поэтому любой донор, помогая людям, в какой-то мере помогает и себе.
Обычно пациенты задумываются о первичных анализах, когда к ним приходит определенные симптомы, болезнь долго не проходит или общее состояние организма ухудшается. Тогда врач в любом случае в первую очередь отправляет пациента сдать анализы, после которых уже можно сказать возможен ли рак или нет. Мы постараемся вам наиболее кратко и понятно объяснить про каждый анализ крови при онкологии.
- Можно ли по крови определить рак?
- Биохимия
- Анализ на онкомаркеры
- Что нужно делать перед процедурой забора крови?
- Причины рака
- Признаки рака?
- Какие еще есть средства для диагностики?
Можно ли по крови определить рак?
К сожалению, но анализ крови при раке на 100 % не позволяет увидеть раковые клетки, но есть определенная степень вероятности определить больной орган. Кровь — это именно та жидкость, которая взаимодействует со всеми тканями и клетками в теле человека, и понятно дело, по изменению в химическом или биохимическом составе можно определить, что с человеком не так.
Анализ дает сигнал врачу, что процессы в организме протекают неправильно. И после он отправляет пациента на дополнительную диагностику тех или иных органов. По крови можно выявить в каком органе может обитать опухоль, на какой стадии и какого размера. Правда если человек дополнительно болеет какими-либо заболеваниями, то точность этого исследования будет ниже.
Какие анализы крови показывают онкологию?
- Общий (клинический) — показывает общее количество эритроцитов, тромбоцитов, лейкоцитов и других клеток в крови. Отклонения от общего показателя, могут также показывать на злокачественную опухоль.
- Биохимия — обычно показывает химический состав крови. Этим анализом можно более точно определить в каком месте и в каком органе у человека развивается рак.
- Анализ на онкомаркеры — один из самых точных анализов для онкологов. Когда в теле развивается опухоль и клетки в определенном месте начинают мутировать, то сама эта штука выделяет в кровь определенные белки или онкомаркеры. Для организма этот белок чужеродный из-за чего иммунная система сразу же начинает пытаться с ним бороться. Онкомаркеры у каждой из опухолей разные и по ним можно определить — в каком органе засел враг.
Общий анализ крови и рак
Клинический анализ крови нужно сдать мужчинам и женщинам при любых первых непонятных симптомах любой болезни. Это можно сделать практически в любом медицинском учреждении. Как мы уже выяснили, общий анализ крови показывает состояние крови на основе количества клеток. Любое изменение в количестве гемоглобина, лейкоцитов, сахара в крови и СОЭ — без видимой причины говорит о скрытой болезни.
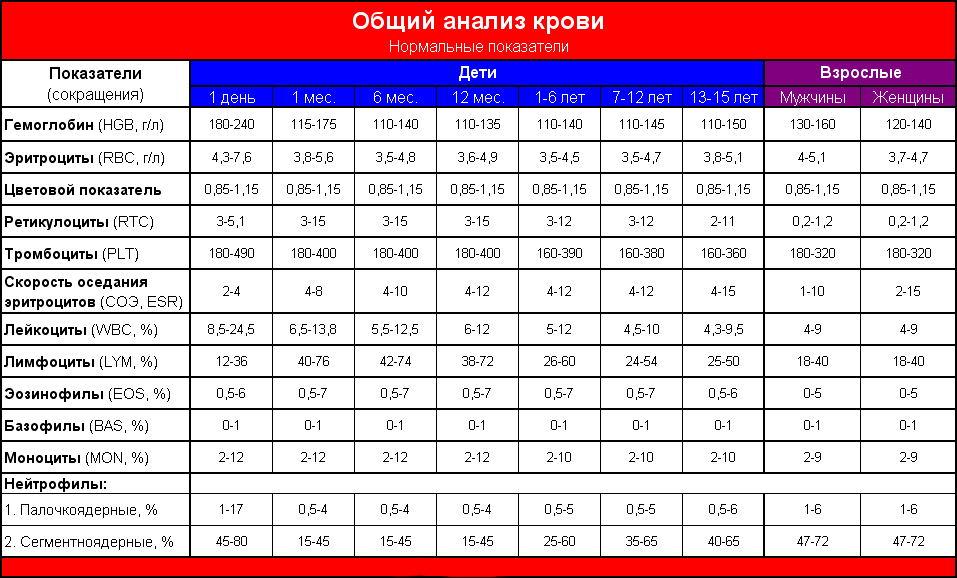
Что диагностируется в этом анализе? Обычно это клетки самой крови и их количество:
- Эритроциты — красные кровяные тельца, которые доставляют всем клеткам тела кислород.
- Тромбоциты — клетки, которые закупоривают любые раны и свертывают кровь.
- Лейкоциты — грубо говоря ваш иммунитет, клетки, которые борются с вирусами, микробами и чужеродными телами.
- Гемоглобин — белок, которые содержит в себе железо и участвует в доставке кислорода в ткани.
Что может указывать на рак?
- Уровень СОЭ (Скорость оседание эритроцитов) — Обычно, когда данный показатель выше нормы, показывает, что в теле организма происходит воспалительный процесс. Лейкоцитов довольно много, и они начинают прикрепляться к эритроцитам и тянуть их на дно, из-за чего скорость оседания повышается. в 25-30 % случаев, когда СОЭ повышено означает, что в теле есть раковые образования.
- Любое изменение количества лейкоцитов при онкологии — тут есть два варианта. Если их очень мало, то в этом случае нарушены органы, которые их вырабатывают и есть подозрение на онкологию в области костного мозга. При повышенной концентрации, также может указывать на злокачественную опухоль, так как лейкоциты начинают бороться с ее антителами.
- Снижение гемоглобина — обычно при этом снижается количество тромбоцитов. Тогда кровь свертывается плохо, и это указывается на лейкемию. Гемоглобин помогает доставлять кислород клеткам организма, и когда его меньше, то и кислорода поступает в клетки недостаточно, из-за чего возникают некоторые проблемы.
- Большое количество незрелых клеток — как уже понятно из названия, эти клетки не развиты до полноценной здоровой клетки. Например, когда они только рождаются, они довольно большие, а после этого они должны приобрести нормальный размер, но проблема недоразвитых клеток в том, что живут они очень мало и потом быстро погибают.
- Уменьшается количество и других клеток.
- Много зернистых и не зрелых лейкоцитов.
- Лимфоцитоз — огромное количество лимфоцитов и лимфы в крови.
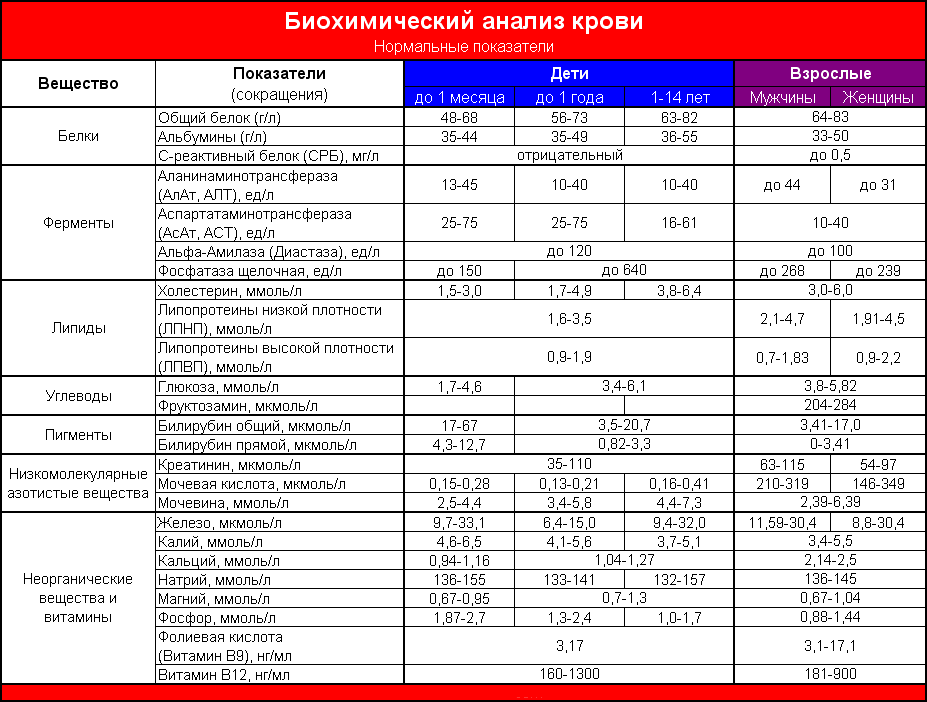
Биохимия
Биохимический анализ крови при онкологии более точный и способен указать на тип пораженных тканей. Общую формулу крови изучают на баланс химических веществ в крови, и в случае любых отклонений указывает на определенный пораженный орган.
Что показывает тест?
- Если показатели крови АЛТ, АСТ превышают допустимую норму, то это означает различные воспалительные процессы и злокачественную опухоль в печени.
- При повышении общего белка в крови и в моче, может также показывать на рак.
- Повышенное содержание мочевины, креатинина обычно происходит из-за распада белковых веществ. Так происходит, когда опухоль разрушает близлежащие ткани.
- Уровень холестерина падает при поражении печени.
ПРИМЕЧЕНИЕ! Данный анализ не показывают онкологию на сто процентов, но он может выявить пораженные органы: опухолью, инфекцией, бактериями, паразитами и т.д. Обычно при каких-либо отклонениях врач назначает дополнительное обследования и анализы, в том числе и на онкомаркеры.
Анализ на онкомаркеры
Данный анализ наиболее точный среди предложенных, и врач может понять, какой именно орган и как сильно поражен раковыми клетками. Метод основывается на длительных и скрупулезных исследованиях злокачественных клеток разных тканей.
Как определить онкологию через специфические маркеры? Как мы все знаем, в организме существует большое количество органов, и каждый из них состоит из своих особенных клеток.
Когда происходит мутация и появляется злокачественное образование, сама опухоль, как и любое живое существо, вырабатывает в кровь различные продукты жизнедеятельности, белки и антигены. Именно эти продукты и называют онкомаркеры, а по составу и типу самого маркера можно определить от какого он органа.
Эти анализы чаще назначают уже при лечении рака, когда нужно следить за развитием опухоли.
Какие онкомаркеры бывают?
| Онкомаркер | Возможная зона заражения |
| СА 125 | Эндометрий матки и яичника имеет утолщение. Может быть из-за воспаления. Может указывать на новообразование молочной железы. Уровень повышается в момент беременности и менструации. |
| СА 19-9 | Поджелудочная железа, желчный пузырь, желудок, прямая и толстая кишка. |
| Б-2-МГ | Может быть при почечной недостаточности или воспалении в той же области. |
| СА 15-3 | Развитие злокачественной опухоли молочной железы. Показатель может повышаться вовремя беременности. |
| НСЕ | Нейробластома или рак кожи. |
| ХГЧ | Рак мочевого пузыря. |
| ХГЧ+АФП | У мужчин — рак яичка. |
| СА 242 | Показывает то же самое, что и СА 19-9, но есть небольшой плюс, что с помощью него можно определить раковое образование на любых стадиях рака. |
| СА 72-4 | Рак груди молочной железы. |
| CYFRA 21-1 | Рак легкого и мочевого пузыря. |
| ПСА | У мужчин — предстательная железа. |
| АФП | Рак печени или цирроз. Повышен у алкоголиков. |
| Антиген РЭА | Печень, мочевой пузырь, кишечник, шейка матки, аденома простаты, дыхательные органы. |
| НЕ4 | Высокое содержания этого антигена говорит о наличии рака в яичниках. |
Покажет ли этот анализ стопроцентный рак? Нет, но доля вероятности гораздо выше чем у предыдущих вариантов. Вы должны понимать, что на дисбаланс веществ или на увеличение количества каких-то онкомаркеров может влиять большое количество факторов. Общие исследования и симптомы пациента, а также дополнительная диагностика с помощью МРТ и КТ даст больше информации вашему врачу.
ПРИМЕЧАНИЕ! Хоть маркеров существует огромное количество, но к сожалению не все органы можно выявить с помощью данного анализа. К примеру рак мозга на данный момент таким способом не диагностировать.
Что нужно делать перед процедурой забора крови?

Как показывает практика, многие пациенты делают грубые ошибки, перед тем как сдают анализы, а позже результаты получаются неточными и с отклонениями. Из-за чего врач может поставить неправильный первичный диагноз на основе расшифровки клинического анализа и биохимии крови.
Каким правилам нужно придерживаться?
- За две, три недели нужно отказаться от приема любых лекарственных препаратов.
- За 2 — 3 дня не употреблять: жареную, жирную, высококалорийную еду и алкоголь.
- Понятно дело, что полностью отказаться от курения у многих и не получится, но хотя бы денек можно и не покурить. В противном случае анализ будет не точный, и вам снова придется его пересдавать — решать вам!
- Если вы недавно проходили какие обследования у другого врача, то стоит подождать пару дней.
- Обычно кровь сдают в утренние часы, чтобы пациент был голодным. Мы же советуем не есть 10 — 12 часов до анализов. Не нужно вставать ночью и пить сладкую воду, а тем более есть. Пейте обычную кипяченую, чистую воду.
Может ли анализ показать неверный результат?
К сожалению, но даже при соблюдении всех правил перед сдачей анализов, может привести к ложному результату. Обычно врач в таком случае назначает повторную сдачу через определенное время.
Может ли анализ указать на доброкачественную или злокачественную опухоль? Да может, но степень точности не такая как, на биопсии.
Причины рака
На самом деле до сих пор так и не ясно, почему у здоровых людей появляются злокачественные опухоли. Есть только несколько выявленных факторов, которые могут влиять на риск возникновения рака:
- Как показывает статистика, но светлокожие люди, болеют такими заболеваниями чаще чем темнокожие. Возможно это как-то связано с расовой генетикой и предрасположенностью.
- Неправильное питание, длительные голодовки, нехватка в организме каких-либо витаминов или веществ.
- Лишний вес и ожирение.
- Курение, табачный дым.
- Генетика. К сожалению, но есть люди, которые предрасположены к тому или иному виду рака.
- Экология и радиационный фон. В местах и городах, где все плохо с этими вещами — люди болеют раком чаще.
- Ультрафиолетовое излучение.
При подозрении на рак вы можете сразу сдавать анализы крови.
Признаки рака?
- Резкая потеря веса и аппетита.
- Любые, даже мелкие, раны долго не заживают. Кровь плохо сворачивается при кровотечении.
- Есть кровь в моче и кале.
- Родимое пятно изменяется в форме или растет.
- Длительный сухой кашель, который ничем не лечится.
- Какая-то болезнь долгое время не проходит.
- Сильное снижение иммунитета, постоянный простуды.
- Вы стали странно чувствовать вкус.
- Изменилось восприятие запахов.
- Сильный упадок сил, постоянная усталость.
СОВЕТ! Чтобы выявить рак на ранних стадиях, мы советуем вам 1 раз в год проводить биохимический и общий анализ крови. Для людей с предрасположенностью к какому-то определенному заболеванию делать это чаще, плюс МРТ и КТ обследование нужных органов.
Какие еще есть средства для диагностики?
Как диагностируют рак другими способами? Как вы понимаете, с помощью анализов, можно выявить очаг возгорания, но не главную причину. Так что после анализов крови, пациентов обычно отправляют на другую диагностику карциномы. Обычно это МРТ, КТ, МСКТ и эндоскопическая диагностика. У женщин также: маммография, флюорограмма, взятие анализа и мазка с внутренней части влагалища
ПРИМЕЧАНИЕ! Только после комплекса исследований и анализов, можно выявить точный диагноз!
Читайте также:

