| AlexRise | 17.11.2012 01:39 |
Маме 57 лет. В августе была обнаружена опухоль. Также была проведена операция - экстрипация матки с придатками и влагалищной манжеткой. Результаты выписки и гистологического заключения:
злокачественное новообразование поражение нескольких смежных отделов матки, аденокарцинома t3 n1 m0 pt3 pn1 pm0.
Проведен 1 курс ХТ - доксолек 100.0 и карбоплатин 450.0
Повторная ХТ была назначена через 3 недели, но была отложена из-за показателей трансаминазы оанионовой 157.0
Назначена консультация у гепатолога и лечение на месяц, после чего должна быть следующая ХТ.
Но через 2 недели начала лечения поддержки печени состояние мамы ухудшилось. Сделали УЗИ ОМТ и БП - показало новообразование. Заключение УЗИ:
из культи влагалища исходит опухолевый конгломерат в надлобковой области 15х10х11,5 см, ч/з левую повздошную обл опухолевый конгломерат подобного строения 14,7х5,7х8 см, левее от конгломерата подобная опухоль 4,7х3,5 см. Свободной жидкости нет.
Диагноз - направление к терапевту для обезбаливания.
Подскажите, эффективна ли была схема ХТ? Как так быстро могла образоваться новая опухоль? Что делать в данном случае? Возможна ли другая схема ХТ для уменьшения размеров опухоли? Или ЛТ?
Спасибо за ответ! У меня просто очень много вопросов, на которые совсем нет ответов. ЛТ вроде как и собирались проводить, но только после трех курсов ХТ. Была операция, насколько я поняла - опухоль удалили вместе с маткой. После чего ХТ. Но неужели настолько быстрый был рост новых образований, или было не все удалено?
Какие наши действия в данной ситуации? Курс ЛТ и необходима ли повторная операция? Мы можем настаивать на ЛТ? Какая ее роль? Остановить рост клеток опухоли и уменьшить размер существующей?
Как улучшить работу печени? Эссенсиале хороший препарат, но насколько я понимаю, не самого быстрого действия в таблетках? Возможно настоять на эссенсиале уколоть ампульные? Еще меня смутил тот факт, что за полтора месяца после ХТ, и за 2 после операции ни разу не было назначено УЗИ для контроля ситуации, данное УЗИ сделали по нашему настоянию, тк самочувствие ухудшилось, причем резко. Все было хорошо, и буквально за неделю. И последние три дня мама отказывается есть. Если даже пытается - рвотный рефлекс. Пытаюсь понемногу соки ей давать, и немного бульончиков. Такого состояния у нее не было даже до операции, когда пошло кровотечение, вызванное распадом опухоли. Что делать, как ей запустить желудок? Не думаю, что голодание полезно в ее случае, оно только истощит организм, хотя у нее после операции замечательные показатели крови, несмотря на ХТ. Гемоглобин 120, лейкоциты - 10,1. Но смущали показатели трансамиазы оаниновой 144 ед. Хотя на консультации гепатолог сказал, что на фоне всех тех лекарств и антибиотиков эта амиаза поднимается в большинстве случаев.
Не может ли быть ошибки в УЗИ, тк мы последнее делали в бесплатном кабинете при онкоцентре, может есть смысл повторного УЗИ или КТ? Но тот факт, что у нее стала болеть левая нога, и низ живота, очень беспокоит.
Алексей Михайлович, спасибо большое за ответ!
Признаков распада, насколько мои познания за последние 4 месяца изучаемые, верны - нет. Нет свободной жидкости тоже.
По УЗИ селезенка, почки, надпочечники и желчный - в норме.
Печень: размеры увеличены. Толщина левой доли 7,5 см (норма до 7 см), правой доли 13,5 (норма до 14 см), КВР 18 см (норма до 15 см). Эхогенность паренхимы повышенная неравномерно, контуры ровные, структура паренхимы умеренная дифузно неоднородная, очаговых изменений не выявлено. Сосудистый рисунок сглажен, ЛУ в воротах печени не увеличены, желчные ходы не расширены, холедох 0,4 см (норма до 0,6 см) не расширен, портальная вена 1,0 см (норма до 1,4 см) не расширена.
Какие именно противопоказания могут быть при ЛТ? После операции прошло как раз 2 месяца. Как мне, неопытной, но и то кажется, что на данном этапе необходимо ЛТ, и только потом курс ХТ.
Насколько была эффективна схема ХТ, которую применили нам, и есть ли смысл продолжать ее, если она не действует на опухоль и она так быстро увеличилась в размерах? Или все же при операции что то осталось не удаленным?
Почему повторная операция не будет эффективной? Разве не хирургическим вмешательством убирают большие объемы опухоли?
В случае применения схемы ЛТ + ХТ, какие необходимы ей поддерживающие препараты? Могут ли продукты распада опухоли такого размера при действии препаратов или лучей, дать интоксикацию организма?
Простите за множество вопросов, и заранее благодарна Вам за ответы!
Владимир Борисович, спасибо большое за ответ!
Вы ответили на те вопросы, которые у меня постоянно крутились в голове. Завтра же сделаем КТ с контрастом - мы КТ делали до операции, и вот сейчас повторную сделаем и едем с результатами анализов в Киев.
Просто и эту операцию маме сделали "нехотя". Подобную справку к терапевту нам выписывают уже третий раз со словами "оставьте маму в покое, дайте ей спокойно дожить". Но ведь сделали же, значит можно что то делать, а не сидеть сложа руки.
Как можно добиться протокола операции, боюсь так просто мне его не отдадут, есть ли какой то официальный запрос родственников или самой больной, по которому его просто обязаны отдать или это все же врачебный документ, который могут и не дать?
Вы меня извините, вы тоже врачи, и я все понимаю и не хочу никого обидеть. И очень благодарна тому хирургу, который спас маму и провел операцию на фоне кровотечения. Но. мама у меня одна!
я приема у врача добилась с понедельника - в пятницу нас приняли. До этого мама ходила на прием - ей смотрели анализ крови, один раз прописали препараты для поднятия лейкоцитов - через неделю после ХТ. Второй раз посмотрели анализ и биохимию крови - отправили к гепатологу. Ее даже ни разу не осматривали - и это после гинекологической операции.
После ухудшения состояния с мамой в больницу пришла я - сразу сделали УЗИ. Причем УЗИ в онкоцентре по записи, и не на текущий день. Я подошла к лечащему врачу - спросила возможно ли вместо УЗИ сделать КТ - за нас сразу договорились и сделали УЗИ.
После чего мне сообщили, что мама больна и ее уже не вылечить и лечить нет смысла, выписали очередное направление к терапевту. Никто ничего не объясняет. Все, что я смогла - это прочитала выписку после 1-й ХТ, и результаты УЗИ и крови. Говорят - смирись и дай маме спокойно дожить (читай дай мама спокойно умереть, прогноз жизни ей - месяц). Я не могу взять и смириться, сложить руки. Если есть хотя бы мизерная надежда. Да, не вылечить маму, но как то бороться с этой болезнью, дать ей возможность продлить жизнь.
КТ и весь проведенный спектр анализов (куча рентгенов, флюорография, гастроскопия, мочевой пузырь, и что то еще) до операции показывали только лишь опухоль в матке и мтс в забрюшинные ЛУ. Все остальное чистые органы, без поражения метастазами.
Алексей Михайлович, здравствуйте!
Спасибо за ответ. Мне еще раз отказали в лечении. Чем вызван такой ранний рецидив - не понятно. В продолжении лечения ХТ отказано, тк первый курс показал себя не эффективным. И единственный препарат, который применяют в лечении рака матки - это тот, который был применен. В лучевой терапии отказано - слишком большой размер опухоли. Что скажете, что посоветуете? Обращаться ли к другим врачам? В нашем городе мне больше идти некуда, только ехать в другой город. Стоит ли везти маму в другой город?
Владимир Борисович, здравствуйте!
Спасибо Вам большое за помощь и советы!
А результаты гистологии должны быть на отдельном бланке, или только тот ответ, который дали при выписке мамы?
Несмотря на то что смертность от рака эндометрия (РЭ) ниже, чем при злокачественных опухолях шейки матки и яичников, она все же остается высокой, особенно если принять во внимание подавляющее число больных с первично диагностированной I стадией. Некоторые рецидивы, например, в культе влагалища можно успешно лечить с помощью хирургического вмешательства, ЛТ или комбинированным методом.
Прогноз для многих больных благоприятный, и они живут достаточно долго. К сожалению, во многих случаях рецидивы возникают за пределами верхней части влагалища и поэтому не подлежат ни хирургическому лечению, ни ЛТ. У некоторых пациенток ЛТ имеет ограниченное значение, особенно если ее применяли как этап первичного лечения. Следовательно, для многих пациенток с рецидивом рака эндометрия (РЭ) терапией выбора остается гормональная или химиотерапия.
Прогестины назначают в качестве адъювантной терапии, направленной на профилактику рецидива заболевания. В рамках рандомизированного исследования Lewis и соавт. при раке эндометрия (РЭ) применяли медроксипрогестерона ацетат (МПА) или плацебо в послеоперационный период. В обеих группах 4-летняя выживаемость была одинаковой.
Kauppila и соавт., описав более 1100 больных раком эндометрия (РЭ), получавших адъювантную терапию прогестинами в течение 2 лет после операции и ЛТ, обнаружили, что рецидивы возникали даже при высокодифференцированных аденокарциномах I стадии; по их мнению, профилактическое применение прогестинов у этих пациенток было неэффективным.
В проспективном исследовании DePalo и соавт. не обнаружили разницы в выживаемости 363 больных раком эндометрия (РЭ) I стадии, получавших МПА в течение 12 мес, и 383 пациенток с той же стадией, которые не получали этот препарат. По данным британского исследования, в котором 429 пациенток с I и II стадиями рака эндометрия (РЭ) были рандомизированы для послеоперационной терапии МПА или наблюдения, разницы в показателях выживаемости через 5 лет выявлено не было.
![]()
Прогестины применяют более 30 лет; чувствительность рецидивных опухолей рака эндометрия (РЭ) к этим гормонам доказана. Имеющиеся данные свидетельствуют о том, что приблизительно 1/3 всех больных с рецидивами рака эндометрия (РЭ) реагирует на гормональную терапию, причем частота ответов при высокодифференцированных аденокарциномах значительно выше, чем при умеренно и низкодифференцированных.
Эксперты GOG назначали МПА по 50 мг 3 раза в сутки 420 больным с выраженными стадиями или рецидивами рака эндометрия (РЭ). Из 219 пациенток с объективно измеряемыми опухолями было всего 17 (8%) с полным ответом на терапию и 13 (6 %) — с частичным. Более чем у 1/2 пациенток заболевание оставалось стабильным, а у 1/3 — прогрессировало. Медиана выживаемости составила 10,5 мес.
При высокодифференцированных аденокарциномах частота ответов на терапию прогестинами выше, чем при низкодифференцированных. GOG в рамках рандомизированного клинического исследования III фазы провела сравнительную оценку эффективности МПА в дозе 1000 и 200 мг/сут у 300 пациенток. Различий между показателями ответа на лечение и выживаемостью между двумя терапевтическими группами не отмечено. Lentz сообщил о другом клиническом исследовании GOG, в котором больным с распространенным или рецидивным раком эндометрия (РЭ) назначали высокие дозы (800 мг/сут) мегестрола ацетата.
Из 58 пациенток прореагировали на лечение 13 (24%); у 6 (11 %) пациенток ответ был частичным, причем в 4 случаях он длился более 18 мес. и наблюдался при умеренно и высокодифференцированных аденокарциномах.
![]()
Позднее стали определять специфические ЭР и ПР в клетках злокачественных опухолей матки. Нет сомнений в наличии этих рецепторов, но их концентрация варьирует в различных опухолях. В высокодифференцированных опухолях по сравнению с низкодифференцированными содержится больше как ЭР, так и ПР.
В небольшой группе пациенток было установлено, что примерно в 1/3 рецидивных опухолей содержались ЭР и ПР. Следовательно, рецепторный статус опухоли может коррелировать с клиническими данными чувствительности к прогестерону у больных с рецидивным раком эндометрия (РЭ). Предварительные результаты весьма убедительно свидетельствуют об этом.
Очевидно, что для подтверждения этих данных необходимо получить дополнительную информацию; во всяком случае, перспективы в этом направлении весьма обнадеживающие. Если подтвердится прямая корреляция, то анализ рецепторного статуса опухоли позволит подбирать ту или иную схему гормональной или химиотерапии при рецидивах рака эндометрия (РЭ). Если результат анализа на наличие ЭР и ПР положительный, то у пациентки хорошие шансы на достижение ремиссии при лечении прогестинами, даже если у нее низкодифференцированная опухоль.
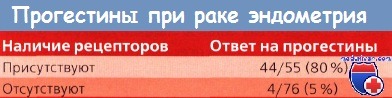
С другой стороны, при отрицательных результатах ответ на терапию прогестинами может оказаться настолько низким, что проведение XT сэкономит время и будет более эффективным. Kauppila, анализируя данные 5 исследований, описанных в литературе, подсчитал, что 89% опухолей с ПР проявили чувствительность к гормональной терапии по сравнению с чувствительностью всего лишь 17 % у опухолей, не содержащих эти рецепторы. По данным GOG, 4 (40%) из 10 опухолей, имеющих ЭР и ПР, реагировали на проводившуюся терапию прогестинами по сравнению с 5 (12%) из 41 опухоли без ПР.
Терапию прогестинами можно проводить несколькими способами. Мы предпочитаем использовать МПА (Депо-Провера) по 400 мг в/м с недельным интервалом. Другие рекомендуемые прогестины: пероральный МПА (Провера) 150 мг/сут и мегестрола ацетат (Мегейс) 160 мг/сут. Если достигнут объективный ответ, терапию прогестинами продолжают неопределенно долго. При прогрессировании заболевания прогестины отменяют и назначают XT.
Международное наименование. Medroxyprogesterone.
Состав и форма выпуска. Суспензия для инъекций: 3.3 мл и 6.7 мл во флаконах по 1 шт. в упаковке. 3.3 мл 6.7 мл медроксипрогестерона ацетат 500 мг 1г
- Фармакологическое действие
- Фармакокинетика
- Показания к применению
- Противопоказания к применению
- Побочные эффекты
- Передозировка
Фармакологическое действие. Депо-Провера - инъекционный прогестин длительного действия. Препарат оказывает прогестиновое действие и лишен андрогенной и эстрогенной активности. В высоких дозах оказывает противоопухолевое действие при гормоночувствительных злокачественных новообразованиях. Этот эффект препарата обусловлен, по-видимому, действием на рецепторы стероидных гормонов и на гипофизарно-гонадную ось. Депо-Провера оказывает пирогенное действие, в больших дозах препарат обладает кортикостероидной активностью.
Фармакокинетика. После внутримышечного введения Депо-Провера абсорбируется медленно, в результате чего длительно поддерживаются постоянные концентрации препарата. Максимальная концентрация в плазме крови достигается через 4-20 дней после в/м введения. Остаточные концентрации препарата обнаруживаются в плазме даже через 7-9 мес. Связывание с белками плазмы составляет 90-95%. Препарат проникает через гематоэнцефалический барьер и в грудное молоко. Депо-Провера метаболизируется в печени. Выведение препарата осуществляется с желчью и мочой как в виде метаболитов, так и в неизмененном виде (около 44%). Период полувыведения препарата составляет 6 недель.
Показания к применению депо-провера. Гормонально зависимые формы рака молочной железы у женщин в менопаузе в качестве паллиативного лечения; - рецидивы и/или метастазы рака эндометрия в качестве дополнительного и/или паллиативного лечения; - рецидивиры и/или метастазы рака почки в качестве дополнительного и/или паллиативного лечения.
Режим дозирования. При раке эндометрия и раке почки начальные дозы ДепоПровера составляют 500 мг-1 г в неделю. Если состояние больного улучшается в течение нескольких недель или месяцев и происходит стабилизация состояния, то назначают поддерживающую терапию в дозе 500 мг в неделю. При раке молочной железы Депо-Провера назначают в начальной дозе по 500 мг в сут в течение 28 дней. Затем применяют поддерживающие дозы — по 500 мг 2 раза в неделю. Лечение продолжают до тех пор, пока больная реагирует на лечение. Результаты терапии Депо-Провера рака молочной железы могут проявиться даже через 8-10 недель от начала лечения. Если во время терапии наблюдается быстрое прогрессирование заболевания, то лечение Депо-Провера прекращают.
Побочные эффекты. Аллергические реакции: крапивница, сыпь, случаи анафилактоидных реакций. Со стороны свертывающей системы крови: тромбоэмболии, тромбофлебит. Со стороны ЦНС: нервозность, бессонница, сонливость, слабость, депрессия, головокружение, головная боль. Со стороны ЖКТ: тошнота. Со стороны половых органов: изменения характера выделений из половых путей, чувствительность молочных желез и галакторея. /Прочие:пирогенные реакции. При длительном применении высоких доз Депо-Провера возможно развитие симптомокомплекса Иценко-Кушинга.
Противопоказания при применении депо-провера. Повышенная чувствительность к медроксипрогестерону или к другим составляющим препарата; беременность.
Особые указания. Применительно к любому пациенту, у которого возникают признаки и/или симптомы, соответствующие тромбоэмболическому процессу, перед продолжением терапии ДепоПровера необходимо повторно оценить ситуацию. Пациенты, в анамнезе которых имеются указания на терапию по поводу депрессивных состояний, в период лечения препаратом нуждаются в тщательном наблюдении. При появлении симптомокомплекса Иценко-Кушинга необходимо тщательно наблюдать за больным и по возможности снизить дозу. При назначении Депо-Провера в высоких дозах может наблюдаться задержка жидкости, поэтому при наличии эпилепсии, мигрени, астмы, признаков хронической сердечной или почечной недостаточности больной нуждается в особом контроле. У некоторых больных, получающих Депо-Провера, возможно снижение толерантности к глюкозе. Это учитывают при назначении препарата диабетикам. В случае наличия эрозии шейки матки перед началом применения Провера желательно проведение терапии эрозии. При сохраняющейся эрозии показан тщательный врачебный контроль. Если на фоне лечения препаратом проводят цитологическое или гистологическое исследование эндометрия или шейки матки, необходимо предупредить гистолога о проводимой терапии. Применение Депо-Провера может оказывать влияние на результаты следующих лабораторных исследований: определение уровней гонадотропинов; определение уровней в плазме крови прогестерона, кортизола, эстрогенов; определение уровня прегнандиола в моче; определение уровня тестостерона в плазме крови (у мужчин); проведение теста с сахарной нагрузкой (тест толерантности к глюкозе); метапироновый тест. Применение Депо-Провера в качестве диагностического теста для определения беременности не рекомендуется.
Передозировка. Явления острой передозировки препарата не отмечались.
Производстводитель . PHARMACIA & UPJOHN
Применение препарата депо-провера только по назначению врача, инструкция дана для справки!
Рак матки – злокачественное новообразование. Он может развиваться на поверхности шейки или в эндометрии, выстилающем полость. Лечение патологии – комплексное. Это сочетание хирургической операции, химиотерапии, а также лучевой и гормональной терапии. Чем раньше стадия, на которой обнаружена болезнь, тем выше шансы пациента победить ее и вернуться к нормальной жизни, поэтому знать, как определить рак матки, стоит каждому. Симптомы и патогенез этого заболевания – информация, которая может помочь человеку вовремя обратиться к врачу, пройти лечение и избавиться от рака.
Возникновение рака матки
Любая раковая опухоль возникает из-за нарушений в алгоритме деления клеток. В норме клетка проходит несколько циклов деления, после чего включается апоптоз – естественная клеточная смерть, и деления заканчиваются. Иногда из-за ошибок в ДНК случаются сбои, в ходе которых апоптоз отключается, а клетка начинает бесконтрольно делиться. Обычно иммунитет вовремя отслеживает такие ситуации и уничтожает патологические клетки, но иногда (обычно под влиянием канцерогенных факторов) иммунная система не справляется: либо таких клеток становится слишком много, либо сам иммунитет теряет свои свойства. Очередной сбой остается неисправленным, и появляется раковая опухоль – бесконтрольно разрастающееся скопление злокачественных клеток.
К факторам, из-за которых развивается рак матки, можно отнести:
Перечисленные факторы касаются эндометриального рака, то есть опухоли тела матки. Что касается рака шейки матки, еще более распространенного среди женщин, то основной фактор его появления – заражение некоторыми штаммами вируса папилломы человека. Без поражения вирусом рак шейки матки практически не возникает.
Так как проявляется рак матки не сразу, знание этих факторов поможет пациенткам понять, находятся ли они в группе риска, и вовремя принять меры – например, начать регулярно посещать врача либо обследоваться.
Симптомы
Главная опасность любого вида рака – то, что пациент не всегда в состоянии самостоятельно заметить, что что-то не так. Изначально его преследуют лишь общие симптомы, характерные для любого вида рака, а также для множества других, не таких опасных заболеваний: утомляемость, потеря веса, слабость. Существуют и иные проявления, уже специфические для разных опухолей. Стоит вовремя понять, какие симптомы при раке матки могут побеспокоить пациентку, чтобы в случае их появления вовремя обратить внимание.
- Основные симптомы рака матки у женщин в постменопаузе – кровотечение и лейкорея ─ водянистые выделения с прожилками крови, которые имеют неприятный запах.
- У женщин фертильного возраста или перед менопаузой патология проявляется длительными обильными менструациями или, наоборот, скудными выделениями и нерегулярными кровотечениями.
- Раковая опухоль сама по себе не болит. Однако, вырастая, она может начать сдавливать остальные органы и мешать их нормальному функционированию, а на поздних стадиях – прорастать в другие отделы организма. В случае с раком матки симптомами могут стать затруднения при мочеиспускании, боль при половом акте, но эти проявления могут говорить и о других болезнях, так что финальный вердикт выносить должен врач.
- На поздних стадиях заболевания появляются боли внизу живота, в пояснице и крестце. По характеру они могут быть как схваткообразными, так и постоянными, тянущими. Они связаны с увеличением размеров опухоли, прорастанием ее в другие отделы организма, пережиманием органов.
- Симптомы метастазов зависят от того, в каких отделах организма появились вторичные опухоли. Впрочем, на этом этапе не заметить заболевание практически невозможно.
Рак шейки матки проявляется похожими симптомами: кровоточивостью, болью в малом тазе, менструальными сбоями. При нем также возможны кровотечения в период постменопаузы и между менструациями либо изменение свойств самих месячных.
Так как обнаружить рак матки на ранних этапах очень сложно самостоятельно, не стоит пренебрегать профилактическими осмотрами у гинеколога, даже если тревожные симптомы не беспокоят.
Осложнения
Рак матки, как и все онкозаболевания, опасен патологиями, которые он может спровоцировать.
- При нисходящем процессе возможен стеноз цервикального канала и развитие пиометры – гнойного эндометрита.
- Сдавливание опухолью мочеточника приводит к гидронефрозу, а при прорастании ее в мочевой пузырь – к гематурии, то есть появлению крови в моче.
- Если в процесс вовлекаются прямая и сигмовидная кишки, появляются запоры, а в кале можно обнаружить кровь и слизь.
- На терминальных стадиях заболевания в результате метастазирования нередко развивается вторичный рак печени.
Чем опасен рак матки, помимо влияния на соседние органы? В первую очередь метастазами. Если опухоль не лечить, она продолжит развиваться и через некоторое время даст метастазы, которые могут поразить жизненно важные органы и привести к смерти. Метастазирование происходит из-за того, что раковые клетки попадают в ток крови или лимфы и разносятся по организму, где продолжают размножаться.
Диагностика и лечение
Обследование женщины начинается с гинекологического осмотра, во время которого врач замечает изменения, которые могут оказаться следствием рака. Иногда диагностика происходит из-за жалоб пациентки, иногда доктор сам обнаруживает проявления опасного заболевания: гинекологи знают, как определить рак матки, и при возникновении подозрений проверяют предположение.
- Врач берет цитологический мазок из шейки матки, а из ее полости, точнее с внутренней поверхности, – небольшой фрагмент ткани на биопсию.
- После мазка и биопсии он направляет пациентку на УЗИ органов малого таза.
- Именно данные гистологического и цитологического исследований в сочетании с результатами УЗИ позволяют определить рак матки, его вид, стадию, а также уточнить локализацию и распространенность патологического процесса.
После подтверждения диагноза пациентку отправляют на лечение. Оно может различаться в зависимости от стадии, типа и локализации опухоли, но, как правило, подразумевает операцию.
- Оперативное вмешательство – практически единственный способ полностью избавиться от опухоли. Во время операции врач удаляет матку вместе с яичниками, тем самым не оставляя раковым клеткам возможности остаться в организме.
- Если опухоль совсем маленького размера, ее иногда бывает можно удалить с помощью прижигания, не вырезая орган, и это единственный способ сохранить матку. К сожалению, этот способ можно применить далеко не всегда, и после удаления высок риск, что в матке останутся раковые клетки.
- Лучевая терапия применяется либо как паллиативная (направленная на поддержание состояния в неизлечимых случаях), либо как адъювантная (послеоперационная, назначаемая с целью профилактики рецидивов).
- Химиотерапия как самостоятельный метод лечения при раке матки почти не проводится, в основном она используется как паллиатив. Адъювантная химиотерапия при этом виде рака не назначается.
- Гормональная терапия используется при предраковых состояниях и не дает возможной опухоли расти, подавляя гормоны, которые стимулируют ее рост. Гормоны также применяются при рецидивах и иногда – на ранних стадиях болезни.
Наше предложение
Статистика беспощадна и с каждым годом утверждает, что число онкологических больных только увеличивается. Все чаще человек сталкивается с раком почек, молочной железы, раком матки (эндометрия). Хотя на сегодняшний день ученые и заняты разработками в генной инженерии, иммуно- и гормонотерапии, все же не удается взять эти коварные заболевания под контроль. Одним из эффективных препаратов для борьбы с этими недугами является усовершенствованная лекарственная форма в виде суспензии Депо-Провера.
![]()
Немного статистики
Известно, что рак тела матки занимает 1-ое место в списке злокачественных образований половой сферы у женщин и 2-ое место после рака молочной железы в целом. Тенденцию увеличения рака эндометрия можно объяснить сроками увеличения нахождения современных женщин в менопаузе (вследствие повышения общей продолжительности жизни женщин), а также из-за возрастания женских патологий в целом (миом, бесплодия, эндометриозов и т. д.). Рак матки чаще выявляется у женщин 60-62 лет.
Проблема рака молочной железы на сегодняшний день носит и вовсе глобальный характер, так как считается самой смертоносной формой онкологии среди женщин и с каждым годом только молодеет, хотя и пожилые женщины находятся в зоне максимальных рисков.
А особенностью рака почек является то, что он выявляется только на самых поздних сроках, а ранние стадии могут проходить вовсе без симптомов. Только потом больной жалуется на кровь в моче и нестерпимые почечные боли, когда уже начинается разрушение в тканях почек.
![]()
О механизме действия препарата
Это средство является противоопухолевым гестагеном, синтетическим аналогом прогестерона в виде депо формы (с длительным действием), у которого не выявлена эстрогенная и андрогенная активность. Это дает возможность лечить им гормонозависимые опухоли. Считается, что данное свойство связано с тем, что препарат способен влиять в области гипоталамо-гипофизарной системы человека и на обмен веществ на клеточном уровне именно половых гормонов.
Выявленные показания для применения
Данные механизмы действия позволяют использовать это средство в гинекологии и онкологии в следующих случаях:
- при лечении вазомоторных расстройств во время менопаузы;
- в целях контрацепции;
- для лечения сложных форм эндометриоза;
- при возобновлениях и метастазах при гормонозависимом раке молочной железы;
- при рецидивах с метастазами при раке матки (эндометрия);
- при возвратных метастазах рака почек;
- злокачественных образованиях в простате.
В некоторых случаях именно гормонотерапия оказывается наиболее удачным способом борьбы с данными проблемами, так как является более щадящей по сравнению с химиотерапией, в частности, можно Депо-Провера купить в Москве.
Особенности использования лекарства
Перед назначением препарата врач проводит полнейшее обследование с целью выявления склонности к тромбоэмболиям, депрессивным состояниям. Назначение в послеродовых периодах может вызвать сильные маточные кровотечения.
Абсолютными противопоказаниями являются:
- выявление повышенной чувствительности к данному препарату;
- обильные женские кровотечения;
- беременные;
- выявленные серьезные нарушения печени.
Депо-Провера цена является доступной и не представляет никакой трудности при приобретении в интернет-аптеке.
Злокачественное новообразование в тканях шейки матки на начальном этапе формирования протекает без выраженных симптомов. Болезнь порой находится в организме в течение длительного времени и не проявляется. Первые признаки заметны на 3-4 стадии, когда шанс на полное выздоровление снижается. Выявить рак на ранних стадиях удаётся при помощи лабораторных и инструментальных методов диагностики. Врачи советуют проходить регулярные осмотры у гинеколога, чтобы обнаружить заболевание на 1-2 стадии.
Что такое рак шейки матки
Женский организм считается уникальным из-за множества функциональных особенностей. Репродуктивная система уязвима перед негативными факторами, что требует дополнительных профилактических мер и контроля патологических процессов. Рак шейки матки занимает третье место по частоте выявления. Формируется болезнь у женщин репродуктивного возраста – после 30-35 лет.
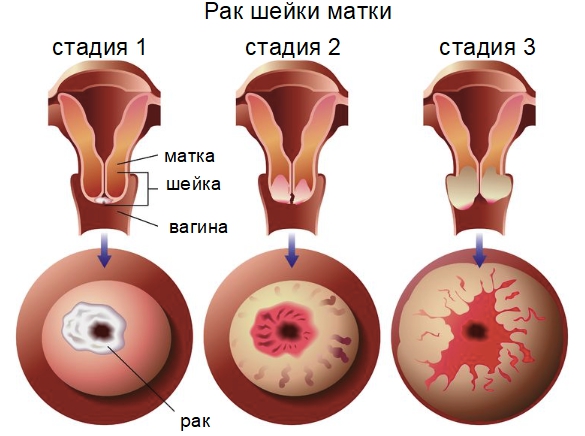
Патология развивается в 5 стадий:
- На нулевой стадии происходит зарождение аномальной клетки. Злокачественный процесс протекает на поверхности цервикального канала. Опухоль ещё не сформирована.
- На первой стадии образуется новообразование с размерами 3 – 40 мм. Раковые патогены способны прорастать в глубокие слои эпителия. Симптомы на указанном этапе отсутствуют.
- На второй стадии опухоль увеличивается в размерах до 60 мм и прорастает в маточное тело. Легко визуализируется при обследовании шейки. Симптомы иногда присутствуют в лёгкой форме, но обычно отсутствуют.
- На третьей стадии новообразование покидает область шейки – поражает нижний отдел влагалища, стенки малого таза и лимфатические узлы, что сказывается на мочевыделении. Узел продолжает расти в объёмах. Болезнь протекает на фоне выраженных симптомов. Метастазы даигностируются в близлежащих органах, не затрагивая отдалённые.
- Четвёртая стадия характеризуется резким ухудшением самочувствия пациентки из-за массового поражения организма метастазными ростками. Опухоль относится к неоперабельным, применяется паллиативное лечение для купирования неприятных симптомов.
![]()
Рак на ранних этапах формирования легко поддаётся терапевтическим курсам, что выражается высоким процентом полного выздоровления. На 3-4 стадии шанс на выздоровление снижается. Самостоятельно определить болезнь на ранних сроках сложно. Первый признак обычно появляется на 3 стадии, когда есть метастазы в соседних тканях. Выявить онкологический процесс возможно при помощи диагностических манипуляций в поликлинике. Врачи настаивают на регулярном обследовании организма – это позволит обнаружить опухоль на 1-2 стадии, где отмечается высокий шанс на выздоровление.
Причины развития рака шейки матки
Точной причины развития онкологии врачам пока не известно. Выделяется ряд факторов, способных спровоцировать болезнь:
- в организме присутствует вирус папилломы человека (ВПЧ);
- приём контрацептивов на основе гормонов в течение длительного времени;
- наследственная предрасположенность;
- женщина старше 30 лет;
- частая смена сексуальных партнёров;
- начало интимной жизни до 18 лет повышает риск развития опухоли;
- отсутствие интимной гигиены;
- злоупотребление алкогольными напитками и никотином;
- частые роды;
- многократное прерывание беременности.
Считается, что рак шейки матки вызывает сочетание ряда факторов, негативно влияющих на организм женщины. Поэтому исключение единственного фактора не поможет предотвратить болезнь. Требуется комплексный подход.
Признаки патологии
Рак шейки входит в перечень опасных патологий из-за отсутствия симптоматики в течение длительного времени. Вылечить болезнь полностью удаётся на начальных этапах. Дальнейшее развитие онкологии снижает шанс на выздоровление. При наличии подобных признаков нужно обратиться к врачу.
Онкология проявляется перечисленными симптомами:
- человек ощущает общую слабость;
- наступает быстрая утомляемость без серьёзных физических нагрузок;
- меняется структурный состав крови – развивается анемия;
- температура тела поднимается до 37-38 градусов;
- появляются посторонние выделения из влагалища белого оттенка с неприятным запахом;
- увеличивается период менструации;
- болевые ощущения в области малого таза;
- проблемы с мочевыделением, сопровождающиеся болью;
- расстройство кишечной перистальтики – диарея сменяется длительным запором.
При появлении подозрительных симптомов нужно сразу обратиться к врачу и пройти обследование. Самостоятельное лечение может привести к развитию серьёзных осложнений.
Диагностические процедуры для выявления заболевания
Главной причиной рака шейки матки считается папиллома, присутствующая в организме. Особо опасным является вирус 16 и 18 типа. При подозрении на рак у женщин берут анализы на присутствие вируса папилломы.
При каждом онкологическом процессе в крови присутствуют специфические антигены. Определённый онкомаркер показывает тип заболевания. Анализ на рак шейки матки называется исследованием крови на антиген SCC. Чем выше уровень онкомаркера, тем запущеннее болезнь. Анализ помогает определить стадию онкологии и скорректировать курс терапии. Кровь сдают повторно во время лечения, чтобы выявить эффективность терапии. Рецидив выявляется при дальнейшем повышении показателя.
![]()
Но врачи не считают этот анализ точным в установлении диагноза, т.к. показатель может повышаться не только из-за онкологического образования на тканях шейки, но и по другим причинам. Спровоцировать увеличение уровня способны заболевания дыхательной системы, органов малого таза и другие. Женщине назначаются дополнительные процедуры, которые подтвердят или опровергнут присутствие рака. Кровь исследуют на антиген при подтвержденном диагнозе в течение всего лечебного курса – это помогает контролировать терапию и при необходимости проводить корректировку.
Для процедуры требуется взять мазок с поверхностных слоев шейки. Цитология – это простой и точный анализ, который помогает выявлять злокачественную опухоль с другими патологиями. Процедура безопасна и безболезненна. Здесь выявляется аномальная клетка, которая мутирует и становится раковой. Чем раньше обнаружен такой патоген, тем быстрее можно начать лечение, что гарантирует полное выздоровление.
Анализ делают на плановом осмотре у гинеколога. Врач проводит тщательную чистку поверхности влагалища и при помощи специальной щётки берёт некоторое количество биологического материала. Всё помещается на стекло и передается лаборанту.
В лаборатории полученный материал исследуется под микроскопом на специальном стекле. Расшифровка анализа может занимать около 7 дней. При помощи жидкостной цитологии исследуются размеры клеток и схема расположения. Полученные результаты передаются лечащему врачу для дальнейшего лечения.
Процедура помогает обнаружить болезнь на ранних сроках формирования. Поэтому врачи рекомендуют проходить анализ 1-2 раза в год. Дополнительно манипуляции назначают при следующих факторах:
- в ближайшее время планируется беременность;
- произошел сбой в менструальном цикле;
- женщине поставили диагноз – бесплодие;
- при наличии нескольких половых партнёров;
- диагностировано несколько заболеваний, способных спровоцировать рак – генитальный герпес, кондиломы и т.д.;
- шёл приём гормональных контрацептивов в течение длительного периода времени;
- присутствуют посторонние выделения из влагалища;
- врач подозревает онкологическое образование в тканях шейки.
![]()
Анализ эффективен в обнаружении вируса папилломы и онкологического процесса. Результатов может быть два:
- Нормальный говорит об отсутствии патологических клеток и других структурных нарушений в области шейки.
- Патологический устанавливается при выявлении клеток с мутацией в хромосомном наборе, что может стать причиной заболевания.
Преимуществами процедуры считаются аспекты:
- Простота забора биологического материала.
- Качество материала сохраняется в течение долгого времени, что позволяет транспортировать до лаборатории без трудностей.
- Можно сделать монослойный мазок.
Недостатком манипуляции является невозможность определить воспалительные процессы из-за удаления клеток лейкоцитарной группы. Для этого требуется дополнительно делать мазок на онкоцитологию.
Исследуют больной орган при помощи кольпоскопа. Аппарат имеет несколько увеличительных стекол с разным разрешением. Маточное тело, шейка и цервикальный канал исследуется гинекологом, что помогает обнаружить проблемные участки со структурными изменениями в тканях. Наличие мутаций на конкретных участках говорит о присутствии предракового состояния в шейке или онкологического новообразования.
Процедура считается высокоинформативной в вопросе исследования органов малого таза женщины. Кольпоскоп позволяет увеличивать исследуемую область в несколько раз, чтобы изучить подробно подозрительную зону. При подозрении на рак шейки матки эта процедура назначается как уточнение для предварительного диагноза. Проводить манипуляции рекомендуется вскоре после менструального цикла, но до начала овуляций.
Диагностика кольпоскопом считается безопасной, после проведения нет побочных эффектов. Но есть несколько противопоказаний, когда не стоит проводить исследование:
![]()
- в течение 1-2 месяцев после рождения ребёнка;
- после искусственного прерывания беременности запрещено до 1 месяца;
- после хирургического вмешательства на тканях шейки матки требуется выждать 2-3 месяца;
- в период менструального цикла или других маточных кровотечениях;
- диагностирован воспалительный процесс в матке или шейке с гнойными выделениями.
При отсутствии подобных факторов процедура проводится в штатном расписании с согласованием с лечащим врачом.
Цервикальный канал можно исследовать при назначении гистероскопии или цервикоскопии. Обследование проходит амбулаторно. Пациентке вводят перидуральное или общее анестезирующее вещество, чтобы исключить болезненные ощущения и дискомфорт во время манипуляций.
Для исследования применяют специальный аппарат – гистероскоп, который является фиброоптическим зондом. Он вводится во влагалище и закрепляется при помощи специальных крепежей. Через зонд внутрь вводятся различные манипуляторы, требующиеся для обследования. Врач получает биологический материал из тканей цервикального канала и исследует в лаборатории.
Биопсия заключается в исследовании полученного участка ткани из проблемной зоны под микроскопом с высоким разрешением. Материал получают во время кольпоскопии или гистероскопии. Назначается процедура для обследования клеток на предмет злокачественности. После исследования врач может оценить состояние женщины и определиться с курсом терапии. Различают несколько разновидностей манипуляции.
Кольпоскопическая биопсия может быть проведена во время планового осмотра у гинеколога при помощи специального оборудования – кольпоскопа. Во влагалище вводится кольпоскоп и после при помощи манипулятора отщипывают подозрительный участок ткани. Женщина не испытывает дискомфорта или других каких-то болевых ощущений, поэтому не требует анестезии.
![]()
Эндоцервикальная биопсия заключается в соскабливании больной ткани с небольшого участка шейки. Во время проведения манипуляции используют специальный гинекологический инструмент – кюретку.
Клиновидная биопсия проводится перечисленными методами:
- Петлевая эксцизионная биопсия отличается высокой травматичностью, что сопровождается формированием остаточных рубцов на шейке. Врач вводит петлевидный манипулятор, пропускающий электрический ток. Происходит отслаивание больной ткани, которая затем отправляется в лабораторию для изучения.
- Криоконизация заключается в использовании жидкого азота вместо электрического тока для отслаивания патогенной ткани. По манипуляциям процедура похожа на петлевую эксцизионную биопсию.
- Радиоволновая конизация – это забор биологического материала с использованием радиоволнового ножа.
Биопсия считается более информативным методом в отличие от онкоцитологии и кольпоскопии. Назначают исследование только при наличии серьёзных подозрений на возможные патологии онкологического характера.
При беременности некоторые процедуры противопоказаны для проведения. Плохой анализ крови, показывающий высокий уровень антигена, требует дополнительного исследования. В этом случае эффективным становится ультразвуковое обследование органов малого таза.
Различают три вида процедуры: трансректальная, трансвагинальная и трансабдоминальная. Специальный датчик вводится через прямую кишку. Поэтому предварительно проводят очищение кишечника с использованием клизмы. Исследование органов через брюшную стенку требует предварительно выпитого большого количества жидкости – 1-2 литра.
На монитор выводятся данные c датчика – изучаются внешний вид поверхностного слоя шейки, проходимость и эхогенность проходов. На присутствие онкологии указывают округлая форма шейки, неровная структура эпителия, патологическое отклонение от маточного тела.
![]()
Онкологический процесс на четвёртой стадии считается неоперабельным. Чтобы определить площадь распространения метастазов по организму, назначается цистоскопия. При помощи процедуры можно выявить вторичные очаги в тканях мочевого пузыря, кишечника и других органов.
Это помогает определиться с лечебным курсом. После облучения радиоактивными веществами проводится повторное обследование цистоскопии, что позволяет установить эффективность курсов. Ректоскопия проводится при подозрении клеток карциномы в тканях прямой кишки. Процедура проходит по той же схеме, что и цистоскопия.
Процедура заключается в заборе мазка из цервикального канала шейки матки. Материал получают при помощи одноразовой мягкощетинистой щёточки. Кисточка вводится в цервикальный канал, и врач совершает вращательные действия для получения материала с поверхностного эпителия.
Полученный материал переносят на медицинское стекло и помещают в микроскоп для дальнейшего изучения. Щёточка помещается в специальный контейнер и направляется в лабораторию по изучению заболеваний вирусного характера.
Подготовка к диагностическим манипуляциям
Каждое исследование требует дополнительной подготовки. Это увеличивает достоверность обследования и точность диагноза. Нарушение рекомендаций врача приводит к искажению результатов анализов. Поэтому нужно выполнить все назначения, тогда не придётся проводить исследование повторно. Все манипуляции нельзя проводить в период менструаций, рекомендуется дождаться прекращения цикла.
![]()
Женщине требуется выполнить список правил:
- сексуальный контакт должен быть за 2-3 дня до процедуры;
- запрещается проводить спринцевание;
- использование мазей и свечей нужно согласовать с врачом – применение лекарственных препаратов лучше прекратить;
- приём противовоспалительных медикаментов с контрацептивами с гормональным содержанием запрещается;
- за 3-4 дня нужно исключить использование тампонов;
- питание нужно составить из простых продуктов, без содержания животных жиров, углеводов;
- запрещается употреблять алкоголь за 5-7 дней;
- за 1-2 дня рекомендуется отказаться от средств интимной гигиены, лучше использовать простую воду.
При выполнении всех рекомендаций врача результаты анализов будут достоверными. Некоторые обследования проводятся только платно. В бесплатный перечень услуг входят не все манипуляции. Стоимость анализа на онкомаркеры начинается от 1350 руб. Жидкостная цитология стоит примерно 850 руб., кольпоскопия – в пределах 1500 руб. Самой дорогой процедурой считается биопсия – 2500 руб.
Медицина постоянно развивается, учёные находят новые методы диагностики, способные выявить опасные заболевания на ранних сроках формирования. Есть масса разных процедур, которые не требуют серьёзных затрат и сложных манипуляций по исследованию. Не стоит отказываться от плановых осмотров у гинеколога – это поможет определить рак на 1-2 стадии. Болезнь без наличия метастазов легко поддаётся лечению и гарантирует полное выздоровление.
Читайте также:
|