Противозачаточные таблетки и меланома

И от каких опасных болезней они защищают
- 27 июня 2019
- 25797
- 19

ОТВЕТЫ НА БОЛЬШИНСТВО ВОЛНУЮЩИХ НАС ВОПРОСОВ мы привыкли искать онлайн. В новой серии материалов задаём именно такие вопросы: животрепещущие, неожиданные или распространённые — профессионалам в самых разных сферах.

Недавно мы расспрашивали эксперта о том, действительно ли применение гормональной контрацепции грозит депрессией или снижением либидо. Как выяснилось, данные противоречивы, а главное, на что они указывают, — необходимость дальнейших исследований. Ещё одна частая причина для сомнений, когда дело касается гормональной контрацепции, — боязнь того, что они могут повысить риск рака груди, рака яичника или других злокачественных опухолей. Разбираемся, так ли это.

На сегодня однозначно известно, что КОК не повышают риск онкозаболеваний в целом и даже снижают его. Это было проиллюстрировано в когортном исследовании Royal College of General Practitioners (RCGP), в которое вошли почти 50 тысяч женщин, наблюдавшихся на протяжении 44 лет. В нём выяснилось, что применение КОК связано со снижением риска колоректального рака, рака эндометрия и рака яичника. Риск рака молочной железы и цервикального канала возрастал у пациенток, применяющих КОК в настоящее время или недавно завершивших приём, но этот риск полностью регрессировал в течение пяти лет. К тому же это компенсируется снижением риска рака эндометрия, яичника и толстой кишки, которое сохраняется по крайней мере тридцать лет.
Данные крупного наблюдательного когортного исследования RCGP, охватившего более 1 миллиона женщино-лет (число, полученное при умножении числа участниц на число лет наблюдения. — Прим. ред.), свидетельствуют о снижении риска любых злокачественных опухолей у пользовательниц оральных контрацептивов на 12 %, а риска гинекологических злокачественных опухолей почти на треть — на 29 %.
Если посмотреть данные по разным диагнозам, то, пожалуй, самые противоречивые они для рака молочной железы. Например, анализ данных 150 тысяч женщин, участвовавших в 54 эпидемиологических исследованиях, показал, что в целом у тех, кто когда-либо применял оральные контрацептивы, было небольшое (7 %) увеличение относительного риска рака молочной железы по сравнению с женщинами, которые никогда их не использовали. По данным этого же анализа, прямо во время приёма оральных контрацептивов риск возрастает на 24 %, но не зависит от продолжительности приёма, а после отмены постепенно снижается и за десять лет становится таким же, как в популяции в целом.
В 2010 году завершилось исследование, в котором за двадцать лет приняли участие более 116 тысяч женщин. У пользовательниц КОК (причём не любых) отмечалось небольшое увеличение риска рака молочной железы (5,6 %). Есть исследования, не показывающие риска, есть показывающие риск, но только в период приёма. Есть, например, исследование, где было отмечено повышение риска РМЖ, но препараты были высокодозными и на сегодняшний день устаревшими. Большинство результатов говорит о том, что приём КОК в прошлом не увеличивает риск. Эксперты приходят к выводу, что небольшой рост риска РМЖ сбалансирован достоверным снижением риска рака яичника и эндометрия.
Данные крупного наблюдательного когортного исследования RCGP свидетельствуют о снижении риска любых злокачественных опухолей у пользовательниц оральных контрацептивов на 12 %
В трёх крупных проспективных когортных исследованиях, включая исследование здоровья медсестёр, исследование RCGP и исследование Ассоциации планирования семьи Оксфорда, ни долгосрочное применение КОК в прошлом, ни текущее использование не было связано с повышенным риском рака молочной железы. В исследовании, где сравнивались 4574 женщины с раком молочной железы и 4682 контрольных участницы, риск развития рака молочной железы оказался одинаковым среди принимавших и не принимавших КОК.
В 2017 году авторы крупного исследования, проведённого в Дании, сообщили о высоком риске рака молочной железы, связанном с современными оральными контрацептивами. В сравнении с теми, кто никогда не принимал КОК, риск был повышен почти на 20 %, а разброс данных составлял от 0 до 60 %. Но датские исследования КОК в целом вызывают много вопросов в научном и медицинском сообществе.
Тем не менее, даже если результаты достоверны, абсолютный прирост РМЖ у пользовательниц КОК был небольшим: 13 на 100 тысяч человеко-лет (примерно один дополнительный случай на 7690 женщин в год). Для женщин в возрасте до 35 лет (возрастная группа, наиболее часто применяющая КОК) риск составил всего 2 случая на 100 тысяч человеко-лет (1 дополнительный случай на 50 тысяч женщин в год).
Риск рака шейки матки при применении КОК возрастает; правда, до сих пор непонятно, есть ли тут причинно-следственная связь, ведь главная причина этого заболевания — вирус папилломы человека. На сегодня известно, что за пять лет приёма КОК риск повышается на 10 %, а при приёме более десяти лет удваивается, и особенно это касается женщин с инфекцией ВПЧ. Наиболее убедительны данные, полученные совместной группой по эпидемиологическим исследованиям рака шейки матки: авторы повторно проанализировали и объединили данные 24 эпидемиологических исследований, включавших 16 573 женщины. Риск инвазивного РШМ повышался с увеличением продолжительности применения КОК. Правда, абсолютное увеличение риска было низким: десять лет использования в возрасте от 20 до 30 лет может повысить совокупную заболеваемость примерно на 1 из 1000 женщин. Риск снижается после отмены КОК и за десять лет становится таким же, как у женщин, не использующих их.
Риск рака шейки матки при применении КОК возрастает; правда, до сих пор непонятно, есть ли тут причинно-следственная связь
У женщин, которые когда-либо применяли КОК, ниже риск развития рака эндометрия, чем у тех, кто никогда не использовал оральные контрацептивы. Риск снижается по крайней мере на 30 %, и чем дольше приём КОК, тем ниже риск. Он особенно сильно снижался у тех, кто курил, у женщин с ожирением или малоподвижным образом жизни. Защитный эффект сохраняется в течение многих лет после прекращения приёма КОК.
У женщин, которые когда-либо применяли КОК, на 30–50 % ниже риск развития рака яичника, чем у тех, кто никогда их не применял, и чем дольше женщина использует этот метод контрацепции, тем выше защита. Защитный эффект сохраняется до тридцати лет после прекращения использования КОК.
Что касается предрасположенности к раку груди или яичника — на сегодня ВОЗ не считает, что наличие мутаций BRCA 1 или 2 не позволяет или ограничивает применение КОК. По данным исследования 2013 года, риск рака молочной железы у принимающих гормональные контрацептивы не повышался при наличии этих мутаций. Поскольку КОК снижают риск рака яичника и у женщин с мутациями генов BRCA1 или BRCA2, обсуждается возможность применять их для профилактики рака у женщин с этими мутациями.
Что касается других онкологических заболеваний, КОК на 15–20 % снижают риск развития колоректального рака, уменьшают риск рака маточных труб. Были опасения о связи применения КОК с повышением риска меланомы, но они опровергнуты.

Меланома – тихий и коварный убийца. Её коварство заключается в мимикрии. Она подражает обычным доброкачественным родинкам, родимым пятнам, а потому не заметна для неспециалиста. Её жертва спокойно с ней живет до поры до времени, даже не подозревая об опасности. Важно диагностировать меланому на ранних стадиях, тогда от проблемы легче избавиться. В противном случае от неё умирают.
Что такое меланома, почему она страшнее рака кожи и почему загорать опасно, корреспондент ТИА спросила у Владислава Дубенского, дерматовенеролога, хирурга-онколога, заместителя главного врача по медицинской части Центра Аваева.
Что такое меланома? Изучаем матчасть
Меланома – это не рак кожи. Но от этого она менее опасной не становится. Это злокачественное новообразование кожи, которое развивается из пигментных клеток — меланоцитов, находящихся в эпидермисе – поверхностном слое кожи. Меланома чаще встречается у женщин, чем у мужчин. Специалисты утверждают, что наряду с плоскоклеточным и базальноклеточным раком кожи она относится к злокачественным опухолям. При этом меланома крайне агрессивна.

- У меланомы агрессивное поведение и злокачественное течение. Как только начинается инвазивный рост (первый этап метастазирования) внутри эпидермиса и злокачественные клетки спускаются в дерму, с этого момент появляется риск. И чем глубже опухоль проникла, тем хуже. Начинается формирование очагов этой опухоли в любом месте организма. Это может быть и печень, и головной мозг, и любые другие органы, в том числе, и кожа. Такой же процесс может развиваться и в лимфатической системе и распространяться через кровь.
В 2019 году в Тверской области меланому выявили у 97 женщин и 55 мужчин. В нашем регионе меланома не входит в "пятерку" лидеров онкозаболеваний, в отличие от таких злокачественных новообразований, как:
1. Рак молочной железы
2. Рак кожи
3. Рак легких, трахеи и бронхов
4. Рак предстательная железы.
5. Рак желудка.
По словам специалистов, умирают от меланомы и рака крови сегодня реже, чем, к примеру, от рака лёгких. Но все же, смертность есть.
Меланома – смертельная родинка
- Рак и меланома – это злокачественные новообразования. Но меланома более агрессивно протекает, чаще метастазирует и, соответственно, летальный исход от меланомы развивается чаще. При раке кожи такой злокачественности нет. Смертность от рака кожи - достаточно низкая. Несмотря на то, что он распространен и часто выявляется, причиной смерти он бывает достаточно редко. А меланома встречается реже, чем рак кожи, но причиной смерти она бывает чаще.
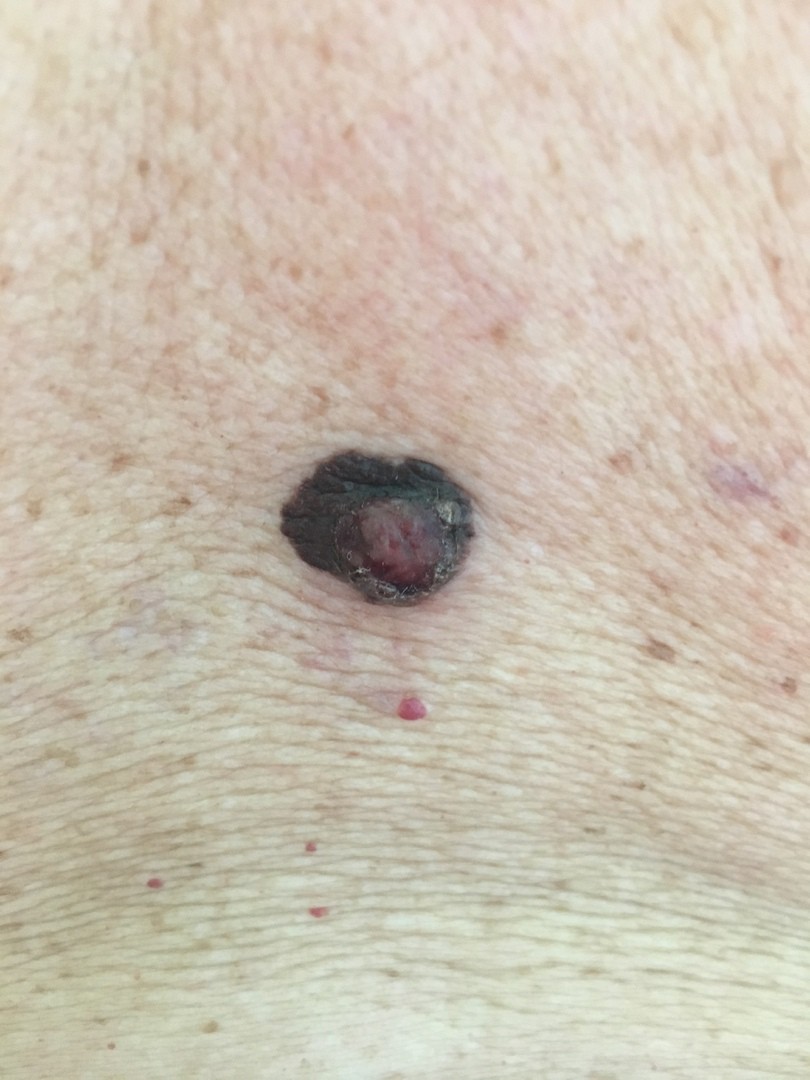
РАК КОЖИ (фото из личного архива Владислава Дубенского):
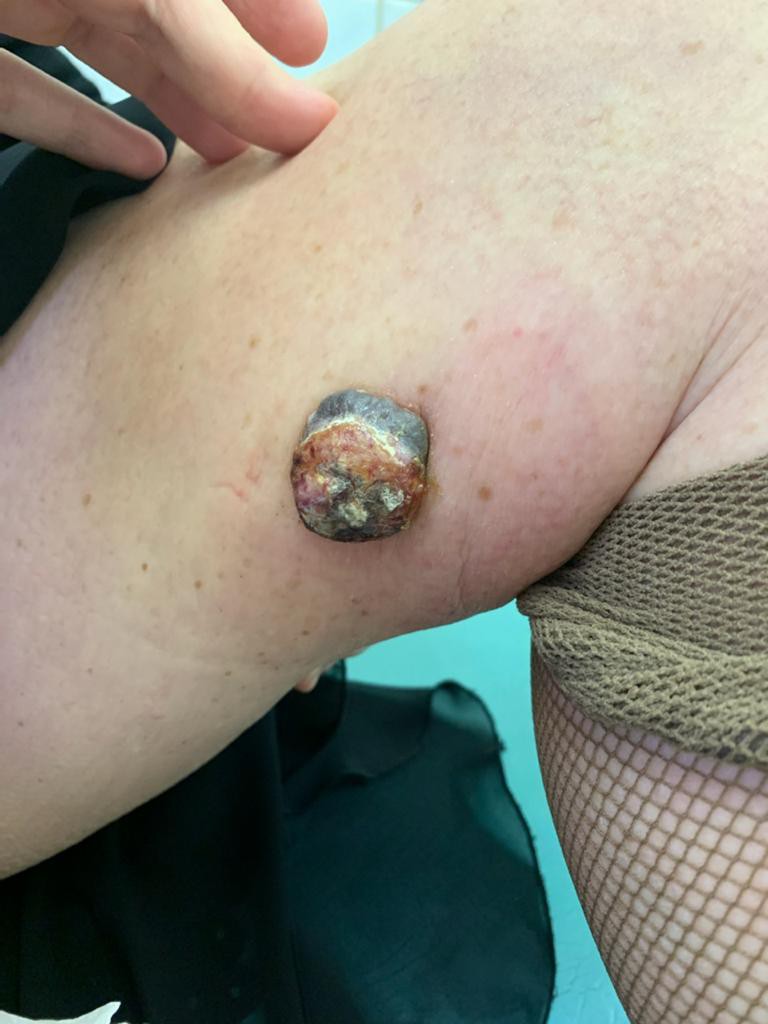
Данные по Тверской области за 2019 год. На 100 тысяч населения смертность от меланомы составляет 3,4, при этом от рака кожи - 1,4. Последний показатель – один из самых низких. Если взять, к примеру, рак молочной железы, то тут показатель смертности в Тверской области будет составлять 36,6.
- Причина – в ранней диагностике. То есть чем раньше выявить это злокачественное образование, тем лучше. В 2019 году в Тверской области в 82,7% случаев мы диагностировали опухоль на ранней стадии - при небольшой ее толщине. Поэтому и выживаемость хорошая. Если у человека 1-я степень толщины меланомы, выживаемость - 100%. А если уже запущенная, 5-я степень, то тут выживаемость лишь 50%. 5-я стадия – это значит, что опухоль толстая и проникла довольно глубоко в организм.
Меланома – злокачественная родинка! В чем же отличие от хорошей?!
Родинки есть на теле у каждого человека, у кого-то совсем чуть-чуть, а кто-то буквально усыпан ими. Это совершенно безобидные образования на коже, которые развиваются из-за чрезмерного роста меланоцитов, синтезирующих пигмент клеток кожи. Родинки, или еще их называют невусы, появляются на теле в детстве и подростковом возрасте, ну и у взрослых тоже могут образовываться новые родинки.
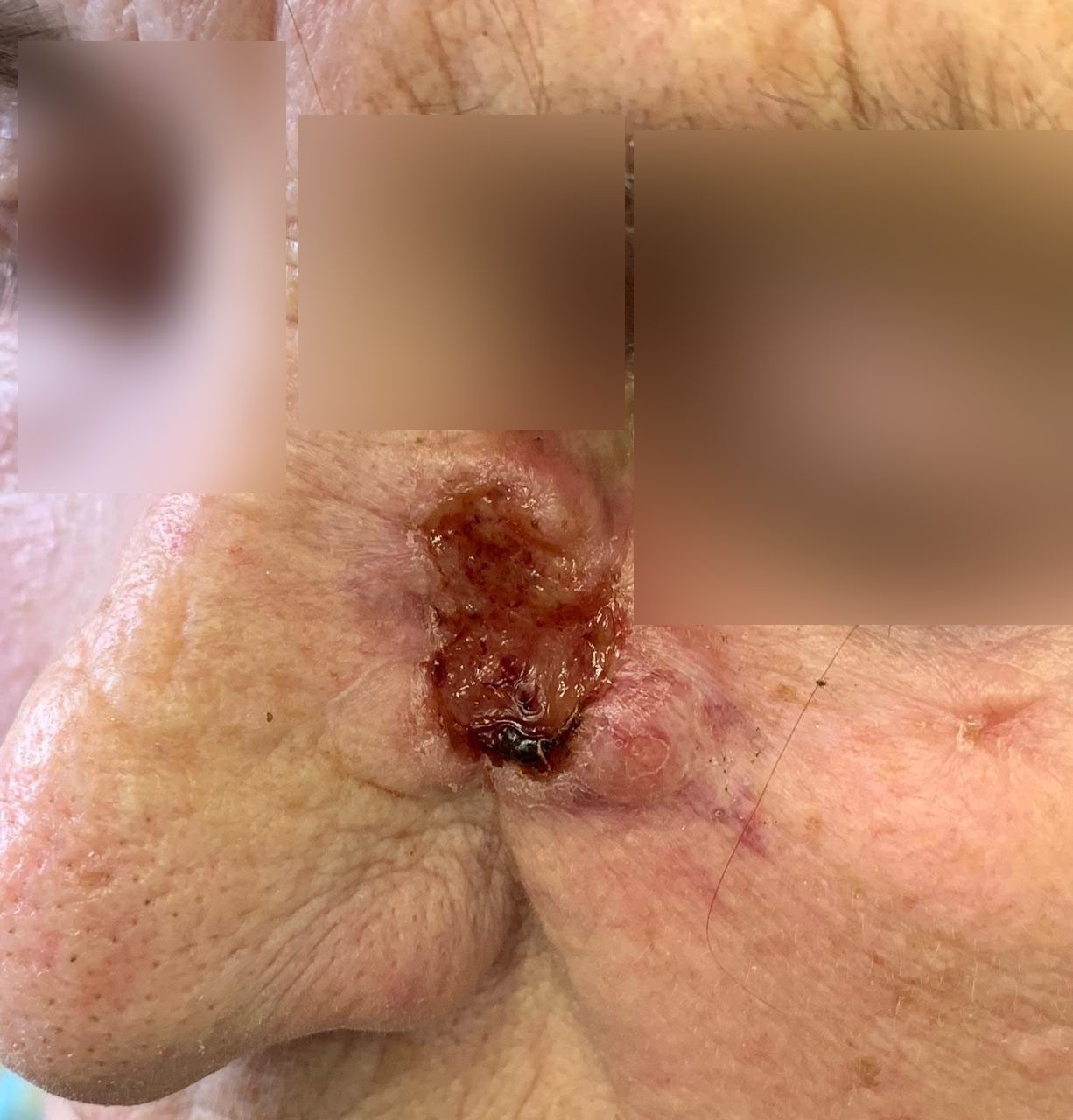
ОБЫЧНЫЕ РОДИНКИ (фото из личного архива Владислава Дубенского):
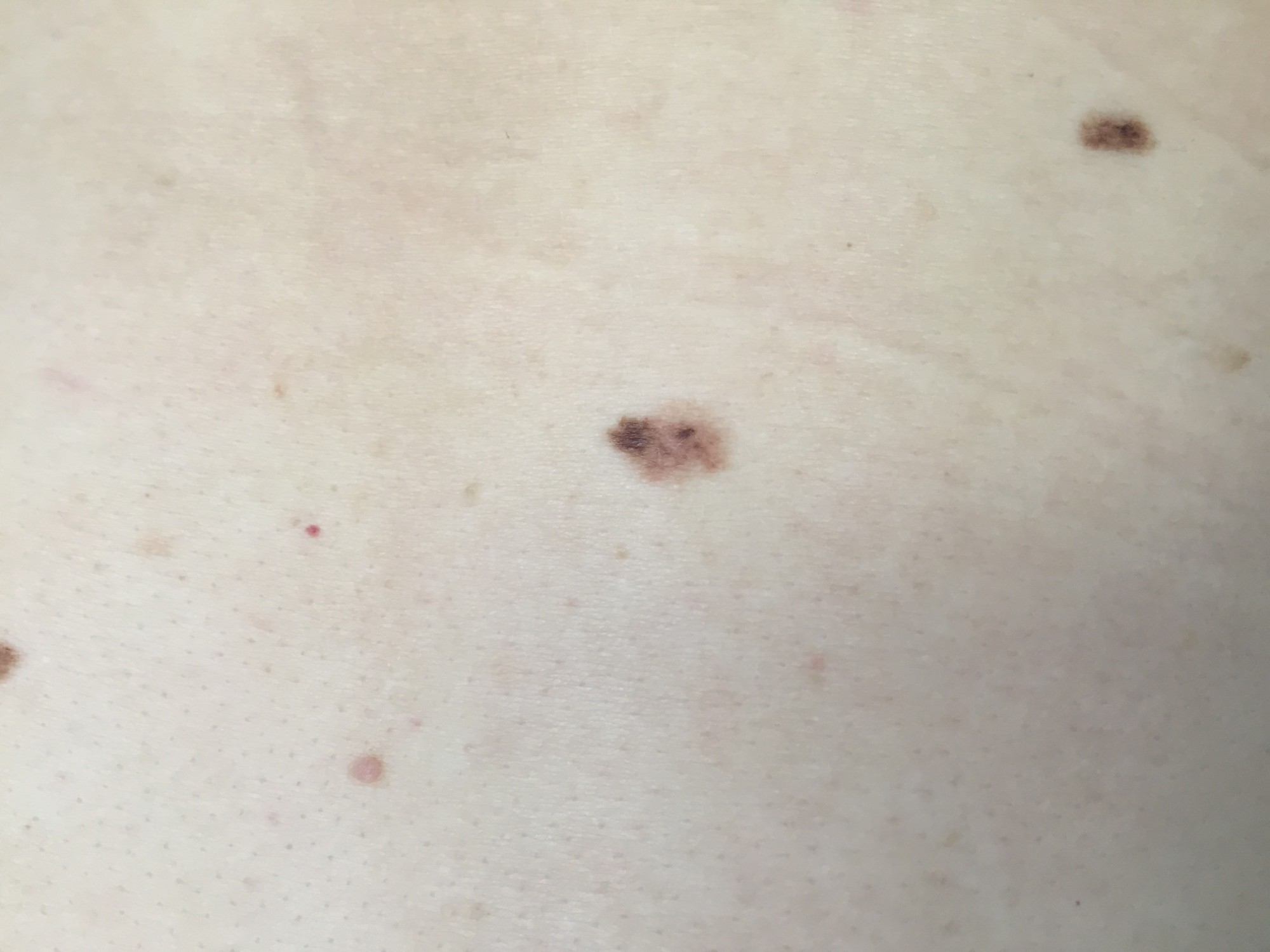
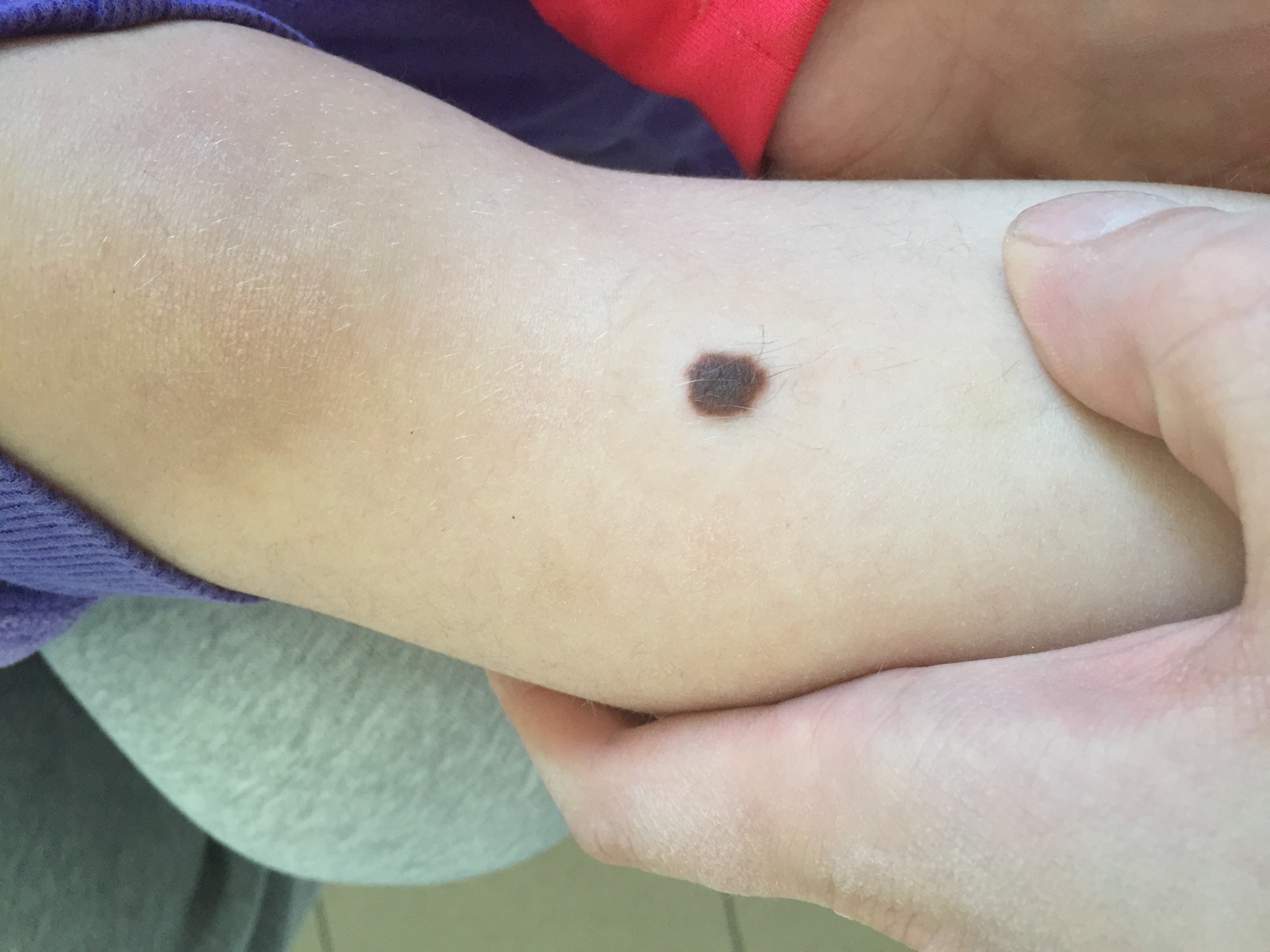
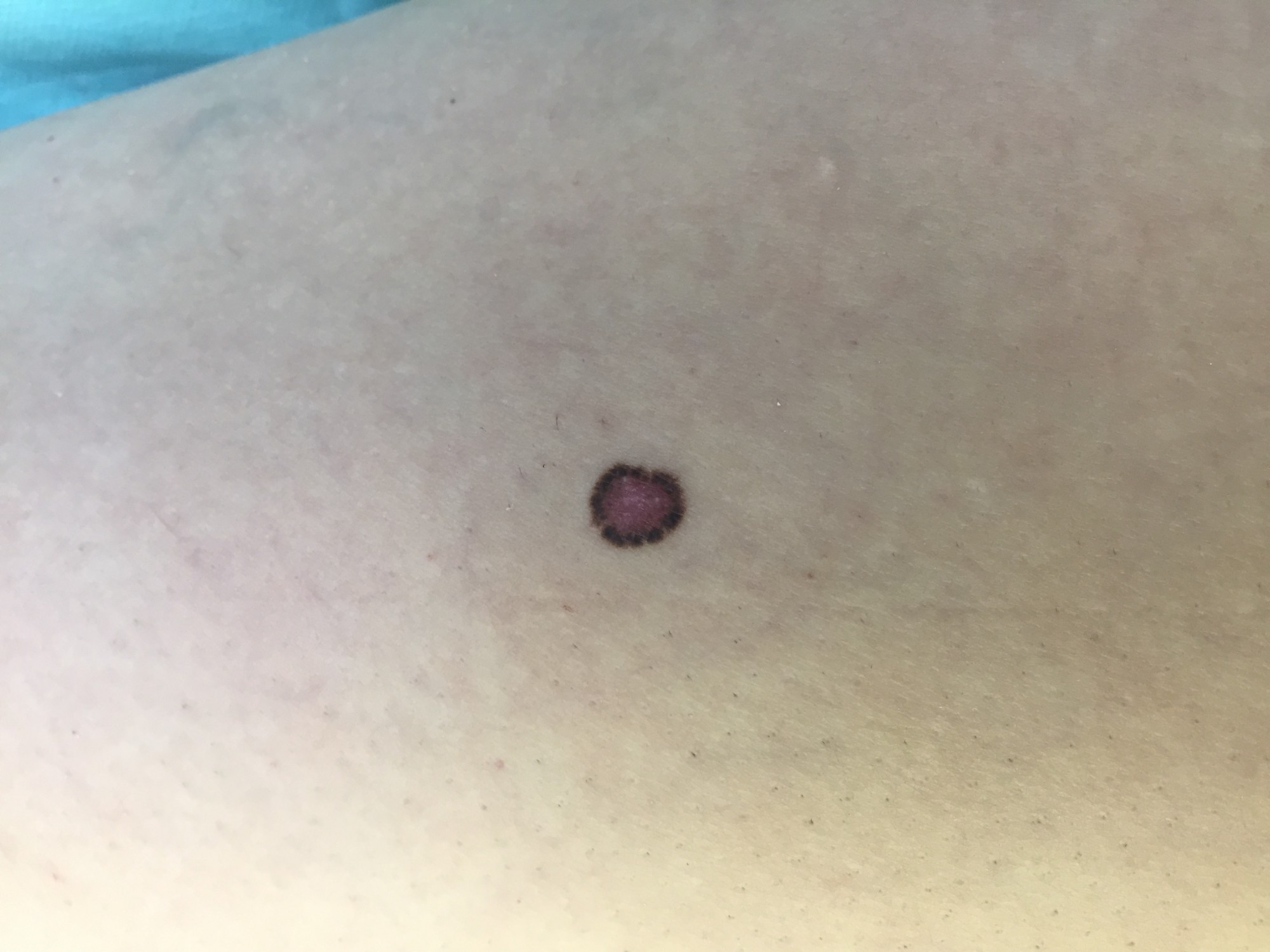
В большинстве своем – они доброкачественные. Но некоторые виды родинок должны насторожить.
- Есть несколько клинических признаков отличия меланомы от обычного невуса. У меланомы темная окраска, практически черная. И диаметр новообразования– чаще всего от 6 мм и более. К тому же она очень интенсивно растет. В некоторых случаях на поверхности кожи могут появляться язвы, корочки без видимых причин. Иногда в таких местах наблюдается зуд и дискомфорт.
Есть общепризнанный алгоритм оценки пигментных образований ABCDE, который может помочь выявить "подозрительные": A (asymmetry, асимметрия) — появление асимметрии образования; B (boundary, контур) — есть неровные или рваные (географические) края; C (color, цвет) — неравномерность пигментации - присутствуют участки черного цвета, появление узлов розового цвета или с голубоватым оттенком; D (diameter, диаметр) — диаметр больше 6 мм; E (evolution, изменение) — в течение времени изменяется.
Даже доброкачественные образования с течением времени свой размер будут изменять, но не с такой скоростью, - говорит доктор Владислав Дубенский.
Есть мнение, что обычная родинка может перерасти в злокачественную. Это правда.
- На сегодняшний день рассматривается теория, что если новообразование доброкачественное, в нормальных условиях оно так и останется доброкачественным. Хотя в некоторых случаях, как опыт показывает, меланома развивается из предшествующей родинки. Другой вопрос, какая была эта родинка – типичная или атипичная. Но в целом, мы принимаем тот факт, что из невуса может развиться злокачественное новообразование.
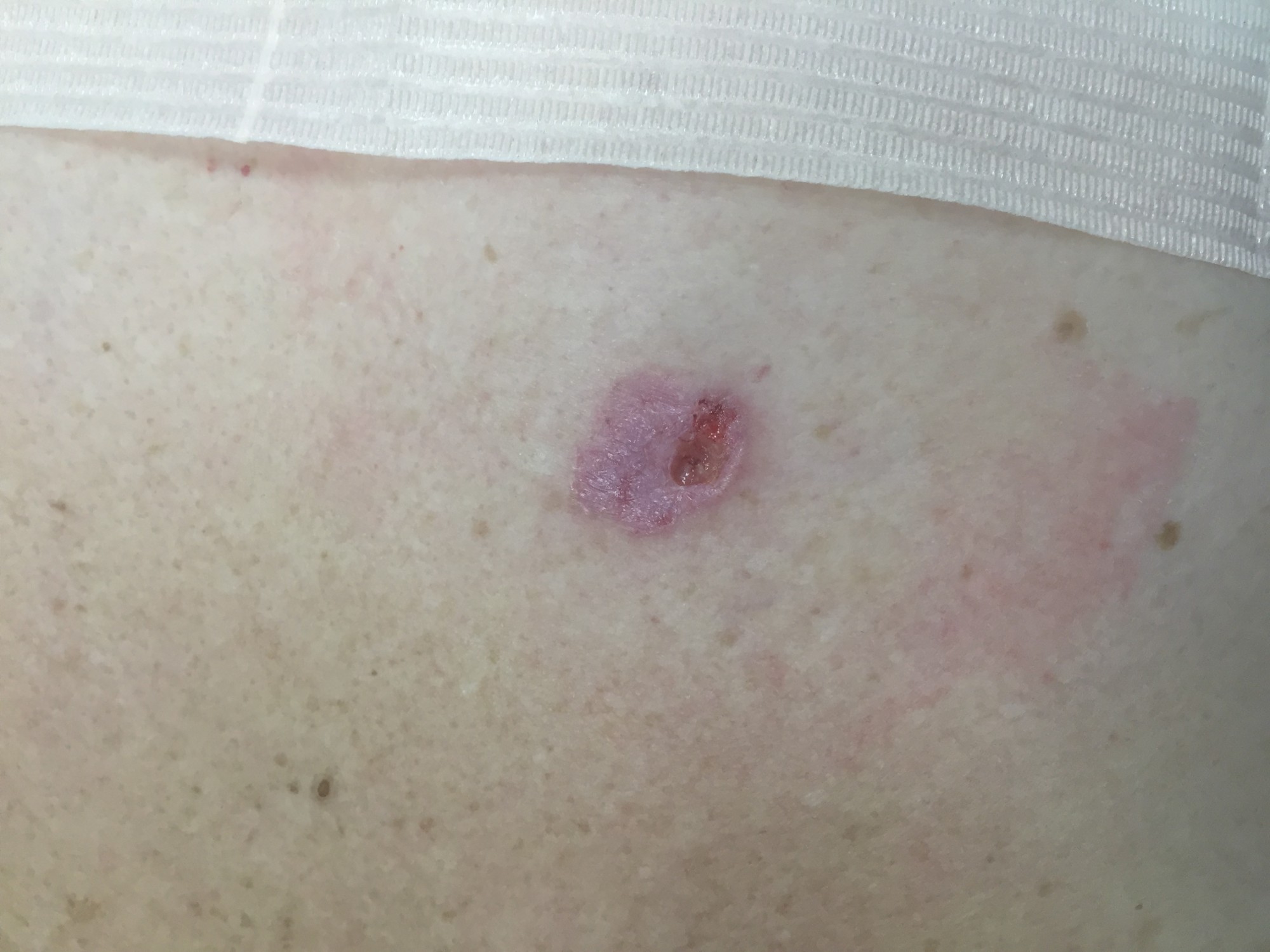
МЕЛАНОМА (фото из личного архива Владислава Дубенского):
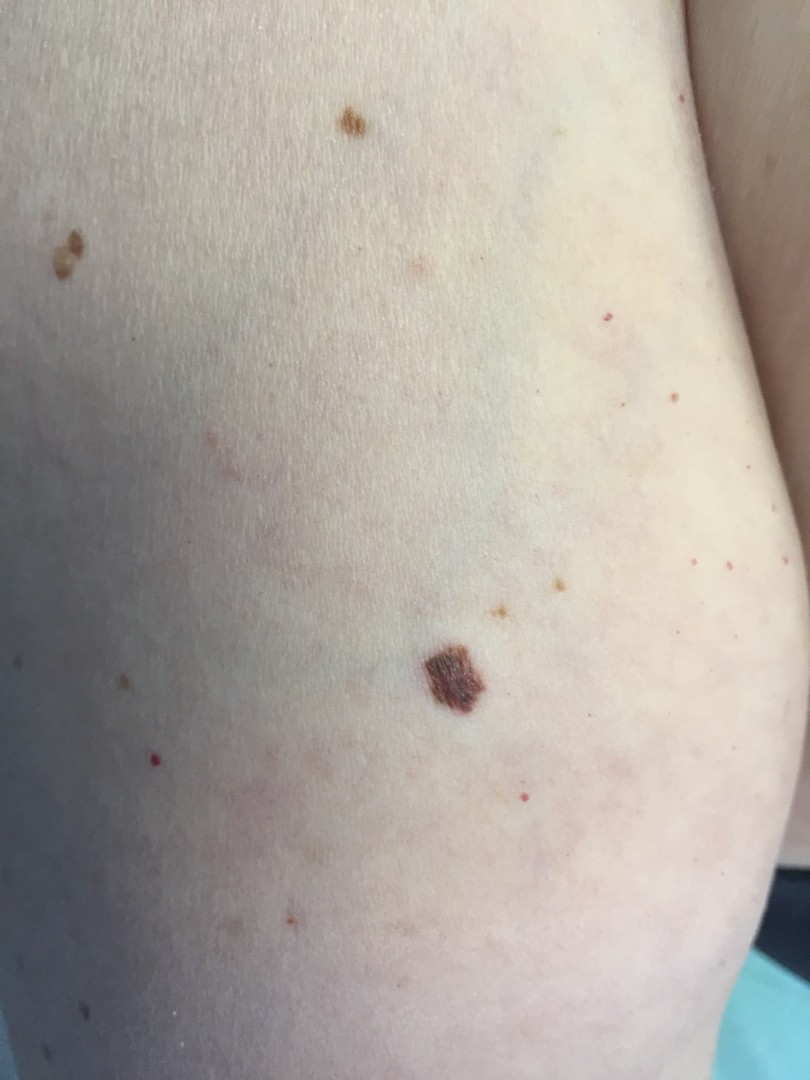
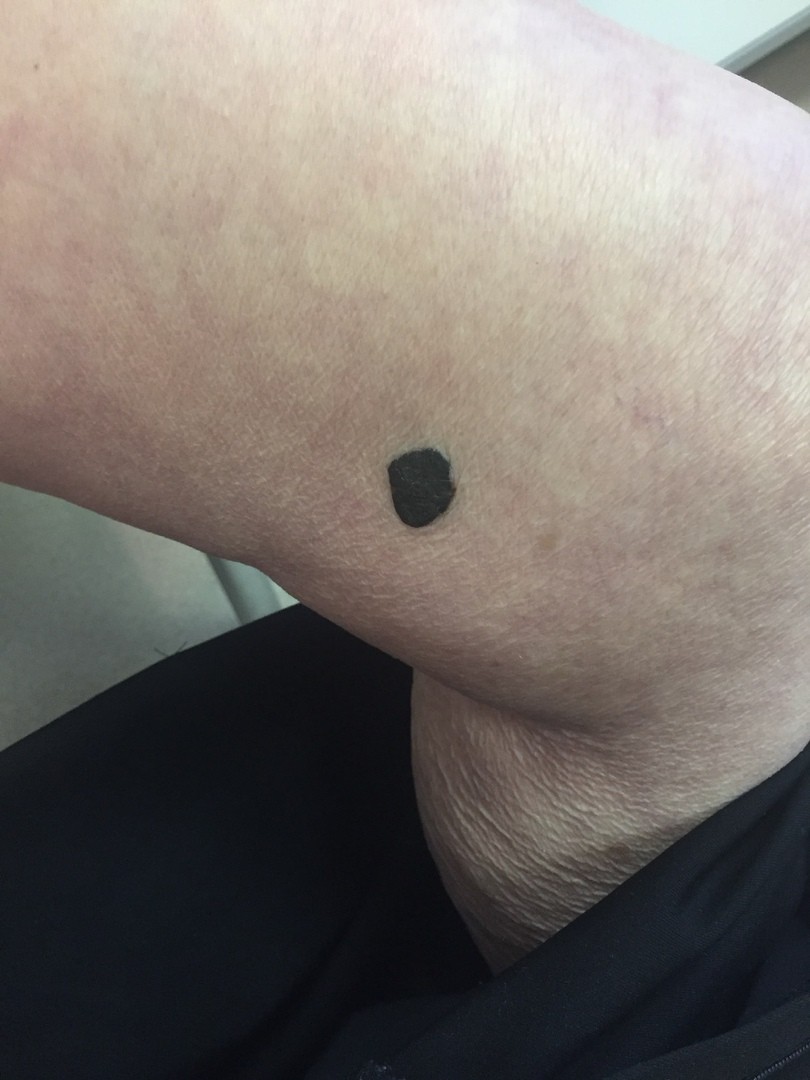
Меланома имеет несколько клинических вариантов. Но чаще всего встречаются четыре из них.
Наиболее часто встречается поверхностно-распространяющаяся меланома. Она сначала выглядит достаточно плоской, как родинка, родимое пятно, только темно-коричневого или почти черного цвета и бОльшего диаметра. Потом, когда начинает расти, проникая внутрь эпидермиса, а затем и в дерму, у нее появляется узел на поверхности.
Узловая растет сразу, как объемная опухоль, и она самая опасная. Ее отличает быстрый рост и неблагоприятные последствия, она с самого начала растет агрессивно и вертикально, все глубже и глубже. А потому риск присутствует сразу. Узловая похожа чем-то на полип на коже темного цвета.
Акрально-лентигинозная в основном развивается на ладонях, пальцах, подошвах ног и ногтях. Встречается довольно редко.
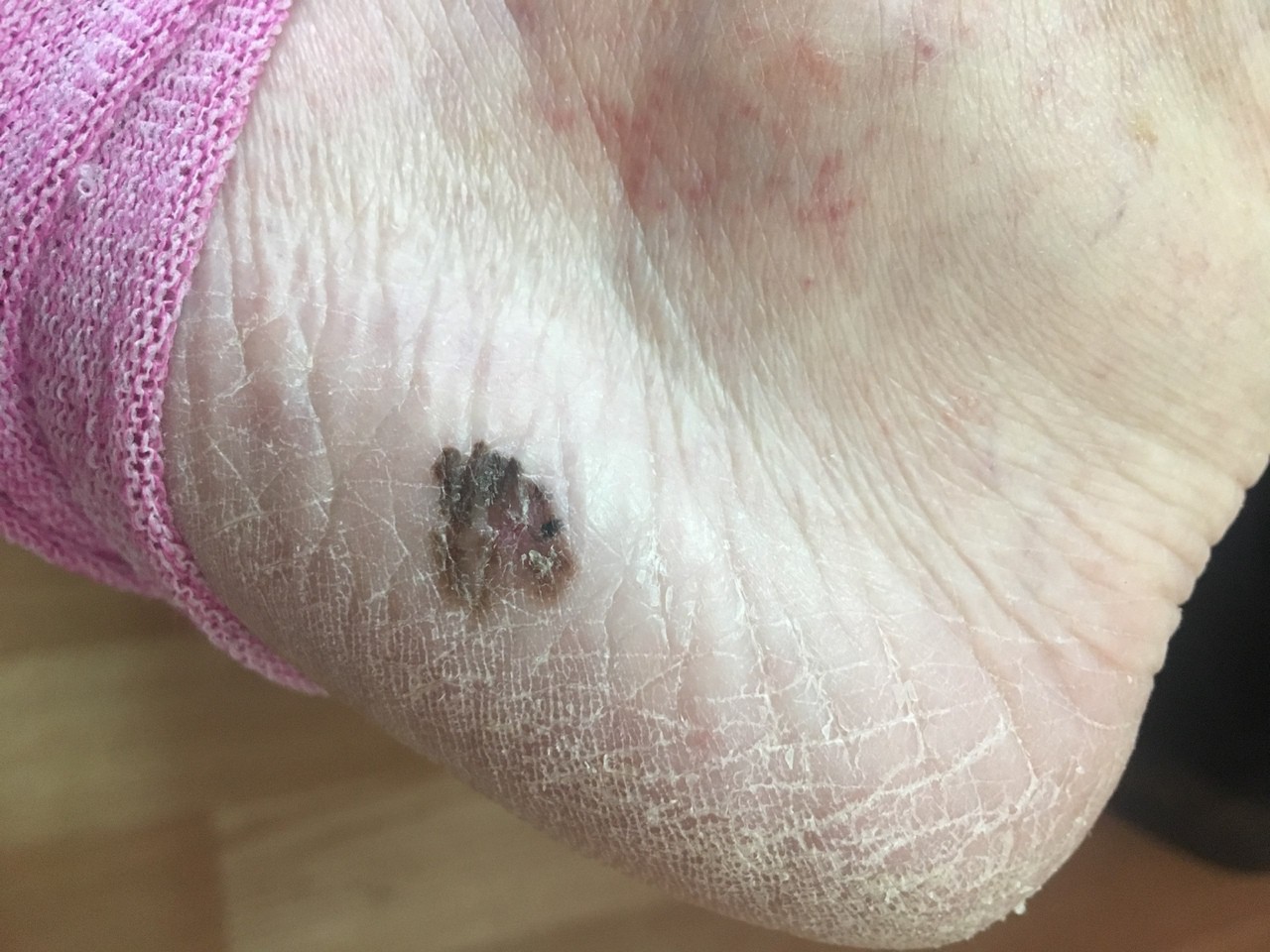
Лентиго-меланома - разновидность меланомы, характеризующаяся длительным течением. Возникает на открытых участках тела, реже на спине. Ее отличие - в продолжительной фазе радиального роста - одно-два десятилетия.
- Меланома может встретится на любом участке кожи и даже на слизистых оболочках, в том числе, на гениталиях. Она может поселиться на слизистой оболочке глаз и даже внутри глаза - на сетчатке. Есть атипичный вариант – когда поражается центрально-нервная система, но это больше казуистические случай.
Группа риска
В группу риска попадают люди со светлой кожей, блондины или рыжие, с веснушками. А также те, у кого на теле много родинок. Если в семье были случаи меланомы, то это тоже будет риском.
Важно знать, что полученные в детстве солнечные ожоги могут стать спусковым механизмом. А потому врачи не рекомендуют, чтобы дети до 3 лет долго находились на солнце. Кстати, под ожогами понимается даже обычное покраснение кожи от ультрафиолета.
Конечно же, большой фактор риска – травмирование родинки.
Опасно ли расцарапать или случайно содрать родинку?
Однозначно, травматизация невуса, если он был атипичным, может привести к развитию меланомы.
Для ряда родинок травматизация безопасна. Но, к сожалению, сам человек не может знать, какую роднику он травмировал – обычную или атипичную.
- Если содрал родинку, то тут же бежать к врачу не стоит. Это бесполезное занятие. Потому что после травмы родники на поверхности возникает рана и ссадина, врач-дерматолог ничего не увидит. Поверхность должна восстановиться, только после этого можно обратиться к специалисту.
Если повредил родинку, стоит ли ее прижечь "зелёнкой" или помазать заживляющей мазью? Ответ врача – нет.
- В этой ситуации лучше всего заклеить пластырем . Когда кровоточить перестанет, надо снять пластырь, не мочить и дать самостоятельно ранке высохнуть. Никаких средств применять не надо ни в коем случае. "Зелёнка", к примеру, имеет спиртовой компонент, а значит, обладает раздражающим действием.
Загорать – опасно! Даже чуть-чуть
Солнце опасно, особенно для людей со светлой кожей и родинками. Ещё опаснее – искусственный загар. Речь идет о солярии. У врача плохие новости. Тот, кто злоупотреблял солярием, особенно до 30 лет, сесть риск заработать злокачественное новообразование кожи с течением возраста.
Что касается естественного загара, то у доктора тоже мнение очень негативное. По словам Владислава Дубенского, солярий вреднее, но и обычный загар – тоже вреден. Даже в нашей полосе солнце может быть агрессивным. Обязательно нужно пользоваться защитой.
- Про "можно ли позагорать" я говорю – ни чуть-чуть, ни слегка, ни немножко, ни с утра, ни поздно вечером. Загорать вредно! Особенно тем, у кого светлая кожа. К примеру, у афроамериканцев кожа совсем другая, у нее защита в 6 раз больше, чем у белых людей.
Как себя защитить и помогают ли средства с SPF?
Самое надежное – это одежда, головной убор. Но летом не будешь ведь ходить полностью окутанным. Поэтому специалисты говорят, перед выходом на улицу на открытые участки тела надо наносить средства, которые способны защитить кожу от солнечного ожога. Такие средства имеют пометку - SPF (Sun Protection Factor) – это, так называемый, солнцезащитный фактор.
- Если мы пользуемся косметикой, которая уже содержит SPF, то подойдут средства с солнцезащитным фактором не менее 30. Если мы активно защищаемся при длительном пребывании на открытом солнце, тогда каждые два часа нужно наносить средство, содержащее не менее 50 SPF. Этот фактор говорит о том, что задерживается только 50% ультрафиолетовых лучей. И это при правильном его применении. У кого много родинок на теле – противопоказано быть на солнце без защиты.
Ни один крем с SPF не даст 100% защиты от солнца. Все равно у нас остаются открытыми ноги и руки. Поэтому не надо переживать, все равно удастся получить необходимую дозу ультрафиолета для синтеза витамина D. И для этого необязательно "печься" под солнцем часами. Достаточно прогулки.
Лечение меланомы
Все будет зависеть от того, есть метастазы или их нет. Если нет, то применяется хирургическое лечение. Полностью иссекается фрагмент кожи в зависимости от предполагаемой глубины поражения. На сегодняшний день диагностические операции делают под местной анестезией. Большие операции по удалению крупных образований - под общим наркозом.
Центр Аваева занимается диагностикой рака кожи и меланомы. Если пациенту требуется более широкая операция, он направляется уже в Тверской клинический онкологический диспансер.
Кроме того, на сегодняшний день есть новые препараты, которые применяются при лечении меланомы и разрабатываются новые, в том числе отечественные.
Чтобы вовремя заметить меланому, необходимо для профилактики обращаться к врачам и проводить осмотр родинок, особенно если они темные, неровные, кровоточат и интенсивно растут.
Консультация израильского онколога бесплатно
Решил объединить многолетние результаты общения с израильской профессурой в один файл. На вопросы отвечают онко-хирурги Шломо Шнейбаум и Хаим Гутман + в самом низу Яков Шехтер, а так же , радиолог из клиники Ассута — Наталья Голдберг, и патоморфолог Елена Дидковски.
Шнейбауму я в 2013г задал всего пару вопросов (ибо не обладал еще на тот момент требуемой наглостью), но все равно интересно, т.к. мнения по поднятым темам расходятся не только между российскими и израильскими врачами, но и немецкими. Особенно это касается использование онкомаркёра s100, да и походов в баню тоже.
Хаим Гутман терпеливо отвечал на множество вопросов, которые задавались ему во время каждого моего посещения.
Так же, внизу, вы найдете интервью с израильским патоморфологом из лаборатории Прайм Патолоджи и радиологом из клиники Ассута.
В принципе, посмотрев все ролики у вас вообще не должно остаться вопросов по поводу лечения меланому на ранних стадиях и жизни после этого.
Меланома , лечение меланомы.
00 — 00.52 — онкомаркёр s100
00.53 — 3.49 — можно ли меланомщикам ходить в баню (и вообще нагреваться). Очень подробно.
2. Хаим Гутман (2014 г)
3. Хаим Гутман (2015г)
16.26 — 20.00 — Облучение после удаления лимфоузлов (лимфаденэктомии). На основе Австралийского опыта.
20.03 — 23.55 — Фотодинамическая терапия при удалении первичной меланомы (опухоли).
24.00 — 30.38 — Метод Моса. Когда и зачем используется, и предназначен ли он для удаления меланомы.
30.40 — 33.56 — Прием гормональных препаратов после удаления меланомы, в т.ч. контрацептивов.
33.57 — 37.40 — Анализ ЛДГ. Нужен ли он при меланоме и что показывает и используется ли в Израиле.
37.42 — до конца — Что такое Митотический индекс и какие выводы можно сделать после его получения.
И вот еще ответы на вопросы о том, что можно и нельзя тем, кто избавился от меланомы на ранних стадиях
взято отсюда: Лечение меланомы. Диагностика в Израиле. Хаим Гутман. Отзыв
1. Можно ли посещать сауны и бани? — ДА
2. Можно ли проводить массаж, физиопроцедуры (УВЧ, электрофорез и пр). — ДА
3. Разрешено ли применение крема с эффектом автозагара? — Да
4. Разрешено ли грудное вскармливание ребенка? — ДА .
5. Оральные контрацептивы? — без проблем
6. Можно ли колоть ботекс (гиалуроновая кислота, диспорт и пр.) — Да
7. Нужно ли принимать витамины — д3, С, комплексные — ДА . Обычные дозировки (еще никому не вредило. прия Дядя Вадик)
8. Имеется ли опасность при пломбировании зубов с использованием лампы с УФ-лучами — НЕТ
9. Опасен ли маникюр с применением УФ -ламп для сушки лака (напр. шеллак) — Да .
10. Обязательно ли ношение солнцезащитных очков? Какой мин процент прозрачности должен быть (25, 50, 76%) — Да. Любой. Защита не менее 400
11. Использование солнцезащитных кремов — требуется постоянно? Фактор защиты? . ДА. Лучше с фактором 50
12. Прививки — МОЖНО
13. Лечение антибиотиками, потивовирусными препаратами, — МОЖНО
14. Спорт — фитнес, кардио, аэробные нагрузки. Когда можно начинать после оперативного вмешательства. Есть ли какие либо ограничения — через 1 месяц. Но здесь все индивидуально. Ограничения отсутствуют.
15. Питание — правильное здоровое. Впрочем оно ни кому не навредит
Гормональные оральные средства повсеместно используются женщинами для предотвращения нежелательной беременности. Также подобные таблетки назначают специалисты и во многих других случаях проблем со здоровьем: нерегулярные менструации, болезненные месячные, эндометриоз, прыщи и проблемы с предменструальным синдромом. Так или иначе, многие женщины принимают это лекарство и, к сожалению, часть из них покупает противозачаточные без консультации врача. Чем это чревато? Разберём в этой статье.
Рассмотрим 10 самых распространённых побочных действий противозачаточных таблеток
Или же межменструальные мажущие выделения. Предполагает небольшие кровотечения, встречающиеся между ожидаемыми периодами. Эти выделения чаще всего встречаются в процессе привыкания организма к гормональным средствам — то есть первые три месяца у многих женщин начинается споттинг. В принципе, после этого срока у большинства женщин межменструальные выделения прекращаются, хотя у некоторых они могут наблюдаться и до полугода, и даже больше. В этом случае необходимо срочно идти к врачу.
Обратиться к врачу также необходимо тем, кто испытывает 5 или более дней кровотечения во время приёма таблеток или сильное кровотечение в течение 3 или более дней. В других случаях, если споттинг периодичен и незначителен, волноваться не следует: это кровотечение может случиться из-за того, что матка приспосабливается к более тонкой слизистой оболочке эндометрии или из-за того, что организм приспосабливается к различным уровням гормонов.
Некоторые люди испытывают лёгкую тошноту при первом приёме таблетки, но симптомы обычно проходят через некоторое (и довольно короткое) время. Неприятный симптом можно устранить, если принимать таблетки с едой или перед сном. Если тошнота не проходит более 3 месяцев или переходит в постоянную рвоту, вам следует обратиться к врачу.
Тошнота, опять же, происходит из-за гормонального перестроения. В принципе, любые лёгкие побочные явления, а также серьёзные паталогические процессы, так или иначе, связаны именно с этим перестроением. Поэтому важно придерживаться правильного приёма таблеток, правильной дозировки и принимать лекарство только после назначения. Иначе у вас произойдёт серьёзный гормональный сбой, исправлять который будет в разы сложнее, чем "простые" побочки.
Противозачаточные таблетки могут вызвать болезненность груди. Это обычно проходит через несколько недель после начала приёма таблеток. Болезненность наступает из-за временного увеличения груди на 1-2 размера (влияние гормонов на молочные железы).
Тут, кстати, следует вспомнить о существующем мнении, что противозачаточное может вызвать рак груди — это миф. Большая часть из всех исследований на эту тему опровергли это мнение.
Но тем не менее, гормональные средства могут сгустить кровь, из-за чего на груди могут появиться припухлости. При их обнаружении не следует паниковать, но обратиться к врачу стоит.
Чтобы избежать болезненности или уменьшить её, следует понизить потребление кофеина и соли, а также рекомендуется носить удобное, не сдавливающее грудь бельё.
Эстроген и прогестерон напрямую влияют на головные боли у женщин. В принципе, практически в половине случаев подобных болей у женщин связано со скачками уровней этих гормонов.
Умеренная интенсивность головной боли при приёме противозачаточных — нормальное явление. Если же боль постоянная или очень сильная, опять же, следует обратиться к врачу.
Для профилактики мигрени следует понизить количество соли, а также полностью убрать из рациона во время приёма гормонов шоколад, кофе, красное вино, солёные и копчёные продукты.
С гормонами увеличивается не только вес груди, но и общая масса всего тела. Хотя следует отметить, что клинические исследования не обнаружили устойчивой связи между использованием противозачаточных таблеток и колебаниями веса. Однако всё может возникнуть задержка жидкости, особенно вокруг груди и бедер. Из-за этой задержки женщина может "поправиться" на 6 килограмм.
В принципе, отмечалось также и то, что при приёме гормонов люди наоборот теряли в весе. Поэтому здесь всё индивидуально.
Самый распространённый побочный эффект. В основном настроение меняется в худшую сторону: наблюдаются вспышки агрессии и даже депрессия. Такое колебание происходит из-за увеличения количества эстрогена в организме.
Если настроение меняется у вас продолжительное время, а депрессивное настроение держится в течение нескольких недель, то стоит обратиться к врачу: эстроген никак не может прийти в норму.
Также самый распространённый эффект.
В основном, после приёма гормонов месячные начинаются раньше срока примерно на 1-2 недели. Но также могут быть и "опоздания": обычно они не превышают семи дней.
Следует запомнить: если ваша задержка длится больше семи дней, или же вы дождались того, чтобы понять, что весь период был пропущен — вполне возможно, что таблетки не подействовали, и вы беременны. То есть, задержка длится больше недели — идите к врачу.
Гормон или гормоны в противозачаточных таблетках могут влиять на половое влечение или же либидо у некоторых людей. Если снижение либидо сохраняется и вызывает беспокойство, то следует обсудить это с врачом.
В некоторых случаях противозачаточные таблетки могут наоборот повышать либидо, например, устраняя беспокойство о беременности и уменьшая болезненные симптомы менструальных болей, предменструального синдрома, эндометриоза и миомы матки. В любом случае, если ваше состояние начинает вас беспокоить, то обратитесь к специалисту, чтобы устранить гормональный дисбаланс.
Предполагается изменение количества или цвета влагалищной смазки. Подобные изменения обычно не вредны, но изменения цвета или запаха могут указывать на возможную инфекцию, что не связано с оральной контрацепцией.
Удивительно, но факт, гормональные контрацептивы влияют на глазную роговицу, а точнее на её утолщение. Это утолщение не является признаком повышенного уровня риска других и более серьёзных глазных заболеваний, но всё же и оно таит неприятные моменты. Например, некоторые женщины во время приёма лекарства не могут безболезненно носить контактные линзы. Поэтому всем женщинам, имеющие проблемы со зрением, лучше во время приёма гормонов перейти на очки.
Это самые распространённые и, пожалуй, самые безобидные последствия от приёма гормональных средств. Они встречаются и у тех, кто принимает по назначению, и у тех, кто принимает с нарушениями в расписании и в дозировке.
Но следует всё же запомнить, что гормоны — очень важные и "серьёзные" для нашего организма вещества. Неправильное их употребление может нарушить работу не только продуктивной системы, но и остальных систем также. Поэтому не занимайтесь самолечением гормонами, придерживайтесь строгой инструкции врача, и не беспокойтесь сильно о побочных явлениях — они будут в большинстве случаев при приёме оральных контрацептивов, но их умеренное протекание вписывается в норму.
"Сейчас во всем мире растет заболеваемость раком молочной железы. Одна из причин роста - оральные контрацептивы. Об этом было целое сообщение на Европейской конференции по раку молочной железы, состоявшейся недавно в Барселоне. В десятилетнем исследовании, принимали участие ученые из Норвегии, Швеции и Франции. За это время они проанализировали данные о здоровье свыше 100 тысяч женщин в возрасте от 30 до 50 лет. В результате, специалисты пришли к выводу, что если женщина когда-то пользовалась противозачаточными таблетками, то риск развития у нее рака молочной железы возрастает почти на 30 процентов. При длительном приеме оральных контрацептивов риск возникновения рака груди, по их данным, увеличивается до 60 процентов! При этом все эти женщины принимали таблетки, содержащие совсем небольшие дозы гормонов", - говорит доктор медицинских наук, ведущий научный сотрудник Института клинической и экспериментальной лимфологии СО РАМН Татьяна Дергачева
Прием оральных контрацептивов: плюсы и минусы
Как и любые другие лекарственные средства, оральные контрацептивы имеют достоинства и недостатки.
высокая эффективность (вероятность нежелательной беременности всего 0,3% при правильном применении);эффект этого метода контрацепции обратим, и после окончания приема женщина может забеременеть;можно применять как рожавшим, так и нерожавшим женщинам, а гестагенные препараты подходят кормящим;не нужно отвлекаться во время полового акта.
В зависимости от типа препарата КОК могут обеспечивать и неконтрацептивные положительные эффекты:
Прием оральных контрацептивов имеет ряд противопоказаний, именно их уточнением займется доктор в первую очередь. Они могут различаться в зависимости от препарата, но большинство ОК нельзя применять в следующих случаях:
- беременность;
- рак молочной железы (или другие гормонозависимые опухоли);
- тромбозы или тромбоэмболии, даже если они были ранее;
- другие состояния, способные повлиять на систему свертывания крови - присутствие антифосфолипидных антител, мутации генов системы свертывания крови;
- заболевания печени - опухоли, цирроз, тяжелый гепатит, врожденное повышение уровня билирубина;
- гипертония, особенно неконтролируемая;
- сахарный диабет с осложнениями;
- заболевания сердца и сосудов;
- инсульты или инфаркты в анамнезе;
- курение более 15 сигарет в день для женщин старше 35 лет;
- мигрени, сопровождаемые аурой или неврологическими симптомами;
- раньше, чем через 6 недель после родов;
- при длительной неподвижности.
Фото превью: g-academy.ru
Встройте "Правду.Ру" в свой информационный поток, если хотите получать оперативные комментарии и новости:
Подпишитесь на наш канал в Яндекс.Дзен или в Яндекс.Чат
Добавьте "Правду.Ру" в свои источники в Яндекс.Новости или News.Google
Также будем рады вам в наших сообществах во ВКонтакте, Фейсбуке, Твиттере, Одноклассниках.
Читайте также: