Прорастание опухоли до серозного слоя
Факторы прогноза, стадирование.
Главным прогностическим фактором является стадия рака толстой кишки в момент первичной диагностики.
В России пользуются либо классификацией, предусматривающей 4 стадии рака, либо разработанной Международным Противораковым Союзом системой стадирования - TNM. В мире широко используют классификацию Dukes или ее модификацию Astler-Coller.
Согласно отечественной классификации к I стадии относят опухоли, занимающие менее полуокружности стенки кишки, прорастающие лишь слизистый и подслизистый слои. При этом у больных нет регионарных и отдаленных метастазов. Ко II стадии относят случаи, при которых опухоль занимает более полуокружности кишки, врастает в мышечный слой стенки кишки. Возможно поражение единичных регионарных лимфоузлов, метастазов в отдаленных органах нет. При Ш стадии опухоль прорастает все слои стенки кишки, врастает в жировую клетчатку. Возможны метастазы в регионарные лимфоузлы. Основными характеристиками IV стадии являются прорастания опухоли в прилегающие органы (мочевой пузырь, матку, желудок, простату, влагалище) или метастазирование в отдаленные органы (печень, легкие, кости).
По системе TNM рассматриваются нижеследующие категории:
TIS - рак ин ситу,
Тх - первичная опухоль не может быть оценена
То - первичной опухоли нет
Т1 - опухоль прорастает в подслизистый слой
Т2 - опухоль прорастает мышечный слой
ТЗ - опухоль прорастает в субсерозную ткань или околокишечную клетчатку
Т4 - опухоль перфорирует висцеральную брюшину или инвазирует соседние органы и структуры.
NX - регионарные лимфоузлы не могут быть оценены
No - нет метастазов в регионарных лимфоузлах
N1 - выявлены метастазы в 1-3 периректальных или периободочных лимфоузлах
N2 - метастазы в 4 или более региональных лимфоузлах
N3 - метастазы в любых лимфоузлах вдоль крупных сосудов
MX - не уточнено присутствие отдаленных метастазов
Мо - их нет
М 1 - выявляются метастазы в отдаленные органы и ткани.
В западном мире, начиная с тридцатых годов, используется классификация Dukes. Она удивительно проста и хотя была много раз модифицирована, многие продолжают на нее ориентироваться.
Dukes A - опухоль не пенетрирует наружную оболочку кишки.
Dukes В - опухоль прорастает в серозную оболочку.
Dukes С -есть поражение л/узлов.
Dukes D- отдаленные метастазы.
5 лет выживают 90% больных с Dukes A,70-75% с Dukes В, 45-55% с Dukes С , средняя выживаемость больных с Dukes D - 8-12 месяцев. Классификация Astler-Koller предусматривает следующие градации:
А- опухоль прорастает лишь слизистую оболочку
B1 - опухоль прорастает мышечную оболочку
B2 - опухоль прорастает серозную оболочку
С1 - опухоль прорастает мышечную оболочку но имеются метастазы в регионарные лимфоузлы
С2 - опухоль прорастает серозную оболочку и имеются метастазы в регионарных лимфоузлах.
Т.О. эта классификация позволяет выделить и уровень прорастания стенки кишки и вовлеченность лимфоузлов.
На рис.№1 представлена 5-летняя выживаемость в зависимости от стадии по Astler-Koller после хирургичексого лечения.

Рисунок 1. Колоректальный рак: стадии и выживаемость.
К другим прогностическим факторам относят: а) возраст, б) пол, в)симптомность, г) наличие опухолевых осложнений, д) инвазию нервов и сосудов, е) число пораженных лимфоузлов, ж) степень дифференцировки, з) высокие цифры ЛДГ и числа лейкоцитов в крови, и) плоидность ДНК, к)холецистэктомию в анамнезе, л) облучение таза в анамнезе.
Чем моложе пациент, тем хуже прогноз. Рак в возрасте до 40 лет протекает крайне неблагоприятно. У таких пациентов гораздо больше метастазов в лимфатических узлах, они обычно позже обращаются за медицинской помощью. При среднем возрасте в 62 года дифференцированные раки встречаются достоверно чаще, чем при среднем возрасте в 55 лет. Муцинозные опухоли также чаще регистрируются у молодых.
У женщин прогноз лучше чем у мужчин.
Симптомность рака толстой кишки при постановке диагноза усугубляет прогноз. Безсимптомные больные (со случайной диагностикой) живут 5 лет в 71% случаев, наоборот, симптомные больные до первичного диагноза - 49%.
Наличие опухолевых осложнений - перфорации или непроходимости ухудшает прогноз, 5-летняя выживаемость в Дании среди имевших эти осложнения РТК (219 больных) составила 23%, а больных без этих осложнений (732 пациента) - 35%.
Факторы прогноза, обозначенные буквами д, е, ж, з присутствуют у больных с малыми сроками жизни и редко среди долгоживущих.
Противоречивы сведения о значении плоидности ДНК при колоректальном раке. Wolley и соавторы сообщили, что 65% с диплоидным содержанием ДНК живут 5 лет, в то время как среди больных с анеуплоидными опухолями этот процент равен 7,5.
Как известно, под плоидностью понимается индекс, образуемый от отношения числа клеток в G-0 фазе к числу клеток, находящихся в пресинтетической фазе G-1. При индексе равной 1 опухоли диплоидные, при индексе 2 - тетраплоидные, при индексе >2 анеуплоидные или полиплоидные (плоидность опухолей определяется с помощью цитометрии).
Schutte и соавт. нашли, что плоидность имеет достоверное прогностическое значение лишь при стадии Dukes С. Допускается, что худший прогноз обусловлен не столько плоидностью ДНК, сколько связан с Dukes стадией, степенью пораженности л/узлов и дифференцировкой опухоли.
В качестве прогностического фактора считается также пролиферативный индекс (S-фракция более 20%). Однако, большинство авторов склоняются к необходимости учета пролиферативного индекса и плоидности в рамках стадии по Dukes. Это означает, например, что прогноз у больных с анеуплоидной ДНК и высоким индексом пролиферации хуже в подгруппе Dukes В, чем у больных с диплоидной ДНК и низким индексом пролиферации, но только в той же стадии.
В группу риска входят больные, перенесшие холециститэктомию. Этот факт был описан в 1981 г. Однако, позднее было уточнено, что повышение риска достоверно лишь для женщин, перенесших эту операцию и особенно, если холецистэктомия была проведена более чем за 10 лет до выявления раковой опухоли.
Как известно, одним из пластических завершений цистэктомии является наложение уретеросигмостомы. У таких больных через отдаленные сроки (до 20 лет) повышается риск развития полипов и рака толстой кишки.
К факторам риска относят также облучение таза, предшествующее появлению опухоли на 10 лет и более. Обычно облучение проводилось по поводу рака шейки матки. Опухоль прямой кишки имеет строение колоидной карциномы в этих случаях, что не типично для рака возникшего без облучения таза в анамнезе. Хотя были и наблюдения, показывающие, что РТК часто возникает и после гинекологических опухолей, не подвергавшихся облучению. Точка была поставлена после констатации увеличения частоты РТК у женщин, подвергавшихся облучению по поводу спондилеза, метрорагии и других доброкачественных состояний.
Опухоль — это патологическое образование, самостоятельно развивающееся в органах и тканях, отличающееся независимым ростом, разнообразием и необычностью клеток.
Ежегодно в мире регистрируется 8 миллионов новых случаев злокачественных новообразований и более 5,2 миллиона смертей от них.В 2000 году в России от различных причин погибло 2,2 миллиона человек, в том числе 297,9 тысяч - от новообразований (13,4%). Средний возраст умерших составил 59 лет для мужчин и 72 года - для женщин. В России каждые 5 минут регистрируется 4 новых случая злокачественных опухолей. Теории возникновения опухолей:теория раздражения; вирусная теория; мутационная теория (канцерогены); иммуннологическая теория .
Общеизвестно: чем больше теорий придумано, тем меньше ясности в чем-либо. Описанные ниже теории объясняют лишь отдельные этапы формирования опухолей, но не дают целостной схемы их возникновения (онкогенеза).
| Характеристика | Доброкачественная опухоль | Злокачественная опухоль |
| Рост | медленный | быстрый |
| Поверхность | гладкая | бугристая |
| Граница | четкая | нечеткая |
| Консистенция | мягкоэластичная или плотноэластичная | каменистой или деревянистой плотности |
| Подвижность | сохранена | может отсутствовать |
| Связь с кожей | отсутствует | определяется |
| Нарушение целостности кожи | отсутствует | может быть изъязвление |
| Регионарные лимфоузлы | не изменены | могут быть увеличены, безболезненные, плотные |
Benign - доброкачественная: клетки похожи друг на друга и на нормальную ткань.
Malignant - злокачественная. Клетки злокачественной опухоли всегда выглядят уродливо и разнообразно
Доброкачественные опухоли имеют экспансивный рост: опухоль медленно увеличивается и раздвигает окружающие ткани и органы.
Рост злокачественных опухолей называется инфильтрирующим: опухоль растет быстро и при этом пронизывает (инфильтрирует) окружающие ткани, прорастая в кровеносные сосуды и нервы. Действия и вид опухоли на вскрытии похожи на клешни рака, отсюда и название рак.
Ø Лимфатические сосуды забиты конгломератами опухолевых клеток
(показаны красными стрелками).
Ø Некоторые метастазы имеют свои названия по автору, который их первый описал. Например, метастаз Вирхова – в лимфоузлы над левой ключицей при раке желудка.
Пути метастазирования:
Метастазы – это очаги отсева опухоли, метастазирование - сам процесс образования метастазов. В результате роста опухоли ее отдельные клетки могут отрываться, попадать в кровь, лимфу и переноситься в другие ткани. Там они вызывают рост вторичной (дочерней)опухоли. По структуре метастазы обычно не отличаются от родительской опухоли. Метастазируют только злокачественные опухоли. Доброкачественные опухоли
метастазов не дают.
Основные пути метастазирования: лимфогенный; гематогенный; имплантационный.
| Доброкачественные опухоли | Злокачественные опухоли |
| Клетки повторяют клетки ткани, из которой развилась опухоли | Атипия и полиморфизм клеток |
| Рост экспансивный | Рост инфильтрирующий |
| Не дают метастазов | Склонны к метастазированию |
| Практически не дают рецидивов | Склонны к рецидивированию |
| Не оказывают влияния на общее состояние (за исключением редких форм) | Вызывают интоксикацию, кахексию |
Название доброкачественных опухолейсостоит из названия ткани и суффикса -ома.
• Фиброма – доброкачественная опухоль соединительной ткани.
• Липома – доброкачественная опухоль из жировой ткани.
• Аденома – доброкачественная опухоль из железистой ткани.
• Миома – доброкачественная опухоль из мышечной ткани. Если это поперечно-полосатая мышечная ткань (например, мышцы рук и ног), то доброкачественная опухоль называется рабдомиома. Если же гладкая мускулатура (в стенках артерий, кишечника) - опухоль называется лейомиома.
• Если в доброкачественной опухоли имеется сочетание клеток разных тканей, то названия звучат соответствующим образом: фибромиома, фиброаденома, фибролипома
опухоль из эпителиальной ткани
ü рак (карцинома) — злокачественная опухоль из эпителиальной ткани
ü саркома — злокачественная опухоль из соединительной ткани, за исключением крови.
4 основных синдрома рака:
Ø синдром “плюс-ткань”
Ø синдром патологических выделений
Ø синдром нарушения функции органа
Ø синдром малых признаков.
Злокачественные опухоли вызывают раковую интоксикацию(интоксикация – отравление, от слова токсин – яд), вплоть до раковой кахексии (кахексия – истощение.
Международная Классификация TNM
Для злокачественной опухоли дается отдельная характеристика следующих параметров:
• 1. T (tumor, опухоль) — величина опухоли.
2. N (nodes, узлы) — наличие метастазов в регионарных (местных) лимфоузлах.
3. M (metastasis) — наличие отдаленных метастазов.
• Потом классификация была расширена еще двумя характеристиками:
• 4. G (gradus, степень) — степень злокачественности.
5. P (penetration, проникновение) — степень прорастания стенки полого органа (используется только для опухолей желудочно-кишечного тракта).
Выделяют 4 стадии онкозаболевания:
• 1-я стадия: опухоль небольшая, занимает ограниченный участок, не прорастает стенку органа, нет метастазов.
• 2-я стадия: опухоль больших размеров, не распространяется за пределы органа, возможны одиночные метастазы в регионарные лимфатические узлы.
• 3-я стадия: опухоль больших размеров, с распадом, прорастает всю стенку органа или опухоль меньших размеров со множественными метастазами в регионарные лимфатические узлы.
• 4-я стадия: прорастание опухоли в окружающие ткани, в том числе неудалимые (аорта, полая вена и др.) или любая опухоль с отдаленными метастазами.
Понятие о своевременности диагностики.
• ранняя диагностика:
диагноз злокачественного новобразования установлен на стадии рак in situ или в I клинической стадии заболевания . Адекватное лечение должно привести к выздоровлению.
• своевременная диагностика:
диагноз выставлен на II и в некоторых случаях на III стадиипроцесса. Лечение позволяет полностью излечить пациента от онкологического заболевания, но добиться этого удается только у части больных.
• поздняя диагностика:
установление диагноза на поздних стадиях — III и IV, когда излечить пациента принципиально невозможно
Принципы лечения:
§ Основной способ лечения - хирургический.
Принципы хирургического лечения опухолей:
Ø абластика: меры по нераспространению опухолевых клеток во время операции .
• физическая: использование электроножа и лазера, облучение опухоли перед операцией и в раннем послеоперационном периоде.
• химическая: обработка раны после удаления опухоли 70% спиртом, внутривенное введение противоопухолевых препаратов на операционном столе.
Ø антибластика: меры по уничтожению во время операции опухолевых клеток, оторвавшихся от основной массы опухоли
Радикальные операции, излечивающие онкобольного, можно выполнить только в 1-2 стадии злокачественной опухоли. В запущенных стадиях злокачественных опухолей выполняют паллиативные и симптоматические операции. Они не вылечивают больного, а только облегчают его состояние и немного продляют жизнь.
Нам важно ваше мнение! Был ли полезен опубликованный материал? Да | Нет
Серозный рак, или серозная карцинома яичника — наиболее распространенная (до 80%) разновидность эпителиального рака, который составляет большую часть (90%) злокачественных опухолей яичников. Чаще всего заболевание встречается у женщин старшего возраста. Примерно половине пациенток на момент установления диагноза более 63 лет.
В настоящее время рак яичников входит в десятку самых распространенных причин смертности среди женщин от онкологических заболеваний. Вероятность заболеть им в течение жизни для среднестатистической женщины составляет 1:78, а вероятность погибнуть от него — 1:108.
Зачастую опухоль яичников диагностируют на поздней стадии, так как она долго не вызывает симптомов, и не существует эффективных методов скрининга.
- Причины возникновения серозной карциномы яичников
- Классификация и стадии развития серозной карциномы яичников
- Симптомы и проявления серозной карциномы яичников
- Диагностика серозной карциномы яичников
- Лечение серозной карциномы яичников
- Профилактика возникновения серозной карциномы яичников
Причины возникновения серозной карциномы яичников
Раньше господствовала теория, согласно которой злокачественное перерождение происходит в результате повреждения поверхностного слоя яичника во время овуляции (выхода созревшей яйцеклетки). В настоящее время считается, что в большинстве случаев серозные карциномы изначально развиваются на яичниковом конце маточной трубы. Затем опухолевые клетки распространяются на яичник.
Нормальная клетка становится раковой, когда в ней происходят определенные мутации, из-за которых она перестает подчиняться общим механизмам регуляции и начинает бесконтрольно размножаться, приобретает способность распространяться в организме. Нельзя точно сказать, когда эти мутации произошли у конкретной женщины с раком яичников, и что к ним привело.
Факторами риска называют условия, которые не вызывают заболевание напрямую, но повышают вероятность его развития. Они могут быть связаны с полом, возрастом, наследственностью, образом жизни или внешними воздействиями.
Известные на данный момент факторы риска рака яичников:
- Возраст. Карцинома яичника чаще всего возникают после менопаузы. Их редко диагностируют у женщин младше 40 лет.
- Ожирение. Разделите свой вес в килограммах на квадрат роста в метрах. Если получилось больше 30, ваши риски рака яичников повышены.
- История беременностей. Серозный рак яичников чаще диагностируют у женщин, которые никогда не беременели или решили впервые завести ребенка после 35 лет.
- Заместительная гормональная терапия в постменопаузе. Риски повышены у женщин, которые принимают только препараты эстрогенов. Комбинация эстрогенов и прогестерона более безопасна.
- Семейный анамнез. Риски женщины повышены, если у ее близких родственников был диагностирован рак яичников, молочной железы, толстой или прямой кишки.
- Генетические дефекты. Некоторые наследственные мутации, передающиеся от родителей детям, связаны с наследственными синдромами, при которых повышен риск рака яичников.
- Курение.
Не доказана роль таких факторов, как повышенный уровень мужских половых гормонов (андрогенов), применение талька на область половых органов, особенности питания.
Беременность, кормление грудью и прием оральных контрацептивов относят к факторам, снижающим риск развития карциномы яичников.
Классификация и стадии развития серозной карциномы яичников
Ранее серозные карциномы яичников, в зависимости от степени злокачественности, делили на три класса — их так и обозначали: 1, 2 и 3. В 2014 году эксперты Всемирной организации здравоохранения опубликовали классификацию, согласно которой серозный рак делят на два типа:
- I тип — серозные карциномы низкой степени злокачественности. Они медленно растут. Обычно сначала развивается доброкачественное новообразование — серозная цистаденома. Затем она трансформируется в пограничную опухоль, и впоследствии происходит озлокачествление. В опухолях I типа часто обнаруживают мутации генов KRAS и BRAF.
- II тип — серозные карциномы высокой степени злокачественности. Они ведут себя более агрессивно, быстро растут. Лечить их очень сложно из-за того, что они часто становятся устойчивы к противоопухолевым препаратам (развивается резистентность), рецидивируют. В таких опухолях нередко отмечаются мутации гена TP53, инактивация гена BRCA1/2.
Для определения стадии серозной карциномы используют общепринятую международную систему TNM. Буквой T обозначают характеристики первичной опухоли, ее размеры, прорастание за пределы яичников:
- T1: опухоль ограничена одним (T1a) или обеими (T1b) яичниками, при этом может иметь место разрыв капсулы, разрастания опухоли на поверхность яичника, присутствие опухолевых клеток в жидкости, которая находится в брюшной полости (T1c).
- T2: опухоль прорастает в матку, маточные трубы (T2a), или в другие органы таза (T2b), при этом опухолевые клетки могут присутствовать в жидкости в брюшной полости (T2c).
- T3: микроскопические метастазы в брюшине (T3a), или крупные метастазы в брюшине до 2 см (T3b), или метастазы в брюшине более 2 см (T3c).
Буква N обозначает наличие (N1) или отсутствие (N0) очагов в регионарных лимфатических узлах, буква M — наличие (M1) или отсутствие (M0) отдаленных метастазов.
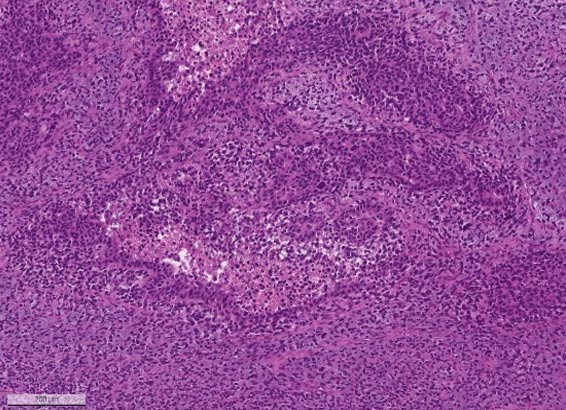
Метастаз серозной карциномы яичника high-grade
Симптомы и проявления серозной карциномы яичников
Распространенные симптомы серозного рака яичников неспецифичны, они встречаются при многих других заболеваниях, не связанных со злокачественными опухолями. Эти проявления должны насторожить, если они стойкие, беспокоят в течение длительного времени или возникали более 12 раз за последний месяц:
- Вздутие живота.
- Боли в животе, в области таза.
- Быстрое насыщение во время приема пищи.
- Частые мочеиспускания, императивные позывы — когда возникает сильное желание немедленно помочиться.
Время возникновения симптомов не связано со стадией рака яичников и вариабельно у разных женщин. В одних случаях жалобы появляются на ранних стадиях, а в других женщину ничего не беспокоит, даже когда опухоль проросла в соседние органы и метастазировала.
Другие возможные проявления серозной карциномы: повышенная утомляемость, боли в пояснице, болезненность во время секса, запоры, расстройства месячных (нерегулярные, обильные), беспричинная потеря веса.
Диагностика серозной карциномы яичников
Обычно, если женщина обращается к врачу с симптомами, которые могут быть вызваны патологиями яичников, в первую очередь назначают ультразвуковое исследование, потому что это простой, доступный, недорогой, безопасный и в то же время весьма информативный метод диагностики. УЗИ помогает оценить размеры и внутреннюю структуру яичника, обнаружить патологические образования, отличить плотные опухоли от кист (патологических полостей с жидкостью).
Единственный способ разобраться, является ли обнаруженная опухоль злокачественной или доброкачественной — провести биопсию. При раке яичника материал для исследования обычно получают в ходе хирургического удаления опухоли. Реже прибегают к диагностической лапароскопии или биопсии с помощью иглы, введенной в яичник через кожу. Если у женщины обнаружена жидкость в животе - асцит, - проводят лапароцентез. Асцитическую жидкость выводят через прокол и отправляют на цитологическое исследование.
Обследование при подозрении на серозную карциному яичника обязательно должно включать общие анализы мочи и крови, коагулограмму (исследование свертываемости крови), биохимический анализ крови для оценки функции печени и почек, анализ на онкомаркер СА125. Если женщина старше 40 лет, в крови исследуют уровень альфа-фетопроотеина и хорионического гонадотропина, это помогает исключить другие типы злокачественных опухолей яичников.
Проводят гастроскопию, колоноскопию, УЗИ молочных желез.
После того как злокачественная опухоль яичников обнаружена, нужно оценить ее размеры, расположение, проверить, прорастает ли она в соседние органы, есть ли поражение регионарных лимфатических узлов и отдаленные метастазы. В этом помогают такие методы диагностики, как:
- Компьютерная томография.
- Рентгенография грудной клетки.
- Позитронно-эмиссионная томография.
- Диагностическая лапароскопия.
Лечение серозной карциномы яичников
Обычно лечение начинают с хирургического вмешательства. Дальнейшую тактику врач определяет по результатам операции.
Операция при раке яичников преследует две цели: максимально удалить опухоль и уточнить ее стадию. Практически всегда начинают с того, что у женщины удаляют матку (проводят экстирпацию) с маточными трубами и яичниками, большой сальник и лимфатические узлы, которые могут быть поражены опухолевым процессом. Удаленные новообразования отправляют на гистологическое, цитологическое исследование. Также хирурги проводят смывы из брюшной полости: промывают ее физиологическим раствором и отправляют его на цитологию. Если в брюшной полости присутствует жидкость, она также должна быть подвергнута анализу.
В редких случаях, у молодых женщин с раком на ранней стадии, может быть проведена органосохраняющая операция.
После того как хирург удаляет матку с яичниками, беременность в дальнейшем становится невозможной, у женщины наступает менопауза.
В зависимости от стадии и степени агрессивности опухоли, после операции по поводу серозного рака яичников может быть назначен курс адъювантной химиотерапии. Обычно применяют комбинацию из двух типов химиопрепаратов, один из которых относится к препаратам платины (цисплатин, карбоплатин), а другой — к таксанам (паклитаксел, доцетаксел).
Если изначально понятно, что хирург не сможет обеспечить оптимальную циторедукцию, лечение начинают с неоадъювантной химиотерапии, затем выполняют операцию, и после этого снова назначают курсы химиотерапии. В некоторых случаях показана внутрибрюшинная химиотерапия, когда раствор химиопрепарата вводят в брюшную полость.
Иногда после химиотерапии опухолевые очаги больше не обнаруживаются в организме женщины. Но впоследствии сохраняется довольно высокий риск рецидива, особенно при серозной карциноме яичника высокой степени злокачественности.
Одно из самых опасных осложнений рака яичников — канцероматоз брюшины. Это состояние, при котором раковые клетки распространяются по поверхности внутренней оболочки брюшной полости — брюшине. При этом прогноз резко ухудшается.
До недавнего времени не было эффективных способов борьбы с этим осложнением. Во время операции хирург не может удалить мелкие очаги, и из-за них происходит рецидив. При внутривенном и интраперитонеальном (внутрь брюшной полости) введении химиопрепараты плохо проникают в опухолевую ткань.
В настоящее время для борьбы с канцероматозом брюшины при раке яичников применяется HIPEC — гипертермическая интраперитонеальная химиотерапия. Хирурги удаляют в брюшной полости все крупные опухолевые очаги, а затем ее промывают раствором химиопрепаратов, подогретым до 41-42 градусов. Высокая температура повреждает опухолевые клетки и повышает эффективность химиопрепаратов.
Преимущества HIPEC по сравнению с классическими методами лечения доказаны во многих клинических исследованиях. Этот метод подходит в случае, когда всем крупные опухоли можно удалить хирургически, если нет отдаленных метастазов, и если женщина может перенести операцию по состоянию здоровья.
Профилактика возникновения серозной карциномы яичников
У большинства женщин есть несколько факторов риска, связанных с эпителиальным раком яичников. Но это не означает, что все они непременно заболеют. Некоторые меры помогают снизить риск:
- Поддержание нормального веса и отказ от вредных привычек.
- Прием оральных контрацептивов. Исследования показали, что, если женщина принимает их в течение 5 лет, ее риски развития опухолей яичников снижаются на 50%. Но стоит помнить, что эти препараты имеют некоторые побочные эффекты, в том числе немного повышают риск рака молочной железы.
- В постменопаузе нужно с осторожностью относиться к применению заместительной гормональной терапии.
- Беременность и роды до 35 лет способствуют снижению риска.
- Сильно снизить риски помогает перевязка маточных труб и удаление матки с придатками. Но такие операции не стоит выполнять только ради профилактики рака, к ним должны быть обоснованные показания.
Если в вашей семье часто были случаи рака яичника, стоит получить консультацию клинического генетика. Возможно, вы являетесь носительницей генетических дефектов, которые повышают риски.
Предрасполагающие факторы: • Состояние после резекции желудка, в основном по методике Билльрот-II, что связывают с забросом жёлчи в желудок (больного на 8,5 берут на диспансерный учёт) • Хронический атрофический гастрит • Иммунодефицитные состояния, особенно вариабельный неклассифицируемый иммунодефицит (риск малигнизации слизистой оболочки — 33%) • Аденоматозные полипы ассоциированы с раком желудка, однако частота их невысока • Частота рака желудка высока среди лиц с группой крови А(II).
Классификации • По морфологическим признакам •• Полипозный рак (экзофитный) с относительно благоприятным прогнозом •• Блюдцеобразный рак обнаруживают наиболее часто •• Язвенно-инфильтративный рак •• Диффузно-инфильтративный рак (linitis plastica, пластический линит): • По гистологическому строению наиболее частая форма рака желудка — аденокарцинома •• Папиллярная аденокарцинома представлена эпителиальными выростами на соединительнотканной основе •• Тубулярная аденокарцинома — разветвлённые трубчатые структуры, заключённые в строму •• Муцинозная аденокарцинома. содержит значительное количество слизи •• Перстневидноклеточный рак • TNM-классификация (см. также Опухоль, стадии) •• Tis — карцинома in situ •• T1 — опухоль прорастает слизистую оболочку или подслизистый слой •• T2 — опухоль прорастает мышечный или субсерозный слои (в случае прорастания мышечного слоя и распространения опухоли в желудочно-ободочную, желудочно-печёночную связки, большой или малый сальник без прорастания их висцеральной брюшины, случай классифицируют как T2; при прорастании брюшины — T3) •• T3 — опухоль прорастает серозный слой (висцеральную брюшину) без прорастания в прилегающие структуры (селезёнка, поперечно-ободочная кишка, печень, диафрагма, поджелудочная железа, брюшная стенка, надпочечник, почка, тонкий кишечник) •• Т4 — опухоль прорастает в прилегающие структуры. Интрамуральное прорастание в пищевод или двенадцатиперстную кишку классифицируют по максимальной глубине инвазии в любом из этих органов (включая желудок) •• N1 — метастазы в 1–6 регионарных лимфатических узлах •• N2 — метастазы в 7–15 регионарных лимфатических узлах •• N3 — метастазы более чем в 15 регионарных лимфатических узлов.
Группировка по стадиям • Стадия 0: TisN0M0 • Стадия I •• T1N0–1M0 •• T2N0M0 • Стадия II •• T1N2M0 •• T2N1M0 •• T3N0M0 • Стадия IIIА •• T2N2M0 •• T3N1M0 •• T4N0M0 • Стадия IIIВ: T3N2M0 • Стадия IV •• T1–3N3M0 •• T4N1–3M0 •• T0–4N0–3M1.
Клиническая картина • Симптомы рака желудка проявляются, как правило, на поздних стадиях заболевания • Слабость и утомляемость.• Боль в эпигастральной области отмечают у 70% больных • Анорексия (отсутствие аппетита) и похудание характерны для 70–80% больных • Тошнота и рвота— результат обструкции привратника опухолью, но может быть следствием нарушенной перистальтики желудка • Дисфагия характерна для поражения кардиального отдела • Чувство раннего насыщения при диффузном росте опухоли возникает в связи с тем, что стенка желудка не может нормально растягиваться • Желудочно-кишечное кровотечение возникает относительно редко (менее 10% случаев) • В поздних стадиях возникает поражение лимфатических узлов левой надключичной области — вирховский метастаз).
Диагностика • Эндоскопия с биопсией и цитологическим исследованием обеспечивает диагностику рака желудка в 95–99% случаев • Ультразвуковое эндоскопическое исследование помогает уточнить глубину инвазии опухоли до операции • Рентгеноконтрастное исследование позволяет выявить новообразование, язву или нерастяжимый, без чёткой перистальтики желудок (диффузный рак) • УЗИ и КТ брюшной полости необходимы для выявления прорастания в соседние органы (печень, поджелудочную железу, крупные сосуды), наличия отдалённых метастазов • В крови нередко определяют карциноэмбриональный Аг, а также увеличение активности b -глюкуронидазы в секрете желудка. Ахлоргидрия в ответ на максимальную стимуляцию при язве желудка указывает на злокачественное её происхождение.
ЛЕЧЕНИЕ
Хирургическое лечение — основной метод.
• Хирургическое лечение рака желудка зависит от распространённости опухоли в желудке, степени поражения регионарных лимфатических узлов и наличия отдалённых метастазов •• Гастрэктомия показана при поражении тела или дна желудка, или при инфильтративных опухолях, расположенных в любом из его отделов •• Комбинированная гастрэктомия — при контактном прорастании опухоли в смежные органы (например, в поджелудочную железу). Эти органы удаляют единым блоком •• Субтотальная проксимальная резекция желудка с большим и малым сальниками — при поражении кардиального отдела желудка •• Возможно выполнение субтотальной дистальной резекции желудка с большим и малым сальниками при локализации опухоли в дистальных отделах желудка • Минимальный объём лимфаденэктомии при радикальных операциях — удаление перигастральных лимфатических узлов (D1), а оптимально также удаление и лимфатических узлов вдоль чревного ствола и его ветвей (D2), что часто требует и удаления селезёнки. Критерием адекватности лимфаденэктомии считают количество удалённых лимфатических узлов: не менее 15 при D1 и 25 при D2. Необходимость удаления парааортальных лимфатических узлов (D3) пока является предметом исследований.
• Все остальные виды резекций желудка и субтотальные резекции при опухолях других отделов являются паллиативными. Паллиативные резекции желудка показаны при развитии стеноза желудка, кровотечения из распадающейся опухоли.
• Симптоматические операции (гастростомия, гастроэнтеростомия, ушивание перфорации, перевязка сосудов) показаны при невозможности выполнить паллиативную резекцию (распространённость процесса, тяжесть состояния больного)
Химиотерапия с использованием фторурацила, доксорубицина и митомицина показана при распространённых, низкодифференцированных опухолях. В настоящее время изучается влияние новых препаратов, эффективность внутрибрюшинной химиоперфузии, но стандарты использования химиотерапевтических препаратов не определены.
Лучевая терапия показана при опухолях кардии или пилорического отдела (фиксированные участки) как компонент комбинированного предоперационного лечения, при неоперабельных опухолях иногда как самостоятельный метод лечения. Эффективность лучевой терапии рака желудка невысока.
Диета • Перенёсшим резекцию желудка: показана гипонатриевая, физиологически полноценная диета с высоким содержанием белков, нормальным содержанием сложных и резким ограничением легкоусвояемых углеводов, нормальным содержанием жиров. В ней должно быть ограничено содержание механических и химических раздражителей слизистой оболочки и рецепторного аппарата ЖКТ (соления, маринады, копчения, консервы, горячие, холодные и газированные напитки, алкоголь, шоколад, пряности и т.д.), максимально уменьшено содержание азотистых экстрактивных веществ (особенно пуринов), тугоплавких жиров, альдегидов, акролеинов. Исключают сильные стимуляторы желчеотделения и секреции поджелудочной железы, а также продукты и блюда, способные вызвать демпинг-синдром (сладкие жидкие молочные каши, сладкое молоко, сладкий чай, горячий жирный суп и др.). Все блюда готовят в варёном виде или на пару, протёртыми.
Энергетическая ценность — 2 800–3 000 ккал/сут • Перенёсшим гастрэктомию (через 1,5–3 мес после операции): гипонатриевая, физиологически полноценная диета с высоким содержанием белков, ограничением жиров и сложных углеводов до нижней границы нормы и резким ограничением легкоусвояемых углеводов, с умеренным ограничением механических и химических раздражителей слизистой оболочки и рецепторного аппарата ЖКТ. Исключают стимуляторы желчеотделения и секреции поджелудочной железы. Все блюда готовят в варёном виде или на пару, непротёртыми. Энергетическая ценность — 2500–2900 ккал/сут.
Прогноз после радикального хирургического лечения в значительной степени зависит от стадии заболевания, но в целом остаётся достаточно неблагоприятным. Если опухоль не прорастает серозную оболочку желудка при невовлечённости регионарных лимфатических узлов, то 5-летняя выживаемость после хирургического лечения — 70%. Это значение катастрофически снижается, если опухоль прорастает серозную оболочку или поражает регионарные лимфатические узлы. Ко времени постановки диагноза только у 40% пациентов имеется потенциально курабельная опухоль. Более благоприятно протекают дистально расположенные опухоли. Наибольшее значение для прогноза имеет наличие (или отсутствие) регионарных метастазов. При высоком уровне опухолевых маркёров CEA и CA 19-9 в сыворотке крови до операции прогнозом менее благоприятным.
МКБ-10 • C16 Злокачественное новообразование желудка • D00.2 Карцинома in situ желудка
Предрасполагающие факторы: • Состояние после резекции желудка, в основном по методике Билльрот-II, что связывают с забросом жёлчи в желудок (больного на 8,5 берут на диспансерный учёт) • Хронический атрофический гастрит • Иммунодефицитные состояния, особенно вариабельный неклассифицируемый иммунодефицит (риск малигнизации слизистой оболочки — 33%) • Аденоматозные полипы ассоциированы с раком желудка, однако частота их невысока • Частота рака желудка высока среди лиц с группой крови А(II).
Классификации • По морфологическим признакам •• Полипозный рак (экзофитный) с относительно благоприятным прогнозом •• Блюдцеобразный рак обнаруживают наиболее часто •• Язвенно-инфильтративный рак •• Диффузно-инфильтративный рак (linitis plastica, пластический линит): • По гистологическому строению наиболее частая форма рака желудка — аденокарцинома •• Папиллярная аденокарцинома представлена эпителиальными выростами на соединительнотканной основе •• Тубулярная аденокарцинома — разветвлённые трубчатые структуры, заключённые в строму •• Муцинозная аденокарцинома. содержит значительное количество слизи •• Перстневидноклеточный рак • TNM-классификация (см. также Опухоль, стадии) •• Tis — карцинома in situ •• T1 — опухоль прорастает слизистую оболочку или подслизистый слой •• T2 — опухоль прорастает мышечный или субсерозный слои (в случае прорастания мышечного слоя и распространения опухоли в желудочно-ободочную, желудочно-печёночную связки, большой или малый сальник без прорастания их висцеральной брюшины, случай классифицируют как T2; при прорастании брюшины — T3) •• T3 — опухоль прорастает серозный слой (висцеральную брюшину) без прорастания в прилегающие структуры (селезёнка, поперечно-ободочная кишка, печень, диафрагма, поджелудочная железа, брюшная стенка, надпочечник, почка, тонкий кишечник) •• Т4 — опухоль прорастает в прилегающие структуры. Интрамуральное прорастание в пищевод или двенадцатиперстную кишку классифицируют по максимальной глубине инвазии в любом из этих органов (включая желудок) •• N1 — метастазы в 1–6 регионарных лимфатических узлах •• N2 — метастазы в 7–15 регионарных лимфатических узлах •• N3 — метастазы более чем в 15 регионарных лимфатических узлов.
Группировка по стадиям • Стадия 0: TisN0M0 • Стадия I •• T1N0–1M0 •• T2N0M0 • Стадия II •• T1N2M0 •• T2N1M0 •• T3N0M0 • Стадия IIIА •• T2N2M0 •• T3N1M0 •• T4N0M0 • Стадия IIIВ: T3N2M0 • Стадия IV •• T1–3N3M0 •• T4N1–3M0 •• T0–4N0–3M1.
Клиническая картина • Симптомы рака желудка проявляются, как правило, на поздних стадиях заболевания • Слабость и утомляемость.• Боль в эпигастральной области отмечают у 70% больных • Анорексия (отсутствие аппетита) и похудание характерны для 70–80% больных • Тошнота и рвота— результат обструкции привратника опухолью, но может быть следствием нарушенной перистальтики желудка • Дисфагия характерна для поражения кардиального отдела • Чувство раннего насыщения при диффузном росте опухоли возникает в связи с тем, что стенка желудка не может нормально растягиваться • Желудочно-кишечное кровотечение возникает относительно редко (менее 10% случаев) • В поздних стадиях возникает поражение лимфатических узлов левой надключичной области — вирховский метастаз).
Диагностика • Эндоскопия с биопсией и цитологическим исследованием обеспечивает диагностику рака желудка в 95–99% случаев • Ультразвуковое эндоскопическое исследование помогает уточнить глубину инвазии опухоли до операции • Рентгеноконтрастное исследование позволяет выявить новообразование, язву или нерастяжимый, без чёткой перистальтики желудок (диффузный рак) • УЗИ и КТ брюшной полости необходимы для выявления прорастания в соседние органы (печень, поджелудочную железу, крупные сосуды), наличия отдалённых метастазов • В крови нередко определяют карциноэмбриональный Аг, а также увеличение активности b -глюкуронидазы в секрете желудка. Ахлоргидрия в ответ на максимальную стимуляцию при язве желудка указывает на злокачественное её происхождение.
ЛЕЧЕНИЕ
Хирургическое лечение — основной метод.
• Хирургическое лечение рака желудка зависит от распространённости опухоли в желудке, степени поражения регионарных лимфатических узлов и наличия отдалённых метастазов •• Гастрэктомия показана при поражении тела или дна желудка, или при инфильтративных опухолях, расположенных в любом из его отделов •• Комбинированная гастрэктомия — при контактном прорастании опухоли в смежные органы (например, в поджелудочную железу). Эти органы удаляют единым блоком •• Субтотальная проксимальная резекция желудка с большим и малым сальниками — при поражении кардиального отдела желудка •• Возможно выполнение субтотальной дистальной резекции желудка с большим и малым сальниками при локализации опухоли в дистальных отделах желудка • Минимальный объём лимфаденэктомии при радикальных операциях — удаление перигастральных лимфатических узлов (D1), а оптимально также удаление и лимфатических узлов вдоль чревного ствола и его ветвей (D2), что часто требует и удаления селезёнки. Критерием адекватности лимфаденэктомии считают количество удалённых лимфатических узлов: не менее 15 при D1 и 25 при D2. Необходимость удаления парааортальных лимфатических узлов (D3) пока является предметом исследований.
• Все остальные виды резекций желудка и субтотальные резекции при опухолях других отделов являются паллиативными. Паллиативные резекции желудка показаны при развитии стеноза желудка, кровотечения из распадающейся опухоли.
• Симптоматические операции (гастростомия, гастроэнтеростомия, ушивание перфорации, перевязка сосудов) показаны при невозможности выполнить паллиативную резекцию (распространённость процесса, тяжесть состояния больного)
Химиотерапия с использованием фторурацила, доксорубицина и митомицина показана при распространённых, низкодифференцированных опухолях. В настоящее время изучается влияние новых препаратов, эффективность внутрибрюшинной химиоперфузии, но стандарты использования химиотерапевтических препаратов не определены.
Лучевая терапия показана при опухолях кардии или пилорического отдела (фиксированные участки) как компонент комбинированного предоперационного лечения, при неоперабельных опухолях иногда как самостоятельный метод лечения. Эффективность лучевой терапии рака желудка невысока.
Диета • Перенёсшим резекцию желудка: показана гипонатриевая, физиологически полноценная диета с высоким содержанием белков, нормальным содержанием сложных и резким ограничением легкоусвояемых углеводов, нормальным содержанием жиров. В ней должно быть ограничено содержание механических и химических раздражителей слизистой оболочки и рецепторного аппарата ЖКТ (соления, маринады, копчения, консервы, горячие, холодные и газированные напитки, алкоголь, шоколад, пряности и т.д.), максимально уменьшено содержание азотистых экстрактивных веществ (особенно пуринов), тугоплавких жиров, альдегидов, акролеинов. Исключают сильные стимуляторы желчеотделения и секреции поджелудочной железы, а также продукты и блюда, способные вызвать демпинг-синдром (сладкие жидкие молочные каши, сладкое молоко, сладкий чай, горячий жирный суп и др.). Все блюда готовят в варёном виде или на пару, протёртыми.
Энергетическая ценность — 2 800–3 000 ккал/сут • Перенёсшим гастрэктомию (через 1,5–3 мес после операции): гипонатриевая, физиологически полноценная диета с высоким содержанием белков, ограничением жиров и сложных углеводов до нижней границы нормы и резким ограничением легкоусвояемых углеводов, с умеренным ограничением механических и химических раздражителей слизистой оболочки и рецепторного аппарата ЖКТ. Исключают стимуляторы желчеотделения и секреции поджелудочной железы. Все блюда готовят в варёном виде или на пару, непротёртыми. Энергетическая ценность — 2500–2900 ккал/сут.
Прогноз после радикального хирургического лечения в значительной степени зависит от стадии заболевания, но в целом остаётся достаточно неблагоприятным. Если опухоль не прорастает серозную оболочку желудка при невовлечённости регионарных лимфатических узлов, то 5-летняя выживаемость после хирургического лечения — 70%. Это значение катастрофически снижается, если опухоль прорастает серозную оболочку или поражает регионарные лимфатические узлы. Ко времени постановки диагноза только у 40% пациентов имеется потенциально курабельная опухоль. Более благоприятно протекают дистально расположенные опухоли. Наибольшее значение для прогноза имеет наличие (или отсутствие) регионарных метастазов. При высоком уровне опухолевых маркёров CEA и CA 19-9 в сыворотке крови до операции прогнозом менее благоприятным.
МКБ-10 • C16 Злокачественное новообразование желудка • D00.2 Карцинома in situ желудка
Читайте также:

