Пропал глотательный рефлекс при опухоли
Глотание считается естественным процессом организма при приеме пищи. При глотании мышцы горла совершают множество движений. Но иногда происходит нарушение глотательного рефлекса. Данное явление сопровождается дискомфортом. Дисфагия – это состояние, которое следует лечить. О причинах такого состояния и его терапии рассказано в статье.
Понятие
Дисфагия – это затруднение или полное исключение прохождения пищи по пищеводу. Нарушение глотания приводит к дискомфорту и болезненным ощущениям в горле. В данном случае изменяется координация мышц пищевых путей, и пищевой комок не способен свободно перемещаться через горло.

Нарушение глотательного рефлекса появляется при проглатывании сильно большого куска пищи. Еще это происходит при нарушении перистальтики. Это приводит к осложнениям дыхательной функции, снижению веса, истощению организма, поэтому необходимо срочное обращение к врачу.
Причины
Если нарушение глотательного рефлекса разовое, то, вероятно, это произошло от механической причины. Кусок может быть сильно большим или не соответствовать размеру просвета пищевода.
При постоянном повторении проблем следует заподозрить функциональные факторы их появления, которые связаны с нарушением перистальтики. Нарушение глотательного рефлекса происходит из-за:
- повреждения языкоглоточного нерва;
- паралича языка;
- повреждения мышц пищевода и глотков после инсульта;
- повреждения гладкой мускулатуры пищевода при миопатии, нейропатии, алкоголизма и других недугов.
Реже данная проблема появляется при сужении и расстройстве пищевода:
- отеке при стоматите или ангине;
- глоточном или пищевом стенозе;
- рубцевания после ожогов, операций, травмирования пищевода;
- разрастании опухолей при раке пищевода;
- поражении стенок пищевода.
В единичных случаях при нарушении появляется болезнь Паркинсона, церебральный паралич, системная склеродермия, хроническое воспаление легких и прочие недуги. Это все причины нарушения глотательного рефлекса.
Локализация
Нарушение функции глотания бывает нескольких видов, все зависит от части пищеварительного тракта, где находится проблема, а также от ее выраженности.
По локализации патология бывает:
- Ротоглоточная или орофарингеальная, когда пищевой комок сложно перемещается из глотки в пищевод.
- Эзофагиальная или пищеводная. В данном случае просвет пищевого тракта перекрыт или появляются проблемы в работе его мышц.
- Крикофарингеальной дискоординации. В этом случае наблюдается сбой в расслаблении перстневидно-глоточной мышце. Еще может развиваться дивертикула пищевода и хроническая патология легких.
Степени недуга
По тяжести расстройство акта глотания делится на 4 степени:
- У пациента появляется сложность глотания. Эта функция не доступна при некоторой твердой пище.
- Сложно глотать любую твердую пищу, а полужидкие и мягкие продукты проходят легко.
- Человек может питаться только жидкой пищей.
- Глотание невозможно полностью, по глотке не может проходить никакая пища, даже жидкая.
Симптомы
Нередко происходит нарушение глотательного рефлекса после инсульта. Какая бы ни была причина данного явления, человек ощущает следующие симптомы:
- Невозможно глотать твердую пищу. В тяжелых случаях – жидкость, слюну.
- Выполняется рефлюкс, содержимое желудка проникает обратно в пищевод и горло.
- Возникает ощущение кома в горле по причине того, что кислое содержимое проникает в глотку и обжигает слизистую.
- Во время глотания возникает ощущение недостатка воздуха.
- После еды есть чувство, как будто она застряла в горле.
- Возникает боль в горле, одышка.
Диагностика
Происходит нарушение глотательного рефлекса у пожилых и молодых людей. Для постановки диагноза и выявления причины врачом записываются жалобы, а также предлагается пройти пробы с глотанием твердой пищи и воды.
Чтобы полностью оценить состояние больного после проб, врач назначает дополнительные аппаратные обследования, к примеру, рентген пищевода с контрастом. Еще допускается выполнение ультразвукового исследования щитовидной железы, магнитно-резонансной томографии. Иногда назначаются анализы крови на онкомаркеры и прочие лабораторные анализы.
К кому обращаться?
При сложности глотания, ощущении кома в горле и боли нужно посетить терапевта или гастроэнтеролога.

Врачом выполняется первичный осмотр, подбирается лечение. Если требуется, доктор может назначить дополнительное обследование у лора, хирурга, невролога или онколога.
У детей
Возникает нарушение глотательного рефлекса и у новорожденных. В данном случае нужна помощь педиатра. Дисфагия у детей обычно появляется по причине расстройств в нервной системе. Данный факт связан с незрелостью данной системы или врожденными и приобретенными недугами. Часто данная патология появляется у детей с детским церебральным параличом.
Повышенный риск патологии у детей возникает при:
- атетозе;
- врожденной аномалии в глотке и пищеводе;
- синдроме Россолимо-Бехтерева и аномалии Арнольда-Киари.
Родители могут выявить течение недуга по следующим симптомам:
- Ребенок ест маленькими порциями.
- Малыш долго сосет грудь или соску.
- Возникает кашель и гиперемия лица после мытья или еды.
- Кашель и сложность дыхания не появляется, если будет кормление небольшими порциями.
- Ребенок ставит голову в необычную позу перед кормлением.
- Выполняется затекание молока или молочной смеси в нос.
Такие симптомы появляются при частых бронхитах и пневмонии, а также бронхиальной астме.
Терапия
Дальнейшее лечение зависит от основного недуга, провоцирующее дисфагию. К примеру, при ангине прописываются препараты-антибиотики. Если стенки пищевода поражены доброкачественными и злокачественными новообразованиями, требуется их хирургическое удаление и выполнение химиотерапии.
Еще врачом корректируется пищевое поведение. Желательно питаться часто и маленькими порциями. Из рациона убирается жесткая и сухая пища, продукты, способные повреждать пищевод.
Оперативное лечение
Если медикаменты не эффективны, применяется оперативное лечение. Выполняется пластическая фундопликация – устраняется кислотный рефлюкс. Удаляются опухоли, кисты, полипы, которые мешают прохождению пищи. Используется расширение просвета пищевода воздушными баллонами, способом бужирования.
Миотомию пищевода выполняют через проколы брюшной стенки – лапароскопией или с помощью проникновения в грудную клетку – топакотомией. Хирургом иссекается склерозированный участок, устраняются сращения или спайки, удлиняется, расширяется просвет пищеводной трубки.
В сложных случаях устанавливается гастростома. Тонкая трубка вводится через переднюю брюшную стенку. На кончике трубке присутствует колпачок, который открывают для ввода пищи специальным зондом. Нередко гастростома является единственным методом спасения от голодной смерти.
Домашняя терапия
Проводить его нужно только под наблюдением врача. Действие медикаментов направлено на устранение воспаления, мышечных спазмов, успокоение нервной системы:

У препаратов есть противопоказания и побочные действия. Поэтому лечиться ими нужно только после консультации с врачом.
Народные средства
Лечение с помощью народных средств допускается лишь при легкой степени патологии, которая вызвана от нервного напряжения, воспаления горла или пищевода, гиперацидного гастрита.
Для расслабления мускулатуры, успокоения нервов используется сбор из донника, душицы, крапивы, ламинарии, хмеля, мяты. Сухие травы берут по 1 ч. л. и смешивают. Смесь (1 ст. л.) заваривается кипятком (300 мл) в термосе. Спустя 30 минут выполняется процеживание, средство принимают по 100 мл теплого отвара 3 раза в день.
Общеукрепляющее и противовоспалительное действие имеет сбор на основе ягод шиповника, цветков календулы и ромашки, мяты, солодки, шалфея, руты. Растительные компоненты надо смешать в одинаковом количестве. Сбор (2 ст. л.) заваривают кипятком (1 литр) в термосе и настаивают час. Принимать надо через 40 минут после еды по ½ стакана отвара.
Для снижения давления, нормализации работы желудка используется сбор из травы пустырника, цветков боярышника, листьев мяты, корня аира. По 1 ч. л. каждого сухого сырья смешивают в стеклянной банке. Потребуется 1 ст. л. смеси, которую заваривают кипятком (500 мл). Утром за 20 минут до завтрака выпивают 150 мл отвара, а затем повторяют перед обедом и ужином.
Лечение язвенной болезни выполняется с использованием в комплексной терапии целебного сбора из одинаковых частей плодов фенхеля, цветков ромашки, корней солодки и алтея, корневищ пырея, травы тысячелистника. Смесь (1 ст. л.) заливается кипятком (200 мл). Настаивание выполняется полчаса, а затем надо принимать по ½ стакана 3 раза в день.
Лечение с помощью травяных сборов надо выполнять 10 дней, а потом требуется перерыв в 2 недели. При желании фитотерапия возобновляется, сменив состав лечебного сбора. Если при лечении появилась тошнота, головная боль, кожные высыпания, расстройства стула и прочие симптомы, то терапия отменяется.
Последствия
Когда глотать пищу сложно в течение долгого времени, то нужно обратиться к врачу. При отсутствии своевременного лечения причины возникают осложнения. Они проявляются в виде:
- Эзофагита – воспаления в пищеводе, из-за которого постоянно появляется боль.
- Рака пищевода при постоянном раздражении и повреждении слизистых оболочек.
- Аспирационной пневмонии, связанной с проникновением в легкие частичек пищи, слизи, рвотных масс.
- Абсцессов легких, которые вызваны проникновением пищи и появляются как осложнение пневмонии.
- Пневмосклерозе – патологическом разрастании соединительной ткани на участке легочной. Это связано с длительным воспалением.
Профилактика
Для снижения риска появления дисфагии необходим соблюдать несложные рекомендации:
- Следует отказаться от курения.
- Требуется сбалансированное питание, по возможности надо избегать грубой пищи.
- Необходимо своевременно лечить недуги пищевода, горла, лор-органов.
- Важно регулярно проходить плановые осмотры у врачей.

Чтобы исключить нарушения у ребенка, важно следить за тем, с какими игрушками он играет. В них не должно быть мелких деталей, которые могут легко проглотиться.
Таким образом, дисфагию необходимо своевременно лечить. Только эффективная терапия избавит от неприятных симптомов. А профилактические меры позволят не допустить данную патологию.
В лечении опухолей головы и шеи существует три направления: хирургическая резекция, химиотерапия и лучевая терапия. И хотя каждый из них может спасти жизнь, зачастую побочным результатом лечения является искажение нормальной анатомии и нарушение работы нервно-мышечных соединений, которые и могут вести к развитию дисфагии. В зависимости от локализации опухоли, объема удаленных тканей, методики реконструкции, проводимой реабилитационной терапии выраженность дисфагии может быть очень разной.
Например, было установлено, что при облучении области корня языка дисфагия может развиваться из-за удлинения ротовой подготовительной фазы глотания, замедления времени прохождения болюса и скопления остатков пищи в ротоглотке. После лучевой терапии по поводу рака гортани или гортаноглотки чаще нарушается чувствительность гортани, ослабляются мышцы, отвечающие за ее элевацию, нарушается открытие верхнего пищеводного сфинктера.
а) Дифференциальная диагностика. Поскольку лечение злокачественных опухолей головы и шеи очень часто осложняется развитием дисфагии, в этой группе пациентов очень легко пропустить дисфагию и/или аспирацию, которые на самом деле вызваны другими причинами. В послеоперационном периоде важно попытаться предсказать ожидаемую выраженность дисфагии.
Если симптомы оказываются гораздо тяжелее, чем ожидалось, следует провести более подробную диагностику для исключения других возможных причин дисфагии (инсульт, опухоли пищевода, дивертикулы, стриктуры, ахалазия).
б) Обследование при дисфагии после лечения рака головы и шеи. Фибротические и некротические процессы, которые развиваются в тканях после воздействия радиации, представляют особую сложность, поскольку надежных методов восстановления поврежденных тканей не существует. Повреждение тканей ведет к осложнениям в ротоглоточной области, развиваются ксеростомия, некроз, мукозит, стриктуры. Терапевтические дозы радиации могут необратимо повреждать слюнные железы, приводя к стойкому снижению секреции слюны.
Пациенты жалуются, что болюс, состоящий из сухой пищи, например, хлеб или печенье, застревает в горле, поэтому им приходится запивать его большим количеством воды. Мукозит, проявляющийся раздражением и изъязвлением слизистой полости рта, также является частым осложнением лучевой терапии. Пациентам рекомендуется ухаживать за полостью рта, избегать приема острых и раздражающих продуктов. И хотя ксеростомия и мукозит встречаются у пациентов с дисфагией очень часто, сами по себе они не вызывают замедления продвижения болюса; выраженная дисфагия обычно отмечается при одновременном сочетании ксеростомии, мукозита, выраженных нарушений анатомии и нервно-мышечных соединений.
В самых тяжелых случаях дисфагии происходит нарушение нервно-мышечной передачи, ослабляя защитные механизмы, которые должны активироваться во время глотка. Например, смещение гортани вверх и вперед является ключевым фактором в открытии верхнего пищеводного сфинктера, также это действие требуется для защиты гортани от аспирации. У многих пациентов после лучевой терапии развивается выраженный фиброз мышц, крепящихся к подъязычной кости (например, щитоподъязычных), в результате чего их функция нарушается, подъема гортани при глотке не происходит, развиваются аспирация и скопление болюса в грушевидных синусах.
Выбор точных методов визуализации, включая рентгенографию с барием и FEES, является ключевым моментом в лечении таких пациентов. Рентгенография с барием позволяет более точно оценить локализацию проблемного участка. FEES помогает оценить состояние двигательной функции мышц и визуализировать анатомические нарушения, способствующие дисфагии; эти данные могут оказаться полезными при планировании оперативного лечения.
в) Лечение нарушения глотания при опухоли головы и шеи. Как уже говорилось выше, крайне важно выполнять глотательные упражнения и применять позиционные методики. Если риск развития дисфагии после лечения очень высок, глотательные упражнения следует начинать как можно раньше. Осмотр фонопеда до вмешательства онколога помогает выиграть время, необходимое для планирования реабилитации и разработки нужных компенсаторных механизмов. Также ранний осмотр позволяет оценить исходное состояние функции гортаноглотки,что может быть полезно для планирования такой операции, влияние которой на глотание будет минимально. Если проходящий курс лучевой или химиолучевой терапии пациент начинает отмечать жалобы на глотание еще в самом начале лечения, откладывать встречу с фонопедом нельзя.
Пациент вместе со специалистом должен приспособиться к формирующемуся фиброзу, работать над поддержанием силы и координации мышц.
При небольших нарушениях смыкания голосовой щели обычно достаточно инъекций жировой ткани, при крупных дефектах требуется реконструкция при помощи мышечных лоскутов. Проводить стандартную медиализационную ларингопластику с синтетическими имплантатами нужно крайне осторожно, поскольку у этой группы пациентов резко повышен риск плохого заживления раны и формирования гортанно-кожных фистул.
Особенности дефекта очень сильно зависят от локализации и размера опухоли, соответственно, лечение должно быть крайне индивидуальным. Идеальной является ситуация, в которой врач совместно с фонопедом трудятся над тем, чтобы максимально восстановить пациенту его глотание и сформировать у него реалистичные представления о будущей жизни.
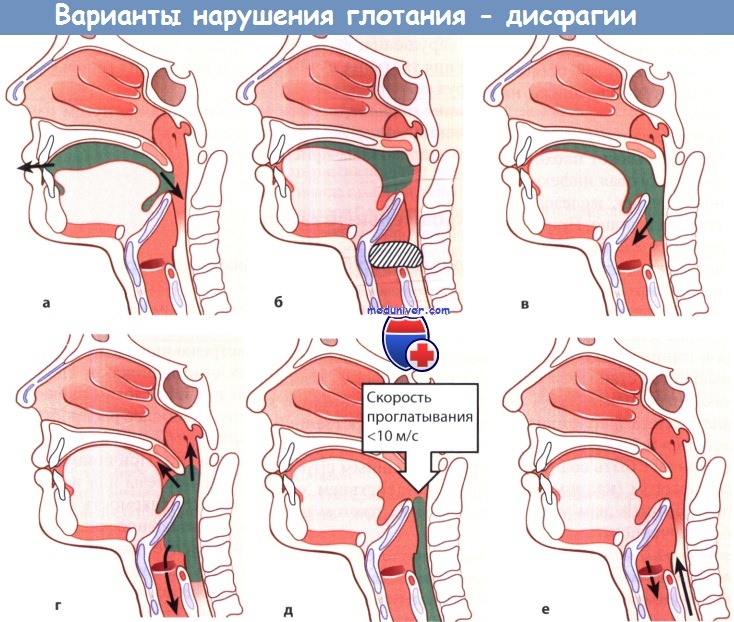
Варианты нарушения глотания (дисфагии):
а Слюнотечение. б Ощущение кома в горле.
в Аспирация в гортань. г Регургитация.
д Одинофагия. е Послеглотательная аспирация.
г) Ключевые моменты:
• Нехирургическим методом релаксации верхнего пищеводного сфинктера является применение ботулотоксина. При первичной дисфункции сфинктера эта техника дает очень хорошие результаты.
• Поскольку считается, что дисфункция перстнеглоточной мышцы является одним из ключевых факторов образования дивертикула Ценкера, миотомия этой мышцы должна являться частью любой операции, направленной на устранение дивертикула.
• У пациентов, у которых предполагается нейрогенная природа дисфагии, инструментом скрининга аспирации является FEES. Тем не менее, золотым стандартом диагностики все еще остается видеофлюороскопия с барием, которая, в отличие от FEES, позволяет непосредственно визуализировать ротовую стадию глотания, начало глотательного рефлекса и прохождение болюса по глотке.
• Если риск развития дисфагии после лечения опухоли головы или шеи очень высок, стоит начать выполнять глотательные упражнения как можно раньше. Осмотр фонопеда до вмешательства онколога помогает выиграть время, необходимое для планирования реабилитации и разработки нужных компенсаторных механизмов.
Глотательный рефлекс очень схож с актом дыхания тем, что человек совершает их неосознанно. Этим безусловным реакциям организма не нужно специально учиться. Они доступны каждому живому существу с рождения, потому что без них было бы невозможно обеспечить выживаемость. Однако иногда глотание может нарушаться. Почему это нарушение рефлекторного акта происходит и как избавиться от проблемы, рассмотрим далее.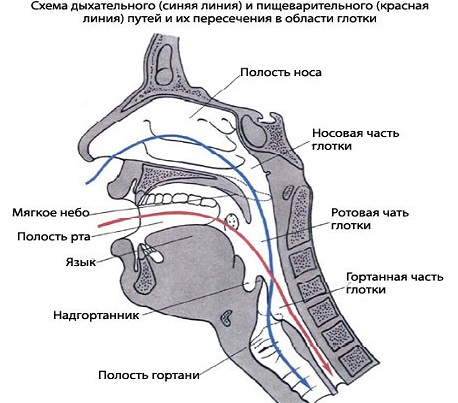
Что такое глотательный рефлекс?
В акте глотания принимают участие различные мышцы: рта, языка, глотки и пищевода. Их действия четко скоординированы, поэтому еда или жидкость, которую употребляет человек, может попасть только в желудок.
Помимо этого, глотательный рефлекс регулируется при помощи центральной нервной системы. Благодаря этому человек может глотнуть, когда сам посчитает нужным, то есть сможет сделать это действие произвольно. В регуляции принимают участие несколько так называемых черепных нервов. Кроме того, в головном мозге есть специальный глотательный центр.
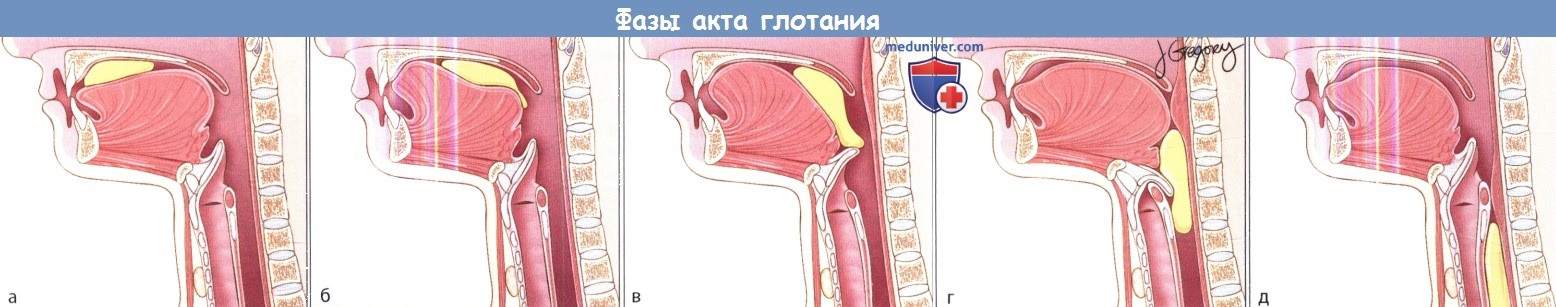
Рассмотрим, что происходит во время акта глотания для того чтобы понять почему может быть нарушен глотательный рефлекс:
- На первом этапе пища попадает в ротовую полость, где размягчается. Этот процесс занимает не более 10 секунд;
- Далее активизируется языкоглоточный нерв, который иннервирует корень языка. Происходит проталкивание пищи по направлению к задней стенке глотки. Именно на этом этапе чаще всего происходит нарушение, которое приводит к нарушению глотательного рефлекса;
- В момент, когда гортань подтягивается вверх, назад отходит перстневидный хрящ, который закрывает собой вход в трахею. После этого происходит сокращение мышц глотки, и комок проходит в пищевод, не попадая в трахею.
Как и почему может нарушиться глотание?
Причины нарушения глотательного рефлекса могут происходить от разных систем: нервной, пищеварительной и т.д. Однако чаще всего нарушение глотания, или дисфагия, появляется вследствие нарушений в центральной нервной системе. К ним можно отнести:
- Травмы головного мозга;
- Инсульт;
- Спазм мышц пищевода;
- Миастении и мышечные дистрофии;
- Рассеянный склероз;
- Болезнь Паркинсона;
- Дерматомиозит;
- Опухоли различной локализации.
При малейших признаках затруднения глотания следует незамедлительно обратиться за помощью. Нарушение глотательного рефлекса приводит к быстрому истощению организма из-за того, что последний не получает достаточно питательных веществ. Кроме того, пациенты поперхиваются пищей, что приводит к забрасыванию ее в дыхательные пути. Это, в свою очередь, может привести к развитию воспаления легких.
Какие бывают виды и степени дисфагии
Все причины, которые могут обусловить нарушение глотательного рефлекса, делятся на два вида:
- Механические — закупорка просвета пищевода слишком большим куском пищи или сужения самого просвета пищевода или внешнего на него давления;
- Функциональные — связана с нарушением перистальтики и расслабления мышц глотки и пищевода.

По сложности выделяют 4 степени проявления нарушения глотательного рефлекса:
- Глотание незначительно затруднено, невозможно проглотить только очень большие куски пищи или объемы жидкости;
- Становится невозможным проглотить любую твердую пищу. В то же время пациент легко может употреблять продукты питания в полужидком или жидком виде;
- Больной с нарушением глотания может употреблять питательные вещества только в жидкой консистенции;
- Глотание становится совсем невозможным.
Как проявляется нарушение глотания
Первые проявления дисфагии дают о себе знать пациенту болью, которая возникает в момент глотания. Следует обратить внимание, если во время приема пищи часто возникают приступы кашля. Особенно, если при этом у больного отмечается забрасывание пищи в носовые ходы.
Кроме этого, характерным симптомом нарушения глотательного рефлекса выступает повышенное слюноотделение и чувство удушения. Нередко пациент может высказывать дополнительную жалобу на изжогу, неприятные ощущения в области солнечного сплетения или на комок в пищеводе.
Как восстановить глоточный рефлекс
Чаще всего нарушение глотательного рефлекса выступает не как самостоятельное заболевание, а как симптом, указывающий на более серьезную проблему. В связи с этим лечение должно проводиться в комплексе с основным заболеванием.
Если проблема заключается в расстройствах со стороны органов желудочно-кишечного тракта, то обычно назначают медикаментозное лечение. Оно заключается в приеме веществ снижающих кислотность желудочного сока, а также антацидных средств. Кроме того, больным необходимо строгое соблюдение диеты.
Иногда нарушения глотания могут вызываться не только заболеваниями, но и психологическими расстройствами. Лечение в этом случае проводится не только со строгим соблюдением диеты и позы при приеме пищи, но и с прохождением психотерапии.
Не менее часто дисфагия появляется у пациентов после перенесенного инсульта. На восстановление утраченной функции глотания у пациентов уходит не менее 2−3-х недель. До того времени как рефлекс восстановиться больного переводят на питание с помощью назогастрального зонда. Однако на этом лечение не заканчивается, поскольку пациенту предстоит еще регулярно выполнять специальные упражнения для стимуляции восстановления утраченной функции глотания.
В связи с этим рассмотрим подробней на основе каких упражнений строится лечение глотательного рефлекса:
- Прежде всего, больной начинает с имитации глотка. Такие попытки следует повторять не менее 10 раз в день;
- Далее выполняется упражнение, в ходе которого пациент делает зевок. Его тоже нужно повторить не менее 10 раз;
- При успешном выполнении предыдущих упражнений, задания немного усложняются и теперь человеку предлагают попробовать прополоскать горло;
- Для тренировки также подойдет имитация храпа или покашливания;
- С целью тренировки мышц мягкого неба больному предлагают касаться его кончиком языка. Эта процедура выполняется сначала с открытым ртом, а потом с закрытым.
Такие тренировки пациенту рекомендуется выполнять только при наблюдении у квалифицированного специалиста. Строго запрещается заставлять выполнять больного то, что у него не получается сделать с первого раза. Выполнение всех упражнений требует регулярности. Кроме того, нельзя торопить человека, перенесшего инсульт, ведь глотательный рефлекс требует времени для восстановления. Если пациент после инсульта не пренебрегает упражнениями, то все нарушенные функции легко восстанавливаются.
Всем добрый день!Читаю форум давно,очень много полезного подчерпнула для себя в оптимизации ухода за мамой.Мама больна давно,первые проявления лет в 60 появились.Диагностированная деменция на фоне БА семь лет.Сейчас маме 77.Все это время ухаживаю за ней я,живём вместе.Тяжело,устала конечно очень,здоровье свое потеряла и физическое, и психическое в какой-то мере. Хотя нас слава богу обошла стороной фекальная стадия,у мамы не было агрессии,спала и спит она хорошо.Сейчас она уже полностью лежачая,руки,ноги в согнутом положении,речи практически нет - либо мычание,либо в хорошие дни односложные ответы.Похудела как скелет за последний год при полноценном питании и хорошем аппетите.В последний месяц появились,как и у многих проблемы с глотанием.Причем давится пищей разной консистенции - пюре,йогурт, каша,вода.Раз может съесть нормально,в другой этим же давится.Психиатр, невролог,терапевт ничего дополнительно не назначили,все говорят "течение болезни".Психиатр заговорил о питании через зонд,но мама в большинстве случаев ест сама и охотно.Но с другой стороны были случаи ,когда чуть ли не реально наступало удушье.Пока справиться удаётся,но. Как быть не знаю.Боюсь,что в один из таких моментов не смогу ей помочь.Бывали ли реально случаи смертельного исхода из-за поперхивания пищей у больных БА?(((
И ещё один момент.У мамы последние года три проблемы со стулом,ходим только со слабительным раз в две недели.И тут неожиданно жидкий стул второй день "вне графика",рацион не меняла,лекарства не меняла.Читала что-то о "чистке" перед уходом больного.Неужели это она началась?У кого так было?
Здравстауйте! У моей мамы было очень похожее состояние в конце сентября. Сжала зубы, не открывала рот на еду, воду. Стула, правда, тогда не было, как обычно, у неё тоже запоры ужасные были. Вливали жидкое из шприца сбоку рта, немного получалось. Через несколько дней - температура 38 и пневмония, поехали в реанимацию. Пропускаю подробности, в итоге - три недели в больнице, почти сразу там поставили назогастральный зонд, пневмонию, скажем так, приглушили. Стул уже в больнице начался жидкий и частый - антибиотики и энтеральное питание, видимо, дали. После больницы дома нормальных было 4 дня, потом опять кашель, мокрота, подъём температуры. Ещё через 4 дня мама ушла. Так вот, и врачи в больнице, и дома накануне смерти опытный пульмонолог мне сказали, что кормить из шприца насильно категорически нельзя. Мельчайшие частички еды попадают в трахею, что в последствии приводит к так называемой аспирационной пневмонии. То есть, я могла собственноручно и спровоцировать пневмонию у мамы. Правда, врачи сказали, что у неё ещё и бактериальная, и застойная, всё сразу ((. При отказе от еды - или зонд, или внутривенно (если вены позволяют), или смачивать губы. Как-то так.
Мама от еды не отказывается,совсем наоборот.По-моему это единственный инстинкт,который у нее остался.Только подходишь к ней,она как птенчик открывает рот.С аппетитом все хорошо пока.Т.е. во время того,как она поперхивается ,частички еды тоже могут попасть в лёгкие?
Увы, могут (. Видимо, с глотанием проблемы.
У папы жидкий стул был долго, но у него был рак прямой кишки. И когда начался бесконтрольный стул, я не подумала о чистке, списала на онкологию. Тем более что и при неконтролируемом стуле он был более менее активным и в уме. Потом слег, но был прямым. Потом начал скрючиваться ( поза эмбриона), резко похудел. Он и до этого худел, а то вот прям резко до скелета. Постепенно стал отказываться от пищи: сначала от мяса, шоколада, потом от каш и молочных продуктов. Последним, что он съел с удовольствием была первая клубника. Потом отказался от еды вообще. Был в сознании и даже обзывал нас нахальными за то, что насильно пытались покормить. Последний его день давала вместо питья сливки , ночью у него появилась отрыжка с очень неприятным запахом (видимо поджелудочная отказала) и утром он умер. Как-будто организм выключал систему, закрывая по очереди все программы.
Неконтролируемый стул начался в конце апреля, слег в средине мая, отказ от еды в конце мая, умер 7 июня.
Спасибо за ответ!Мама лежачая не так давно,жидкий стул в памперсы для меня пока непривычен.Памперсы меняю бесконечно,чуть почувствую характерный запах.Бывает памперс меняешь,а процесс идёт ((Никак не могу приноровиться.
Можно попробовать разрезать одноразовые простыни и подкладывать, потом вытаскивать, чтобы подгузник был цел. Соседке отдал прокладки - она их в подгузник мужу вклеивает, говорит, очень удобно.

Здравствуйте! Мне кажется, что ваша мама вышла на "финишную прямую" : лежачая, похудевшая, отказывающаяся от еды, неустойчив стул - это постепенная подготовка организма к завершению, извините за откровенность. Сколько продлится - неизвестно, может, несколько дней, может, несколько месяцев.
Если поперхивается, то не стоит в этот же раз давать пищу снова и снова. На один раз у организма может хватить сил самостоятельно откашлять (это рефлекторно), а дальше - вряд ли. Ест, не поперхиваясь, - кормите всю порцию. Перестанет глотать - убираем еду. Можно аккуратно положить в рот за щеку или под язык то, что может само постепенно рассосаться - ложка меда, например. Так же и с водой. Пьет сама - хорошо. Не пьет - можно вливать из шприца/ложки/давать воду вводе киселя или желе.
Зондовое питание, питание через вену - все это возможно. Но ни один не скажет однозначно, стоит ли это делать с человеком, завершающим свой путь. С одной стороны - да, конечно, он/она живые, смотрят на нас, что-то мычат, хватают за руки, вдруг еще не конец и можно поставить на ноги. А с другой стороны - у человека отключается механизм, отвечающий за потребление пищи и жизнеобеспечение: пропадает аппетит, исчезает обоняние и вкус, человек забывает, как глотать, а кто-то сознательно или бессознательно сжимает зубы, выталкивает пищу - т.е. все, больше не надо, совсем, тем более через трубку в желудок или вену.
На сайте есть разные истории: есть люди, которые ограничивались смачиванием губ при отказе от еды, другие ставят капельницы и зонды. И мы здесь понимаем и тех, и других. Рано или поздно перед нами тоже будет такой выбор. И кто-то решил доя себя задолго, что будет делать в таком случае, а кто-то поменяет свое решение в момент.
Читайте также:

