Причины появления кисты слезной железы
Протоковая эпителиальная киста, часто называемая дакриопсом, является инклюзионной кистой, она развивается вследствие окклюзии одного или нескольких протоков слезной железы, открывающихся в конъюнктивальный свод (1-24).
В клиническом/патологоанато-мическом обзоре 1264 биопсий глазницы дакриопс был выявлен в 19 случаях (2%), что составило 17% всех новообразований слезной железы (1). В обзоре 142 биопсий слезной железы дакриопс диагностирован в 6% случаев (4).
Частота этого состояния, вероятно, еще выше, поскольку большинство кист имеют относительно мелкие размеры, многие из них клинически не диагностируются и не удаляются. Только 4 из 19 случаев потребовали хирургического иссечения. В редких случаях эпителиальная киста развивается из эктопической ткани слезной железы в глазнице (7, 17).
а) Клиническая картина. Протоковая эпителиальная киста обычно развивается у взрослых пациентов из палпебральной доли слезной железы в виде одностороннего или двустороннего не сопровождающегося болями безболезненного флуктуирующего объемного образования в верхневисочном квадранте конъюнктивального свода (8, 9). Она возникает спонтанно или развивается после перенесенного дакриоаденита (8).
Зачастую образование медленно прогрессирует, но может оставаться стабильным в течение длительного периода времени. Периодически из дакриопса может выделяться слеза, при этом наблюдается постепенное уменьшение размеров кисты. Опубликованы данные о связи дакриопса с доброкачественной смешанной опухолью, а также с мукоэпидермоидной карциномой слезной железы (15, 21).
В редких случаях дакриопс развивается из добавочной ткани слезной железы в конъюнктивальном своде или на слезном мясце (25). Дифференциальный диагноз включает в себя различные кисты конъюнктивы и глазницы, описанные в других разделах наших атласов.
В большинстве случаев дакриопс имеет небольшие размеры, не вызывает каких-либо жалоб, не является поводом для обращения к врачу и выявляется офтальмологом при плановых осмотрах. Иногда дакриопс вызывает раздражение глаза или ощущение инородного тела и может потребовать симптоматического лечения или хирургического удаления. Ниже приведены примеры бессимптомного относительно мелкого дакриопса.
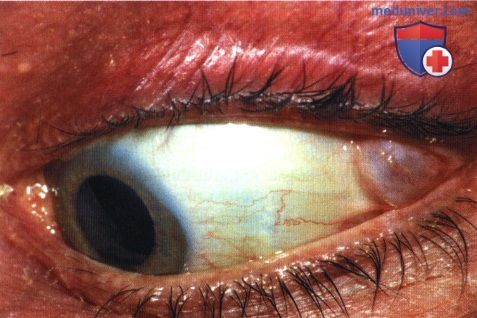
Дакриопс слезной железы левого глаза. 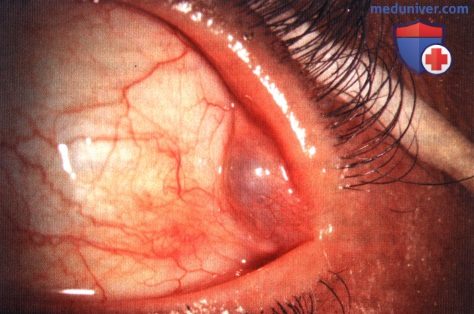
Дакриопс слезной железы левого глаза. 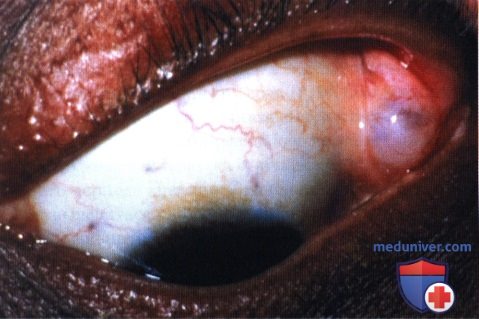
Дакриопс у чернокожего американца. 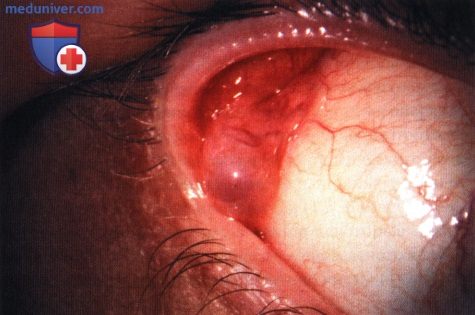
Дакриопс слезной железы правого глаза. 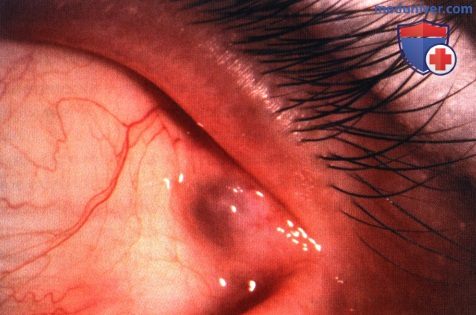
Дакриопс слезной железы левого глаза, внешне несколько напоминающий солидное образование. 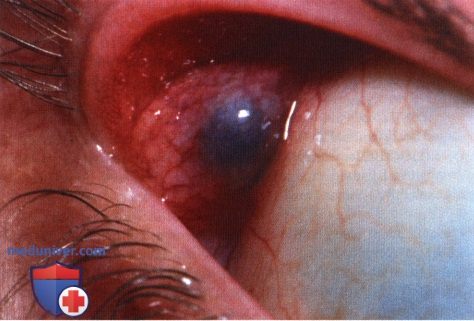
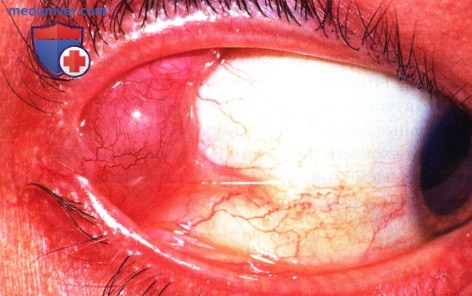
Темно-синий дакриопс слезной железы правого глаза.
В некоторых случаях дакриопс достигает крупных размеров и начинает беспокоить пациента. В приведенном ниже примере пациенту была выполнена компьютерная томография, после чего киста была иссечена хирургическим путем.
Дакриопс в верхневисочном квадранте у мужчины 55 лет. Образование вызывало постоянный дискомфорт. 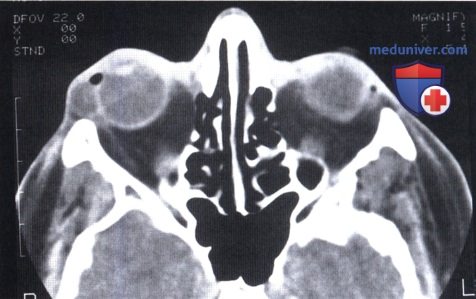
Аксиальная компьютерная томография того же пациента, что и на рисунке выше: возле переднего края глазницы определяется кистозное образование. 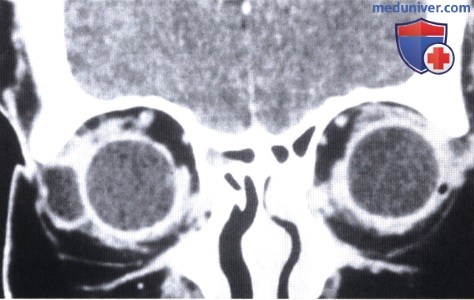
Корональная КТ: с височной стороны от глазного яблока визуализируется кистозное образование. 
Вид интактного кистозного образования во время его оперативного удаления через верхневисочный трансконъюнктивальный доступ. 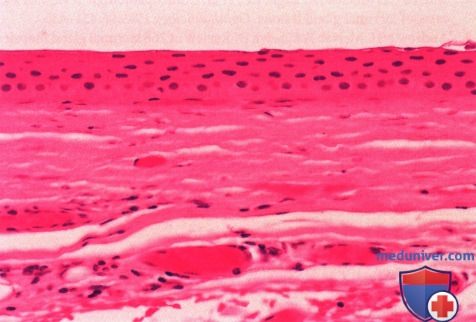
При гистологическом исследовании определяется уплощенный эпителий и фиброзная стенка кисты (гематоксилинэозин, х25). 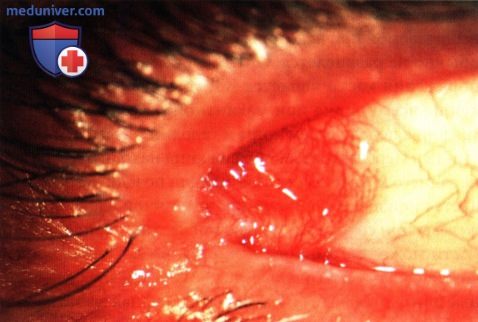
Внешний вид глаза пять месяцев спустя, рецидив отсутствует. Жалоб пациент не предъявляет.
б) Диагностика. Клинически протоковая эпителиальная киста обычно визуализируется в наружной части конъюнктивального свода, конъюнктива вокруг нее, как правило, инъецирована. При лучевых исследованиях определяется кистозное образование, по локализации соответствующее передней части слезной железы. Эти методы исследования позволяют определить положение задней границы образования и исключить солидную опухоль с передним кистозным компонентом (15, 21). В отличие от дермоидной кисты и злокачественной опухоли слезной железы прилегающая кость не изменена.
в) Патологическая анатомия. Гистологически протоковая эпителиальная киста имеет прозрачный просвет и эпителиальную выстилку, состоящую из двух слоев несколько уплощенного эпителия, алогичную выстилке протока слезной железы. Внутренний слой эпителия образован кубическими эпителиоцитами, наружный — миоэпителиальными клетками.
Могут присутствовать единичные бокаловидные клетки, секретирующие муцин. В патогенезе дакриопса участвует множество факторов, его развитие связано с воспалением, в результате которого рубцовая ткань обтурирует проток, а секреция слезы вызывает эктазию (8).
В анализе 15 случаев дакриопса при гистологическом исследовании установлено, что протоковая киста в 13 случаях развилась из главной слезной железы, и в двух случаях — из добавочных желез Краузе (13).
Средний возраст пациентов составил 51 год. Во всех случаях выявлены бокаловидные клетки и псевдоапокринные апикальные цитоплазматические выросты в просвет. Миоэпителиальных клеток в эпителии дакриопса не выявлено.
г) Лечение. Как уже упоминалось, мелкие бессимптомные образования подлежат лишь наблюдению, при крупных кистах показана местная резекция доступом через верхневисочную часть конъюнктивального свода, во время операции следует по возможности избегать повреждения протоков слезной железы. Другим методом хирургического лечения является марсупиализация, ее выполняют пациентам со сниженной слезопродукцией (12). В качестве альтернативы хирургическому лечению некоторые авторы описывают успешное применение сине-зеленого аргонового лазера, приводившее к спадению кисты (11).
д) Список использованной литературы:
1. Shields JA, Shields CL, Scartozzi R. Survey of 1264 patients with orbital tumors and simulating lesions: the 2002 Montgomery Lecture, part 1. Ophthalmology 2004; 111: 997-1008.
2. Reese AB. Expanding lesions of the orbit (Bowman Lecture). Trans Ophthalmol Soc UK 1971;91:85-104.
3. Reese AB. The treatment of lesions of the lacrimal gland. Trans Am Acad Ophthalmol Otolaryngol 1958;62:679-683.
4. Shields CL, Shields JA, Eagle RC, et al. Clinicopathologic review of 142 cases of lacrimal gland lesions. Ophthalmology 1989;96:431-435.
5. Andrew NH, McNab AA, Selva D. Review of 268 lacrimal gland biopsies in an Australian cohort. Clin Experiment Ophthalmol 2015;43(1):5-11.
6. Shields, JA, Shields CL, Epstein J, et al. Primary epithelial malignancies of the lacrimal gland. The 2003 Ramon L. Font Lecture. Ophthalmic Plast Reconstr Surg 2004;20:10-21.
7. Green WR, Zimmerman LE. Ectopic lacrimal gland tissue. Report of eight cases with orbital involvement. Arch Ophthalmol 1967;78:318-327.
8. Lam K, Brownstein S, Jordan DR, et al. Dacryops: a series of 5 cases and a proposed pathogenesis. JAMA Ophthalmol 2013;131 (7):929—932.
9. Smith S, Rootman J. Lacrimal ductal cysts. Presentation and management. Surv Ophthalmol 1986;30:245-250.
10. Tang SX, Lim RP. Al-Dahmash S, et al. Bilateral lacrimal gland disease. Clinical features of 97 cases. Ophthalmology 2014;121:2040-2046.
11. Pantaleoni FB, Spagnolo S, Martini A, et al. Argon laser photocoagulation in the treatment of the palpebral lobe cysts of the lacrimal gland (dacryops). Ophthalmic Surg Lasers 1997;28:690-692.
12. Salam A, Barrett AW, Malhotra R, et al. Marsupialization for lacrimal ductular cysts (dacryops): a case series. Ophthal Plast Reconstr Surg 2012;28:57-62.
13. Jakobiec FA, Zakka FR, Perry LP. The cytologic composition of dacryops: an immunohistochemical investigation of 15 lesions compared to the normal lacrimal gland. Am J Ophthalmol 2013;155:380-396.
14. Bullock JD, Fleishman JA, Rosset JS. Lacrimal ductal cysts. Ophthalmology 1986;93: 1355-1360.
15. Christie DB, Woog JJ, Lahav M. Combined dacryops with underlying benign mixed cell tumor of the lacrimal gland. Am J Ophthalmol 1995;11:97-99.
16. Bartley GB. Orbital lobe lacrimal ductal cysts. Surg Neurol 1995;43:521.
17. von Domarus H. A lacrimal gland cyst in the orbit. J Craniomaxillofac Surg 1987; 15:106-109.
18. Sen DK, Thomas A. Simple dacryops. Am J Ophthalmol 1967;63:161.
19. Bradey N, Hayward JM. Case report: bilateral lacrimal gland enlargement: an unusual manifestation of dacryops. Clin Radiol 1991;43:280-281.
20. Rush A, Leone CR Jr. Ectopic lacrimal gland cyst of the orbit. Am J Ophthalmol 1981;92:198-201.
21. Levin LA, Popham J, To K, et al. Mucoepidermoid carcinoma of the lacrimal gland. Report of a case with oncocytic features arising in a patient with chronic dacryops. Ophthalmology 1991;98:1551-1555.
22. Brownstein S, Belin MW, Krohel GB, et al. Orbital dacryops. Ophthalmology 1984; 91:1424-1428.
23. Morgan-Warren PJ, Madge SN. Lacrimal duct cyst (dacryops) following ocular chemical injury. Orbit 2012;31:335-337.
24. Su GW, Patipa M, Font RL. Primary squamous cell carcinoma arising from an epithelium-lined cyst of the lacrimal gland. Ophthal Plast Reconstr Surg 2005;21:383-385.
25. Jakobiec FA, Roh M, Stagner AM, et al. Caruncular dacryops. Cornea 2015;34: 107-109.
Редактор: Искандер Милевски. Дата публикации: 27.5.2020

Опухоли слезных желез – группа новообразований слезной железы, преимущественно эпителиального происхождения. Локализуются в наружной части верхнего века, безболезненны. Доброкачественные опухоли слезной железы развиваются в течение многих лет, в процессе роста могут вызывать экзофтальм и истончение стенки глазницы. Злокачественные новообразования быстро прогрессируют, нарушают подвижность глазного яблока, провоцируют боли и повышение внутриглазного давления. Возможно прорастание окружающих тканей и отдаленное метастазирование. Диагноз выставляется на основании офтальмологического осмотра и данных инструментальных исследований. Лечение оперативное.
- Доброкачественные опухоли слезных желез
- Злокачественные опухоли слезных желез
- Цены на лечение
Общие сведения

Доброкачественные опухоли слезных желез
Плеоморфная аденома – смешанная эпителиальная опухоль слезной железы. Составляет 50% от общего количества новообразований данного органа. Женщины страдают чаще мужчин. Возраст пациентов на момент постановки диагноза может колебаться от 17 до 70 лет, наибольшее количество случаев заболевания (более 70%) приходится на 20-30 лет. Возникает из клеток эпителиальных протоков. Некоторые специалисты предполагают, что источником новообразования являются аномальные эмбриональные клетки.
Представляет собой узел дольчатого строения, покрытый капсулой. Ткань опухоли слезной железы на разрезе – розовая с сероватым оттенком. Состоит из двух тканевых компонентов: эпителиального и мезенхимального. Эпителиальные клетки формируют хондро- и слизеподобные очаги, располагающиеся в неоднородной строме. На начальных стадиях характерно очень медленное прогрессирование, период времени с момента появления опухоли слезной железы до первого обращения к врачу может колебаться от 10 до 20 и более лет. Средний временной промежуток между возникновением первых симптомов и обращением за медицинской помощью составляет около 7 лет.
Какое-то время опухоль слезной железы существует, не доставляя особых неудобств пациенту, затем ее рост ускоряется. В области века появляется воспалительный отек. Из-за давления растущего узла развивается экзофтальм и смещение глаза кнутри и книзу. Верхненаружная часть орбиты истончается. Подвижность глаза ограничивается. В отдельных случаях опухоль слезной железы может достигать гигантских размеров и разрушать стенку глазницы. При пальпации верхнего века определяется неподвижный, безболезненный, плотный гладкий узел.
На обзорной рентгенографии орбиты выявляется увеличение размеров глазницы, обусловленное смещением и истончением ее верхненаружней части. УЗИ глаза свидетельствует о наличии плотного узла, окруженного капсулой. КТ глаза позволяет более четко визуализировать границы новообразования, оценить непрерывность капсулы и состояние костных структур орбиты. Лечение оперативное – иссечение опухоли слезной железы вместе с капсулой. Прогноз обычно благоприятный, но больные в течение всей жизни должны оставаться под диспансерным наблюдением. Рецидивы могут возникать даже спустя несколько десятилетий после удаления первичного узла. Более чем у половины пациентов признаки малигнизации выявляются уже при первом рецидиве. Чем меньше срок ремиссии – тем больше вероятность озлокачествления рецидивной опухоли.
Злокачественные опухоли слезных желез
Аденокарцинома – смешанное эпителиальное новообразование, имеющее несколько морфологических вариантов с идентичным клиническим течением. Практически равномерно распределяется в разных возрастных группах. Характеризуется более быстрым ростом по сравнению с доброкачественными опухолями слезной железы. Обычно пациенты обращаются к офтальмологу через несколько месяцев или через 1-2 года после появления симптомов. Первым проявлением болезни часто становятся боли неврологического характера в области лба, обусловленные воздействием новообразования на ветви тройничного нерва.
Типичный признаком этой опухоли слезной железы является рано возникающий и быстро усиливающийся экзофтальм. Глаз смещается кнутри и книзу, его движения ограничиваются. Развивается астигматизм, отмечается повышение внутриглазного давления. В области глазного дна появляется складчатость. Отмечаются явления застойного диска. В верхненаружном углу глазницы определяется быстро растущее образование. Опухоль слезной железы прорастает близлежащие ткани, распространяется вглубь орбиты, внедряется в полость черепа, дает метастазы в регионарные лимфоузлы и отдаленные органы.
Лечение – экзентерация глазницы или органосохраняющие операции в сочетании с послеоперационной лучевой терапией. При прорастании костей глазницы хирургическое вмешательство неэффективно. Прогноз неблагоприятный из-за высокой склонности к рецидивированию и отдаленному метастазированию. Опухоль слезных желез обычно дает метастазы в спинной мозг и в легкие. Временной период между появлением первичной опухоли и возникновением отдаленных метастазов может составлять от 1-2 до 20 лет. Большинству пациентов не удается преодолеть пятилетний порог выживаемости.
Цилиндрома (аденокистозный рак) – злокачественная опухоль слезных желез аденоматозно-альвеолярного строения. Клинические проявления аналогичны симптомам аденокарциномы. Отмечается менее агрессивный местный рост, более выраженная склонность к гематогенному метастазированию, возможность продолжительного существования метастазов и медленное увеличение размера вторичных опухолей. Чаще всего поражается спинной мозг, второе место по распространенности занимают метастазы в легкие. Тактика лечения аденокистозной опухоли слезной железы – как при аденокарциноме. Прогноз в большинстве случаев неблагоприятный. Около 50% больных погибают в течение 3-5 лет после постановки диагноза. Причиной летального исхода становятся отдаленные метастазы или прорастание новообразования в полость черепа.

Содержание:
- 1 КОД ПО МКБ-10
- 2 КЛИНИЧЕСКАЯ КАРТИНА
- 3 ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА
- 4 ЛЕЧЕНИЕ

Н04.1 Другие болезни слёзной железы.
Различают кисты главной и добавочных слёзных желез.
Дакриопс главной слёзной железы образуется как в пальпебральной, так и в орбитальной части железы. Дакриопс чаще всего встречают в виде однокамерной кисты, но возможно и поликистозное перерождение ткани слёзной железы. Кистозный процесс развивается из дольки слёзной железы или ассоциирован с протоком (может сдавливать последний).
При локализации кисты в пальпебральной части наблюдают инъекцию эписклеральных сосудов, возможен экзофтальм при значительных размерах кисты, пернокулярный отёк, неполное смыкание век. Внешне киста представляет полупрозрачное, безболезненное при пальпации, подвижное образование, локализующееся в верхненаружной части верхнего века. При незначительных размерах дакриопс пальпебральной части слёзной железы находят при скрининговом исследовании.
Дакриопс орбитальной части слёзной железы протекает бессимптомно и диагностируется, как правило, при проведении ультразвукового, компьютерного или магнитно-резонансного исследования (рис. 26-4).

Кистозный процесс не поддаётся спонтанной регрессии и может маскировать развитие неопластического процесса в слёзной железе. Известны случаи развития карциномы из длительно существующего дакриопса. Поэтому даже незначительная по размеру киста орбитальной части слёзной железы подлежит постоянному динамическому наблюдению.
Кисты акцессорных слёзных желёз Вольфринга и Краузе редко встречают в Европе. Наиболее часто их наблюдают в регионах эндемичных по трахоме и у лиц, перенёсших трахому. Диагностика, как правило, не вызывает затруднений. Кисты возникают чаще всего в боковых частях переходных складок и имеют округлую или овальную форму, достигая порой значительных размеров. Выявление высокого уровня IgA при исследовании содержимого кисты отражает степень её секреторной активности.
Проводят с неопластическим образованием в слёзной железе. Основывается на иммунногистахимическом изучении биопсийного материала.
В последние годы для лечения дакриопса пальпебральной части слёзной железы используют аргон — лазерное вмешательство (сине-зелёный лазер). Под местной анестезией производят эксцизию кисты с бережным сохранением ткани железы. Применение фотокоагуляции связано с высоким риском развития осложнения - фистулы.
Лечение кист добавочных слёзных желез заключается в эксцизии кисты с захватом окружающей конъюнктивальной ткани.
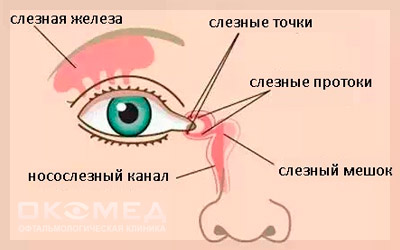
Болезни слезных желез
Существуют различные патологии слезных органов — воспаления, аномалии развития, опухоли, заболевания дегенеративного характера, травмы и посттравматические изменения. Давайте более подробно рассмотрим наиболее распространенные болезни слезных желез.
Дакриоаденит
Одним из наиболее распространенных заболеваний слезной железы является дакриоаденит. Эта патология может протекать в острой и хронической форме. Острый дакриоаденит обычно диагностируется у детей и молодых людей. Он может быть как одно-, так и двухсторонним. Часто острый дакриоаденит возникает как осложнение паротита, гриппа, ангины и некоторых других заболеваний.
Характерными признаками острого воспаления слезной железы являются отечность верхнего века, а также боль в этой области. Отек может быть обширным и настолько сильным, что закрываетсяглазная щель. У людей, которые ослаблены, может развиться абсцесс или флегмона.
При остром дакриоадените отмечается смещение глазного яблока кнутри и книзу с ограничением подвижности, возможно его выпячивание. Возникает двоение видимых предметов. Конъюнктива отечна. Ухудшается общее состояние (расстройство сна, потеря аппетита, головные боли, повышение температуры).
В случае хронической формы дакриоаденита в области слезной железы отмечается плотная на ощупь, но безболезненная припухлость, которая постепенно увеличивается в размерах. Иногда хроническое заболевание становится следствием острого дакриоаденита.
Лечение заболевания предполагает медикаментозную терапию (антибиотики в виде инъекций и мазей, витаминные капли, сульфаниламиды, общий курс антибиотиков) и физиотерапевтические процедуры. При сильных болях назначаются анальгетики. Если заболевание имеет хроническое течение, может проводиться рентгенотерапия. Если возник абсцесс, его вскрывают, полость промывается антибиотиками.
Дакриоцистит
Воспаление слезного мешка называется дакриоциститом. Эта патология отмечается примерно у 5% больных, страдающих заболеваниями слезопродуцирующих органов, причем у женщин данная болезнь бывает гораздо чаще, чем у мужчин. Может иметь как острую, так и хроническую форму; особым случаем является дакриоцистит новорожденных.
Заболевание требует консервативного или хирургического лечения. При абсцессе проводится дренирование абсцесса и промывание полости. Наиболее распространенным вариантом хирургического лечения дакриоцистита является дакриоцисториностомия (формирование прямого соустья между полостью носа и слезным мешком).
Синдром Микулича
Специфический комплекс симптомов — прогрессирующее симметричное увеличение слюнных и слезных желез, смещение глазных яблок кнутри и книзу, вовлечение в процесс лимфатических узлов — был назван в честь врача Микулича, впервые описавшего данную патологию в 1892 году.
Причины болезни до сих пор не выяснены. По различным теориям, заболевание может развиваться вследствие туберкулеза и лейкемии (псевдолейкемии).
Лечение должно быть направлено на борьбу с основным заболеванием. Местно проводится рентгенотерапия. Кроме того, при синдроме Микулича применяются препараты на основе мышьяка.
Опухоли и кисты слезных желез
Слезопродуцирующие органы могут поражаться в результате развития новообразований — таких, как смешанные опухоли слезных желез, аденокарцинома, саркома, цилиндрома.
Смешанные опухоли обычно диагностируются у пожилых людей, отличаются медленным ростом. Для таких опухолей характерно выпячивание глазного яблока и неврологические боли. Иногда отмечаются расстройства зрительного восприятия. Часто развитие опухоли сопровождается патологическими изменениями глазного дна (атрофия зрительного нерва, невриты). В некоторых случаях такие опухоли дают рецидивы и метастазируют.
Клиническая картина цилиндромы напоминает клинику смешанных опухолей, но прогноз по заболеванию хуже (примерно в каждом четвертом случае отмечается смертельный исход). При аденокарциноме смертность еще выше, клиническая картина та же. Тяжело протекает саркома слезных желез, прогноз неблагоприятный, особенно в тех случаях, когда заболевание выявлено в детстве или юношестве.
Кисты возникают по причине заращения выводных протоков слезной железы, могут достигать размеров лесного ореха. В данном случае опухоль не вызывает боли. Лечение состоит во вскрытии кисты и создании связи между полостью кисты и конъюнктивальной полостью.
Опухоли слезной железы и хронический дакриоаденит
Жалобы.
Персистирующий или прогрессирующий отек наружной трети верхнего века. Могут быть боль, двоение.
Симптомы.
Основные. Хронический отек века (в основном наружной трети верхнего века), с экзофтальмом или без него и со смещением глазного яблока книзу и в медиальном направлении. Покраснение встречается реже.
Другие. В наружной трети верхнего века при пальпации может определяться объемное образование. Подвижность глаза может быть ограничена. Возможна конъюнктивальная инъекция.
Этиология

Рис. Аденоидно-кистозный рак правой слезной железы
• Злокачественная смешанная эпителиальная опухоль (плеоморфная аденокарцинома). Первичное поражение обнаруживают у пожилых пациентов, возникает острая боль, характерно быстрое прогрессирование. Обычно развивается в длительно существующей доброкачественной смешанной эпителиальной опухоли (плеоморфной аденоме) или вторично, как рецидив ранее удаленной доброкачественной смешанной опухоли. КТ- картина подобна обнаруживаемой при аденокистозной карциноме.
• Киста слезной железы (дакриопс). Обычно бессимптомное объемное образование, размеры которого могут колебаться. Как правило, встречается у взрослых пациентов молодого или среднего возраста.
• Другие. Туберкулез, сифилис, лейкоз, инфекционный паротит, мукоэпидермоидная опухоль, плазмоцитома, метастаз и др. Первичные новообразования (кроме лимфомы) практически всегда являются односторонними; воспалительное заболевание может быть двусторонним. Лимфома чаще является односторонней, но может быть
и двусторонней.
ЛЕЧЕНИЕ
1. Саркоидоз. Системная терапия кортикостероидами или низкими дозами антиметаболитов.
2. Воспалительный псевдотумор глазницы. Системная терапия кортикостероидами.
3. Доброкачественная смешанная эпителиальная опухоль. Полное хирургическое удаление.
4. Дермоидная киста. Полное хирургическое удаление.
5. Лимфоидная опухоль.
– Ограничена глазницей: облучение глазницы, кортикостероиды в безболезненных случаях, общее наблюдение.
– Системное поражение. Химиотерапия. От облучения глазницы обычно воздерживаются до того, как станет возможным оценить реакцию новообразования в глазнице на химиотерапию.
6. Аденокистозная карцинома. Решите вопрос об экзентерации глазницы с облучением. В редких случаях используется химиотерапия. Решите вопрос о предварительной терапии интраартериальным введением цисплатина, после которого выполняется широкое иссечение, включая экзентерацию глазницы и возможное удаление фрагментов костей черепа (краниэктомию). В некоторых центрах осуществляется радиотерапия протонным пучком. Независимо от режима лечения прогноз осторожный, и как правило, бывают рецидивы.
7. Злокачественная смешанная эпителиальная опухоль. То же, что при аденокистозной карциноме.
8. Киста слезной железы. Следует удалить, если имеется симптоматика.
Наблюдение
Зависит от специфической причины.
Новообразования слезных желез
Среди новообразований слезного аппарата чаще всего встречаются опухоли слезной железы. Выделяют несколько типов опухолей этой локализации. Одни из них имеют доброкачественное течение, другие способы со временем малигнизироваться (претерпевать злокачественное перерождение), третьи изначально являются злокачественными (саркома, аденокарцинома слезной железы).
Причины появления и патогенез
Еще на этапе формирования ядра в эпителии протоков слезной железы появляются клетки, отличающиеся от здоровых аномальными показателями. Именно из таких клеток и образуются смешанные опухоли. Около 4-10% из них со временем способно перерождаться в раковые новообразования – аденокарциномы. Такая разновидность рака встречается чаще, чем еще одна первично злокачественная опухоль – саркома.

Симптомы опухолей слезной железы
Доброкачественная опухоль локализуется в верхнем наружном квадранте глазницы. Обычно образование появляется лишь с одной стороны лица, и чаще диагностируется среди пожилых пациентов. Увеличение опухоли в размерах идет медленными темпами. Ее форма обычно неправильная, консистенция плотная. Опухоль не спаяна с костной стенкой глазницы.
Иногда давление образования на нервные стволы приводит к появлению болей в голове, глазах.
При значительных размерах опухоли глазное яблоко может сместиться из своего нормального положения вниз и внутрь, что отрицательно сказывается на подвижности глаза. Атрофия зрительного нерва – редкое осложнение, но по мере роста новообразования могут развивать нарушения функции глаз, синдром застойного диска и т.д.
Другая клиническая картина сопутствует появлению злокачественных опухолей слезной железы или малигнизации первично доброкачественного образования.
Быстрое увеличение опухоли в размерах и прорастание ею капсулы железы способствует возникновению следующих симптомов:
- выпячивание глазного яблока;
- неподвижность глаза вследствие инфильтрации опухолью мышечных волокон связочного аппарата;
- отечность конъюнктивы;
- сильные боли;
- повышение внутриглазного давления;
- синдром застойного диска;
- частичная потеря зрения;
- распад стенок орбиты.
Кроме метастатического поражения черепа и носовых пазух опухоли слезной железы опасны появлением отдаленных раковых очагов.
Диагностика и лечение опухолей слезной железы
Данные для постановки диагноза получают из внешнего осмотра и сбора анамнеза, информации, полученной при помощи рентгенографии, УЗИ, радиоизотопного сканирования.
Если опухоль носит доброкачественное течение, в области стенки глазницы обнаруживается углубление с ровными контурами.
При злокачественности опухоли эти контуры имеют расплывчатые контуры, видна изреженность кости.

Лечение хирургическое. Опухоли иссекают со слезной железой. При обнаружении ракового образования выполняют экзентерацию орбиты, после чего больной проходит курс лучевой терапии. Прогноз на выздоровление при наличии доброкачественной опухоли благоприятный, при диагностировании злокачественной опухоли – плохой.
Опухоли слезного мешка и причины их возникновения
Достоверные данные о причинах и предпосылках появления опухолей этой локализации отсутствуют. Клетки эпителия слезного мешка могут преобразовываться в доброкачественные или злокачественные новообразования.
Первые классифицируются на папилломы, фибромы, полипы, лимфомы, а вторые – на карциномы, саркомы. Неэпителиальные опухоли появляются значительно реже.
Симптомы опухолей слезного мешка
Клиническая картина опухолей любой разновидности схожа на ранних стадиях. Первыми симптомами обычно являются обильное и частое слезотечение, небольшая отечность на участке вблизи слезного мешка. При ощупывании можно обнаружить плотное, подвижное, иногда эластичное образование.
В начальном периоде кожа легко отделяется от опухоли, позже сращивается с ней, становится гиперемированной (при развитии раковой опухоли).
Сильный нажим на слезный мешок приводит к вытеканию капель серозно-гнойной жидкости. В целом, симптомокомплекс заболевания с доброкачественным течением имеет много общего с таковым при хроническом дакриоцистите.
Злокачественные опухоли уже при небольших размерах могут прорастать через кожный покров наружу, распространяться на носовые пазухи. При надавливании на слезный мешок злокачественное новообразование дает кровоточивость (кровь вытекает из слезных каналов).
Диагностика новообразований слезных желез
На ранних стадиях заболевания постановка диагноза, основанная на внешних признаках, затруднительна. Необходимо дифференцировать опухоли слезного мешка с дакриоциститом. С этой целью выполняется рентгенография области слезного аппарата с контрастом. Опухоль со злокачественным течением плохо прокрашивается контрастным веществом, что определяется по снимку.
Лечение и прогноз
Заболевание лечится хирургическим путем. На операционном столе выполняется вскрытие слезного мешка и взятие биоптата для экстренного гистологического анализа. Доброкачественные опухоли полностью иссекают и выполняют последующую дакриоцисториностомию.
При обнаружении злокачественного процесса удаляют и слезный мешок, после чего проводят несколько курсов лучевой терапии.
Доброкачественные новообразования слезного мешка благоприятны относительно прогноза на выздоровление. Прогноз при раковых опухолях сомнителен вследствие возможного распространения их на близлежащие ткани и появления отдаленных метастазов.
Читайте также:

