При раке кишок к какому врачу
В последние десятилетия заболеваемость колоректальным раком выросла в разы. Если сравнивать ситуацию с 60-ми гг. прошлого века, то рак прямой кишки тогда составлял 1,2 % от всех злокачественных опухолей, рак ободочной кишки – 1,8 %. В 2017 г. статистика выглядит уже так: 5,2 % и 7,3 %, соответственно.
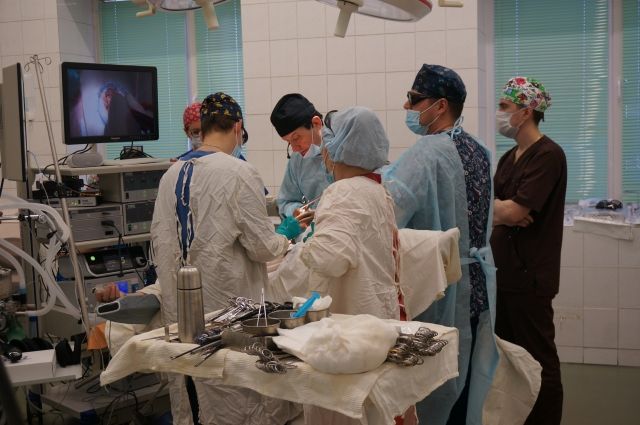
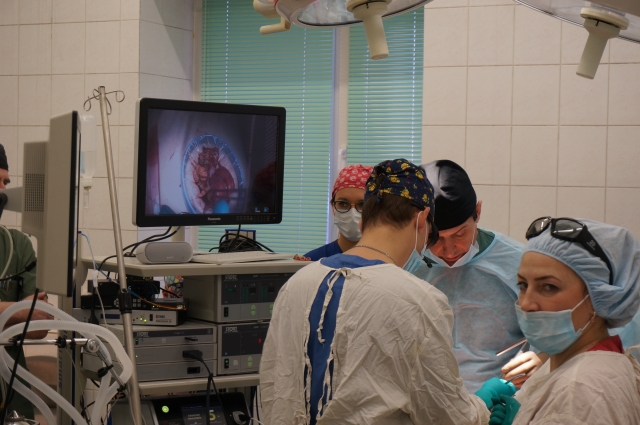
На днях в Пермском краевом онкологическом диспансере 74-летней пациентке сделали лапароскопическую операцию по удалению большой правосторонней опухоли кишечника. На хирургическое вмешательство, которое транслировали на экране в 3D-изображении, пригласили не только врачей-онкологов, но и журналистов.
Где чаще болеют?
Результат питания деликатесами – это частые запоры. И лечение недуга – одна из проблем современного здравоохранения. Это становится настолько актуальным, что в странах, где хорошо развит туризм, уже учитывают этот факт. В отелях гостям на завтрак обязательно предлагают распаренный чернослив, курагу, инжир.

Факторы риска
Запоры являются основным из факторов риска онкологических заболеваний. Если кишечник опорожняется ежедневно и своевременно, то канцерогенные газы и каловые массы не успевают активно воздействовать на его слизистую оболочку. А в случае запоров концентрация и время воздействия шлаков на слизистую толстой и прямой кишки увеличивается.
Ещё один фактор риска рака кишечника – хронические колиты, когда воспалительный процесс проявляется сменой запоров и поносов. Человек испытывает дискомфорт и болевые ощущения в животе, у него нередки вздутия и бурления. Есть случаи, когда повышается температура.
Ещё к группе риска относятся те, у кого есть наследственное заболевание – семейный полипоз. Ведь злокачественная опухоль может развиться и из полипа. Если у кого-то из родных заболевание было, нелишним будет обратиться к врачу и пройти плановое обследование.
Мужская или женская проблема?
Исходя из опыта, злокачественная опухоль кишечника чаще встречается у женщин, чем у мужчин. Несмотря на то что женщины внимательнее следят за здоровьем, обнаружить рак прямой и ободочной кишки на ранних стадиях удаётся нечасто. И это общая проблема выявления онкологических заболеваний: на ранних стадиях они протекают бессимптомно. Поэтому многие пациенты приходят к врачам в лучшем случае на второй, а иногда и на третьей стадии рака.
Немалый процент заболевших обращается лишь тогда, когда у них обнаруживают четвёртую стадию болезни. Человек идёт к медикам по другой проблеме. Его беспокоят сильные боли в печени или непрекращающийся кашель, а обследование обнаруживает у него метастазы в лёгких и печени.
Врачи начинают искать первопричину и нередко обнаруживают рак толстой и прямой кишки. Когда начинают подробно расспрашивать пациента о самочувствии, выясняют, что проблемы были давным-давно, но с обращением к доктору он тянул до последнего.
Выявить рак на ранних стадиях, говорят медики, нередко можно в ходе обычной диспансеризации в поликлинике, ведь в общий осмотр обязательно входит пальцевое обследование прямой кишки. Другое дело, что пациенты сами нередко отказываются от проведения такой диагностики.
Какие симптомы должны насторожить?
Признаков колоректального рака немного, но если они есть, то стоит своевременно записаться к врачу.
Что должно насторожить? Для рака правой половины ободочной кишки характерно необоснованное повышение температуры. Она может подняться и держаться несколько дней, потом становится нормальной, а через какое-то время ситуация снова повторяется.

Следующие симптомы – это ложные позывы, когда после опорожнения кишечника нет ощущения, что он пустой. Также пациента могут беспокоить точечные боли в правой половине живота. Это проявление развившегося воспаления на фоне злокачественной опухоли. Бывает, что опухоль справа иногда может прощупать и сам пациент, и врач.
При раке правой стороны кишечника не бывает непроходимости, пациента беспокоят ноющие боли, а при раке левой стороны, к сожалению, может развиться острая кишечная непроходимость. С резкой острой приступообразной болью люди попадают в экстренные хирургические отделения, и уже на операции у них обнаруживают опухоль.
Что делает врач?
Прежде всего узкий специалист-онколог проведёт пальцевое исследование прямой кишки. Это исключит геморрой и наличие полипов. Дальше он сам будет выстраивать методику обследования и лечения. Чаще, чтобы подтвердить диагноз, назначают обычное для таких заболеваний обследование – ректоскопию и колоноскопию.

Многих волнует вопрос: как быстро развивается рак прямой кишки? По мнению врачей-онкологов, все злокачественные опухоли развиваются от трёх до десяти лет до начала клинических проявлений. Поэтому любому заболеванию, когда его выявят, будет минимум три года. А вот за сколько времени процесс разовьётся от первой до четвёртой стадии, вам не скажет ни один врач. В этом вопросе всё индивидуально и зависит от уровня злокачественности опухоли, иммунитета человека и от множества других показателей.
Как проводят операцию?
Эндоскопические (через прокол) операции по удалению рака прямой кишки – более щадящие. Они позволяют пациенту быстрее покинуть хирургическое отделение и начать лечение, которое назначил врач. Однако эндоскопические операции делают в Пермском крае не так часто, как полостные.
В ряде случаев у прооперированных пациентов случаются рецидивы. Пусковым механизмом проявления метастазов могут стать стрессовые ситуации, которые происходят с человеком: тяжело заболел гриппом, потерял близкого человека, уволили с работы, ограбили. В такой период у человека снижается уровень иммунного ответа и иммунной защиты, и раковые клетки начинают быстрее размножаться и проявляться как отдалённые метастазы.
От 50 до 60 % прооперированных больных колоректальным раком первой-третьей стадии переживают пятилетний рубеж. Статистика такова: если рак прямой кишки удалили на первой стадии – то более 80 % пациентов живут дольше пяти лет, на второй – 70 %, на третьей – 50 % и ниже.
Если говорить о профилактике рака, то всем кажется: не ешь одного, не пей другого, и будет тебе счастье. Однако первичной профилактики в онкологии не существует. Тем более от рака нельзя поставить прививку, как, например, от гриппа или кори. Однако прислушаться к организму и своевременно обратиться к врачам при перечисленных выше симптомах вам обязательно стоит!
Александр Владимирович Воробей, 64 года, окончил Минский мединститут, интернатуру по хирургии. Завкафедрой хирургии БелМАПО, член-корреспондент НАН, доктор медицинских наук, профессор, главный внештатный проктолог Минздрава РБ. Член Международной ассоциации университетских колоректальных хирургов; Всемирной ассоциации хирургов, гастроэнтерологов и онкологов; Европейской медицинской лазерной ассоциации; почетный член ассоциации хирургов-гепатологов России и стран СНГ ; член Правления Белорусской ассоциации хирургов. Председатель аттестационной комиссии МЗ РБ по хирургии и экспертного совета ВАК Беларуси по хирургии.
- Александр Владимирович, рак толстой кишки выходит в Беларуси на первое место, в мире ежегодно диагностируют 600 миллионов новых случаев. В чем причина?
- Влияет урбанизация, особенности питания: много мяса, особенно прожаренного, отсутствие клетчатки - банальные вещи. В Африке , где живут в основном на фруктах и овощах, этих заболеваний гораздо меньше. А цивилизованный мир любит мясо, гриль - гастроэнтерологи уже считают его вредным.
У нас заболеваемость этим видом рака выше, чем у ряда европейских стран. На 9,5 миллиона белорусов почти 5,5 тысяч новых случаев (за 2017 год. - Ред.) - это огромная цифра.
Плюс масса пациентов, которые продолжают лечение. Толстая кишка состоит из ободочной и прямой - в среднем это 1,5 метра. На I - III стадиях выявляется всего 52% случаев. Пятилетняя выживаемость на этих операбельных стадиях около 60%, а при запущенном раке пятилетняя выживаемость - 8%. Раньше этой патологии было меньше, мы выявляли ее поздно: если брать времена конца СССР , запущенных случаев было 60%.
- Поздно - потому что колоноскопии не было?
- В 80-е годы ее только учились делать. Я застал эту ситуацию, придя в нашу областную больницу. Был один колоноскоп, он был большего диаметра, чем теперешние, не очень удобный, картинка выводилась на экран не очень качественно.
Сегодня аппараты цифровые, есть технологии усиливающей колоноскопии - врачу проще увидеть проблему и более прицельно взять анализ для биопсии.
Залог улучшения 5-летней выживаемости - это раннее выявление опухоли. А усиливающая эндоскопия дает возможность увидеть образование на ранней стадии - еще плоское и не выступающее над поверхностью кишки.
У нас постепенно идет переоснащение с устаревших волоконно-оптических колоноскопов на цифровые. Есть эндоскопы высокого разрешения с зум-увеличением на экране монитора - как у современного фотоаппарата. Кроме того, есть возможность проведения виртуальной окраски слизистой с помощью различных технологий. Но, к сожалению, такие аппараты пока единичные в стране.
- Не проблема обезболить - проблема, скорее, в анестезиологах, в выделении дополнительных ставок для тех из них, которые будут обеспечивать обезболивание только на эндоскопиях. Это чисто материальный вопрос. 10-я и 2-я клиники Минска уже добились, что у них каждая колоноскопия идет с обезболиванием.
У нас в Минской областной больнице проблему решили отчасти - с обезболиванием идут процедуры в понедельник и пятницу. Человеку вводят седативный препарат, и он не так остро реагирует на процесс, состояние можно назвать легким сном. В это время возле пациента должны находиться анестезиолог и медсестра, поскольку любой наркоз может дать осложнение.

-Есть малые признаки опухоли толстой кишки: потливость, слабость, урчание в животе, потеря интереса к жизни. Это малые признаки любой опухоли. Человеку стало неинтересно жить - в организме уже может идти болезнь. Фото: Святослав ЗОРКИЙ
- Рак толстой кишки - один из медленно растущих раков. От первой клетки до видимой эндоскопом опухоли может пройти от двух до четырех лет.
- Как человеку понять, что у него проблема?
- Самое первое - любые нарушения нормального пищеварения: началось повышенное газообразование, урчание в животе, изменение стула, запоры, поносы. У пожилых людей и так есть склонность к запорам - так вот на фоне запоров появилось что-то новое: острые боли, еще тяжелее оправляться, появилась кровь. Кровь в кале важно не списывать на геморрой. После 40 лет он у многих, и это повод для ошибок - люди долго не подозревают, что это не геморрой, а запущенный рак. Должно тревожить появление в кале слизи - беловатого желе, как вареный крахмал. Это один из ярких симптомов либо большого полипа - предрака, либо опухоли левой половины толстой кишки.
- Слизь может быть признаком дисбактериоза кишечника?
- И это тоже повод для ошибок, лучше перестраховаться. Еще симптомом опухоли толстой кишки может быть анемия. Но у нас есть и примеры, когда у пациента тяжелейшая опухоль с метастазами, а анализ крови в норме. Хороший анализ крови при появившихся нарушениях пищеварения - повод не для спокойствия, а для колоноскопии. Есть малые признаки опухоли толстой кишки: потливость, слабость, урчание в животе, потеря интереса к жизни. Это малые признаки любой опухоли. Человеку стало неинтересно жить - в организме уже может идти болезнь.
Это медленно развивающийся рак, и умереть до развития непроходимости почти никому не удается. Человек с дикими болями, с огромным животом и крайне запущенным раком все равно придет в больницу. А оперировать уже поздно и помочь невозможно.
- Это те случаи, когда отрезанную кишку выводят в бок с калоприемником?
- Да, это та ситуация. При запущенной опухолевой непроходимости не идет речь об органосохраняющих операциях - задача попытаться спасти жизнь. И это уже удается плохо: при запущенной непроходимости до 80% пациентов умирают после операции. Но когда человек приходит своевременно, если нет метастазов, иногда достаточно одной операции: удаляем опухоль, восстанавливаем кишечную проходимость - и все. При необходимости, как и во всем мире, делаем пластические операции на толстой кишке.
- Тогда зачем калоприемник?
- Есть ситуации, когда необходимо удалить задний проход вместе с опухолью. Мы пытались, как и многие страны, воссоздавать из мышц бедра искусственный сфинктер, но эффективность таких операций невысокая. В хирургии толстой кишки позиция такая: если сохранен хотя бы задний проход длиной в несколько сантиметров и его сфинктеры - принципиально возможно восстановить кишечную проходимость и не иметь стому.
- Были в вашей практике случаи, когда люди сами себе сильно вредили?
- Был у меня пациент - умнейший человек, крупный строитель, я знаю всю его семью. Еще в 80-е мы выявили у него опухоль, еще не было кишечной непроходимости, но он решил, что его огромная сила воли в сочетании с таинственными упражнениями победят рак. Кончилось как у всех - метастазами, когда оперировать было поздно.
- Правда, что часто раком болеют целые семьи?
- Слышала, что иногда семьи болеют раком негенетическим.
- Да, есть так называемый семейный раковый синдром - по необъяснимым причинам в конкретной семье раки возникают чаще, причем разные. Был пациент из Борисова , в 30 лет у него диагностировали рак прямой кишки. В 28 лет такой же рак возник у его сына. И генетики тут нет - это подтвердила наша лаборатория. Но есть особенность семьи: может, питания, может, что-то есть такое в жилище - никто не знает.
- При боязни кононоскопии можно для начала сделать УЗИ органов брюшной полости. Совсем маленькую опухоль не увидят, но есть так называемый симптом полого органа - и это подозрение на рак толстой кишки.
- А онкомаркеры для рака толстой кишки информативны?
- Да, можно начать с этого. Это не 100% диагностика, но сигнал для пациента. Есть маркер РЭА (раково-эмбриональный антиген), если результат больше 5 - это повод для беспокойства. Есть и так называемая виртуальная колонография, ее делают в компьютерном томографе (без введения каких-либо аппаратов в толстую кишку), где есть специальная программа для обследования кишечника.
- Где лучше делать колоноскопию?
- В частных центрах нередко работают специалисты стационаров, по совместительству. Главное - выбирайте колоноскопию с усиливающей эндоскопией, не во всех аппаратах она есть.
- Есть страх, что во время колоноскопии удалят полип, и это даст толчок раку…
Считалось, что если размер полипа меньше сантиметра - он доброкачественный. Первыми забили тревогу японцы - даже в 5-миллиметровых полипах могут быть раковые клетки. Любой полип нужно немедленно удалять и сдавать на исследование - чтобы исключить ранний рак. В раннем отщипывании полипов не опасность, а профилактика рака.
Еще один повод для возникновения рака анального канала - длительно существующие анальные трещины или свищи. Это хронические воспаления, которые рано или поздно приведут к раку, в данном случае - к раку кожи. Если такой пациент долго не обращается к врачу, то почти безобидная болезнь превращается в рак перианальной области - они плохо протекают и имеют высокую смертность.

- Не проблема обезболить - проблема, скорее, в анестезиологах, в выделении дополнительных ставок для тех из них, которые будут обеспечивать обезболивание только на эндоскопиях. Фото: Святослав ЗОРКИЙ
- Сколько лет было самому молодому вашему пациенту?
- 18 лет, парнишка из Гомеля . На разных этапах ему долго ставили болезнь Крона (воспалительная болезнь кишечника), а у него была огромная опухоль прямой кишки.
- Почему не диагностировали вовремя?
- Потому что 18 лет - всем хотелось думать, что в таком возрасте рака толстой кишки не бывает. И ему долго не делали полнослойную биопсию (исследование подозрительных тканей прямой кишки).
- С возрастом обмен веществ замедляется. Посоветуйте - как поддержать работу кишечника?
- Нужно менять образ жизни, следить за питанием, есть побольше овощей, фруктов, клетчатки. Полезно делать себе массаж живота - поглаживая круговыми движениями по часовой стрелке. И не нужно слишком всего бояться, важно вовремя обследоваться. Страхов много, например, у молодых женщин с полипозами, после наших операций.
ЧИТАЙТЕ ТАКЖЕ
О таком докторе для своего ребенка мечтает каждая мама. Только вот встретиться с ним - недетский труд даже для журналиста [продолжение здесь]
Уролог Антон Главинский: На приеме у уролога жена узнает про мужа много интересного!
Узнали, как ЗОЖ мужа мешает наступлению беременности, всегда ли можно сказать, кто первый заболел, почему частенько мужчина с любовницей может, а с женой – нет и как укрепить брак [продолжение здесь]
В Беларуси в 2018 году выявлено 5415 новых случаев колоректального рака (злокачественная опухоль толстой кишки). В 45% из них опухоль диагностирована на III и IV стадиях, что снижает шансы на выживаемость и качество жизни после оперативного лечения. Рост заболеваемости связывают со старением населения и культурой нашего питания.

Фото: Виталий Гиль, 24health.by
Как проверяться и что исключить из питания?
Слышал, что наиболее значимых успехов в диагностике и лечении рака кишечника достигли в Японии, один из ключевых факторов — обязательный скрининг по уникальному иммунохимическому тесту на гемоглобин и трансферрин в кале. Можно в Минске сделать такой тест?
Скрининг хорош тем, что позволяет выявить злокачественные опухоли и предопухолевые заболевания у бессимптомных лиц. Также есть исследования, которые показывают снижение частоты послеоперационных осложнений у пациентов, поскольку заболевание выявлено на более ранней стадии.
Этот рак можно предотвратить, так как практически 90% злокачественных опухолей толстой кишки возникают из доброкачественных полипов. Это происходит не сразу, может пройти 5−10 лет. Трансформация в рак зависит от размера полипа. Риск увеличивается, если полип больше 1 см, а полип около 4 см в 90−100% случаев перерастет в раковую опухоль.
Немаловажную роль играет наследственная предрасположенность.
В нашей стране скрининг проводится пациентам с 50 лет, так как основная масса злокачественных заболеваний кишечника возникает после этого возрастного порога и достигает пика после 70 лет. Но в последнее время в странах Европы, Северной Америки планка снижена до 45 лет, поскольку наблюдался прирост заболеваемости раком толстой кишки у молодых людей. Поэтому международные рекомендации для профилактики заболевания советуют пройти тест на скрытую кровь и колоноскопию в 45 лет. Если все хорошо, то следующая колоноскопия выполняется через 5−10 лет, а тест кала на скрытую кровь — раз в два года. Если же были обнаружены полипы, врач определит тактику наблюдения и кратность обследования.
Продолжение работы скрининговой программы ожидается и в следующем году.
От редакции: иммунохимический тест на скрытую кровь проводится в РНПЦ онкологии и медицинской радиологии, онкодиспансерах, некоторых поликлиниках, больницах, медицинских коммерческих лабораториях.
У меня язвенный колит. Достаточно ли раз в полгода сдавать анализы (в т.ч. на кальпротектин и скрытую кровь) и раз в год осматриваться у проктолога, чтобы предотвратить онкопатологию? Какое питание желательно?
— Язвенный колит — это одно из предраковых заболеваний, чем дольше человек им болеет, тем выше риск развития рака толстой кишки. Если язвенным колитом поражена вся толстая кишка, то развитие рака можно ожидать в течение 5−8 лет, если поражен левый фланг и прямая кишка, этот период может растянуться на более длительный срок.
Одного анализа крови на кальпротектин недостаточно. Нужно обязательно выполнять колоноскопию с биопсией из различных частей слизистой толстой кишки. Кратность обследования зависит от активности процесса заболевания и лечения. Пациентам с низкой активностью процесса колоноскопия рекомендуется раз в 3−4 года, при активном процессе — раз в год.

Фото: Александра Квиткевич, TUT.BY
Мне 36 лет. Необходимо ли проверять кишечник, если есть хронический гастрит?
— Риск развития злокачественной опухоли толстой кишки у молодых людей может быть связан с генетическими факторами. В группе риска находятся лица, у чьих родственников в молодом возрасте были опухоли толстой кишки, женской репродуктивной системы, полипы в кишечнике, рак в 2−3 поколениях, воспалительные заболевания толстой кишки. Им необходимо следить за собой более внимательно.
В целом, обследовать кишечник стоит при изменении характера стула (запоры, диарея), появлении крови и слизи в кале, беспричинной слабости и потери веса, дискомфорте в брюшной полости.
Сам по себе хронический гастрит не является фактором риска развития рака кишечника.
Слышал, что хеликобактер вызывает рак кишечника. Я уже несколько раз его пролечивал, но снова и снова заражаюсь. Как быть, если я веду активную сексуальную жизнь (эта бактерия передается через поцелуи)?
— Бактерия Хеликобактер пилори может вызвать рак желудка, но не кишечника. Чтобы исключить рецидивы болезни, нужно более тщательно пролечиться у гастроэнтеролога, возможно, провести дополнительные обследования. Сейчас хеликобактерную инфекцию лечат достаточно успешно.
Геморрой может быть предвестником колоректального рака?
— Сам по себе геморрой не приводит к раку толстой кишки. Но иногда под его симптомами может скрываться опухоль прямой кишки. Зуд, боли, жжение в заднем проходе, выделение крови могут быть симптомами не только геморроя, но и опухоли толстой кишки.
Может ли сидячий образ жизни спровоцировать развитие рака прямой кишки?
— Наряду с злоупотреблением алкоголем, курением, чрезмерным употреблением красного мяса малоподвижный образ жизни — фактор риска колоректального рака.
Запор, вздутие, диарея, множественные полипы: что делать?
Я беременна (28 недель). Последние полтора месяца наблюдаю устойчивые запоры от 3 до 6 дней. При этом не хочется есть и нет позывов в туалет. Стул и аппетит налаживаются только когда ем в больших количествах слабящую пищу. В анамнезе есть гипотериоз, аутоиммунный тиреоидит с медицинской компенсацией эутироксом. Стоит ли бить тревогу и как обследоваться после родов?
— Во-первых, нужно рассказать про эти жалобы своему акушеру-гинекологу. Если данные симптомы сохраняются после родов, необходимо выполнить колоноскопию. Развитие опухолей в период беременности — серьезная проблема. В нашей практике бывают случаи, когда одновременно в операционной акушеры-гинекологи принимают роды, а онкологи-хирурги удаляют злокачественные образования.
В 2011 году в 33 года у меня был диагностирован множественный полипоз кишечника, два полипа оказались злокачественными (2 ст.). Была тотальная резекция кишечника, сложная операция, колостому не вывели. Генетический анализ показал наличие мутации BRCA1. В оставшихся 60 см толстого кишечника ежегодно появляются полипы (в этом году — 23). Можно что-то сделать для замедления такого интенсивного роста, для профилактики?
Пока стопроцентных методов профилактики не существует. При синдроме Линча, к примеру, пациентам назначают ежедневный прием аспирина (ведутся исследования по определению наиболее эффективной дозы).
Обследование и динамическое наблюдение пациентов с семейным аденоматозным полипозом и синдромом Линча проводятся с 14−15 летнего возраста.
Моей маме 80 лет. Хронические болезнь Паркинсона и гипертония. В последний год для освобождения кишечника два раза в неделю принимает лактулозу. С августа 2019 года стало беспокоить вздутие живота: держится по 4−5 часов, проходит, затем повторяется. Черный хлеб, молочное, бобовые практически не употребляет. Все показатели в норме, УЗИ новообразований не показало. Может ли быть регулярное долгое вздутие кишечника признаком онкологического заболевания? Можно ли обойтись без колоноскопии?
— Такие жалобы не всегда можно списать на возраст. Поэтому если вздутия продолжаются, следует обследоваться. Анализ крови и УЗИ не всегда могут указать на патологию. Поэтому колоноскопию необходимо пройти. Сейчас в ряде случае эта процедура выполняется под анестезией. Если есть противопоказания к анестезии, тогда можно выполнить ирригоскопию (рентгенологическое исследование толстой кишки). Но этот метод тоже не всегда позволяет хорошо ее исследовать.
Мне 46 лет. В декабре 2018 года по причине кишечной непроходимости была удалена подвздошная часть кишечника. На сегодняшний день остается диарея средней степени тяжести. Режим питания соблюдаю, плюс Нутриэн Стандарт. Вес не набираю. Возможно ли развитие рака в связи с неоднократным вмешательством и диареей?
— Прямой связи между неоднократным вмешательством, диареей и развитием рака кишечника нет. Нужно искать причины самой диареи. Это может быть связано как с удалением большого участка тонкой кишки, так и с другими проблемами. Необходимо проконсультироваться у терапевта и гастроэнтеролога, выполнить колоноскопию.
Мне 50 лет. После смерти близкого человека на нервной почве ела много сладостей. Начался метеоризм, диарея, присоединился геморрой, периодически появляется слизь в кале плотного белого цвета. Показатели общего анализа крови и биохимии в норме, слегка повышены лейкоциты. Что это может быть и как избавиться?
— Многие полипы и опухоли вырабатывают слизь в чрезмерном количестве. Поэтому слизь в кале — серьезный симптом, который нельзя оставлять без внимания. При таких жалобах показана колоноскопия. По ее результатам назначат лечение.
— Мне 33 года. Последние несколько лет испытываю дискомфорт в нижней правой части живота (будто надувается шар и начинается газообразование). Эти легкие боли в основном зависят от приема пищи. УЗИ брюшной полости в норме, в желудке — легкая эрозия. Раньше данный дискомфорт проявлялся 1−2 раза в неделю, теперь сильные газообразования каждый день. С чем это связано? К кому обращаться за лечением?
— Избыточное газообразование каждый день — тревожный сигнал. Необходимо обратиться к хирургу, пройти колоноскопию.
Есть ли альтернатива колоноскопии?
Колоноскопия показала, что у меня эрозивный проктосигмоидит. Анализ на скрытую кровь отрицательный. Кальпротектин - 60,6. После лечения месалазином — кальпротектин-10. Обязательно ли делать контрольную колоноскопию? Насколько анализ на кальпротектин информативен?
— В данном случае повторную колоноскопию с биопсией делать обязательно. Одного анализа на кальпротектин недостаточно. Если проблемы с толстой кишкой сохраняются, необходимо повторно обратиться к проктологу, гастроэнтерологу, которые определят кратность обследований.
Мама второй месяц переживает ужасные боли внизу живота/в кишечнике. Ей рекомендовали колоноскопию. Она несколько раз пыталась подготовиться к процедуре, но по состоянию здоровья не смогла пропить и половину дозы. Есть ли альтернатива подготовки к колоноскопии? Как попасть к вам на прием, чтобы понять причину болей?
— Некоторым пациентам тяжело принимать сильные слабительные перед колоноскопией. Поэтому их готовят при помощи очистительных клизм и определенной диеты за несколько дней до процедуры (переход на более жидкое питание, прием вазелинового, касторового масла). О методах подготовки более подробно нужно поговорить с терапевтом.
Чтобы записаться к нам на прием, нужно позвонить в колл-центр РНПЦ: +375 17 389−99−00,+375 17 389−99−10.
В РНПЦ есть консультативно-поликлиническое отделение, куда можно обратиться по направлению и самостоятельно как с наличием онкозаболевания, так и с подозрением на него. Работает два кабинета, где принимают врачи-онкопроктологи и я консультирую.
Что делать после операции?
Брату 47 лет. Диагноз — стенозирующий рак сигмовидной кишки. Хроническая обтурационная кишечная непроходимость. Множественные метастазы в печень, по брыжейке, отсевы по брюшине малого таза. Стадия 4. В марте 2020 года была проведена операция в Могилеве: паллиативная передняя резекция, биопсия печени, дренирование малого таза. Проходит второй курс химиотерапии. После операции появились боли в плечах. Часто повышается температура (до 37,5). Сбивать ли ее? Стоит ли принимать обезболивающие? Что посоветуете с физическими нагрузками в период реабилитации?
— Обо всех новых симптомах, которые появляются во время проведения химиотерапии, нужно сообщать лечащему врачу, химиотерапевту. Существуют препараты, которые могут снизить риски и выраженность побочных эффектов лечения. Температура, боли в мышцах нередко могут возникать при химиотерапии. Можно самостоятельно принимать жаропонижающие (парацетамол), если температура тяжело переносится. Физические нагрузки нужны, но они должны быть соразмерны состоянию. Показаны пешие прогулки, легкие пробежки, велосипед.
В 2015 году была резекция сигмовидной кишки с наложением кишечного анастомоза. Какие контрольные анализы и исследования рекомендуете в дальнейшем и с какой периодичностью? Не вредны ли умеренные физические нагрузки: велосипед, легкое качание пресса? Насколько прочен этот сшитый участок (анастомоз)?
— Через 5 лет о прочности сшитого участка переживать не стоит: как правило, осложнения возникают в ближайший послеоперационный период. Физические нагрузки, в том числе велосипед, легкие нагрузки на пресс не противопоказаны, наоборот, активность — это хорошо, если человек нормально себя чувствует.
Лечение и дальнейшее наблюдение за онкопациентами проходит по определенных алгоритмам, в которых четко определены и сроки обследования.
Колоноскопия выполняется через 1 и 3 года после удаления первичной опухоли, далее каждые 5 лет с целью выявления повторной опухоли или удаления обнаруженных полипов толстой кишки. При выявлении полипов колоноскопия выполняется ежегодно. Если до операции толстая кишка была обследована не полностью (когда опухоль препятствует осмотру ее вышележащих отделов), процедуру нужно выполнить в ближайшие 2−3 месяца после хирургического лечения.
После лечения опухолей толстой кишки в первый год 2 раза в год проводится УЗИ или КТ органов брюшной полости и таза, раз в год КТ или рентген легких.
Рентген легких и УЗИ органов брюшной полости нужно продолжать делать раз в год. Это связано с тем, что легкие и печень — первые органы, куда может метастазировать опухоль.
Также исследуются онкомаркеры, в частности раково-эмбриональный антиген (РЭА): первый-второй годы — 1 раз в 3 мес, третий-пятый — 1 раз в год. Если показатель после хирургического лечения повышается, это сигнал врачам, что пациента нужно более детально обследовать.
Мероприятия по обследованию четко прописаны, и врачи-онкологи должны сообщать пациентам об этом. Первые пять лет после операции пациенты находятся под строгим контролем.
В августе 2019 года папе удалили злокачественную опухоль толстого кишечника. Наследуется ли этот рак? И как мне обследоваться в таком случае?
— Имеет значение, заболел ли отец раком кишечника в молодом возрасте, были ли у других родственников опухоли толстой кишки и иных органов, полипы в кишечнике. Чтобы исключить семейный аденоматозный полипоз и синдром Линча, можно пройти молекулярно-генетическое исследование. Если же отец заболел в позднем возрасте, тогда нужно следовать стандартным рекомендациям: в 45 лет пройти колоноскопию и тест на скрытую кровь в кале.
Какие ограничения будут после оперативного лечения рака кишечника?
— Имеет значение локализация опухоли. Если она справа, после операции пациенты быстро восстанавливаются и в большинстве случаев ведут обычный образ жизни. Более серьезные последствия возникают при удалении опухоли прямой кишки: у пациентов возникает синдром низкой передней резекции: более частые позывы в туалет и более длительные опорожнения. Придется тщательно подбирать продукты для регуляции деятельности кишечника.
В толстой кишке происходит всасывание воды и формирование плотных каловых масс. Поэтому при ее полном удалении возникает диарея, происходят большие потери жидкости, из-за чего возможны проблемы с почечной и сердечно-сосудистой системой. В данном случае придется тщательно следить за водным балансом, осторожно принимать препараты по купированию диареи.
Читайте также: