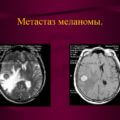
При меланоме л узел бывает доброкачест
Родинки есть у всех людей, и многие из нас знают, что главная их опасность состоит в потенциальном переходе к недоброкачественной форме. Однако далеко не все относятся к этому серьезно и внимательно наблюдают за новообразованиями на своем теле, их внешним видом. Одним из наиболее агрессивных видов опухолей кожи является меланома, а особенно агрессивна узловая (или нодулярная) меланома.
Что такое нодулярная меланома
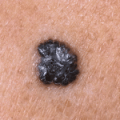
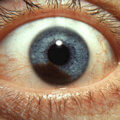
Это злокачественное новообразование внешне выглядит как круглая родинка, выступающая над поверхностью эпидермиса и окрашенная в черные и бурые цвета. Проявиться меланома может в любом возрасте как у мужчины, так и у женщины. Локализуется в основном на открытых участках тела: шее, конечностях, лице человека.
Особенности протекания узловой меланомы
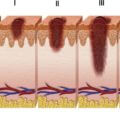
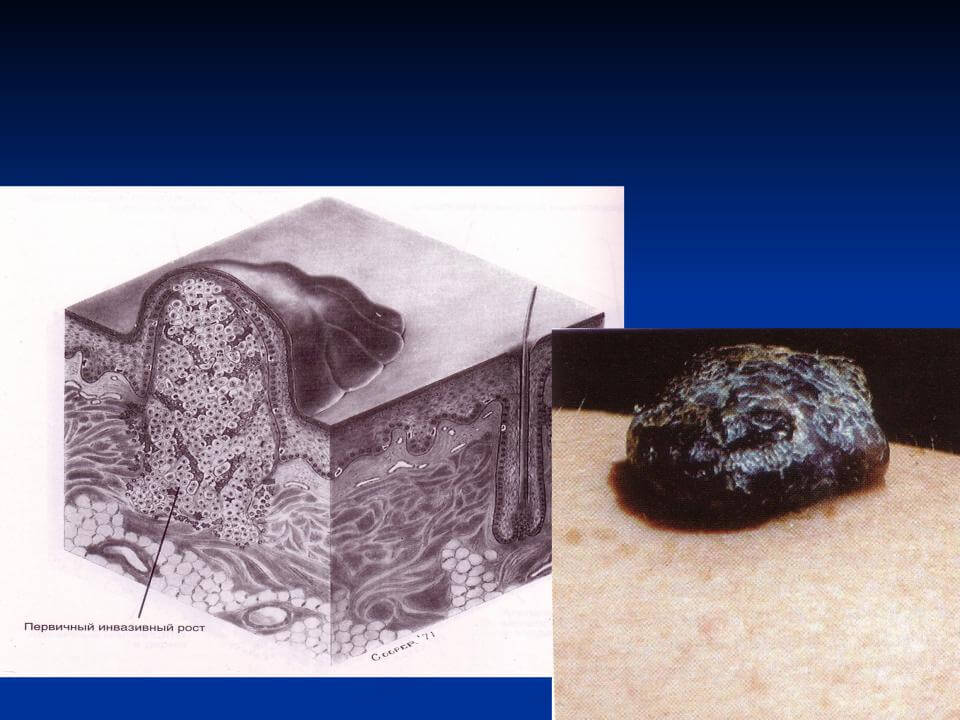
Узловая меланома имеет особенность, которая заключается в стремительном характере распространения. Раковые клетки быстро пускают метастазы в другие органы и ткани по всему телу больного. А рост чаще всего происходит не горизонтально, а вертикально, что не позволяет при помощи визуального осмотра определить масштабы проблемы. Рассмотрим подробнее, какие факторы приводят к ее возникновению, как проходит диагностика и лечение.
На данный момент специалисты не могут четко определить, что является причиной появления нодулярной меланомы. Есть лишь факторы, которые могут к ней привести. Условно они распределяются на две группы: внутренние и внешние. Первые еще называются эндогенными, к ним относят:
- наследственная предрасположенность;
- белая или вообще светлая кожа скандинавского или среднеевропейского типа;
- периоды гормональных нарушений, сбоев и перестроек организма;
- разнообразные нарушения в иммунной системе.
Среди экзогенных или внешних факторов и причин узловой меланомы выделяют:
- чрезмерное воздействие ультрафиолетовых лучей (это касается как естественного света, так и искусственного);
- постоянные механические травмы родинок, невусов и иных доброкачественных образований на теле;
- ионизирующее или электромагнитное излучение;
- работа или длительное взаимодействие с некоторыми токсическими веществами.
Если на теле человека множество образований и родинок, он должен самостоятельно следить за их состоянием, а также систематически обращаться к врачу. Так, стоит обратить внимание, если:
- изменился цвет невуса. Обычно если ситуация ухудшается, родинка имеет темно-коричневую или черную окраску. Однако есть и беспигментные узелковые меланомы (бесцветные);
- на поверхности отсутствуют волоски;
- родинка начинает увеличиваться в размерах, в месте ее расположения ощущается жжение и зуд;
- форма невуса напоминает шар или купол, она четко ограничена;
- вокруг нароста появляются другие мелкие новообразования;
- поверхность шероховатая, может кровоточить, на последних стадиях напоминает язву.
Для узловой меланомы используют различные методы. В обязательном порядке должен быть проведен внешний осмотр с определением размера нодулярной меланомы, ощупываются лимфоузлы. Далее пациента отправляют на анализ крови, чтобы уточнить, присутствуют ли в организме онкомаркеры.
На начальных стадиях лучшим вариантом будет проведение сканирующей конфокальной лазерной микроскопии. Для исследования применяется специальный аппарат, который делает несколько снимков как в вертикальной, так и в горизонтальной плоскости. Он передает их на компьютер, где появляется трехмерное изображение, помогающее врачу сделать вывод о состоянии кожи, сосудов и клеток. Более чем в 90% случаев на раннем этапе КЛСМ позволяет идентифицировать узловые меланомы. Несомненным плюсом этого типа диагностики является то, что сам эпидермис (и невусы) не будут повреждены, а результат максимально точен.
Еще одним вариантом диагностики узловой меланомы, который используется, если другие методы не помогли, является биопсия. При ее проведении специалист берет часть ткани новообразования и исследует под микроскопом, пациент в это время находится под действием местного или общего наркоза. Такой вид диагностики сопряжен с определенной степенью риска: узловая меланома может быть задета, что спровоцирует дальнейшее развитие опухоли. Поэтому если выбрана биопсия, ей обычно сопутствует последующая ампутация или глубокое иссечение тканей. Проведение диагностики должно обязательно быть приближено ко времени самой операции.
Для определения метастазирования лимфатических узлов применяется особый метод – сцинтиграфия. В организм человека вводят радиоактивные изотопы, после чего проводится сканирование, напоминающее рентген-диагностику. Также для проверки распространения опухоли используют компьютерную томографию.
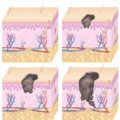
Как и при других видах меланом, развитие нодулярной проходит 4 стадии. Кратко рассмотрим каждую:
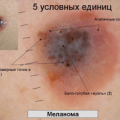
- на первом этапе толщина проникновения нодулярной меланомы в слои кожи не превышает 1-2 мм, раковые клетки не проникли в лимфатическую систему человека;
- вторая стадия характеризуется разрастанием меланомы (более 2 мм), при этом по-прежнему нет метастазов;
- на третьем этапе не наблюдается изменений в размере, однако начинается поражение ближайших лимфатических узлов;
- на четвертой стадии опухоль активно метастазирует, проникая в другие органы и ткани.
Возможные осложнения и прогноз
Узловая меланома является самым неблагоприятным типом меланом. Врачи осторожны в прогнозах, прежде всего, основываясь на стадии заболевания и толщине новообразования. Так, благоприятный исход наиболее вероятен при толщине менее полутора миллиметров. Если размер от полутора до 3,5 мм, прогноз сомнительный. При узловой меланоме толщиной более 3,5 мм вероятность летального исхода велика. На сегодняшний день в соответствии со статистическими данными она составляет 56%.
Основная проблема заключается в том, что из-за вертикального роста нодулярная меланома легко проникает глубоко в ткани, активно распространяя метастазы на другие органы.
Как лечится узловая меланома
Основным методом лечения узловой меланомы считается хирургический. При проведении операции удаляют не только само новообразование, но и расположенные рядом ткани, так как есть угроза распространения раковых клеток в них. Так, хирург вырезает примерно 5-7 см вокруг опухоли. Если же она маленькая (не больше 1 мм), то удалению подлежит 1 см. Если рост меланомы горизонтальный, то оперативное вмешательство чаще всего позволяет полностью излечить заболевание. Параллельно проводится укрепление состояния иммунной системы.
При вертикальном росте и проникновении опухоли глубже применяются и другие методы лечения, включая химиотерапию. Надо понимать, что в такой ситуации прогноз не слишком благоприятный.
После того, как было проведено лечение, пациент должен систематически посещать врача: сначала – каждый месяц на протяжении года, затем – 1 раз в полгода. Это позволяет контролировать ситуацию, чтобы предотвратить возможный рецидив или появление новых меланом.
Нодулярная меланома представляет собой наиболее опасный и агрессивный вид. Она очень быстро углубляется во внутренние ткани и распространяется на другие органы, поэтому успех в лечении напрямую зависит от наблюдения за внешним видом родинок (не забывая о том, что есть не такая заметная беспигментная узловая меланома), а также своевременного обращения за диагностикой и лечением к врачу-специалисту. Таким образом, любые малейшие сомнения должны стать причиной похода к онкологу
![]()
Меланома![]()
Меланома 2 стадии![]()
Меланома 3 стадии![]()
Меланома 4 стадии![]()
Все о метастазах меланомы: причины, симптомы, лечение![]()
Как быстро развивается меланома: симптомы и сроки![]()
Лечение меланомы народными средствами![]()
Правильное питание при меланоме кожи и его особенности![]()
Причины, симптомы, лечение подногтевой меланомы![]()
Рак кожи меланома![]()
Симптомы меланомы![]()
Удаление меланомы и особенности, последствия операции![]()
Меланома кожи и продолжительность жизни пациентов![]()
Меланома начальной стадии![]()
Меланома хориоидеи глаза: симптомы, причины, лечение![]()
Характеристики и отличия родинки от меланомы
Меланома кожи - одна из наиболее злокачественных опухолей человека, зачастую, с непредсказуемым течением. На тему меланомы в сети сейчас можно найти огромное количество "статей". Подавляющее большинство из них не имеют автора, огромное количество написано людьми без медицинского образования. Чтение таких материалов может привести неподготовленного человека к неврозу.

Очень часто в интернете я отвечаю на вопросы, которые связанны с тем или иным признаком меланомы. Чаще всего люди находят у себя один из симптомов и ставят себе смертельный диагноз. Главное, что я хочу сказать в этой статье - один единственный признак меланомы, сам по себе, ещё не является поводом для паники и подозрений в отношении этого заболевания.
16 признаков меланомы
Теперь необходимо привести все признаки, по которым неопытный человек может заподозрить у себя меланому.
Список, который приведён в книге одного из крупнейших специалистов в этой области - Валентина Вадимовича Анисимова "Меланома кожи (ч.2)", представляется мне наиболее полным:
- горизонтальный рост невуса
- вертикальный рост невуса над окружающими тканями
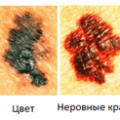
- появление асимметрии или неправильности очертаний (фестончатости) краев невуса, т. е. изменение его формы.
- полное или частичное (неравномерное) изменение окраски невуса, появление участков так называемой связанной депигментации.
- появление чувства зуда и жжения в области невуса.
- изъязвление эпидермиса над невусом.
- мокнутие поверхности пигментного невуса.
- кровоточивость с его поверхности.
- выпадение волосяного покрова на поверхности невуса.
- воспаление в области невуса и в окружающих его тканях.
- шелушение поверхности невуса с образованием сухих „корочек”.
- появление мелких точечных узелков на поверхности невуса.
- возникновение дочерних пигментированных или розоватых образований (сателлитов) в коже вокруг невуса. 14) изменение консистенции невуса, определяемое пальпаторно, т. е. его размягчение или разрыхление.
- появление блестящей глянцевой поверхности невуса.
- исчезновение кожного рисунка на поверхности невуса.
Теперь, когда мы перечислили 16 признаков меланомы я попробую показать, как работает этот список.
Думаю, что если Вы не в первый раз читаете о меланоме в интернете, Вы уже нашли у себя один из симптомов.
К счастью, в большинстве случаев, их должно быть несколько, либо скорость изменений должна быть высокой. Теперь мы подробно разберём их все:
Признак 1 "горизонтальный рост невуса"
Почти у любого человека почти все родинки хоть немного увеличиваются в течение жизни. Неужели меланома у всех? Думаю нет.
В то же время, если точно родинка увеличилась на несколько миллиметров за несколько месяцев - нужно срочно показать её онкологу.
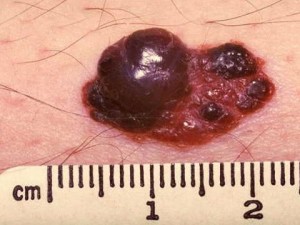
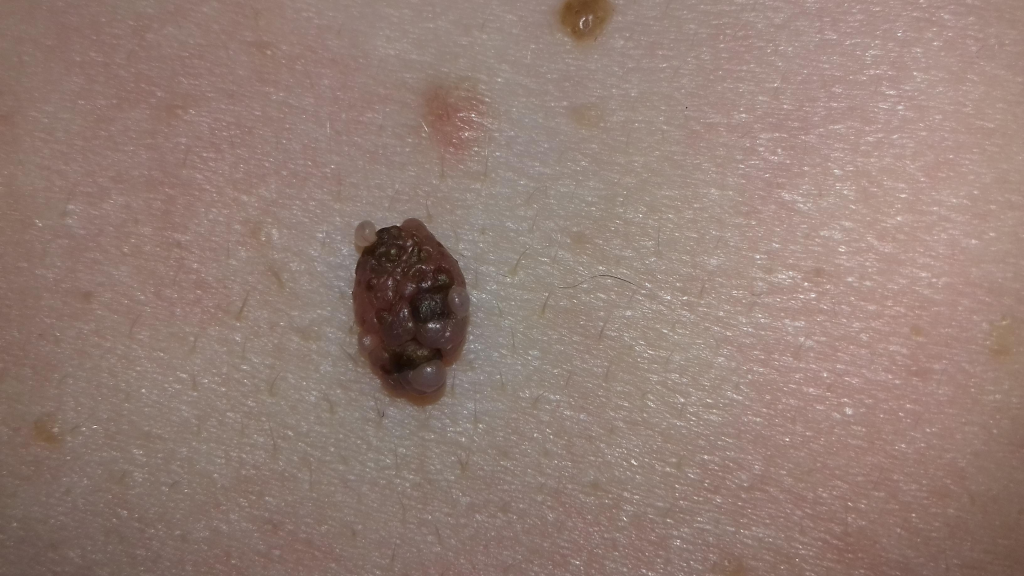
Признаки 2 и 12 - "вертикальный рост невуса над окружающими тканями", "появление мелких точечных узелков на поверхности невуса"
Очень часто люди в панике спрашивают у меня: "Моя родинка растёт в высоту и на ней появляются наросты! Я умираю. ". Если всё выглядит как на картинке ниже - нужно срочно показаться онкологу - это, скорее всего, меланома.
В то же время существует отдельный вид образований кожи - папилломатозные невусы. Ещё их иногда называют бородавчатыми. Нередко на их поверхности возникают небольшие папилломатозные узелки, которые человек без опыта может легко отнести к признаку №2 или №12. На фото ниже - типичный пример вполне доброкачественной родинки с появившимися узелками на поверхности:
Более детально о росте и увеличении родинок я рассказываю в этой статье
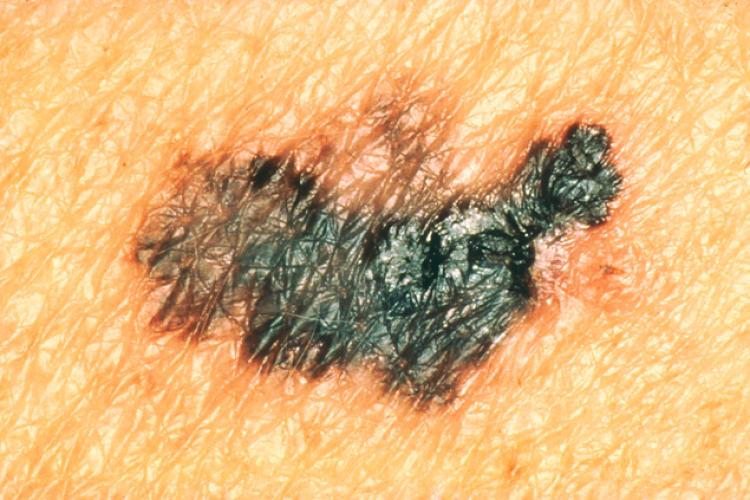
Признак 3 - "появление асимметрии или неправильности очертаний невуса".
Если невус стал асимметричным по двум осям, весь его край стал фестончатым или стал напоминать береговую линию на географической карте - самое время сходить к онкологу.
Однако, если приглядеться к любой родинке на теле с помощью увеличительного стекла даже небольшой силы - Вы не найдёте идеальных окружностей или ровных линий. Ни в одном невусе пигмент не распределяется 100% равномерно.
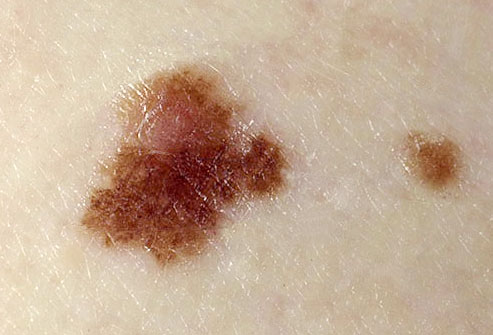
О родинках с неровными краями подробнее можно прочитать здесь
Признак 4 "неравномерное изменение окраски невуса (родинки), появление участков так называемой связанной депигментации"
Для меланомы характерно неравномерное распределение пигмента. Если это меланома, депигментация (более светлый участок) будет такой же неправильной формы, как и сама родинка:

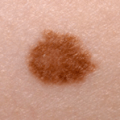
У доброкачественного невуса (родинки) в норме тоже может быть неравномерное распределение пигмента, однако выражено оно будет не так сильно:
Депигментация может окружать родинку. Чаще всего это встречается у гало-невусов:
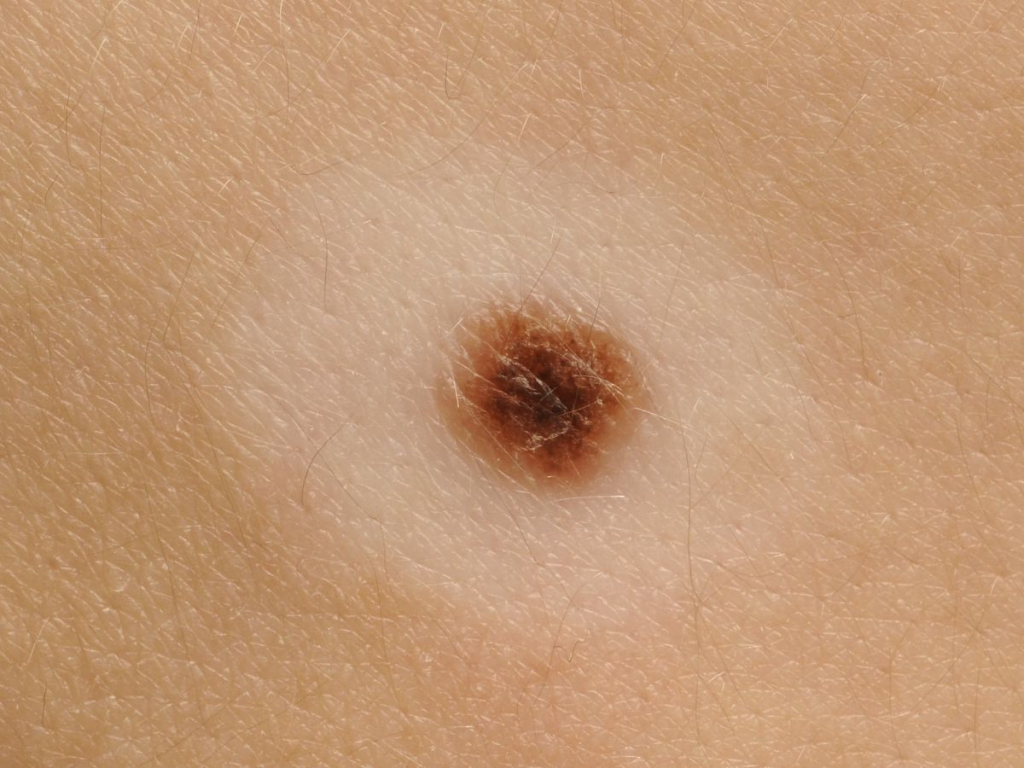
Более подробно я разбираю родинки с неравномерной окраской в отдельной статье
Признак 5 - "появление зуда и жжения в области невуса"
Да, действительно зуд и жжение могут быть признаками меланомы. Однако, чесаться может любой участок тела, в том числе и абсолютно доброкачественная родинка. При отсутствии других признаков - все опасения беспочвенны.

Более подробно об этом признаке можно прочитать в этой статье
Признаки 6 и 7 - "изъязвление эпидермиса над невусом", "мокнутие на поверхности невуса"
По моему опыту, изъязвление появляется в основном у меланом на поздних стадиях, когда особых сомнений в диагнозе уже нет. Более актуален этот симптом, на мой взгляд, для базальноклеточного рака кожи (базалиомы). Это заболевание значительно менее грозное, от него люди умирают крайне редко.
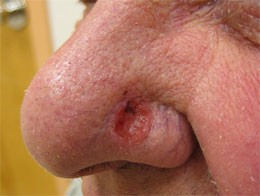
Для доброкачественной родинки изъязвлённая поверхность и мокнутие тоже возможны - сразу после травматизации:
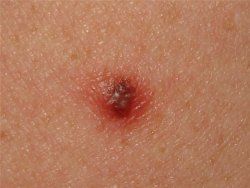
Признак 8 - "кровоточивость с поверхности невуса".
Да, действительно одной из частых особенностей меланомы является спонтанная кровоточивость без предшествующей травмы родинки. Даже один этот признак заставит любого онколога серьёзно усомниться в доброкачественности родинки.
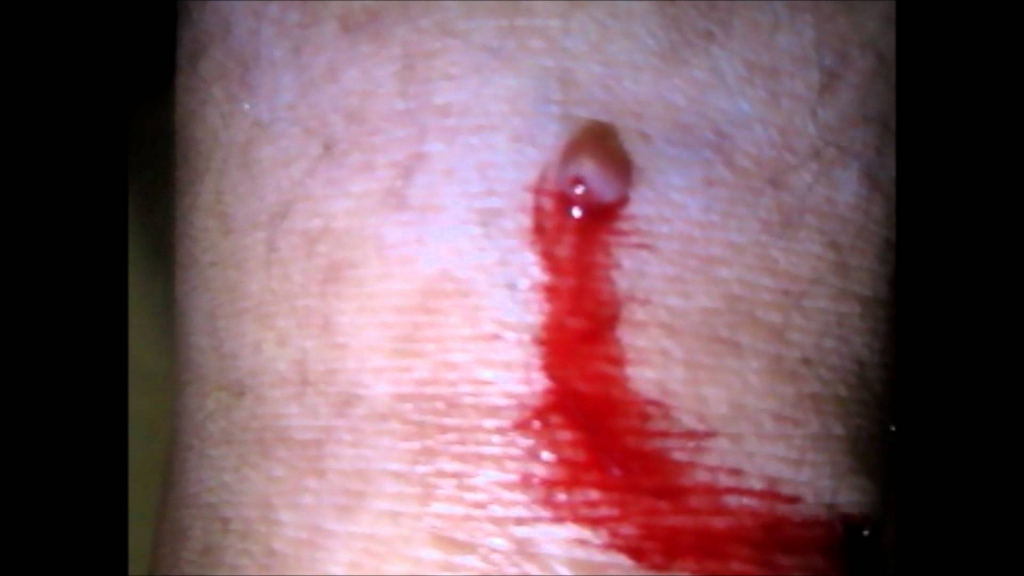
Однако, в моей практике несколько раз попадался достаточно редкий вид новообразований кожи - пиогенная гранулёма. Эти образования возникают очень быстро, кровоточат, однако, при этом являются на 100% доброкачественными:
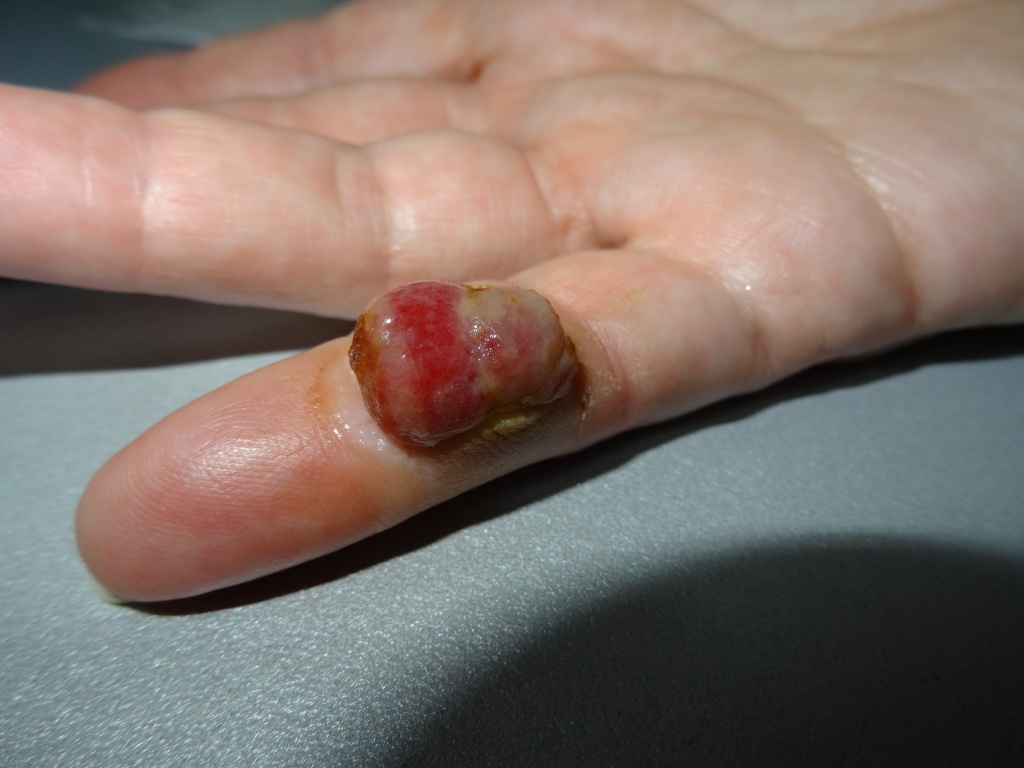
Признак 9 - "выпадение волосяного покрова на поверхности невуса".
Этот признак может говорить о том, что родинка стала злокачественной. Если родинка 5 мм или больше и с её поверхности исчезло одновременно несколько волос и они не думают появляться. Более того, если та же родинка начала расти и выросла в 2 раза за 2 месяца - это уже 2 тревожных сигнала одновременно и такую родинку стоит, не откладывая, показать онкологу.
Кроме этого, я должен отметить, что в моей практике один раз встретилась меланома, поверхность которой была покрыта волосами.
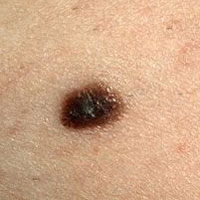
Вместе с тем, существует огромное количество родинок, поверхность которых не покрыта волосами и при этом они являются полностью доброкачественными. Также часто люди паникуют, если из родинки рос один волос и он вдруг выпал. Пожалуйста, не отчаивайтесь - он должен появиться не позже, чем через 2-3 недели.
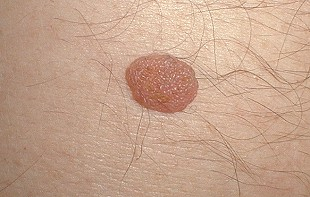
О волосяном покрове на родинках я написал эту статью
Признак 10 - "воспаление в области невуса и окружающих его тканях"
Покраснение, отёчность тканей вокруг родинки может быть следствием прорастания клеток меланомы в окружающую кожу.
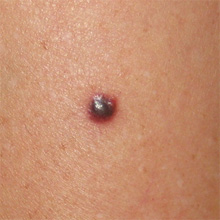
Однако, необходимо помнить, что в случае воспаления сальной железы, которая находится под родинкой или рядом с ней, могут образовываться "прыщики". Если такой очаг воспаления располагается рядом с родинкой, Вы увидите симптомы воспаления - покраснение и болезненность. Как отличить "прыщик" от признака меланомы? Очень просто - подождать 1-2 недели и он должен пройти сам.
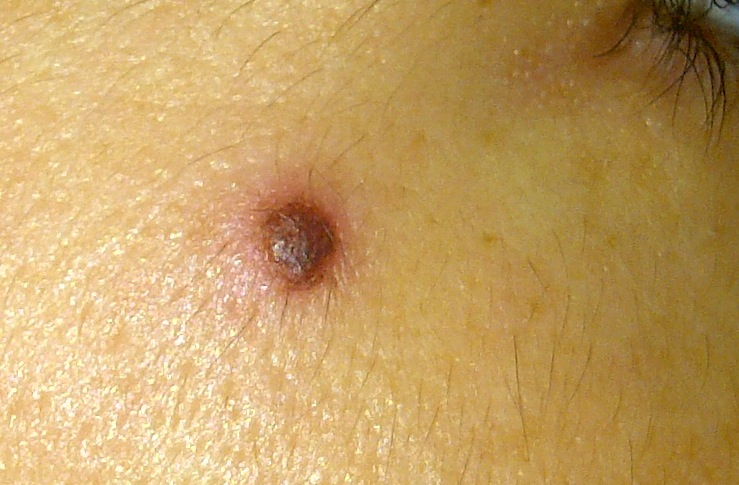
Воспаление родинки - нередкое явление. Его я разбираю в этой статье
Признак 11 - "шелушение на поверхности невуса с образованием сухих корочек"
Да, поверхность меланомы (или базалиомы) может быть покрыта корочками, которые образуются из-за мокнутия или кровоточивости. И это действительно тревожный признак.
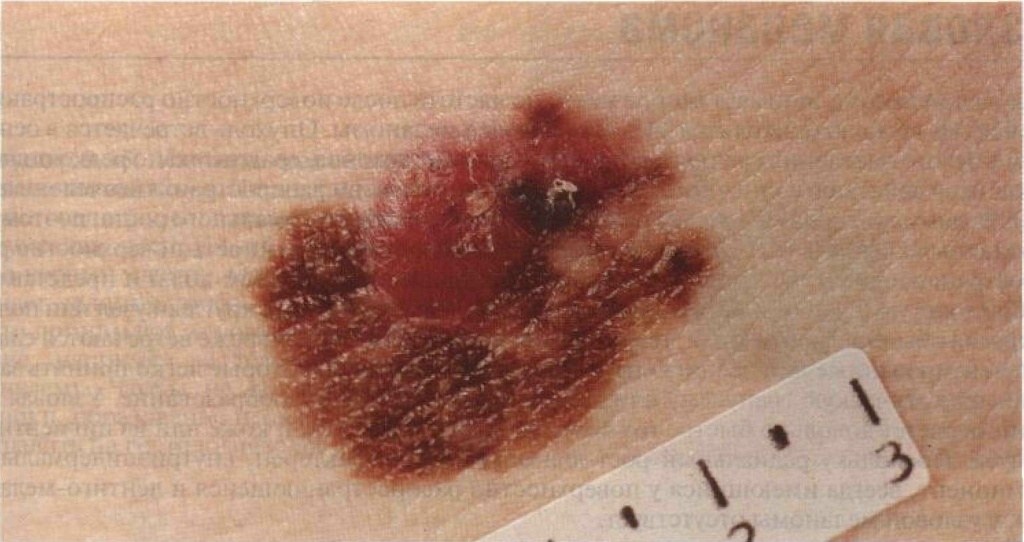
В то же время существует ещё один вид новообразований - кератопапилломы (кератомы). На поверхности таких образований регулярно появляются корочки, которые затем отваливаются.
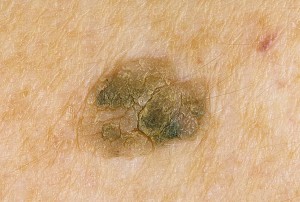
Признак 13 "возникновение дочерних пигментированных или розоватых образований (сателлитов) в коже вокруг невуса"
На поздних стадиях меланома может давать внутрикожные метастазы, которые проявляются в виде образований чёрного цвета вокруг первичного опухолевого очага.
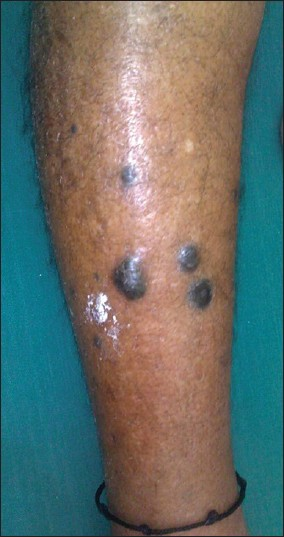
Вместе с тем, очень часто люди принимают за этот симптом обычное появление новой родинки рядом с уже существующей. В этом, в подавляющем большинстве случаев нет ничего страшного:
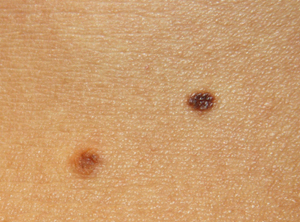
Признак 14 - "изменение консистенции невуса, определяемое пальпаторно, т. е. его размягчение или разрыхление"
К сожалению, не могу прокомментировать этот признак. Все меланомы, которые встречались в моей практике были достаточно плотными и ни один из пациентов не отмечал размягчения.
Признак 15 - "появление блестящей глянцевой поверхности невуса"
Клетки меланомы особым образом преломляют и отражают лучи света. Следствием этого может быть появление глянцевой поверхности у родинки.

Одновременно с этим существует отдельная разновидность кожных новообразований - голубые невусы. Эти родинки очень часто имеют глянцевую поверхность и являются при этом абсолютно доброкачественными:
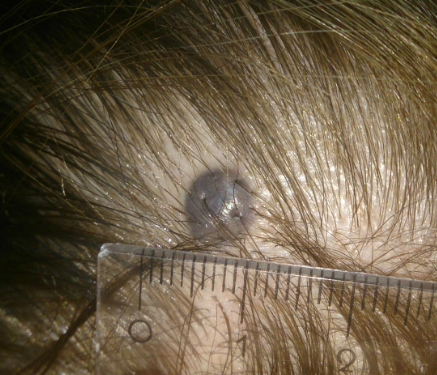
Признак 16 - "исчезновение кожного рисунка на поверхности невуса"
Чаще всего на поверхности меланомы нет кожного рисунка. Это связано с тем, что клетки опухоли утрачивают свои обычные функции и занимаются только одним - постоянным делением. В результате, после перерождения родинки кожный рисунок исчезает.
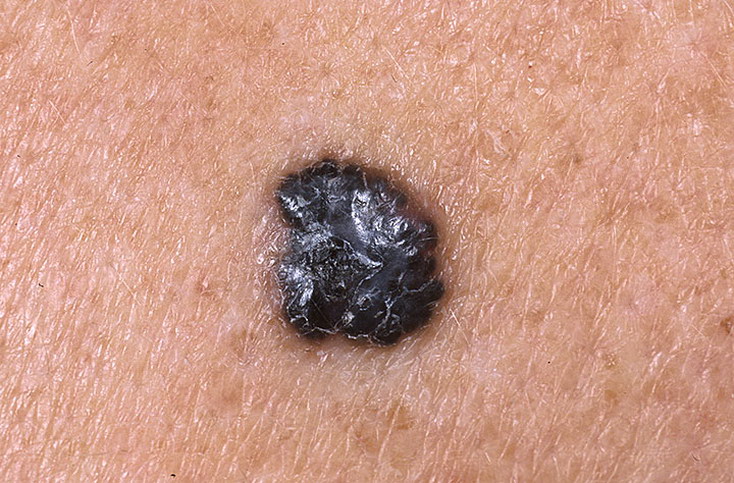
В то же время существует огромное количество доброкачественных родинок, на поверхности которых нет кожного рисунка:
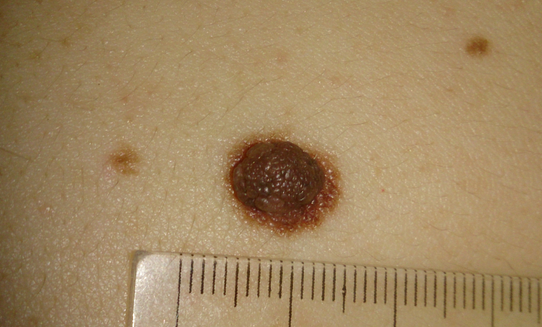
Не вижу смысла в дальнейшем детальном разборе всех признаков. Все они могут быть трактованы двояко - как в пользу меланомы, так и в пользу доброкачественных изменений. Только наличие сразу двух признаков или быстрое наступлений изменений может указывать на злокачественность родинки.
Думаю, что мне удалось наглядно показать Вам, что каждый из этих признаков по отдельности не может однозначно говорить о меланоме.
Коротко о главном:
Не впадайте в панику, если после прочтения страшилок в интернете нашли у себя признак меланомы! Скорее всего, всё хорошо.
Наличие только одного из 16 симптомов с очень маленькой вероятностью будет говорить о злокачественности родинки. Каждый из них по отдельности может встречаться у доброкачественных новообразований.
Если симптом развился в течение нескольких месяцев - нужно обязательно показаться онкологу.
Вероятность меланомы очень высока, если признаков больше одного - в этом случае обязательно покажитесь онкологу. К этому врачу также стоит прийти, если у Вас остались хотя бы малейшие сомнения в том, что Ваша родинка доброкачественная.
Если у Вас остались вопросы - Вам поможет:
- Очный приём онколога (Санкт-Петербург)
- Удаление новообразований кожи (Санкт-Петербург)
- Моя Онлайн-консультация(из любой точки мира)
Другие статьи:
Полезная статья? Сделайте репост в Вашей социальной сети!

Меланома Биопсия сторожевых лимфатических узлов (СЛУ) является рутинной диагностической процедурой при меланоме кожи. Прогностическое значение для появления микрометастазов в регионарных лимфатических узлах имеют толщина опухоли по Breslow, ее изъязвление, уровень инвазии по Clark IV-V, возраст больного. От наличия или отсутствия метастазов в СЛУ зависит прогноз заболевания, в связи с чем этот критерий включен в современную классификацию меланомы кожи. Вопрос о необходимости выполнения регионарной лимфодиссекции у больных с микрометастазами меланомы в лимфатических узлах до настоящего времени остается дискутабельным и требует дальнейшего исследования.
Меланома кожи представляет собой злокачественную опухоль, развивающуюся из меланоцитов и характеризующуюся лимфогенным и гематогенным метастазированием. Наиболее часто заболевание прогрессирует, поражая лимфатические узлы: опухоли, расположенные на туловище, метастазируют в лимфатические узлы с частотой 67-87,7%, а меланомы других локализаций - с частотой 39-46%. Появление гематогенных метастазов без этапа поражения лимфатической системы - относительно редкое явление, которое встречается в 8 до 10% случаев.
Целесообразность профилактической лимфодиссекции обсуждалась на протяжении многих лет. В ряде исследований 70-80 годов было показано преимущество ее выполнения, однако эти исследования были ретроспективными и не учитывали ряд прогностических факторов. Следует отметить, что в двух исследованиях (Duke University, 1983, и Sydney Melanoma Unit, 1985) вначале было сообщено о преимуществе профилактической лимфодиссекции для меланомы средней толщины, однако через 10 лет эти данные были опровергнуты самими авторами.
В 90-х годах были опубликованы результаты четырех рандомизированных исследований по изучению влияния профилактической лимфодиссекции на общую выживаемость больных меланомой кожи. Ни одно из этих исследований не показало преимущество ее выполнения. Однако в одном из них (WHO-14) было продемонстрировано повышение общей выживаемости больных, подвергшихся профилактической лимфодиссекции, у которых были обнаружены метастазы в регионарных лимфоузлах, по сравнению с больными, которым была выполнена отсроченная (терапевтическая) регионарная лимфодиссекции после появления клинических признаков метастазирования. Эти данные свидетельствовали в поддержку так называемой концепции биопсии сторожевого лимфатического узла (СЛУ) как идеального метода стадирования меланомы кожи и гипотезы о потенциальном влиянии на общую выживаемость путем выполнения регионарной лимфодиссекции у больных с метастазами в СЛУ.
В 1977 году Е. Holmes сообщил об успешном применении предоперационной лимфосцинтиграфии для идентификации регионарных лимфоузлов у 32 больных меланомой кожи. Во время исследования на лимфосцинтиграммах отмечалось накопление изотопа в одном или нескольких лимфатических узлах, которые получили название сторожевых. Было высказано предположение, что так как СЛУ является первым регионарным лимфоузлом, получающим лимфу от первичной опухоли, то в него в первую очередь попадают опухолевые клетки при распространении по лимфатическим путям. Следовательно, биопсия СЛУ может быть использована для оценки поражения всего регионарного лимфоколлектора.
Следующим шагом явилось внедрение в практику портативного гамма-сканера для интраоперационного поиска СЛУ, который был описан J.C. Alex в моделях на животных. Клиническое использование данного метода было представлено в 1994 году R. Essner с соавт. Обществу хирургов-онкологов. При этом предоперационная лимфосцинтиграфия осуществлялась при помощи стационарного гамма-томографа, а интраоперационный поиск СЛУ при помощи портативного гамма-сканера. Важным преимуществом метода явилась возможность определять расположение СЛУ непосредственно через кожу. Кроме того, стало возможным контролировать локализацию узла при разрезе тканей, а также удостоверится, что удален действительно СЛУ по степени накопления в нем радиофармпрепарата, определяемого гамма-датчиком.
В настоящее время для идентификации СЛУ используется радиологический метод, как самостоятельно, так и в сочетании с красителем. Использование красителя позволяет обнаруживать СЛУ в 82-87% случаев, а комбинированное использование красителя и радиоизотопа - в 99%.
Биопсия СЛУ показана большинству пациентов с первично-локализованной меланомой кожи. Прогностическое значение для появления метастазов опухоли в СЛУ имеют толщина опухоли по Breslow, ее изъязвление, уровень инвазии по Clark IV-V, возраст больного.
Вторым по значимости прогностическим фактором является изъязвление первичной опухоли. В частности, у больных с изъязвлением меланомы микрометастазы в СЛУ выявляются в 30-35% случаев. Уровень инвазии по Clark на протяжении многих лет рассматривался как независимый прогностический фактор. Рядом исследований показано, что при IV-V уровне инвазии по Clark поражение СЛУ имеет место у 20-25% пациентов.
Важным прогностическим фактором для развития регионарных метастазов является возраст больного. Интересно, что увеличение возраста характеризуется снижением частоты поражения регионарных лимфатических узлов и повышением частоты поражения внутренних органов и ассоциируется с худшим прогнозом в отношении общей выживаемости. Таким образом, у пациентов старше 50 лет частота поражения регионарных лимфатических узлов, в т.ч. сторожевых, достоверно снижается по сравнению с пациентами молодого возраста, и при этом увеличивается риск возникновения отдаленных метастазов.
Кроме того, в некоторых публикациях показано, что митотический индекс >0, отсутствие опухоль-инфильтрирующих лимфоцитов, мужской пол, регрессия первичной опухоли также повышают риск развития метастазов в СЛУ.
Однако данные этих исследований зачастую противоречивы. К примеру, S.C. Раек, изучив данные 910 больных, подвергшихся биопсии СЛУ, считает, что прогностическое значение имеют толщина опухоли по Breslow, молодой возраст, ангиолимфатическая инвазия, митотический индекс и локализация опухоли в области туловища и нижних конечностей. В то же время L.L. Kruper, основываясь на данных исследования 628 пациентов, отмечает прогностическое значение только толщины опухоли по Breslow, опухоль-инфильтрирующих лимфоцитов и митотического индекса.
Многочисленные исследования, проведенные в этом направлении, не привели к изменению показаний к биопсии СЛУ. По мнению A. Cadili и К. Dabbs, это связано с их противоречивыми результатами, обусловленными отсутствием стандартизированного гистологического исследования СЛУ, что приводит к вариабельности измерений и техники рапортирования в различных клиниках. В частности, толщина опухоли по Breslow является наиболее объективной и точно выполнимой процедурой по сравнению с другими, поэтому данный показатель единственный отнесен к прогностическим факторам практически во всех исследованиях. В связи с этим авторы считают необходимым изучение относительных прогностических факторов в каждой клинике, где биопсия СЛУ является рутинной процедурой.
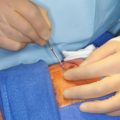
Техника выполнения биопсии СЛУ при меланоме кожи достаточно проста.
Накануне операции выполняется предоперационная лимфосцинтиграфия с использованием 99m Тс, который вводится интрадермально вокруг опухоли для идентификации регионарного лимфоколлектора и приблизительного местонахождения СЛУ внутри него. Коллоид изотопа фагоцитируется макрофагами внутри лимфатического узла. Это удерживает его в дренирующем узле и предотвращает его дальнейший пассаж по лимфатическим путям.
Лимфосцитиграфия выполняется непосредственно после введения РФП и через 2 часа после его введения. Динамическая лимфосцинтиграфия помогает отличить истинные СЛУ, в которые происходит непосредственный дренаж лимфы от первичной опухоли, от не-СЛУ, которые могут находиться радом. Предоперационная лимфосцинтиграфия также позволяет обнаруживать эктопические лимфатические узлы, которые обнаруживаются приблизительно в 5-10% случаев при локализации меланомы на коже конечностей, в 30-32% случаев при локализации на коже туловища и в 60% при меланоме кожи головы и шеи. Кроме того, лимфосцинтиграфия позволяет выявить больных, у которых отток лимфы происходит в 2 лимфоколлектора.
Выбор радиофармпрепарата является весьма важным. 99m Тс-серный коллоид имеет размер частиц от 100 до 4000 нм, что обуславливает медленную миграцию от места введения и затрудняет выполнение динамической лимфосцинтиграфии. 99m Тс-коллоид альбумин и 99m Тс-человеческий сывороточный альбумин являются более предпочтительными, так как достигают СЛУ в течение 20 мин у 97% больных и сохраняются в них на протяжении 24 часов, не распространяясь далее. 99m Тс-человеческий сывороточный альбумин быстрее распространяется от места инъекции и лучше определяется в путях лимфооттока, в то время как другие РФП дольше сохраняются в лимфоузлах и визуализируются в отсроченном периоде в большем количестве лимфоузлов, чем непосредственно после введения РФП.
Местонахождение СЛУ отмечается радиологом на коже пациента маркером. Следует отметить, что вследствие релаксации больного во время операции и его положения на операционном столе расположение СЛУ может не совсем точно совпадать с меткой на коже. Поэтому хирург должен уточнить локализацию узлов в операционной с помощью портативного гамма-сканера.
Непосредственно перед операцией пациенту интрадермально вокруг первичной опухоли вводится 1,0 мл красителя. Наиболее часто применяемыми являются Patent blue V и Isosulfan blue. Methylene blue считается менее эффективным и может вызывать некроз мягких тканей.
Во время операции в первую очередь широко иссекается меланома кожи, а затем выполняется биопсия СЛУ.
Оптимальным является использование красителя и радиоизотопа: датчик облегчает идентификацию окрашенных СЛУ и может идентифицировать СЛУ, которые не окрасились. Однако в настоящее время нет четкого представления об уровне радиоактивности в сторожевых и не-СЛУ. Некоторые исследователи считают, что уровень радиоактивности в СЛУ должен превышать уровень фона в 2 раза, другие полагают, что он должен превосходить его на 10%. McMasters с коллегами представили обзор данных, полученных в ходе Sunbelt Melanoma Trial: удаление всех окрашенных лимфатических узлов и всех узлов с уровнем радиоактивности, превышающим 10%, ассоциировалось с 0,4% ложноположительных результатов.
В связи с тем, что только 1% от введенной дозы РФП достигает СЛУ, близкое расположение первичной опухоли и регионарного лимфоколлектора может препятствовать эффективному использованию гамма-сканера, даже если она предварительно иссечена. Это особенно актуально для меланомы в области головы и шеи, где первичная опухоль и лимфоузлы близко расположены. Поэтому достаточно часто бывает трудно определить истинный уровень радиоактивности лимфоузла до его удаления: ex vivo уровень радиоактивности может быть в 2-3 раза выше, чем in vivo.
После удаления СЛУ рана в обязательном порядке повторно исследуется гамма-датчиком.
Биопсия СЛУ характеризуется высокой чувствительностью и специфичностью. В ряде исследований чувствительность метода оценивается как 100%, а специфичность — 97%: только у 1-3% больных с гистологически негативными СЛУ развились метастазы в регионарных узлах в течение 2 лет.
Микрометастазы в СЛУ, по данным разных авторов, определяют в 15-26% случаев. Один СЛУ находят у 59% больных, два - у 37%, три - у 3%. Среднее количество СЛУ колеблется от 1,3 до 1,8.
Биопсия СЛУ сопровождается небольшим числом осложнений: формирование серомы/гематомы (2,3- 5,5%), инфицирование раны (1,1-4,6%), лимфостаз (0,6- 0,7%), окрашивание мочи и длительный татуаж в месте введения красителя. Редко отмечается аллергическая реакция на краситель.
Сообщения о том, что биопсия СЛУ вызывает развитие транзитных метастазов, не были подтверждены. В 2006 г. были опубликованы данные проспективного рандомизированного исследования, которые доказали отсутствие влияния биопсии СЛУ на развитие транзитных метастазов. Среди 500 больных, которым выполнялось широкое иссечение опухоли, транзитные метастазы развились у 42 (8,4%) пациентов, а среди 769 больных, которым одновременно с иссечением опухоли кожи выполнялась биопсия СЛУ, транзитные метастазы были зафиксированы у 54 (7,0%) человек.
Гистопрепараты окрашиваются гематоксилином- эозином. В случае отрицательного результата проводится иммуногистохимическое исследование с использованием меланоцитарных маркеров (S-100, НМВ-45, Melan А). 90% меланом сопровождаются положительным окрашиванием S-100, однако он также окрашивает нейроны, меланоциты и дендритные клетки. НМВ-45 более специфичен, но менее чувствителен (70%), чем S-100. Melan А используется с подтверждающей целью. Наивысшей чувствительностью и специфичностью обладает коктейль из антител, включающий S-100, НМВ-45, Melan А и тирозиназу (PanMel+ (Biocare Medical, USA)), однако это дорогостоящая и технически более сложная методика.
Важность иммуногистохимического метода продемонстрирована в исследовании J. Gershenwald, в которое были включены 243 пациента с гистологически негативными СЛУ после рутинного окрашивания гематоксилином-эозином. У 27 (11%) из них в отсроченном периоде развились местные, транзитные, регионарные и отдаленные метастазы; у 10 (4,1%) развились метастазы в зоне предшествующей биопсии СЛУ. Пересмотр гистопрепаратов с использованием иммуногистохимического окрашивания S-100 и НМВ-45 показал наличие в СЛУ этих больных скрытых микрометастазов.
Наличие метастазов в СЛУ является важным прогностическим фактором (табл. 1). В 2002 г. в классификацию меланомы кожи American Joint Committee on Cancer (AJCC) введено понятие регионарных микрометастазов (обозначаются буквой а) и макрометастазов (обозначаются буквой b). Макрометастазы - это клинически и/или радиологически определяемые метастазы в регионарных лимфатических узлах, подтвержденные гистологически после выполнения терапевтической лимфодиссекции. Микрометастазы - это клинически и радиологически неизмененные лимфатические узлы, подтвержденные гистологически после выполнения биопсии СЛУ либо профилактической регионарной лимфодиссекции. Согласно классификации AJCC 2009 г., наличие микрометастазов в лимфатических узлах может подтверждаться иммуногистохимическим методом. В данной классификации микрометасгаз в 1 СЛУ классифицируется как N1 а, в 2 или 3 узлах - как N 2а (табл. 2,3).
Стадия
TNM
Общая 5-летняя выживаемость, %
Читайте также: