При каких травмах появляется опухоль
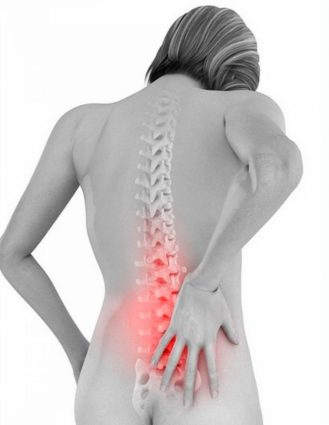
Отеки при ушибе возникают у людей разного возраста и пола. Причины отличаются, но суть патологии одинакова — скопление лишней жидкости в тканях, увеличение их объема, нарушение функционального предназначения, сдавливание сосудисто-нервных пучков. Для устранения отека применяются лекарственные и народные средства.
- Происхождение отека при ушибах
- Диагностика отека
- Сколько держится отек при ушибе
- Чем снять опухоль от ушиба сразу после травмы?
- Чем снять отек после ушиба: лучшие медикаменты
- Как снять отек при ушибе в случае травмы
- При ушибах лица
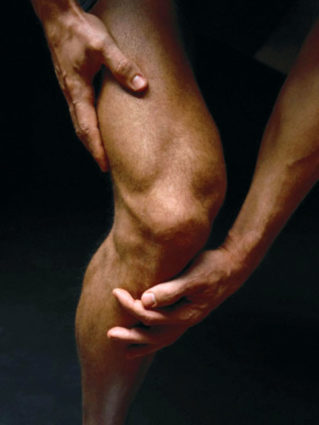
- При ушибе голени и коленного сустава
- Как снять отек от ушиба стопы
- Как снять отек после ушиба пальца
- Народные способы
- Особенности лечения отека после ушибов у детей
Происхождение отека при ушибах
Чтобы снять отек от ушиба, нужно учитывать его патологические механизмы. Любая травма сопровождается локальным повреждением тканей и сосудов. Ушиб относится к механическим воздействиям. На клеточном уровне он вызывает разрыв мембраны, вытекание внутриклеточной жидкости (экссудата) в свободное пространство. Место скопления зависит от силы и направления удара.
Чаще всего от ушибов страдают конечности. При легких закрытых травмах (без повреждения кожных покровов) жидкость перемещается под кожу. Рука или нога начинают быстро опухать. Сдавливание отеком чувствительных нервных окончаний вызывает боль при дотрагивании и движениях. Ранение сосудов при сильном ударе приводит к вытеканию крови и лимфы в зону поражения. Отек преобразуется в синяк (гематому). В ближайшие 3–4 дня цвет кожи изменяется от синюшного до желтого.
Если травма локализуется в области сустава, то раздражение и боль вызывают повышенное выделение внутрь синовиальной жидкости. Сустав увеличивается в объеме за счет отечности, нарушаются его функции. У людей с повышенной ломкостью сосудистой стенки (дети, старики), сниженной свертываемостью крови опухоль после ушиба достигает значительных размеров.
Диагностика отека
Отечность выявляют при надавливании пальцем на кожу. Признаком лишней жидкости считается ямка, которая способна держаться 1–2 минуты. Если удар пришелся в лицо или на конечности, то внимание обращают на появление из-за отека асимметрии, кровоподтека. Иногда приходится для сравнения измерять окружность суставов справа и слева. Натянутая кожа с потерей тургора подтверждает наличие жидкости в нижележащих слоях. По цвету гематомы устанавливают, сколько времени прошло после травмы.
Подробный расспрос об условиях получения травмы, помогает уточнить диагноз. Существенным признаком служит покраснение и повышение местной температуры кожи над поврежденным участком или суставом, что указывает на вероятность воспаления. Дифференциальную диагностику ушиба проводят с растяжением связок или переломом. Для растяжения кроме отека характерно выраженная потеря подвижности и боль. При подозрении на перелом внимание привлекают: ощущение хруста, деформация конечности, интенсивная боль. Проблемой как снять опухоль от ушиба занимаются врачи травматологи.
Сколько держится отек при ушибе
Чтобы исчез отек на коже, необходимо восстановление клеток в месте ушиба (регенерация), усиленная работа локальной сети венул и лимфатических капилляров по всасыванию и выведению жидкости в кровоток, растворение кровяных сгустков. Эти процессы индивидуальны для каждого человека. Зависят от:
У людей с хроническими заболеваниями отек держится дольше. При умеренно выраженных симптомах без нарушения функции снимается через 3–5 дней. Если ушиб сильный с гематомой, проходит за 14–30 дней.
Чем снять опухоль от ушиба сразу после травмы?
Первая помощь при отеке ушибленного места включает следующие пошаговые мероприятия:
Чем снять отек после ушиба: лучшие медикаменты
При незначительном ушибе отек исчезает самостоятельно спустя 2–3 дня. Если добавляются боли, гематома, то показаны лекарственные средства. Наиболее часто для снятия симптомов назначаются:
Бадяга — выпускают в порошке, геле и мази. Растительное средство из пресноводной губки с микрокристаллами оксида кремния. Повышенную концентрацию содержат Бадяга Форте и Бадяга 911. Действуя через кожу, усиливает кровоток, вызывает приток в область ушиба биологически активных веществ. Предупреждает воспаление, устраняет отечность ткани, гематомы. Мазь наносить 4 раза в день на 15–20 минут, затем смывать. Возможно небольшое ощущение жжения кожи.
- Троксевазин — главный компонент геля — троксерутин, нормализует кровоток в зоне применения за счет восстановления стенок мелких сосудов, утилизации эритроцитов из гематомы. Средство улучшает питание кожи и мышц, снимает боль.
- Гель Гепарин — рассасывает кровяные сгустки, уничтожая микротромбы, нормализует кровообращение, способствует оттоку излишка жидкости из области ушиба, снижает отек.
- Диклофенак — подходит в виде мази и пластыря, проникает в глубокие слои кожи. Как сильное противовоспалительное средство негормонального ряда, блокирует синтез простогландинов в раневых тканях. Показан при ушибах с выраженным отеком и болью в зоне суставов, помогает восстановить движения в суставе. Средство имеет много противопоказаний, включая бронхиальную астму, аллергию на препараты с аспирином, беременность в III триместре, возраст ребенка до 6 лет.
Диклофенак вызывает эффект фотосенсибилизации, поэтому не рекомендуется после нанесения на открытые участки тела находиться на солнце (кожа подвергается опасности ожога, пигментации).
- Кетонал — крем, содержит кетопрофен (противовоспалительное и обезболивающее вещество), аналог Диклофенака. При ушибах и отеках у детей средство разрешено для применения после 15 лет.
- Траумель С — гомеопатическая мазь с растительными компонентами, используют для рассасывания последствий ушиба, снятия болей, накладывать 2–3 раза в день под повязку в виде компресса, детям препарат применяют с 3 лет.
- Бальзам Спасатель — содержит эфирные масла, экстракт календулы, витамины А и Е, пчелиный воск. Ускоряет заживление, восстановление тканей. Смазывать кожу в месте ушиба рекомендуют до 5–6 раз в день.
Для снятия выраженных отеков и болей применяют таблетированные средства:
- Ибупрофен;
- Кетопрофен;
- Нимесулид.
Как снять отек при ушибе в случае травмы
Чтобы снять отек после ушиба определенной зоны, нужно учитывать особенности кровообращения. Лечение проводят препаратами, воздействующими на поврежденную ткань, снижающими проницаемость сосудов. Одновременно применяют мазь или иное средство, успешно действующие при введении физиотерапевтическими аппаратами через кожу (фонофорез, гальванизация), магнитотерапию, парафиновые аппликации.
Убрать отек и гематому при травме лица сложнее, чем с других мест. Зона отличается обильным кровоснабжением. После холодных примочек в лечении используют мази Бадягу и Синякофф. Их требуется наносить на кожу выдерживать 15–20 минут, затем смывать теплой водой. Повторные процедуры разрешают проводить с интервалом в 3 часа. Если отек затрагивает веки или губы, при смазывании следить, чтобы мазь не попала на слизистую оболочку. Терапию продолжают до полной нормализации внешнего вида кожи (7–10 дней).
На лице нельзя оставлять Бадягу надолго. Препарат сильно сушит кожу, образует пигментные пятна.
Оптимальное положение пациента для снятия отека и боли — лежа или сидя, но с приподнятой ногой. Ушибы часто сопровождаются повреждением надкостницы, суставных поверхностей, интенсивной болью. Поэтому, чтобы помогать целенаправленно, применяют мази с хондропротекторами (Коллаген Ультра), Диклофенак в качестве обезболивающего и противовоспалительного средства. Снятие отека не главное, важно своевременно предупредить внедрение патогенных бактерий. Отечность держится долго. Появление уплотнения в зоне ушиба указывает на вероятность трещин в кости. Ушиб колена — больно ходить

До применения мази от отека следует обработать кожу дезинфицирующими средствами.
Особенность ушиба в области стопы — образование кроме значительного отека трещин, переломов мелких костей и суставов свода. Травматологи рекомендуют обязательное рентгеновское исследование. После оказания первой помощи нужно обратиться к врачу. Со второго дня назначают физиопроцедуры, согревающие мази, средства, стимулирующие регенерацию. Из-за оттека и фиксирующей гипсовой повязки носить привычную обувь не удается до месяца. Для снижения нагрузки на пострадавшую ногу потребуется использование палочки в течение 2–3 месяцев. Ускорить избавление от отека помогает кроме лекарственных средств лечебная гимнастика, массаж.
Сразу после ушиба палец лучше опустить в стакан с холодной водой, долго массировать кусочком льда, чтобы уменьшить отек и боль. Затем прикладывают согревающие компрессы из мазевых лекарственных средств. Желательно фиксировать неподвижность на 3–4 дня с помощью повязки или гипсовой лонгеты. При ушибе пальца ноги на 7–10 дней придется носить обувь на размер больше.
Народные способы
Снять опухоль от ушиба в домашних условиях помогут растительные отвары, которые используют в виде примочек, компрессов. Народный метод легко применим в домашних условиях, имеет только одно противопоказание — повышенную чувствительность кожи. Чтобы приготовить отвар от отека, нужно на 2 часа запарить в стакане кипятка столовую ложку сухого сырья. В первый день жидкость предварительно охлаждают, со второго — компресс накладывают теплым на несколько часов. Целители рекомендуют травы:
- подорожник;
- полынь;
- тысячелистник;
- зверобой.
При травмах рук и ног боли снимают теплые ванночки с солью, растительными отварами.
Для борьбы с посттравматическими болями и отеком предлагают рецепты из природных средств:
- прибинтовать размягченный лист капусты или подорожника, менять 2 раза в день;
- примочки из охлажденной заварки чая особенно рекомендуются при гематоме на коже лица;
- смесь меда и сока алоэ в виде компресса;
- смешать поровну настойку йода, яблочный уксус и соль, применять втираниями в кожу для первой помощи;
- картофельный сок в примочках полезен для снятия отечности лица;
- компресс из картофеля и печеного лука рекомендуется на ночь;
- парафиновые аппликации дают длительное умеренное тепло;
- втирание в кожу над отеком эфирных масел (эвкалиптового, мятного) полезно сочетать с массажем.
Нельзя накладывать компрессы, если в месте ушиба повреждена кожа ссадинами, нарывами. Прежде, чем начинать самостоятельное лечение, рану следует показать врачу.
Особенности лечения отека после ушибов у детей
Ушиб при очередном падении болезненно воспринимается ребенком. Чтобы снять отечность и боль, рекомендуется:
- приложить холод к месту ушиба и отека на 3–5 минут, повторить спустя 10 минут 3 раза;
легкими движениями втереть в кожу гель Троксевазин или эмульсию Рициниола (содержит смесь витаминов, аминокислот, липопротеидов, солей); - компрессы из трав накладывать на 2–3 часа дважды в день;
- нарисовать йодную сетку на коже.
Спиртовые компрессы используют в разведении под контролем реакции кожи ребенка. Самостоятельно применять сильнодействующие мази нельзя. Для нестероидных средств ограничен возраст. Если боли и отек не проходят, следует показать ребенка врачу.
Применение средств для снятия отека от ушибов зависит от степени тяжести симптоматики, общего состоянии пациента и возраста. Непременным условием первой помощи служит приложение холода и ограничение подвижности. При травме сустава, пальца, голени нужна нетугая поддерживающая повязка. Умеренную припухлость кожи с гематомой снимают народные средства. Мази и гели выбирают с учетом локализации ушиба, выраженности отека.

Опухоль – новообразование, которое возникает на теле человека или внутри организма в силу внутренних или внешних факторов. Существует множество причин, которые способствуют возникновению такого симптома. Рассмотрим некоторые из них.
- Основные причины
- Разрыв связок
- Ушиб пятки или пальца ноги
- Ушиб бедра
- Перелом стопы
- Опухоль сустава
- Рак позвоночника
Основные причины
К основным причинам возникновения опухоли можно отнести разрыв связок, ушиб, перелом, артрит и артроз, а также рак.
Рассмотрим каждую причину в отдельности.
Разрыв связок
Травмирование области голеностопа случается гораздо чаще, нежели иного отдела туловища человека. В основном, диагностируют растяжение или частичное повреждение связок голеностопа. Учитывая тот факт, что связки устроены так, что растягиваться они не могут, может произойти только их разрыв.
Разрыв связок голеностопа может быть как частичным, так и полным. В последнем случае также повреждаются нервы и микрососуды. Исходя из практики, можно выделить 3 степени разрыва связок голеностопа:
1 степень – небольшой надрыв. Симптомы: незначительное ограничение подвижности сустава, слабовыраженная боль и небольшая опухоль.
2 степень – частичный разрыв волокон. Симптомы более выражены, чувствуется боль, ограничена подвижность сустава.
3 степень – полный разрыв. Симптомы: полная потеря подвижности ноги, сильный синдром боли, который долго не проходит, большая опухоль. Если имеются такие симптомы, лучше показать ногу врачу, чтобы предотвратить осложнения. 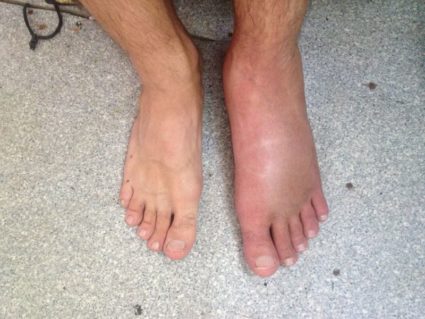
Опухоль (отечность) ноги является основным признаком разрыва связок голеностопа. В редких случаях отек переходит с области лодыжки на голень или стопу. Данный симптом присутствует на протяжении недели, после ухода оставляет за собой гематому.
Для диагностики разрыва связок голеностопа нужно делать рентген. Рентген является основным дифференциальным методом, благодаря которому врач исключает возможный перелом голеностопа. Рентген проводят в боковой и прямой проекциях. Также используют для диагностики такие методы, как УЗИ и МРТ.
Снять опухоль при разрыве связок голеностопа можно с помощью наложения холода. Это необходимо для снятия болевого синдрома и уменьшения зоны локализации отечности. После данной процедуры ногу обездвиживают путем наложения шины или фиксационной повязки. Ногу при этом нужно приподнять, подложив какой-либо предмет, чтобы она была в возвышенном положении. Для устранения боли при разрыве связок голеностопа можно принять обезболивающее средство.
Растяжение связок голеностопа, которое диагностировано 1 и 2 степени, разрешено лечить дома, не прибегая к стационарным условиям. В этом случае достаточно наложения шины. Если же травма связок голеностопа имеет 3 степень, необходима операция, в ходе которой восстанавливают целостность связок. В период реабилитации после травмы связок человек носит гипсовую лонгету на протяжении не менее 1 месяца.
Ушиб пятки или пальца ноги
Очень часто происходит такая травма, как ушиб на пятке или на пальце ноги. Данной травме наиболее подвержены дети и люди, которые ведут спортивный образ жизни. Первые — в силу своей высокой активности, вторые же — испытывая постоянную физическую нагрузку, которая является причиной частых травм. 
Ушиб на пятке или на пальце ноги может возникать по таким причинам:
- При неправильном приземлении на ногу.
- При травмировании, связанном с профессиональной деятельностью.
- При ношении неудобной обуви.
- При беге на неровной поверхности.
- При ударе.
Ушиб на пятке или на пальце ноги, кроме возникновения отечности, сопровождается такими симптомами, как развитие гематомы, болевого синдрома, ограничения подвижности. Ушиб на пятке или на пальце ноги легкой и средней степени не сопровождается полным ограничением подвижности. Иными словами, после получения травмы человек может передвигаться.
Нужно отметить, что ушиб на пятке или на пальце ноги может наблюдаться совместно с такой травмой, как перелом пяточной кости. Именно поэтому, чтобы избежать негативных последствий, нужно своевременно обратиться к врачу и сделать рентген.
Снять опухоль при такой травме, как ушиб на пятке или на пальце ноги, можно путем наложения холодового компресса, после чего ногу нужно обеспечить возвышенным положением. Это нужно делать для уменьшения размеров опухоли. Следом важно наложить тугую повязку, чтобы предотвратить развитие гематомы. Также рекомендовано принять обезболивающий препарат для устранения боли.
В том случае, когда ушиб на пятке или на пальце ноги не сопровождается переломом, лечение может быть консервативным, в домашних условиях. 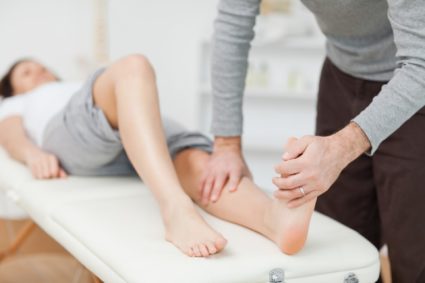
Также рекомендовано делать ножные ванны. Наложение компрессов при такой травме, как ушиб на пятке или на пальце ноги, вызывает уменьшение отека сверху травмы. Также для устранения отека можно применять различные виды мази или геля.
Не менее полезна при получении такой травмы, как ушиб на пятке или на пальце ноги, физиотерапия: магнитотерапия, ультразвук, фонофорез.
Ушиб бедра
При получении ушиба бедра, кроме отека, сверху возникают иные, схожие с ушибом другой части тела, симптомы:
- Гематома.
- Синдром боли.
- Ограничение подвижности сустава.
В случае сильной степени ушиба бедра возникает внутреннее кровотечение, остановить которое в некоторых случаях невозможно на протяжении суток. Последствиями такого ушиба выступают нарушения в функционировании внутренних органов, расположенных вблизи с пораженным отделом. После получения ушиба может происходить увеличение лимфатических узлов и повышение температуры.
Первая помощь после получения ушиба бедра заключается в следующем:
- Обеспечить ноге возвышенное положение.
- Ограничить нагрузки на ногу.
- Наложение холодового компресса сверху пораженного отдела.
- Наложение сдавливающей повязки.
- При выраженном синдроме боли после ушиба можно принять обезболивающий препарат.
![]()
Диагностика ушиба бедра проводится врачом. В первую очередь назначают рентген. Такой метод диагностики, как рентген, необходим для исключения более тяжелой травмы. После подтверждения диагноза назначается соответствующее лечение, которое может быть как консервативным, так и оперативным. Консервативное лечение ушиба, чтобы снять опухоль и боль, проводят в домашних условиях. Оперативное лечение ушиба проводят тогда, когда травма сверху осложнена переломом кости.
Перелом стопы
Перелом стопы может возникнуть в случае резкого подворачивания ноги, удара по ноге, при прыжке с высоты, упоре на стопу.
Сразу после получения травмы перелом стопы возникает опухоль и синдром боли. Последний симптом может быть настолько сильным, что передвижение человека является невозможным. Также симптомом травмы перелом стопы выступает гематома, которая образовывается на ее месте. В том случае, когда перелом стопы вызвал смещение отломков, наблюдается деформация ноги в зоне травмы.
В некоторых случаях сразу определить наличие перелома невозможно, так как симптомы и признаки недостаточно выражены, а синдром боли проявляется только в случае нагрузки на стопу. Именно поэтому важно обратиться к врачу сразу после получения травмы. Врач при этом проводит рентген.
Первая помощь при такой травме, как перелом стопы, состоит в правильной фиксации ноги с помощью шины. Если дома нет специальной шины, ее можно делать из подручных средств: доски, лыжной палки, прута.
Если существуют все признаки открытого перелома стопы, следует немедленно отправиться в больницу. 
По прибытии врач проводит вправление кости. Задача человека до приезда в больницу – остановить кровотечение. Это необходимо делать так:
Определение типа и локализации травмы перелом стопы проводится таким методом, как рентген. В некоторых случаях для уточнения наличия перелома стопы рекомендуют компьютерную и магнитно-резонансную томографию. После проведения диагностики травмы перелом стопы назначают лечение.
Бывают случаи, когда можно наблюдать, что после снятия гипса сверху осталась опухоль. В этой ситуации помогает физиотерапия, массаж и мазь.
Опухоль сустава
Опухоль сустава может возникать по разным причинам. Такое новообразование сустава может являться признаком артроза или артрита. При этом возникновение той или иной болезни сустава может быть как первичным, так и вторичным. Первичный тип заболевания появляется сам по себе. Как правило, это осложнение после травмирования. Вторичный тип заболевания возникает в виде осложнения иной существующей патологии (туберкулез, остеопороз, волчанка).
Болезнь сустава наблюдается, как правило, у людей преклонного возраста. Но встречаются случаи развития опухоли и у молодых. 
Причины заключаются в следующем:
- Опухоль сустава может быть следствием многочасового стояния на ногах, ненормированного рабочего дня, интенсивных спортивных занятий.
- Также опухоль сустава может быть следствием сидячего образа жизни, недостаточной активности.
- При ношении неудобной или некачественной обуви опухоль сустава возникает гораздо реже.
И артрит, и артроз сустава при несвоевременном лечении могут вызвать полную утрату трудоспособности. Разновидностями таких болезней выступают: полиостеоартроз, ревматоидный артрит, подагрический артрит, посттравматический атроз (артрит). Наименее редким поражением сустава выступает псориатическое. В этом случае наблюдается развитие опухолей на всех суставах одновременно, что сопровождается ограничением их подвижности, возникновением хруста и боли.
Опухоль сустава может говорить и о развитии таких патологий, как гипертония и почечная дисфункция. При таких патологиях синдром боли отсутствует.
Рак позвоночника
Рак позвоночника – патология, которая характеризуется возникновением опухолевидного образования, которое является причиной разрушения структуры позвоночного столба. Опухоль кости позвоночника вызывает сильную боль и образование метастазов.
Причины возникновения рака позвоночника могут крыться в следующем:
- Генетические предпосылки к появлению опухоли позвоночника.
- Предшествующая травма позвоночника.
- Вредная пища – одна из главных причин возникновения рака позвоночника.
- Частые стрессы и депрессия.
- Ведение неправильного образа жизни и ослабленный иммунитет.
Симптомы рака позвоночника первой стадии практически не выражены. С увеличением опухоли позвоночника отмечается усиление интенсивности проявления симптомов.
Для диагностирования опухоли нужно делать рентген и проводить иные методы диагностики. Лечение рака позвоночника определяют с учетом стадии течения болезни и выраженности симптомов. К основным методам лечения опухоли позвоночника относят лечение медикаментами (направлено на устранение синдрома боли). Также применяются химиотерапии, лучевой терапии (для устранения раковых клеток и самой опухоли). В запущенных случаях делают операцию (для удаления злокачественной опухоли и поврежденных сегментов позвоночника).
В любом случае, возникновение опухоли — явление неестественное. Правильно определить ее природу сможет только врач.

— Одиночная травма имеет мало шансов спровоцировать рак. Если речь не идет о меланоме после неудачного повреждения родинки, но это случается очень редко, — констатирует Виктор Гордиенко. — Это заставляет ткань регулярно регенерировать, а постоянная стимуляция размножения клеток сопровождается большим количеством копирования генетических данных и, соответственно, большим количеством мутаций, которые могут привести в конечном итоге к раку. Конечно, травмы не исключаются в качестве причины появления злокачественной опухоли. Но, как правило, это все происходит локально — онкопатология появляется в том же месте, где был, к примеру, сильный ушиб.
— Виктор Петрович, в вашей практике были случаи, когда раковая опухоль развивалась у пациента после травмы?
— Были. Несколько лет назад у нас лечилась пациентка, которая спускалась в погреб в деревне, ступенька подломилась, нога резко слетела вниз, и женщина сильно ударилась грудью. У нее появился синяк, а потом этот синяк превратился в какое‑то уплотнение. Со временем это стало ее беспокоить. Она пошла к доктору, и сельский врач направил ее к нам. Мы обследуем пациентку и выясняем: в том месте, где у нее была травма, появилась злокачественная опухоль.
Если же рассматривать конкретный случай, о котором вы говорите, то связать травму ноги и появление злокачественного поражения лимфатической системы у молодого человека не представляется возможным.
— Почему?
— Потому что у него болезнь Ходжкина, а это системное заболевание, то есть опухоль не локализуется в одном месте. Это опухоль лимфатической ткани — лимфоузлов, селезенки. В большинстве случаев все начинается с шейной формы, то есть лимфоузлы появляются на шее. Потом они могут быть над ключицей, потом подмышкой. Иногда начинается заболевание с паховых лимфоузлов. В последние годы, по моим наблюдениям, болезнь Ходжкина характеризуется сравнительно легким течением. Если возникает у детей, когда преобладает шейная форма лимфогранулематоза, и почти стопроцентное излечение — 97—98 процентов. Если вовремя обнаружить и начать лечение, то такие дети в будущем становятся абсолютно здоровыми. Почему я сделал акцент на детях, да потому что чаще всего это заболевание встречается у подростков и людей молодого возраста — от 15 до 30 лет.
— Этим видом рака можно заразиться?
— Нет. Болезнь Ходжкина не передается и при контакте, даже самом тесном. Она не передается по наследству. У выздоровевших пациентов рождаются здоровые дети. Более того, даже у больных мам дети рождаются здоровыми. Хотя действительно существуют наследственные факторы — особенно это характерно для рака ободочной кишки и молочной железы, которыми болеют из поколения в поколение. Есть ряд наследственных форм рака легкого, которые могут передаваться по мужской линии, равно как и опухоли репродуктивной системы. Если у кого‑то из близких родственников было диагностировано онкозаболевание, важно первое исследование на данный вид рака сделать на пять лет раньше, чем онкология была выявлена у родственника.
— Отчего возникает злокачественная лимфома?
— Существует ряд научных гипотез: вирусная, иммунная и с наследственной предрасположенностью, однако ни одна из них в полной мере не дает однозначного ответа на вопрос о происхождении заболевания. Важно, что врачи научились безошибочно ставить диагноз и успешно лечить лимфогранулематоз. Провоцирующими факторами развития злокачественной опухоли можно так же считать экологические факторы: радиоактивное излучение, токсические и химические вещества, лекарственные препараты. Но травма ноги спровоцировать лимфогранулемотоз вряд ли могла. Мы не имеем сведений о том, какова была экологическая обстановка в том месте, где парень проходил службу в военно-космических войсках, какие внешние воздействия могли оказать влияние на его здоровье.
Виктор Гордиенко, профессор кафедры лучевой диагностики и лучевой терапии с курсом онкологии АГМА:

— Надо обратить внимание родителей вот на что: при подъеме тяжестей возрастают нагрузки на кости и суставы, а если в период гормональной перестройки организм подростка подвергается травмам и ударам, то риск развития злокачественной опухоли возрастает.
Уже научно подтверждено, что в 90—95 процентов случаев злокачественных новообразований, причиной появления любых опухолей являются факторы среды: качество воздуха, воды, почвы, радиационный фон — все, что нас с вами окружает. Посмотрите, где мы живем, что едим, какую воду пьем, чем дышим, особенно в городах. Многие питаются, как попало и чем попало, кто-то сигарету изо рта не выпускает, ставя на себе эксперимент: будет рак легкого, пищевода, желудка или нет? Так категорически нельзя на себе экспериментировать: степень вероятности появления рака высока! И только 5 процентов вероятности появления злокачественных опухолей — это причина внутри человека, то есть генетические сбои, наследственный фактор.
— Какие внешние факторы у нас в Амурской области могут влиять на развитие онкологической патологии?
— Например, превышение концентрации бериллия выше установленной нормы во много раз, превышение нитратов в почве в десятки раз. Высока концентрация ртути — у нас моют золото. Скоро еще один фактор прибавится — это я уже о канцерогенных веществах. Однажды я был в Иркутске и нас повезли на экскурсию в Ангарск. Подъезжаем к городу, а деревья все совершенно голые стоят. Я потом фотографии своим студентам показывал. Но зато над Ангарском вверх поднимается дым — зеленый, красный, синий, голубой, желтый… Каких только цветов не увидел. Это – последствия работы химических комбинатов. Это то, что у нас сейчас строят под городом Свободным..
Иногда специалисты первичного звена принимают саркому кости за другие заболевания. Лечат как травму, назначают согревающие процедуры.
Теорий развития рака много. Каждая из них имеет право на жизнь, но наиболее правильной, скорее всего, и мы придерживаемся именно ее, является полиэтиологическая, то есть множественная. Однако, американские ученые сегодня на первое место ставят стресс и депрессию. Этому может быть подвержен любой: и городской, и сельский житель, и бедный человек, и богатый. Для организма это просто так не проходит. У кого-то развивается гипертония, у кого-то язва желудка или рак, еще куча всяких болезней. Если в течение многих лет депрессия по голове стучит кувалдой, то ничего хорошего не будет
— Если припухлость не связана с недавней травмой или укусом насекомого, которые произошли час назад, а симптомы наблюдаете у себя или у ребенка уже несколько дней без видимой на то причины, то обязательно нужно обратиться к врачу. Не выжидайте: пройдет — не пройдет? Срочно к доктору! К счастью, подобные симптомы в подавляющем большинстве случаев являются доброкачественными образованиями, но искушать судьбу не стоит, — предостерегает онколог Гордиенко.
ВОПРОС — ОТВЕТ
— Это миф, которых вокруг раковых диагнозов много. Злокачественные опухоли могут давать болевые ощущения иногда даже на ранних стадиях, — пояснил профессор Гордиенко. — И довольно часто такие болевые ощущения проявляются при опухолях костной ткани, которые могут возникать после травмы у людей разного возраста. В подобных случаях необходимо всегда обращаться к врачу и не заниматься самолечением, которое может привести к появлению злокачественного процесса в запущенной стадии болезни.
Есть версия о вирусной природе злокачественной лимфомы. На основании различных эпидемиологических и гистологических исследований ученые обнаружили, что наиболее велика вероятность заболеть таким видом онкологии у тех, кто имеет в организме вирус Эпштейна-Барра.
По поводу резкой потери веса. Это симптом общего характера, который связан с отравлением организма. Раковые клетки нарушают обмен веществ — ферментный, углеводный, белковый, гормональный. Это вызывает интоксикацию. Симптомы разнообразны: отсутствие аппетита, потеря массы тела, слабость. Эти проявления усиливаются по мере нарастания массы злокачественных клеток и поэтому типичны для поздних стадий патологии. Однако бывает, когда отсутствие аппетита, потеря веса и слабость появляются даже при малых размерах злокачественных опухолей. Поэтому при беспричинном, казалось бы, возникновении подобных симптомов важно проконсультироваться со специалистом. Нужно пройти обследование, чтобы вовремя обнаружить опухоль.
К слову, симптомы отравления токсинами свойственны раку внутренних органов и сильнее выражены при раке печени, поджелудочной железы, опухоли в желудке. Это объясняется, в частности, расстройством переваривания пищи в желудке и кишечнике. Также симптомы отравления токсинами свойственны пациентам с раком легкого, но практически не проявляются при раке кожи, матки, молочной железы.
Читайте также:



