Предрасполагающие факторы к раку
Рак (онкология) – этот страшный диагноз в кабинетах врачей слышат ежедневно сотни людей по всему миру.
В России раком болеют более 0,5% населения – мы занимаем 5 место в мире по числу смертей от онкологии. По статистике за 2018 год 314611 россиян умерло от онкологических заболеваний. Каждый третий не проживает более 12 месяцев после постановки диагноза. У многих онкобольных нет средств для проведения дорогостоящего лечения или операций.
Статистика неумолима: по последним данным к началу 2020 года количество онкобольных возрастет вдвое и достигнет 20 млн. человек. 13,5% россиян рискуют не дожить до 75-летнего возраста по причине онкозаболевания.
Ученые по всему миру заняты поиском лекарства от рака, но этиология онкологических недугов обширна и многогранна. Универсального средства еще не придумали. Однако, по данным ВОЗ, треть всех заболеваний предотвратима. Профилактика и здоровый образ жизни – это то, чем мы можем помочь себе избежать опасное заболевание.
Основные причины рака по данным ВОЗ
Факторами риска развития рака, способными привести к онкологии являются:
- некачественное питание;
- наследственная предрасположенность;
- вирусные заболевания;
- паразиты, грибки и бактерии, хронические воспаления;
- курение;
- алкоголизм;
- плохая экология, радиация;
- ультрафиолетовое облучение;
- плохой иммунитет (в т.ч. как следствие стрессов и депрессивных состояний);
- гиподинамия, лишний вес;
- частый контакт с канцерогенами.
О пользе правильного питания говорится много… Тем не менее, каждый третий случай диагностирования рака поджелудочной железы, кишечника, желудка связан с систематическим дисбалансом рациона питания.
Канцерогены, попадающие в человеческий организм вместе с жареной пищей – это бомба замедленного действия, при стечении других неблагоприятных обстоятельств способная привести к появлению злокачественных новообразований. Также губительно действует обилие быстрых углеводов и трансжиров, обилие белковой пищи животного происхождения (более 1/5 от общего объема).
Врачи-диетологи рекомендуют переходить на альтернативные способы приготовления пищи – варку, готовку на пару, запекание. Эти нехитрые методы позволят также побороть еще один опасный фактор развития онкологии – лишний вес.
Опасные канцерогены могут образовываться в процессе копчения мясных и рыбных продуктов, накапливаться в промышленных овощах и фруктах в процессе ускоренного роста (нитраты). Ограничение употребления копченостей, жирной и острой пищи поможет продлить жизнь и улучшить ее качество. Свежие овощи и фрукты лучше выращивать самостоятельно, либо приобретать у реализаторов проверенных фермерских хозяйств, не использующих химические удобрения при выращивании продукции.
Наследственный или генетически предрасположенный рак, а также генетические мутации встречаются в 5-10 случаев из 100. Чаще всего это такие разновидности онкологии как рак толстого отдела кишечника, рак молочных желез и яичников у женщин, рак простаты у мужчин.
Люди, чьи ближайшие родственники – родители или бабушки-дедушки – имели онкологические диагнозы, входят в группу риска и должны регулярно проходить осмотр у врача-онколога, сдавать необходимые анализы и тщательно следить за своим здоровьем.
Вирусные заболевания – это третий по величине причинный фактор, способный привести к развитию рака. По данным ВОЗ в развитых странах 6 из 100 случаев онкологии и 20 из 100 – в развивающихся странах имеют вирусную природу.
Самыми опасными вирусами, способными привести к онкологии, являются:
- гепатиты В и С (фактор развития рака печени);
- ВПЧ – вирус папилломы человека (причина рака шейки матки);
- Т-лимфотропный вирус (фактор развития редких и плохо поддающихся терапии форм лейкоза и лимфомы);
- вирус Эпштейна-Барр (фактор возникновения онкологии желудка, носоглотки и лимфомы);
- вирус герпеса HHV-8 (риск развития саркомы Капоши);
- ВИЧ (фактор риска рака шейки матки, саркомы Капоши и лейкоза).
Встречаются случаи заражения паразитами, способными в процессе своей жизнедеятельности в теле человека спровоцировать рост опухолей:
- Описторхи (Opisthorchis felineus) или кошачья двуустка – черви-паразиты, живущие в теле пресноводных рыб. Без должной термообработки пищи проникают в печень, поджелудочную железу, желчный пузырь. Вызывают рак печени и холангиокарциномы (опухоли протоков).
- Helicobacter pylori – болезнетворная бактерия, которая после проникновения в организм размножается в желудке, вызывая сначала гастрит, затем язвенную болезнь, которая может спровоцировать рак желудка.
- Трематоды или кровяные сосальщики – черви, размножающиеся в водной среде. Вызывают шистосомоз – редкое заболевание, для которого характерны боли в животе, гематурия и увеличение размеров печени. Рак мочевого пузыря – нередкое осложнение запущенного шистосомоза.
- Ленточные черви попадают в организм человека с пищей и вызывают стойкое снижение иммунитета, способное вызывать образование опухолей в лимфатических узлах.
Вдыхание человеком сигаретного дыма – это главный фактор риска развития рака легких, является его причиной в 70% случаев. В процессе горения табака выделяется большое количество вредных канцерогенов и токсинов, напрямую влияющих на органы дыхательной системы.
Систематическое распитие спиртосодержащих напитков, включая слабоалкогольные, способно вызывать снижение иммунитета и влиять на органы пищеварения и печень. По статистике более 3,6% раковых заболеваний связано с злоупотреблением спиртными напитками.
Алкоголизм – вторая после гепатитов причина развития рака печени. Люди, регулярно употребляющие алкоголь, могут заметить снижение мозговой активности. Спиртные напитки могут быть причиной опухолей в мозгу. Существует влияние пива на гормонозависимые формы рака, такие как рак молочной железы.
Негативные факторы окружающей среды в сочетании со сниженным иммунитетом могут с высокой вероятностью вызвать развитие опухолей:
- Радиационный фон, особенно повышенный в промышленных мегаполисах, городах вблизи атомных станций, при локальном появлении озоновых дыр в атмосфере.
- Бытовая химия, содержащая массу ядовитых канцерогенов, проникающих в человеческий организм через кожу при работе без перчаток и легкие при вдыхании испарений.
- Выхлопные газы машин и автобусов, промышленные отходы, выпускаемые фабриками в атмосферу, загрязняющие водные ресурсы.
- Отдельные виды низкосортной пластмассы, содержащей ядовитые соединения.
Увеличивающаяся с каждым годом солнечная активность – это причина выявления 2-3 млн. случаев рака кожи ежегодно. Ученые выявили зависимость частоты выявления рака кожи и количества в ней меланина – чем светлее кожа человека, тем выше вероятность заполучить онкологию этого типа.
Меланома – это самая опасная разновидность рака кожи, развивающаяся из пигментных клеток кожи. Заболеваемость в мире составляет 130-150 тысяч человек за год. Меланома трудно поддается лечению, чаще других видов рака кожи приводит к летальному исходу. Основная причина заболевания – длительное времяпровождение на солнце и злоупотребление соляриями.
При психологических проблемах рекомендуется незамедлительно обращаться к врачу для проведения необходимой терапии.
Лишний вес, появляющийся в результате малоподвижного образа жизни и неправильного питания, может быть причиной многих видов рака, а также затруднять лечение онкологии. Риск связан с употреблением большого количества белковой пищи, а также продуктов, содержащих консерванты и канцерогены.
Рекомендовано употреблять в пищу большое количество свежих овощей и фруктов, снизить употребление красного мяса и копченостей, делать регулярные физические упражнения с целью профилактики ожирения.
Категория профессиональных канцерогенов включает в себя более 40 наименований, способных стать причиной рака легких, кожи, гортани, плевры, мочевого пузыря, крови. Самыми часто встречающимися вредными факторами являются:
- ионизирующее излучение;
- работа с асбестом;
- вдыхаемые химические вещества.
Группы риска
Вероятность возникновения рака легких зависит от совокупности множества различных факторов. К группе риска относятся следующие категории людей:
- имеющие среди ближайших родственников случаи онкологии (особенно это касается рака простаты у мужчин и рака молочной железы у женщин);
- работающие на вредном производстве, связанном с радиацией/запылением/вдыханием химических веществ;
- имеющие лишний вес или предрасположенность к нему;
- имеющие психические отклонения;
- живущие в мегаполисах вблизи крупных промышленных предприятий;
- питающиеся неправильно;
- регулярно употребляющие спиртные напитки и табак;
- зрелые и пожилые люди (старше 50-60 лет);
- пережившие сильный и продолжительный стресс.
Несмотря на серьезные успехи в лечении и ранней диагностике этого заболевания, рак молочной железы, к сожалению, остается одним из самых распространенных онкологических заболеваний во всем мире, с неуклонной тенденцией к росту заболеваемости.
Если в 2010 году в России было диагностировано 57 000 больных РМЖ, то уже в 2016 году выявлено более 68 500 новых случаев.
Давайте разберемся в причинах рака молочной железы, что оказывает влияние на риск возникновения этого заболевания, о чем необходимо знать каждой женщине и какие меры профилактики нужно предпринимать.

Гормоны
Большинство факторов риска развития рака связаны с воздействием на ткань молочной железы женского полового гормона — эстрогена. Их активность резко повышается в период полового созревания, поэтому ранняя менструация повышает риск развития рака.
Также факторами риска считаются поздняя менопауза и использование заместительной (менопаузальной) гормональной терапии.
Ожирение
Важным фактором риска является ожирение, особенно после наступления менопаузы. Жировая ткань фактически создает эстрогеноподобные соединения, поэтому избыточный вес увеличивает риск появления рака молочной железы. Более того в последнее время в научной литературе появляются сообщения, что даже у женщин с нормальной массой тела, но при наличии жировой ткани риск остается высоким.
Влияние алкоголя
Даже один бокал крепкого алкоголя в день может увеличить риск рака молочной железы, т.к. алкоголь оказывает пагубное воздействие на печень, а в печени метаболизируется эстроген.
Следует понимать, что ни один из этих факторов риска, связанный с эстрогеном, отдельно значимо не повышает риск возникновения рака. Однако сочетание этих факторов многократно усиливает риск и приводит к появлению рака молочной железы у женщин.
Высокая плотность молочной железы
У женщин с плотной молочной железой рак груди развивается чаще, чем у женщин с менее плотной тканью.
Кроме того, более плотная ткань железы может мешать ранней диагностике при выполнении маммографии: такая ткань на маммограмме выглядит сплошным белым пятном. Поэтому женщинам с плотной молочной железой в дополнение к регулярной маммографии стоит выполнять УЗИ молочной железы (УЗИ с эластографией и эхоконтрастированием). В некоторых случаях предпочтительно выполнение МРТ молочных желез с эхоконтрастированием.
Генетические факторы
У некоторых женщин (менее 1 % населения) риск заболеть раком груди очень высок из-за генетической мутации, которая может быть унаследована от одного из их родителей. Речь идет о наличии мутации в гене BRCA 1\2. Вероятность развития рака в этом случае — 60-80% в течение жизни, часто в молодом возрасте.
Женщины с семейной историей рака молочной железы или яичников со стороны матери или отца могут иметь такую генетическую мутацию, особенно если кто-то из родственников заболел в молодом возрасте (младше 50 лет). При подозрении на наличие мутации необходима обязательная консультация генетика и тестирование на наличие мутации в гене BRCA.
Эти гены особенно распространены в еврейских семьях — евреев ашкенази. Женщинам, с мутацией BRCA1\2, лучше выполнять МРТ молочных желез с контрастированием для скрининга, также МРТ малого таза в дополнение к маммографии и регулярно наблюдаться у онкологов.
Другие факторы риска
Высокий риск у женщин, подвергшихся высокодозной лучевой терапии для лечения заболеваний грудной клетки в раннем возрасте, таких как лимфома Ходжкина. Количество выполненных биопсий повышает риск появления рака молочной железы, особенно в случае наличия атипичных клеток.
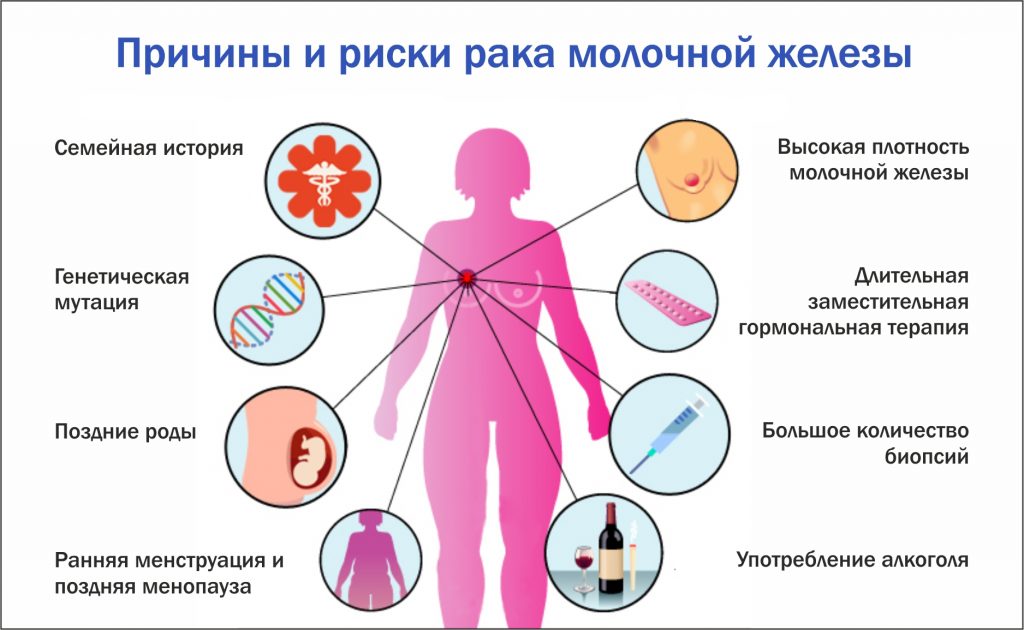
Факторы, не влияющие на риск РМЖ
Есть несколько мифов в отношении рака молочной железы, которые необходимо развеять, например:
Не стоит бояться низкодозной радиации от выполнения маммографии, она не оказывает существенного влияния на риск рака молочной железы в сравнении с преимуществом раннего выявления.
Курение, несмотря на очевидный вред для здоровья, существенно не влияет на риск развития этого вида рака.
Женщинам, перенесшим операцию на молочной железе, обычно рекомендуют избегать использования дезодорантов из-за потенциальных проблем после хирургического вмешательства на подмышечных лимфоузлах. Но не из-за наличия рисков — дезодорант не повышает вероятность развития рака молочной железы.
Современные пероральные контрацептивы содержат более низкие уровни гормонов, чем наши собственные, и поэтому не повышают риск РМЖ.
Профилактика
Ежегодная маммография для всех женщин после 40 лет в настоящее время является лучшей стратегией в борьбе с этим грозным заболеванием.
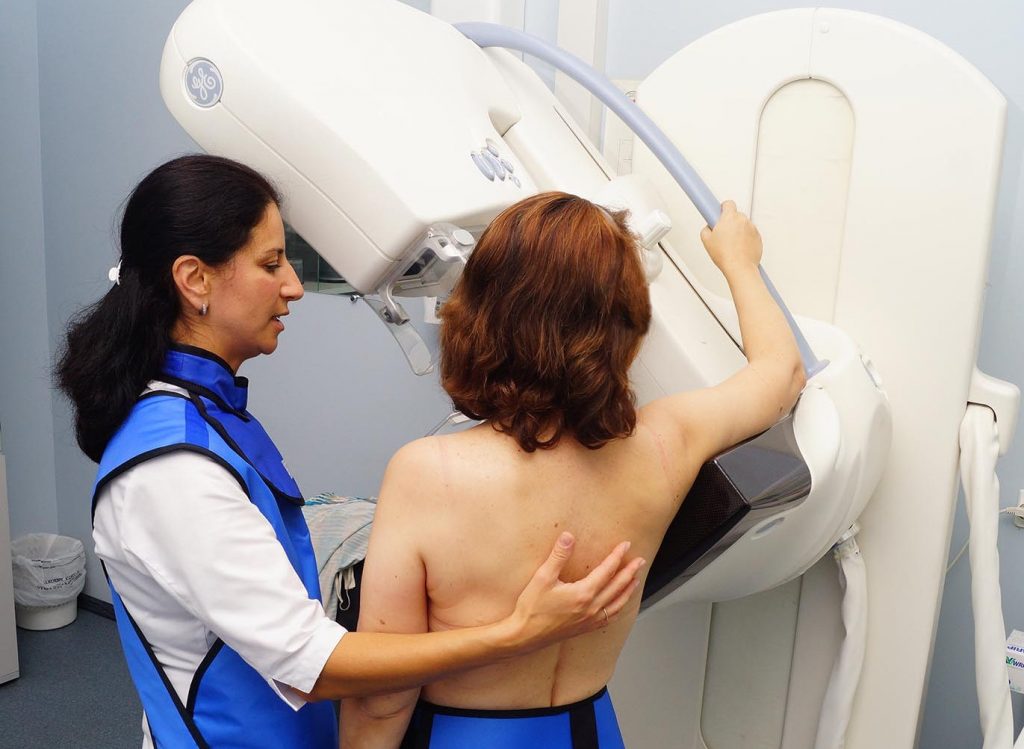
Женщины, у которых в семье имелись случаи заболевания раком молочной железы или яичников, в семьях с известной или подозреваемой генетической мутацией (например, BRCA), с предшествующим облучением груди для лечения других видов рака в молодом возрасте, с предшествующей биопсией молочной железы, и наличием атипичных клеток подвергаются очень высокому риску и должны пройти консультацию специалиста. В таких случаях можно рассматривать назначение лекарственных препаратов для профилактики рака молочной железы.

Авторская публикация:
Воротников Владимир Владимирович
онколог-маммолог, кандидат медицинских наук
4 февраля во всем мире отмечается День борьбы против рака. Как выглядит ситуация с заболеваемостью, диагностикой и лечением этой болезни в нашей стране, рассказал главный онколог Минздрава России, руководитель Национального медицинского исследовательского центра (НМИЦ) радиологии академик РАН Андрей Каприн.
ЦИФРЫ И ФАКТЫ
По последним данным (за 2019 год):
57,9% онкозаболеваний выявляется в России на ранней стадии. Именно на ранних стадиях наиболее высоки шансы успешного лечения болезни.
55% онкопациентов состоят на учете 5 и более лет. Как правило, это означает, что болезнь успешно лечится и взята под контроль.
21,3% больных погибают в течение 1-го года после постановки диагноза (в большинстве случаев - когда рак обнаруживается на поздней стадии).
Показатель 5-летней выживаемости очень важен еще и потому, что у пациента повышается шанс дожить до еще более эффективного лечения, новых передовых технологий, подчеркнул академик Каприн.
Также главный онколог сообщил, что показатель заболеваемости раком на 100 тысяч населения в России вырос. Так, в 2015 году это было 402,57 на 100 тысяч, в 2017-м - 420,3, а в 2018 (последние данные) - 425,46. Пугаться не стоит, на самом деле это говорит об улучшении охвата и качества диагностики, подчеркнул Андрей Каприн. А чем лучше диагностика, тем больше шансов на эффективное лечение.
ФАКТОРЫ РИСКА, КОТОРЫЕ СОЗДАЕМ МЫ САМИ
На сегодня дефицит врачей-онкологов в нашей стране составляет 1 987 человек, сообщил глава НМИЦ радиологии. В то же время не все зависит от медицины. Есть факторы, которые доказанно повышают риск развития и прогрессирования рака. И при этом зависят исключительно от нас самих. Академик Каприн перечислил четыре основных и самых распространенных фактора:
1. Курение. Однозначно доказано, что у курильщиков риск развития разных видов рака, включая рак легкого, мочевого пузыря и др . возрастает в среднем в 30 (!!) раз.
2. Ожирение. Исследования показали, что избыточный вес связан с хроническим воспалением. А оно, в свою очередь, служит благоприятной почвой для появления опасных мутаций.
3. Злоупотребление алкоголем. С этим пагубным пристрастием связано развитие не только рака печени. Доказано, что частое и неумеренное употребления алкоголя повышает риск развития рака молочной железы, поджелудочной железы. А также других видов онкологических заболеваний.
СЕМЬ ВАЖНЫХ ОБСЛЕДОВАНИЙ
Также главный онколог напомнил, что на сегодня в рамки бесплатной диспансеризации входят 7 видов онкоскрининга. То есть обследований, позволяющих обнаружить на ранней стадии наиболее распространенные виды онкологических заболеваний. Это:
- ПАП-тест (исследование мазка с поверхности шейки матки). Проводится женщинам с 18 до 64 лет раз в три года.
- Маммография. Проводится женщинам 40 - 75 лет раз в два года.
- Определение простат-специфического антигена (ПСА) в крови. Проводится мужчинам в 45, 50, 55, 60 лет и в 64 года.
- Анализ кала на скрытую кровь. Проводится мужчинам и женщинам 40 - 64 лет - раз в два года; 65 - 75 лет - раз в год.
- Эзофагогастродуоденоскопия (для диагностики рака пищевода, желудка, двенадцатиперстной кишки). Проводится в 45 лет всем, сроки проведения в другом возрасте определяются врачом по медпоказаниям.
- Рентген легких или компьютерная томография легких (для выявления рака легкого). Назначается врачом по медпоказаниям.
- Колоноскопия. Назначается врачом по медпоказаниям.
Провоцирующие факторы, которые могут вызвать онкологию, истина и ложь. Не все, кто курит, заболеют раком легких, но все кто заболел курили.
Помню моей маме написали рак легкого (много врачей), но один онколог, не видя мамы и снимки, сказал:" Если она не курила, то плюнь в глаза тому, кто это написал. Снимки описывал пьяный рентгенолог. Просто никому вскрытие не делают".
И он был прав. Мама прожила 13 лет без лечения.
Роль провоцирующих факторов - моя интерпретация.
+++++ - очень сильное воздействие
++++ - сильное
+++ - среднее
++ - слабое
Анализирую свои причины.
1. Любое длительно протекающее воспалительное инфекционное заболевание может перейти в рак.
Это мой случай. В общей сложности 24 года, последних 12 лет за гранью сознания. 30 операций и нет ремиссии в области лицевого черепа. Как минимум, остеомиелит? +++++
2. Сбой в иммунной системе. Все последние 12 лет (анализы сдавала раз 6) были отклонения.
Гипер иммунноглобулин и др. Лечение, назначенное имммунологом, облегчения не приносило.Инфекция не поддавалась лечению.+++++
Постоянный прием иммунных препаратов: деринат - 10 курсов, бронхоммунал - 15 курсов, ИРС и др.
3. Постоянные КТ-обследования за 12 лет - не менее 30, по 3 в год + другие рентгенологические обследования: прицельных снимков зубов (не менее 40), ортопанораммы, рентген пазух носа, желудка, легких, УЗИ. Иногда по 2 КТ в день.++++
4.Гипотиреоз. До 47-49 лет был не компенсируемым медикаментозно. После 49 лет по анализу крови - гипертиреоз, но признаков передозировки не было.Принимаю дозу 175-200 мг L-тироксина.++++
5. Недостаточность йода. Постоянно принимаю йодомарин. Без него вылазят волосы, кроме того, насколько мне известно, хорошо его принимать при инфекциях, мастопатии, сиалодените. Все последнее у меня имелось.++++
6.Грибковая инфекция не исключается. Были поражены длительно (20 лет) ногтевые пластинки, пятки. Высевались кандиды, плесневый грибок, в пазухе было грибковое тело. Постоянно принимаю последних 10 лет противогрибковые препараты.+++
7.Всю жизнь любила горячий обжигающий чай. Теплый чай для меня не чай.+++
8.Массированный прием лекарств.+++
9.Плотные молочные железы. ++
Мастопатия впервые была выставлена в 37 лет.Не обследовалась до августа 2018 года по причине отсутствия ремиссии в области лицевого черепа. Я не видела свет в конце тоннеля. Но вот нашелся один врач, который берется за операцию в области лицевого черепа. Появился шанс, и я стала проходить обследование молочных желез.
10.Я живу в городе химии.++
11.Хронический стресс в семье. Заболела от стресса или семья распалась через 25 лет от отсутствия ремиссии? +++
12.Пассивное курение.++
13.Нарушение толерантности к углеводам.++
14.Возраст.++
14.Пониженная самооценка, жертвенность.++
15.Глубокое истощение организма на фоне тяжелой инфекции, постоянного приема антибиотиков на протяжении 12 лет.+++++
16.Постоянная гипоксия: боль блокирует носовое дыхание. Затек в дыхательные пути блокируют легочное дыхание + некая легочная патология.++++
17.Последний год ограничения по физической нагрузке в связи с недомоганием.Раньше летом был постоянно огород. Люблю трудиться на земле!++
18.Что-то в организме непонятное с эстрогенами. Пыталась пробовать гормоно-заместительную терапию - становилось хуже. Выдержала 2-3 дня. ++
19. Ранний климакс - 40 лет. Первые роды - 30 лет.++
20. Генетическая предрасположенность? Всегда была уверена, что ее нет. Последний месяц стала анализировать. Родная тетя удаляла железу (прожила 20 лет), умерла в 80. Племянник в молодом возрасте тоже заболел. Сейчас вступил в ремиссию. ++
21.Лейкопения, нейтропения.++
22.Постоянно принимала ревит (15 лет), иногда курсы комплекса витаминов В ++
23.Постоянно (12 лет) принимала легкий анаболик - оротат калия ++
24.Длительно принимаю омепрозол - (5 - 6 лет) ++
25.Остехондроз грудного отдела позвоночника ++
26.Работа за ПК ++
27.Принимала последние 2-3 года несколько курсов алоэ.++
28.Домашняя физиотерапия постоянно. Витафон.++
29.Избыточный вес (12%) ++
30. Многочисленные УВЧ ++
31. Нарушение толерантности к углеводам ++
32. Поздние роды++
33. Проблемы с эстрогенами изначально ++++
34. Чернобыль ++++
Всегда любила в основном растительно-молочную пищу. Последних 10 лет избегала частично углеводов. В этом году зимой набрала +5 из-за чрезмерной слабости много себе позволяла. Это много. Критично. Последних 4 месяца села на жесткое ограничение жиров и углеводов. Уже - 5. Еще нужно -5. Хочу дойти до оптимальной нормы - две последние цифры роста + 10
Никогда не применяла противозачаточные таблетки, спираль выдерживала только 2-3 дня. Самочувствие ухудшалось (воспалительный процесс?)
Последний год - относительное стабилизация эмоционального состояния от семейного стресса, если только сидит где-то глубоко. Так не хватает общения с сыновьями.
Бывают моменты депрессии, когда нет оттока патологического содержимого из патологической полости в области 21-24 зубов. Это бывает часто (1 день в 5-6 дней), пока не прорвет.
Мне кажется, зла ни на кого не держу. Ставлю свечи за здоровье обидчиков и тех, кого я обидела.
Работаю над своим духовным ростом. Убеждена в том, что, если я буду обижаться, осуждать, желать зла другим, будет плохо моим детям. Если только невольно. Когда-то 25 лет назад прониклась системой Порфирия Иванова. Тогда Резко поменялось мое мировоззрение.
10 лет назад прочитала книгу Валерия Синельникова "Возлюби болезнь свою" и потом много аналогичных. Мир - это наши проекции. Никто ни в чем не виноват.
Таким образом, каждая причина имеет право быть. Но мой опыт (возможно, ввел в заблуждение меня) показывает, что 12 лет назад была похожая проблема на фоне глубокого истощения - дергали (как нарыв) молочные железы, сильно болело в левом паху (тогда обследовалась - колонноскопия, уролог) - ничего не выявили. Мазала железы йодом, делала компрессы из соли, капустного листа. Все успокаивалось. Болей в боку не было 12 лет. В этом году они возобновились. Посмотрим.
Возможно, постоянным приемом антибиотиков я все 12 лет сдерживала глубокую интоксикацию от онкологии, и проблемы с лицевым скелетом маскировали рак. Если верить интернету, то антибиотики могут назначаться при онкологии, нейтропении и не доказано, что они являются причиной.
Постоянно 12 лет принимала антиоксикапс с селеном, цинком ( 3-5 курсов в год). Всегда обильное питье - 7-8 стаканов в день.


Как появляется рак
Канцерогенные факторы внешней среды разделяются на: * физические (ультрафиолетовое и ионизирующее излучение); * химические (асбест, компоненты табачного дыма, хлор, бензол, фенол и их производные, афлатоксины, мышьяк); * биологические (некоторые вирусы, бактерии или паразиты).
Единственной причины развития злокачественных опухолей не существует, отмечает эксперт. Рак — это огромная группа заболеваний, различающихся по проявлениям, течению, прогнозу и тактике лечения. И его развитие определяется многими факторами. Наиболее распространенные из них сегодня хорошо известны.
Основные факторы риска развития рака.
Чаще всего раком легкого заболевают мужчины 50-64 лет, которые являются курильщиками со стажем более 20 лет и выкуривают более 20 сигарет в день, уточняет главный врач Красноярского краевого клинического онкологического диспансера Андрей Модестов. Ситуация становится угрожающей, когда индекс пачка/лет приближается к 30.
По статистике, риск рака легких у курильщика в несколько раз выше, чем у некурящего. Однако, вероятность возникновения злокачественных новообразований у некурящих увеличивает пассивное курение. Находясь рядом с активным курильщиком или в задымленном помещении, пассивный курильщик вдыхает количество вредных веществ, равносильное выкуриванию половины сигареты.
Курение увеличивает вероятность развития не только рака легкого, но и еще 17 различных форм онкозаболеваний. У того, кто ежедневно выкуривает по пачке сигарет, за год образуются 150 мутаций в клетках легкого, 97 — в клетках гортани, 39 — в клетках глотки, 18 мутаций в клетках мочевого пузыря и 6 мутаций в клетках печени. Многие курильщики уверены в том, что отказываться от вредной привычки не стоит, так как вызванные курением нарушения необратимы. Но это не так. Многочисленные исследования показывают, что отказ от курения (особенно в среднем возрасте) существенно снижает вероятность развития многих опасных заболеваний.
Основными факторами, влияющими на развитие онкологических заболеваний кожи (в том числе — меланомы) являются длительное пребывание на солнце и злоупотребление солярием. При этом меланома в 1,5 раза чаще встречается у женщин, что, по мнению экспертов, может быть связано, в том числе, и с с увлечением солярием, услуги которого сегодня считаются бытовыми.
Среди других экзогенных факторов, достоверно повышающие риск заболеть меланомой — ионизирующее и электромагнитное излучение, а также химические и биологические канцерогены, добавляет директор НОКЦ пластической хирургии Первого МГМУ им. И.М. Сеченова Игорь Решетов. К эндогенным факторам относятся биологические особенности человека: раса, биометрические характеристики организма, нарушения пигментации организма, наследственность.
Менее всего рискуют заболеть меланомой люди со смуглой кожей и дети до 10 лет, рассказывает эксперт. К группе умеренного риска относятся люди со светлой кожей, рыжими волосами, веснушками, а также те, кто в детстве получил тяжелые солнечные ожоги. Высокий риск связан с изменением невуса (врожденное или появившееся в течение жизни доброкачественное пигментное образование на коже, иначе называемое родинкой) — увеличением в размерах, изменением цвета и резкости границ, неравномерностью пигментации.
Заражение гепатитом может привести к раку печени. Причем, вероятность его развития выше при одновременном течении двух инфекций — гепатита В и гепатита С.
Еще значительнее повышает риск развития рака молочной железы и яичников отягощенная наследственность. Наличием мутаций гена BRCA, которые можно обнаружить с помощью молекулярно-генетического тестирования, обусловлено около 15% рака этих локализаций, отмечает зав. отделением клинической фармакологии РОНЦ им. Блохина Сергей Тюляндин. Шанс передачи детям генов BRCA составляет 50%. И если у женщины есть близкие родственницы, заболевшие раком молочной железы до наступления менопаузы, ее обязательно необходимо обследовать на носительство генной мутации.
В целом, в большинстве случаев генетически передается лишь наследственная предрасположенность к раку. Однако существуют и наследственные виды онкозаболеваний. По различным данным наследственностью обусловлены от 7% до 10% случаев злокачественных опухолей. К наиболее часто встречающимся наследственным формам рака относятся: меланома, рак молочной железы, яичников, легкого, желудка, толстого кишечника, острая лейкемия. В меньшей степени наследуются нейробластомы, опухоли эндокринных желез, рак почек.
По словам главного онколога Москвы, директора Московского клинического научного центра Игоря Хатькова, если раком болел кто-то из близких родственников, начинать обследоваться следует в возрасте на 10 лет меньше, чем возраст, в котором заболел родственник. И это касается всех нозологий.
Как можно уменьшить риск рака
Предотвратить возможно возникновение 30–50% раковых заболеваний, отмечает Ильюхов. Для этого следует: * по возможности избегать факторов риска; * осуществлять соответствующие меры профилактики; * знать и уметь выявить предраковые состояния; * выявлять рак на ранней стадии с помощью комплексной диагностики всего организма.
Читайте также:

