После гамма ножа опухоль не уменьшается почему
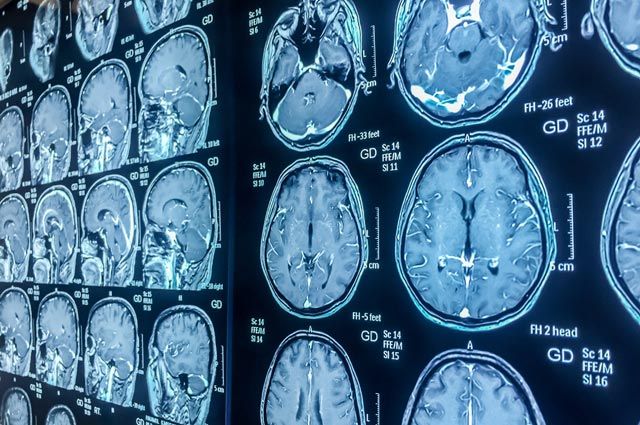
Еще недавно метастазы в головной мозг при раке считались смертельным приговором. Но сегодня ситуация меняется. Системная таргетная терапия в сочетании с радиохирургией позволяют значительно повысить эффективность лечения и даже добиться стойкой ремиссии, то есть фактически остановки болезни.
Наш эксперт — заведующий отделением радиотерапии и радиохирургии НИИ нейрохирургии имени Н. Н. Бурденко, член-корреспондент РАН, профессор, доктор медицинских наук, член Московского общества нейрохирургов, Ассоциации нейрохирургов России, Всемирной и Американской ассоциации нейрохирургов (WFNS, AANS), Американского и Европейского общества радиационных онкологов (ASTRO, ESTRO), Международного общества по стереотаксической радиохирургии (ISRS) Андрей Голанов.
Разрушать патологические очаги внутри головного мозга сегодня можно амбулаторно: это безболезненно, эффективно и в значительной степени безопасно. Такие вмешательства нейрохирурги проводят без скальпеля, даже не касаясь черепа. Причем это происходит при минимальной лучевой нагрузке. Это стало возможно благодаря таким установкам, как гамма-нож (применяется при патологиях исключительно внутри головы) и кибернож (используется также на других частях тела).
Главное — точность
Еще в середине прошлого века известный шведский нейрохирург, профессор Ларс Лекселл предложил метод радиохирургии: очень точное (прецезионное) подведение ионизирующей энергии от внешне расположенного источника радиации к мишени, то есть к относительно небольшому участку патологической ткани внутри головы. В 1968 году он же создал первую радиохирургическую установку: гамма-нож. Изобретение стало революционным и ознаменовало собой начало нового направления в медицине.
Первоначально метод применяли лишь при неврологических проблемах (болевых синдромах, в том числе невралгии тройничного нерва, двигательной патологии, такой, как паркинсонизм и другие гиперкинезы). Но подлинный расцвет радиохирургии начался после появления техники для визуализации: КТ и МРТ. Показания к применению метода расширились: оказалось, что однократное подведение относительно высокой дозы ионизирующей энергии способно предотвращать развитие опухоли и даже приводить к уменьшению метастатических очагов.
До появления киберножа — роботизированной установки с использованием линейного ускорителя, изобретенного американским нейрохирургом Джоном Адлером, — стереотаксическая техника могла применяться только внутри черепа. Сегодня же таких ограничений нет, и во всех современных установках для лучевой терапии местоположение мишени определяется непосредственно во время облучения. Это позволяет подводить высокие дозы ионизирующей энергии точно к мишени, расположенной в любой части тела.
Не сбить прицел
Без риска осложнений
Радиохирургическим способом сегодня лечат метастазы в головном мозге (при раке молочной железы, кожи, легких), а также сами опухоли, как доброкачественные (менингиомы, невриномы, аденомы), так и злокачественные. Правда, при раке головного мозга (глиоме) кибернож используют только как вторичный метод после проведенного комбинированного лечения. Также этим способом можно лечить и артериовенозные мальформации (аневризму сосудов головного мозга, которая является главной причиной инсультов у молодых).
По эффективности радиохирургия вполне сопоставима с обычной операцией, но позволяет добиться результата без трепанации, повреждения черепа и кожи головы. Не требуется общей анестезии и долгого восстановления, не возникает опасности инфекций и кровотечений. Операция проводится амбулаторно, хорошо переносится, не имеет ограничений по возрасту и состоянию здоровья. А еще она совместима с другими видами лечения. Например, для ее проведения не нужно прерывать курс химиотерапии.
Радиохирургия, в том числе с использованием киберножа, является единственным выходом, когда у пациента опухоль или метастаз располагаются в труднодоступных зонах мозга или там, где применение обычной операции сопряжено с высоким риском ухудшения состояния пациента, а стандартная лучевая терапия недостаточно эффективна.
Раньше при одиночных небольших метастазах в головном мозге не было иного выхода, кроме облучения всей головы. Но сегодня можно воздействовать прицельно лишь на патологический участок, избегая тем самым развития осложнений (в том числе неврологических и психических).
В лечении крупных метастазов используется также и предоперационное облучение, которое не только повышает успех последующей операции, но и снижает возможность дальнейшего роста и распространения опухоли.

Как самолетом слетать
Радиофобией страдают многие люди. Некоторые из-за боязни радиации лишний раз и рентген не сделают (даже если надо), и маммографию проигнорируют. Что уж говорить о радиохирургии, при которой используются высокие разовые дозы лучевой энергии (в 10-20 раз выше по сравнению со стандартным облучением). Бытует мнение, что после такого вмешательства (даже успешного) риск появления нового рака повышается в разы.
Но на самом деле это не так. За лечебный сеанс тело пациента получает дозу радиации как при полете на самолете. Особенностью радиохирургии является резкое уменьшение лечебной дозы ионизирующей энергии за пределами зоны воздействия. То есть лучевая энергия попадает только на сам патологический участок, но уже через несколько миллиметров доза становится безопасной для окружающих нормальных тканей. Как показали крупные зарубежные исследования с участием большой группы пациентов, проведенные, в частности, в Великобритании, радиохирургическое лечение даже через 10 и более лет после его проведения не приводило к значимому увеличению риска развития злокачественных опухолей по сравнению с популяцией.
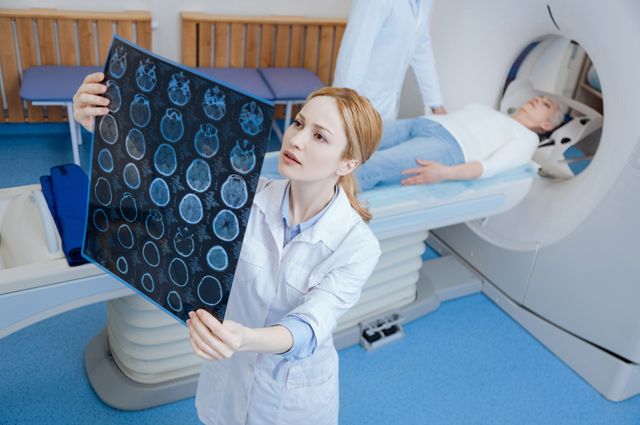
Размер имеет значение
Увы, не любая опухоль может быть разрушена кибер- или гамма-ножом. Каждый случай рассматривается особо, с учетом характера первичного очага, состояния и возраста пациента и проведенного ранее лечения.
При крупных размерах опухоли, или когда в нее вовлечены функционально значимые структуры, например, зрительные нервы, необходимо проводить облучение в стандартном режиме. К тому же радиохирургия не заменяет современную микронейрохирургию. При наличии у пациента большой, но операбельной опухоли, сопровождающейся отеком и/или компрессией (сдавливанием) мозгового вещества и выраженной неврологической симптоматикой или повышенным внутричерепным давлением, лучше предпочесть прямую операцию.
Другое ограничение — это множественный характер поражения: при местно распространённом раке лишь в 60% случаев можно применить кибернож, хотя сегодня облучают и до 10 и более метастазов за одну фракцию при их небольшом размере.
Как и другие виды консервативных и хирургических методик, технические аспекты и результаты хирургии гамма-ножом вестибулярной шванномы постоянно улучшаются. В текущих протоколах гамма-ножа ведется контроль за опухолью и состоянием лицевого нерва практически у каждого пациента с вестибулярной шванномой. Области продолжающихся исследований охватывают проблемы воздействия радиохирургии на органы слуха и равновесия и методы.
Группа исследователей Университета Питсбурга имеет огромный клинический опыт хирургии гамма-ножом вестибулярных шванном. Так Lunsford et al. суммировали свой опыт лечения 829 вестибулярных шванном в период между 1987 и 2002 гг. Этот широкомасштабный анализ включал в себя лечение опухолей среднего размера 2,5 см 3 и средней дозой облучения 13 Гр.
В 2000 году Prasad et al. из Университета Вирджинии опубликовали данные о 200 вестибулярных шванномах, которые подверглись лечению гамма-ножом в течение 10 лет. В 153 случаях были получены данные включающие 96 пациентов, прошедших первичное лечение и 57 вторичное. Авторы сообщили об отсутствии слуха у 105 пациентов, из них 53 из 96 с первичным лечением и 52 из 57 со вторичным. Использовались градационная система Gardner-Robertson, а также субъективная оценка слуха, однако ни тональной аудиометрии, ни измерения разборчивости речи выполнено не было.
К сожалению, сообщение включало данные аудиометрии только 48 пациентов, а интервалы аудиометрического исследования зафиксированы не были. Несмотря на эти ограничения, у всех пациентов кроме одного в первые два года после хирургии гамма-ножом изменений слуха выявлено не было. Эти данные также показали, что наибольшие изменения по шкале Gardner-Robertson наблюдаются между 2 и 4 годами после хирургии гамма-ножом; таким образом, без знания оценочных интервалов уточнение начала потери слуха невозможно. Не было описано и результатов, касающихся функции равновесия.
Группа исследователей под руководством Kim в Национальном Университете Сеула описала исходы состояния слуха у 25 пациентов с вестибулярной шванномой и сохранным слухом. Средний объем опухоли составлял 3,0 см 3 (от 0,16 до 9,1 см 3 ) с назначением дозировки 12 ±0,7 Гр на 49,8 ± 1,1% изодозы. Были описаны изменения слуха по шкале Gardner-Robertson, данные тональной аудиометрии и результаты тестов разборчивости речи. Данные были зафиксированы до хирургии гамма-ножом, через некоторый промежуток и спустя длительное время после лечения.
Подобно нашему опыту авторы обнаружили, что у 16 пациентов слух снизился на 20 дБ в период от 3 до 6 месяцев после хирургии гамма-ножом и что данное снижение слуха сохранялось на протяжение 24 месяцев. Был выявлен только один прогностический фактор ухудшения слуха — воздействие максимальной дозы на ядро улитки.
В программе акустической невриномы и хирургии основания черепа мы создали клинический путь для всех пациентов, которые подвергаются хирургии гамма-ножом при первичном, или вторичном лечении вестибулярной шванномы. В предоперационном периоде пациенты проходят полный набор видеонистагмографических тестов, полное аудиологическое исследование, а также электромиографию лицевого нерва. Спустя шесть месяцев после лечения каждый пациент проходит МРТ с введением гадолиния, а также комплекс аудиологических тестов и калорические пробы для оценки периферической вестибулярной функции.
Очевидно, в большинстве случаев изменения слуха и равновесия наблюдаются в течение 12 месяцев после хирургии гамма-ножом, но в некоторых случаях продолжение снижения функций можно наблюдать и дольше. Такие объективные данные соотносятся с транзиторной дисфункцией лицевого нерва, дисфункцией тройничного нерва, шумом в ушах и отсутствием равновесия у больных с вестибулярной шванномой после хирургии гамма-ножом. Возможной причиной этих изменений может быть увеличение размера опухоли сразу же после радиохирургии.
Обычно постлучевой отек персистирует около шести месяцев, но может сохраняться и до года. Лабиринтная артерия, ветвь передней нижней мозжечковой артерии, кровоснабжает в основном улитку и преддверие лабиринта и возможно, что постлучевой отек этой зоны негативно сказывается на внутреннем ухе. Кроме этого деваскуляризация сосудистой полоски, по всей вероятности, является пусковым механизмом постлучевой потери слуха, особенно при значительно большем нарушении порога слуха, чем разборчивости речи, как при сосудистом пресбиакузисе.
При контроле за опухолью после лечения гамма-ножом у нескольких наших пациентов наблюдалась регрессия, улучшение слуха и вестибулярной функции. Очевидно, что это отклонение от естественного течения заболевания. Напротив, в контрольной группе пациентов наблюдались ухудшение слуха и вестибулярной функции, а также развитие неустойчивости. Важно продолжить систематическое изучение и увеличить когорту пациентов для определения эффективности хирургии гамма-ножом и объективизации сравнения с другими методами радиотерапии, а также с микрохирургией и выжидательной тактикой.
Диагностика таких симптомов как отсутствие равновесия с учетом ожидаемого времени течения пареза вестибулярного нерва важны не только для консультации пациентов, но и для расширения возможностей реабилитации или неспецифического подавления вестибулярных реакций до завершения компенсации.
Последней темой является обсуждение роста опухоли после радиохирургии. Важно учитывать, что после радиохирургии опухоль увеличивается в размерах. Действительно, мы наблюдали статистически значимое увеличение и распространения опухоли за пределы внутреннего слухового канала в течение шести месяцев после хирургии гамма-ножом, однако затем в течение года после лечения отмечалась редукция объема новобразования. Обычно постлучевой отек персистирует в течение шести месяцев, но иногда может сохраняться и до года.
Соответственно, перед операцией необходимо обсудить это с пациентом. Можно построить беседу на отдельных наблюдениях и объяснить, почему опухоль может увеличиться в ранние сроки после радиохирургии. Задачей повышенной сложности является принятие решения о необходимости резекции опухоли и времени выполнения данной операции. Pollock et al. придают особое значение необходимости демонстрации подтвержденного роста опухоли серией МРТ до принятия решения о необходимости операции, а также обсуждения сложившейся ситуации со специалистом по радиохирургии.
Другим спорным вопросом остается диссекция лицевого нерва, либо его сохранение при микрохирургической резекции после радиохирургии. С одной стороны, имеются указания на отсутствие технических сложностей, с другой стороны, заметно возрастают сложности при отсепаровке опухоли от лицевого нерва, более того, описано снижение функции лицевого нерва после операции. Работа Watanabe et al. включала в себя гистопатологический анализ резецированного лицевого нерва. Авторы обнаружили микроваскулит лицевого нерва, дегенерацию и потерю аксонов, а также пролиферацию шванновских клеток. Учитывая механизм отсроченного эффекта радиохирургии эти находки не были неожиданностью.
Более того эти данные подчеркнули то, что нейроотологу необходимо быть уверенным при планировании облучения, что высокая доза облучения не затронет лицевой нерв. Как было описано выше, доза в 12 Гр к изодозе в 50% означает то, что максимальная доза на опухоль будет составлять 24 Гр. Если при планировании лечения данная максимальная доза будет передаваться на область лицевого нерва, можно сразу ожидать наличие постлучевых эффектов. Поэтому при принятии нейроотологом и пациентом решения о резекции опухоли, которую первоначально лечили радиохирургически, важно просмотреть план лечения и установить дозу облучения, которой подвергся лицевой нерв.
Приехали мы в клинику во вторник 26 мая к 12-ти часам.
Территория очень ухоженная, зелёная, большой комплекс разных зданий. Тут есть корпус гамма-ножа, кибер-ножа и заканчивается строительство корпуса для протонной терапии.



Персонал очень обходительный, всё новое, красивое. Чисто, аккуратно, светло, по-европейски, дорогая аппаратура.
Меня оформили довольно быстро в регистратуре. Заполнила бумаги, ответила на анкету. Нас с подругой поселили в двухместный номер/палату на двое суток. Окно во всю стену, душ-туалет, шкаф, тумбочки, холодильник, маленький телевизор, столик с креслами, хороший вайфай. В стоимость входит трёхразовое питание на двоих (питание с проживанием – 11 тыс.руб.).
Само лечение по прайсу стоило 198000 рос.рублей. Больше никаких расходов, кроме дороги.
Палаты прямо на том же этаже, где столовая и все процедурные кабинеты (включая МРТ и сам гамма-нож). Очень всё удобно.
Палата и вид из окна.



Сан-узел.


С нами ехал ещё мой бывший муж. Он поселился в маленькой гостинице "Крона" – в ста метрах от клиники (буквально рядом, и на порядок дешевле). Там тоже есть интернет, кафе, но он питаться приходил к нам, за компанию. Некоторые пациенты с сопровождающими тоже селятся в той гостинице и питаются самостоятельно (так экономней), а приходят в клинику только на процедуры. Но, честно говоря, пациентам я бы советовала селиться в самой клинике.


Тут в столовой можно просто прийти и взять себе еды на выбор за деньги (обед из трёх блюд плюс чай/компот, например, стоит 150 руб.). Столовая светлая, большая, людей немного. Есть отдельный столик, где чай-сахар-хлеб можно брать не лимитировано.



Везде в коридорах кулеры с холодной-горячей водой. В коридорах висят детские рисунки на стенах.


Персонал довольно молодой. Очень все активные, приветливые, толковые.
В первый день мне ничего не делали. Вечером зашёл врач, поспрашивал разные вопросы, заполнил какой-то свой формуляр, поотвечал на мои вопросы.
После ужина мы пошли прогуляться. Тут очень красивые места. В 15 минутах ходьбы от клиники прекрасный сосновый и мешаный лес, красивое озеро (там и рыбу ловят, и купаются). Лес грибной, с малинниками и земляничными полянами (жаль, не сезон).



На следующий день (27-го) утром укололи 8 мг дексаметазона.
Забрали меня из палаты в 11 часов. Сделали МРТ с контрастом (полчаса). И отправили прикручивать рамку. За весь день это были самые неприятные 15 минут (10 минут надевали и потом после процедуры 5 минут снимали).
После того, как надели рамку сделали МРТ без контраста (10 минут), чтобы настроить аппарат и компьютерную программу под меня. И отпустили в палату. Всё вместе заняло полтора часа. Сказали надо подождать часа два. В этот день было семь операций.
А мы никуда и не торопились. Подруга принесла обед нам в палату. Я прекрасно с ним справилась без всяких трубочек и неприятных ощущений. Кормят тут вкусно, скорее, как в кафе, а не в больнице. Аппетит, кстати, отличный. Думаю, я уже пару свежих килограммчиков привезу домой.))



В 14:15 меня забрали на гамма-нож (после него сразу сняли рамку и забинтовали голову) в 15:15 я уже была обратно в палате. Само облучение длилось 32 минуты.
Немножко побаливали места вкручивания шипов/шурупчиков, но очень фоново, даже обезболивающее не пила. Спала хорошо, но только до пяти часов. В Питере уже начинаются белые ночи, светает рано-рано, часа в три. В день приезда было тепло и солнечно. Остальные два дня шли дождики и немного похолодало.
На следующий день сказали размотать бинты и заклеить ранки на лбу обычным пластырем (ничем не обрабатывать). А на затылке, вообще, оставить без ничего. Голову три дня не мыть. Я смотрела Танины фотки, у неё рамка крепилась очень высоко, почти у корней волос. А у меня прямо посреди лба. Надеюсь, шрамики рассосутся.



И вот ещё что.
Я думала, опухоль выжгут и всё. Она будет потихоньку там рассасываться.
Но всё не так просто.
Врач отдавая выписку вечером в день операции беседовал со мной, про препараты на ближайший месяц, про возможные осложнения.
Оказывается ткани опухоли никуда не деваются. Они могут только перестать копить контраст при повторных МРТ. В редких случаях немного уменьшиться.
А могут, наоборот, увеличиться! И может начаться некроз тканей. В этом случае их придётся удалять оперативным вмешательством. Потому что будет давить на мозг (а у меня там сенсорная зона и рядом моторная: речь, движение руки-ноги и т.д.).
Ещё может начаться стремительный распад тканей опухоли (такое бывает при раке молочной железы). Нужно не упустить момент, следить за самочувствием, реакцией организма, срочно увеличить дозу дексаметазона, мочегонное, все дела.
Контроль МРТ с контрастом первый год каждые дтри месяца. Второй год и дальше – каждые полгода (если всё в норме)..
Сказал, хорошо, что метастаз единичный, но не факт, что нет других очень мелких, или что они не нарастут (оптимист, да. но у него статистика. ). Поэтому МРТ надо делать на аппаратах с шагом в 1мм, а не в 3, как делают в большинстве клиник у нас. Потому что метастаз в 2мм, к примеру, может не попасть в срез.
Ну и ещё раз сказал, что никакая химия в мозг не попадает и рост этой всей фигни не сдерживает. Надежда только на общий иммунитет, и состояние основного источника болезни. Герцептин (и другие препараты) сдерживает рост метастазов в теле, но не в голове. Поэтому просто ждать, и убирать очаги по мере возникновения.
Прописал дексаметазон по утрам:
5 дней – по 8мг (внутримышечно)
5 дней – по 4мг (внутримышечно)
5 дней – по 2 мг (в таблетках)
5 дней – по 1 мг (в таблетках);
Омез по таблетке на ночь 20 дней;
мочегонное, которое пью (у меня Трифас).
Ну и наблюдаться у онколога, невролога, химиотерапевта.
Чувствую себя хорошо, голова не болит. Шалит правая рука немного, переодически теряю над ней контроль, особенно по утрам. После дексаметазона получше. Врач говорит, ничего страшного, должно со временем пройти.
Ну вот такой отчёт.
Сегодня ночным поездом еду в Москву. Побуду там в гостях у друзей. И в субботу отчалим на Харьков.
Ещё раз вам всем спасибо огромное за поддержку!
Очередной этап пройден. Надо лечиться дальше.
Хочу рассказать о таком виде операции, как Гамма-нож (стереотаксическая радиохирургия). Надеюсь, мой отзыв будет полезен и внесёт немного ясности о самой процедуре.
Начну с того, что зимой получила травму головы после падения.
После обращения в поликлинику отправили на КТ головного мозга. По результатам были обнаружены кавернозные ангиомы головного мозга. После КТ, сделала МРТ с контрастированием, для более полной картины диагноза.
По результатам МРТ выявлены: кавернома варолиева моста и кавернома левой гемисферы мозжечка.
И началась бесконечная беготня по больницам и врачам.
В итоге, хирургическое лечение, было противопоказано, так как ангиомы находятся глубоко, а ещё и около мозжечка. Слишком велик риск неблагоприятного исхода операции.
Через 6 месяцев сделано повторное МРТ, размеры каверном увеличились, и добавились геморрагии (следы кровоизлияния).
После получения результатов, на консультации с заведующим нейрохирургии, было предложено лечение на гамма-ноже.
Параллельно отправляла документы в Санкт-Петербург и Москву, с клиник пришло подтверждение на операцию на коммерческой основе (стоимость более 200 000 руб.).
В это же время занималась оформлением квоты. Но, если говорить честно, сомневалась, что получу квоту. Так как думала, что будет большая очередь.
Пока сдавала анализы, а это около двух недель, пришло подтверждение с больницы Ханты-Мансийска по квоте. Туда я и отправилась для лечения.
От начала оформления квоты до дня операции прошёл всего месяц.
А теперь о самой операции.
Приехала в больницу в назначенный день. В приемном отделении сдала вещи и меня отправили в нейрохирургическое отделение. Пока поселили в палату, пока переговорила и познакомилась со своим лечащим врачом, пока сдала недостающий анализ крови, так и прошёл день.
Утром следующего дня позавтракала и меня отправили на одевание железной рамки.
Перед тем как одеть раму, места, где она будет крепиться, обезболивают уколами. Всего ставят четыре укола. Дискомфорт при креплении все равно присутствовал, хоть боли и не ощущалось. А ещё присутствовало сильное чувство сжатости головы.
После того, как рама одета, передвигалась только на кресле-каталке во главе с медсестрой.

После крепления рамы, меня отвезли на МРТ. Обследование длилось около 30-40 мин.
Затем пришлось немного подождать, пока врачи обсуждали предстоящее лечение на консилиуме. Тоже около 40 мин.
Ожидание - это самое страшное и неприятное для меня, так как не знаешь, что тебя ждет впереди.
Сама же операция прошла абсолютно безболезненно. Делали на установке, похожей на МРТ. Только перед началом процедуры спросили включить музыку или делать в тишине. Я, естественно, согласилась на музыку. Так как для себя решила, что будет проще отвлечься. Хочу сказать, что музыка была очень приятной и спокойной, ни каких резких звуков и неожиданных перепадов.
Облучение длилось 101 минуту. При этом сквозь музыку, было слышно как работает аппарат. Как мне показалось, что-то где-то выезжало, жужжало и дребезжало.
При этом, врачи сказали, что во время процедуры можно двигать руками и ногами.
Особо не пошевелишься, когда голова обездвижена, но все равно, это хоть какой-то плюс.
Перед процедурой обязательно сходите в санитарную комнату. Хорошо, что меня об этом предупредила одна из соседок по палате. Так как время проведенное на облучении может быть долгим.
После окончания операции, сняли раму, обработали ранки зелёнкой, перебинтовали голову и отвезли в палату.
В палате немного полежала, пообедала, получила выписку и была отправлена домой. Так как состояние было нормальное, да ещё и была с сопровождающим. О сопровождении врач уточнял при выписке.
Вот так и прошла вся операция, быстро и безболезненно.
На следующий день появился отёк на лице, в месте крепления рамы. Ещё через день отёк опустился на глаз. Даже приоткрыть глаз было затруднительно. Причем отек был только с одной стороны. Пока добиралась до родного города, отёк прошёл (приблизительно за трое суток). Так что спросить, что это было у меня, не удалось. В отзывах о гамма-ноже таких симптомов не встречала.
Буду рада общению с теми, кто проходил через данную процедуру или только собирается на нее.
Ожидаемый эффект не ранее 12-16 месяцев после операции.
Сейчас отслеживаю динамику проведенного лечения с помощью МРТ (один раз в три месяца).
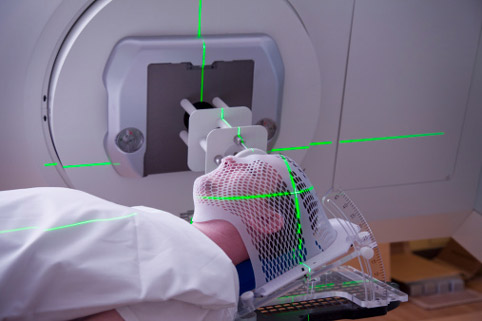
Кем и когда был создан Гамма-нож?
В 1951 году первый прототип Гамма-ножа создал шведский нейрохирург, профессор Ларс Лекселл. Он занимался лечением паркинсонизма и эпилепсии, для чего и разработал стереотаксическую раму собственной конструкции.
Стереотаксическая рама – основа аппарата Гамма-нож. Нейрохирурги во всем мире используют различные варианты устройств, работающих по принципу стереотаксии. И неслучайно: все дело в том, что для вмешательства в мозг необходима высочайшая точность. Однако на что ориентироваться и опираться, чтобы не промахнуться мимо опухоли или поврежденного сосуда? Ведь кожа головы движется свободно, а точно зафиксировать голову довольно сложно.
Рама Лекселла, как и другие стереотаксические устройства, прочно крепилась к голове и задавала четкую трехмерную систему координат. И нейрохирург, опираясь на данные этой системы, безошибочно попадал в цель. Однако Лекселл сделал следующий шаг – предложил прикреплять к раме рентгеновские трубки и наводить их на цели внутри черепа, не вскрывая его. Так возник прототип Гамма-ножа, а вместе с ним и новое направление в медицине – стереотаксическая, или высокоточная радиохирургия. В 1968-м году была создана первая коммерческая модель Гамма-ножа, а спустя сорок с лишним лет эта технология появилась и в нашей стране.
Как же работает эта технология?
Операция начинается с того, что на голову пациента под местной анестезией устанавливается стереотаксическая рама. Затем проводится компьютерная или магнитно-резонансная томография мозга. Полученные координаты трехмерной карты мозга привязываются к координатам рамы – это необходимо, чтобы хирург точно знал, где находятся границы опухоли или оперируемого участка. Точность системы Гамма-нож – полмиллиметра.
Обычно все делает автоматика. На основе данных МРТ с помощью компьютерной системы планирования облучения разрабатывается план лечения. Учитывается все: количество целей в мозгу, их вес, взаимное расположение, угол наклона головы, форма опухоли (или опухолей), какие ткани находятся по соседству.
Затем пациент ложится на кушетку, врачи желают ему удачи и покидают помещение. Кушетка заезжает в установку – большую полусферу. Внутри нее спрятаны источники кобальта 60, которые испускают направленные пучки гамма-излучения. По отдельности каждый из пучков слишком слаб, чтобы повредить ткани. Однако компьютер, опираясь на данные сканирования, фокусирует их в один мощный пучок – в глубине мозга, в целевой области опухоли. И разрушает ДНК раковых клеток.
Процедура занимает от двадцати минут до получаса – все зависит от количества и размера целей в мозгу. Во время операции больной находится в полном сознании, не испытывает никакой боли и может разговаривать с врачами по аудио-связи.
Потом кушетка выезжает, раму снимают, места ее крепления обрабатывают, а на следующий день пациента выписывают.

В чем плюсы этой операции?
- Высокая точность – 0,5 мм в автоматическом режиме. Облучение практически не задевает окружающие здоровые ткани, а радиационная доза строго рассчитывается. Если у больного первичный рак легких, он получает лучевую терапию, и вдруг выясняется, что метастазы проникли в мозг, то ему необходим именно Гамма-нож, который быстро поразит только опухолевые клетки.
- Высокая эффективность – в 92-98 % случаев опухоль уменьшается или перестает расти.
- Не нужен общий наркоз.
- Не надо брить голову.
- Не требуется трепанация черепа.
- Нет риска осложнений и инфекций.
- В два раза дешевле, чем открытая операция на головном мозге.
- Период полной реабилитации занимает всего несколько месяцев.
- Не требуется госпитализация – как правило, больной на следующий день уже возвращается домой.
- Можно лечить большое количество опухолей.
- Гамма-нож поражает любую цель – даже в глубине мозга и основании черепа, куда с помощью традиционного скальпеля или иглы невозможно добраться. При этом окружающие ткани остаются невредимыми.
- Он не утяжеляет симптоматику основного заболевания. Например, если сделана операция человеку с невралгией троичного нерва, то у него не нарушается мимика, которая, как правило, всегда страдает в случае оперативного вмешательства – из-за того, что нарушается кровоток. А Гамма-нож убивает только боль.
Какие болезни по силам Гамма-ножу?
Онкологические: опухоли головного мозга – как доброкачественные образования, так и метастазы.
Болезни глаз: меланома сетчатки и прогрессирующая глаукома.
Сосудистые поражения головного мозга – гемангиомы, каверномы и так называемые артериовенозные мальформации (АВМ): патологические сплетения сосудов головного мозга. Если они есть в мозгу, человека ждет целый букет болезней: от постоянных головных болей до эпилептических припадков, пареза и паралича.
Функциональные нарушения головного мозга, в том числе височная эпилепсия, многоочаговая эпилепсия, болезнь Паркинсона и невралгия троичного нерва.
Что нельзя лечить при помощи этого аппарата?
Что касается опухолей, то здесь, в первую очередь, значение имеет размер. С помощью Гамма-ножа не лечат новообразования свыше 3 см. Дело в том, что чем больше опухоль, тем большую дозу радиации надо подвести к ней. А значит, возрастает дозовая нагрузка на прилежащие ткани и риск постлучевых осложнений.
Есть и другие ограничения: эффект от радиохирургии отсрочен. Доброкачественные опухоли перестают расти через полгода-год. Патологические сосуды закрываются через один-два года, а метастазы исчезают через 1-3 месяца. Если пациенту необходимо срочное лечение, то иногда выбирают традиционную открытую хирургию.
Читайте также:

