Понятие о клиническом минимуме обследования при подозрении на рак
1)Клинические методы исследований:
жалобы, сбор анамнеза (изменение голоса, пищевых привычек, потеря аппетита, необъяснимое повышение температуры, гиперсаливация, дисфагия, боль, слабость, утомляемость, кровь в биолог.жидкостях),
и общеклиническое исследование больного. (осмотр, пальпация, перкуссия, аускультация)
Анамнез естественный – рассказал больной,
забытый – рассказал, когда задал наводящие вопросы,
утерянный – данные из мед.документации.
2) лабораторные методы: в ОАК мб анемия, лимфопения, увеличение СОЭ.
иммунологические исследования (радиоиммунологические тесты и иммуногистохимические методы).
Для определения переносимости пациентом специального лечения, его соматического статуса - ЭКГ, ЭЭГ, ЭхоКГ с фракцией выброса, спирография, функциональные радиоизотопные исследования почек и печени
3)Методы визуализации новообразований: рентгенологические иссле, рентгеновская КТ, МРТ, УЗИ, радионуклидная визуализация, ангиография
4) Эндоскопические методы исслед: ФГДС, ретроградная холангиопанкреатография
бронхоскопия лапароскопия, торакоскопия, медиастиноскопия и др.
5)Онкоморфологическая диагностка: морфологическая диагностика (доброкач ли злокач, гистологическая принадлежность, степнь дифференцировки и распространения), цитологическая диагностика.
5) определение онкомаркеров в биологических жидкостях организма
32. Понятие о клиническом минимуме обследования при подозрении на рак.
1.физикальное исследование доступных зон возможного регионарного и гематогенного метастазироания (пункция лимфоузлов при подозрении)
2.ОАК, Б/Х крови, ОАМ, ЭКГ, рентгено- или флюорография легки; гинеколог, УЗИ ОБП, забрюшинного пространства и ОМТ для исключения сопутствующей патологии.
3.дополнительно в зависимости от локализации опухоли:
О.Трахеи, бронхов, легких – полипроекционная флюорография или рентген-я легких, рентгеноскопия (по показаниям), томография патологического образования в паренхиме или корне легкого, фибробронхоскопия с биопсией, анализ мокроты на атипичные клетки
О.Головы, шеи – УЗИ мягких тканей, органов шеи, осмотр ЛОРа.
О.Молочной железы – УЗИ, мазки-отпечатки выделений из соска (и из опухоли при ее распаде)
О.Пищевода и желудка – рентгеноскопия с прицельной рентгенографией, ФЭГДС с прицельной биопсией или забором материала различными способами для цитологии.
О.Тонкой кишки - пассаж бариевой взвеси по кишечнику, УЗИ ОБП.
О.Толстой кошки – пальцевое исслед.прямой к-ки, ректороманоскопия (при возможности биопсия или мазок-отпечаток), ирригоскопия, фиброколоноскопия с биопсией.
О.Гепатопанкреатодуоденальной зоны – УЗИ, рентгеноскопия желудка и 12-перстной к-ки, ФГДС.
Лимфопролиферативные о. – рентгенография легких в 2 проекциях, томография средостения с контрастированием пищевода; УЗИ ОБП, забрюшинного пространства, ОМТ, анализ крови на RW, ВИЧ. При подозрении на миеломную болезнь – рентгенография ребер и черепа.
О. костей и мягких тканей – рентгенография зоны, опухоли в 2 проекциях,УЗИ опухоли, мазки-отпечатки при деструкции.
О. кожи – мазки-отпечатки при деструкции.
О. мочевыводящей системы – пальцевое исслед.прямой к-ки; УЗИ почек, мочевого пузыря, простаты, экскреторная урография (цистография), цистоскопия.
О. малого таза – УЗИ ОМТ, трансректальное и трансцервикальное УЗИ, цитология мазков с поверхности шейки матки и цервикального канала. Ректороманоскопия, ФГС у женщин.
Она активно потребляет все необходимое для вашего организма, тем самым не позволяет жить полноценно вашим органам. В процессе развития опухоли она не только потребляет, но и выделяет токсичные вещества. Благодаря этим двум процессам без труда можно увидеть изменения на клеточном и химическом уровне по анализу крови. До сих пор неизвестна точная причина рака, из-за чего он появляется.
Злокачественная мутация клеток органа не является приговором, и на ранних стадиях рак излечим. Именно поэтому так важна своевременная диагностика рака. По общепринятой классификации рак имеет 4 стадии. Врачи дают положительный прогноз на 1,2 стадии. Сегодня мы рассмотрим полную диагностику, а также какие анализы нужно сдать на рак?
- Первые признаки, при которых стоит начать беспокоиться.
- Диагностика раковой болезни
- Профилактика рака
Первые признаки, при которых стоит начать беспокоиться.
Частые головные боли, хроническая усталость, быстрая утомляемость, тошнота, снижение аппетита, потеря веса, частые бактериальные и вирусные заболевания — многие люди подобные симптомы списывают на различные факторы, тем самым позволяют опухоли расти, а когда появляются явные симптомы, такие как поражение самого органа и близлежащих тканей, то не все методы лечения становятся эффективными.
Подозрение на рак (общие симптомы):
- Резкая потеря веса;
- Частая необъяснимая боль в одном и том же месте;
- Отдышка, кашель, хрипота;
- Кровотечение;
- Изменения кожи, появление на коже пигментных пятен или новых родинок;
- Изменения активности мочевого пузыря;
- Изменения в работе пищеварительного тракта;
- Необычные выделение из молочной железы и половых органов;
- Появление припухлостей с гиперемией, уплотнения, различные новообразования на участках кожи тела и головы;
В группе риска находятся:
- Женщины старше 35 лет, не рожавшие или не кормившие грудью;
- Курящие люди;
- Ожирение, лишний вес;
- Алкозависимые;
- Подвергающиеся облучению, отравлению канцерогенами;
- Генетическая предрасположенность;
- Страдающие иммунодефицитом.
Необходимо хотя бы раз в год сдавать общий и биохимический анализ крови, так как он достаточно много содержит нужной информации. Благодаря этим полезным данным можно своевременно диагностировать злокачественные новообразования.
Диагностика раковой болезни
Визуальный и пальпаторный осмотр онколога. Врач-онколог проводит пальпаторное и визуальное обследование. На основании полученных данных он принимает решение для дальнейшего исследования пациента и сдачи определенных анализов на онкологию.
Например, можно выявить состояние предстательной железы и обнаружить рак в 2, 3 степени, при ректальной пальпации. Обычно при этом чувствуются узелки и новообразования, а в более поздних этапах сильное увеличение простаты.
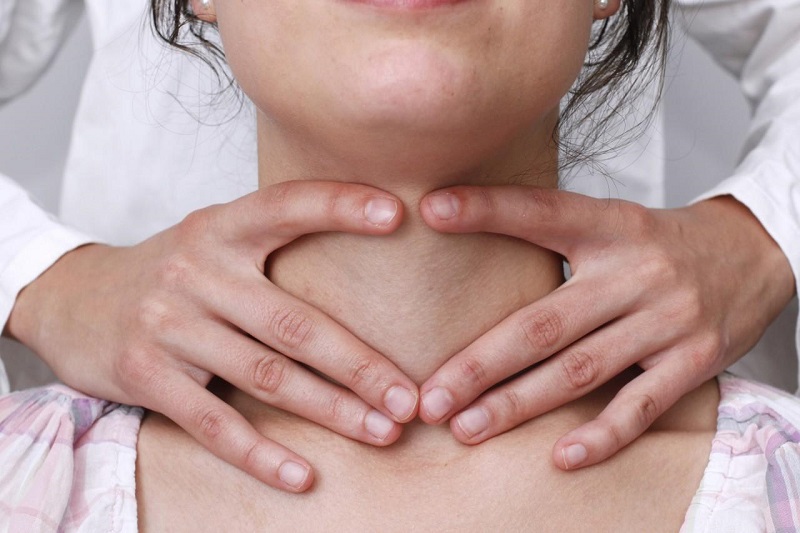
Пальпация применяется повсеместно
Проведение генетических исследований. Этот метод основан на исследование генов и антител организма человека или животного. Если гены и антитела работают неправильно, не выполняя полноценно своих функций, то есть большой риск попасть в группу онкобольных.
УЗИ диагностика. С помощью УЗИ аппарата можно увидеть новообразования, метастазирование в шейной, грудной, брюшной, поясничной и паховой зонах. В некоторых случаях по имеющимся признакам можно определить доброкачественность или злокачественность опухолей.
Рентген диагностика. Данный метод использую при исследовании легкого, но, к сожалению, этот метод не дает 100% результата, так как опухоли меньше 2 мм не видны на снимках, и полностью исключить возможности новообразования невозможно.
Томография. На сегодняшний день этот метод является наиболее точным. С помощью МРТ врач может получить подробные данные о состоянии мягких тканей организма и найти опухоль, определив ее месторасположение с точностью до миллиметра. Также с помощью МРТ можно диагностировать рак предстательной железы.
Проверка на Ро-тест. Для диагностики по этому методу необходима кровь пациента в которую добавляют специальный антиген. Благодаря этому методу можно узнать о наличии в организме злокачественного образование, но о месте локализации — нельзя.
Цитологическое и гистологическое исследование (Анализ на раковые клетки). Одна из обязательных процедур диагностики рака при которой производят забор клеток опухоли или кусочек опухоли для последующего изучения. Биопсия направлена на определение злокачественности или доброкачественности новообразования.

Гистологическое исследование может поставить точку в сложном вопросе диагностики
Метод глубинной радиотермометрии. Метод, с помощью которого можно определить температурные аномалии. Раковые опухоли отличаются высоким метаболизмом клеток, что меняет их местную температуру. Благодаря радиотермометрии можно определить очаг онкозаболевания.
Изотопное исследование. При этом методе используют специальные вещества (радиоизотопы) их вводят в организм, для того чтобы с помощью гамма-камеры получить изображение органа. Чаще всего используют при подозрении раковой опухоли в костях и спинномозговых каналах.
Эндоскопическое исследование. Один из самых важных и эффективных методов исследования желудочно-кишечного тракта. В пищевод или в прямую кишку, вводится специальное устройство со специальным ультразвуковым датчиком на конце, которое транслирует изображение на экране.
Дополнительные исследования. Также при подозрении на рак легких исследуют мокроту; на рак органов малого таза – проводят цитологические исследования мазка, а на рак молочной железы – истечения из груди.
Биохимический и общий анализ крови. Необходим для того, чтобы посмотреть на работу всех органов, наличие воспаленных процессов и СОЭ, на уровень гемоглобина. Так же с помощью этого исследования можно определить стадию заболевания. В Биохимическом анализе выделяют семь основных признаков, на которые обращает внимание врач-онколог:
Какие анализы показывают онкологию?
Анализы крови или мочи на наличие онкомаркеров. В процессе своего развития опухоль выбрасывает в кровь свои продукты жизнедеятельности – специфичные белки. Такие белки и называют онкомаркерами. Анализ крови на наличие таких белков, а также веществ, которые производятся в ответ на инвазию раковой клетки может дать сильный результат в диагностировании болезни.
Способ подходит для выявления рака даже на самых ранних стадиях, т.к. онкомаркеры попадают в кровь или мочу с момента возникновения опухоли.
Можно определить рак таким способом на 100 %? К сожалению, но нет, так как повышение маркеров в крови может быть из-за других заболеваниях. Но их всех анализов крови — этот наиболее точный.
ПРИМЕЧАНИЕ! Для мужчин и для женщин для выявления специфических раковых заболеваний половых органов используют разные маркеры. Например, для выявления карциномы предстательной железы, мужчины сдают кровь на повышенную концентрацию ПСА.
Таблица онкомаркеров
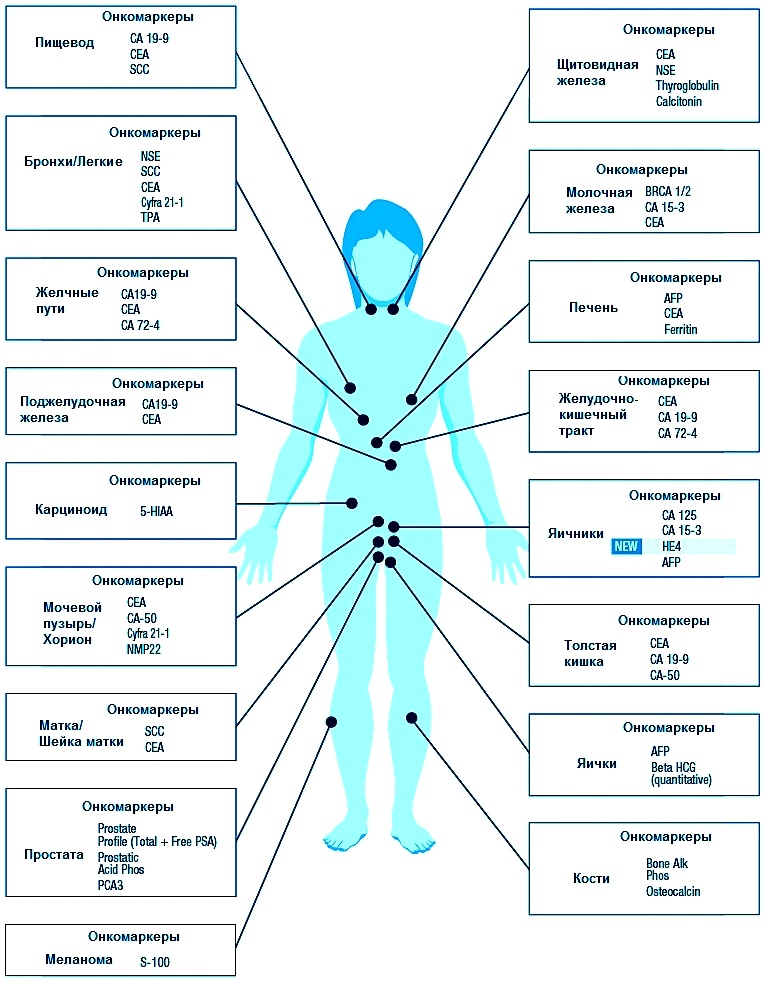
Для определения рака необходимо использовать несколько методов исследования, они могут быть разными в зависимости от визуальных обследований врача-онколога. Один из признаков не может указывать на рак. Лучший вариант для ранней диагностики рака — это ежегодный медицинский осмотр и сдача крови и мочи.
Мужчины после 40 лет обязательно должны проходить осмотр у врача уролога, чтобы проверить состояние предстательной железы и простаты, а женщинам необходимо получать консультацию уролога, гинеколога и маммолога. Провериться на рак можно всегда в онкологических центрах вашего города — совершенно бесплатно.
Профилактика рака
Можно ли избежать рак? Какими должны быть меры предосторожности?
Обеспечить полную безопасность от такого заболевания как рак невозможно, так как много факторов возникновения данного заболевания. Но снизить шансы возникновения опухолевого образования может каждый.
Итак, для того чтобы снизить риск возникновения онкологии вам необходимо:
- Постарайтесь бросить все вредные привычки, курение и алкоголь больше не должны беспокоить вас;
- Избегать химических канцерогенов;
- Принимать больше витамина D. Он содержится в жире из печени и мяса рыб: лосося, тунца и скумбрии. Врачи советуют находиться на улице без солнцезащитного крема не менее 3х раз в неделе по 10-15 мин в открытой одежде;
- Ешьте разнообразную и полезную пищу;
- Употребляйте нежирные продукты, и вообще при излишке, снизьте потребление жиров;
- Занимайтесь спортом и поддерживайте здоровый вес;
- Защищайтесь от солнца. На солнце необходимо находиться непродолжительное время;
- Меньше стресса;
- Ежегодное обследование на онкологию;
- Пейте больше воды;
- Избегайте сахара;
- Если есть возможность – замерьте уровень радона дома. Подобное действие может сильно снизить риск возникновения рака легких.
Преемственность в работе общей лечебной сети и онкологической службы предполагает унификацию диагностических алгоритмов обследования больных при подозрении на злокачественное новообразование.
Такая унификация позволит сэкономить бюджетные средства (уменьшение количества повторных исследований) и сократить сроки обследования больных в специализированном онкологическом учреждении.
Основу преемственности составляет обязательный клинический минимум обследования больных.
Он определяет гарантированный перечень диагностических мероприятий, выполнение которых позволяет обеспечить современный и адекватный уровень диагностики и лечения.
На догоспитальном этапе обследования больных с подозрением на новообразования различных локализаций должны быть использованы все доступные методы исследований в соответствии с общепринятыми алгоритмами.
Обязательно физикапьное исследование доступных зон возможного регионарного и гематогенного метастазирования. При выявлении подозрительных на метастатическое поражение лимфоузлов производится их пункционная биопсия с изготовлением цитологических препаратов.
Каждому больному должны быть выполнены общий и биохимический-анализы крови, общий анализ мочи. До направления пациента в специализированное учреждение производятся эмиссионная компьютерная томография (ЭКГ), рентгенография или флюорография легких, ультразвуковое исследование (УЗИ) органов брюшной полости, забрюшинного пространства и малого таза для исключения сопутствующей патологии. Женщины осматриваются гиненологом. В зависимости от локализации опухоли должны быть выполнены дополнительные исследования.
Клинический минимум при различных новообразваниях
Опухоли трахеи, бронхов и легких — полипроекционная флюорография или рентгенография легких, рентгеноскопия (по показаниям), томография патологического образования в паренхиме или в корне легкого, фибробронхоскопия с биопсией (при наличии условий), анализ мокроты на атипичные клетки (не менее пяти).
Опухоли головы и шеи — УЗИ мягких тканей, органов шеи, осмотр ЛОР-врача.
Опухоли молочной железы — ультразвуковое исследование молочных желез, мазки-отпечатки выделений из соска, а также из опухоли (при ее деструкции).
Опухоли пищевода и желудка — рентгеноскопия данных органов (с прицельной рентгенографией), фиброэзофагогастродуоденоскопия с прицельной биопсией или забором материала различными способами для цитологического исследования.
Опухоли тонкой кишки — пассаж бариевой взвеси по кишечнику. УЗИ брюшной полости.
Опухоли толстой кишки — пальцевое исследование прямой кишки, ректороманоскопия (по возможности биопсия или мазок-отпечаток), ирригоскопия, фиброколоноскопия с биопсией (по возможности).
Опухли гепатопанкреатодуоденальной зоны — ультразвуковое исследование данной области, рентгеноскопия желудка и двенадцатиперстной кишки, фиброгастродуоденоскопия.
Лимфопролиферативные (системные) опухоли — рентгенография легких в двух проекциях, томография средостения с контрастированием пищевода, УЗИ органов брюшной полости, забрюшинного пространства и малого таза, анализ крови на RW и ВИЧ. При подозрении на миеломную болезнь выполняется рентгенография ребер и черепа.
Опухоли костей и мягких тканей — рентгенография зоны опухоли в двух проекциях, мазки-отпечатки (при деструкции опухоли), ультразвуковое исследование опухоли.
Опухоли кожи — мазки-отпечатки (при деструкции опухоли).
Опухолей мочевыводящей системы — пальцевое исследование прямой кишки, УЗИ почек, мочевого пузыря и простаты, экскреторная урография (цистография), цистоскопия.
Опухоли малого таза — ультразвуковое исследование органов малого таза, трансректальное и трансвагинальное УЗИ (по возможности). Цитологическое исследование мазков с поверхности шейки матки и цервикального канала. Ректороманоскопия, фиброгастроскопия (у женщин).
В сопроводительных документах обязательно указываются результаты лабораторных исследований; помимо протоколов инструментальных исследований должны быть представлены рентгенограммы, ЭКГ, сканограммы, стекла препаратов всех цитологических и гистологических исследований.
В случаях, когда пациенту выполнялось оперативное вмешательство, должен быть представлен подробный протокол операции с указанием ее объема, характеристики зон регионарного метастазирования во время интраоперационной ревизии, результатов интраоперационной биопсии подозрительных в плане метастатического поражения органов, тканей и лимфатических узлов.
Подводя итог по диагностике злокачественных новообразований, нужно отметить, что использование вышеперечисленных методов имеет огромное значение для выявления раннего рака и требует соответствующей организации лечебно-диагностического процесса в учреждениях, наличия у врачей всех специальностей общей лечебной сети онкологической грамотности и чувства ответственности за ошибочно или несвоевременно поставленный диагноз.
При этом решающим фактором в своевременном распознавании рака является правильная организация противораковой борьбы, основанная на соответствующих знаниях онкологии врачами и средним медицинским персоналом учреждений общей лечебной сети, в том числе работающим на фельдшерско-акушерских пунктах и в смотровых кабинетах.
В связи с этим большое значение имеет уровень преподавания онкологии в медицинских вузах и колледжах, а также на различных курсах по повышению квалификации в области онкологии (постдипломное обучение).
Совершенно очевидно, что грамотная стратегия обучения студентов медицинских вузов и врачей является одним из действенных путей улучшения ранней диагностики онкологических заболеваний. До сих пор в большинстве руководств и учебников по терапии, хирургии, гинекологии и других, в разделах, касающихся онкологических заболеваний, содержится информация о клинических проявлениях преимущественно распространенных форм опухолей (III-IV стадий).
Поэтому мышление врача уже на студенческой скамье фактически ориентируется на поиск злокачественной опухоли в запущенной стадии, когда сколько-нибудь эффективное лечение практически невозможно.
Это обуславливает необходимость переориентации клинического мышления врача на выявление ранних форм злокачественных опухолей, используя для этого современные методы диагностики, прежде всего в группах лиц, среди которых возникновение рака наиболее вероятно (группы риска) и проведения соответствующих организационных мероприятий.
Угляница К.Н., Луд Н.Г., Угляница Н.К.
Рано выявить, чтобы гарантированно вылечить. Время – союзник опухоли, поэтому обследование при подозрении на рак должно проводиться в полном объеме и быстро. На стороне врача современные медицинские технологии и опыт борьбы со злокачественными новообразованиями: заподозрив наличие болезни, необходимо выполнить обязательный минимум исследований и не тратить время на бесполезные анализы.
Обследование при подозрении на рак внутренних органов должен проводиться с применением эффективных методов диагностики
Обследование при подозрении на рак
Для каждого онкологического заболевания существует клинический минимум диагностики – стандартизированное обследование при подозрении на рак помогает врачу за минимальный промежуток времени получить максимум полезной информации по заболеванию. Предполагая возможное наличие онкологии, нельзя терять время на бессмысленные анализы и неэффективные процедуры. Каждый упущенный день – это шанс для опухоли: раковые клетки неутомимо и неумолимо увеличивают общий объем злокачественного новообразования, снижая вероятность благоприятного исхода болезни. Точно и аккуратно выполнив назначения доктора по диагностике, можно обеспечить раннее выявление рака с последующим успешным лечением онкопатологии.
Регулярная профилактическая диагностика
Часть исследований относятся к ежегодной профилактике – каждый человек должен сам позаботиться о собственном здоровье. Все просто и доступно – женщинам надо периодически делать следующие профилактические обследования:
- Самообследование молочных желез – ежемесячно после окончания менструации;
- Анализ цервикального мазка на атипические клетки (онкоцитология) – не менее 1 раза в год;
- Маммография – раз в 2 года;
- УЗИ малого таза – 1 раз в 2-3 года;
- Анализ кала на скрытую кровь – ежегодно;
- Флюорография – ежегодно.
Для мужчин важными профилактическими исследованиями являются:
- Анализ крови на онкомаркер ПСА – после 45 лет не менее 1 раза в год;
- Флюорография – ежегодно;
- Кал на скрытую кровь – 1 раз в год.
Профилактическая диагностика позволит достаточно рано выявить предраковое состояние без участия доктора. Минимальное обследование при подозрении на рак включает осмотр врача с последующим выполнением всех необходимых назначений специалиста.

Врач назначит обязательный минимум исследований
Исследования в зависимости от предполагаемой локализации опухоли
Нет никакого смысла искать опухоль самостоятельно, пытаясь сдать платные анализы или выполняя ненужные исследования. Минимальное обследование при подозрении на рак необходимо проводить прицельно – врач оценит возникшие сомнения и предложит алгоритм диагностики с учетом предполагаемого местонахождения рака:
- Легкие и бронхи (рентген грудной клетки, анализ мокроты на раковые клетки, бронхоскопия с биопсией, томография);
- Молочные железы (маммография, микроскопия мазков-отпечатков отделяемого из сосков, онкомаркеры CA-15-3, CA-72-4, РЭА, аспирационная биопсия);
- Пищевод и желудок (онкомаркеры РЭА, CA-19-9, ренгеноскопия, фиброгастроскопия с биопсией);
- Кишечник (онкомаркеры РЭА, CA-19-9, CA-72-4, ирригоскопия, колоноскопия с биопсией, УЗИ органов брюшной полости);
- Прямая кишка (пальцевой осмотр врача, ректороманоскопия с взятием биопсии);
- Печень и поджелудочная железа (онкомаркер АФП, ультразвуковое сканирование брюшной полости, ренгеноскопия, ФГС);
- Мочевыводящие пути и простата (онкомаркер ПСА, УЗИ почек, предстательной железы, мочеточников и мочевого пузыря, урография, цистоскопия с биопсией);
- Женские детородные органы (онкомаркеры РЭА, CA-125, CA-19-9, CA-72-4, трансвагинальное УЗИ, онкоцитология мазков с шейки матки, аспират из маточной полости, диагностический соскоб, гистероскопия).
Онконастороженность нужна даже тогда, когда нет сомнений в доброкачественности заболевания. В некоторых случаях обследование при подозрении на рак подбирается индивидуально, но чаще всего алгоритм стандартен. Важно не только обнаружить опухоль (визуализировать), но оценить гистологическую структуру новообразования (верифицировать). Рано начатая комбинированная терапия является важнейшей основой для победы над раком.

Большинство видов рака излечимы, если болезнь была выявлена на начальной стадии и новообразование носит локальный характер. Это значит, что злокачественные клетки еще не распространились с кровью и лимфой в другие органы и системы.
К сожалению, большое количество злокачественных процессов долгое время протекает бессимптомно или с незначительными недомоганиями. Пациенты нередко обращаются за медицинской помощью уже на III или даже IV стадиях, когда прогноз неутешителен, поэтому так важна ранняя диагностика рака.
Когда нужно начинать беспокоиться
Симптомы рака зависят от его вида и локализации (расположения опухоли) и могут существенно отличаться. Однако есть проявления общего плана, которые характерны для злокачественных процессов всех видов:
- Слабость, утомляемость, хроническая усталость).
- Необъяснимая потеря веса.
- Повышение температуры тела.
- Бледность кожных покровов.
- Потеря аппетита.
- Периодически возникающая боль в какой-либо области тела, не имеющая видимой причины.
Возможно беспричинное покашливание, одышка, кровь в кале или моче, появление странных пятен и язв на теле, и так далее – в зависимости от вида заболевания.
Если симптомы не проходят в течение некоторого времени, нужно немедленно обращаться за медицинской помощью.
Методики выявления злокачественных опухолей
Диагностика рака обычно проходит в два этапа – обнаружение неполадок в организме неспецифическими и скрининговыми методами, а затем узконаправленный поиск болезни.
Справка! Неспецифические исследования – результаты которых свидетельствуют о наличии заболевания, но не дают возможности установить точный диагноз. Однако указывают направление для дальнейшего обследования.
Специфические – узконаправленное исследование, которое позволяет выявить вид заболевания и его локализацию в органе.
- Анализы крови на онкомаркеры.
- Цитологические и гистологические исследования биологического материала.
- Рентгенологические исследования конкретных органов (например, маммография, рентген желудка).
- Компьютерная томография (КТ), мультиспиральная компьютерная томография (МСКТ).
- Магнитно-резонансная томография (МРТ).
- Ультразвуковое исследование (УЗИ).
- Эндоскопические методы с взятием образца ткани.
Некоторые виды неспецифических исследований:
- Общий анализ крови.
- Биохимический анализ крови.
- Флюорография.
- Общий анализ мочи.
- Анализ кала на скрытую кровь.
Женщинам важно проходить ежегодные гинекологические осмотры и пальпацию молочных желез.
Первичные исследования
Его еще называют клиническим или общеклиническим. Это скрининговое исследование, которое дает развернутую общую картину работы организма, наличия в нем воспалений, анемий, нарушений свертываемости крови.
О возможной локальной онкопатологии могут говорить такие изменения показателей:
- Увеличение СОЭ (скорость оседания эритроцитов) с нормальным или повышенном значением лейкоцитов (белых кровяных телец).
- Падение количества гемоглобина без видимых причин. Может происходить при злокачественных процессах желудка и кишечника.
- Одновременное повышение уровня СОЭ, гемоглобина и эритроцитов (красных кровяных телец) может свидетельствовать в пользу рака почек.
Однако, если ОАК показал такие результаты, не следует пугаться. Повторим – это неспецифическое исследование, которое гораздо чаще свидетельствует о других, менее опасных болезнях.
Подозрения на лейкоз устанавливают при таких показателях:
- Очень большое или предельно низкое количество лейкоцитов.
- Сдвиг лейкоцитарной формулы.
- Появление в крови незрелых лейкоцитов.
- Повышение СОЭ.
- Падение показателей гемоглобина (анемия).
- Снижение количества тромбоцитов.
При локализованной онкопатологии (опухоль определенного органа) ОАК может не меняться, особенно на ранней стадии.
Может помочь в диагностике рака мочевыводящих путей: почек, мочевого пузыря, мочеточников. В урине в этом случае будет обнаружена кровь плюс атипичные клетки. Чтобы уточнить диагноз назначается цитологический анализ мочи.
При злокачественных новообразованиях почек и паращитовидной железы наблюдается существенный рост показателя кальция.
При раке печени, почек, поджелудочной железы повышается количество печеночных ферментов.
Изменения количества и соотношения гормонов разных типов могут свидетельствовать в пользу злокачественных заболеваний эндокринной сферы.
Помогает обнаружить рак легких.
Диагностика рака специальными методами

Если жалобы пациента и предварительные исследования дают основания заподозрить онкологию, начинается целенаправленный поиск.
Онкомаркеры – вещества, которые выделяют злокачественные опухоли в процессе своей жизнедеятельности. Специфичность этих анализов может варьироваться как по органам (возможность определить, где именно находится новообразование), так и заболеваниям (какой именно тип рака).
Наличие онкомаркеров не всегда говорит о злокачественности болезни. Поэтому после получения положительного результата по какому-либо из них, обязательно назначают дополнительные обследования.
Чаще всего используются такие тесты:
- РЭА (раковоэмбриональный антиген) – применяется в гинекологии для выявления опухолей матки, яичника, молочной железы.
- АФП (альфа-фетопротеин) – служит для диагностики карцином, в частности, желудка и кишечника.
- СА-125 – используется для ранней диагностики рака яичников, но также и других органов (груди, легких, печени).
- СА-15-3 – маркер с относительно невысокой специфичностью по органам. Позволяет заподозрить рак груди, яичников, поджелудочной железы, разных отделов кишечного тракта.
- ПСА (простатспецифический антиген) – тест новообразований предстательной железы.
- СА-19-9 – служит для распознавания онкологии желудочно-кишечного тракта, и в особенности поджелудочной железы.
- СА-242 – маркер высокочувствительный к раку желудка и кишечника.
Эти тесты выполняют также в профилактических целях, если пациент находится в группе риска.

Современная медицина располагает большим количеством неинвазивных и малоинвазивных методов, которые позволяют увидеть даже самые маленькие новообразования в труднодоступных местах.
Рентгенологическая диагностика:
- Рентгеноскопия – изображение выводится на экран монитора в режиме реального времени. Позволяет отследить особенности работы органа. Чаще выполняются рентгеноскопические осмотры желудка, кишечника, легких.
- Рентгенография – рентгеновский снимок органа. Примером рентгенографического исследования служит маммография (снимок молочной железы).
- Компьютерная томография (КТ) – послойные рентгеновские снимки в разных плоскостях. При диагностике новообразования выполняется с введением контрастной жидкости, что дает возможность четко увидеть его контуры.
- Мультиспиральная компьютерная томография (МСКТ) – срезы органов выполняются при спиральном вращении рентгеновской трубки и постоянном движении стола, где находится пациент. Высокая разрешающая способность метода, тонкие срезы до 0,5мм, дают возможность обнаружить самые мелкие опухоли недоступные обычному КТ. При этом лучевая нагрузка на пациента не увеличивается.
Магнитно-резонансная томография
Принцип работы такой же, как у рентгеновского КТ – получение послойных изображений органов. Но работает оборудование МРТ на основе электромагнитных волн.
Ультразвуковое исследование
Метод основан на способности ультразвука по разному отражаться от разных тканей и жидких сред. Безболезненное недорогое исследование, которое позволяет выявить патологии большинства органов.
Ограничение методов
Рентгенологическое, магнитно-резонансное или ультразвуковое исследования дают возможность увидеть наличие опухоли, оценить ее форму размер и локализацию. Но, чтобы судить о злокачественном или доброкачественном ее характере нужен образец ее ткани, который можно взять только при эндоскопическом исследовании или в ходе хирургической операции.
Это исследование, выполняемое при помощи оптического прибора, который вводится внутрь полого органа или в ходе операции (лапароскопия). При помощи эндоскопа можно осмотреть состояние его стенок, удалить подозрительное новообразование или взять биологический образец для проведения цитологического или гистологического анализа.
К эндоскопической технике относятся:
- лапароскопия;
- гастроскопия;
- гистероскопия;
- колоноскопия;
- бронхоскопия и т. д.
Если при эндоскопической процедуре была проведена операция или обнаружены подозрительные участки тканей, образец обязательно направляется на цитологическое или гистологическое исследование.

Гистологическое исследование – это изучение строения ткани под микроскопом, а цитологическое — клетки.
По результату этих анализов можно обнаружить наличие клеток с атипичной структурой, выявить их озлокачествление, определить вид и стадию опухоли. Цитологический анализ выполняется быстро, и его обычно используют в качестве скрининга. Для цитологии делают соскобы со слизистой оболочки органов (например, шейки матки), берут аспираты (жидкости), выполняют пункции лимфатических узлов, биопсии молочной и щитовидной желез.
Для проведения гистологии нужно больше времени и более сложное оборудование, но именно ее результат становится основанием для постановки окончательного диагноза.
Существует метод иммуногистохимии, который основан на связывании помещенных в образец ткани антител с соответствующими антигенами. Это очень информативный анализ, который способен выявлять недифференцируемые опухоли, метастазы из невыявленного первичного очага, а также прогнозировать дальнейшее развитие злокачественного процесса. Лабораторное оборудование для иммуногистохимии дорогое, поэтому возможность ее проведения существует не во всех клиниках.
Выявление рака различных органов
Выше были описаны способы, которые применяются при диагностике злокачественных заболеваний всех видов. Но каждый тип онкопатологии имеет свою специфику и локализацию, поэтому инструменты и методы их диагностики будут различаться. Ознакомимся с некоторыми из них.
Занимает первое место, как по распространению среди населения России, так и по смертности. Прогрессирует быстро, склонен к возникновению ранних метастаз.
Существует два вида этой болезни. Центральная, которая развивается в крупных бронхах, и периферическая – локализуется в бронхиолах и паренхиме легких. Симптомы центрального вида рака легких проявляются уже на ранних стадиях из-за уменьшения просвета бронхов, поэтому он достаточно хорошо диагностируется. А периферический тип долгое время протекает бессимптомно, и нередко выявляется на поздней стадии.
Техники определения рака легких:
- Общеклинический анализ крови.
- Флюорограмма.
- Бронхоскопия с биопсией.
- МРТ легких.
- Плевроцентез с биопсией плеврального выпота.
- Торакоскопия с забором материала.
- Торакотомия с взятием образца ткани из основного новообразования и близлежащих лимфатических узлов. Это хирургическая операция, к которой прибегают в крайнем случае.
Широко применяются рентгенологические исследования. Но при периферическом раке они нередко выявляют болезнь уже на III–IV стадиях.

Может поражать женщин любого возраста, но гораздо чаще он встречается у пациенток после 40 лет и старше. При его выявлении на I–II стадиях возможно органосохраняющее лечение.
Для ранней диагностики рака молочной железы ежегодно нужно посещать гинеколога или онколога-маммолога. Выполнять профилактическую маммографию необходимо после 40 лет – раз в 2 года, после 50 – 1 раз в год. Более молодым женщинам рекомендовано регулярно проходить УЗИ молочной железы.
Каждая женщина должна периодически выполнять самообследование – это делается стоя перед зеркалом, а потом в положении лежа. Насторожить должно изменение формы груди, появление выделений из соска, пальпация уплотнений, изменение внешнего вида и структуры кожи груди.
Если первичная диагностика дает основание заподозрить рак груди, выполняются такие обследования:
- Анализ крови на онкомаркер СА-15-3 и уровень эстрогенов.
- КТ и МРТ груди.
- Маммография с введением в молочные протоки контрастного вещества (дуктография).
- Пункция молочной железы с цитологическим или гистологическим анализом.
В крупных онкологческих центах возможно выявление онкогенных мутаций, методами молекулярной генетики. Женщинам из группы риска есть смысл выполнить такой анализ.
Если человека беспокоят тошнота, рвота, схваткообразные боли в животе, кишечные колики, вздутие живота, запоры или поносы, недержание газов и кала, кровь и гной в кале – есть вероятность злокачественного процесса в кишечнике. Для его диагностики назначают такие процедуры:
- УЗИ органов брюшной полости.
- Анализ кала на скрытую кровь.
- Тест крови на онкомаркер СА-19-9.
Опухоль может быть локализована в разных отделах кишечника.
Для обследования прямой кишки применяют ректороманоскопию. Этот способ позволяет увидеть участок протяженностью до 25 см, что существенно сокращает возможности метода.
Толстый кишечник диагностируют двумя способами – ирригоскопией и колоноскопией.
Ирригоскопия – рентгенография кишечника с применением контрастного вещества (барий).
Колоноскопия – эндоскопическая процедура осмотра стенок органа при помощи гибкой трубки с оптическим прибором.
Ирригоскопия переносится легче колоноскопии, но последняя позволяет выполнить биопсию. В нашей клинике есть возможность провести это исследование под наркозом.
Для уточнения локализации процесса и наличия метастаз может быть назначены ПЭТ-КТ и МРТ.
Как правило, выявляется на поздней стадии. Его ранние симптомы довольно смазаны – умеренные боли в животе, потеря веса, бледность кожных покровов. Обычно это списывают на проявления панкреатита или нарушения питания. Изменения биохимических показателей умеренны, онкологический маркер СА-19-9 на начальной стадии может не повыситься.
Для первичной диагностики используют УЗИ, КТ, МРТ поджелудочной железы.
Чтобы взять образец ткани, используют такие инструменты:

Жалобы на боли в области эпигастрия, стул и рвоту с кровью, тошноту, изжогу, отрыжку, потерю веса, могут свидетельствовать, как о язвенной болезни желудка, так и о раковой опухоли. В этом случае назначается:
Если у пациента были найдены бактерии Helicobacter pylori, это помещает его в зону риска по болезням желудка (гастриты, язва, рак). В этом случае требуется обязательное лечения антибиотиками, а также более тщательный контроль состояния ЖКТ.
Подавляющее большинство злокачественных заболеваний женской половой сферы протекает бессимптомно или с незначительными симптомами вплоть до поздних стадий. Поэтому их профилактика начинается с ежегодного гинекологического осмотра, независимо от наличия жалоб.
Обязательное первичное обследование – осмотр в кресле гинеколога с зеркалами. По его результатам врач предпринимает дальнейшие действия.
В рамках гинекологического осмотра врач берет у пациентки мазок на цитологию – это скрининг рака шейки матки и предраковых состояний. Если результаты мазка показали наличие атипичных или злокачественных клеток, выполняется кольпоскопия (эндоскопический осмотр слизистой оболочки шейки матки) со взятием образца измененных участков для гистологического анализа.
Технологии определения рака шейки матки:
- Аспирационная биопсия полости матки.
- Гистероскопия – осмотр цервикального канала и полости матки с помощью оптического прибора (гистероскопа) с забором биоматериала.
- Диагностическое выскабливание.
Диагностируется такими методами:
- Мануальный осмотр – ректовагинальный или влагалищный.
- УЗИ яичников.
- КТ и МРТ.
- Тест на онкомаркеры.
- Лапароскопия со взятием образца ткани.
Этот вид болезни склонен к метастазированию, поэтому часто поиск ведется и в других органах.
Чаще всего болеют мужчины старше 50, и особенно, 60 лет. Поэтому мужчинам старшего возраста обязательно нужно проходить профилактические осмотры простаты. Это же касается лиц из группы риска, особенно, учитывая, что ранние стадии протекают бессимптомно.
- Ректальный пальцевый осмотр.
- Анализ крови на онкомаркер ПСА.
При подозрении на онкопроцесс обследование продолжают такими инструментами:
- Трансректальным УЗИ. Выполняется через прямую кишку пациента. Позволяет исследовать предстательную железу, семенные пузырьки, уретру и окружающие ткани.
- Мультифокальной игольчатой биопсией под ультразвуковым контролем. Это наиболее надежный способ диагностики рака предстательной железы.
Заподозрить злокачественную опухоль почек можно на основании клинических тестов.
Это появлении в моче крови и атипичных клеток в сочетании с повышением СОЭ и уровня эритроцитов крови. Биохимия крови покажет увеличение количества кальция и трансаминазы.
Для дальнейшей диагностики применяют:
- УЗИ почек и брюшной полости.
- Контрастная рентгенография почки.
- КТ почек.
- Ретроградная пиелография. Это рентгенография почечной лоханки, которая выполняется с введением цистоскопа в мочевую систему и контрастного красителя в мочеточники. Рентгеновские снимки используются для визуализации движения красителя и функционирования системы.
- Прицельная биопсия под контролем УЗИ.
- Селективная почечная ангиография. Определяет почечно-клеточный рак. При новообразованиях лоханок не применяется.
Тесты на онкомаркеры при раке почек не информативны.
Читайте также:

