Поджелудочная железа при лейкозе
Лейкоз (лейкемия, белокровие, рак крови) — это тяжелое заболевание системы кроветворения, характеризующееся массовым озлокачествлением и бесконтрольным размножением определенных типов клеток — предшественников лейкоцитов.
Лейкозом с равной частотой болеют лица обоих полов. Это заболевание поражает людей в любом возрасте — детском, юношеском, зрелом и пожилом. При этом острые формы лейкоза чаще всего проявляются в раннем детском возрасте от 2 до 5 лет. Хронические же формы наиболее характерны для людей старше 60 лет.
В общей структуре распространенности онкологических заболеваний лейкоз занимает достаточно скромную долю, однако это сотни тысяч новых случаев каждый год.

Причины и факторы риска
Рак крови развивается, когда ДНК в клетках крови, называемая лейкоцитами, мутирует или изменяется, лишая их способности контролировать рост и деление. В некоторых случаях эти мутированные клетки покидают иммунную систему и выходят из-под контроля, вытесняя здоровые клетки в кровоток.
Хотя для большинства форм болезни лейкоз, причины неизвестны, определенные факторы риска можно уверенно связать с этим заболеванием, включая воздействие радиации.
Возраст
Риск лейкозов увеличивается с возрастом. Средний возраст пациента с диагнозом острый миелоидный лейкоз (ОМЛ), хронический лимфоцитарный лейкоз (ХЛЛ) или хронический миелоидный лейкоз (ХМЛ) составляет 65 лет и старше.
Однако, много случаев острого лимфоцитарного лейкоза (ОЛЛ) встречается в возрасте до 20 лет. Средний возраст пациентов с ОЛЛ на момент постановки диагноза составляет 15 лет.
Заболевания крови
Некоторые заболевания крови, в том числе хронические миелопролиферативные расстройства, такие как полицитемия вера, идиопатический миелофиброз и эссенциальная тромбоцитопения, увеличивают вероятность развития ОМЛ.
Семейная история.
Лейкоз костного мозга редко связан с наследственностью. Однако, если есть родственник первой линии с ХЛЛ или если есть идентичный близнец, у которого был ОМЛ или ОЛЛ, то риск развития лейкемии будет высоким.

Врожденные синдромы.
Некоторые врожденные синдромы, включая синдром Дауна, анемию Фанкони, синдром Блума, атаксию-телеангиэктазию и синдром Блэкфана-Даймонда, повышают вероятность рака крови.
Радиация
Воздействие излучения высокой энергии (например, взрывы атомной бомбы) и интенсивное воздействие излучения низкой энергии от электромагнитных полей (например, линий электропередачи).
Химические канцерогены
Рак крови провоцирует длительное воздействие пестицидов или промышленных химикатов, таких как бензол.
Предыдущая терапия рака
Химиотерапия и лучевая терапия для других видов рака служат факторами риска лейкемии.
Признаки и симптомы
У пациентов с острым лимфобластным лейкозом (ОЛЛ) присутствуют либо симптомы, относящиеся к прямой инфильтрации костного мозга и других органов лейкозными клетками, либо симптомы, связанные с уменьшением продукции нормальных элементов костного мозга.
Лихорадка без признаков инфекции — один из наиболее частых ранних признаков ОЛЛ. Однако даже у пациентов с подозрением на рак крови нужно предполагать, что все лихорадки становятся следствием инфекций, пока не доказано обратное, поскольку неспособность быстро и агрессивно лечить инфекции может привести к летальному исходу. Инфекции по-прежнему остаются распространенной причиной смерти у пациентов, проходящих лечение от ОЛЛ.

Часто присутствуют при заболевании лейкоз и симптомы анемии:
- усталость;
- головокружение;
- сердцебиение;
- одышка даже при незначительной физической нагрузке;
У других пациентов отмечаются признаки кровотечения, которое становится результатом тромбоцитопении. 10% пациентов с ОЛЛ имели диссеминированное внутрисосудистое свертывание (ДВС) на момент постановки диагноза. Эти пациенты могут иметь геморрагические или тромботические осложнения.
У некоторых пациентов наблюдается пальпируемая лимфаденопатия. Инфильтрация костного мозга большим количеством лейкозных клеток часто проявляется как боль в костях. Эта боль может быть сильной и часто нетипичной в распределении.
Около 10-20% пациентов с ОЛЛ могут страдать от давления в левом верхнем квадранте брюшной полости и преждевременного чувства сытости из-за спленомегалии (увеличение селезенки).
Пациенты с высокой опухолевой нагрузкой, особенно с тяжелой гиперурикемией, могут иметь почечную недостаточность.
Пациенты с хроническим лимфолейкозом (ХЛЛ) имеют богатую гамму симптомов и признаков. Начало при этом проходит незаметно, и ХЛЛ часто обнаруживается при анализе крови по другой причине. У 25-50% пациентов выявление заболевания происходит случайно.
Увеличенные лимфатические узлы — наиболее частый первый симптом, наблюдаемый у 87% пациентов. Отмечается предрасположенность к повторным инфекциям, таким как пневмония, простой герпес и опоясывающий лишай. Раннее чувство сытости и/или дискомфорт в животе связанные с увеличением селезенки.

Слизистые кровотечения и/или петехии вызваны тромбоцитопенией. Усталость вторична по отношению к анемии — 10% пациентов с ХЛЛ имеют аутоиммунную гемолитическую анемию .
Синдром Рихтера (или трансформация Рихтера), который наблюдается примерно в 3-10% случаев — это трансформация ХЛЛ в агрессивную В-клеточную лимфому. Пациенты при этом демонстрируют симптомы похудения, лихорадки, ночной потливости и усиления лимфаденопатии. Лечение остается сложным и прогноз плохой, со средней продолжительностью жизни в месяцах.
У пациентов с острым миелоидным лейкозом (ОМЛ) присутствуют признаки и симптомы, возникающие в результате недостаточности костного мозга, инфильтрации органов лейкозными клетками или того и другого. Некоторые пациенты, особенно молодые, имеют острые симптомы, которые развиваются в течение нескольких дней или пары недель. У других отмечается более длительное течение, с усталостью или другими симптомами, длящимися несколько месяцев.
Симптомы недостаточности костного мозга
Симптомы недостаточности костного мозга связаны с анемией, нейтропенией и тромбоцитопенией. Наиболее распространенный симптом — постоянная усталость. Другие симптомы анемии включают:
- одышку при физической нагрузке;
- головокружение;
- ангинальную боль в груди у пациентов с ишемической болезнью сердца.
Фактически, инфаркт миокарда может стать первым симптомом острого лейкоза у пожилого пациента.
Пациенты часто имеют в анамнезе симптомы инфекции верхних дыхательных путей, которые не улучшились после лечения пероральными антибиотиками.

Симптомы инфильтрации органов лейкозными клетками
Проявления болезни могут быть и результатом инфильтрации органов лейкозными клетками. Обычные участки инфильтрации включают селезенку, печень, десны и кожу. Инфильтрация чаще возникает у больных с моноцитарными подтипами ОМЛ.
Гингивит из-за нейтропении может вызвать опухание десен, а тромбоцитопения может вызвать их кровоточивость. Пациенты с высоким уровнем лейкозных клеток могут испытывать боли в костях, вызванные повышенным давлением в костном мозге.
Пациенты с заметно повышенным количеством лейкоцитов (> 100 000 клеток / мкл) могут иметь симптомы лейкостаза — респираторный дистресс и измененный психический статус. Лейкостаз - это неотложная медицинская ситуация, требующая немедленного вмешательства.
Клинические проявления хронического миелогенного лейкоза (ХМЛ) — коварны. Рак крови этого вида часто обнаруживается случайно в хронической фазе, когда повышенный уровень лейкоцитов (WBC) выявляется в ходе обычного анализа крови или когда увеличенная селезенка обнаруживается при общем физикальном обследовании.
Пациенты часто имеют симптомы, связанные с увеличением селезенки, печени или обоих. Большая селезенка может давить на желудок и провоцировать раннее чувство сытости и снижение потребления пищи. Резкая боль в левом верхнем квадранте живота может возникать при инфаркте селезенки. Увеличенная селезенка также связана с гиперметаболическим состоянием, лихорадкой, потерей веса и хронической усталостью. Увеличенная печень может способствовать потере веса пациента.
Некоторые пациенты с ХМЛ имеют низкую температуру и повышенную потливость, связанную с гиперметаболизмом.
Боль в костях и лихорадка, а также увеличение фиброза костного мозга рассматриваются как предвестники бластной фазы.
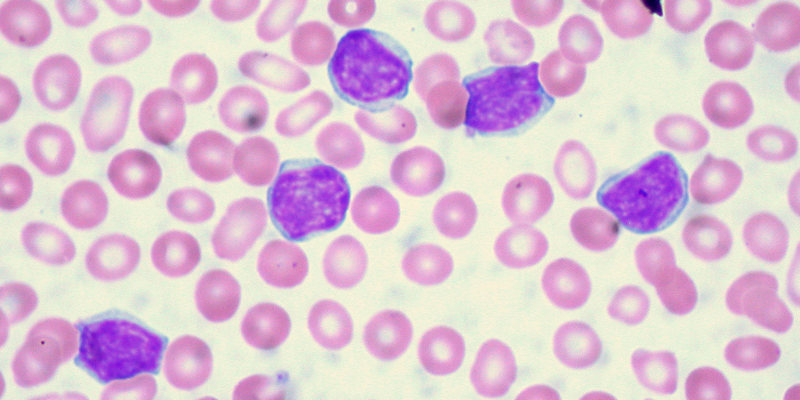
Тесты для диагностики лейкемии
Биопсия — используется для определения типа рака крови, скорости роста опухоли и распространения болезни. Общие процедуры биопсии для лейкемии включают :
- Биопсию костного мозга.
- Биопсию лимфатического узла.
Проточная цитометрия — этот тест на рак крови может дать ценную информацию о том, содержат ли опухолевые клетки нормальное или аномальное количество ДНК, а также относительную скорость роста опухоли.
Визуальные тесты — эти процедуры могут дать информацию о степени лейкемии в организме, а также о наличии инфекций или других проблем:
- компьютерная томография
- ПЭТ / КТ
- МРТ
- УЗИ
- эхокардиограмма
- Тест легочной функции
Развернутый анализ крови — помогает оценить изменения в составе клеточных элементов крови при раке крови.
Люмбальная пункция. Этот тест может потребоваться для определения степени лейкемии. Люмбальная пункция также используется для инъекций лекарств, таких как химиотерапевтические препараты, для лечения заболевания.
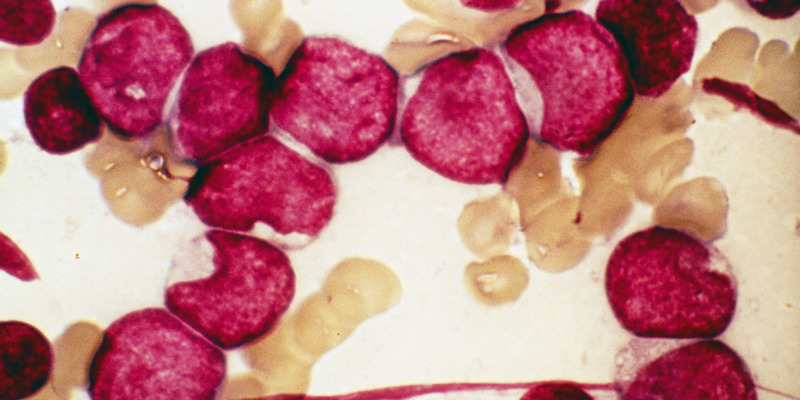
Лечение лейкозов в Европе
Выбор методов лечения рака крови за рубежом и тактики их применения во многом зависит от конкретной формы заболевания. Так, например, при остром раке крови лечение путем трансплантации стволовых клеток костного мозга эффективно у детей более чем на 90%, тогда как у взрослых пациентов — всего на 35-45%. Это требует проведение у взрослых дополнительной терапии для обеспечения лучшей результативности.
Острый лейкоз как лимфобластного, так и миелобластного типа в первую очередь переводится в фазу ремиссии при помощи активного лечения химиопрепаратами (кладрибин, флударабин, даунорубицин, митоксантрон) и таргетной терапией (гемтузумаб, ибрутиниб, иделалисиб).
В последующем ремиссия закрепляется консолидированной терапией, которая предусматривает назначение до пяти препаратов, обеспечивая максимальный уровень воздействия.
По достижении полной ремиссии возможно проведение аллогенной трансплантации костного мозга — единственного на данный момент доказанного метода, способного обеспечить выздоровление не только у детей. Это сложная операция, обеспечивающая высокие показатели выздоровления (особенно у молодых пациентов), но и несущая серьезные риски осложнений при неправильном проведении и некорректной реабилитации.
От практики аутогенной трансплантации (забор материала непосредственно от пациента с последующей очисткой и пересадкой) в Европе сейчас практически полностью отказались, ввиду доказанной неэффективности метода для предотвращения рецидивов.

При острых и хронических формах лимфобластного лейкоза, начиная с 2017 года, в таких странах Европы как Германия, Франция, Великобритания, Бельгия, Швейцария и некоторых других доступно инновационное лечение методом генной терапии. У больного производится отбор лимфоцитов и их культивирование с предварительным генным модифицированием. Затем эти клетки вводятся обратно в кровь пациента.
Метод показал возможность достижения длительных стойких ремиссий у пациентов до 25 лет без необходимости проведения трансплантации костного мозга.
Преимущества лечения лейкозов в Бельгии
- Стоимость лечения. При заболевании лейкоз лечение за границей обходится недешево. Бельгия в этом плане — один из самых гуманных вариантов. Цены на медицинские процедуры здесь на 30-40% ниже, чем в соседних Франции и Германии. При этом уровень лечения такой же, как в клиниках Германии и США.
- Преимущества для проведения трансплантации костного мозга. В Бельгии гораздо проще обстоят дела с получением совместимого донорского материала, чем в странах СНГ.
- Опыт и высокая квалификация врачей. Это важно, в плане такого сложного и дорого лечения как аллогенная трансплантация костного мозга. Результат пересадки — особенно для взрослого человека — зависит от качества ее проведения. В России в год проводится не более 80 таких операций и практически все детям. В Бельгии силами трех ведущих центров выполняется более 300 аллотрансплантаций в год, из них не менее 15% взрослым пациентам. Вывод очевиден.
- Доступность самых новых химиопрепаратов и таргетных препаратов. Клиники Бельгии стремятся как можно быстрее вводить в общую практику новые препараты, получающие одобрение Европейского агентства лекарственных средств (EMEA) и Европейского общества онкологов (ESMO). Это обеспечивает и лучшую эффективность лечения, и меньшую силу и число побочных эффектов.

Клиники лечения лейкозов в Бельгии
- Институт гематологии имени Короля Альберта II при университетской клинке Сен-Люк.
- Институт онкологии Жюля Борде.
- Университетский Клинический центр имени Жоржа Брюгманна.
Получите больше информации о новых возможностях лечения острых и хронических лейкозов в Бельгии. Напишите нам или закажите обратный звонок — исчерпывающая консультация предоставляется бесплатно.
Злокачественное перерождение кровяных клеток оказывает негативное влияние на весь организм. Чаще всего происходит поражение лейкоцитов. Лейкоз (рак крови) приводит к прогрессирующему нарушению лейкоцитарных реакций, ограждающих человека от инфекций и внешних агрессивных факторов: отсутствие защиты становится причиной для частых тяжело протекающих болезней и ранней смерти.
Лейкоцитарная патология
Белые кровяные клетки (лейкоциты) постоянно находятся в сосудистом русле и первыми встают на защиту организма при инфицировании патогенными микробами. В норме функционально активные и полноценные лейкоциты образуются в костном мозге, попадая в сосудистое русло в виде разных форм (нейтрофилы, лимфоциты, эозинофилы, моноциты). При онкопатологии в кровяном русле находится множество видов белых клеток, которые неспособны защитить человека от инфекции (недозревшие и неполноценные лейкоциты). Причинами для этого являются:
- наследственно обусловленная патология костного мозга;
- вирусное поражение, провоцирующее злокачественное перерождение кроветворных клеток;
- радиационное облучение;
- канцерогенное влияние токсических химических веществ и лекарственных средств.
В зависимости от количества зрелых или незрелых форм лейкоцитов выделяют 2 основных варианта болезни:
- Острый лейкоз (быстро прогрессирующий рак крови, прогноз при котором неблагоприятен);
- Хронический вид онкопатологии (длительное течение болезни с эпизодами ухудшения и улучшения состояния).
Обязательным является определение разновидности основных незрелых лейкоцитарных элементов, формирующих злокачественное перерождение. В зависимости от клеток выделяют следующие часто встречающиеся лейкозы:
- острый лимфобластный;
- острый миелобластный;
- лимфоцитарный;
- миелоцитарный;
- моноцитарный.
Вариантов лейкозов достаточно много, поэтому в каждом конкретном случае врач-гематолог будет оценивать ситуацию и ставить диагноз после полного лабораторного обследования.
Симптомы онкопатологии
Проявления болезни зависят от выраженности нарушений в кроветворной системе костного мозга: чем больше незрелых форм лейкоцитов, тем ярче протекает заболевание. На начальных этапах патологии симптомы рака крови могут отсутствовать. Выявление заболевания чаще всего происходит в период ухудшения, когда возникают основные клинические проявления (частые инфекционные болезни, быстрое наступление усталости, слабость, головные боли, легкое возникновение синяков при минимальной травме, увеличение лимфоузлов, боли в суставах и костях). Выделяют следующие стадии рака крови:
- Начальная бессимптомная;
- Развернутых проявлений;
- Ремиссия;
- Рецидивирующая;
- Терминальная.
Все основные проявления обусловлены выраженностью поражения клеточных элементов. В стадию развернутых симптомов рака крови (в анализе крови множество незрелых форм лейкоцитов) возможны следующие варианты клинических синдромов:
- инфекционно-воспалительный (отсутствие защиты приводит к возникновению разных тяжело протекающих болезней, вызванных вирусами и бактериям);
- анемический (резкое снижение количества клеток, переносящих кислород, провоцирует разнообразные проявления гипоксии – слабость, головокружение, обмороки, бледность кожи);
- геморрагический (нарушения в свертывающей системе проявляется склонностью к повышенной кровоточивости при минимальной травме сосудов).
В период ремиссии симптоматика минимальна, при рецидиве состояние ухудшается, а в терминальную стадию никакие методы терапии не помогают справиться с болезнью.
Отдельная форма лимфолейкоза (лимфосаркома), при которой злокачественное перерождение возникает в лимфатической системе из иммунных форм лейкоцитов и проявляется поражением лимфоузлов и внутренних органов. Чаще всего патологию обнаруживают в следующих местах:
- в области груди в средостении;
- любые периферические лимфоузлы;
- в лимфатической системе желудочно-кишечного тракта (мезентериальные лимфоузлы);
- селезенка;
- головной мозг.
Выраженные симптомы, длительное лечение химиопрепаратами и высокий риск метастазирования определяют неблагоприятный прогноз лимфосаркомы.
Диагностика заболевания
Первичное определение онкологического заболевания основывается на анализе кровяного мазка (обнаружение незрелых и неправильных видов кровяных клеточных элементов). Точная морфологическая диагностика рака крови проводится при лабораторном обследовании биоптата костного мозга. Обязательными являются консультации онколога и гематолога. Дополнительное обследование предусматривает выявление возможных метастазов рака крови в лимфоузлах, внутренних органах (печень, селезенка), головном мозге и костях.
Методы терапии
Ответить на вопрос, возникающий у каждого пациента – можно ли вылечить рак крови – достаточно сложно: с помощью лекарственных средств достигается длительная ремиссия, но для полного избавления от злокачественной опухоли необходимо выполнить полную пересадку костного мозга. В схему лекарственной терапии входят следующие группы препаратов:
- циторедуктивные средства, необходимые для уменьшения количества незрелых и патогенных форм лейкоцитов;
- кровезаменители (переливание крови при выраженной анемии и нарушении свертывающей функции);
- стероидные гормональные средства;
- симптоматические лекарства для профилактики кровоточивости, противомикробного воздействия и иммунологической коррекции.
Лучевое воздействие и хирургические методики используются по показаниям. При раке крови операция помогает устранить опасные симптомы, тормозит прогрессирование онкологического процесса и создает условия для выздоровления. Применяются следующие варианты вмешательств:
- спленэктомия (в селезенке накапливаются патогенные виды лейкоцитов, которые при быстром поступлении в сосудистое русло резко ухудшают течение болезни);
- полная замена костного мозга (трансплантация);
- пересадка стволовых клеток.
Выбор схемы терапии и методики оперативного лечения подбирается индивидуально: для каждого пациент врач-онколог выберет оптимальный вариант воздействия на опухоль.
Прогноз для жизни
Необходимо знать, что делать при раке крови: обнаружение патологических изменений в анализах требует незамедлительного проведения полного обследования и начала терапии. На выживаемость влияют следующие факторы:
- возраст (чем моложе, тем лучше);
- стадия (оптимально обнаружить болезнь при отсутствии симптомов);
- наличие или отсутствие метастазов;
- генетические нарушения;
- стремительное увеличение количества лейкоцитов (острая форма болезни).
Статистика неумолима – при лейкозе 5-летняя выживаемость составляет около 25%. Полного выздоровления можно достичь при лечении детей с помощью современных методик полной пересадки костного мозга. В возрасте старше 60 лет добиться гарантированного излечения невозможно.
Виды лейкозов - острые и хронические
Анатомия и физиология костного мозга
Костный мозг – это ткань находящаяся внутри костей, преимущественно в костях таза. Это самый главный орган, участвующий в процессе кроветворения (рождение новых клеток крови: эритроцитов, лейкоцитов, тромбоцитов). Этот процесс необходим организму, для того чтобы, заменить погибающие клетки крови, новыми. Костный мозг состоит из фиброзной ткани (она образует основу) и кроветворной ткани (клетки крови на разных этапах созревания). Кроветворная ткань включает 3 клеточные линии (эритроцитарный, лейкоцитарный и тромбоцитарный), по которым образуются соответственно 3 группы клеток (эритроциты, лейкоциты и тромбоциты). Общим предком этих клеток, является стволовая клетка, которая запускает процесс кроветворения. Если нарушается процесс образования стволовых клеток или их мутация, то нарушается процесс образования клеток по всем 3 клеточным линиям.
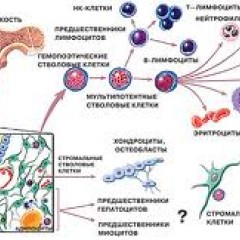
Эритроциты – это красные кровяные клетки, содержат гемоглобин, на нём фиксируется кислород, при помощи которого питаются клетки организма. При недостатке эритроцитов происходит недостаточное насыщение клеток и тканей организма кислородом, в результате чего проявляется различными клиническими симптомами.
Лейкоциты к ним относятся: лимфоциты, моноциты, нейтрофилы, эозинофилы, базофилы. Представляют собой белые клетки крови, они играют роль в защите организма и выработке иммунитета. Их недостаток вызывает снижение иммунитета и развитие различных инфекционных заболеваний.
Тромбоциты – это кровяные пластинки, которые участвуют в образовании тромба. Недостаток тромбоцитов приводит к различным кровотечениям.
Подробнее о видах кровяных клеток читайте в отдельной статье пройдя по ссылке.
Причины лейкоза, факторы риска
Симптомы различных видов лейкозов
- При острых лейкозахотмечаются 4 клинических синдрома:
- Анемический синдром: развивается из-за недостатка выработки эритроцитов, могут присутствовать множество симптомов или некоторые из них. Проявляется в виде усталости, бледности кожи и склер, головокружение, тошнота, быстрое сердцебиение, ломкость ногтей, выпадение волос, патологическое восприятие запаха;
- Геморрагический синдром: развивается в результате недостатка тромбоцитов. Проявляется следующими симптомами: вначале кровотечения из десен, образование синяков, кровоизлияния в слизистые оболочки (язык и другие) или в кожу, в виде мелких точек или пятен. В дальнейшем при прогрессировании лейкоза, развиваются и массивные кровотечения, в результате ДВС синдрома (диссеминированное внутрисосудистое свёртывания крови);
- Синдром инфекционных осложнений с симптомами интоксикации: развивается в результате недостатка лейкоцитов и с последующим снижением иммунитета, повышение температуры тела до 39 0 С, тошнота, рвота, потеря аппетита, резкое снижение веса, головная боль, общая слабость. У больного присоединяются различные инфекции: грипп, пневмония, пиелонефрит, абсцессы, и другие;
- Метастазы - по току крови или лимфы опухолевые клетки попадают в здоровые органы, нарушая их структуру, функции и увеличивая их в размере. В первую очередь метастазы попадают в лимфатические узлы, селезёнку, печень, а потом и в другие органы.
Эритробластный острый лейкоз, поражаются клетки предшественницы, из которых в дальнейшем должны развиться эритроциты. Чаще встречается в пожилом возрасте, характеризуется выраженным анемическим синдромом, не наблюдается увеличение селезёнки, лимфатических узлов. В периферической крови снижено количество эритроцитов, лейкоцитов и тромбоцитов, наличие молодых клеток (эритробластов).
Монобластный острый лейкоз, нарушается выработка лимфоцитов и моноцитов, соответственно они будут снижены в периферической крови. Клинически, проявляется, повышением температуры и присоединением различных инфекций.
Мегакариобластный острый лейкоз, нарушается выработка тромбоцитов. В костном мозге при электронной микроскопии обнаруживают мегакариобласты (молодые клетки, из которых образуются тромбоциты) и увеличенное содержание тромбоцитов. Редкий вариант, но чаще встречается в детском возрасте и обладает неблагоприятным прогнозом.
Хронический миелолейкоз, усиленное образование миелоидных клеток, из которых образуются лейкоциты (нейтрофилы, эозинофилы, базофилы), в результате чего, уровень этих групп клеток будет повышен. Долгое время может протекать бессимптомно. Позже появляются симптомы интоксикации (повышение температуры, общая слабость, головокружение, тошнота), и присоединение симптомов анемии, увеличение селезёнки и печени.
Хронический лимфолейкоз, усиленное образование клеток - предшественниц лимфоцитов, в результате уровень лимфоцитов в крови повышается. Такие лимфоциты не могут выполнять свою функцию (выработка иммунитета), поэтому у больных присоединяются различные виды инфекций, с симптомами интоксикации.
Диагностика лейкоза
- Повышение уровня лактатдегидрогеназы (норма 250 Ед/л);
- Высокий АСАТ (норма до 39 Ед/л);
- Высокая мочевина (норма 7,5 ммоль/л);
- Повышение мочевой кислоты (норма до 400 мкмоль/л);
- Повышение билирубина ˃20мкмоль/л;
- Снижение фибриногена 30%;
- Низкий уровень эритроцитов, лейкоцитов, тромбоцитов.
- Трепанобиопсия (гистологическое исследование биоптата из повздошной кости): не позволяет точно поставить диагноз, а лишь определяет разрастание опухолевых клеток, с вытеснением нормальных клеток.
- Цитохимическое исследование пунктата костного мозга: выявляет специфические ферменты бластов (реакция на пероксидазу, липиды, гликоген, неспецифическую эстеразу), определяет вариант острого лейкоза.
- Иммунологический метод исследования: выявляет специфические поверхностные антигены на клетках, определяет вариант острого лейкоза.
- УЗИ внутренних органов: неспецифический метод, выявляет увеличенные печень, селезёнку и другие внутренние органы с метастазами опухолевых клеток.
- Рентген грудной клетки: является, неспецифическим метом, обнаруживает наличие воспаления в лёгких при присоединении инфекции и увеличенные лимфатические узлы.
Лечение лейкозов
- Полихимиотерапия, применяется с целью противоопухолевого действия:
- Трансфузионная терапия: эритроцитарная масса, тромбоцитарная масса, изотонические растворы, с целью коррекции выраженного анемического синдрома, геморагического синдрома и дезинтоксикации;
- Общеукрепляющая терапия:
- применяется с целью укрепления иммунитета. Дуовит по 1 таблетке 1 раз в день.
- Препараты железа, для коррекции недостатка железа. Сорбифер по 1 таблетке 2 раза в день.
- Иммуномодуляторы повышают реактивность организма. Тималин, внутримышечно по 10-20 мг 1 раз в день, 5 дней, Т-активин, внутримышечно по 100 мкг 1 раз в день, 5 дней;
- Гормонотерапия: Преднизолон в дозе по 50 г в день.
- Антибиотики широкого спектра действия назначаются для лечения присоединяющих инфекций. Имипенем по 1-2 г в сутки.
- Радиотерапия применяется для лечения хронического лейкоза. Облучение увеличенной селезёнки, лимфатических узлов.
Использование солевых повязок с 10% солевым раствором (100 г соли на 1 литр воды). Намочить льняную ткань в горячем растворе, ткань немного сжимать, сложить в четверо, и накладывать на больное место или опухоль, закрепить лейкопластырем.
Настой из измельчённых игл сосны, сухая кожа лука, плоды шиповника, все ингредиенты смешать, залить водой, и довести до кипения. Настоять сутки, процедить и пить вместо воды.
Употреблять соки из красной свеклы, граната, моркови. Кушать тыкву.
Настой из цветков каштана: взять 1 столовую ложку цветков каштана, залить в них 200 г воды, вскипятить и оставить настаиваться на несколько часов. Пить по одному глотку на один приём, необходимо выпить 1 литр в день.
Хорошо помогает в укреплении организма, отвар из листьев и плодов черники. Кипятком примерно 1 литр, залить 5 ложек листьев и плодов черники, настоять несколько часов, выпивать всё за один день, принимать около 3 месяцев.
Читайте также:

