Подслизистая опухоль в антральном отделе желудка

Новообразования в желудке представляют собой патологии в виде разрастания клеток, в которых изменились процессы роста и/или скорости размножения (доброкачественные) или нарушено созревание клеток (злокачественные новообразования).
Доброкачественные опухоли – это новообразования, возникающие в разных слоях желудочной стенки (слизистом, подслизистом, мышечном и подсерозном) с медленным ростом и без признаков злокачественности (генетических изменений в клетках).
Их подразделяют на эпителиальные (полипы) и неэпителиальные новообразования, которые возникают при разрастании жировых, нервных, сосудистых структур или клеток мышечного слоя.
В зависимости от типа роста доброкачественные новообразования в желудке классифицируют:
- интрамуральные новообразования (прорастающие внутрь стенки органа);
- эндогастральные (растущие в просвет желудка);
- экзогастральные (разрастающиеся в сторону соседних органов).
К злокачественным относятся рак и саркома желудка. Они возникают в результате неукротимого деления незрелых эпителиальных клеток внутреннего слоя органа (при раке) и недифференцированных клеток (при саркоме). Также злокачественные новообразования могут развиваться при перерождении аденоматозных полипов (в 10% случаев) или злокачественном их перерождении при раке, или в результате малигнизации неэпителиальных доброкачественных опухолей (гемангиом, фибром, нейроэндокринных, миом).
Полиповидные образования в желудке

Полиповидные образования — это опухолевидные выросты в просвет желудка, различной формы (овальной или шаровидной), плотной или мягкой консистенции, с гладкой поверхностью или грануляциями, которые имеют основание или ножку. Они могут быть единичные, диффузные (болезнь Менетрие) или множественные аденоматозные или гиперпластические.
Полипы в желудке чаще располагаются в пилороантральном отделе и чаще встречаются у мужчин после 40-50 лет.
Аденоматозные полипы образуются в результате патологического разрастания железистого эпителия и наиболее опасны в связи с высоким риском трансформации в рак (малигнизации), риск перерождения наиболее высок при больших размерах новообразования и их изъязвлении.
Гиперпластические или опухолеподобные полипы встречаются наиболее часто (в 70-80% случаев). Они возникают в результате гиперплазии поверхностного эпителия желудка и часто сопровождаются атрофическим гастритом.
Болезнь Менетрие) часто представляет собой сочетание аденоматозных и гиперпластических плипов, ткани которых имеют в своем составе железистые элементы, разросшийся покровный эпителий, сосуды, соединительную ткань и другие структуры. Эта патология считается предраковым заболеванием в связи с высоким риском малигнизации опухоли.

Неэпителиальные опухоли желудка, растущие из мышечной, нервной, соединительной или жировой ткани, сосудов или смешанные опухоли (состоящие из разных типов клеток) часто локализованы в подслизистом слое тела желудка и в его антральном отделе и характеризуются прорастанием опухоли внутрь стенки (интрамуральные). В связи с расположением новообразования в подслизистом слое неэпителиальные опухоли могут не иметь клинических проявлений в течение длительного времени и часто являются случайными находками при эндоскопическом или рентгенологическом исследовании пациента. Чаще всего подслизистые образования тела и антрального отдела желудка являются доброкачественными (лейомиома, фиброма, липома, гемангиома, нейроэндокринная), но в ряде случаев после гистологического исследования диагностируются и злокачественные новообразования (лейомиосаркома, воспалительная фибросаркома).

Слизистый рак считается достаточно распространенным онкологическим заболеванием, которое развивается при злокачественном перерождении эпителиальных клеток при хроническом или атрофическом гастрите на фоне дуодено-гастрального рефлюкса. Он развивается из генетически измененных клеток слизистой оболочки желудка, имеющих склонность к активному размножению, токсинообразованию, быстрому прорастанию в ткани и метастазированию. Чаще всего опухоль расположена в пилорической части органа или на его малой кривизне. Патологический процесс имеет слизистый диффузный или мелкоузловатый характер с быстрой инфильтрацией (прорастанием) в мышечный слой стенки желудка и обильным разрастанием фиброзной ткани в мышечном и подслизистом слое. Лечение больных со слизистым раком хирургическое – удаление части органа с раковой опухолью.
Лечение папиллом желудка проводится эндоскопическими путем. Их удаление всегда сопровождается взятием биологического материала для.
Перед тем как определить язву желудка, поработать приходится сразу нескольким специалистам. Диагноз ставят.
Действия, которые в медицине означают сестринский процесс при язвенной болезни.
ВНИМАНИЕ! ИНФОРМАЦИЯ, ОПУБЛИКОВАННАЯ НА САЙТЕ, НОСИТ ИСКЛЮЧИТЕЛЬНО ОЗНАКОМИТЕЛЬНЫЙ ХАРАКТЕР И НЕ ЯВЛЯЕТСЯ РЕКОМЕНДАЦИЕЙ К ПРИМЕНЕНИЮ. ОБЯЗАТЕЛЬНО
ПРОКОНСУЛЬТИРУЙТЕСЬ С ВАШИМ ЛЕЧАЩИМ ВРАЧОМ!
Желудок является наиболее частой экстранодальной локализацией лимфомы; первичная лимфома желудка составляет приблизительно 5% от всех его опухолей. При эндоскопическом исследовании лимфома желудка может выявляться либо как опухолевидное образование, либо просто как утолщение складок слизистой. Гипоэхогенная инфильтрация, обычно отмечаемая при ЭУЗИ, затрагивает второй или третий эхослой, или даже всю толщу желудочной стенки, и может быть отграниченной или диффузной.
Достоверно отличить лимфому от других случаев утолщения стенки желудка, руководствуясь только данными ЭУЗИ, невозможно. Если по результатам ЭУЗИ предполагается лимфома желудка, то для получения гистологического диагноза следует выполнить биопсию. TNM-классификация лимфомы желудка аналогична классификации рака желудка с дополнением стадии N3 при вовлечении таких неудаляемых при операции, интраабдоминальных лимфатических узлов, как парааортальные, гепатодуоденальные, ретропанкреатические и мезентериальные.
Точность ЭУЗИ в определении Т-стадии составляет 88-96% и 72-88% — в определении стадии вовлечения лимфатических узлов. Вследствие ограниченной глубины проникновения, с помощью ЭУЗИ удается выявить лишь регионарные лимфатические узлы; поэтому вместе с ним необходимо использовать другие методы визуализации органов брюшной полости.
ЭУЗИ применяется также для дальнейшего наблюдения за больными после химиотерапии или оперативного лечения. Регрессия лимфомы из лимфоидной ткани, ассоциированной со слизистой оболочкой желудка (MALT), после ликвидации Helicobacter pylori, выявленная при ЭУЗИ-определении стадии опухоли, показывает, что подобная регрессия могла ожидаться только в тех случаях, когда лимфома ограничивалась слизистой и поделизистой оболочками желудка (у 12 из 14 пациентов), но не в случаях более высокой стадии заболевания.
Подслизистые образования желудка являются одним из основных показаний к проведению ЭУЗИ. При помощи ЭУЗИ можно четко дифференцировать экстрамуральную компрессию, сосудистое поражение и солидную опухоль и, кроме того, точно определить слой желудка, из которого возникла опухоль. Перед попыткой выполнения биопсии подслизистого образования для исключения экстрамуральнои компрессии или поражения сосудов всегда должна выполняться ЭУЗИ.
Среди подслизистых образований при ЭУЗИ наиболее часто встречаются лейомиомы. Эти образования обычно возникают из мышечной оболочки (четвертый эхослой), однако небольшие опухоли могут развиваться из второго эхослоя желудка. Лейомиомы обычно гипоэхогенные. гомогенные и с четкими контурами.
По данным ЭУЗИ проведена оценка наиболее важных признаков, отличающих доброкачественные и злокачественные стромальные опухоли. Образования размером более 4 см, с неровными контурами, гиперэхогенными и жидкостными включениями во всех случаях были расценены как злокачественные. Если определялось два из этих признаков, чувствительность ЭУЗИ в выявлении малигнизации по данным разных авторов, составила 80-100%. Если не определялся ни один из признаков, малигнизированные образования встречались в 0-11% случаев, по оценке различных авторов. Однако при наличии любого подозрительного признака злокачественности для установления диагноза часто требуется выполнение трепанобиопсии или эндохирургическое удаление образования. ЭУЗИ может использоваться для наблюдения за доброкачественными новообразованиями.
Другие подслизистые образования могут быть идентифицированы при ЭУЗИ по характерным признакам. Липома — гомогененное, гиперэхогенное образование — хорошо отграничена и расположена в пределах подслизистого слоя. Карциноидные опухоли в основном расположены в третьем (подслизистом) слое, имеют среднюю эхогенность и четко выраженные контуры.
Кистозные образования, как правило, анэхогенны, хорошо отграничены и чаще расположены в подслизистом слое. Также в подслизистом слое нередко обнаруживается эктопированная ткань поджелудочной железы, вид которой аналогичен виду панкреатической паренхимы с мелкими гиперэхогенными участками, а в отдельных случаях и с трубчатыми структурами правильной формы.

1 - ФГДС при лимфоме желудка
2 - Рентгенологическое исследование с двойным контрастированием, определяющее утолщенные дольчатые складки в области тела желудка, вызванные неходжкинской лимфомой
3 - Микроскопическая картина MAU-лимфомы низкой степени злокачественности при большом увеличении. Можно заметить характерные клетки, напоминающие центроциты, а также небольшое количество более крупных и содержащих ядро бластных клеток
4 - На КТ органов брюшной полости обнаружено гетерогенное образование (обозначено короткими стрелками) со скоплением в центре большого количества газа, что связано с некрозом и образованием полости в опухоли. Подобную картину можно наблюдать при лимфоме и метастазах, распространяющихся гематогенным путем (особенно меланомы)
Оглавление темы "УЗИ желудка и поджелудочной железы":
Материалы подготовлены и размещены посетителями сайта. Ни один из материалов не может быть применен на практике без консультации лечащего врача.
Материалы для размещения принимаются на указанный почтовый адрес. Администрация сайта сохраняет за собой право на изменение любой из присланных и размещенных статей, в том числе полное удаление с проекта.
Рак антрального отдела желудка. Желудок — жизненно важный орган человека, который выполняет функцию в виде переваривания пищи. Учитывая всю важность органа, болезни, возникающие в нём, требуют особого внимания. Одним из самых серьёзных и трудно поддающихся лечению заболеваний является рак желудка. Это патология, которая касается миллионов людей во всём мире. Более 500 тысяч человек в год слышат этот жуткий диагноз.
Согласно анатомии желудок поделён на зоны:
- кардиальный (со стороны рёбер, прилегая к ним);
- пилорический (нижняя секция желудка, которую подразделяют на антральный отдел и привратник);
- дно желудка;
- тело (основная, большая часть желудка).
Образоваться раковые клетки могут в абсолютно любом отделе желудка, но наиболее частой его локализацией является именно антральная часть, на которую приходится 70% от всех образований. Для сравнения в кардиальном отделе рак развивается в 10% случаев, а дно желудка болезнь поражает не больше чем в 1% от всех диагностируемых опухолей.
Рак антрального отдела желудка: развитие, симптомы и лечение
Антральный отдел находится в нижней части органа. Он уже не участвует в процессе переваривания пищи. Его основная задача – превратить полученную массу в перетёртый комок с частицами не более двух миллиметров. Это позволяет полученной массе беспрепятственно пройти через привратниковый сфинктер.
Отдел подвержен разным заболеваниям таким, как:
- эрозия;
- гастрит;
- язва;
- рак.
Развитию рака подвержены люди возрастной категории от 50 лет, особенно мужчины, они сталкиваются с этой патологией в несколько раз чаще. Конечно, развиться онкология желудка, может и в более молодом возрасте, но согласно статистике, происходит это значительно реже.
Классификация рака антрального отдела желудка
Согласно морфологической классификации образования в антральной части органа могут быть трёх видов, в зависимости от тканей, из которых возникла опухоль:
- аденокарцинома — самая распространённая форма, которая возникает у 90% пациентов и состоит из железистых тканей;
- плоскоклеточный рак;
- мелкоклеточный;
- железисто-плоскоклеточный;
- недифференцированный.
Есть 2 типа роста опухолей желудка: экзофитный и эндофитный. Тип роста онкологии в антральном отделе, в основном, экзофитный (инфильтративный), то есть она не имеет чётких границ, а также отличается особой злокачественностью с быстрым метастазированием. Согласно данным профессора патологии рака А.А. Клименкова при экзофитных формах рака после резекции желудка рецидив наступает в несколько раз чаще, чем при эндофитных образованиях.
Интересно! Антральная часть желудка больше других подвержена возникновению рака и составляет 70%.
Причины рака антрального отдела желудка
Одним из факторов, которые влияют на развитие рака в желудке, является питание, в частности – употребление жирной, жареной еды, копченостей, много соли.
Доказана связь опухолей желудка с бактерией хеликобактер пилори. Данный микроорганизм способен вызывать инфильтративный гастрит с пролиферацией клеток, а такая среда является подходящей для ракового перерождения. По статистике у людей, инфицированных хеликобактер пилори, риск развития рака в 3-4 раза выше, чем у здоровых людей.
Другим инфекционным агентом, который возможно вызывает злокачественные трансформации, является вирус Эпстайна-Барра.
Важное место в этиологии карцином желудка занимает курение и употребление спиртных напитков.
Существуют предраковые заболевания, которые практически всегда вызывают рак, если ничего не предпринимать.
К ним относятся:
- полипы и полипоз желудка;
- коллезная язва;
- ригидный антральный гастрит.
Редко онкология возникает при хроническом атрофическом гастрите, плоской аденоме, пернициозной анемии, болезни Менетрие, а также после операции на желудке.
Симптомы рака антрального отдела желудка
По сравнению с новообразованиями в других зонах желудка, при локализации в антральном отделе симптомы наступают достаточно быстро. Располагаясь в нижней части органа, новообразование прогрессирует и распространяется на привратник, что в свою очередь приводит к затруднению выхода переваренной массы.
Задерживаясь и разлагаясь в желудке, она вызывает:
- чувство переполненного желудка;
- отрыжку с неприятным запахом;
- изжогу;
- вздутие;
- тошноту;
- рвоту, которую впоследствии больные вызывают часто сами, не выдерживая неприятных симптомов.
Эвакуаторные расстройства поначалу возникают лишь периодически, во время приема тяжелой пищи или алкоголя. Когда развивается непроходимость выходного отдела, резко появляется боль в животе и рвота. Примечательно, что при соблюдении диеты эти симптомы могут временно стихать.
Для стеноза желудка типичной картиной является относительно удовлетворительное состояние человека сутра, когда желудок пустой, и ухудшение состояния с каждым приемом пищи. Под вечер – тошнота и рвота, которая приносит облегчение.
По причине отсутствия поступления в организм необходимых микроэлементов возникает его интоксикация, больные быстро теряют аппетит или вовсе отказываются от приёма пищи. Это приводит к истощению, обезвоживанию, потере работоспособности, раздражённости и депрессии.
Все эти симптомы вызывают резкую потерю в весе, вплоть до анорексии.
Встречаются случаи, когда онкология не сопровождается непроходимостью, но привратник, инфильтрированный опухолью, теряет свои функциональные способности, вследствие чего пища из желудка быстро проваливается в кишечник. Тогда симптомы рака антрального отдела желудка включают постоянное чувство голода. Больные едят, не могут наесться и при этом не набирают вес. Стул при этом частый, жидкий, с непереваренной едой.
Опухоли экзофитного типа часто подвергается изъявлению (распаду), из-за которого происходят кровотечения из сосудов в просвет желудка.
Кровь, возникающая в результате распадов тканей, постоянно наполняется токсичными элементами что вызывает:
- лихорадку;
- повышение температуры тела;
- рвоту с примесью крови;
- стул дегтярного оттенка со скрытой кровью.
За счёт уменьшения желудка из-за разросшейся опухоли, орган сморщивается и уменьшается в размерах.
При этом пациент ощущает:
- давление;
- распирающее чувство;
- тяжесть после приёма пищи;
- насыщения от малого количества еды.
Дальнейшие симптомы на поздних стадиях болезни уже мало зависят от поражения основного органа. К ним добавляются признаки, которые возникают после метастазирования и возникновения вторичных очагов в других органах.
Метастазы при раке желудка
По мере роста новообразование прорастает стенку желудка насквозь и проникает в окружающие ткани. Такие метастазы называют имплантационными. В зависимости от локализации опухоли, она может прорасти нате или иные соседние органы. В случае с антральным отделом больше остальных подвержена возникновению метастаз двенадцатипёрстная кишка.
Когда клетки рака попадают в лимфатические или кровеносные сосуды наблюдается лимфогенное и гематогенное метастазирование. Так как желудок имеет обширную лимфатическую сеть, то распространение лимфогенным путем происходит очень быстро. Это может случиться уже на первой стадии.
Вначале поражаются лимфоузлы, находящиеся в связочном аппарате желудка. Далее процесс мигрирует на лимфоузлы, располагающиеся по ходу артериальных стволов. В конце метастазы проникают в отдаленные лимфатические узлы и органы. Чаще всего страдает печень, селезенка, кишечник, легкие, поджелудочная. Гематогенные метастазы при раке желудка обычно находят в легких, почках, головном мозге. костях.
Лечат вторичные опухоли хирургическим путем. При инфильтративных формах отдают преимущество удалению всех лимфатических узлов, подверженных появлению в них метастазов. Результат закрепляют химиотерапией, которая помогает уничтожить микрометастазы – клетки рака, находящиеся в организме.
Стадии злокачественного процесса
Рак желудка может иметь следующие стадии развития:
- 1А: Т1, N0, М0.
- 1Б: Т1, N1, М0; Т2, N0, М0.
- 2: Т1, N2, М0; Т2, N1, М0; Т3, N0, М0.
- 3А: Т2, N2, М0; Т3, N1, М0; Т4, N0, М0.
- 3Б: Т3, N2, М0.
- 4: Т4, N1-3, М0; Т 1-3, N3, М0; любая Т, любая N, М1.
Т (размер опухоли):
- Т1 – опухоль инфильтрирует стенку желудка до подслизистого слоя;
- Т2 – присутствует инфильтрация раковых клеток до субсерозного слоя. Возможно вовлечение желудочно-тонкокишечной, желудочно-печеночной связки, большого или маленького сальника, но без прорастания в висцеральный слой;
- Т3 – новообразование, которое распространилось на серозную оболочку или висцеральную брюшину;
- Т4 – прорастание опухоли в соседние к желудку органы.
N (метастазы в регионарных лимфоузлах):
- N0 – метастазов нет.
- N1 – метастазы в 1-6 регионарных лимфатических узлах.
- N2 – повреждены с 7 по 15 регионарные узлы.
- N3 – метастазы в более чем 15 лимфатических узлах.
М (отдаленные метастазы):
- М0 – нет отдаленных метастазов.
- М1 – метастазы в отдаленных органах.
Диагностика рака желудка
Большинство больных поступают к врачу, когда болезнь находится в запущенной стадии. У них наблюдаются выраженные расстройства пищеварения, истощение, потеря веса. Новообразование можно прощупать через брюшную стенку. Также пальпаторно можно обнаружить местные и отдаленные метастазы.
Из лабораторных анализов назначают исследование желудочного сока и периферической крови на онкомаркеры.
Когда хирург подозревает онкологию, он отправляет пациента рентгенографию. Для обследования желудка применяют рентгенографию с контрастированием, когда пациенту приходится выпить специально вещество для визуализации полости органа на снимках. Таким образом выявляют дефект стенок желудка и его наполнения.
Для получения более точных сведений о характере роста, локализации и границах опухоли по органу применяют эндоскопию. Гибкий эндоскоп с камерой вводят через рот в желудок и осматривают его визуально.
Далее проводят уточняющую диагностику, позволяющую оценить распространенность рака по всем органам и структурам. Для этого понадобится пройти:
- УЗИ и КТ брюшной полости и забрюшинного пространства;
- сцинтиграфию скелета;
- лапароскопию;
- ангиографию.
Решающий этап в диагностике рака желудка – это биопсия. Это процедура, во время которой берут кусочек опухоли для дальнейшего микроскопического исследования и подтверждения ее злокачественности, а также гистологического типа. Биоптат первичного новообразования берут при эндоскопическом обследовании, а из вторичных (метастатических) – с помощью пункционной биопсии или лапароскопии.
Лечение рака антрального отдела
Лечение рака антрального отдела желудка – это трудная задача, учитывая, что 90% больных поступают с сильно распространенными опухолями, в тяжелом состоянии. К тому же большинство из них – пожилые люди, с больным сердцем или другими сопутствующими патологиями.
Лучшим методом лечения признано оперативное вмешательство. Лишь оно дает надежду на выздоровление. Для антрального отдела более чем в 60% случаев радикальных операций применяют тотальную гастрэктомию.
Больным удаляют:
- весь желудок;
- регионарные лимфатические узлы;
- клетчатку.
При наличии отдаленных метастазов резекцию пораженных органов.
Если тотальная операция противопоказана, то делают субтотальную резекцию дистальной части желудка. Многие врачи выступают за то, чтобы проводить всем больным тотальную лимфодиссекцию, то есть удаление всего лимфатического аппарата, с целью снижения риска рецидивирования. Такой подход увеличивает выживаемость до 25%!
После резекции части или всего желудка, оставшуюся половину или пищевод соединяют с кишечником при помощи искусственного анастамоза.
Тем нескольким процентам больных, у которых опухоль диагностируют на 1 стадии, могут совершить эндоскопическую резекцию. Данная операция наименее травматичная, но после нее тоже случаются рецидивы.
Пациентам, у которых есть противопоказания к радикальной операции, назначают паллиативные операции, призванные устранить стеноз нижнего отдела желудка. Могут также создать обходной анастомоз из желудка в кишечник.
Так как возможности хирургического лечения рака антрального отдела желудка ограничены, врачи разрабатывают более эффективные методики, дополняя операцию лучевой и химиотерапией, а также различными альтернативными способами.
Часто применяют дооперационную дистанционную лучевую терапию. Ее цель – повредить злокачественные клетки, остановив их рост. Предоперационная лучевая терапия при раке желудка проводится в режиме крупного (разовая доза – 7-7,5 Гр) и укрупненного (разовая очаговая доза составляет 4-5 Гр) фракционирования.
Во время операции при раке желудка могут использовать интраоперационную лучевую терапию. Ложе опухоли облучают однократно в течение 30 минут дозой в 20 Гр.
Послеоперационные облучения проводятся в режимах классического или динамического фракционирования, общая доза составляет 40-50 Гр.
Включение в комплекс лечения химиоетрапевтических препаратов направлено на предотвращение рецидивов и возникновение новых метастазов. Их назначают до и после операции по определенной схеме, которую выбирает врач.
Приведем Вам несколько примеров стандартных схем химиотерапии при раке желудка:
- Схема ECF: Эпирубицин — 50 мг/м2 внутривенно 1 день; Цисплатин — 60 мг/м2 внутривенно 1 день; 5-фторурацил — 200 мг/м2 длительная инфузия на протяжении 21 дня.
- Схема ELF: Этопозид — 20 мг/м2 внутривенно 50 мин 1—3 дня; Лейковорин — 300 мг/м2 внутривенно 10 мин 1—3 дня; 5-фторурацил —500 мг/м2 внутривенно 10 мин 2—3 дня.
Курс, который назначали до операции, повторяют спустя несколько недель после нее, если была подтверждена эффективность выбранных препаратов. Если же позитивных результатов нет, то подбирают другие цитостатики. Комплексное лечение может включать иммунотерапию, цель которой – активировать защитные силы организма для борьбы с онкопроцессом.
Наблюдение после операции и рецидивы
После лечения больные должны находиться под наблюдением у районного онколога. В первый год человеку нужно проходить обследование 1 раз в 3 месяца, далее – 1 раз в 6 месяцев.
Объем наблюдения:
- общий анализ крови;
- УЗИ органов брюшной полости;
- рентген легких;
- фиброгастроскопия;
- осмотр и пальпация.
Такие меры необходимы для профилактики рецидивов, которые случаются часто, особенно после нерадикальных операций. У больного может возникнуть повторная опухоль рядом с ранее удаленной, или метастазы в других органах. В таких случаях проводят новую операцию и/или химио-лучевую терапию. С каждым новым рецидивом прогнозы выживаемости ухудшаются и, в конце концов, прогрессирование болезни приводит к смерти.
Прогноз при раке антрального отдела желудка
Дальнейшая судьба больного с поражённым антральным отделом желудка зависит от стадии, на которой была обнаружена опухоль. Как правило, прогноз в большей части случаев неутешительный. Статистики пятилетней выживаемости пациентов с локализацией образования в антральном отделе нет. Но, согласно общим данным, средний процент выживаемости при раке желудка составляет порядка 20%. Цифра низкая по той причине, что выявляется болезнь чаще на поздних сроках, когда опухоль неоперабельная и практически не поддаётся лечению.
Прогноз для больных составляется индивидуально в каждом конкретном случае.
Специалистами была составлена приблизительная статистика на разных стадиях болезни:
- 1 стадия — 80-90%, но диагностируется рак на этом этапе, как правило, случайно, так как не имеет симптомов.
- 2 стадия — до 60%. К несчастью лишь 6% пациентов на момент постановки диагноза имеют опухоль на этом этапе.
- 3 стадия — порядка 25% (рак 3 стадии выявляют довольно часто).
- 4 стадия — не превышает 5%, является самой сложной и практически не излечимой. У 80% больных онкология выявляется именно на этом этапе.
Статистика представлена приблизительная, выведен средний процент согласно данным с разных источников.
Информативное видео:
В желудке иногда возникают доброкачественные опухоли. Одним из распространенных видов такой онкологии считается подслизистое образование желудка. Это может быть заболевание антрального отдела либо подслизистой. Диагностируется с помощью эндоскопии. Чаще не несет никаких серьезных последствий, но иногда образуется злокачественное образование (фибросаркома, лейомиосаркома).
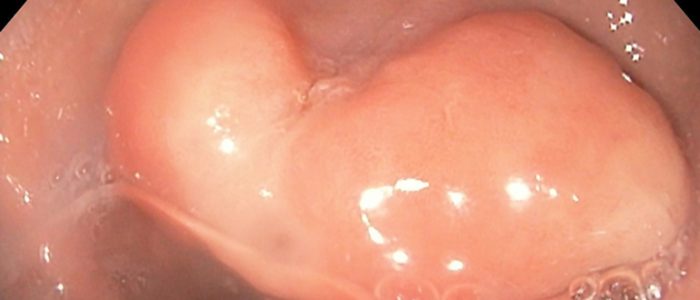
Подслизистая опухоль
Новообразование возникает в мышечной, жировой, нервной или соединительной ткани.
Патологическое формирование растет внутри стенки, в антральном или подслизистом отделении. Различают доброкачественные (липома, лейомиома, гемангиома, фиброма, нейроэндокринная) и злокачественные (лейомиосаркома, фибросаркома). Липомы и фибромы образуются в слизистом слое, лейомиомы — в мышечных и нервных тканях, а в сосудах — гемангиомы. Так как заболевания чаще не опасны для жизни, то они на работу соседних органов не влияют.
Рост протекает медленно и незаметно для больного. Тела опухолей могут быть различных размеров (доброкачественные 3—4 см), иметь разные контуры и находится в хаотическом порядке на разных слоях желудка. Подслизистые образования зачастую имеют гомогенные характер и четкие контуры. Опухоли с неровными краями, с гиперэхогенными включениями чаще характеризуются как злокачественные.
До конца неизвестны точные факторы возникновения. Но врачи называют несколько вариантов, почему появляется карцинома. Причины общие для всех видов опухолей:
- гастрит, язва желудка;
- бактерия хеликобактер пилори;
- генетическая предрасположенность;
- неправильное питание;
- химическое воздействие на организм;
- вредные привычки (курение и алкоголь).
Чаще возникает у людей старше 40 лет. Развитие онкологии незаметно для больного. Его обнаруживают случайно во время проведения эндоскопии. Но если карцинома достигла больших размеров, то пациента беспокоят тошнота, рвота, ноющая боль и запоры. Лейомиомы вызывают внутреннее кровотечение, потому люди с такой патологией ощущают постоянную слабость. Злокачественные образования провоцируют метастазирование. Из-за них происходит кровотечение в желудке, снижение полости его стенок и быстрая потеря веса. Иногда такие образования изменяют кислотность желудка.
Основными способами исследования является рентгенография и эндоскопия. Второй вариант диагностирования более точный. Врач может определить месторасположение, ее контур и размер. Для подтверждения диагноза применяется:
- рентгенография с двойным контрастирования позволяет определить наличие опухоли и ее расположение;
- биопсию для более точного определения и подтверждения злокачественности;
- УЗИ или МСКТ, чтобы выявить наличие метастазов;
- анализы крови, которые нужны для определения общего состояния пациента.
Подслизистые образования устраняются медикаментозным способом. Только если карцинома злокачественная, требуется срочное хирургическое вмешательство. Но проводится удаление и доброкачественных образований, чтобы не возникало негативных последствий. Удаляется либо только полип, либо и близлежащие к нему ткани. Перед операцией проводится гистологическое исследование. После назначается терапия препаратами: прописываются антибиотики, останавливающие размножение хеликобактерий и ингибиторы протонной помпы.
Шансы на выздоровления большие, но случаются рецидивы. Чтобы это предотвратить, больному нужно проводить своевременное обследование. Пациенты после операции всю жизнь находятся под наблюдением врачей. Для профилактики рекомендуется правильное питание, отказ от вредных привычек и регулярные консультации у гастроэнтеролога. Такая же проверка необходима людям с наследственной склонностью к заболеванию. Без своевременного обследования и лечения опухоли трансформируются в рак желудка.
Читайте также:

