Поддержка больных раком в мире
Психологи рак не лечат

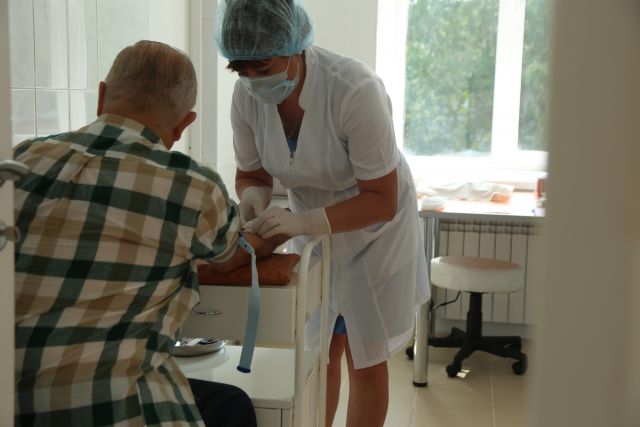
Василина Шабалина: В сопровождении онкопсихолога нуждаются 90% больных и 40% их родственников. Когда наша служба только появилась в диспансере, в день к нам приходили один-два пациента. Сейчас к одному психологу обращаются по 25-30 человек. Конечно, больше всего женщин. Но в последнее время стали обращаться и мужчины. Чаще всего их приводят жёны. Ведь у нас работает стереотип: как я, такой большой и сильный, не могу справиться сам? Но если мужчины приходят, они обычно остаются до конца курса психотерапии, и у них хорошая положительная динамика. В прошлом году мы впервые сформировали две мужские группы по 7-8 человек.
Не все могут справляться со стрессом сами. Если за спиной есть родственники, жёны-мужья, тыл прикрыт. Но много пожилых одиноких пациентов. Они приходят даже просто ради общения.

- То есть занятия у вас проходят в группах?
- Мы консультируем и индивидуально, и в группах. Лечащие врачи всем рекомендуют обратиться за помощью к психологу. Когда они приходят, я смотрю, в каком психоэмоциональном состоянии находится человек: это может быть и шок, и истерика, и непонимание происходящей ситуации. Поэтому для начала я работаю с пациентом индивидуально. После таких занятий я отправляю его в группы танцедвигательной терапии, медитации, арт-терапии и так далее.
Нам важно, чтобы пациенты не оставались одни. После занятий в группах многие начинают дружить, вместе ходят в театр, кино, на Столбы.
- В чём заключается ваша работа с пациентами?
- Мы ведём их на всех этапах. Сразу после постановки диагноза, потом готовим к операции, химио- или лучевой терапии, занимаемся с ними после лечения. И даже когда человек входит в ремиссию, пусть пять-десять лет прошло, тоже консультируем. Таких пациентов приглашаем на групповые встречи.

- Как психологическая помощь помогает человеку избавиться от болезни?
- Онкопсихологи рак не лечат. Мы помогаем приобрести положительный настрой на лечение. Чтобы человек в спокойном психоэмоциональном состоянии пришёл на химиотерапию, психологически подготовился к операции. Чтобы у него не было скачков давления и панических атак, когда его повезут в операционную. Обследование в первый год болезни для многих тоже катастрофа. Раз в три месяца нужно делать УЗИ. И пациенты могут по две недели не спать. Рассказывают, что когда приходят на процедуру, то эти две минуты, пока их врач смотрит, кажутся вечностью.
Мы обучаем пациентов психотерапевтическим методам борьбы со стрессом: как правильно дышать, как своё тело привести в порядок, чтобы не было бессонных ночей. Случись стрессовая ситуация - пациенты будут знать, как этот опыт применить.
- Конкретнее спрошу: сколько тех, кто обращался к вам за помощью, уже нет на этом свете?
- Из тех, кто был постоянно на виду, двух. Одна пришла ко мне ещё десять лет назад, летом её не стало. Другая скончалась осенью. Обеих очень поддерживали другие пациентки, с которыми они вместе ходили в группы.

Кому задать вопрос?
- На каждом этапе у онкологических больных очень много разных вопросов, которые раньше перед ними не стояли. И не всегда в нужный момент они могут получить на них ответы. Вы же занимаетесь ещё и информированием?
- Мы проводим для пациентов круглые столы. Наши
доктора рассказывают о питании или обезболивании, о том, как бороться с побочными эффектами лечения, а после отвечают на вопросы. Мы считаем эту работу важной, поскольку многие уезжают в районы и часто не знают, к кому обратиться.
В группах на первом занятии обычно затрагиваем важные вопросы социальной адаптации. Говорить ли о болезни на работе? Какой парик подобрать? Как быть в интимной жизни? Где взять протез и удобное бельё после удаления молочной железы?
- Много ли тех, кто уверен, что им не тот диагноз поставили, доктора неправильно лечат?
- Немного, но периодически такое всё-таки случается. Например, недавно приходил мужчина с женой. Они убеждали, что нужно по второму кругу обследоваться, потому что врачи не тот диагноз поставили. Этот пациент находился в стадии отрицания. Я объясняю, что, пока он по второму-пятому кругу будет обследоваться, время упустит.
Когда идёт отрицание болезни, многие оказываются у экстрасенсов. Отдают деньги и дипломов не спрашивают. Я всегда привожу случаи из практики. Рассказываю про пациентов, которые не начали вовремя лечиться, а потом через год-два пришли уже не с первой, а с четвёртой стадией.

- Как работаете с теми пациентами, которых направили на паллиативное лечение?
- С такими пациентами я работаю в индивидуальном порядке. Мы говорим обо всех проблемах, которые беспокоят их в настоящий момент.
Также мы работаем с родственниками таких пациентов. Даём рекомендации, как общаться с заболевшим, как гулять, рассказываем о занятиях, которые могут помочь. Пациент может разгадывать кроссворды, заниматься мандалотерапией, читать. Нужно чем-то время заполнить. Неважно, сколько ему осталось жить - качество жизни должно быть достойным.
Не бойтесь разговоров
- Нужно ли с родственниками говорить о наследстве, похоронах?
Если даже похороны хочет обсудить, дайте ему эту возможность. Тут вы можете не вступать в беседу, просто выслушайте, не спорьте.
Гораздо хуже бывает после того, как человек уже ушёл, а вы что-то важное ему не сказали, прощения не попросили, за руку не подержали.
- Как вы сами, постоянно общаясь с пациентами, которым поставили столь серьёзный диагноз, не выгораете?
- Выгорание может быть на любой работе. Я тоже могу устать, захотеть в отпуск. Нас не зря учат бороться с выгоранием. Нужно уметь уделять время себе, заполнять жизненный ресурс и не носить рабочие проблемы домой. А вообще, я люблю свою работу, чувствую себя на своём месте, потому что знаю, что могу помочь людям.
Выросло и число тяжелых больных
22.06.2020 в 18:14, просмотров: 5450
— В связи c пандемией COVID-19 временно приостановлены скрининговые программы и диспансеризация (проводилось семь обследований на различные виды рака). И это может повлечь за собой снижение выявляемости онкологических заболеваний на ранней стадии, — сказал на днях на пресс-конференции, проведенной в онлайн-формате, главный онколог Минздрава России, генеральный директор НМИЦ радиологии, академик РАН Андрей КАПРИН. — Но это еще не все проблемы, которые возникли в онкологии в связи с коронавирусом. Хотя найдены и перспективные решения.

— Несмотря на угрозу нового вируса, онкологическую помощь удается удерживать на приемлемом уровне, — сказал Андрей Дмитриевич. — Мы всегда ориентируемся на данные статистики. Так вот, если судить по итогам прошлого года, то подросло количество и наблюдаемых пациентов, и впервые выявленных. Есть рост и среди мужчин, и среди женщин. Но рак у женщин бывает чаще, чем у мужчин. И это связано с большей продолжительностью жизни женщин в нашей стране. Но мужчины заболевают раком в более молодом возрасте. К сожалению, сами они к врачам не спешат, и зачастую на обследование их приводят жены и дочери.
Если говорить о локализации, то у мужчин на первом месте — злокачественные новообразования легких и предстательной железы. Наибольший рост дает именно рак простаты (за год рост с 62,4 до 67,2 на 100 тысяч населения). У женщин — рак молочной железы (рост — с 89,9 до 93,9 на 100 тысяч населения). И в целом по РФ — значительно выросла заболеваемость раком: за последние 5 лет — на 12,4%.
И что касается смертности: рост есть практически во всех федеральных округах. По доле выявленных тоже ситуация стала хуже. Но это происходит в том числе и потому, что сейчас стала более четкой система учета заболеваемости и летальности. Помогли также скрининг и диспансеризация. Стали больше людей обследовать и больше выявлять злокачественных новообразований на ранней стадии. И если бы не пандемия, через 4–5 лет можно было бы рассчитывать на улучшение показателей в онкологии.
Но новый вирус спутал все карты.
— В ближайшее время будем наблюдать и спад выявленных новых случаев на ранней стадии, и рост запущенных больных, — считает академик Каприн. — Хотя многое будет зависеть от того, сколько времени еще продлится пандемия в регионах. Страна у нас большая, и в этом смысле России труднее бороться с коронавирусом.
Онкологические программы на фоне пандемии будут проседать во всех странах, утверждает эксперт. Из-за этого многие страны прервали скрининговые программы. Свернули работу онкологических клиник, и мощности распределили по многопрофильным стационарам. В результате для пациентов исчез островок безопасности, и для сотрудников не удалось создать приемлемый эпидемиологический режим для лечения таких больных. Из практики лечения у них целиком выпали химиотерапевтические отделения. И онкологические больные во многих случаях оказались без помощи врачей.
— У нас тоже временно приостановлены скрининговые программы. Но российскую онкологическую службу спасло то, что мы не пошли по западному пути, — добавил Каприн. — В России, несмотря на то, что на период пандемии были перепрофилированы многие стационары, онкослужба ни на день не прекращала свою работу. Более того, в стационарах, где лечились наши пациенты, стали принимать онкобольных, заразившихся коронавирусом. В результате удалось еще и накопить научный материал об особенностях течения рака на фоне ковид-инфекции. В частности, под коронавирус было отдано целое отделение НИИ урологии им. Лопаткина.
— Как это сказалось на онкобольных? И тяжелее ли они переносят новый вирус?

— Накануне обязательно сдаю все необходимые анализы, мазки. Но больше мне хотелось бы сказать о тех, кто каждый день работает с зараженными коронавирусом. Это — героические люди, без всякого преувеличения. Настоящая сборная команда: пульмонологи, эндокринологи, химиотерапевты, опытные инфекционисты. Всем им я очень признателен: насколько четко они выполняют свою работу! Горжусь, что мне позволено руководить таким коллективом. И еще: мы ни разу не были поставлены в условия, чтобы врачам чего-то не хватало: защитных или гигиенических средств, лекарств, технических средств.
— Но и о плановых операциях нельзя забывать во время пандемии.
Помогают онкобольным, подцепившим коронавирус, и новые технологии, которые были внедрены в практику лечения рака в последние годы. А это — лучевая терапия, ядерные технологии, радионуклидная терапия. И от химиотерапии не отказались. Все это применяется не по отдельности. В онкологии нужен комплекс технологий. Не будет такого, что одна пилюля спасет от всех форм рака. Лечение раковых больных надо вести в комплексе и в комбинации лекарств. Разные технологии должны подставлять плечо друг другу. Вот тогда и получится эффект. Мы к этому идем.
И еще очень важную деталь в связи с коронавирусом подметил эксперт: «Во время пандемии у больных, которые получают агрессивную химиотерапию, ковидная реакция оказалась не такой выраженной. У них не было цитокинового шторма, когда организм идет вразнос, когда иммунная система не справляется, и зачастую человек погибает. И это при том, что у онкобольных иммунитет по определению ослаблен. Что это за феномен такой? Еще придется разбираться.
— Кстати, в последнее время увеличилось число иностранных онкобольных, желающих лечиться в России.
— В частности, к нам хотят приехать, чтобы получить протонную терапию и агрессивную химиотерапию, сделать трансплантацию костного мозга. Мы готовы оказать им эту услугу. Но я как главный онколог России считаю, что предпочтение надо отдавать нашим пациентам. А если останется время, то не в ущерб своим пациентам можно принять на лечение и иностранцев. Дело в том, что во многих странах национальные программы лечения рака рухнули. Оказываем консультативную помощь и больным из стран СНГ, в том числе удаленно, в режиме телемедицины.
Вообще использование телемедицины во время пандемии коронавируса оказалось как нельзя кстати. У российских пациентов есть возможность получить и подкорректировать терапию удаленно. Благо, в этом плане нам даже не пришлось перестраиваться. Года полтора-два назад в России уже начали развивать телеконсультации. И в самом начале пандемии 30 ординаторов начали удаленно консультировать больных. Присланы тысячи эпикризов, вопросов от онкобольных.
Солнце — нам друг, но здоровье дороже
— Витамин Д, так необходимый организму во время коронавируса, как известно, вырабатывается на солнце. Но солнечные лучи могут и навредить — спровоцировать рак. Как найти золотую середину? С одной стороны, загорая, человек приобретает витамин Д, с другой — может спровоцировать рост опухоли. В частности, злокачественную меланому. Но не только.
— Действительно, по данным ВОЗ, немеланомный рак кожи — самое частое заболевание в мире и самая большая доля рака. Кожа не только получает приятный оттенок, но и страдает, если пользоваться УФ-лучами без ограничений. Для выработки нужного для организма витамина Д вовсе не надо часами лежать звездой под палящим солнцем, достаточно посидеть несколько минут в тени или под зонтиком. Но многие не знают меры и получают серьезный ожог кожи. И если долго не заживает какая-то часть кожного покрова, надо срочно обратиться к онкологу. Лучше, конечно, прийти к специалисту лично.
Но если такой возможности нет, достаточно прислать фотографию онкологу. Сегодня это возможно — отправить снимок повреждения на коже и получить консультацию специалиста дистанционно. По характерным признакам врач поймет, рак ли это. И даже если это пока не рак, но есть непонятное нарушение кожного покрова, врач предупредит человека: есть высокая вероятность развития рака. Сегодня есть специальные компьютерные программы, позволяющие делать такие выводы удаленно, в режиме телемедицины. Доктор может попросить сфотографировать повреждение на коже с другого ракурса. И даже подскажет, как под камерой взять соскоб с кожи, нанести на стекло и отправить онкологу.
Вообще, по мнению эксперта, в нынешней непростой ситуации людям надо быть особенно внимательными к своему здоровью и при малейшем подозрении на рак сразу обращаться к специалисту. Тем более что и во время пандемии коронавируса продолжают оказывать помощь не только профильные федеральные онкоцентры, но и все региональные онкодиспансеры.
Академику был задан вопрос и относительно второй волны коронавируса, которую предрекают осенью. Хотя эта вторая волна, якобы, уже сейчас началась в некоторых странах.
— Непростая эта история и в мире, и у нас, — ответил Андрей Дмитриевич Каприн. — Но в России второй волны можно и не бояться. Первый удар отбит, хотя он и был неожиданным. Справимся и со второй волной. Служба эпидемиологическая в нашей стране уже отлажена, в том числе и что касается онкологии. Коек для госпитализации больных достаточно. Методики диагностики и лечения заразившихся COVID-19 разрабатываются. Технологии есть.
Но что касается прививки от нового коронавируса, история непростая везде в мире. Но, думаю, Россия будет первой в ее создании, потому что очень ответственно отнеслась к пандемии.
Заголовок в газете: Коронавирус спровоцировал рак
Опубликован в газете "Московский комсомолец" №28293 от 23 июня 2020 Тэги: Коронавирус, Лекарства, ОМС, Анализы Организации: Министерство здравоохранения Места: Россия, Германия, Израиль, Тель-Авив


На вопросы "РГ" ответил генеральный директор Научного медицинского исследовательского центра радиологии Минздрава России, академик РАН Андрей Каприн.
Андрей Дмитриевич, когда начиналась пандемия и были приостановлены многие виды плановой медицинской помощи, в минздраве заявляли, что онкологическую помощь приостанавливать нельзя. Как региональные службы справляются с этим вызовом?
Андрей Каприн: Как главный внештатный специалист-онколог Минздрава России, я поддерживаю постоянную связь с вверенными мне онкослужбами Центрального, Северо-Кавказского и Приволжского федеральных округов.
Мы еженедельно разбираем состояние системы оказания онкологической помощи в трех-четырех областях в режиме видеоселектора, общаемся с главными региональными онкологами и с руководителями онкодиспансеров.


Коллеги продолжают свою работу в штатном режиме и оказывают помощь по профилю в необходимых объемах. Кроме этого, уже несколько лет два раза в неделю мы проводим утренние телеконференции с участием онкодиспансеров пятидесяти регионов, на которых разбираем сложнейшие клинические случаи, научные разработки наших коллег на местах, и делимся друг с другом опытом.
Еще в марте, предвидя ситуацию, мы наладили обратную связь с регионами, посвященную обращениям граждан по вопросам лекарственного обеспечения, получения планового лечения, поступающим на нашу "горячую линию", на сайт главного онколога. В первую очередь для того, чтобы оперативно помогать пациентам решать возникающие проблемы, связанные с ограничением передвижения, перепрофилированием некоторых лечебных учреждений. Такие контакты позволяют получать информацию из первых рук, непосредственно от специалистов, работающих в регионе, и от самих пациентов. Они задают много вопросов: как добраться до амбулатории, в которой назначен курс химиотерапии, нужно ли в условиях эпидемии продолжать профильное лечение, целесообразно ли перенести сроки плановой госпитализации, где брать лекарства в условиях строгой самоизоляции. Мы принимали решения сообща, советуясь с регионами в зависимости от меняющейся ситуации и по каждому конкретному случаю.
В случае необходимости мы, как федеральный центр, брали на себя сложных пациентов. Никто без помощи не оставался и не останется. Кроме того, мы усилили работу по проведению телемедицинских консультаций в режиме "врач - врач" с региональными специалистами. Интерес к проведению таких консилиумов особенно увеличился в период пандемии.
Многие медцентры специализированной помощи (в том числе и онкологические) были частично или полностью перепрофилированы для приема COVID-больных. Как это повлияло на оказание плановой онкопомощи?
Андрей Каприн: Когда мы говорим о перепрофилировании медицинских учреждений, то главным образом речь идет о мегаполисах, где работает не одно профильное учреждение. Действительно, изменения в работе на период пандемии коснулись многих столичных федеральных центров. Опираясь на опыт других стран, а также прогнозные расчеты, правительство и министерство здравоохранения страны разработали план поэтапного перепрофилирования и подготовки лечебных учреждений к вирусной атаке. Министр здравоохранения России называл конкретные цифры: всего было организовано около 127 тысяч коек по стране, из них 32 процента - резерв. К середине марта в России было 40 тысяч готовых к использованию устройств ИВЛ. Во Всемирной организации здравоохранения (ВОЗ) не раз отмечали, что Россия опережающими темпами подготовилась к росту случаев заболевания COVID-19.


В группу риска по COVID-19 попадали и около 4 миллионов россиян, которые находятся на диспансерном учете по поводу онкологического заболевания. Чтобы лечение и наблюдение этих пациентов не прерывалось, а риски инфицирования COVID-19 на любом из его этапов были сведены к минимуму, были разработаны новые временные порядки плановой госпитализации с учетом предписаний Роспотребнадзора и рекомендаций по самоизоляции населения. Онкологические учреждения по всей стране продолжают работать, поскольку лечение этих пациентов было и остается нашим приоритетом. Перепрофилирование онкологических региональных учреждений - особенно там, где оно является головным - не коснулось. И я хотел бы поблагодарить всех наших коллег за выдержку, стойкость и высочайший профессионализм, который они проявили и проявляют в это непростое для всех время.
А что изменилось в работе НМИЦ радиологии, которым вы руководите?
Андрей Каприн: Один из трех наших филиалов - НИИ урологии и интервенционной радиологии им Н.А. Лопаткина - был перепрофилирован для лечения пациентов с COVID-19, в первую очередь с имеющимися онкологическими или урологическими заболеваниями. Всех пациентов и многих врачей из перепрофилированного филиала мы перевели в два других филиала - МНИОИ им. Герцена и МРНЦ им. Цыба, тем самым усилив кадровый состав этих двух филиалов. Конечно, за исключением тех добровольцев, которые остались работать в инфекционном госпитале. Мы провели сравнительный анализ обращений в наш центр за одинаковый период прошлого и этого года и увидели, что их количество осталось на прежнем уровне, а число плановых операций даже выросло - почти на 400.
Куда направляют пациентов, если онкодиспансер вынужденно закрывается на карантин?
Андрей Каприн: Повторюсь: онкологические диспансеры продолжили работу и не закрывались полностью. Если пациенту требовалась высокотехнологичная помощь, которая не могла быть оказана по месту жительства, то он направлялся либо в региональный профильный центр, либо в федеральный.
Что показала работа "горячей линии", открытой в Институте им. Герцена на период пандемии? Пригодится ли этот опыт в дальнейшем?
Андрей Каприн: "Горячая линия" создавалась в первую очередь в помощь тем онкопациентам, которые находились на амбулаторном лечении, либо в перерыве между курсами химио- или лучевой терапии, и тем, кому были запланированы операции, исследования и т.д. Центр мобилизовал 30 сотрудников - молодых врачей-ординаторов, работников колл-центра. Они принимали звонки со всей России в режиме 24/7. В первые недели на "горячую линию" приходило больше тысячи обращений в день. Абоненты жаловались на некоторые задержки в проведении химио- и лучевой терапии, на перенос запланированных операций, сложности с анализами, на отсутствие понятного алгоритма маршрутизации для получения онкопомощи во время самоизоляции. Чтобы помогать, нам удалось наладить рабочие отношения со многими федеральными и региональными службами. Сейчас количество звонков не превышает 250 в день. Пока мы не планируем прекращать работу "горячей линии". Я думаю, что она будет работать до тех пор, пока останется востребованной нашими пациентами.
На днях минздрав объявил о распределении средств по программе борьбы с онкологическими заболеваниями. Как она выполняется, обеспечен ли в регионах доступ больных к современным лекарствам и высокотехнологичной помощи?
Андрей Каприн: У каждого региона есть свой паспорт по выполнению онкопрограммы, он расписан и по срокам, и по мероприятиям в соответствии с особенностями региона. Мы продолжаем регулярно общаться с региональными коллегами по выполнению этих задач. Я отвечаю за онкослужбу трех федеральных округов, но знаю, что и в других субъектах такая же работа ведется с участием главных внештатных онкологов.


Напомню, что в 2020 году в целях повышения доступности противоопухолевой лекарственной терапии и других современных методов лечения выделена субвенция на оплату медицинской помощи онкобольным в стационарных условиях и в условиях дневных стационаров. Из бюджета ФОМС бюджетам территориальных фондов перечисляется 271,3 млрд. рублей, в том числе дополнительно 115 млрд. рублей - в рамках федерального проекта "Борьба с онкологическими заболеваниями", входящего в нацпроект "Здравоохранение". 95 млрд. рублей выделено на химиотерапию, 9,4 млрд. рублей - на хирургическое лечение, 10,6 млрд. - на конформную лучевую терапию, еще 5 миллиардов - дополнительно на протонную терапию в рамках оказания высокотехнологичной медицинской помощи, не включенной в базовую программу ОМС.
По данным ФОМС, по состоянию на 1 апреля 2020 года субвенция была предоставлена субъектам в размере 67,8 млрд. рублей. Использование субвенции составило 63,5 млрд. рублей (93,6 процента от объема предоставленных средств), в том числе на противоопухолевую лекарственную терапию - 46,6 млрд. рублей.
Всего за этот период было проведено 690 тысяч курсов лечения в условиях стационара (круглосуточного и дневного), в том числе 470 тысяч курсов противоопухолевой лекарственной терапии.
Во время пандемии многие откладывали визиты к врачам без острой необходимости. Ожидаете ли вы большего выявления онкологических заболеваний после того, как эпидемия закончится?
Андрей Каприн: Хочу обратиться к вашим читателям: если вы почувствовали какие-либо симптомы недомогания, характерные для онкозаболеваний, немедленно обращайтесь к специалисту. Рак не будет ждать, когда пройдет пандемия. Конечно, временное прекращение диспансеризации и профосмотров может повлечь за собой снижение выявляемости онкологических заболеваний на ранних стадиях. Но мы все должны быть чрезвычайно внимательными к себе и своим близким. Если нет врача по месту жительства, звоните к нам на "горячую линию" - 8-800-444-31-02, мы поможем. Но собираясь к нам, пациент должен соблюдать все противоэпидемические требования, которые защищают наши клиники, врачей и пациентов от проникновения вируса.
Помните, что все региональные онкодиспансеры продолжают свою работу, профильные федеральные центры продолжают оказывать необходимую онкологическую помощь в полном объеме. Более того, мы активно внедряем различные новшества, чтобы упростить постановку диагноза и выбор схемы лечения, используем возможности телемедицины. Пациентов, которым требуется высокотехнологичная помощь, переводим в федеральные центры, значительно упростив схему маршрутизации. Эти меры позволят нам в значительной степени компенсировать временные ограничения на передвижение пациентов и проведение массовых скринингов.


Какие задачи встанут перед онкослужбой после завершения периода пандемии?
Андрей Каприн: Никто не отменял задач, которые стоят перед онкологической службой по реализации федерального проекта "Борьба с онкологическими заболеваниями". Государство финансово обеспечивает его выполнение. Цели, определенные федеральным проектом, - добиться повсеместного оказания высококачественной онкопомощи и снижения смертности от рака - остаются прежними, их реализация продолжается. Пандемия рано или поздно закончится. Я уверен, что опыт, полученный нами в этот сложнейший период, только укрепит наши силы и уверенность в эффективном выполнении поставленных задач.
Специально для этого материала мы поговорили с героинями информационной кампании Благотворительного Фонда Константина Хабенского #РАКЛЕЧИТСЯ, которые на собственном примере попытались объяснить, как можно помочь другу, который столкнулся с раком, а что — наоборот, может испортить отношения с онкобольным.
Наталья Чибисова, 4 года в ремиссии
Все эти чувства не проходят одним днём и зачастую люди боятся рассказать о своём диагнозе даже родственникам. Когда человек находится в таком состоянии, очень важно, чтобы рядом были люди, которые могут адекватно воспринимать ситуацию!
Во-первых, важно понимать и принимать диагноз заболевшего человека. Ни в коем случае нельзя недооценивать ситуацию. Диагноз рак — это правда серьезно и относиться к этому нужно соответствующе. Здесь важно соблюдать баланс. Например, когда я узнала об онкологии, некоторое время мне не хотелось рассказывать своим знакомым и даже близким друзьям о совсем диагнозе. И лишь спустя достаточно продолжительное время я нашла в себе силы это сделать. Мне захотелось поделиться с ними, потому что я поняла, что от друзей и близких я получу не сострадание и жалость, а поддержку: и моральную, и материальную, и физическую: иногда даже самое простое объятие может наполнить силами.

Наталья уже 4 года находится в ремиссии
Мне повезло, что в моем окружении оказались люди, которые были готовы помочь. Они просто брали и делали все, что было необходимо, а порой даже не спрашивали — просто интуитивно помогали. В начале мне было тяжело принимать их помощь. Я ощущала себя неполноценно, ущербно, чувствовался некий душевный надлом. Часто человек задумывается, что подумают про него, когда он открыто расскажет о своем диагнозе.
Я помню свои ощущения, как мне очень хотелось с кем-то посоветоваться и принять решение о дальнейшем лечении на основании достоверной информации, но, к сожалению, кроме интернета других источников не было. Конечно, был врач, который сухо излагал суть дела, предлагая конкретный план лечения. А мне уже нужно было решить, принимать этот план лечения или нет. Это было тяжело! Права на ошибку нет, как у сапера. Если бы в тот момент рядом со мной был человек, который мог бы ответить на все мои вопросы и дать мне ту информацию, которой так не хватало, то переживаний было бы значительно меньше. Тогда я справилась с поставленной задачей и приняла единственно верное для меня решение, но оно далось крайне тяжело. Это было серьезное испытание в моей жизни. Очень важно в такие моменты не закрыться и не остаться одному наедине с самим собой.
Думаю, что очень важным моментом является то, что человеку обязательно нужно выговориться и порассуждать не тему того, что произошло, почему это произошло и для чего это произошло. Почему болезнь пришла именно к нему. И в такие моменты лучше всего обратиться к профессионалу, а не к коллегам, друзьям и знакомым.
Не стоит воспринимать психолога, как человека в белом халате. Прежде всего, он — врач, который действительно сможет помочь. Несмотря на то, что в нашей стране культура общения с психологами еще только развивается, я считаю, что беседа психолога с онкобольным — это очень важный момент, а развитие психологической службы в онкодиспансерах просто необходимо. В свою очередь я могу дать совет всем, кто так или иначе сталкивается с онкологией у близких, знакомых и друзей. Никогда не навязывайте свою помощь, не задавайте слишком много вопросов, просто быть по-настоящему рядом — вот наивысшая ценность, которой вы можете обеспечить заболевшего. Пытайтесь делать все то, что вы делали для этого человека и раньше: зовите погулять, приходите на чай, рассказывайте новости из своей жизни, просите совета. Только тогда тот, кто так вам дорог, не будет закрываться и оставит шанс на продолжение жизни (а не болезни) для себя и всех окружающих.
Ольга Майер, в ремиссии 1 год


Ольга Майер в ремиссии уже год Фото: из личного архива
Мария Идрисова, готовится к трансплантации костного мозга
Вот, что точно не советую говорить (и я и мои другие знакомые в больнице сталкивались с подобным):
1) А у нас соседка пять лет назад умерла от твоего диагноза;
2) Ты держись и крепись!
3) А ты точно доверяешь врачам?
4) Я слышал, что рак лечится содой!
5) Давай я тебе БАДы принесу, зачем тебе больница?

"Мне намного проще, когда я чувствую себя не каким-то инопланетянином, вокруг которого что-то происходит и все стараются это показать, а обычным человеком, точно таким же, как и до постановки диагноза", говорит Мария Идрисова Фото: из личного архива
6) и самое ужасное, что только можно представить: уходи из больницы срочно, тебя не вылечат!
Ещё один тонкий момент: онкология и онкогематология зачастую подразумевает диету, и не просто ограничения в питании, а такую диету, от которой зависит жизнь пациента (без преувеличения), поэтому, прежде чем принести какую-либо еду в больницу, нужно спросить, что можно, а что нельзя. И как же любят родственники приносить и потом навязывать то, что представляет смертельную опасность. Толерантность должна быть во всем!
Мне кажется, что самые близкие люди пациента могли бы сделать что-то вроде обещания на перспективу, например, своему ребенку: сынок, когда ты поправишься, и врач разрешит нам — мы с папой повезём тебя в Карелию , так что давай, набирайся сил и подумай, где именно ты хотел бы там побывать! А дальше пациент, хоть и ненадолго, отключается от лечения и полностью погружается в фантазии, в которых он уже преодолел болезнь! Так он ещё и запрограммирует себя на успех.
ВАЖНО
Читайте также: