Почему хирург не стал оперировать больного раком
– В августе Вы прошли очередной курс химиотерапии, а 17 сентября Вам была сделана операция по удалению желудка. Расскажите, как себя чувствуете, и как будет дальше строиться лечение?
– Я прошёл завершающий этап комбинированного лечения – операцию, в ходе которого был удалён желудок с регионарными лимфоузлами. Это абсолютно стандартный онкологический объём, который в данной ситуации предполагается. Сейчас я себя чувствую неплохо, что позволяет мне путешествовать по России, принимать участие в конференциях, делать доклады. Если говорить о последствиях операции, безусловно, они есть. Я ощущаю определённые неудобства после срединной лапаротомии. Есть определённые проблемы с питанием, не могу пока сказать, что оно отлажено на сто процентов. Надо быть готовым к тому, что после такой операции вы будете худеть, дополнительные дырки в ремне вам придётся делать. Некоторым больным придётся даже поменять гардероб, купить одежду на размер меньше. Я похудел на 6 килограммов за один месяц после операции. Это нормально. Обычно от 6 до 8 килограммов теряет больной после такой операции. Затем вес стабилизируется. В дальнейшем, когда система питания стабилизируется, вес уже не будет уменьшаться.
– Как меняется жизнь пациента после удаления желудка? Какие рекомендации по питанию, исходя из собственного опыта, Вы могли бы дать пациентам после такой операции?
– Как диагноз изменил Ваше отношение к жизни?
– Наверное, никак не изменил. Возможно, это скорректировало мои планы, позволило выделить приоритеты. И сейчас я занимаюсь именно теми целями и задачами, которые оставлял на потом, откладывал. Я изменил приоритеты, а взгляды на жизнь я не изменил.
– От каких главных ошибок Вы бы хотели предостеречь людей с онкозаболеваниями, исходя из собственно личного опыта?
– Большая ошибка, которую необходимо исключить, это обращение к альтернативной медицине как единственному варианту лечения. Вы рискуете потерять много времени и упустить тот шанс, который может дать традиционная, стандартная, доказательная медицина. Поэтому предостерегаю от ошибки обращения ко всяким шарлатанам.
– В Ваше питание входят препараты компании “Nuyricia”. Насколько такое питание посильно для среднестатистического больного?
– Помимо этой компании, существует целый ряд других, которые производят нутритивные препараты. Это компании “Abbott”, например. Всё индивидуально. Препараты, которые мне дали на тестировании, в чистом виде у меня не прижились – после их приёма возникали побочные явления, которые для меня были некомфортны. Разведение этого питания в два раза и уменьшение частоты и скорости приёма позволило мне практически полностью избавиться от этих нежелательных явлений. Поэтому подбирайте питание под себя, экспериментируйте с дозировкой, с разведением, с приёмом. Это позволит довести количество калорий, которые необходимо получать в сутки, до того, чтобы чувствовать себя в функционально нормальном состоянии.
– Как блог, который Вы ведёте, помог Вам справиться с психологическим давлением?
– У меня не было особо сильных переживаний в отношении моего заболевания. Не знаю, почему. Я, видимо, сразу очень быстро принял этот диагноз, понимал, что дальше делать. Ведение блога – это желание рассказать, как себя следует вести, во-первых. Во-вторых, мне хотелось попытаться рассказать о тех осложнениях и сложностях, которые может встретить на своём пути онкологический больной. В этом же блоге можно найти ответы на вопросы, которые могут возникнуть в процессе лечения.
– У Вас возникают профессиональные споры с коллегами, которые Вас наблюдают и лечат?
– Возникают. Но удаётся аргументировано убедить в обоснованности того или иного подхода. Та схема лечения, которую применяли ко мне, не является стандартной, я уже много раз об этом говорил. Она основана больше на логических выкладках и здравом смысле. И эта схема, не являясь стандартной, себя оправдала: дала результаты и позволила мне находиться в группе больных, которые пережили лечение и в дальнейшем уже находятся под динамическим наблюдением. Никакого специального лечения мне уже не потребуется, и я буду находиться под диспансерным наблюдением.
– Как Вы оцениваете ситуацию с подготовкой кадров, в том числе, с подготовкой врачей-онкологов?
– Проблема эта разнородная, как лоскутное одеяло. Есть регионы с проблемными больницами, есть регионы с хорошими, сильными больницами. Есть учреждения с хорошими хирургами, есть учреждения, в которых сильных хирургов не хватает. Эта ситуация не поддаётся чёткому анализу, поскольку мы не можем провести адекватный хирургический аудит, как я это называю. Мы не можем на сегодняшний день точно понять, где не хватает компетентных кадров, где эти кадры, наоборот, в избытке. Статистики точной нет.
Могу сказать только, что количество нареканий к хирургам из месяца в месяц растёт, количество исков и возбуждаемых уголовных дел также возрастает. И эта тенденция, которая не будет уменьшаться. В связи с этим возникает вопрос о том, что нам нужно более внимательно относиться к проблеме подготовки кадров, к оценке профессионализма на местах. Часто бывает, что все ставки заняты, а работают по-настоящему профессионально только несколько хирургов из отделения. Даже в рамках одного хирургического отделения тактика лечения больного может отличаться в зависимости от того, к какому хирургу он придёт. И бывает так, что возникает определённый диссонанс: больной был на консультации у двух хирургов, они предложили разные тактики лечения, и он не знает, к кому прислушаться. Нет стандартизованного подхода к задаче оказания онокологической помощи. Так что проблема есть, я буду её и дальше озвучивать и попытаюсь со своей стороны придумать (и группа, коллектив авторов уже думают вместе со мной), как эту ситуацию разрешить.
– В своём блоге Вы упоминаете о фонде продвижения учебного проекта. Расскажите поподробнее об этом.
– Концепция учебного проекта уже готова. Нам ещё необходимо прописать точно все процедуры и мероприятия, которые будут проводиться в рамках этого проекта. Это первое. Во-вторых, необходимо придумать критерии для отбора менторов, резидентов, аудиторов, решить, какие учреждения мы будем включать. Это всё требует шлифовки и обсуждения нюансов. Всё это будет происходить в профессиональной среде. Это не будет моим единоличным решением, безусловно, я это буду обсуждать с коллегами. Сейчас проект на уровне составления подробной программы, и я очень надеюсь, что мы в январе 2019 года представим этот проект в виде пилота, который закончится к августу 2019 года, а набор в основную группу резидентов будет осуществлён в сентябре 2019 года.
– С каким посылом Вы приехали в Тюмень, каков был главный тезис вашего выступления?
– Главный тезис такой: у нас много хирургов-экспертов, но недостаточно, на мой взгляд, хирургов-лидеров, которые смогли бы стать менторами и начать на новом методическом уровне учить молодёжь. Хочется попытаться объединить тех людей, которые считают себя хирургами-лидерами, привлечь их в этот проект. К тому же большинство этих людей – это готовые попробовать неизвестное, и я с ними уже говорил. Поэтому посыл простой – давайте объединяться и пытаться что-то изменить.
– Какие учреждения в Тюмени Вам удалось посетить, какие впечатления остались?
– Я второй раз в Тюмени. Впервые я приезжал сюда оперировать больного, меня приглашали. Я знаком со здешней инфраструктурой. Медицинский город, который здесь организовали, это отличная идея. Чёткое распределение, чёткое понимание стратегии лечения – это то, что сейчас реализуется в Тюмени. И Тюмень – один из регионов, на которые стоит ориентироваться и перенимать его передовой опыт. Людей, которые здесь работают, я лично знаю. Это лидеры в хирургии, в различных областях. И с оснащением, по большому счёту, проблем тоже нет. Я разговаривал со многими специалистами, был во многих местных больницах. Всё, что нужно, чтобы обеспечить адекватное профессиональное лечение в онкологическом плане, в Тюмени есть.
– В одном из своих интервью Вы отметили, что в России проводится очень много научных конференций, но по-настоящему полезными можно признать не боле пяти из них. Как Вы оцените с этой точки зрения Тюменскую конференцию?
Это правда. А в Тюмени – это, скорее, не конференция, а дискуссионный клуб профессионалов, которые заинтересованы в конкретной проблеме, которые приехали обменяться мнениями, сверить часы, как говорится, и попытаться выстроить дальнейшую программу общения и работы. Скорее всего, эта встреча не последняя, поскольку то, что мы сегодня обсуждаем, является очень актуальной темой, и я уверен, что следующие встречи произойдут уже на базах других клиник, но все будут помнить, что этот дискуссионный клуб родился в Тюмени.
– Существует гипотеза об инфекционной природе онкозаболеваний. Как Вы это прокомментируете?
– Я – хирург, сугубо приземлённая личность. Я уверен, что мы сегодня до конца не всё понимаем в причинах возникновения, в закономерностях онкологического процесса, не знаем, почему некоторые опухоли ведут себя так, а не иначе. Это задачи фундаментальных онкологов – проводить исследования, которые позволят узнать и выявить эти механизмы. Нам есть над чем работать. Но решение этой проблемы лежит точно не в плоскости хирургии. Это задачи молекулярной биологии, генетики, различных высокотехнологичных методов выявления заболеваний, иммунологии. Хирурги – это бойцы на передовой. Мы пытаемся что-то делать, но, по большому счёту, исход сражения решается в штабе. А мы не являемся штабными работниками.
– В своих интервью вы рассказывали, что пишете записки своей семье, близким, детям, а мы знаем, что их трое, и самому младшему один год. Поделитесь, о чём эти записки.
– Я, действительно, писал это всё – до момента, пока не было определённого прогноза моего заболевания. Сейчас, учитывая хороший ответ на химиотерапию и успешно проведённую операцию, мои шансы на излечение возрастают. Всё, что я планировал написать, всё, что не успел бы сказать родным при неблагоприятном исходе, я очень надеюсь сейчас выразить лично. В основном это касалось моего сына, поскольку он самый маленький, и продуктивный контакт с ним пока ещё невозможен. Я долго ждал сына, очень хотел его, поэтому могу сказать, что весь опыт мужской, который я накопил за 40 лет, я бы хотел передать ему: это касается отношений с друзьями, отношения к слабому полу, к алкоголю. Разные моменты: как себя вести в той или иной ситуации; что не стоит много говорить, что мужчину оценивают по его поступкам. По большому счёту, всё, что я хотел сказать, я написал. Это есть у меня на всякий случай, на черновике. Но очень надеюсь, что мне удастся всё это рассказать ему очно.

События
Рак является одним из самых страшных заболеваний современности, и количество людей, страдающих от него, неуклонно растет. Вопросов о раке у обычных людей появляется много, и специалисты из Лондонского центра по исследованию и диагностике рака ответили на самые распространенные из них.
Сколько видов рака существует?
Всего известно около 200 разновидностей раковых заболеваний, некоторые из них встречаются реже, другие чаще. Не всегда боль является первым симптомом заболевания. Сами по себе раковые клетки не причиняют боль, но когда из-за них появляется опухоль, она может давить на органы человека, либо блокировать дыхательные пути. В таком случае появляется боль. Если болезнь развилась и распространилась на кости, то боль может быть симптомом.
Как рак убивает?
На ранних стадиях рак не убивает, смертельным он становится на последних. При определенных разновидностях рака выживают более 90 процентов пациентов.
Некоторые виды рака убивают посредством разрушения жизненно важных органов. Например, если он поражает легкое, то возникают проблемы с дыханием. Рак может заблокировать работу пищеварительной системы, и в таком случае организм не может всасывать питательные вещества. Если рак поражает кости или печень, то нарушается химический баланс организма.
Сколько стадий рака существует?
Специалисты выделяют четыре стадии рака:
первая стадия – локальный рак, то есть опасные клетки пока не распространяется за пределы очага заболевания.
вторая стадия означает, что опухоль, по сравнению с первой стадией, увеличилась. Может также означать, что раковые клетки распространились на соседние лимфатические узлы, могли проникнуть в кровь, повышая риск развития рака в любом органе.
третья стадия – опухоль большего размера, чем в первых двух стадиях. Раковые клетки распространились в соседние лимфатические узлы, и начинают проникать в расположенные рядом ткани и органы.
четвертая стадия, вторичный или метастатический рак. Раковые клетки распространились на другие органы тела. Люди живут и с четвертой стадией, но в этих случаях врачи чаще держат заболевание под контролем, а не вылечивают.
Можно ли определить, как давно начали развиваться раковые клетки?
Все пациенты задают этот вопрос. В случае с раком кожи можно удалить пораженный участок, и определить начало развития рака. С другими видами рака это сделать невозможно: он может развиваться годами до появления симптомов.
Если у пациента был уже рак, повышается ли риск развития рака другого типа?
Риск развития рака незначительно повышается из-за лечения на начальных стадиях. Если это была радиотерапия, особенно при раке груди, яичек и кожи, то она убивает раковые клетки, но, в то же время, повреждает здоровые клетки, которые могут мутировать в канцерогенные. Но этот риск незначительный.
Влияют ли раса и цвет кожи на риск развития рака?
Какие виды рака наследственные?
Ученые обнаружили гены, ответственные за рак яичников, груди, матки и кишечника. Даже если у вас есть такие гены, это не означает, что рак у вас обязательно будет развиваться, но вы будете входить в группу повышенного риска его развития. Если вы захотите, вы можете пройти обследование и выяснить, передался ли вам этот ген. Рак простаты, яичек и поджелудочной железы также может наблюдаться у нескольких поколений, но их ген не обнаружен.
Какая разница между первичным и вторичным раком?
Рак называется первичным, если он локальный, то есть раковые клетки остаются в пределах очага заболевания. Вторичный рак наблюдается при отделении раковых клеток от первичной опухоли, их проникновении через кровеносную систему или лимфатические узлы в другой орган, и их развитии на новом месте.
Вторичный рак – это развитая форма рака, которую лечить сложнее. Когда раковые клетки попадают в кровь, опухоль может развиться на новом месте. В таких случаях доктора могут замедлить рост опухоли либо смягчить боль.
Почему нельзя лечить рак трансплантацией органов?
В случае, когда рак распространяется на другие органы, нет никакого смысла в трансплантации органа-очага заболевания, так как раковые клетки, уже проникшие в другие органы, будут развиваться на новом месте. К тому же, пациенту нужно будет пройти курс лечения против отторжения трансплантированного органа, что ослабит иммунную систему, которая борется с раком.
Можно ли заразиться раком от кого-то?
Нет, развитие раковых клеток – это внутренний процесс, и заразиться раковыми клетками невозможно.
Что происходит, когда семейный врач диагностирует рак?
Он должен направить пациента к специалисту. В большинстве случаев требуется хирургическое вмешательство, поэтому вначале пациент встретится с хирургом, затем специалист в области онкологических заболеваний решит, требуется ли терапия (химиотерапия, гормональная терапия) после операции. Если возникнет необходимость, пациента могут направить на радиотерапию к клиническому онкологу.
Могут ли диета и физические упражнения помочь в борьбе с раком?
Сбалансированная диета означает, что состояние здоровья пациента улучшиться перед началом лечения рака. Иммунная система сможет бороться с инфекцией, и выздоровление наступит раньше. Физические упражнения позволят чувствовать себя лучше, но нужно следовать предписаниям врача, и не переусердствовать с ними.
Влияет ли рак на способность иметь детей?
Это зависит от способа лечения рака: некоторые виды химио- и радиотерапии влияют на способность иметь детей. В случае с мужчинами это проще: они могут сдать сперму, а процедура замораживания яичниковой ткани женщин гораздо сложнее.
Почему нельзя оперировать при некоторых видах рака?
Если опухоль находится близко к основным органам, кровеносным сосудам, или у позвоночника, оперировать в таких случаях очень сложно. На последних стадиях, когда рак распространяется за пределы очага заболевания, оперирование неуместно.
Рак крови или костного мозга невозможно оперировать: в таких случаях применяют химиотерапию, радиотерапию, гормональное или биологическое лечение.
При каких видах рака выживаемость выше?
Выживаемость выше при раке яичек и простаты у мужчин, и у женщин с раком груди и матки, так как их можно раньше удалить.
Хирургическое вмешательство зачастую бывает единственно возможным способом спасти больного раком легких. Эта форма патологии является наиболее опасной, так как тяжело выявляется, плохо лечится, быстро метастазируется. Ежегодно от легочной онкологии умирает больше людей, чем от рака желудка и поджелудочной железы вместе взятых. Своевременно проведенная операция на легких при раке может спасти жизнь и подарить еще несколько лет.
Операции и диагностика
Хирургическое вмешательство – основное лечение рака легких. Лучшие прогнозы имеют больные с 1 и 2 стадией заболевания, у пациентов с 3-ей – шансов намного меньше. Но, судя по клиническим данным, врачи оперируют лишь 20 % людей с ранней формой заболевания, а с поздними стадиями – уже 36 %. То есть, если бы больные спохватились и обследовались сразу, а медики – вовремя распознали онкологию, то число спасенных жизней было бы больше.
А пока врачи считают невероятным везением, если у больного удалось определить 1 стадию рака легких. По их мнению, при усовершенствовании методов диагностики можно будет делать операции 70 % больных.
Основную трудность в постановке диагноза составляет не только бессимптомное течение, но, в первую очередь – стремительное развитие, быстрое возникновение метастаз и прорастание их в другие органы больного.
Виды опухолей при раке легких
Успешность лечения во многом зависит от типа выявленного новообразования. В зависимости от вида клеток, врачи различают два вида онкологии: мелкоклеточный и немелкоклеточный рак легких. На долю последнего приходится около 80 % случаев заболевания, в то время как первый определяется лишь в 20 %.
В немелкоклеточном раке легких существует четыре подтипа, каждый из которых имеет свои особенности и, соответственно, способы лечения:
Плоскоклеточный рак (или эпидермоидная карцинома) – наиболее распространенный тип легочного рака. Опухоли развиваются из слизистых тканей бронхов. В основном плоскоклеточному раку подвержены мужчины. Аденокарцинома – злокачественное новообразование, формирующееся из железистых клеток эпителия, которые есть в любом органе. Опухоли этого типа возникают в 60 % случаев развития различных видов онкологий, поражающих легкие. Чаще всего развивается у женщин. В отличие от других видов рака, врачи не связывают развитие аденокарциномы с последствиями курения. Размеры опухолей могут быть различными: как совсем маленькие, так и поражающие все легкое. Выживаемость больных – лишь 20 случаев из 100, после операции – 50, а некоторых случаях – 80. Бронхоальвеолярная карцинома – редкая разновидность аденокарциномы, заболеваемость составляет 1,5-10 %. В равной степени поражает мужчин и женщин старше 35-и лет. Отличается медленным ростом и образованием опухолей внушительных размеров. Крупноклеточный недифференцированный рак легких. Характеризуется очень агрессивным и стремительным развитием. Первоначально поражает периферические доли правого или левого легкого (в 80 % случаев), поэтому заболевание протекает бессимптомно, обнаруживается лишь на поздних стадиях, когда опухоль разрослась, и у больного появился кашель, боли, размытость зрения, опущение века и другие признаки. Крупноклеточный отличается медленным делением клеток на ранних этапах болезни и стремительным – на поздних стадиях. Недифференцированный рак легких более других видов патологии склонен к генерализации, что быстро приводит к смерти пациента. Онкологии более всего подвержены женщины, у них патология диагностируется в пять раз чаще, чем у мужчин.
Виды лечения при раке легких
В зависимости от состояния больного, стадии заболевания и метастазирования, различают несколько видов оперативного лечения:
Радикальное: если еще не началось прорастание метастаз, удаляют целое легкое, чтобы полностью убрать опухолевый участок. В таком случае возвращение онкологии после операции почти не происходит. Радикальную терапию не делают на поздних стадиях, когда произошло обширное разрастание опухоли и метастазирование. Условно-радикальное: хирургическое вмешательство дополняется другими методами лечения (лучевой или химиотерапией). Сочетание нескольких способов терапии позволяет подавить раковые клетки, которые еще не начали делиться. Этот вид лечения возможен только на стадиях заболевания, поддающихся коррекции. Паллиативное лечение проводится, если у больного произошли необратимые процессы, вызванные онкологией, и нет шансов на выздоровление. В этом случае проводятся операции, направленные на удаление участков легочной ткани, которые провоцируют сильные боли. Таким образом врачи уменьшают страдания больных и в некоторых случаях продлевают им жизнь.
Виды операций при легочном раке
Оперативное вмешательство подразумевает удаление части легкого с прилегающими тканями, в которые могли проникнуть раковые клетки, либо всего органа – все зависит от степени и образования опухолей. Радикальная терапия осуществляется несколькими способами:
Клиновидная резекция – применяется при небольших размерах новообразования. Опухоль удаляется вместе с прилегающим участком тканей. Сегментэктомия – удаление пораженного сегмента легкого. Лобэктомия – резекция определенной доли органа. Пневмэктомия – полное удаление правого или левого легкого.
Помимо удаления части или целого легкого, врачи могут прибегнуть к одновременному удалению регионарных лимфатических узлов, чтобы исключить возможность рецидивов патологии после лечения.
Сегодня врачи стараются не просто удалить пораженные участки органа или его целиком, сколько борются, чтобы сохранить работоспособность людей в дальнейшем. Для этого делаются многочасовые, по-настоящему ювелирные операции, стараясь максимально сохранить легкое. Так, если карциноид образовался внутри бронха, его удаляют лазерным или фотодинамическим способом. В случае его прорастания в стенки, удаляют поврежденные бронхи, но при этом сохраняют легкое.
Противопоказания
Увы, но делать операцию можно не каждому онкобольному. Существует множество факторов, по которым нельзя делать операции:

Обширное распространение рака Высокая активность злокачественных новообразований Пожилой возраст свыше (65-70 лет) Плохое состояние здоровья Сопутствующие заболевания Дыхательная недостаточность Низкий уровень способности организма к восстановлению Нарушение кровообращения Ожирение.
Наиболее отягчающими факторами противопоказаний к проведению операции при раке легких, являются заболевания – эмфизема легких и сердечно-сосудистые патологии.
Последствия и осложнения
Типичными осложнениями в послеоперационный период являются гнойные и септические явления, нарушения дыхательной функции, плохое формирование культи бронха, свищи.
Пациент, пришедший в себя после наркоза, испытывает нехватку воздуха и, соответственно, — головокружение и тахикардию. Подобное состояние может сохраняться на протяжении года после операции. Пока соединительная ткань не заполнит пустоту на месте удаленного органа, первое время будет заметна впадина в грудной клетке в прооперированном месте. Со временем она сгладится, но полностью не исчезнет.
Также возможно скопление экссудата в прооперированном месте. После определения причины его возникновения проводят соответствующее лечение.
Жизнь после операции
При удалении части или одного легкого, в организме происходит нарушение анатомических связей. Это и определяет все трудности восстановления после операции. Пока организм приспособится к новым условиям, заполнит пустоту фиброзной ткани, человеку будет нелегко привыкнуть к новому образу жизни. В среднем, на реабилитацию врачи отводят около двух лет, но у всех она проходит по-разному, в зависимости от особенностей организма и усилий самого пациента.
Снижение физической активности неизбежно ведет к увеличению веса, чего категорически нельзя допускать, так как ожирение усилит нагрузку на дыхательную систему, подвергшейся операции. Во время реабилитации показаны умеренные физические нагрузки, дыхательные упражнения для укрепления органов дыхания. Больному следует отказаться от активного курения и беречься от пассивного, соблюдать специальную диету.
Хирургические операции при легочной онкологии – основной способ лечения, от которого нельзя отказываться, если есть хоть малейший шанс продлить жизнь.
5 января в Санкт- Петербурге умер Андрей Павленко – знаменитый хирург-онколог, у которого в марте 2018-го обнаружили рак желудка третьей стадии. Такой тяжелый диагноз для многих – в том числе и для самого Андрея Николаевича – стал полной неожиданностью: по его же собственным словам, он не входил ни в какие группы риска, вел здоровый образ жизни и правильно питался. Между тем, отмечают специалисты, случай это хоть и редкий, но, к сожалению, вовсе не уникальный.
- Рак – заболевание, которое, как правило, протекает бессимптомно, - рассказывает директор НИИ онкологии имени Петрова, главный внештатный онколог Северо-Западного федерального округа Алексей Беляев. – И когда проявляются какие-то признаки, речь идет уже обычно о третьей-четвертой стадии. Исключения, конечно, возможны: например, опухоль может появиться где-то в узком месте, и тогда человек сразу почувствует какой-то дискомфорт, препятствие. Но в большинстве случаев этого, к сожалению, не происходит, и болезнь остается скрытой.

Андрей Павленко никогда не терял бодрости духа. Даже понимаю всю тяжесть своего диагноза, он ухитрялся шутить и подбадривать родных. Фото: СОЦСЕТИ

Павленко невероятно ценили на работе. Когда из-за химиотерапии у него начали выпадать волосы, восемь его коллег побрились налысо в знак поддержки. Фото: СОЦСЕТИ
При этом, отмечает эксперт, если бы рак удалось выявить раньше – хотя бы за год, на первой-второй стадии заболевания, можно рассчитывать на излечение или существенно лучший прогноз. На третьей же стадии такая форма рака не оставляет человеку шансов – жизнь больного можно продлить, но спасти уже нельзя. И, ведя свой блог, общаясь с людьми, честно и правдиво рассказывая о течении своей болезни и сложностях, с ним связанных, Андрей Павленко прекрасно это понимал – не мог не понимать.

На момент смерти Андрею Павленко был всего 41 год. Фото: СОЦСЕТИ
Рак желудка - одно из самых распространенных онкологических заболеваний в России . У мужчин по частоте выявления он занимает третью строчку, у женщин – четвертую. При этом чаще всего у мужчин встречается рак легкого, а у женщин – рак молочных желез.
Посмертное обращение онколога Андрея Павленко.
СЛУШАЙТЕ ТАКЖЕ
ТЕМА ДНЯ в Петербурге. Массовое обследование на онкологию в России не возможно
ЧИТАЙТЕ ТАКЖЕ
Врач, с марта 2018-го боровшийся с раком желудка, ушел из жизни в окружении семьи. У него осталось трое детей - две дочки и сын (подробности)
Проводить врача в последний путь пришли родные, коллеги, пациенты и те, кто не был знаком с ним лично (подробности)
Знаменитый хирург-онколог Андрей Павленко, который с 2018-го года борется с раком желудка, написал прощальное письмо
По словам мужчины, его внутренний враг оказался сильнее (подробности)
В СПбГУ учредят премию имени умершего онколога Андрея Павленко
Сам врач скончался от рака желудка 5 января 2020 года (подробности)

Спорим, вы не угадаете, что это? Это стент в просвете пищевода
Не каждый из тех, кто кашляет весной 2020 – болен COVID-19. Есть пациенты, кому еще хуже: они задыхаются, и им не помогут 2 недели в инфекционной больнице. У них рак. Рак легких, или молочной железы, или яичников, или, возможно, лимфома.
При многих опухолях частое осложнение – скопление жидкости в плевральной полости (вокруг легких). Ее бывает много, до нескольких литров (!) – и она сдавливает легкие, мешая им работать. Это называется гидроторакс.
Заметьте, хирург позволяет человеку жить дальше, хотя не действует на главную причину беды: злокачественную опухоль. Это один из примеров паллиативной хирургии.
Паллиативная хирургия – это такая, которая не устранит главную проблему – раковую опухоль, не вылечит человека полностью. Но паллиативная операция, вероятно, продлит ему жизнь и заметно повысит ее качество: он сохранит способность к самообслуживанию и социальную адекватность, сможет сам передвигаться, есть или ходить в туалет, перестанет мучиться от боли.
Почему бывает нельзя просто вырезать опухоль?
Хирургическое лечение в онкологии многие считают только радикальным: когда все очаги поражения можно просто иссечь. А иначе ведь – зачем и связываться с травматичными вмешательствами и вообще впустую размахивать скальпелем? Это распространенный стереотип.
Если, например, кроме опухоли в молочной железе у женщины метастазы в печени, легких и позвоночнике – придется удалять слишком много тканей из разных органов сразу, и риск умереть от такой операции у нее будет выше, чем от прогрессирования болезни.

Органы, куда чаще всего метастазирует рак молочной железы
Но это не значит, что таким людям ничем нельзя помочь! Паллиативная помощь может значительно облегчить состояние пациента и улучшить качество его жизни, а иногда и продлить ее – не прибегая к радикальному лечению.
Паллиативная медицина чаще всего использует химио- и лучевую терапию. К сожалению, это отложилось в головах у многих российских врачей слишком плотно: они не готовы применять хирургию, когда заранее понимают, что оставят опухоль или часть ее внутри пациента. Хотя в онкологических отделениях по миру до 20% всех операций – паллиативные.
И их становится больше. Показания к хирургическому лечению на любой стадии рака – даже при распространённом процессе – расширяются. Появляются новые малоинвазивные способы вмешательства – они снижают риски для пациента и после них легче восстановиться.
Паллиативная хирургия становится частью комплексного лечения. У нас этому очень помогает налаженное междисциплинарное взаимодействие. Когда хирург, онколог, химиотерапевт, врач лучевой терапии и реаниматолог собираются вместе, они не тянут одеяло на себя (как вы могли подумать), а находят оптимальную лечебную тактику, чтобы избавить пациента от мучительных симптомов максимально безопасно, и насколько возможно долго.
На сегодня успехи таковы. С помощью паллиативной операции можно:
- Уменьшить размер опухоли, чтобы появилась возможность действовать на нее химиотерапевтическими методами.
- Снизить опухолевую интоксикацию.
- Убрать тягостные симптомы.
- Остановить/предотвратить внутреннее кровотечение.
- Уменьшить боли.
- Реконструировать поврежденную часть тела и помочь реабилитации после радикальных методов лечения.
Не можем удалить – уменьшим. Циторедуктивные операции
а) продлить пациенту жизнь,
б) убрать тягостные симптомы,
в) предотвратить жизнеугрожающие состояния.
Часто опухолевые очаги нельзя удалить целиком. Например, опухоль слишком крупная – вместе с ней пришлось бы удалять жизненно важный орган или очень большой его участок. Или поражены слишком много систем организма – множественные отдаленные метастазы. Или очаги метастазирования мелкие, до микроскопического размера, зато их тысяча – как при канцероматозе брюшины.
Хотя в таких случаях часто есть возможность удалить не всю, но максимально возможную часть опухоли. Это уменьшит тяжелые симптомы, вызванные жизнедеятельностью раковых клеток. А главное – не остановит, но замедлит распространение злокачественного процесса, позволит пациенту выиграть время, даст больше шансов на то, что химио- и лучевая терапия подействуют – они работают тем эффективнее, чем меньше объем опухолевой ткани в организме.
Циторедуктивные операции становятся частью комплексного лечения. Мы уже рассказывали про HIPEC, гипертермическую внутрибрюшинную терапию, которая помогает пациентам на последних стадиях рака яичников, желудка, различных отделов кишечника, печени. Циторедуктивная операция занимает в процедуре HIPEC первое место: сначала хирург удалит все очаги, которые сможет найти, а затем брюшную полость пациента обработают горячим химиопрепаратом. После такой операции люди могут жить годы вместо месяцев, а в некоторых случаев – добиться ремиссии.
На этом видео можно посмотреть, как проходит циторедуктивная операция при канцероматозе брюшины. Осторожнее, если вы не любите заглядывать людям слишком глубоко внутрь!
Одна из наших пациенток, которой удаляли аденокарциному яичников, выполняет циторедуктивную операцию в сочетании с HIPEC уже 5-й раз подряд – и это 5 лет жизни.
Кроме рака яичников, циторедуктивные операции, как один из этапов лечения, показывают улучшение показателей по выживаемости при колоректальном раке, раке желудка, аденокарциноме аппендикса, саркомах мягких тканей – даже на тех стадиях, когда опухоль уже начала метастазировать.
Циторедуктивная операция нередко оказывается способом избежать худшего в ситуации, когда пациенту угрожают серьезные, опасные осложнения. Например, такое вмешательство помогает предотвратить перфорацию кишечника или сильное кровотечение из-за распада опухоли.
Эти меры, хотя и являются паллиативными – не дают пациенту уйти из жизни раньше времени.
Поэтому мы стараемся всегда найти максимум возможных вариантов лечения и следить за прогрессированием, даже когда невозможно выполнить радикальное вмешательство или опухоль плохо реагирует на химиотерапию.
Не можем удалить причину – режем следствия. Симптоматические операции
Симптоматические паллиативные хирургические вмешательства вообще не затрагивают опухоль, в отличие от циторедуктивных операций, но борются с опасными последствиями для пациента, которые вызывает рост злокачественного новообразования.
Например, про торакоцентез при скоплении жидкости в грудной клетке мы описали в самом начале статьи. Но не реже происходит скопление жидкости в брюшной полости – асцит. Это обычное осложнение при раке желудка, яичников, колоректальном раке и др.
При асците (скоплении жидкости в брюшной полости) объем жидкости может достигать 10 и более литров. Пациент чувствует себя очень плохо: одышка, нарушение в работе ЖКТ и внутренних органов. Чтобы облегчить это состояние, выполняют лапароцентез – прокол в стенке брюшной полости, чтобы вывести жидкость. Если жидкость скапливается быстро, устанавливают дренаж – он выводит излишки непрерывно.
Однако чаще всего симптоматические операции нужны, чтобы организм, по сути, продолжал производить с окружающей средой обмен, который всем нам так привычен и воспринимается здоровыми людьми как должное.
Для обеспечения функционирования пищеварительной системы
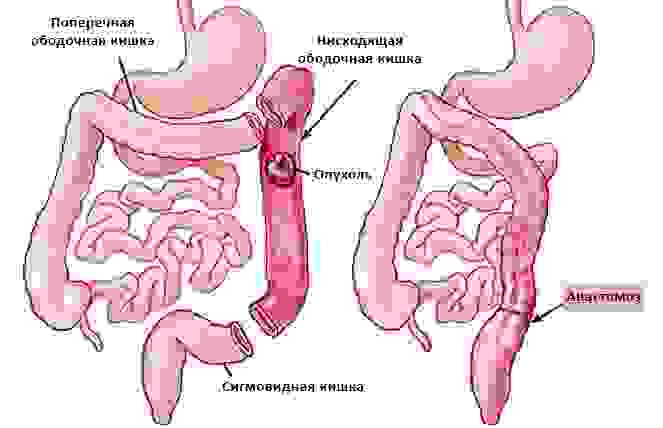
Удаление части ободочной кишки и формирование анастомоза
Однако, анастомоз наложить удается не всегда: например, пищевод или кишечник может быть слишком сильно поврежден опухолью. Существует еще ряд ситуаций, когда возникает необходимость создать прямое сообщение между полостью любого органа и окружающей средой.
На этот случай существуют стомы – отверстия, хирургическим путем сформированные на коже, к которым подшивают края нужной полости, в зависимости от локализации неоперабельной опухоли, которая закрывает просвет.
Например, гастростома – если не удается задействовать для питания пищевод: желудок подшивают к стенке брюшной полости и формируют отверстие на коже, через которое вводят полужидкую пищу.
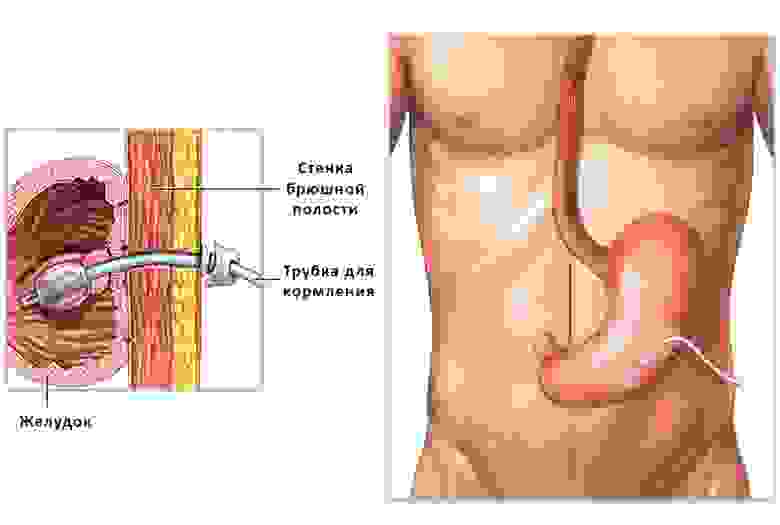
Устройство гастростомы
Колостома и илеостома. Если предыдущее отверстие было предназначено для питания пациента, то это – наоборот. При колостомии на кожу живота выводят отверстие из ободочной кишки, при илеостомии – подвздошной кишки. Через коло- или илеостому в специальный мешок-калоприемник отходят продукты жизнедеятельности.
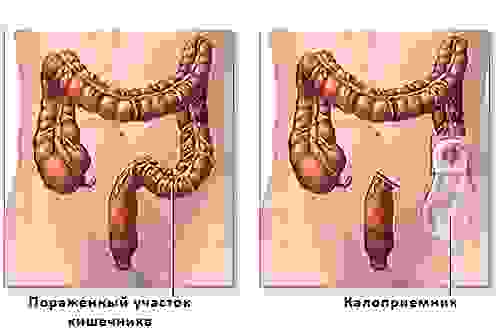
Резекция толстой кишки с выведением колостомы
Обеспечение функции дыхания
Трахеостома. При опухолях гортани, чтобы не допустить удушья, проводят трахеостомию — на кожу выводят отверстие из трахеи, через которое человек может дышать.

Трахеостома и проведение процедуры трахеостомии
Обеспечение мочевыделения
Нефростома – специальная полая трубка, которая выполняет функцию дренирования при нарушениях оттока мочи. Ее устанавливают в почечную лоханку через прокол на коже под контролем УЗИ.
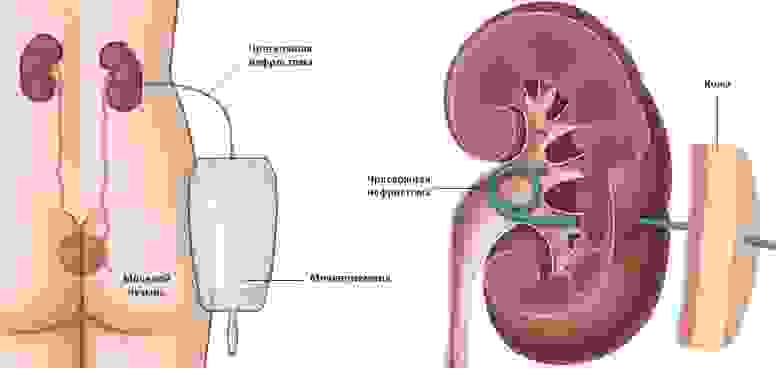
Нефростома
Когда возможно – не режем, а используем эндоскоп
Когда опухоль разрастается и вовлекает какой-либо полый орган (пищевод, желудок, желчный проток, мочеточник, и т.д.), это может приводить к сдавливанию стенок органа, сужению просвета и полной непроходимости.
Зачастую в таких случаях есть возможность установить стент — металлический или полимерный сетчатый цилиндр-расширитель, который автоматически расправляется внутри полости органа и создает каркас, чтобы поддерживать достаточный просвет и проходимость.

Билиарный стент (для желчного протока)
С помощью стентирования у нас получается сохранить физиологические функции многих органов даже на поздних стадиях опухолевого процесса.
Нормальное отведение желчи и лечение механической желтухи. Стентирование желчных протоков восстанавливает беспрепятственный отток желчи из печени в двенадцатиперстную кишку. Во-первых, пациент избавится от опасного состояния: механической желтухи. Она вызывается нарушением оттока желчи, провоцирует повышение уровня билирубина в крови и токсическое действие на ЦНС. Во-вторых, пациенту не придется ходить с выходящими наружу дренажами. В-третьих, естественный ток желчи сохранит нормальную работу кишечника. Так одна малоинвазивная операция делает очень много для сохранения качества жизни.

Стентирование желчного протока с помощью эндоскопа
Обеспечение работы пищевода и возможности самостоятельно питаться. Мы можем стентировать пищевод и желудок в случаях, когда опухоль находится в самом органе, или разрастается, придавливая его снаружи, или сужение просвета стало результатом более ранних вмешательств или иных повреждений (рубцов от химического ожога, например).

Работа стента в пищеводе, сдавленном опухолью
Судите сами: пациента привезли на реанимобиле с механической желтухой и стенозом пищевода, а выписали через 10 дней в состоянии, когда он может самостоятельно принимать пищу через рот и нормально ее переваривать.
Удалить всё и восстановить красоту. Санационные операции и реконструктивные
Когда опухоль не оперировали, и не слишком успешно лечили иными методами, она продолжает расти, а потом начинает распадаться. Эта опухолевая ткань может инфицироваться, вызывать массивные кровотечения, некрозы, оказывать токсическое действие на организм пациента, и сильно ухудшает его состояние.
Чтобы не допустить этого, нужно удалить как можно большее количество инфицированной опухолевой ткани. Такие паллиативные операции в онкологии называются санационными. Их выполняют, например, при раке молочной железы. Необходимость в таких операциях возникает у 30-40% женщин на III-IV стадиях. Также такие операции проводятся при угрозе распада и нагноения опухолей других органов: например, печени, ободочной кишки.
Часто после объемных оперативных вмешательств с полным удалением пораженного органа требуется последующая реконструкция. Например, молочной железы, частей лица или части кишечника, мочевого пузыря – для восстановления жизнедеятельности организма.
Это крайне важно и для психоэмоционального настроя пациента – чтобы он снова чувствовал себя нормальным человеком, с симметричными молочными железами и способностью ходить в туалет без дренажей и мочеприемников. От этого в большой мере зависит, будет ли человек находить радость в жизни и мотивацию для продолжения лечения.
Этой статьей мы хотим, во-первых, напомнить в нынешнее тревожное время, как счастливы те из нас, чей организм не нуждается в поддержке хирургов, чтобы есть или дышать.
А во-вторых, показать: даже в запущенных и тяжелых случаях все еще остается довольно много возможностей помочь онкологическому пациенту, продлить жизнь, убрать или облегчить мучительные симптомы. Даже если по прогнозам, жизни осталось совсем немного – есть очень большая разница в том, как ее прожить. В качестве, а не только в количестве. Паллиативная медицина – и паллиативная хирургия в частности, сегодня могут многое сделать для качества.
Читайте также:

