Плоскоклеточный рак с ороговением патанатомия
Рак — это незрелая, злокачественная опухоль из эпителия. Раки могут развиваться из покровного и из железистого эпителия.
Основная классификация раков основана на гистологической картине, которую копирует паренхима опухоли. Различают следующие раки из покровного эпителия:
плоскоклеточный ороговевающий рак; плоскоклеточный неороговевающий рак; базальноклеточный рак; недифференцированный рак; переходноклеточный рак. Классификация раков из железистого эпителия: аденокарцинома; солидный рак;
слизистый (коллоидный) рак. Дополнительная классификация раков основана на соотношении паренхиматозного и стромального компонентов опухоли, в связи с чем различают:
- медуллярный (мозговидный) рак, который характеризуется преобладанием паренхимы над стромой. Опухоль мягкая, бело-розового цвета, напоминает ткань головного мозга;
- простой, или вульгарный, рак, который содержит примерно равное количество паренхимы и стромы;
- скирр, или фиброзный, рак, который отличается явным преобладанием стромы над паренхимой.
Рак из покровного эпителия.
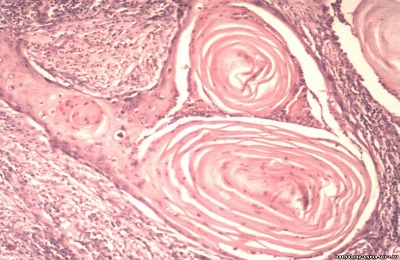
Плоскоклеточный ороговевающий рак — это дифференцированный рак из покровного эпителия, паренхима которого формирует комплексы, напоминающие по структуре многослойный плоский эпителий. Эти эпителиальные комплексы врастают в подлежащие ткани и разрушают их. Они окружены стромой, которая представлена волокнистой соединительной тканью с неравномерно расположенными в ней сосудами. По периферии комплекса клетки менее дифференцированные округлые с узким ободком цитоплазмы и гиперхромными ядрами. В центре они плоские светлые, содержат в избытке кератогиалин. При выраженном ороговении роговые массы накапливаются в центре комплексов в виде ярко-розовых концентрических образований. Отличается относительно медленным ростом.
Плоскоклеточный ороговевающий рак развивается в коже, в слизистых оболочках, покрытых плоским или переходным эпителием. В слизистых оболочках, покрытых призматическим эпителием, плоскоклеточный рак развивается только после предшествующей метаплазии и дисплазии эпителия.
Плоскоклеточный неороговевающий рак — отличается от плоскоклеточного ороговевающего рака отсутствием тенденции опухолевых клеток к созреванию и ороговению. Для него характерен полиморфизм клеток и ядер, большое количество митозов. При гистохимическом и иммуногистохимическом исследовании в клетках можно выявить кератин. По сравнению с ороговевающим раком растет быстро, отличается менее благоприятным прогнозом.
Базальноклеточный рак характеризуется образованием полиморфных опухолевых эпителиальных комплексов, состоящих из клеток, которые напоминают клетки базального слоя многослойного плоского эпителия. Клетки мелкие, призматической либо полигональной формы с гиперхромными ядрами и узким ободком цитоплазмы. Отличается медленным течением, выраженным де-струирующим ростом, поздно дает метастазы. При локализации во внутренних органах прогноз менее благоприятен.
Мелкоклеточный рак — форма недифференцированного рака, который состоит из мономорфных лимфоцитоподобных клеток, не образующих каких-либо структур. Стромы мало. В опухоли
много митозов, обширные участки некрозов. Растет быстро, отличается ранним и распространенным метастазированием.
Полиморфноклеточный рак отличается наличием крупных полиморфных клеток, формирующих псевдожелезистые комплексы, расположенные среди пучков коллагеновых волокон стромы. Полиморфноклеточный рак рассматривают как высокозлокачественную опухоль, при которой наблюдаются распространенные лимфогенные и гематогенные метастазы.
Переходноклеточный рак — это высокодифференцированный рак. Отличительной чертой является разрушение базальной мембраны и инфильтрация опухолевыми клетками собственного слоя слизистой оболочки.
Рак из железистого эпителия.
Аденокарцинома — незрелая злокачественная опухоль из призматического эпителия, которая формирует железистые структуры различной формы и величины, врастающие в окружающие ткани и разрушающие их. Она встречается в слизистых оболочках и в железистых органах. В отличие от аденомы резко выражен клеточный атипизм, который проявляется в полиморфизме клеток, гиперхромии ядер. Базальная мембрана желез разрушена. Железы могут быть сформированы многорядным эпителием, однако просвет их всегда сохранен. Аденокарцинома имеет разную степень дифференцировки, что может определять ее клиническое течение и прогноз.
Солидный рак — это форма железистого недифференцированного рака. Микроскопически отличается от аденокарциномы тем, что в псевдожелезистых комплексах отсутствуют просветы, которые заполнены пролиферирующими опухолевыми клетками. Выражен клеточный и тканевой атипизм. В клетках опухоли довольно часты митозы. Растет солидный рак быстро и рано дает метастазы.
Слизистый (коллоидный) рак — характеризуется тем, что, помимо морфологического, резко выражен и функциональный атипизм. Раковые клетки продуцируют большое количество слизи. Опухоли, состоящие преимущественно из перстневидных клеток, называют перстневидноклеточным раком.
Локализация рака.
Из покровного эпителия чаще раки локализуются на коже, на губах, в бронхах, в пищеводе, во влагалищной порции шейки матки, в мочевом пузыре.
Из железистого эпителия наиболее частая локализация рака в желудке, кишечнике, молочной железе, поджелудочной железе, печени, теле матки, бронхах, слюнной железе.
1ути метастазирования рака.
Наиболее частые и ранние метастазы при раке осуществляются лимфогенным путем. Первые метастазы выявляются в регионарных лимфатических узлах.
В дальнейшем рак может метастазировать гематогенным путем. Наиболее частые гематогенные метастазы выявляются в печени, легких, изредка — в костном мозге. Некоторые локализации раков могут метастазировать в головной мозг, почки, надпочечники.
Контактные (имплантационные) метастазы наблюдаются в брюшине, плевре, при локализации на губах.
Патологическая анатомия
Конспект лекций. Минск: Международный государственный экологический университет имени А. Д. Сахарова, 2009.
7.5. Эпителиальные опухоли
Рак — это незрелая, злокачественная опухоль из эпителия. Раки могут развиваться из покровного и из железистого эпителия.
Основная классификация раков основана на гистологической картине, которую копирует паренхима опухоли. Различают следующие раки из покровного эпителия:
—плоскоклеточный ороговевающий рак;
—плоскоклеточный неороговевающий рак;
—базальноклеточный рак;
—недифференцированный рак (мелкоклеточный, полиморфноклеточный и др.)
—переходноклеточный рак.
Кроме того, встречаются смешанные формы рака, состоящие из двух видов эпителия (плоского и цилиндрического), их называют диморфные раки.
Классификация раков из железистого эпителия:
—аденокарцинома;
—солидный рак;
—слизистый (коллоидный) рак (его разновидность — перстневидноклеточный рак).
Дополнительная классификация раков основана на соотношении паренхиматозного и стромального компонентов опухоли, в связи с чем различают:
—медуллярный (мозговидный) рак, который характеризуется преобладанием паренхимы над стромой. Опухоль мягкая, бело-розового цвета, напоминает ткань головного мозга;
—простой, или вульгарный рак, который содержит примерно равное количество паренхимы и стромы;
—скирр, или фиброзный рак, который отличается явным преобладанием стромы над паренхимой.
Раки из покровного эпителия
Плоскоклеточный ороговевающий рак — это дифференцированный рак из покровного эпителия, паренхима которого формирует комплексы, напоминающие по структуре многослойный плоский эпителий. Эти эпителиальные комплексы врастают в подлежащие ткани и разрушают их. Они окружены стромой, которая представлена волокнистой соединительной тканью с неравномерно расположенными в ней сосудами. В эпителиальных комплексах сохраняется тенденция к созреванию клеток и ороговению. По периферии комплекса клетки менее дифференцированные округлые с узким ободком цитоплазмы и гиперхромными ядрами. В центре они плоские светлые, содержат в избытке кератогиалин. При выраженном ороговении роговые массы накапливаются в центре комплексов в виде ярко-розовых концентрических образований. Эти скопления называются раковыми жемчужинами. Свое название они получили на основании макроскопической картины. На разрезе они видны в виде мелких зерен серовато-белого цвета с перламутровым оттенком. Их наличие позволяет ставить диагноз. Отличается относительно медленным ростом.
Плоскоклеточный ороговевающий рак развивается в коже, в слизистых оболочках, покрытых плоским или переходным эпителием (полость рта, пищевод, шейка матки, влагалище и др.). В слизистых оболочках, покрытых призматическим эпителием, плоскоклеточный рак развивается только после прдшествующей метаплазии и дисплазии эпителия.
Плоскоклеточный неороговевающий рак — отличается от плоскоклеточного ороговевающего рака отсутствием тенденции опухолевых клеток к созреванию и ороговению. В нем отсутствуют “раковые жемчужины”. Для него характерен полиморфизм клеток и ядер, большое количество митозов. При гистохимическом и иммунногистохимическом исследовании в клетках можно выявить кератин. Обнаружение десмосом и тонофибрилл при электронно-микроскопическом исследовании этих опухолей подтверждает их принадлежность к плоскоклеточному раку. По сравнению с ороговевающим раком растет быстро, отличается менее благоприятным прогнозом.
Базальноклеточный рак — характеризуется образованием полиморфных опухолевых эпителиальных комплексов, состоящих из клеток, которые напоминают клетки базального слоя многослойного плоского эпителия. Клетки мелкие, призматической, либо полигональной формы, с гиперхромными ядрами и узким ободком цитоплазмы. Клетки располагаются в виде частокола перпендикулярно к базальной мембране, митозы нередки. При локализации на коже растет медленно, часто изъязвляется с формированием глубокой язвы (ulcus rodens). Отличается медленным течением, выраженным деструирующим ростом, поздно дает метастазы. При локализации во внутренних органах прогноз менее благоприятен.
Мелкоклеточный рак — форма недифференцированного рака, который состоит из мономорфных лимфоцитоподобных клеток, не образующих каких-либо структур. Стромы мало. В опухоли много митозов, обширные участки некрозов. Растет быстро, отличается ранним и распространенным метастазированием.
Полиморфноклеточный рак — отличается наличием полиморфных крупных клеток, формирующих псевдожелезистые комплексы, расположенные среди пучков коллагеновых волокон стромы. Полиморфноклеточный рак рассматривают как высокозлокачественную опухоль, при которой наблюдаются распространенные лимфогенные и гематогенные метастазы.
Переходноклеточный рак — это, как правило, высокодифференцированный рак, по гистологической картине нередко очень трудно отличим от переходноклеточной папилломы. Отличительной чертой является разрушение базальной мембраны и инфильтрация опухолевыми клетками собственного слоя слизистой оболочки. Более выражен клеточный атипизм, многорядность, полная или частичная утрата полярности, наличие патологических форм митозов.
Раки из железистого эпителия
Аденокарцинома — незрелая злокачественная опухоль из призматического эпителия, которая формирует железистые структуры различной формы и величины, врастающие в окружающие ткани и разрушающие их. Она встречается в слизистых оболочках и в железистых органах. В отличие от аденомы, резко выражен клеточный атипизм, который проявляется в полиморфизме клеток, гиперхромии ядер. Базальная мембрана желез разрушена. Железы могут быть сформированы многорядным эпителием, однако просвет их всегда сохранен. Иногда просвет желез расширен и в них имеются сосочковые выпячивания — это сосочковая, или папиллярная аденокарцинома. Еще различают ацинарную и тубулярную аденокарциному. Аденокарцинома имеет разную степень дифференцировки, что может определять ее клиническое течение и прогноз.
Солидный рак (от лат. solidum — плотный) — это форма железистого недифференцированного рака. Микроскопически отличается от аденокарциномы тем, что в псевдожелезистых комплексах отсутствуют просветы, которые заполнены пролиферирующими опухолевыми клетками. Выражен клеточный и тканевой атипизм. В клетках опухоли довольно часты митозы. Растет солидный рак быстро и рано дает метастазы.
Слизистый (коллоидный) рак — характеризуется тем, что, помимо морфологического, резко выражен и функциональный атипизм. Раковые клетки продуцируют большое количество слизи. Эта слизь может накапливаться в строме опухоли. В некоторых случаях возможна продукция слизи, которая скапливается преимущественно в цитоплазме с образованием перстневидных клеток. Часто оба вида секреции сочетаются. Опухоли, состоящие преимущественно из перстневидных клеток, называют перстневидноклеточный рак.
Из покровного эпителия чаще раки локализуются на коже, на губах, в бронхах, в пищеводе, во влагалищной порции шейки матки, в мочевом пузыре.
Из железистого эпителия наиболее частая локализация рака в желудке, кишечнике, молочной железе, поджелудочной железе, печени, теле матки, бронхах, слюнной железе.
Пути метастазирования рака
Наиболее частые и ранние метастазы при раке осуществляются лимфогенным путем. Первые метастазы выявляются в регионарных лимфатических узлах.
В дальнейшем рак может метастазировать гематогенным путем. Наиболее частые гематогенные метастазы выявляются в печени, легких, изредка — в костном мозге. Некоторые локализации раков могут метастазировать в головной мозг, почки, надпочечники. Контактные (имплантационные) метастазы наблюдаются в брюшине, плевре, при локализации на губах.
Классификация рака лёгкого учитывает локализацию опухоли, характер роста, макроскопический вид, гистогенез, стадию процесса.
Виды рака лёгкого по локализации:
1) центральный (прикорневой) рак, исходящий из стволового, долевого и проксимальной части сегментарного бронха;
2) периферический рак, исходящий из бронхов меньшего калибра, бронхиол, альвеол;
3) смешанный (массивный) рак, при котором опухолевый узел занимает долю или почти целое лёгкое.
Виды рака лёгкого по характеру роста:
1) экзофитный рак, растущий в просвет бронха в виде полипа;
2) эндофитный рак, инфильтрирующий стенку бронха;
3) рак со смешанным характером роста.
Макроскопические формы рака лёгкого:
3) эндобронхиальный диффузный;
Гистологические типы рака лёгкого:
6) карциноидная опухоль;
7) рак бронхиальных желез.
Плоскоклеточный рак лёгкого развивается в метаплазированном эпителии крупных бронхов и склонен к местной инвазии. Метастазы появляются позже, чем при других гистологических типах рака лёгкого, в то же время плоскоклеточный рак опережает их по скорости роста первичной опухоли. При микроскопическом исследовании наблюдают различные степени дифференцировки плоскоклеточного рака лёгкого.
Умеренно дифференцированный плоскоклеточный рак (с наклонностью к ороговению) состоит из крупных полигональных клеток с большими ядрами округлой формы. Клетки и ядра полиморфны, много митозов. Клетки образуют тяжи разной толщины и ячейки с характерной слоистостью и наличием межклеточных мостиков. Наблюдается слабая наклонность к ороговению.
Низкодифференцированный плоскоклеточный рак (неороговевающий) состоит из полиморфных полигональных или несколько вытянутых клеток с округлыми или веретенообразными ядрами, в которых много митозов. Преобладает строма опухоли над паренхимой. Ороговения нет.
Мелкоклеточный рак лёгкого чаще развивается в крупных бронхах. Это самая агрессивная из всех опухолей лёгкого – характерны ранние множественные лимфогенные и гематогенные метастазы. Кроме того, мелкоклеточный рак лёгкого – самая частая гормонпродуцирующая опухоль. Раковые эпителиоциты маленькие, имеют узкий ободок цитоплазмы, круглую или овальную форму и образуют обширные пласты паренхимы, в которых обычно нет признаков плоскоклеточной или железистой дифференцировки. Строма опухоли не выражена, наблюдаются фокусы некроза.
Различают следующие гистологические разновидности мелкоклеточного рака лёгкого:
Развитие некоторых вариантов мелкоклеточного рака сопровождается эктопической продукцией клетками опухоли гормонов и нейромедиаторов: серотонина, кальцитонина, нейронспецифической енолазы, соматостатина, АКТГ и др., которые обусловливают соответствующую клиническую картину. Возникают паранеопластические гормональные синдромы. При электронной микроскопии в опухолевых клетках можно увидеть электронно-плотные нейроэндокринные гранулы. Иммуногистохимическое изучение маркёрных секреторных продуктов позволяет определить их природу. Указанные варианты мелкоклеточного рака свидетельствуют о том, что в злокачественной опухолевой трансформации респираторного эпителия могут участвовать нейроэндокринные диффероны, имеющиеся в эпителии бронхов. Для лечения мелкоклеточного рака раньше использовали преимущественно химиотерапевтические и лучевые методы, однако, в последние годы значительно расширились показания к хирургическим операциям.
Аденокарцинома лёгкогоотличается периферическим расположением и более мелкими размерами по сравнению с прикорневыми опухолями. Высокодифференцированная аденокарцинома состоит из клеток, организованных в ацинарные или сосочковые железистые структуры, а низкодифференцированная – из пластов опухолевых клеток и единичных желез, продуцирующих слизь.
Бронхиоло-альвеолярный рак – разновидность аденокарциномы лёгкого. Возникает в терминальных и респираторных бронхиолах и растёт вдоль межальвеолярных перегородок. Бронхиоло-альвеолярный рак всегда начинается на периферии лёгкого и иногда представлен единственным опухолевым узлом, но чаще в виде множества мелких узелков распространяется по всему лёгкому. Опухолевые клетки высокие, цилиндрической или кубической формы, выстилают межальвеолярные перегородки и иногда в виде сосочков выпячиваются в просвет альвеол.
Железисто-плоскоклеточный рак лёгкого называют также смешанным, так как он представляет собой сочетание двух гистологических типов – аденокарциномы и плоскоклеточного рака.
Крупноклеточный рак лёгкого представляет недифференцированный плоскоклеточный рак или аденокарциному лёгкого. Как и мелкоклеточный рак, обладает наихудшим прогнозом. Опухоль состоит из крупных полиморфных клеток с обильной эозинофильной цитоплазмой. Ядра большие, неправильной формы, с одним или несколькими ядрышками. Часто встречаются многоядерные клетки.
Различают следующие гистологические разновидности крупноклеточного рака лёгкого:
Гигантоклеточный и веретеноклеточный варианты в настоящее время выделены в отдельный гистологический тип – плеоморфный рак лёгкого.
Светлоклеточный рак состоит из пластов крупных клеток со светлой цитоплазмой и небольшим округлым ядром.
Карциноидная опухоль лёгкого может быть представлена тремя типами новообразований:
· высокодифференцированная нейроэндокринная карцинома (типичный, доброкачественный карциноид):
· умеренно дифференцированная нейроэндокринная карцинома (атипичный, злокачественный карциноид);
· низкодифференцированная нейроэндокринная карцинома (мелкоклеточный рак с нейроэндокринной дифференцировкой).
Типичные карциноиды – медленно растущие высокодифференцированные нейроэндокринные опухоли низкой степени злокачественности. Гистологически паренхима опухоли представлена гнёздами, тяжами и пластами, состоящими из небольших мономорфных клеток, разделённых прослойками фиброзной стромы. Указанные клетки имеют светлую цитоплазму и небольшое круглое ядро в центре клетки.
Агрессивному поведению и инвазивному росту атипичных карциноидов соответствуют клеточный полиморфизм и большее количество фигур митоза. При электронной микроскопии в опухолевых клетках постоянно выявляются нейросекреторные гранулы, характерные для нормальных и опухолевых нейроэндокринных клеток. С помощью иммуногистохимических реакций можно выявить продукты секреции гранул – серотонин, нейронспецифическую енолазу, бомбезин, кальцитонин и др. При атипичном карциноиде значительно чаще наблюдается метастазирование в региональные лимфатические узлы.
Рак бронхиальных желез, имеющий аденоидно-кистозное или мукоэпидермальное строение, встречается довольно редко.
Патологическая анатомия центрального и периферического рака лёгкого различна. Массивный рак фактически является поздней стадией развития центрального или периферического рака.
Центральный рак лёгкого развивается из эпителия главного, долевого и проксимальной части сегментарного бронхов. Предраковые процессы – плоскоклеточная метаплазия и дисплазия эпителия крупных бронхов, как правило, возникают на фоне хронического воспаления. Преобладающие макроскопические формы – полипозный, узловатый, разветвлённый, узловато-разветвлённый. Гистогенетически прикорневой рак лёгкого связан с клетками бронхиального эпителия – базальной, бокаловидной и реснитчатой. Наиболее часто встречающиеся гистологические типы – плоскоклеточный и мелкоклеточный. Часто осложняется ретростенотическими абсцессами лёгких, ателектазами. Опухоль может прорастать в средостение, перикард, пищевод, кровеносные сосуды, что может стать причиной лёгочного кровотечения. Ведущие клинические симптомы – упорный кашель, изменение тембра голоса, кровохарканье, одышка, боли в грудной клетке, повышение температуры тела – обусловлены стенозом бронха и изъязвлением опухоли. Нарушение эндобронхиальной проходимости сегментарного или долевого бронха проявляется последовательно: сначала изолированная гиповентиляция, эмфизема, а затем наступает ателектаз сегмента или доли лёгкого. Основные методы диагностики – бронхоскопия с биопсией, цитологическое исследование мокроты и радиологическое исследование.
Периферический рак лёгкого развивается из эпителия дистальных отделов сегментарного бронха и его ветвей, бронхиол, альвеол на фоне предшествующих хронического воспаления и склеротических изменений – очаговых или диффузных. Предраковые процессы – плоскоклеточная метаплазия, дисплазия эпителия мелких бронхов и бронхиол, аденоматоз с атипией эпителиальных клеток и атипическая гиперплазия эпителия в очагах пневмосклероза. Преобладающие макроскопические формы периферического рака лёгкого – узловатый, узловато-разветвлённый, полостной, пневмониоподобный. Гистогенез связан не только с базальной, бокаловидной и реснитчатой клетками эпителия бронхов и бронхиол, но и с клетками Клара и пневмоцитами II типа. Это определяет существование большего разнообразия гистологических типов периферического рака лёгкого по сравнению с центральным. Преобладает аденокарцинома, плоскоклеточный и мелкоклеточный раки выявляются значительно реже. Осложнения опухоли связаны с её прорастанием в плевральную полость с развитием серозно-геморрагического или геморрагического плеврита, распространением на крупные бронхи, распадом и нагноением самой опухоли. Опухоли, не связанные с просветом бронха, длительное время растут бессимптомно, иногда достигая больших размеров. При прорастании висцеральной плевры появляются боли в груди, сухой кашель, незначительное повышение температуры тела.
Растущая опухоль может сдавливать или прорастать плечеголовную вену, подключичную артерию, диафрагмальный нерв, возвратный гортанный нерв, блуждающий нерв и нижний шейный симпатический ганглий, что обуславливает симптоматику синдрома Горнера.
В 1850 году Клод Бернар показал, что перерезка или разрушение симпатического нерва вызывает не только изменение зрачка и кровообращения, но и повышение температуры. Аналогичную картину наблюдал швейцарский офтальмолог Горнер.
Триада Бернара – Горнера:
· птоз – сужение глазной щели, из-за паралича мышц, получающих симпатическую иннервацию;
· миоз – сужение зрачка вследствие паралича или пареза мышцы, расширяющей зрачок;
· энофтальм – западение глазного яблока, что обусловлено параличом или парезом орбитальной мышцы глаза, получающей симпатическую иннервацию.
Клиническая картина и стадийность процесса при раке Панкоста зависит от преимущественного направления роста опухоли.
Различают 4 типа вовлечения нервной системы в опухолевый процесс:
· I тип – поражение нижнего шейного симпатического ганглия, что приводит к триаде Бернара – Горнера, нарушению потоотделения в верхней конечности, болям каузалгического характера;
· II тип – поражение нижнего ствола плечевого сплетения и I-II грудных спинномозговых нервов, что объясняет появление болей в плечевом поясе с иррадиацией в предплечье и кисть, слабость мышц, расстройство чувствительности и нарушение рефлексов в верхней конечности поражённой стороны;
· III тип – сдавливание или прорастание опухолью возвратного гортанного нерва, что приводит к охриплости голоса и грубому кашлю;
· IV тип – поражение спинного мозга, возникающее при прорастании опухоли в позвоночный канал. Возможно вовлечение в процесс диафрагмального нерва, при котором наступает паралич соответствующего купола диафрагмы.
Рак Панкоста может вызывать деструкцию верхних рёбер, иногда ключицы и позвонков.
Синдром верхней полой вены при её сдавления опухолью проявляется венозным полнокровием, цианозом и отёком лица, шеи и рук. Нередко опухоль также пережимает лёгочные вены, и к описанной картине добавляются дыхательные расстройства.
Основными методами ранней диагностики периферического рака лёгкого являются рентгенологический и трансторакальная чрескожная биопсия лёгкого.
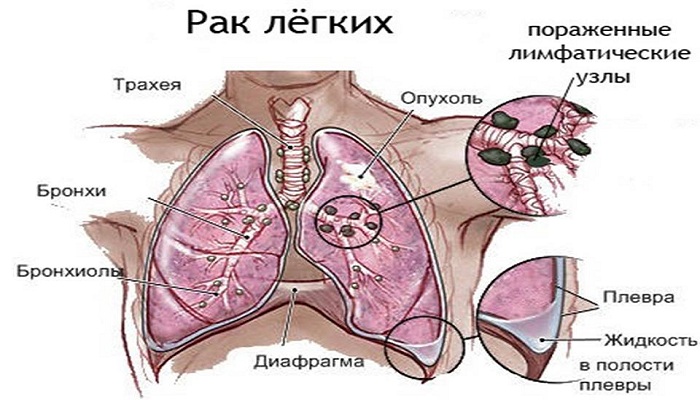
Злокачественные опухоли, развивающиеся из малодифференцированных или недифференцированных клеток эпителия, обозначают как рак. Опухоль обычно имеет вид узла мягкой или плотной консистенции, границы его нечеткие, иногда сливаются с окружающей тканью.
С белесоватой поверхности разреза опухоли соскабливается мутноватая жидкость - раковый сок. Рак слизистых оболочек и кожи рано изъязвляется. Различаются следующие микроскопические формы рака:
↑ Интраэпителиальная, неинвазивная карцинома
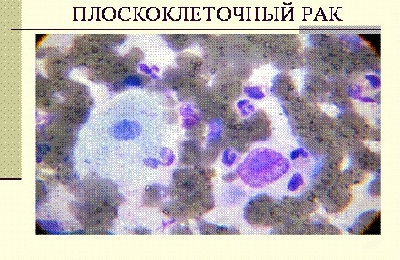
↑ Плоскоклеточный (эпидермальный) рак
Плоскоклеточный (эпидермальный) рак развивается в коже и в слизистых оболочках, покрытых плоским или переходным эпителием (полость рта, пищевод, шейка матки, влагалище и др.). В слизистых оболочках, покрытых призматическим эпителием, плоскоклеточный рак развивается только после предшествующей метаплазии эпителия. Опухоль состоит из тяжей атипичных клеток эпителия, врастающих в подлежащую ткань, разрушающих ее и образующих в ней гнездные скопления. Клетки опухоли могут сохранять способность к ороговению, тогда возникают образования, напоминающие жемчужины (раковые жемчужины). При меньшей степени дифференцировки клеток ороговение рака не происходит. В связи с этим плоскоклеточный рак может быть ороговевающим и неороговевающим.
↑ Аденокарцинома (железистый рак)
Аденокарцинома (железистый рак) развивается из призматического эпителия слизистых оболочек и эпителия желез. Поэтому она встречается как в слизистых оболочках, так и в железистых органах. Эта аденогенная опухоль имеет структуру, сходную с аденомой, но в отличие от аденомы в аденокарциноме отмечается атипизм клеток эпителия: они разной формы, ядра гиперхромны. Клетки опухоли формируют железистые образования различной формы и величины, которые врастают в окружающую ткань, разрушают ее, при этом базальная мембрана их утрачивается. Различают варианты аденокарциномы:
- ацинарную - с преобладанием в опухоли ацинарных структур;
- тубулярную - с преобладанием в ней трубчатых образований;
- сосочковую, представленную атипичными сосочковыми разрастаниями. Аденокарцинома может иметь разную степень дифференцировки.
↑ Слизистый (коллоидный) рак
Слизистый (коллоидный) рак - аденогенная карцинома, клетки котороЙ имеют признаки как морфологического, так и функционального атипизма (извращенное слизеобразование). Раковые клетки продуцируют огромное количество слизи и в ней погибают.
Опухоль имеет вид слизистой или коллоидной массы, в которой обнаруживаются атипичные клетки. Слизистый (коллоидный) рак - одна из форм недифференцированного рака.
↑ Солидный рак
Солидный рак (от лат. solidus - единый, плотный) - форма недифференцированного рака с выраженным атипизмом. Клетки рака располагаются в виде трабекул (трабекулярный рак), разделенных прослойками соединительной тканИ. В клетках опухоли довольно часты митозы. Растет солидный рак быстро и рано дает метастазы.
↑ Мелкоклеточный рак
Мелкоклеточный рак - форма недифференцированного рака, который состоит из мономорфных лимфоцитоподобных клеток, не образующих каких-либо структур; строма крайне скудная. В опухоли много митозов, часто отмечаются некротические изменения. Рост быстрый, метастазы возникают рано. В некоторых случаях установить гистогенез опухоли не представляется возможным, тогда говорят о неклассифицируемом раке.
↑ Фиброзный рак
Фиброзный рак, или скирр (от греч. scirros - плотный),- форма недифференцированного рака, представленного крайне атипичными гиперхромными клетками, расположенными среди пластов и тяжей грубоволокнистой соединительной ткани. Основная черта этой формы рака - явное преобладание стромы над паренхимой. Опухоль отличается большой злокачественностью, часто возникают ранние метастазы.
↑ Медуллярный (аденогенный) рак
Медуллярный (аденогенный) рак - форма недифференцированного рака; его основная черта - преобладание паренхимы над стромой, которой очень мало. Опухоль мягкая, бело-розового цвета, напоминает ткань головного мозга (мозговидный рак). Она представлена пластами атипичных эпителиальных клеток, содержит много митозов; быстро растет и рано подвергается некрозу; дает ранние и множественные метастазы.
Помимо описанных, встречаются смешанные формы рака, состоящие из зачатков двух видов эпителия (плоского и цилиндрического), их называют диморфными раками.
Онкологическое новообразование из плоских эпителиальных клеток относится к крупноклеточному раку легких. В отличие от аденокарциномы, плоскоклеточная форма рака растет медленно, что увеличивает шанс на выздоровление при условии ранней диагностики болезни.
Этиология заболевания
Злокачественный процесс зарождается в плоских клетках эпителия. На эпителиальной ткани бронхиального дерева крепятся реснички, выталкивающие наружу мокроту. Постоянное воздействие вредных, ядовитых веществ, канцерогенов постепенно уничтожают реснички, а на их месте формируются плоские клетки.
На участках с плоскими клетками эпителия оседает и застаивается мокрота. К застоявшейся жидкости присоединяются патогенные соединения, создавая благоприятные условия для развития атипичных клеток и формирования злокачественной опухоли.
Плоские клетки могут попасть в легкие из гортани, пищевода, ротовой полости. Этому способствуют определенные факторы:
-
Курение. 90% больных, которым диагностировали плоскоклеточный рак легкого, курильщики со стажем. Год за годом, попадающие в легкие никотин, смолы, сжигают слизистую оболочку легких. В группу риска относятся и люди, проживающие с заядлым курильщиком. Вред пассивного курения научно доказан, 80% табачного дыма получают родственники или коллеги курящего.
Наследственный фактор. Учеными был выявлен ген, который увеличивает риск образования опухоли в легких, несмотря на здоровый образ жизни и отсутствие вредных привычек.
Рак легких могут диагностировать человеку, если у него в роду насчитывается более 3 случаев заболевания.
Экология. Развитие промышленности привело к увеличению роста онкологических образований.
Постоянный контакт с нижеперечисленными веществами в разы повышает риск развития рака: монооксид углерода, сернистый газ, формальдегид, асбест,диоксид азота, яды.
Возрастной диапазон пациентов, у которых обнаружен плоскоклеточный рак легкого — лица старше 60 лет, чаще всего мужчины. Отмечается закономерность поражения легких: правое легкое более склонно к формированию злокачественных образований, поскольку его бронх отклоняется от трахеи под меньшим углом. В результате особенности физиологического строения, в правое легкое попадает большее количество болезнетворных соединений и веществ.
Риск развития плоскоклеточного рака повышает наличие хронической обструктивной болезни легких или туберкулеза.
Классификация плоскоклеточных опухолей легкого
Согласно локализации опухоли, плоскоклеточный рак легкого бывает:
- Центральный (место поражения: крупные бронхи),
- Периферический (в процесс вовлекаются мелкие бронхиолы, альвеолы, вторичные бронхи).
Злокачественную опухоль на разных стадиях подразделяют на группы по гистологическому строению. Чаще всего встречаются две формы:
-
Ороговевающий. Высокодифференцированный плоскоклеточный ороговевающий рак легкого отличается формированием клеток кератина. Для этой формы характерно образование раковых жемчужин. Это сконцентрированные скопления злокачественных клеток, в центре скопления наблюдается ороговение. Обнаружение ороговевающей формы опухоли на ранней стадии дает хороший шанс на исцеление.
Неороговевающий. Наиболее часто диагностируемая форма рака легких. Наблюдается чаще всего у лиц мужского пола после 40.
Умеренно дифференцированный плоскоклеточный неороговевающий рак легкого имеет свои особенности: отсутствие раковых жемчужин и митоз клеток, со скоростью, которая превышает скорость размножения клеток ткани. Для этой формы характерен быстрый рост опухоли. Из-за стремительного увеличения образования, стертой симптоматики, больные часто обращаются к врачу на поздней стадии, когда в лимфоузлах, печени, костной ткани появились метастазы.
Лечить такую форму рака крайне сложно, на 4 стадии применяются только паллиативная терапия.
К счастью, достаточно редко встречаются другие формы плоскоклеточного рака:
Железисто-плоскоклеточный рак легкого. Обнаруживается чаще у женщин. Эта форма сочетает в себе структурные признаки аденокарциномы и опухоли, которые содержат плоский эпителий.
Как и карцинома, образование имеет большие размеры, склонно к стремительному метастазированию (на момент обнаружения рака, уже имеются метастазы).
В 70% случаев пациентам диагностируют плоскоклеточный рак легкого с локализацией в центре легких (главный, долевой и сегментарный отделы).
Симптомы и методы диагностики
Коварность любого онкологического заболевания заключается в сложности его диагностики на ранней стадии. Симптомы и клинические признаки в начале образования опухоли мало чем отличаются от пневмонии, туберкулеза.
Исходя из опыта онкологов, у 15% больных первые две стадии заболевания протекают абсолютно бессимптомно.
Симптомы болезни зависят от многих факторов: размера опухоли, гистологического строения, месторасположения, скорости формирования метастаз. Настораживающими симптомами плоскоклеточного рака могут быть:
![]()
кашель неясной природы происхождения (такой кашель вызван раздражением бронхиальных рецепторов, которые реагируют на растущую опухоль), сначала кашель сухой, долго не проходит, не лечится традиционной терапией, позже становится влажным, в мокроте видна кровь или гной, запах слизи крайне неприятный,- затрудненное дыхание и одышка (возникают в результате нарушения полноценной вентиляции легких),
- необъяснимая резкая потеря веса,
- боли в грудине,
- стойкое повышение температуры до субфебрильной отметки (37,5°).
Злокачественное образование проходит 4 стадии роста:
- Диаметр опухоли до 3 см.
- Размер новообразования колеблется от 3 до 6 см.
- Опухоль достигает объема 7-8 см, вероятно распространение метастаз.
- Глобальная интоксикация организма, метастазы в жизненно важных органах.
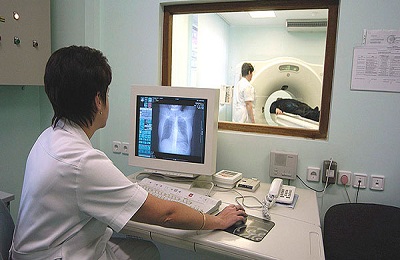
Точно определить раковую опухоль можно с помощью инструментальной диагностики:
- Рентгенография — позволяет определить форму новообразования в легких,
- Компьютерная томография — производит послойный анализ опухоли, исследует структуру и природу новообразования,
![]()
Бронхоскопия — применяется для подтверждения плоскоклеточного центрального рака легкого,- Анализ крови на онкомаркеры — каждая злокачественная опухоль вырабатывает специфические белки, обнаружение таких клеток позволяет точно определить тип плоскоклеточного рака (ороговевающий, неороговевающий),
- Анализ мокроты,
- Диагностическая торакоскопия — проводится в случае трудностей с установлением диагноза: у пациента изымают микрочастицу опухоли из очага поражения и близлежащих лимфоузлов.
При подозрении на плоскоклеточную форму онкологии необходим комплекс диагностических процедур, поскольку рак часто маскируется под другие патологии дыхательных путей.
Особенности терапии и прогноз на выживаемость
При плоскоклеточном раке легкого 1-2 стадии прогноз на выздоровление довольно обнадеживающий. Вероятность 5-летней выживаемости составляет 80 %. На 1 и 2 стадиях возможны следующие варианты лечения:
- Лучевая терапия. Пациенту в кровеносный сосуд, снабжающий опухоль, вводят радиоактивное вещество, которое предназначено разрушить злокачественные клетки.
- Хирургическое вмешательство. Больному проводят иссечение доли легкого с очагом поражения, без повреждения здоровых участков, либо полностью удаляют легкое с опухолью.
![]()
Кибер-нож. Одно из последних изобретений борцов с онкологическими заболеваниями. Потоки радиоактивного излучения за несколько сеансов уничтожают рак на ранней стадии.- Иммунотерапия. Сравнительной новый метод лечения. Чтобы разрушить опухоль, применяются ингибиторы ангиогенеза и факторов роста, которые препятствуют полноценному питанию новообразования.
- Химиотерапия. Больной системно принимает препараты, способные уничтожить аномальные клетки. Но у химиотерапии огромный недостаток: одновременно с атипичными клетками погибают здоровые. Поэтому больные часто умирают от побочных эффектов лечения.
На раннем этапе врачи могут использовать несколько методов лечения одновременно. 3 и 4 стадия считаются неоперабельными, поскольку рак прорастает вглубь тканей, распространяется на соседние органы.
Прогноз выживаемости на 3 стадии — не более 20%. С таким диагнозом показана лучевая терапия, химиопрепараты. Лечение проводится с целью уменьшить размеры новообразования для последующего проведения операции по удалению.
После операции пациенту заново назначают облучение или курс противоопухолевых средств. На 4 стадии плоскоклеточного рака легкого показана лишь паллиативная терапия. Организм плохо реагирует на лечение, прогноз на выздоровление в этом случае — не выше 8% больных из 100. Больному необходимо обеспечить обезболивающие препараты, симптоматические средства, оказать психологическую поддержку.
Выздоровление также зависит от профессионализма врачей, качества оборудования, обеспеченности лекарственными средствами. В лечении плоскоклеточного рака легких крайне важна ранняя диагностика патологии. Победить рак непросто, но своевременное обращение к грамотному онкологу спасет человеку жизнь.
Читайте также: