Плоскоклеточный рак анального канала что такое
В прошлом опухоль заднего прохода являлась относительно редким видом рака. Заболевание диагностировалось в основном у женщин среднего и пожилого возраста. Эпидемия ВИЧ и увеличение выживаемости больных в результате применения высокоактивной антиретровирусной терапии привели к тому, что в настоящее время анальный рак часто выявляют у ВИЧ-положительных больных, в основном у молодых мужчин-гомосексуалистов.
Для диагностики рака анального отверстия проктологи Юсуповской больницы применяют современные диагностические методики. Онкологи проводят комплексное лечение рака анального канала.

Подтипы и стадии анального рака
Рак заднего прохода рассматривается как результат заболеваний, которые передаются половым путём: инфицирование вирусом папилломы человека 16, 18, 33 серотипов. Инфицирование происходит в результате повторяющихся анальных половых актов. К другим факторам риска опухоли заднего прохода относят снижение иммунной реактивности организма вследствие ВИЧ-инфекции, воздействия лекарственных средств, которые обладают иммуносупрессивным действием, курения, хронической травмы.
Ранее лечение заключалось в первичной радикальной операции: широкое местное иссечение при опухолях перианальной кожи или БПЭ при опухолях анального канала. Современная стратегия состоит в применении химиолучевой терапии как высокоэффективного и сфинктеросохраняющего лечения первой линии (протокол Nigro), радикальное хирургическое лечение применяется у больных с остаточной опухолью (чаще при распространенных опухолях) или при рецидиве. Так или иначе, но большая группа больных (> 25%) в конечном итоге нуждается в формировании стомы по тем или иным причинам.
Существуют многочисленные патоморфологические подтипы рака заднего прохода. Они возникают на фоне различных заболеваний:
- Болезни Боуэна;
- Веррукозного рака;
- Малигнизированного свища;
- Рака перианальной кожи.
В зависимости от локализации опухоли различают следующие виды рак заднего прохода: вовлечением анального канала (первичная опухоль расположена или распространена в перианальной коже), без вовлечения в патологический процесс заднего прохода (опухоль анального края).
Симптомы опухоли заднего прохода
Опухоль заднего прохода у человека проявляется следующими симптомами:
- Наличием крови в кале у 55-60% пациентов;
- Болью в заднем проходе и тенезмами (постоянными режущими, тянущими, жгущими болями в области прямой кишки, без выделения кала) в 40-50% случаев;
- Видимой опухолью возле заднего прохода и внутри ануса у 25-40% больных;
- Изменением формы стула, недержанием кала, запорами, поносом, выделением слизи, зудом.
Бессимптомное течение рака анального отверстия наблюдается у 20% пациентов. Патологии сопутствуют доброкачественные аноректальные заболевания:
- Геморрой;
- Остроконечные кондиломы;
- Болезнь Боуэна;
- Трещина;
- Аноректальный свищ;
- Лейкоплакия.
Первым признаком рака анального отверстия может быть анальный зуд.
Врачи Юсуповской больницы проводят дифференциальный диагноз рака анального отверстия с другими заболеваниями, имеющими схожие симптомы:
- Опухолями перианальной кожи (расположены дистальнее перехода безволосяной зоны анального канала в перианальную кожу, которая содержит волосяные фолликулы, но менее 5 см от края ануса;
- Раком кожи (располагается более 5 см от края анального отверстия;
- Раком прямой кишки (локализуется над зубчатой линией);
- Инфильтрацией распространённых опухолей мочевого пузыря, шейки матки, влагалища, вульвы;
- Другими редкими аноректальными опухолями (болезнью Педжета, болезнью Боуэна, карциноидом, лимфомой, GIST опухолями, меланомой, мелкоклеточным раком, саркомой Капоши);
- Доброкачественными заболевания (анальными кондиломами, опухолью Бушке-Левенштейна, свищами прямой кишки с индурацией, анальной трещиной со сторожевым бугорком, тромбированным наружным геморроидальным узлом).
Диагностика рака ануса
Новообразование можно выявить во время осмотра ректальным зеркалом или пальцевого исследования прямой кишки. Для того чтобы установить патоморфологию рака анального канала, проводят микроскопическое исследование. Существуют несколько гистопатологических подтипов рака заднепроходного отверстия:
- Плоскоклеточный (клоакогенный) рак;
- Переходноклеточный (крупноклеточный неороговевающий) рак;
- Базалоидный рак;
- Аденокарцинома.
Встречаются и другие гистологические типы опухоли заднего прохода:
- Злокачественная меланома анального канала;
- Высокодифференцированный плоскоклеточный рак анального канала;
- Базальноклеточный рак со скрученными краями.
Необходимый минимальный стандарт обследования при подозрении на наличие у пациента опухоли заднего прохода включает:
Затем онколог проводит пальпацию паховых лимфоузлов и биопсия (щипковую, инцизионную) для гистологического подтверждения злокачественного характера опухоли и определения её гистологического типа. Наиболее важно отличить плоскоклеточный рак от аденокарциномы. Проводится тест на ВИЧ.
Обследование прямой кишки методом аноскопии или ректороманоскопии выполняют для выявления других заболеваний (специфического проктита при заболеваниях, которые передаются половым путём). Женщины проходят гинекологический осмотр для выявления сопутствующих заболеваний шейки матки и влагалища.
В Юсуповской больнице пациентам с подозрением на рак анального отверстия выполняют стадирование компьютерное томографическое исследование органов брюшной полости и малого таза, органов грудной клетки или рентгенографию лёгких. Проводится частичное или полное обследование толстой кишки в соответствии со стандартами скрининга, как перед любым хирургическим вмешательством.
К дополнительным исследованиям относится:
- Общий анализ крови;
- Исследование функции печени (альбумин, протромбиновый индекс, Активированное частичное тромбопластиновое время) и функции почек;
- Эндоректальное ультразвуковое исследование (с целью оценки размеров опухоли, глубины инвазии, вовлечения сфинктера, состояния лимфоузлов жировой клетчатки, расположенной вокруг прямой кишки).
Выполняется тонкоигольная аспирационная биопсия или трепанобиопсия увеличенных паховых лимфоузлов. Магнитно-резонансную, позитронно-эмиссионную компьютерную томографию проводят при наличии местно распространённых новообразований.
Лечение рака анального отверстия
При выявлении рака анального канала согласно протоколу, Nigro проводится химиолучевая терапия в пределах 45-59 Гр в сочетании с 5-фторурацилом и митомицином С. В качестве альтернативной схемы лечения у ВИЧ-положительных пациентов применяют комбинацию 5-фторурацила и цисплатина. Если раковые клетки случайно выявлены в удалённом препарате (кондиломе, геморроидальном узле), или диагностирован рак in situ (на месте) в отсутствии клинических признаков остаточной опухоли применяется активно-выжидательная тактика с частыми клиническими осмотрами или выполняется повторное иссечение рубца. Как альтернативный метод лечения онкологи используют схему терапии согласно протоколу Nigro.
Операцию при раке заднего прохода онкохирурги выполняют при наличии следующих заболеваний:
- Плоскоклеточного рака анального канала (включая подтипы);
- Резидуальной опухоли после окончания химиолучевой терапии;
- Непереносимости химиолучевой терапии (включая отказ пациента от лечения);
- Рецидиве опухоли после полной первичной клинической ремиссии;
- Рефрактерной к лечению, неоперабельной опухоли с выраженной симптоматикой;
- Аденокарциноме после неоадъювантной химиолучевой терапии;
- Плоскоклеточном рак перианальной кожи;
- Опухоли Бушке - Левенштейна.
Показанием к операции лимфаденэктомии (удалению лимфоузлов) являются метастазы в регионарных лимфатических узлах. Оперативное вмешательство проводится при поздних осложнениях опухоли и химиолучевой терапии, сужении заднего прохода, лучевом проктите. Свищ, не подлежащий пластике, инконтиненция, опухолевая инфильтрация с болевым синдромом – состояния, при которых онкологи проводят хирургическое лечение рака ануса.
Радикальной операцией является брюшно-промежностная экстирпация, если необходимо с резекцией вовлеченных органов (влагалищем, мочевым пузырём) единым блоком. Проводится удаление паховых лимфатических узлов, поскольку метастазы служат плохим прогностическим признаком. Только паховую лимфаденэктомию проводят при поражении регионарных лимфатических узлов после полной регрессии первичной опухоли.
Результаты лечения рака анального канала
Полный клинический ответ опухоли на комбинированное лечение рака анального отверстия наблюдается в 80-90% случаев. Пятилетняя выживаемость составляет 65-75%. После химиолучевой терапии резидуальная опухоль пятилетняя выживаемость наблюдается в 45-60% случаев. Местный рецидив опухоли наступает у 10-30% пациентов.
Формирования колостомы по причине резидуальной или рецидивной опухоли, осложнений лечения (утраты функции аноректум, стеноза) проводят у 25-40% пациентов. случаев. Худшие результаты и переносимость химиолучевой терапии у ВИЧ-положительных пациентов. Наблюдается увеличение частоты токсических реакций, уменьшение частоты полных ответов и выживаемости.
Онкологи Юсуповской больницы проводят наблюдение пациентов при раке заднего прохода. Оно включает клиническое обследование и анализ крови каждые 3-6 месяцев, исследования (компьютерную томографию органов брюшной полости и таза, рентгенографию органов грудной клетки) каждые 12 месяцев. При принятии решения о целесообразности выполнения хирургического вмешательства по поводу метастазов онкологи Юсуповской больницы проводят в каждом случае заболевания индивидуальную оценку соотношения риск/польза во время операции и при химиотерапии (с или без дополнительной лучевой терапии).
Ранняя диагностика рака анального отверстия, которую проводят онкологи Юсуповской больницы, применение современных протоколов лечения эффективными химиотерапевтическими препаратами, индивидуальный подход к выбору метода оперативного вмешательства и схемы лучевой терапии позволяет улучшить результаты. При наличии первых симптомов опухоли заднего прохода звоните по телефону Юсуповской больницы.
Профилактика рака заднего прохода
Мероприятия по предупреждению развития рака заднего прохода, предлагаемые пациентам Юсуповской больницы, соответствуют международным стандартам. Врачи-онкологи рекомендуют пациентам проводить своевременное лечение аноректальных заболеваний и проходить скрининговые обследования, такие как аноскопия и РАР-тест.
Специалистами установлена взаимосвязь между данным заболеванием и ВИЧ-инфекцией, гомосексуальными связями. Наличие постоянного полового партнера снижает вероятность формирования опухоли заднего прохода. При случайных связах рекомендовано использование презерватива для профилактики ВПЧ-инфекции и ВИЧ.
Врачи-онкологи Юсуповской больницы, совместно с врачами-колопроктологами, иммунологами и другими специалистами в ходе комплексной диагностики выявляют предрасположенность пациента к развитию данного заболевания, устанавливают или опровергают наличие патологических изменений в кишечнике.
Комплексное изучение состояния пациента с использованием высокоточного оборудования направлено на разработку эффективной тактики профилактики рака анального отверстия. В рамках профилактических мероприятий специалистами может проводиться лечение имеющихся болезней кишечника.
При наличии первых симптомов опухоли заднего прохода звоните по телефону Юсуповской больницы.
Что такое рак анального канала? Причины возникновения, диагностику и методы лечения разберем в статье доктора Медкова Ю. С., проктолога со стажем в 8 лет.

Определение болезни. Причины заболевания
Рак анального канала — редкое онкологическое заболевание, основным фактором развития которого является наличие в организме вируса папилломы человека (ВПЧ).
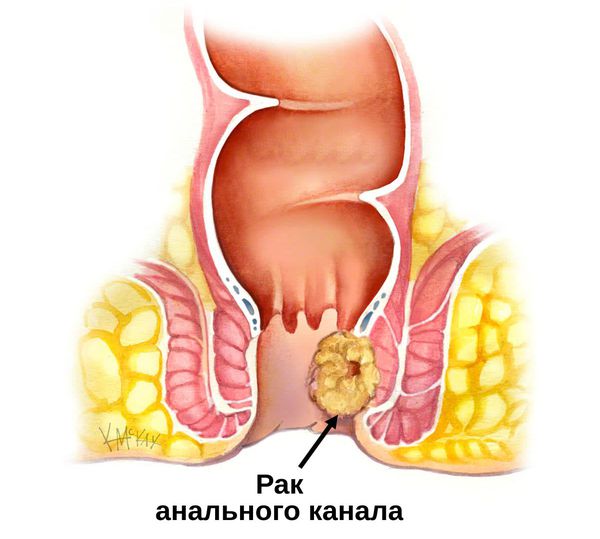
Анальный канал — это короткая трубка длиной в среднем около 2 сантиметром у женщин и 3 сантиметров у мужчин, в которую переходит прямая кишка. Это завершающий участок пищеварительного тракта. Анальный канал образован мышечным комплексом, который включает в себя два сфинктера (внутренний и наружный) и самые дальние пучки леваторов (мышц, поднимающих задний проход). Сфинктеры как два кольца расположены друг над другом и разделены особенной анатомической структурой — зубчатой линией, которая позволяет чувствовать позыв к испражнению.
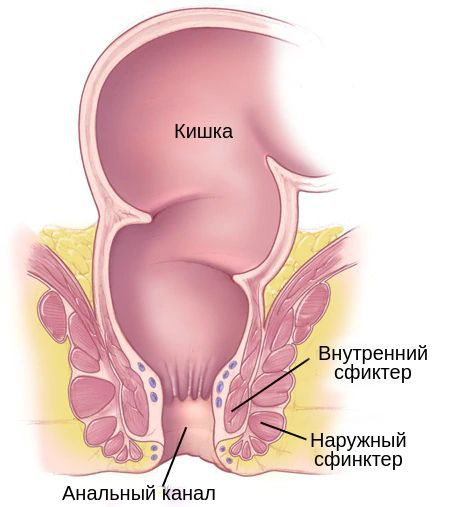
Частота встречаемости рака анального канала в настоящий момент составляет 2 на 100 000 в год, есть тенденция к повышению на 1-3 % ежегодно [1] . Частота распространения заболевания растёт в связи с ростом распространенности наиболее сильных факторов риска — вируса иммунодефицита человека (ВИЧ) и вируса папилломы человека (ВПЧ), главным образом подтипа ВПЧ-16 [2] [3] [4] .
Данное заболевание зачастую ассоциировано со снижением иммунитета, например, после пересадки органов или на фоне приёма медикаментов [2] . Другими факторами риска являются:
- дисплазия шейки матки как ВПЧ-ассоциированное состояние;
- аутоиммунные заболевания (например, системная красная волчанка);
- ревматоидный артрит;
- язвенный колит;
- полипы анального канала;
- курение сигарет [3] ;
- тяжелое течение свищевой формы болезни Крона [4][5][6] .
Рак анального канала не является наследственным заболеванием, его развитие связано прежде всего с ВПЧ.
Рак анального канала в 100% случаев приводит к летальному исходу при отсутствии лечения. Но злокачественные опухоли данной локализации можно полностью вылечить, если вовремя начать терапию. По статистике наиболее часто данное заболевание развивается после 45 лет, однако люди между 35 и 44 годами составляют 10 % больных [7] .
Распространение злокачественного процесса в лимфатические узлы диагностируют у 15-30 % пациентов в момент установки диагноза. Отдаленные метастазы в другие органы, например, лёгкие, печень и кости, встречаются в 10-17 % случаев. При длительном росте опухоль может повреждать элементы сфинктерного аппарата, который регулирует процесс дефекации.
Симптомы рака анального канала
Наиболее частой жалобой, с которой обращаются к врачу-колопроктологу пациенты при наличии рака анального канала, является боль в области заднего прохода [2] .
Зачастую при появлении кровянистых следов на бумаге или капель крови в области заднего прохода люди путают эти настораживающие симптомы с проявлениями геморроя или анальной трещины. Часто это является причиной, по которой пациенты откладывают диагностику.
Зуд в области заднего прохода — это не всегда признак анальной трещины или аллергической реакции, иногда злокачественные опухоли анального канала также могут сопровождаться этим симптомом.
Иногда аноректальные свищи могут быть проявлением онкологического процесса в области анального канала, но это достаточно редкий симптом. Аноректальные свищи проявляются гнойными или кровянистыми выделениями из заднего прохода или патологического отверстия в перианальной области, а также периодическими повышениями температуры.
Недержание кала в результате распространения опухоли на мышцы-сфинктеры — тревожный симптом, который требуется срочного начала лечения.
Увеличение паховых лимфатических узлов также может свидетельствовать о распространении заболевания.
Другим симптомом может быть ощущение инородного тела в области заднего прохода. При пальцевом исследовании прямой кишки может пальпироваться объёмное образование [3] .
Патогенез рака анального канала
Имеющиеся в научной литературе данные указывают на связь между инфицированием онкогенными типами вируса папилломы человека (ВПЧ) с развитием предраковых и злокачественных поражений ануса [8] . В настоящее время до 88 % злокачественных опухолей анального канала, имеющих гистологическое строение плоскоклеточного рака, являются положительными на ВПЧ. Самый распространенный онкогенный тип вируса папилломы человека — 16 тип. В некотором проценте случаев обнаруживается инфицирование вирусом папилломы человека 9 типа [9] .
ВПЧ может оставаться в ядрах клеток эпителия после первоначального инфицирования слизистой оболочки, которое обычно происходит в результате сексуального контакта [10] . Генотипы ВПЧ высокого риска (16 и 18) кодируют не менее трёх специальных "онкологических" белков со стимулирующими свойствами: белки E5, E6 и E7. Внедрение ДНК вируса в геном клетки-хозяина влияет на развитие процессов, приводящих к возникновению рака анального канала. В процессе интеграции ВПЧ происходит разрушение области E2 вирусного генома в ДНК инфицированных клеток, что приводит к потере подавляющей функции белка Е2. Это приводит к увеличению количества белков Е6 и Е7, которые участвуют в росте новообразований, связанных ВПЧ [12] .
Классификация и стадии развития рака анального канала
Существует несколько классификаций опухолей анального канала. Одна из них, Международная гистологическая классификация, отражает особенности строения опухоли. По данным на 2015 год, подавляющее большинство новообразований (70-80 %) являются плоскоклеточным раком. На втором месте — железистый рак (аденокарцинома). Отдельно стоит выделить доброкачественные опухоли, способные к перерождению, и предраковые состояния — плоскоклеточные папилломы, остроконечные кондиломы, воспалительные клоакогенные полипы, олеогранулемы и дисплазии анального канала различной степени дифференцировки, наиболее опасными из которых являются низкодифференцированные [13] .
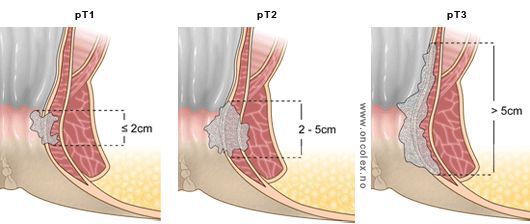
Стадирование рака анального канала в современном медицинском мире осуществляется по международной классификации TNM. Итак, буква T расшифровывается как Tumor (опухоль). Это значение отражает размер опухоли. Таким образом, существует семь возможных значений данного параметра:
- Tx — данных на момент оценки не достаточно;
- T0 — первичной опухоли по данным обследований нет;
- Tis — опухолевые клетки, расположенные поверхностно, без вовлечения более глубоких структур (преинвазивный рак);.
- T1 – наибольший диаметр опухоли составляет 2 см и менее;
- T2 – опухоль размером от 2 до 5 см;
- T3 – опухоль больше 5 см в своем наибольшей диаметре;
- Т4 – опухоль прорастает в окружающие органы и ткани (например, влагалище или мочевой пузырь), но если опухолевый процесс распространяется на кожу, подкожную жировую клетчатку или сфинктерный аппарат, то её не классифицируют как Т4.
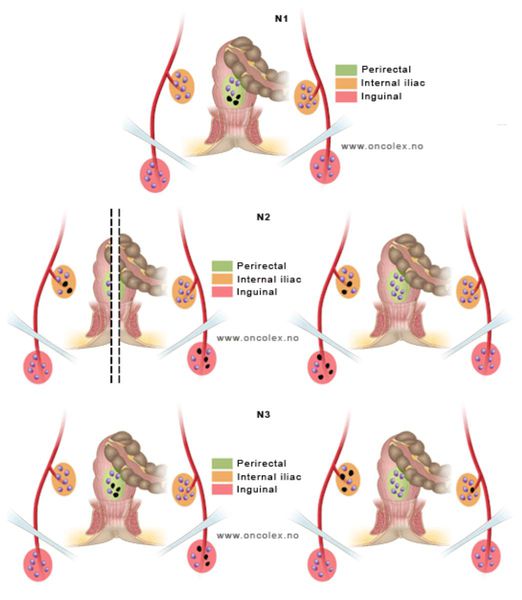
Буква N определяет распространение онкологического процесса в регионарные (местные) лимфатические узлы — наличие или отсутствие метастазов.
Регионарные лимфоузлы анального канала:
- мезоректальные лимфатические узлы (структуры, расположенные вокруг прямой кишки);
- латеральные (по ходу внутренних подвздошных сосудов);
- паховые;
- поверхностные лимфатические узлы.
По классификации TNM выделяют следующие состояния регионарных лимфоузлов:
- Nx — данных на момент оценки недостаточно;.
- N0 — нет поражения регионарных лимфатических узлов;
- N1 — есть данные о метастазах в лимфатические узлы мезоректальной клетчатки;
- N2 — есть данные о метастазах во внутренние подвздошные и/или паховые лимфоузлы с одной стороны;
- N3 — есть данные о метастазах во внутренние подвздошные и/или паховые лимфоузлы с двух сторон.
Буква М в классификации TNM отражает распространение опухолевого процесса в отдаленные органы:
- М0 — нет отдаленных метастазов;
- М1 — есть отдаленные метастазы [13] .
На основании сочетания параметров Т, N и М устанавливается стадия заболевания — I, II, III или IV.
- I стадия – небольшая опухоль без метастазов
- II стадия – более крупная опухоль без метастазов
- III стадия – любая опухоль с метастазами только в окружающие её лимфатические узлы
- IV стадия – любая опухоль с метастазами в другие органы, вне зависимости от наличия метастазов в ближайших лимфатических узлах.
Осложнения рака анального канала
Рак анального канала — заболевание, способное к быстрому распространению. Лечение при постановке диагноза следует начать незамедлительно.
Учитывая злокачественную природу новообразования, опухоль способна распространяться на соседние органы, провоцируя появление соответствующих симптомов — боль при сексуальном контакте, нарушения мочеиспускания, импотенция, гнойные осложнения, появление стриктуры (выраженного сужения) анального канала, возникновения проблем с удержанием кала при поражении мышц-сфинктеров [17] .
На момент диагностирования 12 % больных имеют отдалённые метастазы. В дальнейшем метастазы развиваются ещё у 10–20 % пациентов [22] [23] . Наиболее часто поражается печень, реже — лёгкие, лимфатические узлы, брюшина и костная ткань.
Диагностика рака анального канала
При появлении симптомов рака анального канала следует обратиться к врачу-колопроктологу. Тщательное пальцевое обследование анального канала, прямой кишки и визуальный осмотр (ректороманоскопия) перианальной области может дать важную информацию о наличии, местоположении и распространенности опухоли анального канала.
У женщин осмотр и пальпация влагалища и области промежности помогают определить степень вовлечения в заболевание перегородки между прямой кишкой и влагалищем. Если пальцевое исследование сопровождается выраженной болезненностью, следует повторить осмотр в условиях операционной с общей или спинальной анестезией.
При подозрении на злокачественный процесс врач должен взять биопсию — кусочек измененных тканей, который потом отправляется на гистологическое исследование.
Приблизительно у трети пациентов с раком анального канала определяются увеличенные паховые узлы, но только 50 % из них оказываются метастатическими [16] . Лимфатические узлы с метастазами около прямой кишки могут быть обнаружены также при пальцевом обследовании, но современные методы лучевой диагностики для визуализации опухоли более точны.
Позитронно-эмиссионная томография(ПЭТ) позволяет оценить состояние лимфатических узлов с выявлением патологического поглощения, даже если клинические свидетельств поражения отсутствуют. Кроме того при подозрении на поражение лимфатических узлов следует провести биопсию. В случае отрицательного результата по данным биопсии рекомендовано диагностическое хирургическое вмешательство — полноценное удаление пахового лимфатического узла для более точного и расширенного гистологического исследования.
В диагностике рака анального канала широко используется магнитно-резонансная томография (МРТ). Этот безопасный с точки зрения облучения метод позволяет оценить степень инвазии (распространения) опухоли на окружающие структуры, а также заподозрить наличие метастатических лимфатических узлов.
С целью исключения метастазов в отдаленные органы, например, лёгкие и печень, часто применяют компьютерную томография (КТ) с внутривенным контрастированием. Этот метод необходим также и для составления плана лечения опухоли.
Анализ крови на маркер SCC (онкомаркер) может быть информативен только в процессе лечения для контроля за его эффективностью, в качестве первичной диагностики сдавать его не нужно.
Лечение рака анального канала
В лечении образований анального канала применяются различные методики, но в большинстве случаев полного излечения удается достичь без применения радикального хирургического вмешательства.
При кондиломах или низкодифференцированной дисплазии анального канала (предраковых состояниях) применяются местные препараты (например, 5-фторурацил) или выполняется локальное иссечение новообразования. Однако существует высокий процент рецидивов образований (около 59 %), что требует тщательного наблюдения после лечения.
При карциноме in situ (без метастазирования) выполняется локальное иссечение в пределах здоровых тканей. Выполнение лазерного удаления опухоли возможно в отдельных клинических ситуациях [17] .
Небольшие опухоли анального канала (T1N0) могут быть удалены с помощью локального иссечения в пределах здоровых тканей (1 см от границы опухоли). При рецидивах опухоли после локального иссечения повторное малоинвазивное вмешательство возможно лишь у пациентов, которым можно сохранить функцию держания (нормальной работы сфинктера).
Карциномы T2N0 имеют повышенный риск метастазирования в паховые лимфатические узлы, в этом случае проводится облучение как первичной опухоли, так и паховых лимфатических узлов с обеих сторон. Применение химиолучевой терапии целесообразно в отдельных клинических ситуациях. Это позволяет увеличить эффективность лечения раннестадийных опухолей на 55 % [18] .
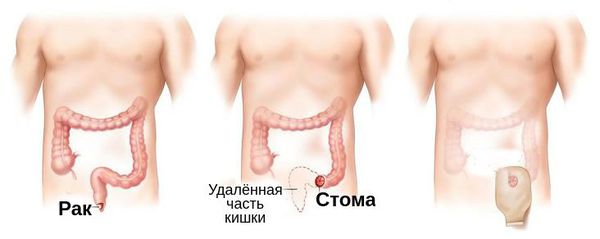
Стандартом лечения образований на более поздних стадиях (T3-T4 или N1-N3) является применение химиолучевой терапии. Выявление единичных клеток опухоли по данным биопсии после прохождения терапии может говорить о ремиссии заболевания, однако в таких случаях следует выполнять повторную биопсию через 6 недель. Для пациентов, которые уже проходили курсы химиолучевой терапии, в случае рецидива эффективно оперативное вмешательство — брюшно-промежностная экстирпация прямой кишки с выведением постоянной стомы (трубки) на переднюю брюшную стенку. При данном вмешательстве прямая кишка удаляется навсегда [19] .
В случаях местнораспространенной карциномы методом выбора является химиолучевая терапия.
Лечение местнораспространненых опухолей анального канала подразумевает выполнение лучевой терапии в комбинации с применением 5-фторурацила и митомицина С. Эта стратегия позволяет уменьшить количество рецидивов на 23 % по сравнению с лучевой терапией. По результатам наблюдения в течение 13 лет было выявлено значительное снижение онкологической смертности на 33 % в группе комбинированной терапии [20] .
Текущие рекомендации по лечению пациентов с раком анального канала старше 75 лет не подразумевают снижение дозы излучения у пациентов, физическое состояние которых удовлетворительно (не имеющих тяжелых сопутствующих заболеваний и ведущих активный образ жизни) [20] .
При рецидивах опухоли в области тазовых лимфоузлов показано выполнение лучевой терапии (если не выполнялась ранее).
Лимфодиссекция — удаление лимфоузлов вместе с опухолью и подкожной клетчаткой в месте её образования (операция Дюкена) выполняется в случае неэффективности лучевой терапии.
Прогноз. Профилактика
После завершения курса химиотерапии обязательны регулярные осмотры пациента на протяжении следующих двух лет. Это необходимо для того, чтобы вовремя отследить возникновение рецидива. Окончательный эффект химиотерапии оценивается спустя 6 месяцев после завершения лечения.
Гистологическая форма опухоли анального канала не влияет на прогноз заболевания. Один из наиболее важных неблагоприятных для прогноза факторов — поражение лимфатических узлов, которое провоцирует развитие рецидива. Неблагоприятным фактором является также мужской пол [14] .
У ВИЧ-инфицированных пациентов заболевание протекает тяжелее, однако антиретровирусная терапия позволяет применять стандартные для новообразований методы лечения.
В нескольких исследованиях изучалось влияние курения на прогноз при раке анального канала. Их результаты достоверно указывают, что у курильщиков течение заболевания проходит хуже, а прогноз при лечении более неблагоприятен [15] .
Определенный выбор образа жизни может помочь предотвратить рак анального канала. Одной из наиболее важных задач является предотвращение инфицирования ВПЧ. Некоторые способы снижения вероятности заражения ВПЧ:
- использовать презервативы во время полового акта;
- исключить табакокурение;
- вакцинирование против ВПЧ — помогают защитить от определенных типов вируса. Применение вакцины против ВПЧ по исследованиям сопровождалось значительным снижением риска развития рака анального канала [21] . Но если вирус папилломы человека уже присутствует в организме, вакцина не будет эффективной.
В рамках скрининга рака анального канала следует раз в три года начиная с возраста 40 лет выполнять колоноскопию, а также обращаться к врачу-колопроктологу при появлении любых новообразований в перианальной области.
О анусе
Анус — это отверстие в конце кишечника. Он состоит из последних нескольких сантиметров кишечника (анального канала) и кожи вокруг отверстия (анального края). Во время движения кишечника мышцы ануса (сфинктеры) расслабляются, выделяя твердые отходы, известные как фекалии или испражнения.
Что такое рак анального отверстия?
Рак анального отверстия (рак ануса, рак заднего прохода) — это опухоль, поражающий ткани заднего прохода. Рак — это болезнь клеток, основных строительных блоков организма.
Наше тело постоянно производит новые клетки, чтобы помочь нам расти, заменять изношенные ткани и лечить травмы. Обычно клетки размножаются и гибнут упорядоченным образом.
Когда клетки не растут, не делятся и не умирают обычным способом, они иногда образуют комок, называемый опухолью. Если клетки являются злокачественными, они могут распространяться через кровоток или лимфатическую жидкость и образовывать другую опухоль в новом месте. Эта новая опухоль известна как вторичный рак или метастазирование.
Типы рак анального отверстия
Насколько распространен рак заднего прохода?
Каждый год в России у около 5,2% населения диагностируются рак анального отверстия. Встречается у людей в возрасте старше 50 лет и несколько чаще обнаруживается у женщин, чем у мужчин. Тем не менее, мужчины, имеющие половые контакты с мужчинами, имеют самый высокий уровень заболеваемости среди всех групп. Число людей, у которых диагностирован рак ануса, увеличилось в три раза в 2011 году по сравнению с 1984 годом.
Каковы факторы риска развития рака анального отверстия?
Около 80% случаев рака анального отверстия вызваны очень распространенной инфекцией, называемой папилломавирусной инфекцией (вирусом папилломы человека (ВПЧ)). ВПЧ может поражать различные участки тела, в том числе задний проход, шейку матки, влагалище и половой член. Если не пройти обследование, большинство людей не узнают, что у них ВПЧ, поскольку обычно они не вызывают никаких симптомов.
ВПЧ является основным фактором риска развития анального рака, однако есть и другие факторы, которые могут увеличить риск заболевания раком заднего прохода, они включают:
- ослабленная иммунная система, например, из-за вируса иммунодефицита человека (ВИЧ), трансплантации органов или аутоиммунного заболевания, такого как красная волчанка;
- анальные бородавки;
- мужчины, который занимался сексом с другими мужчинами;
- женщины, у которых был ненормальный результат скрининга или рак шейки матки, вульвы или влагалища;
- несколько половых партнеров и незащищенный анальный секс;
- курение;
- люди старше 50 лет.
Тем не менее, некоторые люди с раком анального отверстия не имеют ни одного из этих факторов риска, и все же заболевают.
Симптомы и первые признаки рака анального отверстия
На ранних стадиях анальный рак часто не имеет явных симптомов. Тем не менее, некоторые люди могут испытывать такие симптомы, как:
- кровь или слизь в кале (фекалиях) или на туалетной бумаге;
- зуд, дискомфорт или боль вокруг заднего прохода;
- ощущение сытости, дискомфорта или боли в прямой кишке;
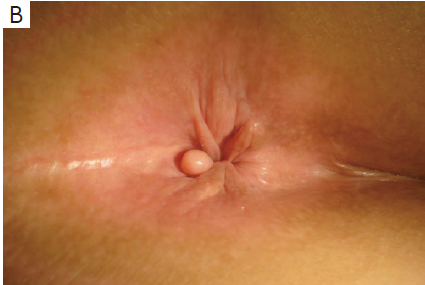
- комок около края ануса (см. фото ниже);
- язвы вокруг заднего прохода;
- трудности с контролем кишечника.
Не у всех с этими симптомами есть опухоль в заднем проходе. Другие состояния, такие как геморрой или анальные трещины, также могут провоцировать эти признаки. Тем не менее, если симптомы не проходят, обратитесь к врачу общей практики для обследования.
Вакцинация и скрининг
Вирус папилломы человека (ВПЧ) является основной причиной анального рака. Гардасил, вакцина, которая защищает от наиболее распространенных типов ВПЧ, вызывающих рак. Вакцина должна также способствовать снижению заболеваемости раком, вызванным ВПЧ, но должно пройти несколько десятилетий. Вакцина не защищает от всех типов ВПЧ, поэтому она не предотвратит все виды рака, связанные с ВПЧ.
Вакцина против ВПЧ работает лучше всего, если её вводить до воздействия вируса папилломы человека, то есть до того, как человек станет сексуально активным. Тем не менее, он все еще может принести некоторую пользу, если человек сексуально активен. Поговорите со своим врачом о том, стоит ли вам или вашему партнеру вакцинироваться против ВПЧ .
Обследование на рак при отсутствии его симптомов называется скринингом. В настоящее время скрининг на рак анального отверстия не рекомендуется ни одной клинической организацией ни в одной стране. Тем не менее, исследователи в настоящее время изучают полезность скрининговых тестов, особенно для групп высокого риска. Скрининговые тесты, которые изучаются, включают:
- пальцевоеректальное исследование (DRE) — врач надевает перчатки и вставляет палец в анус, чтобы почувствовать комки или опухоль;
- анальный мазок Папаниколау — небольшая кисть вводится в задний проход для сбора некоторых клеток; клетки исследуют под микроскопом в лаборатории, чтобы проверить на отклонения;
- аноскопия высокого разрешения — в анус вводится короткий инструмент для создания детальных изображений анального канала.
Диагностика
Основными методами для диагностики анального рака являются:
- Физическое обследование (о которой шла речь выше): врач вставляет палец в анус, чтобы почувствовать комки или опухоль.
- Проктоскопия с биопсией: врач вводит небольшой жесткий инструмент под названием проктоскоп в анус, чтобы увидеть слизистую оболочку анального канала. Это может быть сделано под местной или общей анестезией, так что образец ткани (биопсия) может быть взят одновременно. Биопсия будет отправлена в лабораторию для исследования.
Если обнаружен рак анального отверстия, может потребоваться одно или несколько визуализационных исследований, чтобы сделать снимки и проверить, не распространился ли он. Эти снимки делают с помощью МРТ, эндоректального ультразвукового исследования, компьютерной томографии или ПЭТ-КТ сканирования.
Стадии рака ануса
Стадии описывает, как далеко распространился рак. Знание стадии помогает врачам спланировать для больного лучшее лечение. Стадии рак заднего прохода классифицируется системой TNM (международная классификация стадий злокачественных новообразований).
- T (опухоль) 0–4: указывает, как далеко опухоль переросла в стенку кишечника и близлежащие области. Т1 — опухоль меньшего размера; Т4 — большая опухоль.
- N (узлы) 0–3: показывает, распространился ли рак на близлежащие лимфатические узлы (маленькие железы). N0 означает, что рак не находится в лимфатических узлах; N1 означает, что рак находится в лимфатических узлах вокруг прямой кишки; N2 означает, что рак находится в тазовых и/или паховых лимфатических узлах на одной стороне; N3 означает, что рак находится в тазовых и паховых лимфатических узлах с одной стороны или с обеих сторон сразу.
- М (метастазирование) 0–1: показывает, распространился ли рак на другие, отдаленные части тела. M0 означает, что рак не распространился; М1 означает, что рак распространился.
Лечение анального рака
Поскольку рак заднего прохода встречается редко, рекомендуется, чтобы вы проходили лечение в специализированном центре с многопрофильной бригадой, которая регулярно лечит этот рак. Они порекомендуют лучшее лечение, в зависимости от типа и местоположения опухоли; распространился ли рак (его стадия); ваш возраст и физическая форма; ваши предпочтения.
Понимание болезни, доступных методов лечения, возможных побочных эффектов и любых дополнительных затрат может помочь вам взвесить варианты лечения и принять правильное решение. Большинство раковых заболеваний лечат с помощью комбинации лучевой терапии и химиотерапии, которая известна как химиолучевая терапия или химиорадиотерапия. Хирургия может также использоваться в некоторых случаях.
Эта терапия сочетает в себе курс лучевой терапии с некоторыми сеансами химиотерапии. Химиотерапия делает раковые клетки более чувствительными к лучевой терапии.
Для анального рака типичный план лечения может включать сеанс лучевой терапии каждый будний день в течение нескольких недель, а также химиотерапию в некоторые дни в течение первой и пятой недель. Такой подход позволяет избежать хирургического вмешательства в заднем проходе у большинства людей и позволяет снизить дозу лучевой терапии.
Лучевая терапия — также известный как радиационная терапия, это лечение использует целевую радиацию, чтобы убить или повредить раковые клетки, чтобы они не могли расти, размножаться или распространяться. Излучение обычно в форме рентгеновских лучей. Тщательно спланированное лечение наносит как можно меньше вреда нормальной ткани тела вокруг рака. Во время сеанса лечения вы лежите под машиной, которая подает излучение в зону опухоли. Установка машины может занять 10–20 минут, но сама процедура занимает всего несколько минут и безболезненна. После терапии вы сможете вернуться домой.
Химиотерапия — это лечение рака с помощью противораковых (цитотоксических) лекарств. Он направлен на уничтожение раковых клеток при минимальном ущербе для здоровых клеток. При раке анального отверстия химиотерапевтические препараты обычно вводятся в вену внутривенно капельно.
Как химиотерапия, так и лучевая терапия могут иметь побочные эффекты. Они могут проявится во время или вскоре после лечения (ранние побочные эффекты) или спустя много месяцев или лет (поздние побочные эффекты).
Ранние побочные эффекты — обычно они проходят через несколько недель после лечения. Они могут включать в себя:
- усталость;
- тошнота, рвота, потеря аппетита — обычно их можно предотвратить с помощью лекарств;
- расстройства кишечника, такие как диарея и более частые, неотложные или болезненные;
- частое мочеиспускание, утечка мочи (недержание) или болезненное мочеиспускание;
- изменения кожи, с покраснением, зудом, шелушением или пузырями вокруг заднего прохода, половых органов и паха — можно контролировать с помощью кремов, которые порекомендует ваша лечащая команда;
- низкая устойчивость к инфекции — если у вас температура выше 38 ° C, обратитесь к врачу или в отделение неотложной помощи больницы;
- выпадение волос на лобке.
Поздние побочные эффекты — они могут возникнуть более чем через 6 месяцев или даже лет после окончания лечения. Поздние побочные эффекты включать в себя:
- расстройство кишечника с рубцовой тканью в анальном отверстие или прямой кишке, приводящей к проблемам с испражнениями;
- сухость, укорочение или сужение влагалища (стеноз влагалища) — можно предотвратить или свести к минимуму с помощью регулярных расширителей влагалища;
- влияние на половую жизнь, в том числе болезненный секс, трудности с эрекцией или потеря удовольствия;
- влияние на способность иметь детей (фертильность).
Химиолучевая терапия при раке заднего прохода может иметь ряд последствий для половой жизни, а также повлиять на фертильность (см. выше). Спросите своего врача о способах управления этими состояниями, так как раннее лечение и поддержка могут помочь.
Хирургия может использоваться для очень раннего рака ануса или в небольшом числе других ситуаций.
Операция, называемая локальным удалением, может удалить очень маленькие опухоли, расположенные около входа в задний проход (анальный край), если они находятся не слишком близко к сфинктерам. Хирург придется ввести инструмент в анус, чтобы удалить опухоли.
Для большинства людей с раком анального отверстия химиолучевое облучение является основным методом лечения. Она обычно очень эффективна и позволяет сохранить анальный канал. Основная операция, которая называется абдомино-перинеальной резекцией, может быть рекомендована, если не может быть проведена химиолучевая терапия, потому что ранее была лучевая терапия в области таза.
Эта операция также может быть проведена, если рак анального отверстия возвращается после химиолучевого лечения.
При абдомино-перинеальной резекции анус, прямая кишка и часть толстой кишки удаляются. Хирург использует оставшуюся ободочную кишку, чтобы создать постоянную стому, отверстие в животе, которое позволяет фекалиям покинуть тело, куда подсоединяют мешочек. Стомный мешок носят на внешней стороне тела для сбора фекалий.
После лечения понадобятся каждые 3–12 месяцев в течение нескольких лет обследования, чтобы подтвердить, что рак не вернулся. Между визитами немедленно сообщайте врачу о любых проблемах со здоровьем.
Вопросы, которые можно задать врачу
Этот контрольный список может оказаться полезным при размышлении над вопросами, которые вы хотите задать своему врачу.
- Какой тип анального рака у меня? Какая часть заднего прохода поражена? Распространен ли рак?
- Какое лечение вы рекомендуете? Каковы риски и возможные побочные эффекты?
- Есть ли другие варианты лечения?
- Повлияет ли лечение на мою сексуальную функцию или удовольствие? Повлияет ли лечение на мою фертильность?
- У меня есть ВПЧ? Могу ли я передать ВПЧ своему партнеру? Должна ли я или мой партнер пройти вакцинацию против ВПЧ?
- Могу ли я принять участие в каких-либо клинических испытаниях или исследованиях?
- Как часто мне понадобятся обследования?
- Если рак вернется, как я узнаю? Какие процедуры я мог бы пройти?
Читайте также:

