Пэт при лимфоме средостения
Известно более 100 видов опухолей из лимфоидной ткани — лимфом. Они поражают лимфоузлы, внутренние органы, костный мозг. Основные виды:
Ходжкинские (более 60% всех лимфом)
Неходжкинские лимфомы:
В-клеточные – до 85% (преимущественно у взрослых):
- из незрелых В-клеток,
- из зрелых В-клеток,
- опухолевый потенциал не определен.
Т-клеточные (преимущественно у детей)
- из незрелых Т-клеток,
- из зрелых Т-клеток:
— с поражением кожи,
— с поражением внутренних органов,
— с поражением лимфоузлов
- неопределенные.
Важно знать гистологическую разновидность и стадию, потому что у каждой — свой прогноз. Более благоприятными считаются лимфомы Ходжкина, неходжкинские — более агрессивны. Тем не менее, и те, и другие на ранних стадиях хорошо реагируют на лечение. И сделать ПЭТ КТ необходимо, чтобы определить стадию и наиболее информативную зону для биопсии.
Факт: На первой стадии болезни Ходжкина можно полностью излечить 90% пациентов, при неходжкинских лимфомах — у 70%. На IV стадии ремиссии можно достичь, соответственно, у 50%, и у 30%.
Что должно насторожить — симптомы лимфом
Только по общей симптоматике сразу заподозрить лимфому трудно — заболевание может развиваться в любом органе, где есть лимфоидная ткань. Могут поражаться лимфоузлы, селезенка, тимус, миндалины, тонкий кишечник, костный мозг, головной и спиной мозг, внутренние органы, и даже кожа. При единичном увеличенном лимфоузле, или головной боли никто не идет делать ПЭТ КТ.
На первый план выходят симптомы интоксикации — без видимой причины возникают:
- похудение — потеря более 10% веса за 6 месяцев,
- вечерние подъемы температуры выше 38 о ,
- сильная ночная потливость.
Также для лимфом характерно увеличение лимфоузлов, не связанное с инфекцией, или не уменьшающееся после выздоровления.
Факт: Новых случаев лимфомы Ходжкина в России регистрируется около 3000 в год, более половины приходится на молодой трудоспособный возраст — от 15 до 39 лет. Пик заболевания — 25-29 лет. Смертность составляет около 1000 случаев в год. Точность диагностики ПЭТ КТ напрямую влияет на прогноз.
Кому и для чего делать ПЭТ КТ при лимфоме?
Сделать ПЭТ КТ при лимфомах необходимо, чтобы определиться:
- С активностью процесса и степенью злокачественности. Чем активнее процесс, тем точнее результат.
- Со стадией заболевания. Точность достигает 100%. Это одна из основных задач исследования при планировании лечения.
- С зонами поражения – выявляет злокачественные клетки в лимфоузлах, костном мозге, внутренних органах.
- С областями для пункционной биопсии, чтобы получить достоверный результат гистологического исследования и выработать тактику лечения.
- С ответом лимфомы на лечение — после курсов химиотерапии и облучения, подтвердить ремиссию, либо назначить новый, более агрессивный курс.
- С диагностикой рецидива — вовремя его выявит и назначить лечение с помощью химио- и/ или лучевой терапии.
Факт: лимфоузлы нормального размера, которые обнаруживаются, например, на КТ, могут быть поражены злокачественным процессом. Его можно вовремя выявить только с помощью диагностики ПЭТ КТ.
Что это дает пациенту?
- Точный диагноз без потери времени — стадию процесса и активность, чтобы спланировать и начать лечение как можно скорее, а значит — достичь ответа.
- Другая тактика лечения — более эффективные протоколы химиотерапии лимфомы, лечение лучевой терапией.
- Лучше результат лечения — за счет точного определения разновидности опухоли и степени ее злокачественности. Быстрее достигается метаболический ответ и выход в ремиссию.
- Менее агрессивная лучевая терапия, и более точное ее планирование, а значит, меньше осложнений и рисков.
- Меньше дозы препаратов химиотерапии, а значит лучше самочувствие пациента, меньше побочных эффектов.
- Лучше выживаемость — клиническими исследованиями доказано позитивное влияние ПЭТ КТ на прогноз в долговременной перспективе.
Факт: чем выше активность процесса, тем более эффективно обследование: при неходжкинских фолликулярных лимфомах, а также В-крупноклеточных лимфомах информативность исследования достигает 100%.
ПЭТ КТ: от первичной диагностики до ремиссии. Это:
- точность в выявлении очагов, которые недоступны для диагностики другими методами, в том числе КТ И МРТ.
- комфорт и безопасность – без боли и риска, за одно исследование врач и пациент получают максимально подробную информацию о лимфоме, стадии, активности.
- экономия времени — методика обнаруживает новообразование размерами от 4 мм, что позволяет провести более щадящее лечение
- точнее лечебная тактика лимфомы, и прогноз – если пациент отвечает на лечение — уменьшить риски, если не отвечает — назначить более высокие дозы препаратов или лучевую терапию.
- ранняя диагностика рецидива — до появления клинических симптомов, и повышение шансов на ремиссию.
Факт: пройти ПЭТ КТ и выявить злокачественный процесс и его детали легче. КТ И МРТ даже при активном процессе часто дают отрицательные результаты.
Факт: мы провели несколько десятков тысяч исследований с момента открытия. У 3-4 из каждых 10 пациентов пришлось выбрать другой план лечения. Мы продолжаем помогать пациентам и их врачам бороться с лимфомой.
а) Синонимы:
• Также известна, как болезнь Ходжкина и лимфогранулематоз
б) Определение:
• Лимфоидное новообразование, развивающееся из В-клеток герминативного центра или В-клеток постгерминативного происхождения
в) Лучевые признаки лимфомы Ходжкина средостения:
1. Основные особенности:
• Локализация:
о Средостение: в опухолевый процесс может вовлекаться несколько групп лимфатических узлов
2. Рентгенография при лимфоме Ходжкина средостения:
• Лимфаденопатия корней легких и средостения (ЛАП):
о Объемное образование в переднем средостении (наиболее частая находка)
о В 85% случаев при лимфоме Ходжкина с поражением органов грудной клетки в опухолевый процесс вовлекается множество групп лимфатических узлов
о Преваскулярная, паратрахеальная и аортопульмональная ЛАП (в 85% случаев ЛХ и в 98% случаев ЛХ с поражением органов грудной клетки)
о Другие группы лимфатических узлов: корней легких (35%), бифуркационные (25%), паракардиальные (10%), внутренние грудные (5%), паравертебральные/парааортальные/ретрокруральные (5%)
• Первичное поражение легких наблюдается редко, в отличие от инвазии легких из прилежащих лимфатических узлов (1 5-40%)
• Признаки поражения легких при лимфоме Ходжкина (ЛХ)
о Единичные или множественные узелки в легких
о Участок (участки) консолидации легочной ткани
• Плевральный выпот
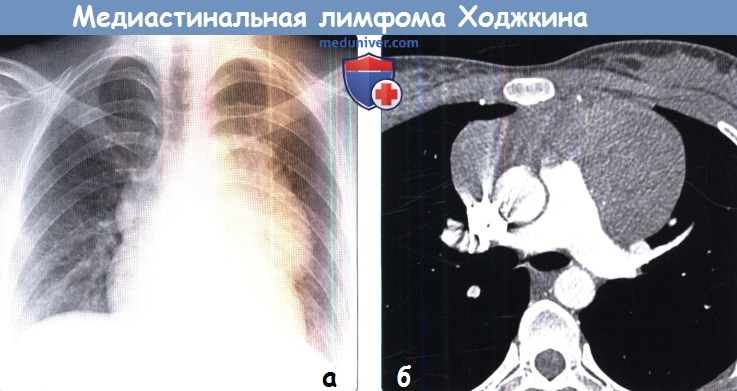
(а) Молодая женщина с нодулярным склерозом при лимфоме Ходжкина. При рентгенографии органов грудной клетки в ЗП проекции определяется расширение тени средостения и симптом наложения корня легкого.
(б) У этой же пациентки при КТ с контрастным усилением в переднем средостении визуализируется объемное образование гомогенной структуры с наибольшим размером > 10 см, что соответствует массивной форме опухоли.
В настоящее время массивной при КТ считают лимфому Ходжкина размером > 10 см или >1/3 поперечного размера грудной клетки. Данная лучевая картина является типичной для медиастинальной лимфомы Ходжкина. 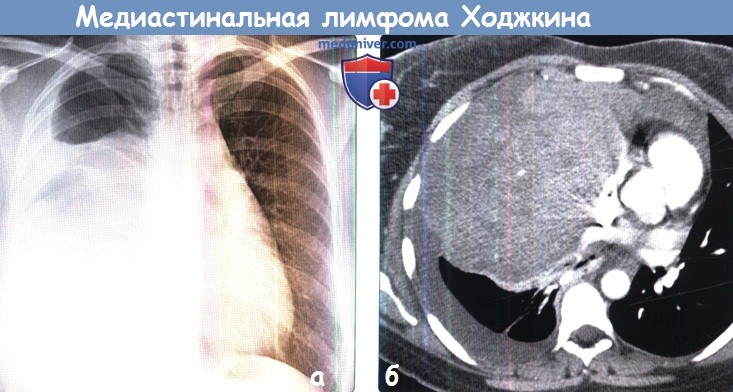
(а) Молодая женщина с нодулярным склерозом при лимфоме Ходжкина. При рентгенографии органов грудной клетки в ПП проекции определяется большой плевральный выпот справа, на фоне которого не визуализируется крупное объемное образование средостения.
(б) У этой же пациентки при КТ с контрастным усилением в правых отделах переднего средостения визуализируется крупное объемное образование негомогенной структуры, смещающее сосуды средостения.
Также справа обнаруживается плевральный выпот. Несмотря на большие размеры данного образования, при рентгенографии оно выявляется с трудом из-за прилежащего к нему плеврального выпота.
3. КТ при лимфоме Ходжкина средостения:
• Первичная оценка: для планирования лучевой терапии предпочтительнее использовать данный метод диагностики
• Лимфаденопатия (ЛАП):
о При КТ> 1,0 см по короткой оси
о Массивная лимфаденопатия (ЛАП):
- Объемное образование средостения размером > 1 /3 максимального поперечного размера грудной клетки или > 10 см
- Повышенный риск прогрессирования и рецидивирования заболевания при локализованной лимфоме Ходжкина (ЛХ) (не при распространенной лимфоме Ходжкина (ЛХ))
о Гомогенная (чаще всего) или гетерогенная мягкотканная плотность
о Поражение лимфатических узлов, особенно бифуркационных, внутренних грудных и аортопульмональных
о Очаговая, сливная или диффузная инфильтрация средостения с четким или нечетким контуром
о Типичным является распространение по группам прилежащих лимфатических узлов
о Кальцификация выявляется редко, может определяться перед началом лечения; после лечения диффузная, скорлуповидная или неравномерная
о Инвазия прилежащих отделов легкого часто характеризуется нечетким их контуром
о Не представляется возможным обнаружить активность резидуальной опухоли во время лечения или после его окончания о Участки пониженной плотности часто соответствуют зонам некроза (10-20%)
о Слабое или умеренное накопление контрастного вещества
• Вовлечение в опухолевый процесс тимуса (30-40%) сложно дифференцировать с лимфаденопатией (ЛАП)
• Патологические очаги в костях: литические, бластические, смешанные
4. МРТ при лимфоме Ходжкина средостения:
• Лимфаденопатия (ЛАП):
о Обычно сигнал гомогенной интенсивности; гетерогенной при наличии зон некроза
о Т1ВИ: низкая интенсивность сигнала, сходна с таковой у мышц
о Т2ВИ: высокая интенсивность сигнала, сходна с таковой у жировой ткани или превышает ее
• Многообещающие исследования применения диффузно-взвешенных изображений (МР-ДВИ) и измеряемого коэффициента диффузии (ИКД):
о ДВИ: гиперинтенсивный сигнал при значениях b-градиентного фактора 500 и 1 000 с/мм 2
о Карта ИКД: низкие значения по сравнению с участками некроза
• Для выявления вовлечения в опухолевый процесс сердца, сосудов и ЦНС предпочтительнее использовать данный метод диагностики
5. Методы медицинской радиологии:
• ПЭТ/КТ:
о Метод выбора для первичного стадирования, промежуточной оценки и оценки в конце лечения
о Лимфома Ходжкина (ЛХ) интенсивно накапливает ФДГ:
о Оценка в конце лечения:
- Полный ответ: отсутствие накопления ФДГ даже при сохранении размеров опухоли
- Резидуальная метаболически активная опухоль: понижается уровень поглощения ФДГ относительно состояния до начала лечения, однако > уровня поглощения ФДГ печенью
- Прогрессирование заболевания: повышение уровня поглощения ФДГ относительно состояния до начала лечения, слабо выраженное понижение уровня поглощения ФДГ или появление новых очагов
о Признаком вовлечения в опухолевый процесс костного мозга является наличие в нем очагов повышенного накопления ФДГ; исключает необходимость выполнения биопсии
6. Рекомендации к проведению лучевых исследований:
• Оптимальный метод лучевой диагностики:
о ФДГ-ПЭТ/КТ является методом выбора для стадирования, динамического наблюдения и оценки в конце лечения
г) Дифференциальная диагностика лимфомы Ходжкина средостения:
1. Первичные неходжкинские лимфомы (НХЛ) средостения:
• Неотличимы от лимфомы Ходжкина (ЛХ)
2. Злокачественные герминативно-клеточные новообразования:
• Неотличимы от первичных неходжкиновских лимфом (НХЛ)
• Биомаркеры опухолей (например, βХГЧ, аФП)
4. Медиастинальный зоб:
• Образование исходит из щитовидной железы
• Шейногрудной симптом
• Выраженное накопление контрастного вещества
• Гетерогенная структура за счет наличия участков повышенной плотности, кистозной перестройки и грубых кальцификатов
д) Патоморфология лимфомы Ходжкина средостения. Стадирование, определение степени дифференцировки и классификация опухолей:
• В целях стадирования лимфатические узлы делят по анатомическим областям, которые могут быть охвачены одной зоной облучения:
о Кольцо Пирогова-Вальдейера: миндалины, основание языка, носоглотка
о Гомолатеральные шейные, надключичные, затылочные и пре-душные лимфатические узлы
о Подключичные, подмышечные и грудные
о Медиастинальные: тимус, преваскулярные, аортопульмональные, паратрахеальные, претрахеальные, бифуркационные и задние медиастинальные
о Корней легких, парааортальные, селезеночные, подвздошные о Гомолатеральные паховые и бедренные
о Надблоковые и плечевые
• Гистологические подтипы (классификации ВОЗ/R.E.A.L): отсутствие экспрессии генов и генных продуктов, характерных для нормальных В-клеток герминативного центра:
о Классическая лимфома Ходжкина (ЛХ) (90-95%): наличие клеток Березовского-Штернберга:
- Нодулярный склероз при классической лимфоме Ходжкина (ЛХ) (70%)
- Смешанно-клеточный вариант классической лимфоме Ходжкина (ЛХ) (20-25%)
- Вариант классической лимфоме Ходжкина (ЛХ) с лимфоцитарным преобладанием (5%)
- Вариант классической лимфоме Ходжкина (ЛХ) с лимфоцитарным истощением ( 50 лет на момент выявления
СОЭ > 50 мм/ч при отсутствии В-симптомов, СОЭ > 30 мм/ч при наличии В-симптомов
Массивная форма заболевания
Вовлечение в опухолевый процесс>4 областей лимфатических узлов
- При распространенном заболевании (стадии III—IV):
Возраст > 45 лет на момент выявления
Мужской пол
Стадия IV
Уровень гемоглобина 9 /л или 15x10 9 /л
о При отсутствии неблагоприятных факторов у пациентов с ЛХ на стадии I и II объем химиотерапии и лучевой терапии снижается
• Международная прогностическая балльная система (IPS) для лимфомы Ходжкина (ЛХ): О Один балл за каждый пункт (сумма от 0 до 7 баллов):
Уровень сывороточного альбумина 45 лет
Стадия IV
Количество лейкоцитов > 1 5000/мкл
Количество лимфоцитов 5 показатели пятилетней выживаемости составляют соответственно 88%, 84%, 80%, 74%, 67% и 62%; показатели выживаемости без признаков прогрессирования составляют соответственно 98%, 97%, 91%, 88%, 85% и 67%
4. Лечение:
• Стадии I-II (локализованное заболевание): химиотерапия и лучевая терапия
• III-IV (распространенноезаболевание): комбинированная химиотерапия; в некоторых случаях лучевая терапия
ж) Диагностические пункты. Следует подозревать:
• Лимфому Ходжкина при наличии лимфаденопатии (ЛАП) средостения и корней легких
з) Список литературы:
1. Barrington SF et al: Role of imaging in the staging and response assessment of lymphoma: consensus of the International Conference on Malignant Lymphomas Imaging Working Group. J Clin Oncol. 32(27):3048-58, 2014
2. Cheson BD et al: Recommendations for initial evaluation, staging, and response assessment of Hodgkin and non-Hodgkin lymphoma: the Lugano classification. J Clin Oncol. 32(27)3059-68, 2014
3. Moccia AA et al: International Prognostic Score in advanced-stage Hodgkin's lymphoma: altered utility in the modern era. J Clin Oncol. 30(27)3383-8, 2012
4. Das P et al: ACR Appropriateness Criteria® on Hodgkin's lymphomaunfavorable clinical stage I and II. J Am Coll Radiol. 8(5)302-8, 2011
Редактор: Искандер Милевски. Дата публикации: 4.2.2019
Лимфомы – злокачественные новообразования, исходящие из элементов лимфатических узлов (нодулярная форма) или лимфатической ткани вне их. Они составляют 5% от всех онкологических патологий. Своевременная диагностика лимфом очень важна не только в связи с высокой распространенностью – заболевание часто встречается у детей и взрослых от 3 до 40 лет, долгое время протекает без выраженных симптомов.
Виды, симптомы и локализация лимфом
Лимфомы разделяют на две большие группы: лимфома Ходжкина (около 60% от всех случаев) и неходжкинские лимфомы, которые являются более агрессивными, прогноз при них хуже. По степени злокачественности неходжкинские лимфомы разделяют на низкую, среднюю и высокую. Одним из самых злокачественных видов болезни является лимфома Беркитта, исходящая из B-лимфоцитов.
Заболевание может развиваться в любом органе или ткани, где есть лимфоидные клетки. В норме они находятся в лимфоузлах, миндалинах, вилочковой железе, селезенке, фолликулах тонкого кишечника, а также в экстралимфатических органах, не относящихся к лимфатической системе: головном, спинном и костном мозге, легких, матке, яичниках и яичках, почках, печени, желудке, толстом кишечнике, коже и костях.
На первой-второй стадии заболевания наблюдается ограниченное поражение лимфоузлов или одного экстралимфатического органа по одну сторону диафрагмы – мышечной перегородки между брюшной и грудной полостями. Как правило, самым первым симптомом лимфомы является увеличение лимфатических узлов. Биопсия пораженного лимфоузла и анализ на гистологию позволяют установить правильный диагноз.
На третьей-четвертой стадии выявляется поражение лимфоузлов по обе стороны от диафрагмы и/или нескольких экстралимфатических органов. Пациент жалуется на симптомы, характерные для большинства онкологических болезней: апатию, усталость, похудение, а также на симптомы, связанные с поражением конкретного органа.
Для выбора адекватной терапии при лимфомах важно:
- комплексное обследование до начала терапии: определение вида, степени злокачественности и стадии болезни у пациента с поставленным диагнозом;
- своевременно контролировать эффективность терапии: на промежуточных этапах между курсами для определения эффективности выбранной схемы и своевременной корректировки плана лечения, а также после полного курса для определения риска рецидива или подтверждения ремиссии заболевания.
Наиболее информативным методом определения стадии и агрессивности заболевания является ПЭТ/КТ. КТ и МРТ также используют для диагностики, но с их помощью сложно отличить злокачественный процесс от доброкачественных изменений, а оценка распространенности процесса занимает больше времени, чем при ПЭТ/КТ.
Позитронно-эмиссионная томография позволяет провести анализ метаболических процессов в клетках. Злокачественные опухоли поглощают питательные вещества интенсивнее обычных, это значит, что они накапливают больше радиофармпрепарата и хорошо видны на снимках как участки яркого свечения. КТ и МРТ показывают только структурные изменения органов, объективно оценить функциональное состояние клеток этими методами невозможно.
ПЭТ/КТ всего тела у пациентов с лимфомами
Для обследования пациентов с лимфомами применяют ПЭТ/КТ всего тела с 18F-фтордезоксиглюкозой. Этот радиопрепарат распространяется по всем органам и тканям. За одно исследование врач получает изображение всех анатомических областей. Для достижения такого охвата при диагностическом КТ нужен анализ серии исследований различных областей тела, что увеличивает лучевую нагрузку на пациента.
ПЭТ/КТ при лимфомах применяют в следующих случаях:
- определение стадии опухолевого процесса и степени его распространенности;
- анализ эффективности лечения, в том числе на ранних этапах;
- уточнение прогноза заболевания;
- планирование лучевой терапии;
- определение лучшего участка для биопсии;
- диагностика рецидивов болезни.
По различным данным чувствительность ПЭТ/КТ диагностики может достигать 100% при диффузной В-крупноклеточной лимфоме, 98% при лимфоме Ходжкина и фолликулярной лимфоме, 67% при формах, поражающих зону мантии, 95% при миеломной болезни. Обследование наиболее результативно в случаях, когда клетки лимфомы характеризуются повышенной активностью, то есть при болезни Ходжкина и неходжкинских лимфомах высокой степени злокачественности.
Первичная диагностика и определение стадии лимфом
В настоящее время лимфомы, особенно лимфома Ходжкина, относятся к злокачественным заболеваниям с хорошим прогнозом. После гистологической верификации диагноза нужно точно определить стадию и степень злокачественности заболевания. Для правильного выбора схемы химиотерапии надо знать, насколько опухоль распространилась по телу и лимфоузлам, а для назначения радиотерапии важно точное местоположение опухоли.
ПЭТ/КТ позволяет выявить злокачественные опухоли от 6 мм в диаметре и точно измерить метаболический размер очага.
Часто первичная диагностика проводится с помощью рентгенографии, УЗИ, КТ, МРТ, а схема лечения подбирается на основе количества и размера выявленных очагов. Вокруг злокачественных опухолей по мере ответа на лечение часто образуется соединительная ткань или происходит некроз опухолевых тканей из-за нарушения кровообращения. Такие процессы становятся причиной ошибок при анализе размеров очага – он кажется больше, чем есть на самом деле. Также КТ и МРТ могут пропустить новообразования в случаях, когда патологический процесс происходит на клеточном уровне, и структура органа или лимфоузла визуально не изменяется.
ПЭТ/КТ позволяет выявить злокачественные опухоли от 6 мм в диаметре и точно измерить метаболический размер очага. На снимке видны активные злокачественные клетки, а соединительная ткань почти не отличается от здоровых участков, так как не поглощает радиофармпрепарат.
ПЭТ/КТ для анализа эффективности лечения
Для анализа эффективности лечения лимфомы важно оценить скорость реакции опухоли на терапию. Если количество активных клеток в очагах снижается до минимума или они исчезают полностью – это считается полным метаболическим ответом. У пациентов с таким ответом в короткие сроки (после 2-3 курса) наблюдаются более длительные ремиссии. В противном случае, когда число активных клеток не уменьшается или растет – пациенту требуется коррекция схемы лечения.
С помощью КТ или МРТ сложно подтвердить или опровергнуть достижение ремиссии, в 30-60% случаев устанавливают неверный диагноз. Дело в том, что на месте опухолевого очага у ряда пациентов остается соединительная ткань, лимфоузлы могут замещаться ей полностью (фиброз). Участки фиброза при КТ или МРТ исследовании видны как структурное изменение органа. Только позитронно-эмиссионная томография помогает увидеть, остались ли в таких очагах активные злокачественные клетки.
В результате ПЭТ/КТ позволяет повысить эффективность лечения и улучшить прогноз:
- своевременный перевод пациентов, опухоль которых не реагирует на лечение, на высокодозную химиотерапию или назначение им лучевой терапии повышает шансы на выживание;
- снижение интенсивности терапии, отказ от высоких доз химиопрепаратов или лучевого лечения у пациентов с ремиссией уменьшает риск осложнений и увеличивает выживаемость в долгосрочной перспективе.
Цены на ПЭТ/КТ исследование в Москве
Цены на позитронно-эмиссионную томографию в Москве зависят от вида исследования. Стоимость вы можете уточнить по телефону круглосуточной информационно-справочной службы или посмотреть в прайс-листе.
Среди этих новообразований выделяют лимфому Ходжкина (лимфогранулематоз) и группу неходжкинских лимфом, в которую входят В-клеточные и Т-клеточные опухоли нескольких видов, например, лимфосаркома, ретикулосаркома и другие.
Кроме того, лимфомы средостения могут быть первичными либо вторичными. Первичные образования возникают вследствие активного деления и последующей атопии лимфоцитов. Вторичные появляются как результат метастазирования онкообразований, расположенных за пределами средостения, либо становятся частью онкологического процесса при генерализованной лимфоме Ходжкина. Как правило, подобные новообразования изначально поражают одну сторону диафрагмы.
В общей массе первичных лимфоидных опухолей лимфомы средостения занимают небольшую долю. По вторичным новообразованиям статистика более удручающая: при лимфогранулематозе и лимфомам отличной от средостения локализации онкопроцесс со временем захватывает эту область в 90% и 50% случаев соответственно.
Причины лимфомы средостения
Прямые причины появления заболевания на сегодняшний день достоверно не выявлены. Тем не менее, по наблюдениям специалистов, существует ряд факторов и состояний, способных спровоцировать возникновение и развитие лимфомы средостения. Это, в частности:
- вирусный гепатит В и С, ВИЧ и инфекционный мононуклеоз как состояния, подавляющие иммунитет, частью которого является лимфатическая система;
- аутоимунные заболевания – ревматоидный артрит, сахарный диабет І типа, системная красная волчанка и другие;
- наследственная предрасположенность, а также генетические патологии, например, Луи-Бар, Вискотта-Олдрича, прочие;
- снижение иммунитета вследствие приема химиотерапии и радиотерапии в рамках лечения других онкологических заболеваний, а также получение иммуносупрессорной терапии в постоперационном периоде после трансплантации донорских органов;
- проживание в регионах с неблагоприятной экологической и радиологической обстановкой;
- работа на вредных производствах;
- регулярное длительное пребывание под прямыми ультрафиолетовыми лучами;
- частый контакт с канцерогенами и агрессивными химическими соединениями.
Симптомы лимфомы средостения
Симптоматика на ранних стадиях лимфомы средостения практически отсутствует, что существенно затрудняет раннюю диагностику заболевания с возможностью своевременно приступить к лечению.
По мере прогрессирования новообразования симптомы становятся все более выраженными. Первым и основным признаком является увеличение лимфоузлов средостения с сохранением их безболезненности при прощупывании.
Среди других симптомов лимфомы в этой обрасти чаще всего наблюдаются:
- общая слабость и быстрая утомляемость;
- повышенная восприимчивость к простудным заболеваниям;
- снижение аппетита и быстрая потеря 10 и более процентов массы тела. Если опухоль в силу своей локализации в грудной клетке давит на желудок, пациент испытывает чувство аномально быстрого насыщения;
- усиленное потоотделение, особенно, в ночное время, лихорадка, повышение температуры;
- непродуктивный кашель, одышка, затрудненное дыхание, невозможность сделать полноценный вдох;
- сложности с глотанием и сиплый голос;
- при лимфогранулематозе часто – кожный зуд;
- иногда при неходжкинских лимфомах – одутловатость и синюшность лица и шеи.
Кроме того, разрастаясь, новообразование может поражать другие органы и системы:
Диагностика лимфомы средостения
Для постановки данного диагноза пациенту назначается ряд исследований – как лабораторных, так и аппаратных. Лабораторные методы включают в себя:
- общий клинический анализ крови;
- биохимическое исследование крови;
- ПЦР-анализ на онкомаркеры;
- иммунологический анализ крови;
- биопсию для дальнейшего гистологического и иммуногистохимического исследования, с помощью которого выявляются опухолевые клетки. Биопсия при лимфоме средостения может выполняться малоинвазивно – пункционным или лапароскопическим методом, а также, при необходимости, в формате полноценного хирургического вмешательства.
Инструментально-аппаратные исследования, применяющиеся в диагностике лимфом средостения – это, как правило:
- обзорный рентген медиастинальной зоны, благодаря которому выявляются увеличенные узлы;
- КТ и МРТ обследование, позволяющее определить степень распространения новообразования и вовлечения в процесс нелимфатических органов и тканей;
- УЗИ, дающее возможность оценить состояние лимфатических узлов, невидимых рентгеновским аппаратом;
- лимфосцинтиграфия с контрастным компонентом – с ее помощью специалисты оценивают изменения в структуре лимфатических узлов и определяют скорость движения жидкости по лимфатическим сосудам;
- бронсхоскопия – дополнительное исследование, позволяющее определить степень компрессии бронхов, на которые оказывает давление новообразование.
По показаниям, в зависимости от месторасположения опухоли и состояния пациента лечащий врач может по своему усмотрению использовать также другие диагностические методы и возможности.
Важным этапом в процессе диагностики является исключение наличия у пациента неонкологических заболеваний со схожей симптоматикой, таких как лимфаденит, туберкулез лимфоузлов, кисты средостения и некоторые другие.
Лечение лимфомы средостения
Стратегия и тактика лечения разрабатываются врачом индивидуально для каждого пациента с учетом вида лимфомы, ее локализации, стадии заболевания, возраста и состояния здоровья больного. В настоящее время базовыми являются следующие подходы:
- Химиотерапевтический – с использованием препаратов-цитостатиков. Его действие направлено на уничтожение раковых клеток. К сожалению, действие препаратов не является избирательным, поэтому вместе с патологическими клетками под воздействие попадают и здоровые, что негативно сказывается на иммунитете и общем самочувствии пациента.
- Лучевая терапия – как самостоятельный метод лечения применяется крайне редко, преимущественно, если пациент в силу состояния здоровья не способен перенести терапию цитостатиками. Облучение в подобных случаях дает лишь временный результат, замедляя рост новообразования. А вот в комплексе с химиотерапией радиационный метод демонстрирует достаточно выраженный позитивный эффект.
- Хирургическое вмешательство. Может применяться в ограниченных ситуациях: при локализованном расположении опухоли, на ранних стадиях, когда поражен один или несколько изолированных лимфатических узлов, а также после того, как удалось добиться максимально компактной локализации образования посредством химиотерапии.
- Современной методикой, дополняющей классические протоколы лечения лимфомы средостения, является биотерапия с применением препаратов-иммуномодуляторов, в составе которых присутствуют блокаторы онкологических клеток, активаторы иммунитета и моноклональные тела.
Кроме того, при болях и побочных эффектах химиотерапии пациенту дополнительно могут прописываться препараты обезболивающего, противорвотного и общеукрепляющего действия.
Прогнозы и профилактика
Общий прогноз при лимфоме средостения зависит от возраста пациента, стадии процесса и вовлеченности в него нелимфатических органов и тканей. При лимфоме Ходжкина первой стадии пятилетняя выживаемость статистически достигает 90%, при второй-третьей – снижается до 70-45% соответственно.
При неходжкинских лимфомах, лечение которых начато своевременно, длительной устойчивой ремиссии удается достичь примерно в 70% случаев.
В качестве профилактических мер, снижающих риск возникновения злокачественного лимфоидного процесса в области средостения, можно рекомендовать следующее:
- стремиться к правильному образу жизни;
- минимизировать контакты с канцерогенами, агрессивной бытовой и промышленной химией, а также пребывание на открытом солнце;
- предпринимать действия, направленные на укрепление иммунной системы;
- по возможности – пройти обследование, позволяющее выявить генетическую предрасположенность к заболеванию.
Кроме того, важно не пренебрегать регулярными общими обследованиями и не игнорироать плановую диспансеризацию, а при появлении первых подозрительных признаков – нанести визит онкологу для своевременной постановки диагноза и определения тактики лечения.
Читайте также:

