Первичной злокачественной опухолью плевры наиболее часто является
- Что такое Злокачественные опухоли плевры (рак плевры)
- Патогенез (что происходит?) во время Злокачественных опухолей плевры (рака плевры)
- Симптомы Злокачественных опухолей плевры (рака плевры)
- Лечение Злокачественных опухолей плевры (рака плевры)
- К каким докторам следует обращаться если у Вас Злокачественные опухоли плевры (рак плевры)
Что такое Злокачественные опухоли плевры (рак плевры)
Первичный рак плевры составляет около 0,3% заболеваний раком всех локализаций. Злокачественные или диффузные мезотелиомы (рак плевры) встречаются редко (их отношение к опухолям легких - 1:1000) и наблюдаются одинаково часто как справа, так и слева и у мужчин, и у женщин.
Вторичные метастатические опухоли плевры. Возможны три пути распространения опухоли на плевру:
1) имплантационный (с окружающих органов и тканей),
2) лимфогенный (наиболее часто при раке молочной железы, желудка, матки) и
3) гематогенный.
Наиболее часто метастазирование в плевру проявляется в виде ракового лимфангоита или в виде множественных или солитарных узелков.
Диффузный рост опухоли обусловливает ее обширное распространение по плевре и лимфатическим путям последней, что сопровождается образованием узлов. Нередко опухоль прорастает по междолевым щелям, вовлекает в процесс внутригрудную фасцию, прорастает иногда ребра и мышцы. Для диффузных мезотелиом характерно раннее поражение обращенных друг к другу висцерального и париетального листков, вследствие чего происходит их срастание и облитерация участка плевральной полости. При отсутствии облитерации в ней рано скапливается экссудат - вначале серозный, затем вследствие десквамации опухоли и повреждения мелких сосудов геморрагический.
Рак плевры развивается быстро и, как правило, в течение нескольких месяцев завершается летальным исходом. Наиболее характерными симптомами являются раннее возникновение болей, не связанных вначале с дыханием, имеющих упорный ноющий характер. При локализации опухоли в области купола плевры могут быть боли в надплечье, отмечают появление синдрома Горнера. Характерно быстрое накопление экссудата в плевральной полости, постепенное нарастание одышки, которая не уменьшается при удалении экссудата и усиливается при перемещении тела из горизонтального в вертикальное положение.
Развитие опухолевой ткани приводит к сжатию легкого, нарушению проходимости бронхов, смещению трахеи и средостения в противоположную поражению сторону. При перкуссии выявляют тупость на стороне поражения без границ, характерных для расположения экссудата при плеврите Тупость не уменьшается после удаления экссудата.
Первичная саркома плевры распространяется диффузно по ходу сосудов легкого и плевры. Считают, что клиническая симптоматика при ней развивается быстрее, чем при раке.
Классификация стадий мезотелиомы плевры (1997 г.)
Т - первичная опухоль
Тх - первичная опухоль не выявлена.
ТО - нет признаков первичной опухоли.
Т1- ограниченная опухоль париетальной плевры.
Т2 - опухоль распространяется на легкое, внутригрудную фасцию, диафрагму, перикард.
ТЗ - опухоль прорастает в мышцы грудной стенки, ребра, клетчатку средостения, его органы.
Т4 - опухоль распространяется на противоположную плевру, легкие, брюшину, внутрибрюшные органы, ткани шеи.
N - регионарные метастазы
Nx - регионарные метастазы не выявлены.
N0 - нет регионарных метастазов.
N1 - метастазы в перибронхиальные лимфатические узлы или лимфатические узлы корня легкого на стороне поражения.
N2 - метастазы в медиастинальные или в лимфатические узлы в области карины на стороне поражения.
N3 - метастазы в лимфатические узлы средостения, в корень легкого, прескаленные и подключичные лимфатические узлы противоположной стороны.
М - отдаленные метастазы
Мх - отдаленные метастазы не выявлены.
МО - нет отдаленных метастазов.
M1 - имеются метастазы в отдаленных органах.
В начальной стадии клиническая картина вторичного опухолевого процесса в плевре схожа с таковой при сухом плеврите - появляются боли на пораженной стороне, иногда шум трения плевры, асимметричность дыхательных движений. В дальнейшем в плевральной полости быстро накапливается экссудат, приобретающий геморрагический характер; возникает одышка, не соответствующая количеству экссудата.
Единственным методом лечения злокачественных опухолей плевры является плеврэктомия - при поражении париетальной плевры или плевропульмонэктомия в тех случаях, когда поражена висцеральная плевра. Результаты операции, как правило, малоутешительны. Лучевая терапия существенного улучшения не дает, поэтому применяется только при неоперабельных опухолях и после паллиативных операций.
Прогноз при злокачественных опухолях плевры неблагоприятен из-за поздней обращаемости больных к врачу и неблагоприятных для исхода заболевания анатомических взаимоотношений в зоне патологических очагов.
Плевра представляет собой тонкий слой мезотелиальных клеток, выстилающих полость грудной клетки. Висцеральный листок плевры покрывает легкие, а париетальный - внелегочные поверхности. Пространство между данными листками соответствует плевральной полости. При различных заболеваниях может поражаться как плевральная полость (пневмоторакс, плевральный выпот), так и сама плевра (утолщение, кальцификация, неоплазия).
Грудная стенка состоит из множества тканей, в том числе кожи, подкожной жировой клетчатки, мышц, сосудов, нервов и костных структур (позвонков, ребер, реберных хрящей, грудины, ключиц и лопаток). При различных заболеваниях могут поражаться все перечисленные элементы.
В опухолевый процесс, как правило, метастатический, могут вовлекаться и плевра, и грудная стенка. В большинстве случаев в плевру метастазируют аденокарциномы легких, молочных желез и желудочно-кишечного тракта, а в грудную стенку - первичные злокачественные опухоли легких, молочных желез и предстательной железы. В то же время плевру и грудную стенку поражает целый ряд первичных доброкачественных и злокачественных новообразований.
а) Первичные новообразования плевры. Наиболее частой первичной опухолью плевры является злокачественная мезотелиома, развитие которой связывают с воздействием асбеста. Это новообразование характеризуется агрессивным ростом, а из-за отсутствия специфических симптомов часто выявляется только на поздних стадиях. При мезотелиоме наблюдается поражение обоих плевральных листков с преимущественным вовлечением в опухолевый процесс базальных отделов париетального листка.
Методы лучевой диагностики в таком случае позволяют выявить одностороннее циркулярное узловое утолщение плевры, в том числе с поражением ее медиастинальной части. Часто обнаруживается плевральный выпот, который может быть основной находкой при исследовании. Нередко выявляют метастазы в лимфатических узлах и признаки местной инвазии легких, средостения, грудной стенки и диафрагмы. Если мезотелиома поражает только париетальный листок плевры, его резекция может привести к излечению. Однако в случае распространенной опухоли в целях лечения часто выполняется паллиативное хирургическое вмешательство и проводится комбинированная терапия.
Вторым по частоте первичным новообразованием плевры является локализованная фиброзная опухоль. Ее развитие с воздействием асбеста или других канцерогенов не связано. Клинические проявления часто отсутствуют, хотя крупные опухоли могут вызывать симптомы. Данное новообразование часто является единичным, происходит преимущественно из висцерального листка плевры и характеризуется неинвазивным ростом и наличием ножки.
Небольшие локализованные фиброзные опухоли могут проявляться симптомом неполного контура, что позволяет предположить диагноз. В то же время данные новообразования могут достигать огромных размеров и занимать всю половину грудной полости. Более крупные опухоли часто характеризуются гетерогенным контрастированием и структурой за счет наличия кистозных изменений, зон некроза и кальцификатов. Несмотря на то что 37% опухолей являются злокачественными, при радикальной резекции прогноз благоприятный.
Обызвествляющаяся фиброзная опухоль (или псевдоопухоль) плевры является чрезвычайно редким доброкачественным неопухолевым образованием, характеризующимся наличием кальцификатов.
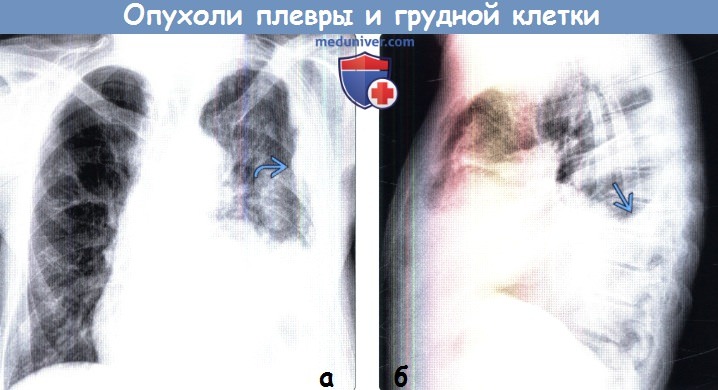
(а) Мужчина 75 лет со злокачественной мезотелиомой плевры. При рентгенографии органов грудной клетки в ПП проекции слева определяется циркулярное узловое утолщение плевры, которое привело к уменьшению объема левой половины грудной полости. Опухоль занимает преимущественно нижние отделы левой половины грудной полости.
(б) У этого же пациента при рентгенографии органов грудной клетки в боковой проекции визуализируются выраженное объемное уменьшение левого легкого и левосторонний плевральный выпот. 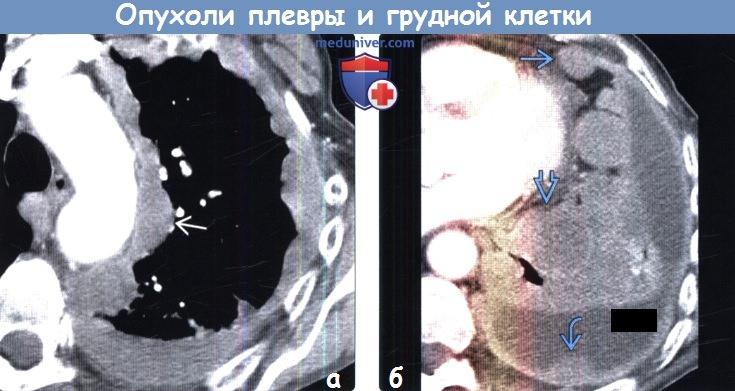
(а) У этого же пациента при КТ с контрастным усилением слева определяется циркулярное узловое утолщение плевры, в том числе ее медиастинальной части.
(б) У этого же пациента при КТ с контрастным усилением в нижних отделах левой половины грудной полости визуализируются крупная опухоль, узловое утолщение плевры небольшой левосторонниплевральный выпот и лимфаденопатия передней перидиафрагмальной области. Аналогичными признаками характеризуются и метастазы в плевре, что не позволяет дифференцировать их с мезотелиомой методами лучевой диагностики. 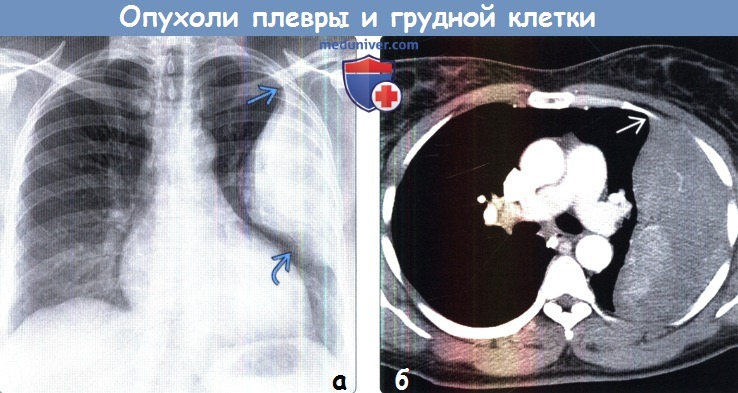
(а) Женщина 31 года с жалобами на боли в груди. При рентгенографии органов грудной клетки в ПП проекции слева определяется локализованная фиброзная опухоль плевры: крупное объемное образование с дольчатым контуром, верхний край которого под тупым углом прилежит к грудной стенке, а нижний — характеризуется симптомом неполного контура.
Признаки инвазии прилежащих органов грудной клетки отсутствуют.
(б) У этой же пациентки при КТ с контрастным усилением слева визуализируется объемное образование плевры, гетерогенно накапливающее контрастное вещество. Как минимум в одном месте образование под тупым углом прилежит к плевре. Следует отметить отсутствие признаков инвазии грудной клетки.
б) Первичные новообразования грудной стенки:
1. Опухоли костной ткани. Новообразования костей грудной клетки могут быть выявлены при рентгенографии. Характерная структура опухоли облегчает формулирование дифференциального диагноза. Несмотря на то что КТ органов грудной клетки также позволяет облегчить дальнейшую оценку данного типа новообразований, оптимальным методом их диагностики и выявления признаков местнодеструирующего роста является МРТ с контрастным усилением. Также при наличии симптомов с целью исключения злокачественной опухоли может быть выполнено гистологическое исследование.
Наиболее частой первичной костной злокачественной опухолью грудной стенки является хондросаркома. Она обычно растет из хрящевой части ребра и у взрослых проявляется пальпируемым, во многих случаях болезненным объемным образованием в передней грудной стенке. Характерная структура опухоли облегчает постановку диагноза. Остеосаркома представляет собой высокозлокачественное новообразование, встречающееся обычно у детей и подростков. Опухоль проявляется болезненным объемным образованием в грудной стенке и преимущественно поражает ребро, ключицу или лопатку. К семейству сарком Юинга относят как саму саркому Юинга, так и примитивные нейроэктодермальные опухоли, которые обычно встречаются у лиц молодого возраста.
Данные новообразования характеризуются крайне агрессивным ростом, часто сопровождающимся формированием кровоизлияний и зон некроза.
К доброкачественным образованиям костей относят опухоли (аневризмальная костная киста, гигантоклеточная опухоль), неопухолевые образования (остеоид-остеома), сосудистые мальформации (гемангиома) и аномалии развития (костный островок, фиброзная дисплазия, остеохондрома). Кроме того, к ним относят лангергансоклеточный гистиоцитоз и болезнь Педжета, являющиеся соответственно аномалиями клеточной пролиферации и роста кости.
2. Мягкотканные новообразования. Мягкотканные опухоли грудной стенки в зависимости от типа ткани, из которого они развиваются, могут быть классифицированы на адипоцитарные (липома, липосаркома), васкулярные (гемангиома, ангиосаркома), нейрогенные (шваннома, нейрофиброма и злокачественная опухоль оболочки периферических нервов), фибробластно-миофибробластные (эластофиброма в мягких тканях спины, фиброматоз) и фиброгистиоцитарные (недифференцированная плеоморфная саркома).
Наиболее частой доброкачественной мягкотканной опухолью грудной клетки является липома. Часто она характеризуется отсутствием симптомов и обнаруживается случайно при рентгенографии или КТ. Липома может располагаться в грудной стенке, в грудной полости или иметь гантелевидную форму и локализоваться в обеих перечисленных областях. Патогномоничным является плотность или интенсивность сигнала образования, соответствующие преимущественно жировой ткани. Липосаркому позволяет заподозрить наличие утолщенных и узловатых компонентов в структуре.
Гемангиомы представляют собой васкуляризированные новообразования, которые могут поражать грудную стенку первично или вследствие распространения из средостения. В соответствии с преобладающим типом сосудов в структуре опухолей последние классифицируют на капиллярные, кавернозные, артериовенозные или венозные. Ангиосаркомы представляют собой мягкотканные злокачественными новообразования с агрессивным характером роста, которые часто встречаются у пациентов с раком молочной железы.
Нейрогенные новообразования обычно происходят из межреберных нервов и во многих случаях выявляются случайно вследствие отсутствия симптоматики. Данные опухоли растут медленно, что часто приводит к формированию эрозий от давления на прилежащих ребрах. Злокачественные нейрогенные опухоли могут характеризоваться агрессивным ростом и формированием метастазов, при этом данные новообразования чаще встречаются у пациентов с нейрофиброматозом.
Эластофиброма в мягких тканях спины представляет собой мягкотканное неопухолевое образование, располагающееся перискапулярно. Данное образование может характеризоваться двухсторонней локализацией и встречается обычно у женщин пожилого возраста. Фиброматоз является инфильтративной мягкотканной опухолью, поражающей лиц молодого возраста.
Недифференцированная плеоморфная саркома (известная ранее как злокачественная фиброзная гистиоцитома) представляет собой наиболее частую первичную мягкотканную злокачественную опухоль грудной стенки у взрослых лиц.
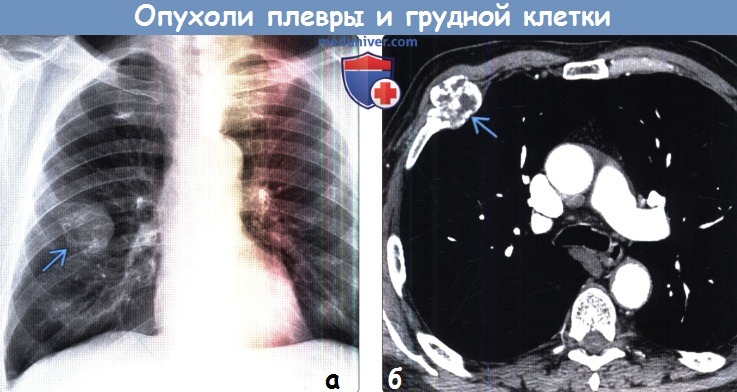
(а) Мужчина 78 лет с болезненной при пальпации хондросаркомой, расположенной в правой половине передней грудной стенки. При рентгенографии органов грудной клетки в ПП проекции в переднем отрезке 4-го ребра справа определяется объемное образование. Следует отметить характерную хондроидную структуру образования, что облегчает постановку диагноза.
(б) У этого же пациента при КТ с контрастным усилением в правой половине передней грудной стенки визуализируется объемное образование гетерогенной структуры, поражающее хрящевую часть ребра. Образование характеризуется хондроидной кальцификацией, которая соответствует хондросаркоме. 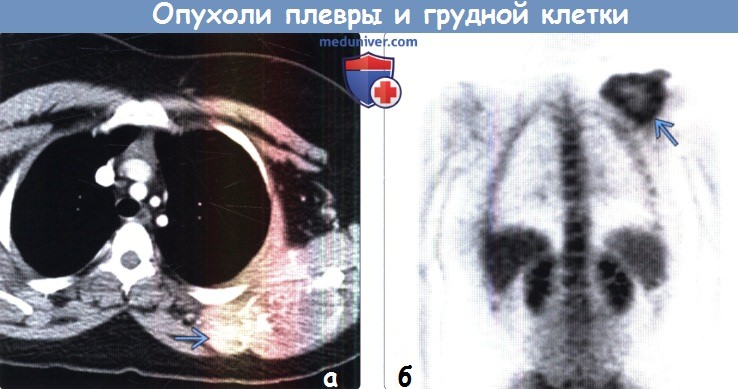
(а) Юноша 14 лет с саркомой Юинга и жалобами на боли в левом плече. При КТ с контрастным усилением определяется частичная деструкция левой лопатки за счет наличия мягкотканного образования с дольчатым контуром и гетерогенным характером накопления контрастного вещества.
(б) У этого же пациента при ФДГ-ПЭТ в коронарной плоскости визуализируется интенсивный уровень накопления ФДГ периферическими отделами опухоли. В центре образования, вероятно, выявляется зона некроза. Собственно саркома Юинга относится к семейству сарком Юинга — опухолей, встречающихся преимущественно у лиц молодого возраста и характеризующихся крайне агрессивным характером роста. 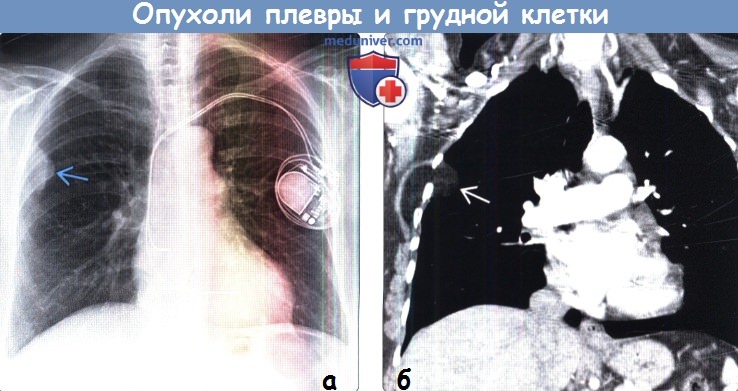
(а) Женщина 76 лет без жалоб. При рентгенографии органов грудной клетки в ПП проекции в периферических отделах правой половины грудной клетки определяется объемное образование с дольчатым контуром Образование характеризуется симптомом неполного контура, что соответствует внелегочной локализации. Признаки вовлечения в опухолевый процесс костей скелета отсутствуют.
(б) У этой же пациентки при КТ с контрастным усилением визуализируется объемное образование гантелевидной формы и жировой плотности. Образование распространяется из мягких тканей грудной стенки в грудную полость. Данные лучевые признаки являются патогномоничными для липомы грудной стенки, поэтому дальнейшее обследование не требуется. 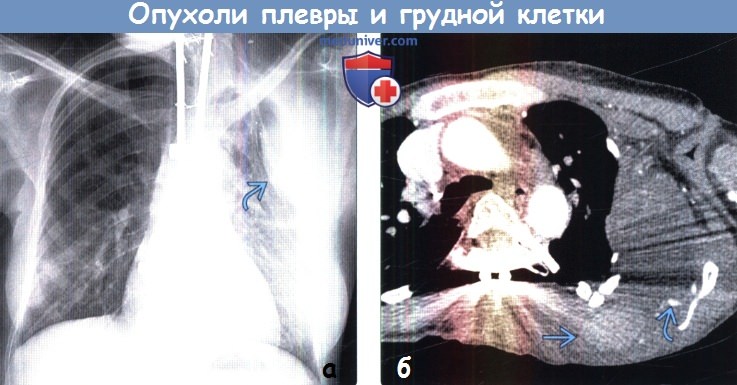
(а) Женщина 41 года с выявленным ранее нейрофиброматозом и жалобами на опухоль левой половины задней грудной стенки. При рентгенографии органов грудной клетки в ПП проекции определяется крупное нейрогенное новообразование, которое образует тупой угол с грудной стенкой и характеризуется поражением костей скелета. Следует отметить наличие послеоперационных изменений в верхних отделах левой половины грудной стенки.
(б) У этой же пациентки при КТ с контрастным усилением в левой половине грудной стенки визуализируется крупное нейрогенное новообразование. К нему прилежит участок повышенной плотности, соответствующий кровоизлиянию Следует отметить накопление контрастного вещества сосудами, расположенными поблизости от зоны кровоизлияния. 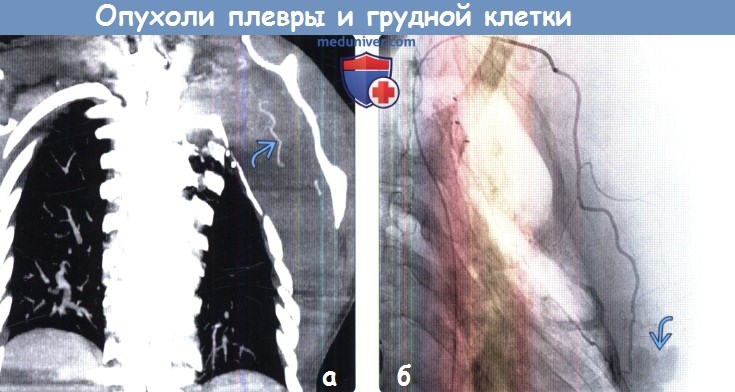
(а) У этой же пациентки при КТ с контрастным усилением на MIP-реконструкции в коронарной плоскости в структуре мягкотканного объемного образования левой половины грудной стенки определяется подозрительный сосуд, направляющийся к очагу кровоизлияния.
(б) У этой же пациентки при фронтальной селективной артериографии левой артерии, огибающей лопатку, вблизи нейрогенного новообразования визуализируется активное кровоизлияние. После эмболизации при биопсии была выявлена злокачественная опухоль оболочки периферических нервов. 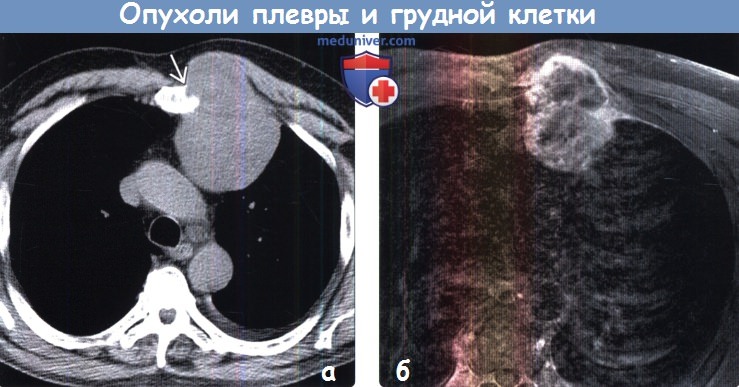
(а) Пациент с болезненной при пальпации опухолью левой половины передней грудной стенки. При нативной КТ определяется частичная деструкция левой половины грудины за счет наличия крупного мягкотканного объемного образования. Кроме того, образование распространяется в левую половину грудной полости.
(б) У этого же пациента при МРТ на Т1ВИ с контрастным усилением в режиме FS визуализируется гетерогенный характер контрастирования объемного образования в левой половине передней грудной стенки. При биопсии была выявлена недифференцированная плеоморфная саркома. Данное новообразование является наиболее частой первичной мягкотканной злокачественной опухолью у взрослых лиц.
Редактор: Искандер Милевски. Дата публикации: 13.2.2019
Рак плевры - злокачественная опухоль париетального или висцерального листка серозной оболочки легких. Рак плевры характеризуется быстрым прогрессированием: ранним возникновением болей, накоплением экссудата в плевральной полости, нарастающей одышкой. Для выявления и гистологического подтверждения рака плевры проводится рентгенологическое обследование, УЗИ плевральной полости, диагностическая пункция, биопсия плевры, прескаленная биопсия, торакоскопия, цитологическое исследование плеврального выпота, морфологический анализ биоптата. Лечение рака плевры требует проведения плеврэктомии или плевропульмонэктомии, дополненных лучевой терапией и химиотерапией.
МКБ-10
- Причины рака плевры
- Классификация рака плевры
- Симптомы рака плевры
- Диагностика рака плевры
- Лечение рака плевры
- Прогноз и профилактика рака плевры
- Цены на лечение
Общие сведения
Злокачественные опухоли, поражающие плевру, по своему происхождению могут быть первичными и вторичными. К первичным злокачественным поражениям плевры в пульмонологии относят мезотелиальные опухоли, с преобладанием фиброзного (саркома плевры) или эпителиального компонента (рак плевры). В некоторых случаях встречаются опухоли смешанного строения, содержащие элементы саркомы и рака (саркокарциномы). По типу роста первичный рак плевры делится на локализованный и диффузный. Гистологически рак плевры представлен различными вариантами мезотелиомы. Первичный рак плевры составляет 0,3% в структуре всей онкопатологии; с одинаковой частотой встречается у мужчин и женщин.
Вторичный рак плевры имеет метастатический характер. Чаще всего в плевру метастазирует рак легких, яичников, молочной железы, щитовидной железы.

Причины рака плевры
Установлено, что более 70% случаев рака плевры этиологически связано с вдыханием асбестовой пыли. Особенно вредным считается контакт с такими разновидностями асбеста, как кроцидолит, хризолит и амозит. Рак плевры может развиваться через 30-40 лет после контакта с асбестом, поэтому, несмотря на действующие сегодня серьезные законодательные ограничения по применению асбеста, до сих пор встречаются мезотелиомы плевры, обусловленные воздействием данного производственного фактора. К категории риска относятся лица, занятые в горнодобывающей, строительной, текстильной промышленности, судостроении.
Асбестовая пыль также может являться причиной возникновения пневмокониоза (асбестоза), асбестного плеврита, бляшек на плевре, плеврального фиброза, рака легких, рака гортани, мезотелиомы брюшины. Кроме экспозиции асбеста, среди причин возникновения рака плевры рассматривается значение других вредных факторов, в особенности курения.
Встречающийся в большинстве случаев диффузный рост мезотелиомы обусловливает ее распространение по плевре и лимфатическим путям с образованием множественных узлов, утолщающих плевральные листки. Диффузный рак плевры рано поражает висцеральный и париетальный листки, вызывая их сращение и облитерацию плевральной полости на протяженном участке. При отсутствии облитерации в плевральной полости развивается серозный плеврит - накапливается серозный экссудат, который в результате десквамации эпителия и повреждения мелких сосудов быстро приобретает геморрагический характер. При распространении рака плевры по междолевым щелям происходит вовлечение в процесс внутригрудной фасции, ребер и межреберных мышц, пищевода, позвонков, брюшины.
Классификация рака плевры
Классификация рака плевры, согласно системе TNM, предусматривает выделение стадий:
- Тх – Т0 – отсутствие признаков первичного рака плевры
- Т1 – распространенность опухоли ограничена париетальной плеврой
- Т2 – поражение париетальной, диафрагмальной, медиастинальной и висцеральной плевры, прорастание рака плевры в легкое или диафрагму
- ТЗ – прорастание рака плевры в ребра, внутригрудную фасцию, перикард, мышцы грудной стенки, медиастинальную клетчатку, органы средостения
- Т4 – распространение рака плевры на плевру и легкие с противоположной стороны, брюшину, органы брюшной полости, ткани шеи, позвоночник. Рак плевры неоперабелен.
- Nx - N0 – отсутствие данных за регионарные метастазы рака плевры
- N1 – метастазирование рака плевры в перибронхиальные узлы или лимфоузлы корня легкого на стороне, соответствующей поражению
- N2 - метастазирование рака плевры в лимфоузлы средостения и бифуркации трахеи на стороне, соответствующей поражению
- N3 - метастазирование рака плевры в лимфоузлы (средостения, корня легкого, подключичные и др.) с противоположной стороны.
- Мх – М0 - отсутствие данных за отдаленные метастазы рака плевры
- Ml – обнаружение отдаленных метастазов рака плевры в различных органах.
Симптомы рака плевры
Рак плевры имеет стремительное течение и обычно в течение нескольких месяцев приводит к летальному исходу.
Ранними клиническими проявлениями рака плевры служат боль на пораженной стороне грудной клетке при дыхании, сухой кашель, субфебрилитет. Боли имеют упорный ноющий, часто мучительный характер, могут иррадиировать в надплечье, лопатку. При сдавлении грудной симпатической цепи развивается синдром Горнера (птоз, миоз, энофтальм, слабая реакция зрачка на свет, дисгидроз).
Рак плевры протекает с быстрым и постоянным накоплением экссудата в плевральной полости, что приводит к нарастанию одышки. При торакоцентезе ощущается плотная утолщенная плевра; экссудат имеет геморрагический характер и после удаления быстро скапливается снова. При цитологическом анализе плеврального выпота в нем обнаруживаются атипичные клетки.
Развиваются проявления, обусловленные компрессией органов средостения, в частности синдром верхней полой вены. При раке плевры быстро прогрессируют общая слабость, анемия и кахексия. Клиника вторичного рака плевры схожа с таковой при мезотиелиоме плевры: отмечаются боли на стороне поражения, накопление геморрагического экссудата, одышка. Все эти проявления усугубляются симптомами первичного ракового процесса.
Диагностика рака плевры
Выявление рака плевры основана на сопоставлении данных анамнеза, клинической картины, рентгенологических, эндоскопических, цитологических и морфологических исследований. При подозрении на мезотелиому плевры первостепенное значение приобретает уточнение профессионального анамнеза, а именно - контакта с асбестсодержащими продуктами.
Рентгенография легких выявляет бугристое неравномерное утолщение плевры (очаговое или диффузное), множественные узлы по периферии легочных полей. Компьютерную томографию легких (МРТ, ПЭТ) применяют для уточнения локализации и распространенности рака плевры, обнаружения инфильтрации грудной клетки, поражения легкого, медиастинальных лимфоузлов, перикарда, противоположного легкого. Рентгенологическое и томографическое обследование проводят после предварительной плевральной пункции и максимальной эвакуации экссудата.
При проведении УЗИ плевральной полости выявляется плевральный выпот, а при его отсутствии - бугоркообразное утолщение плевры. Под контролем УЗИ выполняется диагностическая плевральная пункция и трансторакальная пункционная биопсия плевры. В ряде случаев цитологическое исследование плеврального выпота и морфологическое исследование биоптата позволяют подтвердит диагноз рака плевры. Прицельная биопсия и визуальный осмотр плевры осуществляется в процессе диагностической торакоскопии (плевроскопии).
Бронхоскопия может применяться для исключения рака бронхов, подтверждения асбестовой интоксикации с помощью проведения бронхоальвеолярного лаважа и обнаружения асбестовых частиц в смывах с бронхов. Дифференциальный диагноз рака плевры проводится с опухолями грудной стенки, осумкованным плевритом, доброкачественными опухолями плевры, периферическим раком легкого, метастазами опухолей из отдаленных органов.
Лечение рака плевры
При поражении париетальной плевры производится плеврэктомия, а в случае поражения висцеральной плевры – плевропульмонэктомия. Эти виды операций нередко сочетаются с резекций пораженных органов (диафрагмы, перикарда, ребер и т. д.), с послеоперационной химиотерапией и облучением. Однако даже радикальная операция, как правило, сопровождается непродолжительным успехом лечения.
В большинстве случаев, ввиду поздней диагностика рака плевры и обширности поражения, радикальная операция бывает невыполнима, поэтому проводится полихимиотерапия и лучевая терапия. Симптоматическое лечение рака плевры включает разгрузочные пункции (плевроцентез), дренирование плевральной полости, введение в плевральную полость цитостатических препаратов для замедления темпов экссудации и стимуляции облитерации полости (плевродез), обезболивание. К инновационным методам лечения рака плевры, не получившим пока широкого распространения, относят генную терапию, фотодинамическую терапию и иммунохимиотерапию.
Прогноз и профилактика рака плевры
Исход рака плевры неблагоприятен: большинство пациентов погибает в течение нескольких месяцев с момента установления диагноза. Раннее мультимодальное лечение рака плевры, включающее плевропневмоэктомию с химиотерапией и постоперационным облучением, позволяет достичь пятилетней выживаемости у 17-25% пациентов.
Главной мерой профилактики мезотелиомы плевры является исключение контакта с асбестом и использование в производстве альтернативных материалов. Также в рекомендации пульмонологов входит отказ от курения и проведение ежегодного скрининга населения (флюорографии).
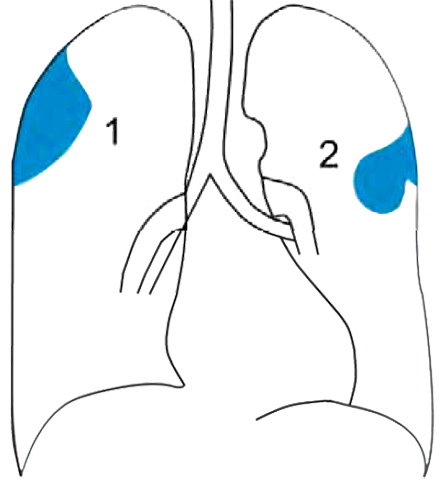
Рентген легких Опухоли плевры бывают доброкачественные и злокачественные. Злокачественные опухоли плевры делят на первичные и вторичные (вторичные злокачественные опухоли являются метастазами в плевру из опухолей в других локализациях).
Доброкачественные опухоли плевры (липомы, фибромы и др) обнаруживаются редко. Рентгенологическая картина доброкачественных опухолей плевры характеризуется затемнениями полуовальной или полуокруглой формы, широкое основание которых прилегает к стенке грудной клетки, иногда к средостению или диафрагме (см рисунок 1-1).
Основными факторами риска возникновения злокачественной мезотелиомы плевры являются контакт с асбестом и другими химическими веществами, которые ионизируют излучение, а также хронические воспалительные заболевания и другие патологии, которые вызывают интенсивный фиброз плевры.
Злокачественные мезотелиомы бывают узловые и диффузные (рисунок 2).
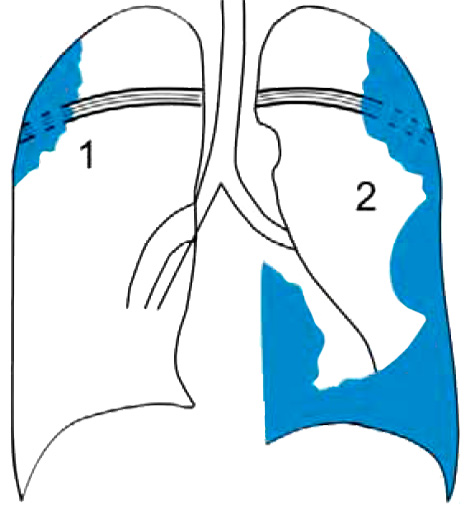
Рисунок 2. Злокачественная мезотелиома, сопровождающаяся разрушением ребер (схематическое изображение рентгенологической картины). 1 – Узловая форма. 2 – Диффузная форма
Узловая форма злокачественной мезотелиомы характеризуется локализованным поражением. Рентгенологическая картина этой формы может быть похожа на доброкачественную опухоль плевры. Как правило узловая мезотелиома на рентгенограмме определяется в виде тени с бугристыми контурами, а также может сопровождаться разрушением ребер (рисунок 2-1).
Метастатические поражения плевры на рентгенограмме могут проявляться картиной, похожей на картину при злокачественной мезотелиоме (при раке молочной железы, лимфоме, раке толстой кишки, легкого).
Основной метод лучевой диагностики метастатического поражения плевры и злокачественной мезотелиомы – РКТ. Подтверждение диагноза осуществляется путем проведения цитологического исследования плеврального выпота и гистологического исследования биоптата плевры.
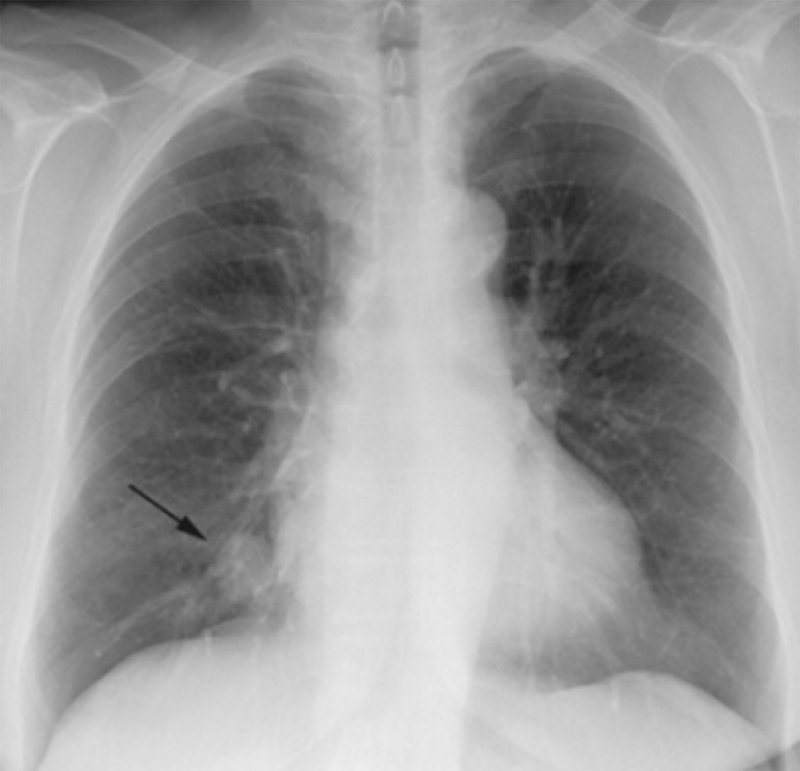
Доброкачественная плевральная фиброма
Рисунок 3. Доброкачественная плевральная фиброма. В нижнем отделе правого легочного поля визуализируется небольшое, четко ограниченное, однородное образование с несколькими дольчатыми контурами (см стрелка)
Рисунок 4. Фиброма плевры (доброкачественная опухоль). Увеличенный фрагмент рентгенограммы в прямой проекции – верхние отделы правого легочного поля. На снимке определяется образование округлой формы, которое широко прилегает к грудной стенке
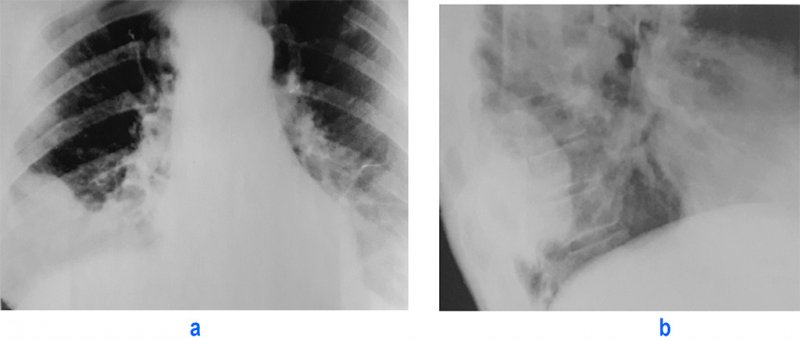
Фиброма плевры
Рисунок 5. Крупная фиброма плевры справа (доброкачественная опухоль). А – рентгенограмма в прямой проекции; Б – рентгенограмма в правой боковой проекции.
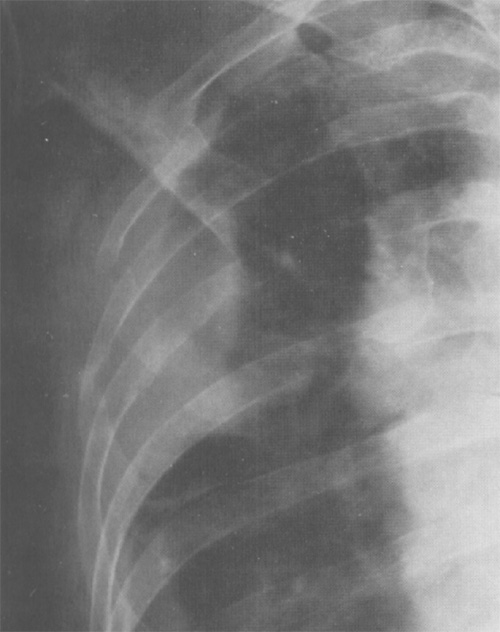
Рисунок 6. Злокачественная мезотелиома плевры с деструкцией прилежащих ребер. Увеличенный фрагмент рентгенограммы в прямой проекции – верхний отдел правого легочного поля)
Злокачественная мезотелиома плевры
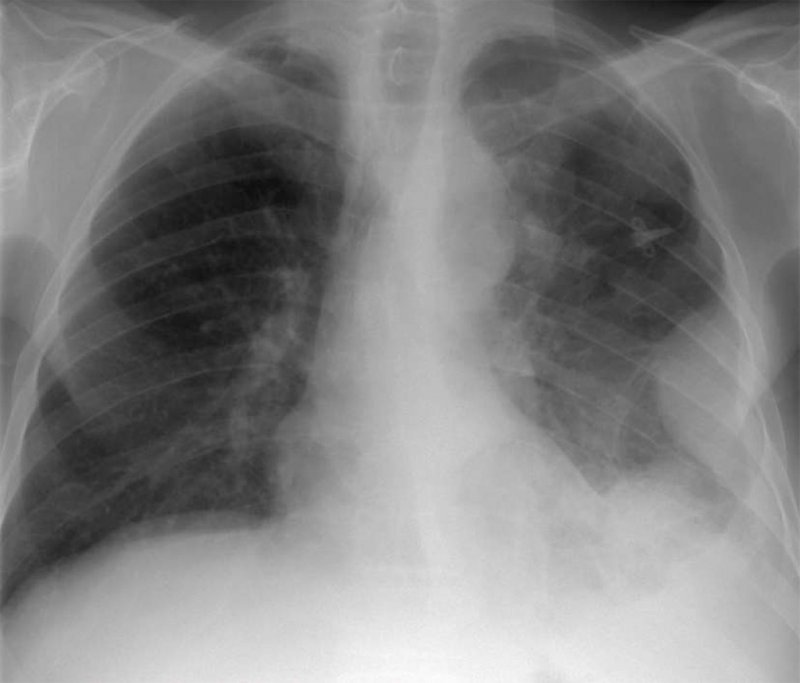
Рисунок 7. Злокачественная мезотелиома плевры. Слева отмечается узловое утолщение медиастинальной и реберной плевры
Злокачественная мезотелиома плевры
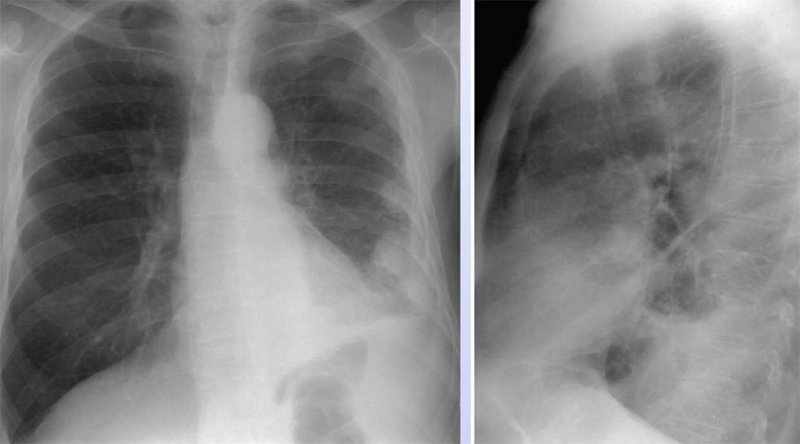
Рисунок 8. Злокачественная мезотелиома плевры. Рентгенограмма в прямой и левой боковой проекциях. Определяется узловое утолщение плевры слева, определяются узлы в левом легком
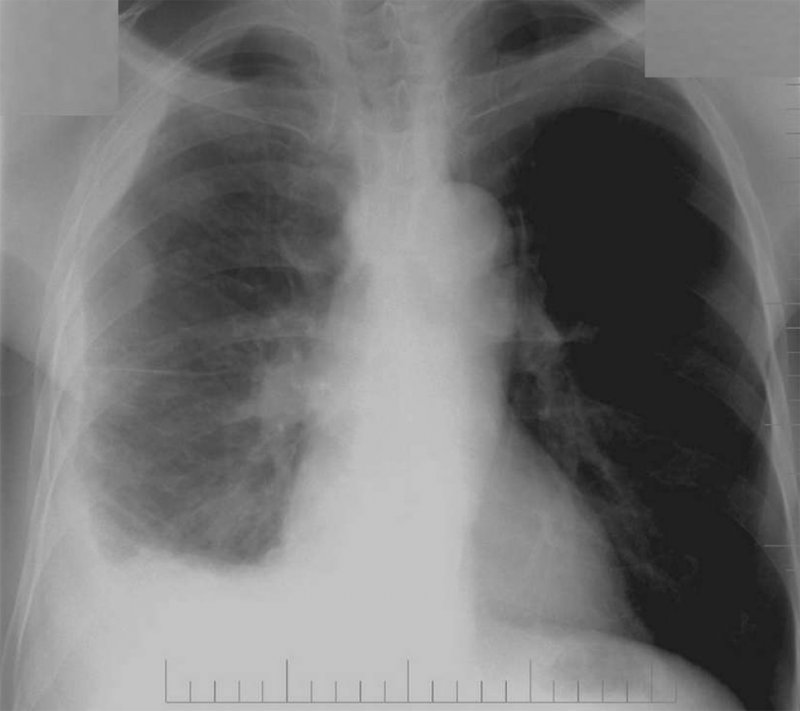
Злокачественная мезотелиома плевры
Рисунок 9. Злокачественная мезотелиома плевры. На рентгенограмме определяется узловое утолщение плевры и небольшое количество плеврального выпота справа
Читайте также:

