Паратрахеальная киста средостения кт
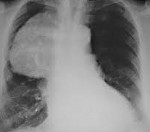
Мужчина 61 год, был направлен на КТ грудной полости для исключения онкологии. Ранее инструментальным методам диагностики не подвергался.

- Обсуждение клинических случаев
Я бы в первую очередь подумал о дивертикуле пищевода и дал глоток бария за экраном, можно на столе водички или контрасту глотануть. токо не понятно: чего он вроде как многокамерный?
- Login to post comments
Сделал с барием, сразу после КТ. Всё в норме, никаких дивертикул или затёков за пределы пищевода.
- Login to post comments
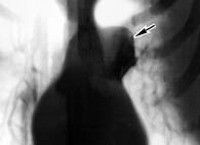
Паратрахеальная воздушная кист/паратрхеальный дивертикул. В данном случае возух партрахеально. (в 87% явной связи с трахеей не находится). В 13 слкчаях когда есть связь - то можно и дивертикулом обозвать.
В норме могут быть
- Login to post comments
травмы грудной клетки были?
- Login to post comments
Нет, факт травмы отрицает.
- Login to post comments
возможно дренирующаяся бронхогенная киста
- Login to post comments
Похоже на полость в добовочной доле v.azygos. В верхушке левого легокого группа очагов, структура одного из очага неоднородная за счет точечного кальцината, плевроапикальные спайки - вероятнее изменения посттуберкулезного характера.
- Login to post comments
Koriatus: спасибо за ответ и за краткое пояснение. В данном случае воздушное образования около трахеи можно назвать паратрахеальной кистой, так как чёткой связи с трахеей не нашли.
Paratracheal Air Cysts: A Common Finding on Routine CT Examinations of the Cervical Spine and Neck That May Mimic Pneumomediastinum in Patients With Traumatic Injuries
J.E. Buterbaugh a and W.K. Erly a
a From the Department of Radiology, University of Arizona College of Medicine, Tucson, Ariz
Please address correspondence to William K. Erly, MD, Department of Radiology, University of Arizona College of Medicine, Room 1343, 1501 N. Campbell Ave, Tucson, AZ 85724; e-mail: erly@radiology.arizona.edu
BACKGROUND AND PURPOSE: Collections of extraluminal paratracheal gas may be present on CT images of the neck and cervical spine and the radiologist may question whether this is related to a pathologic process. This study is designed to demonstrate the appearance, clinical presentation, and prevalence of paratracheal air cysts, which, on CT examinations of the neck, can mimic abnormal extraluminal air.
MATERIALS AND METHODS: From January 1, 2005, through May 22, 2005, a total of 702 CT examinations of the cervical spine or soft tissue of the neck were reviewed. All examinations were at 2- to 5-mm thickness. Sagittal and coronal reconstructions were available for review, if necessary. Paratracheal air cysts were evaluated for size; the presence of visible communication with the trachea; association with pneumothorax, pneumomediastinum, or subcutaneous emphysema; and association with findings of emphysematous changes in the lung apices. Patient demographics of age, sex, and whether the patient had sustained a traumatic injury were also collected.
RESULTS: Of the 702 patients evaluated, 26 (3.7%) had paratracheal air cysts, all of which were found on the right, at the level of the thoracic inlet. Ages of the patients ranged from 15 to 74 years. In 9 (34.6%) of the patients, a direct communication with the trachea was seen. Sizes of the paratracheal air cysts ranged from 1 x 2 mm to 10 x 15 mm. No association was found with CT findings of emphysema in the lung apices, abnormal soft tissue air, or trauma.
CONCLUSION: Right paratracheal air cysts are a common CT finding that occur in a predictable location. In the setting of trauma, these characteristic structures can mimic pneumomediastinum and are seen in approximately 3% to 4% of the US population. The cause is unclear but may be either congenital or an acquired phenomenon, given that they are often seen in both children and adults. We found no association with either trauma or the presence of emphysematous changes in the lung apices.
A frequently occurring finding on CT examination of the neck is an air cyst or collection of air cysts to the right of the trachea at the level of the thoracic inlet (Fig 1). Paratracheal air cysts have been infrequently described in the radiologic literature. Previous reports suggested an association with obstructive lung disease and emphysema from weaknesses in the right posterior lateral wall of the trachea at the level of the thoracic inlet because of increased expiratory pressures in these patients. 1 However, several case reports have described congenital right-sided tracheal diverticula in children with recurrent respiratory tract infections or with other congenital respiratory tract abnormalities such as bronchomalacia of the right upper lobe bronchus 2 or with cystic adenomatoid malformation. 3 It has also been reported that tracheal diverticula can be a rare cause of chronic cough. 4,5 Other complications that have been reported include right-sided recurrent laryngeal nerve paralysis 6 and difficult intubation. 7
Right-sided paratrachial air cysts at the thoracic inlet can be confused with other causes of extraluminal air collections in the same area such as in patients with apical hernia of the lung, which has been previously described. 8 In the patient who has sustained traumatic injuries, right-sided paratracheal air cysts could misinterpreted as mediastinal air, which can also occupy the same location.
The purpose of our study was to determine the prevalence and other demographic associations of right-sided paratracheal air cysts in the general population by evaluating for the presence of this entity on CT examinations of the neck in patients with traumatic injuries and in patients undergoing a study for other indications. We also sought to determine if there is increased prevalence in the trauma population, which might indicate that the entity is related to increased tracheal pressures sustained during traumatic injury. In addition, because this entity has previously been reported to be related to, and possibly caused by, obstructive lung disease, we sought to corroborate this finding by evaluating our studies for evidence of emphysema in the lung apices.
From January 1, 2005, through May 22, 2005, a total of 702 consecutive patients had technically adequate CT examinations of the cervical spine or soft tissue of the neck at 2- to 5-mm intervals. These examinations were performed at the University of Arizona Health Sciences Center in Tucson, Arizona, and were reviewed. Additional or follow-up examinations were excluded. Indications for the examinations were for either emergent reasons such as a traumatic injury, with instructions from the emergency department, or for nonemergent reasons such as soft tissue neck studies. Indications for examination of a traumatic injury included pain, blunt trauma, flexion or extension injuries, or penetrating injuries. Sagittal and coronal CT reconstructions were available for review, if necessary. Paratracheal air cysts were evaluated for size; the presence of visible communication with the trachea; association with pneumothorax, pneumomediastinum, or subcutaneous emphysema; and association with findings of emphysematous changes in the lung apices. Patient demographics of age, sex, and whether the patient had sustained a traumatic incident were also collected.
We differentiated paratracheal air cysts from those conditions mimicking air cysts on the basis of several factors: a typical location in the right posterior paratracheal region at the thoracic inlet but located away from the lung pleura, communication with the trachea, and rounded margins that differentiate cysts from emphysematous changes with angular margins as they track along fascial planes.
A total of 26 (3.7%) examinations demonstrated the presence of paratracheal air cysts that ranged in size from 1 x 2 mm to 10 x 15 mm. Ages of patients who had paratracheal air cysts were 15 to 74 years (average age, 34.6 years). Of these patients, 14 (53.9%) were male and 12 (46.1%) were female. Many of the larger air cysts were multiloculated (Fig. 2), and some cysts demonstrated multiple communicating necks with the trachea. Overall, 9 (34.6%) patients had 1 or more communications with the trachea (Fig 3). In the patients who had sustained a traumatic injury, 17 (65.4%) air cysts were found, and 9 were found in patients examined for nontraumatic indications. There were 2 (7.7%) patients who also had pneumothorax, but only 1 (3.9%), of these patients had subcutaneous emphysema (Fig 4). None of these patients had pneumomediastinum extending into the neck, and none had evidence of emphysematous changes in the lung apices.
Of the 702 patients, 429 (61.1%) were male and 273 (38.9%) were female. Of the 542 (77.2%) patients who had sustained a traumatic injury, 25 (3.6%) had pneumothorax, 18 (2.6%) had either subcutaneous emphysema or pneumomediastinum extending into the neck, and 8 (1.1%) had both pneumothorax and soft tissue air. No patients were found to have CT evidence of emphysematous changes in the lung apices. The age range in the population was younger than 1 year to 103 years (average age, 39.6 years).
There were 676 patients without paratracheal air cysts. Of these, 415 (61.4%) were male and 261 (38.6%) were female. A total of 525 (77.7%) patients sustained a traumatic injury; of these, 23 (3.4%) had pneumothorax, 17 (2.5%) had either subcutaneous emphysema or pneumomediastinum extending into the neck, and 7 (1.0%) had both pneumothorax and soft tissue air. The age range in this population was younger than 1 year to 103 years (average age, 39.7 years).
In this study, a right-sided paratracheal air cyst in the region of the thoracic outlet is relatively common, being present in approximately 3.7% of the population. Because of its predictable location and appearance, it should not be confused with pneumomediastinum or other causes of cystic lesions in the same region such as apical lung herniation on the right.
Right-sided paratracheal air cysts may be unilocular or multilocular and often can be seen to have communication with the trachea. In fact, some of these cysts have multiple narrow connections with the trachea. In our study, we found a communication with the trachea 35% of the time compared with the previously reported finding of a connection in 8%, 1 probably because of the increased resolution in CT scanning that has occurred since the previous study. We believe that at least most, if not all, of these lesions are, in fact, tracheal diverticula. This conjecture is supported by a pathology series published, which demonstrated that these lesions were diverticula protruding through a weakened wall of the trachea in a characteristic location. 9 It is interesting to note that although many of the patients with traumatic injuries were intubated, none of these lesions were seen in that population. This finding suggests that when there is compression of a cyst by an endotracheal balloon, the gas may be forced out of the cyst.
There does not seem to be an association between trauma and the prevalence of right-sided paratracheal air cysts. Of the total studied population, 77% were patients with traumatic injuries, but of the patients with right-sided paratracheal air cysts, only 64% had sustained traumatic injuries. There was also no association with the finding of soft tissue air or pneumothorax, as 5% of the total population had either 1 or the other, or both, compared with 8% who had a cyst. The difference was not statistically significant. Before our study, we had theorized that increased intratracheal pressures developed during trauma could lead to the development of tracheal diverticula. This does not seem to be the case.
Goo et al 1 concluded in their study published in 1999 that there is an association between paratracheal air cysts and obstructive lung disease. We did not find any relationship in our study. None of the patients in our study had findings of emphysema in the lung apices. In addition, the average age of the patients with cysts was 37 years, which suggests that air cysts are unrelated to chronic obstructive pulmonary disease. Additionally given that five of the lesions were found in teenagers, this would also support that these could be congenital or developmental lesions rather than acquired through a disease process such as obstructive lung disease.
We observed a prevalence of air cysts of 3.7%, whereas Goo et al 1 reported a prevalence of 2%. They also reported a size range of 5 to 20 mm compared with a range of 2 to 15 mm in our study. The differences are likely because of the increased ability to detect smaller cysts with the advent of thinner cuts and higher spatial resolution.
In summary, right-sided paratracheal air cysts at the level of the thoracic inlet are common and should not be confused with pneumomediastinum on CT of the cervical spine in the patient who has sustained a traumatic injury.
- Goo JM, Im JG, Ahn JM, et al. Right paratracheal air cysts in the thoracic inlet: clinical and radiologic significance.AJR Am J Roentgenol 1999;173:65–70[Abstract/ Free Full Text]
Early EK, Bothwell MR. Congenital tracheal diverticulum.Otolaryngol Head Neck Surg 2002;127:119–21[CrossRef][Medline]
Restrepo S, Villamil MA, Rojas IC, et al. Association of two respiratory congenital anomalies: tracheal diverticulum and cystic adenomatoid malformation of the lung.Pediatr Radiol 2004;34:263–66[CrossRef][Medline]
Infante M, Mattavelli F, Valente M, et al. Tracheal diverticulum: a rare cause and consequence of chronic cough.Eur J Surg 1994;160:315–16[Medline]
Tanaka H, Mori Y, Kurokawa K, et al. Paratracheal air cysts communicating with the trachea: CT findings.J Thoracic Imag 1997;12:38–40[Medline]
Caversaccio MD, Becker M, Zbaren P. Tracheal diverticulum presenting with recurrent laryngeal nerve paralysis.Ann Otol Rhinol Laryngol 1998;107:362–64[Medline]
Davies R. Difficult tracheal intubation secondary to a tracheal diverticulum and a 90 degree deviation in the trachea.[see comment].Anaesthesia 2000;55:923–25[Medline]
McAdams HP, Gordon DS, White CS. Apical lung hernia: radiologic findings in six cases.AJR Am J Roentgenol 1996;167:927–30[Abstract/ Free Full Text]
MacKinnon D. Tracheal Diverticula.J Pathol Bacteriol 1953;65:513–17[CrossRef][Medline]
Кисты средостения – многочисленная группа полостных образований медиастинального пространства врожденного и приобретенного характера. Кисты средостения могут иметь бессимптомное течение или сопровождаться признаками компрессии окружающих органов (бронхов, пищевода, предсердий, артерий), нарушая их функцию. Диагностика кист средостения подразумевает проведение полипозиционной рентгеноскопии и рентгенографии грудной клетки, пищевода, сердца; томографии; бронхоскопии, пневмомедиастинографии, медиастиноскопии, тонкоигольной аспирационной биопсии, УЗИ средостения, парастернальной медиастинотомии. Лечение кист средостения может включать их открытое или торакоскопическое удаление, трансторакальную пункцию кисты с дренированием и склерозированием и др.
МКБ-10

- Анатомия средостения
- Классификация кист средостения
- Целомические кисты и дивертикулы перикарда
- Бронхогенные кисты средостения
- Гастроэнтерогенные кисты средостения
- Дермоидные кисты средостения
- Кисты вилочковой железы
- Симптомы кист средостения
- Осложнения
- Диагностика
- Лечение кист средостения
- Цены на лечение
Общие сведения
Кисты средостения составляют от 14 до 18,5% всей медиастинальной патологии. К кистами средостения относят полостные образования различного генеза, происходящие из разнородных тканей и объединенные анатомо-топографическими особенностями расположения. Преимущественно обнаруживаются у пациентов в возрасте 20-50 лет, при этом с одинаковой частотой у женщин и мужчин.
Кроме кист, в средостении могут развиваться истинные доброкачественные и злокачественные опухоли: тимомы, тератомы, липомы, нейрогенные опухоли, лимфомы, саркомы, лимфогенные метастазы злокачественных опухолей различных органов и др. Проблема диагностики и лечения кист средостения относится к числу наиболее сложных и актуальных разделов пульмонологии и торакальной хирургии.

Анатомия средостения
Под средостением (mediastinum) понимают сложное в анатомическом отношении пространство, расположенное в грудной полости. Спереди границами средостения служат грудина, позадигрудинная фасция и реберные хрящи; сзади - предпозвоночная фасция, передняя поверхность грудного отдела позвоночника и шейки ребер; по бокам - листки медиастинальной плевры; снизу – диафрагма; сверху - условная горизонтальная плоскость, проходящая по верхнему краю рукоятки грудины. Т.о., в медиастинальном пространстве выделяют 3 отдела (переднее, среднее и заднее средостение) и 3 этажа (верхнее, среднее и нижнее средостение).
В средостении сосредоточены жизненно важные органы и анатомические образования (крупные сосуды, нервные стволы и сплетения, лимфатические протоки, бифуркация трахеи и главные бронхи, пищевод, перикард и др.). Поэтому компрессия или инвазия этих структур может сопровождаться различными по проявлениям и нередко угрожающими жизни симптомокомплексами. Кисты средостения могут выявляться в любых отделах и этажах медиастинального пространства.
Классификация кист средостения
Кисты средостения классифицируются по происхождению и локализации. Среди множества кист средостения различают истинные (врожденные, первичные), вторичные (приобретенные).
Врожденные кисты средостения развиваются из мезодермальных образований - целома или передней кишки. К ним относятся целомические, энтерогенные, бронхогенные, дермоидные кисты, кисты тимуса и др. Приобретенные кисты средостения происходят из лимфатических сосудов, различных органов средостения и пограничных областей. В число приобретенных кист средостения входят лимфатические, тимусные, паразитарные (эхинококковые), менингеальные.
Являются своеобразным врожденным пороком развития и составляют 3,3-14,2% всех медиастинальных новообразований. Наиболее часто кисты перикарда (60%) развиваются в правом кардиодиафрагмальном углу, реже (30%) – в левом кардиодиафрагмальном углу и других отделах средостения (10%). Такие кисты средостения являются полыми тонкостенными образованиями, сходными по строению с тканями перикарда, имеют гладкую поверхность серо-желтого или серого цвета.
Кисты перикарда содержат прозрачную серозную или серозно-геморрагическую жидкость. Целомические кисты перикарда могут достигать диаметра от 3 до 20 и более см. Целомические кисты средостения могут быть однокамерными или многокамерными, сообщаться с полостью перикарда, быть связанными с перикардом посредством ножки или плоскостного сращения. Приобретенные кисты перикарда встречаются редко; обычно имеют воспалительное и травматическое происхождение. Также описаны паразитарные (эхинококковые) кисты перикарда.
Встречаются в 30-35% наблюдений. Они также являются пороками эмбрионального развития и формируются из участков дистопированного бронхиального эпителия. Макроскопически представляют тонкостенные образования, заполненные прозрачной, реже бурой жидкостью. При гистологическом исследовании в них обнаруживается хрящевая ткань, соединительнотканные и гладкомышечные волокна слизистые железы.
Полость бронхогенной кисты средостения изнутри выстлана эпителием цилиндрического или реснитчатого типа. Внутри кисты содержится прозрачная или мутноватая желатинообразная, вязкая масса, которая, при наличии связи кисты с бронхиальным деревом, может нагнаиваться. Бронхогенные кисты средостения обычно располагаются позади бифуркации трахеи и тесно соприкасаются с трахеей или главными бронхами, иногда - пищеводом. Обычно они имеют однокамерное строение и достигают размеров 7-10 см в диаметре.
Энтерокистомы являются эмбриональными производными из первичной кишки. С учетом микроскопического сходства их структуры с отделами ЖКТ, выделяют пищеводные, желудочные и кишечные кисты. Гастроэнтерогенные кисты средостения встречаются в 0,7-5% случаев. Они представляют собой однокамерные округлые или овоидные образования, с толстыми стенками и ножкой; локализуются преимущественно в заднем средостении. Гастроэнтерогенные кисты средостения содержат мутноватую слизевидную массу. Желудочные кисты могут продуцировать соляную кислоту, что приводит к изъязвлению стенок, кровотечению, язвам и перфорации стенок кисты средостения. В редких случаях в стенке кисты может развиваться рак.
Кистозные тератомы содержат в своей структуре элементы эктодермы и возникают в процессе нарушения эмбриогенеза. В медицине встречаются дермоидные кисты яичников, брюшной стенки, кожи, забрюшинной клетчатки, печени, почек и др. органов и тканей. Дермоидные кисты обычно расположены в передневерхнем отделе средостения. Величина дермоидных кист средостения может достигать 15-25 см. Форма кистозных тератом обычно неправильная овальная; консистенция эластическая или мягкая. Стенки кисты могут содержать хрящевые и известковые включения. Внутри кисты заключена густая кашицеобразная жирная масса с множеством различных включений (волос, чешуек эпидермиса, кристаллов холестерина, аморфных жиров, зубов).
Могут иметь врожденное и приобретенное (воспалительное, опухолевое) происхождение. Они преимущественно выявляются у детей и людей молодого возраста.
Симптомы кист средостения
Особенности клинических проявлений кисты средостения обусловлены типом и расположением образования, его величиной и скоростью роста. В большинстве случаев симптоматика развивается на том этапе, когда увеличение кисты средостения вызывает компрессию других органов и неизбежное нарушение их функций.
Течение кист перикарда в большинстве случае бессимптомное, гладкое. Нередко они являются находкой при прохождении профилактической флюорографии. Иногда наблюдаются сердцебиение, одышка, сухой кашель, возникающие при перемене положения туловища и физической нагрузке. При осложненном течении целомических кист средостения может иметь место провыв содержимого кисты перикарда в бронх, нагноение и разрывы кисты.
Развитие бронхогенных кист средостения нередко сопровождается надсадным кашлем, одышкой, дисфагией, тупой болью в грудной клетке. При сдавлении кистой дыхательных путей развивается стридорозное дыхание. В случае прорыва бронхогенной кисты средостения в бронх может появиться кровохарканье. При одновременном прорыве кисты в плевральную полость и в бронх, развивается гидропневмоторакс и бронхоплевральный свищ.
Гастроэнтерогенные кисты средостения проявляют себя кашлем, одышкой, тахикардией, дисфагией, болью в груди. Энтерокистомы могут прорываться в трахею, бронхи, плевральную полость, средостение, вызывая развитие кровохарканья, эмпиемы плевры, частых пневмоний, лихорадки неясного генеза, бронхоэктазов, медиастинита.
Более чем в половине случаев дермоидная киста средостения сопровождается различными сердечно-сосудистыми нарушениями: приступами стенокардии, болью в области сердца, тахикардией. У 30% больных признаком дермоидной кисты средостения служит появление продуктивного кашля с выделением кашицеобразной массы, содержащей примесь волос и жира, что наблюдается при прорыве кисты в бронх. У части пациентов отмечается выпячивание грудной стенки в проекции расположения опухоли.
Осложнения
Наиболее грозным осложнением кист средостения служит так называемый синдром медиастинальной компрессии, частота которого колеблется от 27 до 39%. Сюда может входить компрессия дыхательных путей, синдром верхней полой вены (СВПВ), сдавление пищевода, сердца, возвратного нерва.
При компрессии дыхательных путей развивается стридорозное дыхание, одышка, дыхательная недостаточность. Синдром ВПВ проявляется цианозом кожи лица, видимых слизистых оболочек, шеи, верхних конечностей и грудной клетки; отечностью мягких тканей этой зоны; расширением и напряжением вен шеи; повышением давления в системе ВПВ. Сдавление кистами различных структур средостения может сопровождаться дисфагией, дисфункцией надгортанника, дисфонией, компрессией и дислокацией сердца.
К прочим осложнениям кист средостения относятся их прорывы в полости плевры, бронхи и легкое, кровотечения в средостение и плевральную полость (гемоторакс). Осложненное течение кист средостения несет в себе потенциальную угрозу жизни пациента.
Диагностика
Методы выявления кист средостения включают рентгенологическую, ультразвуковую, томографическую, эндоскопическую, морфологическую диагностику.
- Рентгенологические исследования. Полипозиционная рентгеноскопия и рентгенография грудной клетки, рентгенография пищевода и сердца, пневмомедиастинография позволяют определить локализацию, форму и размеры кисты, ее связь с соседними органами, изменение положения при дыхательных движениях.
- Томографическая диагностика. Для более детальной оценки структуры, толщины стенок кисты, характера содержимого и взаимоотношения с соседними анатомическими образованиями, производится КТ и МРТ средостения.
- Эхография. При медиастинальных новообразованиях в диагностической практике широко используется УЗИ средостения. В диагностике кист перикарда существенно помогает ЭхоКГ, позволяющая дифференцировать кисту средостения от кист легкого, дермоидных кист средостения, аневризмы аорты.
- Бронхологическое обследование. При кистах средостения, демонстрирующих интимную связь с трахеей или бронхами, прибегают к выполнению бронхоскопии и бронхографии.

Если названные методы диагностики не позволяют определиться с нозологией образования, целесообразен переход к инвазивным диагностическим исследованиям:
- Биопсия. Проведение аспирационной тонкоигольной биопсии кисты средостения позволяет осуществить цитологическое исследование полученного пунктата и верифицировать морфологию образования в 80-90% случаев. Тонкоигольная биопсия может выполняться чрескожным, чрестрахеальным, чрезбронхиальным, чреспищеводным доступом.
- Диагностические операции. С целью визуализации и открытой эксцизионной биопсии опухоли средостения может быть предпринята медиастиноскопия, диагностическая торакоскопия, парастернальная медиастинотомия.
Лечение кист средостения
Лечебная тактика в отношении кист средостения сводится к их хирургическому удалению в возможно ранние сроки. Такой подход является профилактикой развития компрессионного синдрома, разрыва и малигнизации кист средостения.
- Открытое удаление кисты средостения может проводиться путем продольной стернотомии (при расположении кисты в переднем средостении), с помощью переднебоковой торакотомии на стороне поражения (при боковом расположении образования), боковой торакотомии (при локализации опухоли в среднем средостении), заднебоковой торакотомии (при расположении кисты в заднем средостении). Открытые операции обеспечивают возможность наибольшей свободы действий и полноценной интраоперационной ревизии раны. При развитии осложнений может потребоваться проведение медиастинотомии.
- Торакоскопическое удаление кист средостения также широко и успешно применяется не только для диагностики, но и для удаления медиастинальных образований. В некоторых случаях используется миниторакотомия с видеоподдержкой.
- Пункционная аспирация. У соматически отягощенных пациентов с низкими функциональными резервами методом выбора служит трансторакальная пункция с дренированием и склерозированием кисты средостения. В качестве склерозантов обычно используется раствор спирта с йодом, глюкозы.
Кисты средостения: причины, виды, симптомы, диагностика, лечение и профилактика
Кисты средостения - это патология с характерной для нее обширной группой новообразований в медиастинальном пространстве.
Причины
Новообразования отличаются локализацией и происхождением, врожденным или приобретенным характером.
Врожденные возникают из мезодермальных тканей. Приобретенные возникают на основе лимфатических сосудов.
Кисты средостения бывают:
- дивертикулы перикарда, целомические;
- бронхогенные;
- гастроэнтерогенные;
- дермоидные;
- кисты вилочковой железы.
Симптомы
Новообразования по своим проявлениям различаются в зависимости от типа, скорости роста и величины. Как правило, выраженные симптомы возникают, когда увеличение образования приводит к сдавливанию окружающих органов и нарушению их функциональности.
Кисты перикарда обычно обнаруживаются после профилактической флюорографии. В некоторых случаях при изменении положения или физических нагрузках отмечается следующая симптоматика:
- одышка;
- усиленное сердцебиение;
- сухой кашель.
Если развитие новообразования осложняется, возможен разрыв кисты и попадание ее содержимого в бронх, нагноение.
При бронхогенных кистах может также наблюдаться тяжелый кашель, дисфагия, одышка, тупые боли в груди. Если киста сдавливает дыхательные пути, может развиться стридорозное дыхание. А при разрыве такого образования возникает кровохарканье. Иногда киста прорывается одновременно в бронх и плевральную полость, возникает гидропневмоторакс, а также свищ бронхоплевральной локализации. При гастроэнтерогенных кистах заметны следующие симптомы:
- тахикардия;
- кашель;
- дисфагия;
- одышка;
- боль в грудной клетке.
Дермоидные проявляют себя такими симптомами:
- тахикардия;
- болезненность в области сердца;
- стенокардия;
- кашель с кашицеобразной массой;
- выпячивание стенки груди.
Кисты вилочковой железы могут себя никак не проявлять либо приводить к компрессионному синдрому при разрастании.
Диагностика
Для точного диагностирования заболевания нужно записаться на прием к пульмонологу. Проводятся следующие типы инструментальных исследований:
- рентген груди, пищевода, сердца;
- пневмомедиастинография (для определения места размещения, размера, связи с органами);
- компьютерная томография и МРТ средостения;
- бронхоскопия;
- УЗИ средостения.
Если подобного рода исследования не дают достаточно материала, применяются инвазивные пути изучения. Тонкоигольная биопсия предоставляет в 80-90% случаев достаточную информацию для утверждения морфологии новообразования. Дополнительно могут применяться методы визуализации кисты при помощи:
- парастернальной медиастинотомии;
- медиастиноскопии;
- диагностической торакоскопии.
Лечение
Лечение предполагает хирургические методы удаления. Желательно проконсультироваться у хирурга по вопросу выбора методики.
Если не провести своевременное удаление, может возникнуть проблема сдавливания органов, разрыв или перерождение в злокачественные опухоли.
Существует ряд методов открытого удаления кисты:
- продольная стернотомия – если киста расположена в переднем средостении;
- переднебоковая торакотомия – если образование расположено сбоку;
- боковая торакотомия – если киста расположена в среднем средостении;
- заднебоковая торакотомия – если новообразование расположено в заднем средостении.
Торакоскопический метод избавления от кист средостения может использоваться для медиастинальных образований. Если развитие недуг сопровождается соматическими заболеваниями, возможно дренирование и склерозирование образования. Для этого применяется раствор йода со спиртом, либо глюкоза.
Профилактика
Профилактические меры связаны прежде всего с отказом от курения, соблюдением правил безопасности органов дыхания при работе на вредном производстве.
Читайте также:
- Меланома записаться на прием
- Как защитить себя от лейкоза у
- Фотохромотерапия гемангиом у детей
- Опухоль на подошве стопы что это может быть
- Рак эндометрия с некрозом

