Папиллярный рак щитовидной железы вопросы-ответы
Статистика заболеваемости недугом
Порядка 85% людей, обнаруживших у себя рак, сталкиваются именно с папиллярной его формой. Развитие патологии происходит из особых клеток этого органа, процесс отличается медлительностью, поэтому пациент, своевременно обнаруживший изменения в своем 
организме, имеет все шансы на выздоровление. В настоящее время наблюдается высокий процент людей, которые переболели данной формой рака и продолжают вести активную жизнедеятельность.
Папиллярный рак щитовидной железы нередко сопровождается метастазированием, которое может быть обнаружено в области лимфатических узлов на шее. Это происходит только при отсутствии должного лечения на предшествующих стадиях. Патология отличается тем, что почти не имеет симптоматики, основные сложности проявляются в процессе срастания капсулы карциномы непосредственно со щитовидкой, а происходит это крайне редко.
Таким образом, папиллярный рак щитовидной области – распространенное заболевание, требующее должного подхода к такому моменту, как лечение, и определенного ухода. Прогноз после своевременно проведенной операции на ранней степени заболевания достаточно благоприятный. Также лечение предполагает и другие методики. От их выбора зависит, сколько живут с раком щитовидки папиллярного типа, какой прогноз имеет заболевание после операции, как проводится лечение.
Причины и симптомы
Вопрос: Почему происходит развитие папиллярной формы опухоли?
Ответ: В настоящее время не выявлено конкретных источников развития болезни. Не имеется 
также и специфических факторов риска среди особы групп людей. У населения данный вид рака диагностируется чаще всего, поэтому можно выделить несколько групп провоцирующих моментов:
- Наследственные факторы. Характер изменения в патологии, связанный с наследственностью, является жестким, поскольку онкологические заболевания в генеалогической линии передаются часто.
- Проживание в условиях постоянно повышенного радиационного фона, облучение дозой радиации, показатели которой в значительной мере превышают норму.
- Дефицит йода, особенно это характерно для людей, которые проживают в особых регионах с недостатком этого химического элемента.
Развитие патологии также нередко обусловлено контингентом, наиболее подверженным перерождениям в области фолликулов. Это имеет отношение обычно к женщинам, пребывающим в репродуктивном возрасте, а также к мужчинам и к лицам пожилого возраста. Что касается последней группы населения, то ее представители подвержены наиболее опасным формам опухоли, в результате чего прогноз после операции обретает неблагоприятный оттенок.
Вопрос: Какие симптомы имеет папиллярный рак щитовидной железы?
Ответ: Развитие болезней щитовидки происходит годами, при этом на начальных стадиях признаки могут никоим образом не проявлять себя. Внутренние ощущения больного человека также подлежат переменам не сразу. 
Единственное, на что обычно обращают внимание пациенты – образование узелков в шейной области, их можно нащупать пальпацией. Тембр голоса может меняться, а при глотании – возникают болезненные неприятные ощущения.
Вопрос: Что делать при обнаружении признаков?
Ответ: Даже если вы нашли узел, это не говорит на 100% о том, что возникнут боли и другие неприятные ощущения. Потребуется в срочном порядке обратиться к эндокринологу, чтобы своевременно установить этиологию заболевания и поставить диагноз. Остальные проявления могут отсутствовать. Врач проведет набор мероприятий по диагностике болезни.
Иногда даже при проверке врачом карцинома не прощупывается, поэтому главное – регулярно посещать врача во избежание непредвиденных обстоятельств.
Стадии и прогноз при заболевании
Вопрос: Какие стадии есть у папиллярной карциномы?
Ответ: Выделяют 4 степени болезни:
- На этапе первой ступени нет заметных увеличений узлов, отсутствуют и метастазы в область других органов, даже если размер самой опухоли велик.
![]()
- Вторая степень не несет в себе предположение определенных размеров, если пациент находится в возрастной категории до 45 лет. Пациенты старшего возраста, обнаружившие у себя узлы в 1 см и более, относятся ко второй степени.
- Увеличенные лимфатические узлы выступают в качестве особой черты папиллярного рака третьей стадии.
- Это последняя стадия, здесь происходит обязательное метастазирование в другие органы и ткани, при этом размер самого новообразования не имеет значения. Прогноз после операции здесь не такой благоприятный, как прогноз после операции на предыдущих стадиях, однако пока не испробованы все методики лечения, говорить о летальном исходе не приходится.
Вопрос: Сколько живут с папиллярной карциномой?
Ответ: Рассматривая данный вопрос, а именно – сколько живут люди, обнаружившие у себя недуг, с момента начала его прогрессирования, можно отметить, что прогноз после операции в большинстве случаев благоприятный. Люди могут жить очень долго.
Вопрос: Как проводится диагностика заболевания?
Ответ: Если хотите знать, сколько живут пациенты с папиллярным раком, необходимо знать тонкости проведения диагностики, которые могут продлить жизнь, увеличив шансы на полноценное выздоровление.
- УЗИ. Благодаря данной методике, можно провести анализ состояния щитовидки и определить ее структуру, динамику прогрессирования.
- Метод аспирационной биопсии. Используя тонкие иглы в шприцы, они вводятся внутрь узла и осуществляется забор жидкости из тканей.
- Анализ крови. Этот метод не позволяет прямо указать на папиллярную карциному, но, если будет выявлен избыток ТТГ, это повод обратиться к эндокринологу.
- МРТ и КТ – эти методики позволяют заглянуть внутрь щитовидки и создать необходимые условия для диагностики болезни.
Так, каждый вопрос имеет свой ответ, в зависимости от типа заболевания и особенностей его определения, прогноз выздоровления после операции может различаться. В целом, он является весьма благоприятным.
Лечение рака
Лечение проводится несколькими методиками, от того, насколько хорошо выполнено лечение, зависит, сколько живут пациенты, и на сколько времени они могут рассчитывать. Химиотерапия здесь малоэффективна, как и радиоволновая абляция. Остается проведение операции, которая позволит полностью удалить железу.
- Лечение предполагает удаление или введение йода, прием лекарств.
- Тотальное удаление. В этом случае удаляется вся ткань, в том числе перешеек. При обнаружении метастазов они иссекаются. Операционное лечение длится до 250 минут. После процедуры проводится гормональная терапия.
- Частичное удаление. Удаляется только часть органа с патологией. Операция как лечение занимает 100 минут. В этом случае гипотиреоз не возникает, поскольку оставшиеся клетки справляются с выработкой гормонов.
- Лекарственное лечение предполагает прием специальных препаратов, нацеленных на устранение недуга быстрыми темпами.
Комментарии (2 комментария)
Наша семья столкнулась с такой проблемой не так давно — у тетки диагностировали рак щитовидной железы. Для всех это было шоком — наследственность очень хорошая, вредных привычек не имела. Благо, что родственников много — насобирали на дорогостоящие препараты и удалось победить эту болезнь. Очень страшно было в процессе лечения, но, слава Богу, что всё хорошо закончилось.
Прочитала статью и многое стало понятно. У меня структура горла такова, что врачи постоянно подозревают заболевания щитовидной железы. Я никогда не понимала их опасений. Теперь же мне прояснилось многое, в частности, что есть высокий риск заболеть раком…
- 2589
- 1,8
- 1
- 3
![]()
Аполлинария Боголюбова![]()
Андрей Панов



Спонсором приза зрительских симпатий выступила компания BioVitrum.
Несомненно, XXI век — время развития научно-технического прогресса. Вместе с совершенствованием технологий приходит и их доступность в повсеместном использовании. Медицина не является исключением. Благодаря развитию технологий диагностики и лечения самых разных заболеваний мы стали спасать тех пациентов, которые когда-то входили в число неизлечимых. Однако не на все сферы медицины прогресс повлиял так положительно. Поэтому сегодня мы бы хотели познакомить вас с такими животрепещущими вопросами медицины, как гипердиагностика и гиперлечение. Сейчас мы остановимся лишь на одной, но весьма значимой стороне данной проблемы — гипердиагностика узлов щитовидной железы, а также гиперлечение этих узлов и рака щитовидной железы.
Что мы знаем сегодня про узлы щитовидной железы?
Однако то, что эта проблема была озвучена совсем недавно, не значит, что о ней больше не надо писать. Мы не хотим загружать вас медицинской терминологией, вновь писать о TI-RADS и разбирать по кусочкам, что может написать функциональный диагност в заключении. Мы обращаемся к вам в качестве потенциальных пациентов и хотим донести мысль, что не всегда узел в щитовидной железе опасен, а рак априори смертелен.
База, с которой нам нужно познакомиться: щитовидная железа
Немножко о щитовидной железе (ЩЖ). Это орган эндокринной системы человека, который располагается на передней поверхности шеи в области гортани, прямо перед щитовидным хрящом. Состоит железа из левой и правой долей и перешейка. ЩЖ богато кровоснабжается разными артериями, а иннервируется гортанными нервами.
Главной функцией щитовидной железы (лат. glandula thyroidea) является синтез тиреоидных гормонов, необходимых нашему организму. Под тиреоидными гормонами мы подразумеваем два соединения: тироксин (Т4) и трийодтиронин (Т3). Основной функцией Т4 и Т3 является увеличение потребления клетками кислорода. Иначе говоря, эти гормоны стимулируют все энергетические процессы в клетке и обмен веществ, причем их влияние распространяется на все клетки организма.
Также клетки ЩЖ производят кальцитонин, ответственный за обмен кальция в организме.
Прямо за щитовидной железой располагаются четыре небольшие паращитовидные железы. Последние производят паратиреоидный гормон, который также отвечает за поддержание уровня кальция в организме, причем в большей степени, чем кальцитонин.
Откуда берется столько случаев рака щитовидки?
Рак щитовидной железы (РЩЖ) — наиболее распространенное злокачественное новообразование эндокринной системы [2]. Все чаще мы слышим, что заболеваемость РЩЖ неуклонно растет. И звучит это ужасающе, однако так ли всё просто на самом деле? Возможно, вы будете шокированы, какая правда скрывается за этими, на первый взгляд, однозначными научными фактами. И прежде, чем мы разберемся с истинной причиной роста заболеваемости РЩЖ, необходимо ознакомиться с тем, какие виды рака щитовидки существуют.
Итак, начнем. Сейчас нам понадобится привести немного численных данных, но не пугайтесь их, всё крайне просто. В научном сообществе выделяют пять типов РЩЖ:
- Папиллярный (80–85% случаев).
- Фолликулярный (10–15% случаев).
- Медуллярный (5% случаев).
- Низкодифференцированный (1% случаев).
- Недифференцированный (0,1–0,2% случаев).
Наиболее благоприятными принято считать два первых типа РЩЖ. И как мы можем заметить, они встречаются наиболее часто. Их также называют высокодифференцированными типами рака. Медуллярный, низкодифференцированный и недифференцированный типы считаются агрессивными формами РЩЖ. В нашей статье мы сделаем акцент лишь на первых двух типах РЩЖ, так как они являются наиболее распространенными.
Что касается рака — если клетки, из которых состоит опухоль, являются высокодифференцированными, в большинстве случаев врачи считают исход благоприятным. Однако если опухоль состоит из низкодифференцированных клеток, то с большой вероятностью она склонна к агрессивному течению. Как уже было сказано, наиболее часто выявляемые РЩЖ являются высокодифференцированными.
Папиллярный РЩЖ — наиболее распространенная форма: 80–85%. И с самым хорошим прогнозом. Пятилетняя выживаемость пациентов с РЩЖ — 98,1% [2]. Что это значит для пациента? Что наиболее часто выявляемые случаи РЩЖ имеют благоприятный исход!
Рак, ушедший в себя
Подбираемся к корню проблемы: статистика и диагностика
Вернемся к распространенности РЩЖ. Теперь мы готовы понять, что возросшее число случаев данной патологии не является поводом для беспокойства.
В 1975 году заболеваемость РЩЖ составляла 4,9 на 100 000 человек и оставалась относительно стабильной до начала 1990-х годов [6]. За последние 25 лет заболеваемость РЩЖ выросла более чем в 3 раза, то есть на 300% (рис. 1) [7], [8], причем в большинстве случаев за счет высокодифференцированного папиллярного РЩЖ. При этом очень важно понимать, что, несмотря на такой значительный рост, смертность от РЩЖ остается стабильной, примерно 0,5 случаев на 100 000 человек [6].
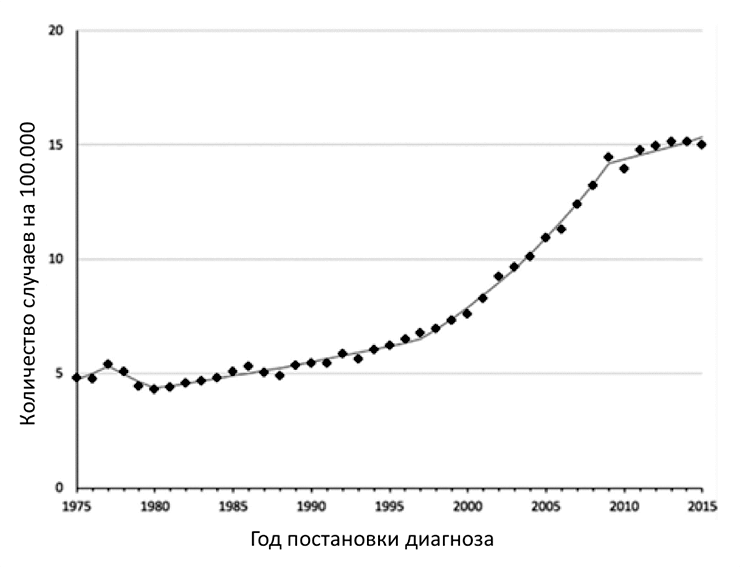
Рисунок 1. Данные заболеваемости раком щитовидной железы в период с 1975 по 2015 годы
Чувствуете, что тут что-то не так? Нет связи между возросшим числом случаев РЩЖ и смертностью от этой патологии! Среди врачей и ученых до сих пор продолжаются дебаты, почему так происходит. Сейчас выделяют несколько теорий. Наиболее вероятная — широкое распространение методов ультразвуковой диагностики (УЗИ). Пусть корни УЗИ уходят к Леонардо да Винчи и XV веку, широкое медицинское распространение данный метод получил с 50-х годов XX века [9], [10]. Сегодня УЗИ является наиболее простым, дешевым, неинвазивным и информативным методом выявления опухолевых образований щитовидной железы. Поэтому, как вы можете догадаться, УЗИ стали делать почти всем, причем независимо от показаний.
Сейчас научное сообщество активно дискутирует на тему, связаны ли такие показатели с истинным увеличением заболеваемости РЩЖ, или же проблема в гипердиагностике тех небольших образований ЩЖ, которые не требуют никакого вмешательства со стороны человека [11], [12].
Для более полного понимания проблемы вернемся на чуть более ранний этап диагностики РЩЖ.
Что такое узлы и как их найти?
Узлы ЩЖ — это радиологически различимые объемные образования в ЩЖ, которые могут быть доброкачественными и злокачественными. Узлы можно найти в 50% случаев всех проводимых УЗИ ЩЖ. При этом только 5% выявляемых образований будут злокачественными [13], [14].
Весомый вклад УЗИ в возросшее количество диагностированных узлов и РЩЖ можно показать на примере одного нашумевшего исследования в Южной Корее [3], [15], [16]. В 1999 году там была утверждена национальная программа, направленная на скрининг злокачественных заболеваний. Под программу попала и щитовидная железы. В результате повсеместного внедрения УЗИ щитовидки частота выявления рака выросла в 15 (!) раз с 1993 по 2011 год. И это мы еще не говорим просто об узлах, которые также могут быть психологической проблемой пациента. Большинство выявляемых случаев — папиллярный РЩЖ. Как вы помните, этот вид рака имеет весьма благоприятный исход. Однако простому населению идея жить с раком настолько чужда и неприятна, что было проведено огромное число полного удаления щитовидных желез, причем часто без видимой на то необходимости! А такая операция имеет серьезные последствия, о которых мы расскажем чуть ниже.
Врачи, осознав свою ошибку, убрали УЗИ щитовидки из списка обязательных скрининговых тестов. И результат не заставил себя ждать. В последней на эту тему публикации 2015 года сказано, что на 30% снизилась заболеваемость РЩЖ, а число операций на щитовидной железе снижалось на 35% ежегодно. Вывод напрашивается сам собой: в основе увеличения числа диагностированных случаев узлов щитовидки (в том числе и РЩЖ) является ставшее таким доступным УЗИ.
Думаем, следует также сказать, что образования ЩЖ выявляются не только при выполнении УЗИ, но и при использовании других методов лучевой диагностики (КТ, МРТ, ПЭТ), что стало возможным благодаря улучшению разрешающей способности оборудования. Следовательно, увеличилось чисто случайно выявляемых образований щитовидной железы (в том числе, рака) — инциденталóм (от англ. incidence — случайность) [17]. Инциденталомы клинически никак себя не проявляют и могут оставаться в организме бессимптомно всю жизнь. И многие из таких инциденталом обнаруживались лишь посмертно, случайно, и не являлись причиной кончины человека. Это позволяет говорить нам о существовании резервуара пациентов с узлами или раком щитовидной железы, который клинически является скрытым и никак себя не проявляет до его случайного обнаружения [18].
Приведенные данные обобщены на рисунке 2.

Рисунок 2. Что даст нам УЗИ щитовидки на самом деле?
рисунок авторов статьи
Напомним, что в нашей статье мы делаем акцент на наиболее распространенных типах РЩЖ (папиллярный, фолликулярный). Агрессивные формы РЩЖ (медуллярный, низкодифференцированный, недифференцированный и редко папиллярный) требуют дальнейшего более детального изучения
Самое главное: почему гипердиагностика и гиперлечение РЩЖ являются проблемой?
В связи с выявленным фактом, что в оперативном лечении таких РЩЖ, вполне возможно, нет необходимости (а ведь удаление ЩЖ сопровождается серьезными последствиями, о чем мы расскажем далее), с 2015 года в США уже принимаются меры по снижению частоты гипердиагностики и гиперлечения [24]. Например, уже настоятельно рекомендовано не проходить скрининг РЩЖ пациентам, у которых нет никаких симптомов, поскольку выявление агрессивных типов рака в этом случае крайне маловероятно.
Что врачи думают о данной проблеме?
Проблема гиперлечения РЩЖ существует не только среди пациентов, но и среди медицинского сообщества.
Конечно, выбор, удалять ли щитовидную железу или нет, стоит больше перед пациентом, нежели перед лечащим врачом. И пациент вполне может выбрать хирургическую тактику лечения. А врач должен определять, сколько ткани щитовидной железы в конкретном случае нужно убирать.
В качестве уменьшения гипердиагностики Американская тиреоидологическая ассоциация рекомендует воздержаться от скрининга и биопсии мелких образований щитовидной железы при отсутствии на то иных клинических симптомов [6].
Как вообще лечат рак щитовидной железы?
Давайте разберемся, какие существуют пути лечения РЩЖ [26].
- Полное удаление ЩЖ, тотальная тиреоидэктомия, вместе с окружающей клетчаткой, а иногда и рядом лежащими лимфатическими узлами.
- Терапия радиоактивным йодом I 131 после тотальной тиреиодэктомии. Не пугайтесь — это не опасно! Такой йод влияет только на клетки щитовидной железы и убивает их.
Почему мы, авторы, так не хотим, чтобы щитовидную железу удаляли без серьезных на то причин? Казалось бы, мы уберем орган, где сидит рак, и будем жить себе спокойно, только лишь принимая препараты гормонов щитовидной железы. Это ведь лучше, чем жить с раком. Или все-таки нет? Так вот, сама сложность вопроса заключается в операции.
Чем чревато полное удаление щитовидки (или, как говорят врачи, тотальная тиреоидэктомия)?
Существует два серьезных осложнения тотальной тиреоидэктомии [27].
- Стойкое снижение функции щитовидной железы (гипопаратиреоз). Наиболее серьезное и жизнеугрожающее осложнение. Итак, прямо за щитовидной железой располагаются четыре паращитовидные железы. Они производят паратиреоидный гормон, который отвечает за обмен кальция в нашем организме (а из него состоит бóльшая часть наших костей!). Паращитовидные железы совсем маленькие: диаметром 5 мм и весом 0,5 г. Их легко не заметить во время операции и удалить вместе с щитовидной железой. К тому же, даже если сохранить эти железы, высока вероятность повреждения питающих их кровеносных сосудов и нервов. А значит, железы просто перестанут работать, и в организм перестанет поступать паратиреиодный гормон. Это чревато возникновением тетанических приступов (подергиваний, которые могут переходит в судороги), нарушением питания волос и ногтей, кожи, эмали зубов, а также отложением кальция вне костей, например, между нервными клетками, что может проявляться в виде паркинсонизма или хореоатетоза — комбинации быстрых порывистых движений с медленными судорожными.
- Повреждение возвратного гортанного нерва и парез гортани. Щитовидная железа располагается прямо перед гортанью. Там же рядом находятся голосовые связки. Все эти структуры иннервируются гортанными нервами. И в случае повреждение некоторых из них — возвратных гортанных нервов — у пациента будет наблюдаться уменьшение активности гортанных мышц, что влечет за собой проблемы работы голосовых связок (в основном, осиплость голоса) и нарушения функций дыхания.
Какой существует выход?
Одним из наиболее перспективных выходов из ситуации является частичное удаление ткани ЩЖ, а именно поврежденной доли. В таком случае пациент, во-первых, избавляется от необходимости принимать пожизненную заместительную терапию гормонами щитовидной железы, а во-вторых, избегает тех серьезных последствий, которые несет за собой операция полного удаления ЩЖ. Однако стоит понимать, что такой вариант не касается опухолей большого размера, а также тех новообразований, которые потенциально могут быть агрессивными (это решает врач!).
Сейчас терапевты и хирурги, которые занимаются патологией щитовидной железы, разделились на два лагеря: те, кто считает, что лучше перестраховаться, и при выявлении даже самой маленькой опухоли удалить всю щитовидную железу, и те, кто считает, что лучшим выходом будет частичное удаление ткани железы, а именно поврежденной ее доли. К сожалению, этот вопрос до сих пор остается открытым. Врачи все еще не могут прийти к единому знаменателю в данном вопросе. Проблема в том, что достоверная объективная доказательная база, на которую врачи могли бы опираться в качестве актуального клинического руководства, вовсе отсутствует. Существуют лишь отдельные исследования, которые обозревают вопрос лишь с одной субъективной стороны [21]. Оптимальным решением данной проблемы, на наш взгляд, стало бы объединение всех существующих статей с объективным и всесторонним взглядом на этот вопрос. Однако подобное исследование лишь ожидает нас в будущем.
Финальный аккорд
С этими и другими мыслями вы можете ознакомится по оставленной нами ссылке [26].
Итак, дорогие наши читатели! Опираясь на всё, о чем мы рассказали выше, мы бы хотели, чтобы вы сделали три главных вывода:
Всем хорошего дня, и берегите свои щитовидки и нервы. :)
Щитовидная железа эндокринный орган, который синтезирует гормоны, регулирующие различные процессы в организме. Как и другие органы, щитовидка может подвергаться раковым заболеваниям. Разделяют 4 вида рака ЩЖ: папиллярный, фолликулярный, медуллярный и анапластический.
Папиллярный рак (ПРЩЖ) самый распространенный. На его долю приходится около 80% всех онкологических патологий органа. Опухоль формируется в тиреоцитах в виде узлового образования, в котором фиброзные участки чередуются с кистозными полостями. Код заболевания по МКБ 10- C73. Данный вид рака достаточно хорошо лечится. Чем раньше выявлено заболевание, тем более благоприятный прогноз выздоровления.
Причины развития онкопатологии

Папиллярный рак высокодифференцированное образование, клетки которого схожи со здоровыми клетками щитовидки. Непосредственные причины патологии до конца не изучены. Но большинство специалистов считают, что формирование опухоли происходит из-за генетических сбоев. Генные мутации толкают клетки к избыточному делению и росту.
Специалисты выявили несколько модификаций генов, которые связывают с возникновением папиллярной карциномы щитовидки:
- RET/PTC (20% случаев),
- BRAF (40-70%).
На этапе изучения находится влияние мутаций генов NTRK1 и MET на формирование ПРЩЖ.
Прогрессированию развития рака способствует воздействие предрасполагающих факторов:
- возраст 30-50 лет,
- принадлежность к женскому полу,
- проживание в регионах, загрязненных радиацией,
- лучевая терапия,
- частые рентгеновские исследования,
- дефицит йода в организме,
- наличие в семейном анамнезе заболеваний щитовидной железы,
- бесконтрольный прием оральных контрацептивов,
- наличие доброкачественных опухолей, склонных к малигнизации,
- вредные привычки.
Что такое ренин и какова роль прогормона в организме? Прочтите полезную информацию.
О признаках и первых симптомах лактоацидоза при сахарном диабете, а также о лечении опасного осложнения узнайте из этой статьи.
Симптомы и стадии папиллярного рака
Папиллярный рак на начальных этапах развития практически всегда протекает бессимптомно. Это может происходить годами. Единственным признаком изменений в ЩЖ может быть уплотнение в области шеи, которое можно прощупать при пальпации. Как правило образование плотное, подвижное. Если опухоль локализуется в более глубоких слоях, то визуализировать ее бывает очень сложно.
Не всегда обнаруженные узловые образования в щитовидке выявляются папиллярным раком.
Сначала опухоль не имеет капсулы и не оказывает влияния на функциональность ЩЖ. В процессе роста карциномы (более 10 мм) могут возникать характерные симптомы:

- слабость,
- болевые ощущения в области шеи,
- затруднение глотания,
- осиплость голоса.
Поскольку формируется папиллярная карцинома из тироцитов, то постепенно появляется их дефицит с характерными проявлениями гипотиреоза. Такая симптоматика, как правило, возникает на более поздних стадиях рака, когда нарушена функциональность щитовидки. Разрастание опухоли провоцирует усиление общей слабости, увеличение шейных лимфоузлов, резкую потерю веса.
ПРЩЖ проходит 4 стадии развития:
- I опухоль до 2 см, размещена обособлено, функциональность щитовидки не нарушена, метастазы отсутствуют.
- II узел увеличен до 4 см, влияет на форму ЩЖ, но не выходит за ее пределы.
- III образование выходит за пределы капсулы, сдавливает соседние органы, метастазы распространяются в лимфоузлы, общее состояние ухудшается.
- IV опухоль большая, деформирует щитовидку. Метастазы распространяются не только в ближайшие органы, но и в другие участки тела.
Важно! Не стоит затягивать с визитом к специалисту. Чем раньше обнаружен папиллярный рак, тем благоприятнее исход заболевания.
Диагностика

Чтобы поставить правильный диагноз, при подозрении на онкопатологию в щитовидной железе, необходимо пройти комплекс исследований. Сначала следует обратиться к эндокринологу. Он проведет пальпацию ЩЖ, оценит степень состояния ближайших тканей, лимфоузлов.
Следующая ступень диагностики УЗИ щитовидки. Исследование дает возможность обнаружить новообразование, его размер, локализацию. Чтобы установить характер опухоли, проводится тонкоигольная биопсия, а взятый биоптат отправляется на гистологическое исследование. Иногда, чтобы уточнить диагноз, дополнительно назначают МРТ, КТ. Среди лабораторных исследований проводят общий анализ крови, определяют концентрацию гормонов ЩЖ.
Общие правила и методы лечения
Единственным эффективным методом удаления папиллярного рака ЩЖ является хирургическое вмешательство. Кроме удаления образования иссекается также часть органа или проводится полное удаление щитовидной железы. Такие радикальные меры необходимы для предупреждения возможных рецидивов и для продления жизни пациента.
Чаще всего врачи прибегают к тотальной тиреоэктомии. Хирург иссекает обе доли щитовидной железы и перешеек. При необходимости удаляются шейные лимфоузлы. Средняя продолжительность операции 3-4 часа. После вмешательства больному назначается лечение синтетическими аналогами гормонов ЩЖ, чтобы компенсировать их дефицит. Через 1,5 месяца проводят сканирование с применением радиоактивного йода, которое может показать остаточные метастазы или раковые клетки.
Частичная тиреоэктомия проводится при маленьких размерах опухоли (до 1 см), которая локализуется обособленно, не выходит за пределы капсулы, не метастазирует в ближайшие ткани. Операция длится около 1,5-2 часов. При сохранении части ЩЖ, как правило, заместительную терапию не проводят.
Узнайте о норме ацетона в моче при сахарном диабете, а также о причинах и симптомах отклонений.
Перечень и характеристику препаратов с антиандрогенным эффектом для женщин можно увидеть в этой статье.
Прогноз после операции
В большинстве случаев прогноз при ПРЩЖ благоприятный. На исход заболевания влияет несколько факторов:
- размеры опухоли,
- стадия рака,
- объем проведенного вмешательства.
Большинство прооперированных после вмешательства могут прожить 5-15 лет. Такой прогноз актуален в случае обнаружения рака на 1 стадии. 97% пациентов проживают еще 5 лет, 90% 10 лет, 75% более 10 лет. На 2 стадии рака 5-летняя выживаемость наблюдается в 55-60% случаев.
Метастазирование в костные ткани и дыхательные органы снижает шансы на выздоровление и на оптимистичный прогноз. Чем моложе пациент, тем быстрее может восстановиться его организм после операции.
После частичной тиреоэктомии качество жизни человека существенно не меняется. В некоторых случаях может временно меняться голос, появляется охриплость. Это происходит часто от отека голосовых связок, повреждения нервных окончаний во время вмешательства. Если повреждены паратиреоидные железы, может быть нарушен обмен кальция в организме. Тогда больным назначают прием препаратов кальция.
Осложнения после удаления папиллярной карциномы бывают только в 1-2% случаев. Смертельные исходы встречаются после тиреоэктомии только в случае повторного роста раковой опухоли в сохранившемся фрагменте ЩЖ.
Меры профилактики

Специфических профилактических мер, защищающих от рака ЩЖ, нет. Но можно снизить риски возникновения онкопатологии, если придерживаться определенных правил.
Рекомендации:
- избегать облучений,
- обеспечить достаточное поступление йода в организм,
- своевременно диагностировать и лечить эндокринные заболевания,
- исключить вредные привычки,
- избегать стрессовых ситуаций,
- рационально и сбалансированно питаться,
- при наличии в семейном анамнезе рака ЩЖ пройти генетические обследования.
Папиллярный рак щитовидки заболевание, которое, при своевременном обнаружении, эффективно лечится и имеет благоприятный прогноз выздоровления. Пациентам, перенесшим операцию по удалению опухоли, рекомендуется каждые полгода обследоваться у эндокринолога, сдавать необходимые анализы, делать УЗИ. Это дает возможность предупредить и своевременно выявить рецидивы онкозаболевания.
Видео о хирургической тактике лечения папиллярного рака щитовидной железы и о целесообразности оперативного вмешательства:
Читайте также:






