Папиллома это опухоль из ткани
I
Папиллома (papilloma; лат. papilla сосок + -ōma, синоним: сосочковый полип, сосочковая фиброэпителиома)
доброкачественная опухоль, развивающаяся из эпителия; имеет вид сосочкового разрастания, выступающего над поверхностью окружающей ткани. Процесс, характеризующийся образованием множественных Л., носит название папилломатоза.
Папилломы встречаются на коже, слизистой оболочке полости рта, носа, околоносовых пазух, глотки, пищевода, гортани, трахеи и бронхов, почечных лоханок, мочеточников и мочевого пузыря, а также на вульве, во влагалище, и на шейке матки. Поражение мочевыводящих путей часто протекает в виде папилломатоза.
В большинстве случаев П. имеют вирусную природу. Возбудителем П. является папиллома-вирус человека — вирус рода папилломавирусов (Papillomavirus) семейства паповавирусов. Макроскопически П. обычно представляет собой отграниченную, диаметром до 1—2 см (иногда больших размеров), плотную или мягкую на ощупь опухоль на тонкой длинной или короткой ножке, реже на широком основании. Поверхность П. неровная, мелко- или крупнозернистая, напоминает цветную капусту или петушиный гребешок. П. кожи могут иметь различную окраску — от белой до грязно-коричневой (в зависимости от кровенаполнения сосудов стромы и содержания пигмента в базальном слое эпителия); П. слизистой оболочки чаще бывают бесцветными или жемчужно-белыми, но иногда в связи с кровоизлияниями в ткань опухоли приобретают багровый или черный цвет. П. мочевого пузыря могут быть уплотнены за счет отложений солей кальция.
Микроскопически П. состоит из соединительнотканной стромы и эпителия (рис. 1, 2). По характеру эпителия различают плоскоклеточную (покрытую многослойным плоским эпителием) и переходноклеточную (покрытую переходным эпителием) П. Соединительная ткань стромы опухоли может быть рыхлой или плотной, иногда с признаками воспаления. В тех случаях, когда строма П. развита значительно и склерозирована, говорят о фибропапилломе. В П. кожи наблюдается заметный гиперкератоз; в П., возникающих на слизистых оболочках, ороговение обычно выражено слабее. Иногда встречаются П. слизистых оболочек, покрытые многослойным плоским ороговевающим эпителием, развившимся в результате метаплазии. В некоторых, особенно в так называемых погружных, папилломах могут быть выражены явления акантоза, сопровождающиеся обычно высокой митотической активностью клеток базального слоя эпителия. П. кожи могут отличаться друг от друга особенностями гистологического строения. Так, для обычных П. кожи характерно наличие вакуолизированных эпителиальных клеток в базальном слое и участков паракератоза, при старческом кератозе возникают П. с атипией и полиморфизмом эпителиальных клеток.
Клиническая картина зависит главным образом от локализации поражения. Например, папилломы кожи лица и шеи могут вызывать косметический дефект, П. слизистой оболочки гортани — нарушения фонации и дыхания, Л. мочеточника приводят к суживанию или обтурации его просвета и нарушению оттока мочи. П. мочевого пузыря и почечных лоханок нередко подвергается изъязвлению, что сопровождается отрывом отдельных сосочков и кровотечением. Переходно-клеточная папиллома придаточных пазух носа может, оставаясь морфологически доброкачественной, обладать инфильтративным ростом и прорастать в окружающие ткани. Иногда отмечается малигнизация папилломы, происходящая, как правило, за счет эпителиального компонента опухоли.
Лечение проводят с целью устранения косметических дефектов, а также при такой локализации опухоли, которая может приводить к функциональным расстройствам пораженного органа, травматизации П. и повторным кровотечениям, воспалению, а также в связи с опасностью малигнизации. Лечение главным образом оперативное. При локализации П. в области устья мочеточника производят резекцию мочевого пузыря и пересадку мочеточника; применяют также криодеструкцию (см. Криохирургия, в урологии). Широкое применение при многих локализациях П. получила лазерная деструкция и лазерное иссечение опухоли. При папилломатозе лечение заключается в иссечении наибольшего числа П., электрокоагуляции мелких П. и окружающей слизистой оболочки. При лечении следует тщательно удалять все элементы папилломы, т.к. имплантация отдельных ее фрагментов может привести к рецидиву опухоли.
Прогноз, как правило, благоприятный.
Библиогр.: Патологоанатомическая диагностика опухолей человека, под ред. Н.А. Краевского и др., с. 481, М., 1982; Струков А.И. и Серов В.В. Патологическая анатомия, с. 112, 171, М., 1979.
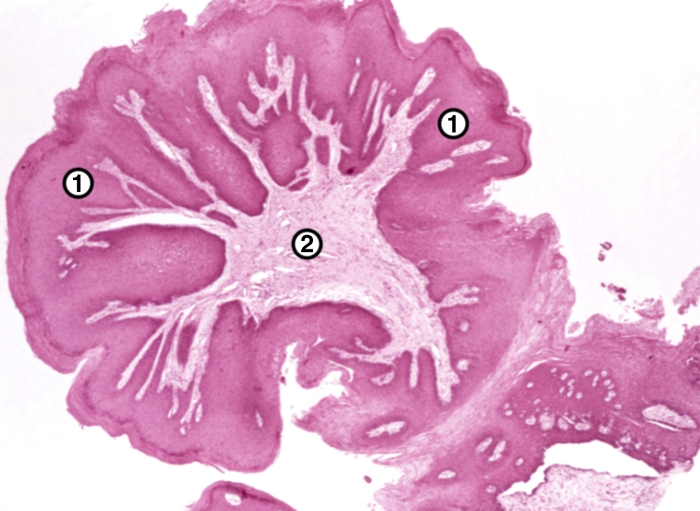
Рис. 1. Микропрепарат папилломы слизистой оболочки полости рта: 1 — поверхность папилломы, покрытая многослойным плоским эпителием; 2 — соединительнотканная строма. Окраска гематоксилином и эозином; ×20.
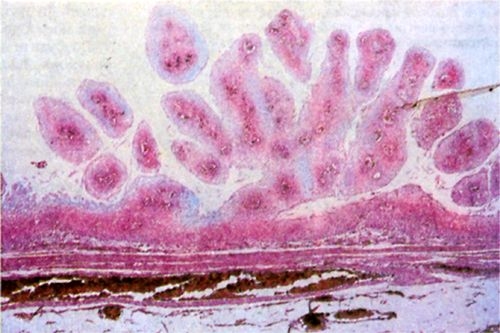
Рис. 2. Микропрепарат папилломы слизистой оболочки пищевода: видны многочисленные сосочковые разрастания многослойного плоского эпителия и соединительно-тканной стромы. Окраска гематоксилином и эозином; ×20.
II
Папиллома (papilloma; Папилл- +-ома; син. опухоль сосочковая)
доброкачественная опухоль, развивающаяся из плоского или переходного эпителия и выступающая над его поверхностью в виде сосочка.
Папиллома базально-клеточная (устар.; р. basocellulare) — П. кожи, характеризующаяся наличием внутриэпидермальных роговых кист и включений меланина.
Папиллома фиброэпителиальная (р. fibroepitheliale) — П. кожи, характеризующаяся сочетанием разрастания эпидермиса с узелковым разрастанием дермы.
Людям, которые заботятся о своем здоровье будет полезно узнать что такое папиллома и как лучше ее лечить. Папилломы — это новообразования на теле, которые появляются под влиянием ВПЧ. Они могут располагаться на различных участках, способны рецидивировать, вызывать выраженный дискомфорт.
Папилломатоз половых органов повышает опасность инфицирования обоих партнеров и осложняет интимную жизнь, а при родах нередко передается от женщины к ребенку.

Причины
Главной причиной формирования наростов служит ВПЧ, проникающий в организм различными способами. Он внедряется в клетки плоского эпителия и длительное время находится в них, не заявляя о себе. Пациент может не подозревать о такой инфекции до тех пор, пока не возникнут предпосылки для ее размножения и появления новообразований. При снижении иммунитета нередко появляются наросты на теле.
- частые стрессы;
- нервные, физические переутомления;
- авитаминоз;
- снижение иммунитета;
- пожилой возраст пациента;
- слишком большое количество половых партнеров;
- курение, злоупотребление спиртными напитками;
- прием оральных контрацептивов длительное время.
Дерматологи выделяют несколько видов папиллом:
- Простые. Новообразование имеет вид цветной капусты или петушиного гребня, поверхность которых напоминает мелкие сосочки.
- Подошвенные. Такие наросты причиняют небольшой дискомфорт.
- Плоские. Местом локализации таких новообразований становится эпителий шейки матки. Плоские папилломы похожи на плоские узелки, которые сопровождаются зудом.
- Нитевидные. Такие опухоли часто встречаются у пациентов после 50 лет, похожи на небольшие узелки и не вызывают развитие ярко выраженной симптоматики.
- Остроконечные. Напоминают сосочковые образования, которые локализуются как в виде отдельных элементов, так и сливаются в целые группы. В каждом случае остроконечные кондиломы провоцируются определенными типами вируса, передающимися во время полового акта. Местом формирования остроконечных кондилом становятся интимная зона, область паха, анального отверстия, промежности.
Ангиопапиллома — это внутренний нарост, формирующийся из соединительной ткани. Он крепится к сосудистым стенкам, способен провоцировать развитие ракового заболевания.

Новообразования на видимых участках тела и в интимной зоне нередко становятся причиной психологического дискомфорта, проблем в половой жизни. Формирование на матке папилломы может заканчиваться раковым заболеванием.
Выделяют несколько типов ВПЧ с учетом возможного возникновения раковых поражений кожи и внутренних органов.
Появление папилломы обусловлено стремительным ростом плоского эпителия эпидермиса. У молодых людей такой тип новообразования может формироваться в тех областях тела, которые слишком часто травмируются.
Плоскоклеточные папилломы – это опухоли округлой формы с широким основанием и новообразования на тонкой ножке. В начале своего развития они неподвижны, окрашены в светлый или коричневый тон. Постоянное травмирование таких образований может спровоцировать их воспаление, начинается мутация клеток и их перерождение в раковые. При отсутствии эффективного лечения высока опасность развития онкологического заболевания.
Достаточно редко на теле появляется инвертированная папиллома. Областью ее появления становится носовая полость и придаточные пазухи. Возможен рост новообразования в лобной и гайморовой пазухах.
Особенностью проявления папилломавируса становится одностороннее поражение. Возможно прорастание инвертированного нароста в кости, что заканчивается поражением неба, костей черепа, носовых пазух, стенок глазницы.
Инвертированная большая папиллома становится причиной заложенности носа, кровотечений, сукровичных выделений из носовой полости. При вырастании опухоли до больших размеров деформируется лицевой скелет и смещается на сторону пораженного органа зрения.
Локализация
Папилломы кожи способны образовываться в различных областях тела. Дискомфорт доставляют наросты на лице, а при расположении на теле они постоянно травмируются при соприкасании с одеждой.
Специалисты определяют несколько мест возникновения папиллом:
- Область паха, подмышечные впадины и низ живота при ожирении. У представительниц слабого пола различные виды новообразований могут локализоваться под грудями.
- Зона шеи, лица, живота, спины. На лице областью папиллом преимущественно становится область рта, глаз, век.
- Половые органы. Эта область часто становится местом возникновения остроконечных кондилом.
- Внутренние органы. Новообразования появляются на тканях кишечника, желудка и мочевого пузыря.
- Стопы. Часто в этой части тела появляются кондиломы шипицы.
Местом появления вирусных новообразований может служить слизистая ротовой полости, мочевой пузырь, молочные железы, внутренние половые органы.
Симптомы образования
При активизации ВПЧ на коже появляются новообразования различного вида. Их признаки схожи между собой, но существуют и отличия.

Определить образование бородавок на коже можно по определенной симптоматике:
- величина опухоли не превышает 1 см;
- бородавка имеет четкие внешние границы, неоднородную поверхность и при пальпации ощущается плотность;
- цвет нароста может быть от светло-серого до черного;
- новообразование имеет неправильную округлую форму.
Местом локализации нароста преимущественно становятся открытые участки тела и особенно те, которые постоянно чем-либо травмируются. Бородавки часто появляются на кистях рук, пальцах, коленях, голове в области роста волос.
Самостоятельно диагностировать нарост можно, если знать, как выглядит тело папилломы. Они представляют собой кожные наросты, имеющие достаточно тонкую ножку либо плоское основание. Преимущественно заражение вирусом происходит в местах общественного пользования с повышенной влажностью. Именно в такой среде он чувствует себя идеально и начинает быстро размножаться.

Пациентам нужно знать, как выглядят папилломы на теле. Первый признак опухоли — это легкое жжение, незначительное покалывание в эпидермисе. Спустя время в этой зоне появляются новообразования. Постепенно они вытягиваются и удлиняются, их размер увеличивается до 1-1,5 см.
Нередко папиллома на коже образуется у пожилых пациентов и начинает активно увеличиваться в размерах. Областью расположения наростов служат груди, паховая зона, область под мышками. Они окрашены в телесный либо слегка желтоватый цвет. Присутствие в женском организме вируса значительно повышает опасность развития рака шейки матки.
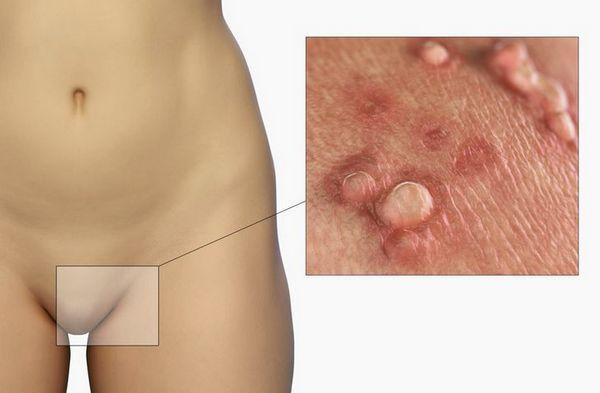
Остроконечные кондиломы образуются под воздействием определенных типов ВПЧ, попадающих в кровь исключительно через половой акт. Обычно очагом локализации разрастаний становится зона ануса и наружных половых органов, изредка ротоглотка.
Кондиломы — это сосочковидные наросты, образующиеся на различных участках тела. Отдельные элементы часто соединяются друг с другом и образуют опухоль, напоминающую своим внешним видом петушиный гребень.
Инкубационный период
Вирус папилломы имеет продолжительный инкубационный период, который может длиться много лет. Это обозначает, что достаточно сложно определить момент, когда инфекционный агент внедрился в организм. Активность вируса способна повышаться под влиянием различных факторов, нарушающих функционирование иммунной системы.
Попав в организм, вирус внедряется в ядра клеток дермы и начинает там быстро размножаться. При понижении защитных сил организма на поверхности кожных покровов начинают появляться маленькие сосочки, в состав которых входит несколько клеток. Они медленно растут и могут достигать 10 см.
Диагностика
Диагностика папилломы начинается с осмотра пациента врачом-иммунологом либо дерматологом. Изучается анамнез пациента и появившиеся симптомы. Лабораторные и инструментальные исследования помогают выявить причину появления новообразований на теле.
Стандартная программа диагностики включает в себя:
- общий и биохимический анализ крови;
- ПЦР тест;
- биопсия материала.
По результатам исследований подбираются эффективные и безопасные методы терапии.
Лечение
Начинать лечить папилломы рекомендуется сразу после их обнаружения. Выбор метода зависит от области локализации новообразований, причины их появления, формы ВПЧ. Как быстро вылечить папиллому, может определить только специалист.
При таком методе терапии проводится удаление новообразований жидким азотом, что вызывает замерзание воды в клетках и их гибель. Криодеструкцию проводят лишь при доброкачественном характере опухоли и отсутствии в ней раковых клеток.

Процедура считается безболезненной, но при слишком чувствительной коже прибегают к введению новокаина. После обработки кожных покровов жидким азотом они белеют и формируется небольшой пузырь, внутри которого скапливается прозрачная либо розовая жидкость. При удалении наростов методом замораживания могут появляться неприятные ощущения в виде жжения, но постепенно они исчезают. После криодеструкции рекомендуется обрабатывать эпидермис раствором марганцовки или борным спиртом несколько раз в течение суток.
Спустя несколько дней пузырь лопается и образуется корочка, которая защищает рану от инфекций. Со временем она отпадает и под ней остается здоровая кожа.
Операция по удалению папилломы на коже считается самым радикальным методом удаления, но применяется он не так часто. Показанием к операции служат большие папилломы.

В ходе операции врач иссекает небольшой участок здоровых тканей, что позволяет не допустить повторного образования выроста. Процедура проводится под местной анестезией, она длится не более 10-15 минут. Пациент не ощущает боли и после завершения манипуляций накладывается шов. Недостатком такого метода считается длительный период заживления раны, образование рубцов, шрамов на теле.
Как будет лечиться папиллома решает врач после проведения обследования пациента. Самым современным методом удаления наростов считается лазерное лечение, перед проведением которого делают анализа для исключения раковых клеток. Область тела, где расположена папиллома, обезболивают за счет лидокаина. После воздействуют на нее лучами лазера и полностью удаляют. При терапии таким способом в поврежденных клетках выпаривается вода, они высыхают и образуют корочку.
Эффективным способом борьбы с патологией считается химическое воздействие на папилломы. Выведение кондилом проводится специальными препаратами с содержанием органических кислот.
С помощью аппликатора их наносят на поверхность образования и прижигают их. Под воздействием химических средств клетки нароста разрушаются, и он исчезает. Для этого можно использовать такие препараты, как Солкодерм, Кондилин и Солковагин.
Медикаментозное лечение папилломы включает:
- Таблетки. Заражение вирусом происходит по причине снижения иммунитета, поэтому действие лекарств направлено на повышение защитных сил организма. Пациенту назначается прием витаминов, иммуномодуляторов, противовирусных средств.
- Препараты для местной обработки. Хороший эффект дает применение кремов и мазей с противовирусным действием, среди которых наиболее эффективным считаются Виферон, оксолиновая мазь и Имиквимод. При небольших опухолях на половом члене подбираются гели и крема, которые стимулируют выработку интерферона. Для выведения наростов врач назначает растворы с прижигающими свойствами, например, средство Веррукацид.

Удалять ли папилломы на различных участках тела способен определить лишь врач.
Чем лечить множественные папилломы на теле зависит от их величины и области локализации. Комплексный подход предполагает лечение иммуномодуляторами, действие которых вызывает активизацию естественных защитных сил организма.
При опухолях на дерме может назначаться прием таких лекарственных средств, как Генферон и Имунофан. Существует несколько типов ВПЧ, поэтому такие препараты должен подбирать специалист после иммунологических исследований. При папилломах у женщин рекомендуется обращать особое внимание на природные иммуномодуляторы, способствующие восстановлению иммунитета на уровне ДНК.
Лечение больших папиллом дома может усугубить состояние человека и стать причиной распространения вируса по всему организму. Возможность применения средств для самостоятельного выведения наростов определяет врач-дерматолог. Такой метод лечения возможен лишь при отсутствии онкогенного фактора и подозрений на злокачественность нароста.
Самостоятельное лечение доброкачественных новообразований включает применение мазей местного действия, прием медикаментов, назначенных врачом.
В дополнение к подобранной врачом схеме терапии разрешается применять народные методы лечения. Остановить интенсивный рост папиллом и спровоцировать ее разрушение удается при смазывании соком чистотела, одуванчика либо кислого яблока.

Можно каждый день смазывать новообразование белком свежего яйца и дожидаться его высыхания. Спустя некоторое время сухая папиллома отвалится сама. В аптеке можно купить специальную липкую ленту, которую клеят на длительный срок, а после счищают новообразование.
Для устранения дефекта рекомендуется разрезать зубчик чеснока и натирать им нарост на коже несколько дней подряд.
Лечение домашними и народными средствами длительный процесс. Для большей эффективности рекомендуется сочетать его с приемом медикаментов, обладающих противовирусным эффектом.
Профилактика
Предупреждение вируса папилломы человека возможно при поддержании гигиены тела, своевременной обработке любых травм на эпидермисе и их заживлении. Для профилактики инфицирования необходимо пользоваться индивидуальными гигиеническими средствами.
Профилактика папиллом предполагает отказ от случайных половых связей, соблюдение здорового образа жизни, повышение иммунитета. Вирус способен становится провоцирующим фактором формирования папилломы на шейке матки и развития ракового заболевания. Женщинам следует регулярно посещать маммолога с гинекологом, обязательно придерживаться правильного питания. Что делать при выявлении папилломы рекомендуется узнать у врача и не заниматься самолечением.
Симптомы
Папиллома является новообразованием кожи или слизистых и внешне выглядит как сосочковое разрастание, которое выступает над окружающей тканью. Локализуются папилломы на коже, слизистых оболочках, в паховой области и на половых органах, в некоторых случаях папилломы обнаруживаются в почечных лоханках и на слизистой мочеточников.
Поскольку папиллома состоит из соединительной ткани, покрытой кожей и содержит в себе сосуды, то при ее травматизации возможны кровотечения. Новообразование разрастается вверх наружу в виде рассеянных сосочков в различных направлениях и внешне напоминает цветную капусту.
Цвет кожи может не изменяться, но в большинстве случаев папилломы имеют цвет от белого до грязно-коричневого. Излюбленная локализация - кожа кистей и рук. У пациентов с иммунодефицитами папилломатоз принимает распространенный характер. Первичные изменения на кожи начинают проявляться через 1-6 месяцев после заражения. Концентрация вируса в пораженных участках достигает максимума к 6-ому месяцу с момента заражения, именно этот период является наиболее заразным.
В зависимости от типа вируса, клинические проявления папиллом вариабельны. Так, вульгарные папилломы выглядят в виде твердой шишки диаметром от 1мм с грубой ороговевающей поверхностью. Вульгарные папилломы склонны к слиянию, а потому часто поражают значительные участки кожи. Локализуются простые (вульгарные) папилломы повсеместно, но чаще ими поражается кожа пальцев и тыльной стороны ладоней. У детей особенно младшего возраста папилломами поражаются колени, это связано с физиологическими особенностями, так как дети ползают без одежды. Обычно вульгарные папилломы расположены группками, однако возможно длительное существование единичного элемента в течение нескольких лет. Иммунодефицитные состояния и общие заболевания способствуют распространению процесса, в единичных случаях вульгарная папиллома малигнизируется.
Возбудителями подошвенных папиллом являются ВПЧ 1,2,4. Через несколько месяцев после инфицирования на коже подошвы появляется небольшая блестящая шишечка, которая имеет все признаки обычной папилломы и окружена выступающим ободком. В некоторых случаях вокруг одной папилломы появляются дочерние новообразования небольших размеров, которые внешне напоминают пузырьки. Тогда диагностируют мозаичный папилломатоз.
Папилломы на подошвах часто болезненны, особенно при ходьбе. Примерно в 30% случаях они саморазрешаются, чаще самовыздоровление наблюдается у детей младшего возраста. Их часто путают с мозолями, которые появляются между пальцами при длительном сдавливании. Однако мозоли в отличие от папиллом имеют гладкую поверхность и сохраняют кожный рисунок.
Схема лечения папиллом в каждом конкретном случае подбирается индивидуально. Если во время диагностики обнаруживается ВПЧ, но клинических проявлений еще нет, то назначают превентивную терапию цитостатиками. Она является довольно эффективной и позволяет 'усыпить' вирус на несколько лет. Пациентам, являющимися носителями ВПЧ, рекомендуется периодически проводить ПЦР-обследование и пользоваться барьерными средствами контрацепции, дабы не подвергать опасности заражения вирусом папилломы человека своего партнера.
Изопринозин - препарат для лечения папиллом из группы противовирусных средств, который подавляет размножение вирусов. Он является одним из наиболее предпочтительных, так как обладает иммуномодулирующими свойствами. Показаниями для применения Изопринозина являются диагностированные папилломы с сочетанием других вирусных инфекций, таких как цитомегаловирусные инфекции, вирусы кори и паротита. Наличие вируса герпеса, хронических вирусных гепатитов и иммунодефицитов так же требует включения Изопринозина в схему лечения. Поскольку терапия папиллом длительная, Изопринозин необходимо принимать только под контролем врача, так как необходим контроль лабораторных показателей. Применение иммуномодуляторов и курсы витаминов показаны всем пациентам с ВПЧ.
Если имеются проявления ВПЧ на коже и слизистых, то в зависимости от локализации и симптоматики прибегают к криодеструкции папиллом, электрокоагуляции или удалению папиллом лазером. Возможно применение еще одного современного способа хирургического лечения - удаление папиллом радиоволнами. Если же папиллома имеет признаки малигнизации, то проводят иссечение скальпелем пораженной зоны с захватом здоровых тканей.
Следует учитывать, что удаление папиллом не ведет к полному выздоровлению, так как на сегодняшний день препаратов, которые губительно действуют на ВПЧ, нет. Поэтому пациентам с ранее диагностированными папилломами необходимо периодически проходить обследование и проводить курсы противовирусной терапии.
Поскольку ВПЧ в основном передается половым путем, то единственной профилактикой папиллом является барьерный способ контрацепции. При планировании беременности необходимо проводить диагностику и, если требуется, то лечение вируса, чтобы снизить вероятность заражения ребенка во время родов и в первые годы жизни.
Никакая информация, размещенная на этой или любой другой странице нашего сайта, не может служить заменой личного обращения к специалисту. Информация не должна использоваться для самолечения и приведена только для ознакомления.
Папиллома — это сосочковый вырост на коже или слизистых оболочках у женщин и мужчин. Новообразования имеют преимущественно доброкачественную природу, но некоторые штаммы вызывают рост онкологических опухолей. При желании каждый может посмотреть фото папиллом у женщин и мужчин, чтобы сравнить внешний вид опухоли с теми выростами, которые есть на лице и теле.
Цвет папилломатозного образования может быть телесным, красным, коричневым. На гениталиях кондиломы нередко имеют коричневый оттенок и вид петушиного гребня.
Многие знают, как выглядят папилломы, но стесняются или не считают нужным обращаться к специалистам. Нередко папилломатозные образования появляются на гениталиях. Необходимость обращаться к венерологу многих пугает. С этим и связано позднее начало лечения папиллом у женщин и мужчин.
Озлокачествление вирусных бородавок возможно, особенно если они располагаются на слизистой половых органов. Даже если вид папиллом на фото не совпадает с имеющимися новообразованиями, необходимо все-таки обратиться к специалистам для постановки точного диагноза.
Виды папиллом
Папилломы могут быть следующих видов:
- обыкновенные или вульгарные бородавки;
- нитевидные;
- плоские;
- остроконечные кондиломы;
- подошвенные бородавки;
- ювенильные бородавки.
Точный тип папиллом может установить только лечащий врач. Рекомендуется сразу обращаться к профессионалам при обнаружении характерных выростов на коже и слизистых тканях.
Обыкновенные папилломы называют вульгарными бородавками. Этот вид новообразований широко распространен среди людей молодого и среднего возраста. Чаще всего подобные опухоли появляются на пальцах рук. Способствуют росту обыкновенных папиллом повреждения кожи, развитие грибковых заболеваний и постоянный контакт с агрессивными бытовыми средствами.
Вульгарные бородавки имеют небольшой размер, возвышаются над кожными покровами. Новообразования обычно телесного цвета. Бородавки не представляют угрозы для здоровья, если не повреждаются во время гигиенических мероприятий, при выполнении домашней работы. Активный рост папиллом является показанием для их удаления.
Нитевидные папилломы — это новообразования на тонкой ножке, которые напоминают узкие столбики. Появляются такие выросты в области подмышек, на шее, под молочными железами и на лице.
При повреждении нитевидные папилломы воспаляются, возможно появление кратковременного кровотечения. Цвет новообразований телесный. Специалисты рекомендуют удалять нитевидные папилломы с помощью лазера или криодеструкции, особенно если кожные выросты склонны к активному росту и повреждению.
Плоские папилломы — это классические бородавки слегка желтого цвета, которые появляются на лице, кожи тела и стоп. Могут интенсивно расти на фоне частого повреждения, склонны воспаляться и вызывать кожный зуд.
Из-за дискомфортных ощущений плоские папилломы рекомендуется удалять хирургическим путем, пока новообразования имеют небольшой размер. Крупные наросты на коже приходится иссекать скальпелем.
Излюбленное место локализации половых бородавок — гениталии и область паха. Остроконечные кондиломы появляются после незащищенных половых контактов. Отличительной особенностью новообразований является активный рост. Небольшие половые папилломы склонны к слиянию и образованию участков, которые имеют расплывчатые очертания и бугристую поверхность. Большие остроконечные кондиломы часто повреждаются, вызывая присоединение вторичной инфекции.
Важно! Аногенитальные бородавки нельзя оставлять без внимания. Некоторые штаммы ВПЧ, провоцирующие гиперплазию слизистой половых органов, могут вызвать рост злокачественных новообразований.
Для удаления остроконечных папиллом лучше всего подходит лазер, который послойно выпаривает патологические клетки, не оставляя рубцовой деформации и не нарушая функциональность рядом расположенных тканей.
Подошвенные бородавки локализуются на стопах. Выглядят в виде плотных наростов, которые могут вызывать болезненные ощущения во время ходьбы.
Новообразования такого типа нередко исчезают самостоятельно, но преимущественно в детском возрасте. Подошвенные бородавки можно спутать с мозолями, которые, в отличие от папиллом, имеют довольно гладкую поверхность.
Папилломы ювенильного типа встречаются редко. Болеют ими дети младшего дошкольного возраста. Заражение происходит во время естественных родов, если у матери в области половых органов есть остроконечные кондиломы. У ребенка папилломы могут появляться на слизистой полости рта, поражать голосовые связки, вызывать нарушения дыхательной функции. Для избежания таких неблагоприятных последствий рекомендуется проводить хирургическое лечение сразу после обнаружения ювенильных бородавок.
К редкому виду папиллом относят бородавки Левандовского-Лютца. Болеют дети младшего и подросткового возраста. На кистях и стопах у ребенка появляются темные коричневые папилломы. Они могут озлокачествляться, если медлить с проведением хирургического лечения.
Гигантская кондилома Бушке-Левенштейна является карциномоподобной половой бородавкой, которая отличается активным ростом, склонностью к рецидивированию даже после полного удаления. Опухоль разрушает здоровые ткани, способна перерождаться в плоскоклеточный рак.
Эта особенность требует проведения тщательной диагностики и срочного обращения к специалистам при появлении первых симптомов подобного новообразования.
Гигантская кондилома может встречаться как в молодом, так и в пожилом возрасте. Чаще всего она появляется на гениталиях. Излюбленное место локализации — половой член. Мужчины страдают чаще, чем женщины. Гигантскую кондилому относят к предраковым заболеваниям. Недостаточная личная гигиена, повреждающее действие внешних факторов и снижение иммунитета могут ускорять магнилизацию тканей.
Заболевание развивается в течение нескольких месяцев. Сначала на коже появляются мелкие папилломы, склонные к слиянию. Со временем они образуют одну большую кондилому. Она имеет различные разрастания в стороны с заметными бороздками. Новообразование покрыто заметными ороговевшими участками. Гигантская кондилома склонна травмироваться нижним бельем. Повреждение опухоли возможно во время интимных контактов. Между бороздками накапливается секрет, который начинает плохо пахнуть. Это создает благоприятные условия для размножения инфекционных возбудителей и образования гнойного отделяемого.
Гигантская кондилома чаще всего появляется на головке пениса или в области венечной борозды. У женщин такие папилломы локализуются на половых губах и органах мочевыделительной системы. Опухоль растет медленно, но поражает глубоко расположенные ткани, что может привести к репродуктивным нарушениям в будущем. Но самым грозным осложнением является развитие плоскоклеточного рака.
При подозрении на папилломы в области гениталий необходимо обращаться к венерологу. Специалист назначит ПЦР-диагностику и определит конкретные штаммы ВПЧ. Гигантские кондиломы необходимо дифференцировать от папилломатоза, вторичного сифилиса. Обязательно проводят гистологическое исследование, которое позволяет исключить злокачественную патологию.
Гигантские папилломы в области гениталий удаляют скальпелем. Крайне важно как можно скорее провести операцию для профилактики онкопатологии. Дополнительно рекомендуется провести криодеструкцию, чтобы минимизировать риск обострения новообразования в будущем.
Хирургические методы лечения сочетают с противовирусными и иммуностимулирующими способами. Специалисты считают, что необходимо принимать интерфероны внутрь и местно. Это позволит повысить общую эффективность лечебного процесса.
Главные принципы лечения
Схема лечения папиллом у женщин и мужчин подбирает специалист в индивидуальном порядке. Если папилломавирус обнаруживается до появления клинических проявлений, назначают цитостатики. Это позволяет предупредить активацию ВПЧ в течение следующих нескольких лет. Бессимптомность папилломавирусной инфекции — это не повод отказываться от лечения. Рекомендуется даже при отсутствии клинических проявлений регулярно проводить диагностику и использовать барьерные средства контрацепции, чтобы предупредить заражение половых партнеров.
Классическим вариантом борьбы с папилломами на любых участках тела и на гениталиях является хирургическая операция. Сегодня специалисты предлагают малоинвазивные методики, включая лазерную коагуляцию. Безопасные способы удаления папиллом решают проблему доброкачественных новообразований, спровоцированных активизацией имеющихся в организме вирусных частиц.
При небольших новообразованиях возможно применение методов химической деструкции. Однократное нанесение агрессивных составов на кожу папилломатозных выростов приводит к необратимым последствиям и разрушению опухолей.
Но удаление папиллом полностью не решает проблему папилломавирусной инфекции. Важно воздействовать на сам вирус, который находится внутри организма. Остановить рост патологических тканей можно с помощью противовирусных препаратов. Классическим примером такого средства является Инозин пранобекс. Средство подавляет дальнейшее увеличение численности возбудителя и оказывает стимулирующее действие на иммунную систему.
Иммунитет при появлении папиллом часто ослаблен. Это является одним из отличительных признаков папилломавирусной инфекции. ВПЧ подавляет активность защитных клеток, что еще больше провоцирует гиперплазию поверхностных слоев кожи.
Комплексное лечение папиллом включает применение иммуностимулирующих препаратов. Нередко они обладают также противовоспалительной и противовирусной активностью. Комбинированное действие средств как раз и позволяет добиваться максимально высокой активности применяемого лечения и сокращения количества рецидивов заболевания в год.
Иммуномодуляторы при папилломавирусной инфекции должен назначать квалифицированный специалист, который подбирает индивидуальную схему лекарственной терапии. Среди иммуностимуляторов на первое место выходят препараты интерферона (Виферон, Генферон), которые могут иметь различные лекарственные формы, включая вагинальные свечи.
Интерферон в виде геля и мази эффективен на начальных стадиях роста папиллом. Если новообразований много и они интенсивно сливаются друг с другом, местными средствами никак не обойтись. Необходимо проводить сложную системную терапию, которая включает прием интерферона в виде таблеток или даже инъекций.
Преимуществом растительных иммуностимулирующих средств является натуральность. Но добиться быстрого укрепления иммунитета с их помощью не удастся. Растительные препараты имеют накопительный эффект. Распространенным иммуностимулирующим средством с натуральным составом является эхинацея. На основе этого растения изготавливают различные лекарственные препараты, которые применяют в течение нескольких месяцев.
Обнаружение даже нескольких папиллом является тревожным знаком. Это может говорить о ослаблении естественных защитных сил организма. Необходимо обратить внимание в первую очередь на состояние иммунитета. Укреплять его можно в том числе с помощью коррекции рациона питания. Употребляемые продукты должны содержать богатое количество витаминов и микроэлементов, органических кислот и антиоксидантов. Для крепости иммунитета полезно употреблять пчелопродукты, женьшень, плоды шиповника, свежие овощи и фрукты.
Малоинвазивные методы удаления папиллом пользуется большой популярностью, главным образом благодаря высокому косметическому эффекту. Использование современных способов позволяет избавляться от новообразований небольшого и среднего размера практически бескровно. Быстрое заживление тканей не оставляет шрамов и других заметных дефектов внешности.
Но несмотря на высокую эффективность, современные хирургические способы избавления от папилломатозных выростов имеют определенные ограничения и противопоказания:
- наличие злокачественных опухолей;
- агрессивный рост папиллом и вирусных бородавок;
- присоединение вторичной инфекции, появление признаков воспалительного процесса;
- наличие герпеса;
- обострение любых соматических заболеваний и инфекционных процессов;
- беременность.
Противопоказания к использованию малоинвазивных хирургических методик выявляются во время подготовительного этапа, когда специалисты проводят комплексные лабораторные исследования, консультации профильных специалистов.
Когда стоит удалять папилломы
Папилломы можно удалить без жалоб на состояние, даже если опухоль совсем маленькая и ничем не угрожает здоровью. Кожные выросты — это дефект, от которого многие хотят избавиться.
Основные показания для удаления папиллом:
- расположение новообразований в таком месте, где они часто повреждаются и воспаляются под действием неблагоприятных внешних факторов (перепады температур, повышенная влажность, трение о предметы одежды);
- активный рост папилломатозных наростов на коже или в области слизистых гениталий, полости рта;
- нарушение функциональности здоровых тканей в результате роста папиллом;
- высокий риск озлокачествления, обнаружение потенциально опасных штаммов ВПЧ;
- планирование беременности, во время которой происходит гормональная перестройка организма, способствующая быстрому росту доброкачественных и злокачественных новообразований.
Если врач советует избавиться от папиллом, стоит прислушаться к его мнению. С каждым годом число злокачественных опухолей растет, и это является тревожным фактом. Лучше удалить доброкачественное новообразование вовремя, потому что никто из докторов не может точно сказать, что со временем папилломы не превратятся в раковые опухоли.
С помощью лазера можно удалять папилломы на любых участках тела, на лице и в области гениталий. Метод отличается максимальной эффективностью и безопасностью. Лазер послойно выпаривает патологические клетки, не оставляя кровоточащих сосудов. После удаления появляется небольшая корочка, которая будет отторгаться постепенно в течение нескольких недель.
Безрубцовое заживление является главным преимуществом применения данного метода. Многие отказываются от хирургического лечения только из-за того, что боятся ухудшения внешнего состояния кожи на открытых участках тела и лица. Папилломы склонны к рецидивам, предупредить которые можно с помощью противовирусных средств иммуннокорректирующих препаратов.
Замораживание папиллом с помощью низкотемпературного жидкого азота практически не уступает по популярности методу лазерной коагуляции.
Активное средство наносят на новообразования с помощью аппликатора. Из-за мгновенного промораживания новообразование редко белеет, но потом возникает гиперемия с небольшой отечностью. Участок покрывается плотной коркой, под которой начинается процесс эпителизации. Некротизированные участки постепенно вытесняются здоровыми тканями. При этом на коже не остаются рубцовые изменения.
Удаление папилломы с использованием электрического тока является доступным и проверенным методом хирургического лечения. Электрокоагулятор не только отсекает новообразование, но и запаивает сосуды и капилляры, предупреждая выделение крови из поврежденных сосудистых стенок. Электрокоагуляцию рекомендуется сочетать с иммуностимулирующей терапией и противовирусными средствами.
Радиоволны обеспечивают удаление доброкачественных новообразований с минимальным травматизмом. Во время процедуры радионож коагулирует сосуды. В сочетании с противовирусной терапии метод дает высокоэффективные результаты. Иммуностимулирующие препараты назначают при частых рецидивах папиллом и общем ослаблении организма.
Солкодерм — это цитотоксический препарат, который часто применяют для удаления папиллом у женщин и мужчин. Средство содержит комплекс кислот. Дополнительно в состав входит нитрат меди, который подсушивает ткани остроконечных кондилом, папиллом и бородавок.
Солкодерм позволяет безболезненно удалять небольшие новообразования. Препарат не подходит для обработки крупных папиллом и кондилом. После нанесения средства новообразование подсыхает. Если папиллома единичная, достаточно одного использования. При множественных папилломатозных выростах требуется делать несколько аппликаций. Перерыв между процедурами должен составлять не менее недели. Постепенно ткань новообразования покрывается плотной коркой, которая отпадает через несколько дней.
Восстановление обработанных участков происходит быстро. Рубцов на коже не остается. Большие кондиломы и папилломы постепенно уменьшаются в размере, но обычно добиться их полного исчезновения только с помощью одного препарата Солкодерм не удается.
Окончательное уничтожение папилломавируса невозможно. Лечение направлено в первую очередь на избавление от главных признаков заболевания и предупреждение рецидивирования в будущем. Удаление новообразований не исключает передачу ВПЧ контактным лицам, которые чаще всего уже имеют папилломавирусную инфекцию в латентной форме. Наибольшую опасность папилломы представляют для людей с неблагоприятной наследственностью, когда среди близких родственников встречаются случаи развития рака шейки матки и других злокачественных патологий.
Важно уделять внимание профилактике повторного появления папиллом. Она обязательно включает периодическое употребление интерферонов на фоне размеренного образа жизни. Рекомендуется отказаться от случайных интимных связей, использовать барьерные методы контрацепции, которые защищают от папилломавирусной инфекции и ее наиболее агрессивной формы — остроконечных кондилом. Девушкам и женщинам до 45 лет можно провести вакцинацию. Прививки доступны практически во всех регионах. Во многих областях их делают сегодня совершенно бесплатно. Вакцинацию можно начинать с 9 лет.
Читайте также:

