Овуляторный синдром или киста
Фолликулярная киста яичника является ретенционным образованием половой железы и возникает в результате нарушений функционирования организма. Патологии подвергаются менструирующие женщины, преимущественно в возрасте от 20 до 35 лет.

В большинстве случаев киста не представляет опасности для здоровья пациентки и обнаруживается внезапно. Однако в комплексе с другими эндокринными и гормональными нарушениями новообразование может стать причиной бесплодия.
Что такое фолликулярная киста
Ежемесячно организм женщины подвергается гормональным изменениям. С началом очередного менструального цикла начинается активная выработка фолликулостимулирующего гормона, отвечающего за взросление яйцеклетки.

В полости яичника находится множество примордиальных фолликулов, готовых к поэтапному развитию. Из них всего один (реже два) созревают до образования граафова пузырька.
Своевременная выработка ЛГ провоцирует раскрытие доминантного фолликула, в результате чего в брюшную полость попадает зрелая и готовая к оплодотворению яйцеклетка. Если по каким-то причинам граафов пузырек не раскрылся, то образуется фолликулярная киста яичника.
Важно! Фолликулярная киста – это небольшое доброкачественное новообразование, расположенное в яичнике. Ее размеры обычно не превышают 7–10 см. На долю всех опухолей яичников приходится до 80% фолликулярных. Особенностью такого новообразования является то, что оно никогда не перейдет в злокачественную форму.
Новообразование имеет однокамерное или двухкамерное строение, а внутри него находится жидкостное скопление, насыщенное эстрогенами. Несмотря на простоту диагностики, функциональные опухоли определяются нечасто.
Около 70% пациенток не подозревают о том, что у них когда-либо была подобная проблема. Уникальность новообразования заключается в возможности обратного преобразования и тенденции к исчезновению.
Фолликулярная киста левого яичника возникает достаточно редко. Эта железа снабжается кровью через почечную артерию. В результате большего прохождения пути крови от сердца граафовы пузырьки слева созревают реже, что снижает вероятность появления тут опухоли.
Данная закономерность является медицинским наблюдением и не гарантирует отсутствия новообразований в левой железе на протяжении всей жизни.
Для левого яичника причины появления новообразования ничем не отличаются от правого. Появление новообразования обусловлено, в первую очередь, гормональными нарушениями. Установить, что стало поводом для формирования большого нераскрывшегося граафова пузырька, может только врач.
Правая сторона системой питания отличается от левой. Эта железа неразрывно связана с аортой. Улучшенное кровоснабжение становится причиной учащенного созревания фолликулов.
Такая закономерность объясняет то, что фолликулярная киста правого яичника у женщин обнаруживается чаще.
Еще одна особенность – размер новообразования. Среднестатистические кисты справа имеют больший объем, нежели опухоли на железе, расположенной слева.
Механизм развития функционального новообразования с обеих сторон не имеет различий. Несмотря на статистические данные, вероятность формирования опухоли в правой и левой железе сохраняется у всех представительниц прекрасного пола в репродуктивном возрасте.
Причины возникновения
Считается, что фолликулярная киста яичника возникает из-за гормональных нарушений. Причинами нестабильных изменений могут стать:
- воспалительные и инфекционные заболевания половых органов;
- пубертатный период или менопауза;
- гормональное лечение;
- самостоятельный прием оральных контрацептивов;
- стрессы и эмоциональные переживания;
- дисфункция яичников;
- эндокринные нарушения.
Важно! Отсутствие овуляции у здоровой женщины в течение 1-2 месяцев за год является вариантом нормы. Поэтому диагностирование 1-2 случаев образования переросшего и не раскрывшегося фолликула не является поводом для беспокойства.
С развитием медицины специалисты находили новые причины появления функциональных новообразований. Еще в 19 веке было сделано предположение, что опухоль появляется только у нерожавших женщин после 40 лет. Тогда заболевание было названо водянкой.
Через время была выдвинута гипотеза о том, что организм женщины самоуничтожает клетки на генетическом уровне. Современная медицина признает, что причиной появления опухоли являются не только гормональные нарушения.
Овуляция протекает у каждой девушки индивидуально. Кто-то ее не замечает, а кто-то наблюдает ряд симптомов. Овуляторный синдром – это комплекс специфических проявлений, который появляется у женщины при овуляции. Это не заболевание, а разновидность нормы, но иногда такое состояние требует приема лекарств для облегчения симптоматики.
- Определение овуляторного синдрома
- Кто чаще всего подвержен овуляторному синдрому
- Симптомы патологии
- Схожесть симптомов с другими заболеваниями
- Диагностика
- Способы лечения
- Медикаментозное лечение
- Лечение народными средствами
- Профилактика овуляторного синдрома
Определение овуляторного синдрома

Появление овуляторного синдрома припадает примерно за две недели до начала менструации. Длиться он может как несколько часов, так и несколько суток. Он имеет специфические проявления.
p, blockquote 3,0,0,0,0 -->
Когда девушки обращаются к врачу с типичными симптомами овуляторного синдрома, специалист, проведя исследования, может сказать, что это норма, порекомендовав средства для улучшения самочувствия.
p, blockquote 4,0,0,0,0 -->
В большинстве случаев этот синдром связан с физиологическими процессами, и только в 15% с патологиями репродуктивной системы и половыми инфекциями.
p, blockquote 5,0,0,0,0 -->
Возникновение этого синдрома связано с двумя основными факторами. Первый – уплотнение стенки маточных труб и капсулы, разрыв которых воспринимается мозгом как более существенная травма. Второй – снижение болевой чувствительности. В некоторых случаях это врожденный фактор.
p, blockquote 6,0,0,0,0 -->
p, blockquote 7,0,0,0,0 -->
Обычно болевой синдром вызван воспалительными изменениями органов малого таза. Мажущие выделения связаны с отслаиванием эндометрия. Все это проходит через несколько дней, когда уровень эстрогенов нормализуется.
Кто чаще всего подвержен овуляторному синдрому

Искать причины возникновения овуляторного синдрома не стоит, ведь это не отклонение, а значит, устранять факторы риска не приходится. Зная их, женщина будет не в силах на них повлиять.
p, blockquote 9,0,1,0,0 -->
Следует отметить, что это состояние чаще наблюдается в возрасте от 15 до 42 лет. С наступлением климакса симптомы полностью исчезают.
p, blockquote 10,0,0,0,0 -->
Предрасполагающими факторами к овуляторному синдрому будут:
- Повреждение стенки яичника. Это вызывает болевой синдром. Лечение при этом не требуется, но врач может порекомендовать обезболивающие средства.
- Рост фолликула. Его увеличение сопровождается растяжением капсулы, в которой находится яичник. Это также вызывает болезненность.
- Сокращение фаллопиевых труб. Сокращение стенки маточной трубы при перемещении в полость матки яйцеклетки вызывает слабый болевой синдром.
- Разрыв фолликула. В капсуле есть нервные окончания, и ее разрыв сопровождается овуляторной болью.
К патологическим факторам развития болевого синдрома можно отнести кисту яичника, спайки тазовой полости, оофорит, сальпингит. А у женщин с альгодисменореей болевой синдром напротив, снижается.
Симптомы патологии
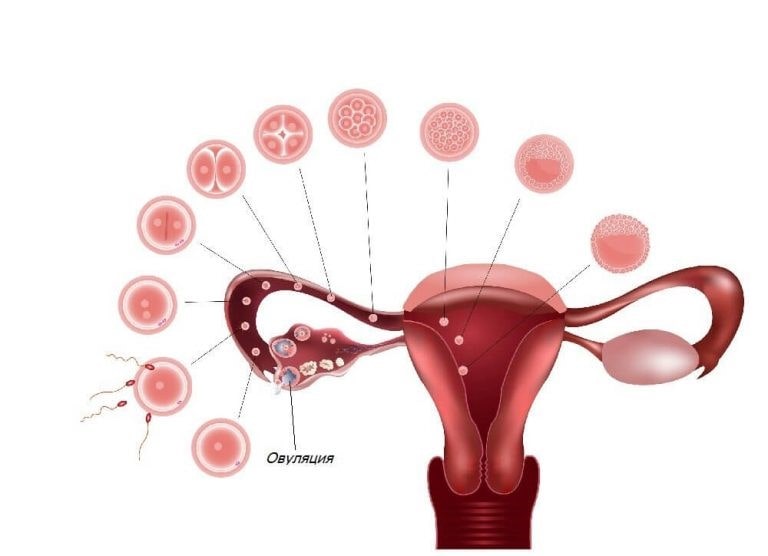
Основное проявление в период овуляторного синдрома – боль внизу живота. Локализуется она с одной стороны. Болезненные ощущения появляются преимущественно в середине цикла.
p, blockquote 13,0,0,0,0 -->
У каждой женщины болезненность, возникающая при овуляции, имеет разную выраженность, от слабой до острой. Часто она иррадиирует в спину, усиливается во время физической работы и при ходьбе.
p, blockquote 14,0,0,0,0 -->
Женщина замечает более интенсивные выделения из влагалища. Они становятся вязкими, могут быть с кровью.
p, blockquote 15,0,0,0,0 -->
В период овуляции повышается температура до 37.7 градусов. Реже овуляторный синдром сопровождается тошнотой с рвотой. Женщина также наблюдает такие признаки, как общая слабость, дискомфортные ощущения, раздражительность.
p, blockquote 16,0,0,0,0 -->
Если болезненность и другие неприятные симптомы сохраняются более 2 дней, необходимо проконсультироваться с врачом и пройти исследование. Это уже может указывать не на овуляторный синдром, а на заболевание.
p, blockquote 17,0,0,0,0 -->
Болезненные проявления, которые могут возникнуть на фоне синдрома, не представляют опасности для здоровья. Обычно это раздражительность, частая смена настроения, повышенное потоотделение. Некоторые женщины отмечают в середине цикла снижение физической активности и полового влечения.
p, blockquote 18,0,0,0,0 -->
Психоэмоциональные нарушения могут закончиться депрессией. Но случается такое крайне редко, и обычно связано не с овуляцией, а со скрытыми заболеваниями мочеполовой системы.
Схожесть симптомов с другими заболеваниями

За симптомами овуляторного синдрома могут скрываться такие заболевания, как внематочная беременность, разрыв кисты, воспаление аппендикса и другие. Важно вовремя заметить разницу и немедленно обратиться к врачу.
Как проявляется внематочная беременность:
- боль в животе, иррадиирующая в задний проход;
- кровянистые выделения;
- позывы к акту дефекации;
- изменение менструальной функции (задержка);
- повышение температуры;
- общая слабость;
- положительный тест на беременность.
Как проявляется разрыв кисты:
- интенсивная болезненность внизу живота;
- частые позывы к мочеиспусканию;
- напряжение живота;
- тошнота с последующей рвотой;
- набор веса.
Как проявляется аппендицит:
- боль внизу живота с правой стороны;
- напряжение передней стенки живота;
- чувство распирания в области эпигастрия;
- повышение температуры в правой подмышечной впадине.
Схожие проявления также наблюдаются у женщин с эндометриозом, воспалительными процессами, новообразованиями. Для уточнения диагноза врач может назначать трансабдоминальное ультразвуковое исследование, компьютерную томографию, посев на флору, лапароскопию. Также женщина должна сделать тест на беременность. При необходимости к обследованию женщины привлекаются профильные специалисты, включая уролога и хирурга.
Диагностика

Задачей врача будет подтверждение наличия овуляции для исключения возможных заболеваний. С этой целью применяется несколько методик.
p, blockquote 25,0,0,0,0 -->
Диагностика при овуляторном синдроме включает:
- Фолликулометрию. Ультразвуковое исследование позволяет наблюдать за фолликулом. К моменту выхода он достигает 24 мм. После овуляции наблюдается жидкость в полости таза и желтое тело.
- Измерение базальной температуры. Проводится в ротовой полости, влагалище или прямой кишке. При овуляции она повышается и достигает 37.8 градусов. Совпадение повышенной температуры с типичными симптомами говорит о наличии овуляторного синдрома.
- Анализ крови. С его помощью определяется уровень половых гормонов. Учитывается при этом показатель лютеинизирующего.
Симптомы, возникающие при овуляции, необходимо дифференцировать с гинекологическими патологиями и острым животом. Если женщина на приеме у гинеколога предъявляет какие-либо жалобы, врач может назначить дополнительные диагностические процедуры.
Способы лечения
Специфического лечения при овуляторном синдроме не требуется. После подтверждения состояния врач может лишь порекомендовать средства традиционной терапии для обезболивания и улучшения общего самочувствия.
p, blockquote 28,0,0,1,0 -->
Рекомендации женщинам при овуляторном синдроме:
- в период выхода зрелой яйцеклетки отказаться от секса на время неприятной симптоматики;
- уменьшить физические нагрузки, больше отдыхать;
- принимать успокаивающие средства;
- попросить врача выписать обезболивающее.
В период болезненной овуляции можно и нужно принимать обезболивающее средство для устранения болезненности. Также можно попробовать некоторые средства народной медицины.

Для обезболивания при овуляторном синдроме врач может порекомендовать лекарства нескольких групп. Это спазмолитики, анальгетики, нестероидные противовоспалительные средства. В редких случаях специалист выписывает гормональные препараты.
p, blockquote 31,0,0,0,0 -->
Какие лекарства может назначить врач при болезненной овуляции:
- Ибупрофен. Его хорошо применять в виде ректальных суппозиториев. Свечи начинают действовать быстрее, и безопасны для организма. Таблетки следует принимать однократно при появлении боли.
- Диклофенак. Сильный обезболивающий препарат, который также можно использовать в виде свечей. Однако он имеет много противопоказаний и риск побочных реакций.
- Парацетамол. Самое безопасное средство из группы нестероидных противовоспалительных препаратов. Эффективен при умеренной боли.
- Но-Шпа. Спазмолитическое средство. Принимать таблетки можно до 3 раз в день. Аналоги – Папаверин и Дротаверин.
- Бускопан. Спазмолитик, который можно использовать в виде свечей. Хорошо обезболивает при овуляторном синдроме и менструации.
- Аспирин. Поможет при высокой температуре и болезненности. Можно принимать по 2 таблетки до 3 раз в день.
- Новалгин. Еще один эффективный анальгетик, который поможет при овуляторной боли любой выраженности.
Проводить гормональную терапию требуется не всегда. Она необходима в том случае, если болезненность и другие симптомы связаны с дисбалансом гормонов.
p, blockquote 33,0,0,0,0 -->
Следует помнить, что каждое средство имеет свои противопоказания и побочные реакции. Принимать их без согласования с врачом не рекомендуется.

Альтернативным вариантом улучшения самочувствия при овуляторном синдроме будет применение средств народной медицины. Если подойти к этому ответственно, можно эффективно избавиться от неприятной симптоматики и заодно оздоровить свой организм.
p, blockquote 35,0,0,0,0 -->
Обезболить и снять спазм помогут следующие рецепты:
- Две ложки душицы заливаются стаканом кипятка. Средство настаивается полчаса, затем принимается перед едой.
- Четыре ложки калины заливаются двумя стаканами кипятка, средство принимается два раза в день.
- Корень валерианы и ромашка в соотношении 2/1 заливаются кипятком и настаиваются несколько часов. Принимается средство при появлении болезненности и для ее профилактики.
Хорошим обезболивающим действием также обладают такие травы, как мята и крапива. Из них можно готовить отвары или заваривать чай.
Профилактика овуляторного синдрома
Чтобы предупредить неприятные ощущения при овуляции, рекомендуется:
- вести календарь менструального цикла, чтобы быть готовой к предстоящей овуляции;
- наладить эмоциональное состояние, меньше нервничать, исключить стрессовые ситуации;
- регулярно посещать гинеколога для профилактического осмотра и внепланово при появлении проблем со здоровьем;
- следить за здоровьем всего организма, долечивать все заболевания, включая гинекологические;
- вести регулярную половую жизнь с постоянным партнером;
- во время предполагаемой овуляции исключить сексуальную активность и физические нагрузки;
- наладить режим сна, работы и дневного отдыха;
- использовать контрацепцию для исключения непланируемой беременности, что снижает риск гинекологических заболеваний за счет отказа от абортов.
Специалисты отмечают, что ни в коем случае не нужно терпеть выраженную боль. Если не удается устранить ее таблетками и средствами народной медицины, нужно как можно скорее обратиться к гинекологу.

Женская половая система более всего подвержена заболеваниям в связи с постоянными гормональными колебаниями. Природой заложено цикличное изменение концентрации гормонов, обеспечивающих работу желез. Отклонения от нормы этих колебаний вызывают различные недуги, одним из которых является эндометриодная киста. Постараемся рассказать, как происходит овуляция и другие биологические процессы, если была диагностирована эндометриодная киста.
- Что это за заболевание?
- Причины образования эндометриодной кисты
- Симптомы
- Овуляция при эндометриодной кисте
- Можно ли забеременеть при этом диагнозе?
- Методы лечения
- Операция
- Возможные последствия после эндометриодной кисты
- Профилактика
- Выводы
Что это за заболевание?
Шоколадная или эндометриодная киста яичника — это такое заболевание женских половых желез, при котором частички эндометрия по той или иной причине попали в фаллопиевы трубы и прикрепились к яичнику. Овуляция и эндометриодная киста чаще всего понятия несовместимые, потому как новообразование препятствует благополучному развитию фолликула. Такой тип бесплодия связывается с эндометриозом — разрастанием внутренней оболочки матки за пределы органа.
Внешне опухоль представляет собой гниющий сгусток эндометрия, который каждый месяц циклично отслаивается и не может, из-за особенностей строения органов, выйти наружу.
Причины образования эндометриодной кисты
Обычно очаги эндометриоза располагаются рядом с маткой, и чем более запущенная болезнь, тем выше шанс доброкачественных образований в яичниках. Самым частым фактором появления аномалии являются перенесенные ранее операции, когда эндометрий хирургическими инструментами был занесен в брюшную область, маточные трубы, прямую кишку и т. д. Интересно, что когда организм здоров, отслоившиеся клетки отвергаются.
На появление эндометриозных узлов влияют:
- перенесенные аборты, выскабливания, кесарево сечение,
- резкий рост уровня гормонов,
- нарушения работы иммунной системы,
- ретроградные менструации,
- перенесенные операции в органах малого таза,
- инфекционные процессы мочеполовой системы,
- эрозия шейки матки,
- аномальное строение мочеполовой системы,
- наследственность.
Практикующие ученые и медики считают, что первопричин появления эндометриоза несколько:
- Строение тела, из-за которого отслоившаяся маточная оболочка попадает в фаллопиевы трубы и приживается на тканях других органов.
- Низкий уровень иммунитета, из-за которого организм не способен защитить органы от наростов. В таком случае пациентки обычно наблюдают постоянную болезненность, нарушения микрофлоры и пр.
- Длительные воспаления и инфекции в эндометрии. Организм во время борьбы с болезнетворным агентом постепенно начинает атаковать собственный эндометрий. Обычно это происходит из-за скрытно протекающих ТОРЧ-инфекций, которые многие годы могут жить, не подавая никаких признаков существования. Такой тип патологии является диффузным, то есть разрастается в толщину, меняя при этом эластичность и упругость маточной оболочки.
- На 3-4 стадии эндометриоза в яичниках появляются опухоли. Предупредить их появление можно обратившись к врачу-гинекологу при первых симптомах недуга.
Симптомы
Доброкачественное образование из клеток эндометрия в яичниках можно диагностировать только при проведении анализов и исследований. Симптоматически недуг проявляется следующим образом:
постоянные изменения длительности менструального цикла,
тазовые боли, которые усиливаются или появляются перед менструацией,
обильные менструальные выделения не прекращаются более 7 дней,
менструация и соитие сопровождаются болевыми ощущениями, отдающими в спину, поясницу, прямую кишку,
мажущие кровянистые выделения за 4-5 дней до начала менструации, сопровождаются болями,
на четвертой стадии могут появиться боли при испражнениях,
отсутствие беременности при незащищенном сексе в течение более 1 года.
Овуляция при эндометриодной кисте
Отдельно следует рассмотреть овуляцию и эндометриодную кисту — нередко именно она является виновником бесплодия. В зависимости от размеров и локализации узла разрастания, опухоль влияет на формирование фолликула и высвобождение яйцеклетки. Нередко, даже при успешной овуляции новообразование мешает работе желтого тела. Физически женщина часто не ощущает ее влияния на овуляцию.
Можно ли забеременеть при этом диагнозе?
Шанс на успешную беременность при шоколадной опухоли зависит от степени разрастания, локализации и этиологии патологического процесса. К примеру, если триггером к появлению опухоли стала ТОРЧ-инфекция, при отсутствии лечения в 90% случаев заболевание влияет на формирование и здоровье малыша. Влияние агента настолько сильное, что в 95% случаев эмбрион погибает в результате сильных генетических мутаций. Это только 1 пример из большого множества.
Гормональный дисбаланс, к примеру, меняет физические свойства маточной оболочки так, что она не способна принять плод. Уровень гормонов может также повлиять на формирование плода, потому беременность при гормональном дисбалансе всегда находится под угрозой.
Методы лечения
Если в результате диагностики гинеколог поставил диагноз эндометриодная киста выход только один — хирургическое вмешательство. Несмотря на сложность операции и ряд возможных негативных последствий, избавиться от новообразования внутри женских гонад достаточно сложно. 100% результат можно гарантировать только при оперативном врачевании, когда очаги разрастания будут устранены.
Большинство женщин стремятся разрешить проблему медикаментозным способом, но он является только вспомогательным. Медикаменты при лечении такой патологии применяются для искоренения первопричины разрастания эндометрия. Медикаменты могут включать:
- противовоспалительные,
- гормональные препараты,
- антигистаминные,
- обезболивающие,
- антибактериальные,
- витаминные комплексы и иммуностимуляторы.
Многие доктора также обращаются к физиопроцедурам — электрофорез, лазерная и ультразвуковая терапия. И хотя их эффективность доказана, в результате такого вида процедур могут появиться послеоперационные рубцы, а вероятность полного выздоровления существенно снижается.
Операция
Так как яичники очень сложны в оперировании, в последнее время хирурги отдают предпочтение самым прогрессивным технологиям хирургического вмешательства. В результате выделилось 2 вида проведения операции: лапароскопия и лапаротомия.
Лапароскопия предполагает создание в брюшной полости 4 тонких и глубоких отверстия, через которые хирург будет с помощью оптического датчика диагностировать степень поражения тканей. Оптический датчик выводит на экран увеличенное в 40 раз изображение внутренних органов пациента, потому шанс на врачебную ошибку существенно снижается. После проведения лапароскопии самый низкий процент возвращения заболевания.
Лапаротомия представляет собой то же, что и лапароскопия, только подразумевает более радикальное вмешательство. Для проведения операции делают продольный разрез брюшной полости. Такой вид оперирования необходим в критических ситуациях разрастания органа.
Возможные последствия после эндометриодной кисты
Статистика показывает, что более чем в 50% случаев медикаментозной терапии новообразование никуда не девается. Несмотря на кратковременное улучшение ситуации, скорее всего, опухоль будет развиваться дальше и препятствовать нормальному функционированию детородной системы.
Интересно что при наличии любых образований в яичниках риск появления раковых клеток увеличивается в 3-5 раз, а значит, что последствия могут быть самыми непредсказуемыми. Узлы эндометриоза влияют не только на качество жизни женщины, но и на наличие детей, а также возможное появление онкологии.
Профилактика
Во избежание возникновения эндометриодной, фолликулярной или любой другой кисты необходимо раз в 6 месяцев приходить к гинекологу на профилактический осмотр. Доктор обычно делает мазок на бакпосев, проводит анализ крови, мочи и другие общие анализы. При наличии отклонений может провести УЗИ и исследование крови на наличие антител.
Из доступных женщине методов профилактики выделяют гормональные препараты, которые регулируют постоянные перепады гормонов и приводят их в норму. Также, при правильном питании, здоровом образе жизни можно обеспечить улучшение иммунитета, и, как следствие, отдаляет возможность любой болезни.
Важно избегать незащищенных половых контактов с целью ограждения организма от инфекций. Банальная осторожность и любовь к себе помогут избежать большинства проблем со здоровьем.
Выводы
В завершение следует отметить, что доброкачественные образования в яичнике существенно снижают качество жизни больной, приводит к бесплодию и увеличивает шанс появления раковых клеток. Тревожным звоночком является отсутствие овуляции — эндометриодная киста препятствует нормальной работе репродуктивной системы. Овуляция и эндометриодная киста — вещи зачастую несовместимые, потому при планировании беременности и эндометриозе необходимо как можно скорее начать лечение.
Фолликулярная киста яичника – доброкачественное новообразование, которое по сути представляет собой не лопнувший доминантный фолликул. Если фолликулярных кист сформировалось несколько, такое патологическое состояние называют поликистозом яичников. Заболевание встречается у женщин детородного возраста.
В большинстве случаев киста рассасывается сама за 2–3 менструальных цикла. Однако это происходит не всегда, и новообразование прогрессирует, приводя к осложнениям. Болезнь может протекать, как бессимптомно, так и с выраженными проявлениями. При осложненной форме могут возникать состояния, угрожающие жизни пациентки.
Диагностируется киста при первичном гинекологическом осмотре и ультразвуковом исследовании органов малого таза.
Как развивается заболевание
В организме женщины каждый менструальный цикл созревает одна яйцеклетка. Происходит это в наиболее зрелом фолликуле, который называется доминирующим.
Справка! Фолликул – структурная единица яичника в виде пузырька, которая содержит незрелые яйцеклетки (овоциты).
Доминирующий фолликул выделяет гормоны, тормозящие развитие остальных половых клеток, поэтому созревает лишь одна из них. После того, как яйцеклетка созрела, фолликул разрывается, и она начинает свое движение по маточным трубам к матке, постепенно дозревая, и готовясь к оплодотворению. Если разрыв фолликула не произошел, его содержимое превращается в кисту – пузыреобразное опухолевое образование.
Справка! Киста – полое образование в тканях или органах, имеющее стенку и содержимое.
По расположению они подразделяются на такие виды:
- односторонние (правосторонние или левосторонние);
- двусторонние (встречаются крайне редко).
По возникающим осложнениям:
- обычные (неосложненные);
- осложненные.
Обычно кисты имеют небольшие размеры (3–5 см), но бывает, что они вырастают до 10 см. Чаще всего возникают правосторонние кисты. Это происходит потому, что правый яичник снабжается кровью из брюшной аорты, а левый из почечной артерии. А значит более интенсивное кровоснабжение определяет большую активность правого яичника.
Кисты могут быть гормонально активными, и дополнительно продуцировать женский половой гормон эстроген. Это приводит к его избытку в организме женщины, и как следствие – нарушению менструального цикла.
Фолликулярная киста яичника не может переродиться в злокачественное новообразование. Но она опасна тем, что может стать источником воспалительного процесса, который нарушает функцию всего яичника, что может приводить к расстройству менструального цикла и даже бесплодию. Кроме этого, воспаленная киста может разорваться и вызвать тяжелое заболевание – перитонит.
Фолликулярная киста – причины
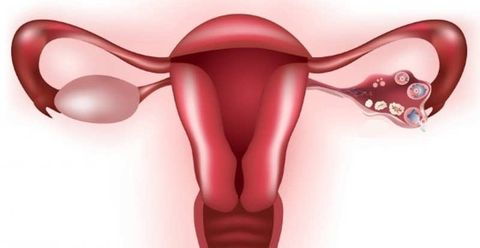
Главной причиной служит гормональный сбой в организме женщины, что приводит к циклу без овуляции (ановуляция). Причиной гормонального сбоя и развития фолликулярной опухоли может быть:
- прерывание беременности (аборт);
- воспалительные заболевания мочеполовой системы;
- половые инфекции;
- генетическая предрасположенность;
- неправильное применение контрацептивов или злоупотребление ими;
- слишком сильное стимулирование овуляции при лечении бесплодия;
- избыточные физические или эмоциональные нагрузки;
- эндокринные заболевания (щитовидной железы, надпочечников, диабет);
- стресс.
Справка! Гормональный сбой может возникнуть из-за банальной простуды.
Фолликулярная киста – симптомы
Заболевания иногда протекает практически бессимптомно и обнаруживается при профилактическом гинекологическом обследовании.
Однако чаще для него характерны такие проявления:
- различные нарушения менструального цикла: изменение длительности и интервала между менструациями, обильности выделений;
- не связанные с месячными кровотечения;
- болевые ощущения внизу живота, усиливающиеся при физических нагрузках или сексе;
- общая слабость.
Подобная симптоматика наблюдается при неосложненных кистах небольшого размера. Они могут со временем рассосаться сами. Если организм не справился, киста прогрессирует, и выраженность болезненных проявлений нарастает.
При осложненных и больших образованиях появляются такие симптомы:
- тошнота, рвота;
- головокружения;
- повышенная частота сердцебиения;
- предобморочное состояние и обмороки;
- увеличение живота;
- снижение артериального давления;
- внезапно возникающая резкая боль внизу живота;
- кровотечения.
Это опасные для жизни пациентки состояния, которые требуют скорейшего медицинского вмешательства.
Осложнения
Если фолликулярная киста не была вовремя диагностирована и пролечена, возможны такие последствия:
- Разрыв кисты. Происходит спонтанно. Сопровождается резкой болью. Возможно обильное кровотечение вплоть до шокового состояния. Вероятность разрыва увеличивает сильная физическая нагрузка или сексуальная близость.
- Кровоизлияние в полость. Проникновение крови внутрь кистозного пузыря.
- Перекрут. При резком изменении положения тела может произойти перекручивание яичника, во время которого сдавливаются кровеносные сосуды и ограничивается его кровоснабжение. Сопровождается резкой болью до потери сознания
- Воспаление. Содержимое кистозного пузырька может воспалиться и даже нагноиться, формируя абсцесс. Разрыв воспаленной кисты опасен заражением окружающих тканей.

Апоплексия или разрыв кисты – нередкое осложнение болезни. Причиной могут служить как внутренние, так и внешние факторы. Кистозный пузырек не может увеличиваться до бесконечности. Когда он становится значительным (7 сантиметров и более) его оболочка истончается и может произойти разрыв.
К внутренним причинам разрыва предположительно относятся:
- нарушенный гормональный баланс;
- нерегулярный менструальный цикл;
- воспалительные процессы брюшной полости;
- гинекологические заболевания.
К внешним причинам можно отнести:
- интенсивные физические нагрузки;
- поднятие тяжестей;
- резкие движения, такие как прыжки;
- падения;
- травмирующие воздействия непосредственно в область живота.
В случае разрыва содержимое изливается в брюшную полость малого таза и может вызвать серьезные последствия, вплоть до перитонита. Если произойдет травмирование кровеносного сосуда, снабжающего фолликул, может возникнуть обильное кровотечение, как через матку наружу, так и внутрь в брюшную полость.
По симптоматике разрыв подразделяют на три типа:
- болевая апоплексия (псевдоаппендикулярная) — сопровождается резкими болями и напоминает приступ острого аппендицита;
- анемический — сопровождается внутренним кровотечением;
- смешанный тип – внутреннее кровотечение сопровождается острой болью.
По степени проявления разрыв делят на следующие типы:
- легкий, в том случае кровь выливается незначительно (до 150 мл);
- средний, кровоизлияние значительное (до 500 мл);
- тяжелый, потеря крови превышает 500 мл.
Разрыв сопровождается выраженными болевыми ощущениями вплоть до болевого шока. Также кровотечение может стать причиной потери сознания.
В случае разрыва практически всегда требуется срочное оперативное вмешательство.
При активном кровоснабжении доминантного фолликула из которого сформировалась опухоль, кровь может активно проникать внутрь пузыря. Это грозит разрывами и излиянием крови в брюшную полость. Такая структура нередко служит источником острого воспалительного процесса. Киста с кровоизлиянием в полость носит название геморрагической.
Перекручиванию подвержены опухоли достаточно крупных размеров – более 7 см в диаметре. В результате сдавливается нервно-сосудистый пучок яичника, и возникают такие симптомы:
- слабость;
- головокружение;
- резкое снижение артериального давления;
- тошнота, рвота;
- учащенное сердцебиение (тахикардия);
- остановка функций кишечника;
- боль не стихает в любом положении тела.
Перекрут бывает частичным и полным (более 360 поворота). Устраняется только оперативным вмешательством (чаще лапароскопическим).
Чтобы избежать такого осложнения, на время лечения необходимо исключить активные тренировки, экстремальные путешествия и перейти на щадящий режим физических нагрузок.
Диагностика заболевания
Для выявления патологии применяются следующие методы:
- Двуручная пальпация — при первичном гинекологическим осмотре позволяет выявить крупные опухоли.
- Ультразвуковая диагностика (УЗИ) — дает возможность рассмотреть структуру яичника и выявить опухоли даже небольшого размера. Процедура не причиняет дискомфорта и болевых ощущений.
- Допплерография — исследование состояния сосудов малого таза позволяет оценить степень кровоснабжения яичников.
- Серологические исследования — исследования крови на гормоны, позволяет определить гормональный статус женщины. Результат важен для выбора медикаментозного лечения.
Для более точной диагностики обычно назначают несколько методов, например УЗИ и серологический.
Фолликулярная киста во время беременности
Чаще всего новообразование возникает до беременности. Беременной женщине следует исключить физические и эмоциональные нагрузки. Недопустимы резкие наклоны и повороты.
При небольшой кисте возможны роды естественным путем. Если же она достигает больших размеров, необходимо кесарево сечение, так как во время родов может произойти ее разрыв или перекрут. При допустимом состоянии кисты проводится только медицинское наблюдение. Если возникает разрыв или перекрут, необходимо оперативное вмешательство. Беременность чаще удается сохранить.
Чтобы избежать подобных неприятностей, при планировании беременности необходимо пройти полное обследование.
Лечение фолликулярной кисты
Если ее размер не очень большой, и нет угрозы разрыва, назначается консервативное лечение. Для системной терапии используют гормоны — производные прогестерона. Чтобы устранить воспаление или избежать инфекций, применяются антибиотики.
Также назначают витамины: фолиевую кислоту, аскорбиновую кислоту, витамин Е.
При выраженном болевом синдроме могут быть назначены нестероидные противовоспалительные препараты.
Если причиной болезни являются гормональные расстройства, вызванные нарушениями функций других желез внутренней секреции (щитовидной железы, надпочечников), необходимо обратиться к эндокринологу.
Хирургическое вмешательство
Если образование достигло больших размеров и возникли осложнения, применяют хирургические методы лечения.
По применяемой методике хирургическое вмешательство бывает двух видов:
- Лапароскопия. Малоинвазивное оперативное вмешательство, осуществляется при помощи специального устройства – лапароскопа. Для проведения операции делаются небольшие проколы, через которые вводится манипулятор и видеокамера. Применяется в случае больших размеров кисты или ее воспалении.
- Лапаротомия. Полостная операция. Применяется в случае осложнений таких как разрыв или перекрут.
Типы по степени воздействия:
- Цистэктомия. Это метод вылущивания кисты. Обычно удаляется только часть яичника. Оставшаяся его доля остается функциональной.
- Овариэктомия. Удаление всего яичника. Операция выполняется, если он был сильно поврежден в результате осложнений. Так как яичники – орган парный, детородная функция сохраняется благодаря оставшемуся.
На выбор метода хирургического вмешательства влияет тяжесть и степень развития болезни. В любом случае врачи стараются сохранить детородную функцию пациентке репродуктивного возраста.
Прогноз и профилактика заболевания
При своевременной диагностике фолликулярной кисты и вовремя назначенной адекватной терапии болезнь излечима и хорошо поддается контролю. При этом детородная функция пациентки полностью сохраняется. Прогноз ухудшается при затяжном течении болезни, что случается, если женщина не обращает внимания на симптомы и не идет к врачу.
Так как кистозные образования могут долгое время протекать бессимптомно, лучшей профилактикой будут ежегодные гинекологические осмотры и УЗИ органов малого таза.
Также существует ряд общих рекомендаций для предупреждения болезни:
- вести здоровый образ жизни;
- питаться правильно, принимать витаминно-минеральные комплексы, рекомендованные врачом;
- избегать избыточных физических нагрузок;
- ограничить горячие ванны, бани, сауны;
- принимать солнечные ванны в меру, не злоупотреблять солярием;
- сохранять уравновешенное эмоциональное состояние, избегать стрессов;
- исключить вредные привычки;
- контролировать свой гормональный фон.
Особенно важны эти рекомендации для женщин, имеющих предрасположенность к образованию кист.
Читайте также:

