Отслойка или киста сетчатки
Кисты на сетчатке - частая причина ее разрывов и отслойки. Наличие периферической кистозной дистрофии способствует слиянию микроцист, из-за чего формируются щелевидные пространства. Это провоцирует ее расслоение на всем протяжении сетчатки. Процесс очень часто сопровождается разрывами, как одиночными, так и множественными.
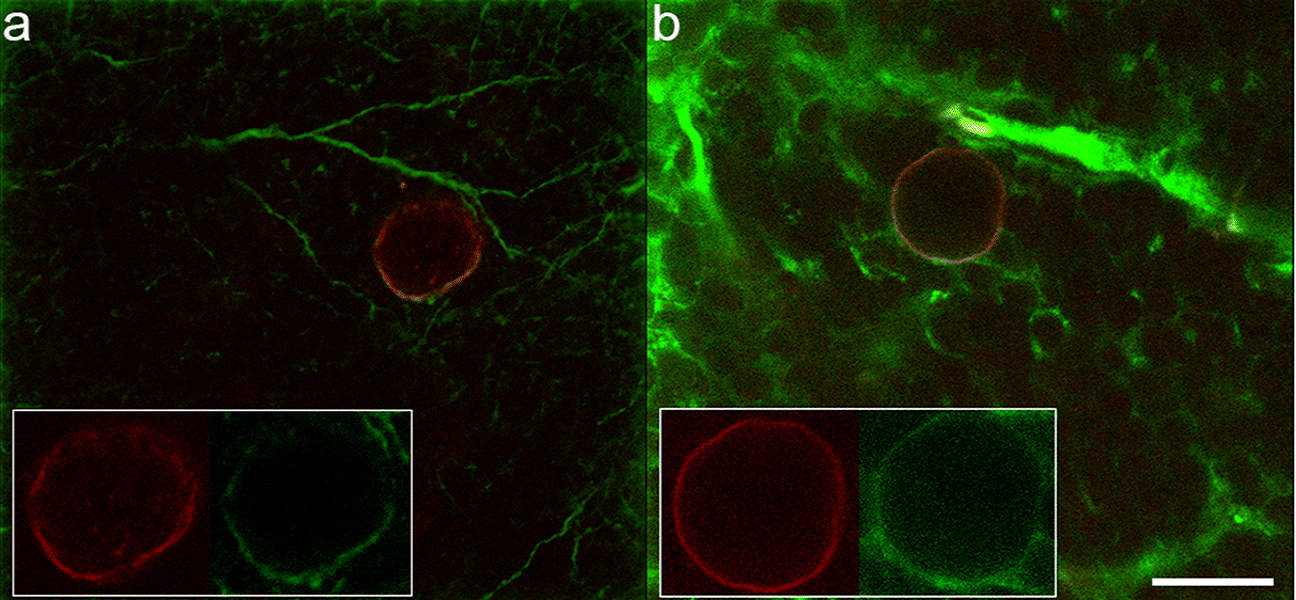
Когда кисты сетчатки возникают из-за кистозной дегенерации, нормальное зрение может сохраняться длительное время. По мнению некоторых специалистов, кисты сетчатки – это последствие нарушения кровоток в макулярной и периферической областях сетчатки. При этом патологический процесс сопровождается отеком и последующим расслоением сетчатки. Это становится причиной дегенерации и гибели структур сетчатки.
Типы и виды заболевания
Кисты на сетчатке глаза принято подразделять на первичные и вторичные, кроме того, они могут быть наследственными.
Первичные кисты, как правило, выявляют у молодых пациентов с миопией. Значительно реже, они встречаются у людей в возрасте 50-60, возникая вследствие возрастных дегенеративных процессов.
Причина возникновения вторичных кист - определенные патологические процессы глазных сред.
Существует классификация кист сетчатки, которая выделяет следующие разновидности патологии:
- Дегенеративные кисты. Они подразделяются на приобретенные и сенильные. В свою очередь могут быть типичными либо ретикулярными. К ним относят гигантскую кисту сетчатки, куполообразный ретиношизис.
- Наследственные кисты.
- Вторичные кисты.
Причина возникновения вторичных кист – некоторые заболевания и патологические состояния. К ним относят:
- сосудистые нарушения (ретинопатия недоношенных, серповидно-клеточная ретинопатия, пролиферативная диабетическая ретинопатия, окклюзия центральной вены сетчатки);
- воспалительные процессы глаза (хронические увеит и иридоциклит, периферический увеит);
- травматические поражения (тупая травма головы, синдром насильственного встряхивания младенцев, ретинальные кровоизлияния новорожденных);
- врожденные аномалии (ямка диска зрительного нерва, болезнь Коутса);
- новообразования глаз (злокачественная меланома, гемангиома хориоидеи, гамартома комбинированная с поражением пигментного эпителия и сетчатки);тератогенная патология, вследствие воздействия дифенил дигидропиримидина;
- иные факторы влияния (длитеельно существующая регматогенная отслойка сетчатки, апластическая анемия).
Симптомы и признаки патологии
На периферии сетчатки, в ранних стадиях заболевания образуется кистовидная дистрофия ткани. Происходит некоторое снижение прозрачности сетчатой оболочки, она становится сероватой. Кистоидные изменений прогрессируют приводя к появлению расслоения ткани сетчатки и прогрессу патологического процесса. Площадь и высота изменений в клетках со временем увеличивается.
Такие изменения чаще начинаются на глазном дне в нижненаружном его квадранте, охватывая затем циркулярно всю периферическую область. В некоторых случаях, начало процесса изменений происходит в наружном квадранте сетчатки с переходом на макулу.
Прогрессирование расслоения сетчатки по высоте также происходит постепенно. На первой стадии, это плоские изменения, с сероватым цветом патологической зоны и неизмененным ходом сосудов. Затем высота расщепления сетчатки нарастает, сосуды перемещаются в измененную область. Возникают вторичные процессы дистрофии, происходит дезорганизация пигмента в слоях сетчатки, образуются отложения пигментного эпителия, очаги атрофии. Иногда возникают разрывы ткани наружного или внутреннего слоев сетчатки. При этом, в первом случае, это разрывы большого размера, неправильной формы. Внутренние разрывы имеют правильную форму и меньший размер. Изменения сетчатки в буллезной стадии более значительны.
Оболочка начинает напоминать проминирующее, имеющее четкие контуры, прозрачное образование. При возникших разрывах, в большинстве случаев происходит отслойка сетчатки.
Диагностика
Острота зрения при первичных кистах может достигать 100% с коррекцией, а при вторичных, иногда снижается до 15-20%.
Изучение полей зрения, выявляет выпадения его областей в проекции зоны расслоения сетчатки.
Наиболее информативна в плане диагностики кист сетчатки оптическая когерентная томография (ОКТ). Она позволяет с точностью устанавливать особенности, характер и высоту расслоения.
Лечение
Тактика лечение кист сетчатки на ранних этапах патологического процесса – это лазерное воздействие. При присоединившейся отслойке, проводится витреоретинальное вмешательство. Иногда выполняется склеральная депрессия, особенно эффективная при локальном процессе. При отслойке сетчатки важно добиться плотного прилегания оболочки к подлежащим слоям. Цель хирургического лечения - устранение отслойки сетчатки, ограничение области изменения сосудов.
Лазерную коагуляцию сетчатки проводят в случае:
- выраженного расслоения сетчатки;
- прогрессирования патологического процесса;
- вторичных кист с выпадением полей зрения;
- разрывов кист.
Процедура не выполняется при определенных противопоказаниях:
- прозрачность оптических сред снижена из-за кровоизлияния, катаракты и пр.
- наличие внутриглазной гипертензии в стадии декомпенсации.
- инфекционные воспаления глазных сред.
При расслоении сетчатки необходимо хирургическая операция. Если размер кист позволяет, назначается лазерная коагуляция или криопексия сетчатки. В области разрыва возникает очаг асептического воспаления, с образованием в дальнейшем рубцовой ткани. Происходит плотное спаивание сетчатки с подлежащей сосудистой оболочкой и пигментным эпителием. Просочившаяся под сетчатку жидкость рассасывается.
При значительном объеме области отслоения с вовлечением макулярной зоны, необходимо выполнить экстрасклеральное пломбирование или витрэктомию.
Экстрасклеральное пломбирование
Операция довольно долго являлась стандартом лечения при расслоении сетчатой оболочки.
На первом этапе, врач четко локализует разрывы. Затем приступает к вмешательству под местной или общей анестезией. В его ходе, хирург подшивает имплантат (губчатый, силиконовый) к склере. Его наложение приходится на меридиан разрыва или продолжается по окружности глазного яблока. Таким образом, достигается сдавливание склеры, что герметизирует разрывы сетчатки. Экстраскеральная пломба абсолютно незаметна, что позволяет избежать косметического дефекта. Сжатие глазного яблока снижает риск возникновения тракции стекловидного тела на сетчатку. Спустя несколько дней после проведения данной операции, выполняют лазерную коагуляцию сетчатки, прилегающей к разрывам. В результате участок образовавшейся рубцовой ткани препятствует скоплению под сетчаткой внутриглазной жидкости.
Витрэктомия
Операция витрэктомии выполняется с удалением вещества стекловидного тела и очищением ткани сетчатой оболочки от фибрилл. Затем происходит удаление просочившейся под сетчатку жидкости. А образовавшуюся в глазном яблоке полость заполняют силиконовым маслом, газо-воздушной смесью, воздухом либо перфторорганическими соединениями. В процессе вмешательства выполняют лазеркоагуляцию зон разрывов сетчатки с помощью специального внутриглазного наконечника. Как правило, вмешательство проводят под местной анестезией. Если для заполнения полости использовался воздух или газо-воздушная смесь, он постепенно замещается внутриглазной жидкостью, и в повторной операции необходимости нет. Заполнение полости силиконовым маслом требует его последующего удаления, по индивидуальным показаниям. Как правило, повторная операция назначается через месяц после первой или позже. Иногда наряду с витрэктомией, требуется выполнение экстрасклерального пломбирования.
В случае, когда в процессе операции, добиться плотного прилегания ретинальной ткани не удается, с большой долей вероятности, речь идет о длительном существовании отслойки на фоне системных заболеваний (сахарного диабета). Чаще всего в подобной ситуации формируется рубцовая ткань, мешающая сращению сетчатки. Это становится причиной продолжающегося снижения зрительной функции вплоть до полной слепоты. Также возможно развитие субатрофии глазного яблока, при которой, возникает необходимость его полного удаления.
Высокий риск подобного неблагоприятного исхода, делает кисты сетчатки патологией, требующей максимально раннего медицинского вмешательства и проведения адекватного лечения.
Специалисты-ретинологи нашей клиники имеют огромный опыт лечения заболеваний сетчатки. Благодаря их высокой квалификации, и наличию всей необходимой новейшей аппаратуры, подобные патологии лечатся у нас быстро и безопасно. Применение инновационных технологий и индивидуальный подход к каждому пациенту, обеспечивает гарантированное получение максимально высоких результатов даже в самых сложных случаях.
Кисты на сетчатке нередко являются причиной расслоения вещества этой оболочки. При наличии периферической кистозной дегенерации в ряде случае возникает слияние микроцист сетчатки, что приводит к формированию щелевидных пространств. Эти пространства могут расслаивать сетчатку на всем ее протяжении. В зоне расслоения довольно часто образуются разрывы, которые могут быть одиночными или множественными. Если расслоение сетчатки возникло из-за кистозной дегенерации, даже при условии разрыва оболочки зрительная функция может длительное время сохраняться на высоком уровне. Некоторые ученые полагают, что кисты в веществе сетчатки возникают в результате нарушения кровоток в зоне макулы и периферической области сетчатки. Процесс этот сопровождается отеком сетчатки и последующим ее расслоением. В результате этих изменений возникает дегенерация и гибель ретинальных структур.

Классификация
Кисты в сетчатки могут быть первичными, вторичными, наследственными. Первичные кисты обычно выявляют в молодом возрасте у пациентов с миопией. Иногда они могут появиться в возрасте 50-60 лет в результате старческих дегенеративных процессов. Вторичные кисты всегда возникают на фоне какого-либо патологического процесса в глазном яблоке.
Другой тип классификации кист сетчатки выделяет следующие разновидности:
- Дегенеративные кисты (приобретенные, сенильные) могут быть типичными или ретикулярными (куполообразный ретиношизис, гигантская киста сетчатки).
- Наследственные кисты.
- Вторичные кисты сетчатой оболочки возникают на фоне многих заболеваний:
- сосудистые патологии (ретинопатия недоношенных, пролиферативная диабетическая ретинопатия, окклюзия центральной вены сетчатки, серповидно-клеточная ретинопатия),
- воспаление (хронический иридоциклит, периферический и хронический увеит),
- врожденные патологии (ямка в диске зрительного нерва, болезнь Коутса),
- травмы (синдром насильственного встряхивания младенцев, тупая травма головы, ретинальные кровоизлияния новорожденных),
- онкологические заболевания (гемангиома хориоидеи, злокачественная меланома, гамартома комбинированная с поражением пигментного эпителия и сетчатки),
- другие заболевания (регматогенная отслойка сетчатки при длительном ее существовании, апластическая анемия);
- тератогенная патология, которая возникает при использовании дифенил дигидропиримидина.
Клиническая картина
На ранних стадиях заболевания в периферической области сетчатки возникает кистовидная дистрофия ее вещества. Сама сетчатка становится менее прозрачной, сероватого цвета. По мере прогрессировании кистоидных изменений появляется и прогрессирует расслоение вещества сетчатки. Постепенно увеличивается площадь и высота клеточных изменений. Все эти изменения начинаются чаще в нижненаружном квадранте глазного дна, а затем распространяются на всю периферическую область (циркулярный характер изменений). Иногда изменения начинаются в наружном квадранте, а затем распространяются на макулу.
По высоте расслоение сетчатки прогрессирует также постепенно: сначала изменения плоски, при этом патологическая зона окрашена в сероватый цвет, а ход сосудов не изменен. В дальнейшем происходит нарастание высоты расщепления сетчатки, сосуды перемещаются на измененную область сетчатки. На этом фоне возникают вторичные дистрофические процессы, в слоях сетчатки отмечается дезорганизация пигмента, отложения, очаги атрофии пигментного эпителия. При этом в ряже случаев возникают разрывы сетчатки, которые могут быть в наружном или внутреннем слое. В первом случае разрывы имеют больший размер и обычно неправильную форму. При внутренних разрывах форма дефекта обычно правильная, а размер меньше. На буллезной стадии изменения сетчатки становятся более значительными. Сетчатка становится похожа на проминирующее прозрачное образование с четкими контурами. Если имеется разрыв, то в большинстве случаев присоединяется отслойка сетчатки.
Диагностика
В случае вторичных кист сетчатки острота зрения у пациентов снижается до 15-20%. В случае первичных изменений острота зрения нередко достигает ста процентов (при условии коррекции).
При изучении полей зрения, могут быть выявлены выпадения определенных областей, которые соответствуют зоне расслоившейся сетчатки.
Информативным методом обследования, который позволяет установить диагноз, является оптическая когерентная томография. При этом врач может установить характер, особенности и высоту расслоения, используя абсолютные значения.
Лечение
Лечение при кистах начинают с лазерного воздействия. Если присоединяется отслойка сетчатки, то следует провести операцию в полости стекловидного тела, то есть витреоретинальное вмешательство. Иногда проводят склеральную депрессию, которая особенно эффективна при локальном процессе. Хирургическое лечение направлено на устранение отслойки сетчатки, ограничение области изменения сосудов. При отслойке сетчатки очень важно, чтобы она стала плотно прилегать к подлежащим слоям.
Показаниями к лазерной коагуляции сетчатки являются:
- выраженное расслоение сетчатки;
- прогрессирующее течение заболевания;
- выпадение полей зрения в случае вторичных кист;
- разрывы стенок кист.

Для лазерной коагуляции имеется ряд противопоказаний:
- снижение прозрачности оптических сред вследствие кровоизлияния, катаракты, других патологических изменений.
- Некомпенсированная внутриглазная гипертензия.
- Острые инфекционные процессы в пределах глазного яблока.
В случае расслоения сетчатки требуется оперативное лечение. В зависимости от размера кисты и ее локализации можно провести лазерную коагуляцию или криопексию сетчатки. При этом в области разрыва формируется очаг асептического воспаления, что приводит к последующему образованию рубцовой ткани. В результате такого вмешательства сетчатка плотно спаивается с сосудистой оболочкой и пигментным эпителием. Жидкость, которая успела просочиться под сетчатку, рассасывается. Если область отслоения значительная и затрагивает макулу, то операцией выбора является витрэктомия илиэкстрасклеральное пломбирование.
Экстрасклеральное пломбирование
Довольно долго эта операция являлась стандартным лечением при расслоении сетчатки. Перед проведением операции врач должен четко локализовать разрывы. После этого можно приступать к вмешательству, которое проводится при условии местного или общего обезболивания. В ходе операции доктор подшивает губчатый или силиконовый имплант к склеральной оболочке. Его накладывают только по меридиану разрыва или по всей окружности глазного яблока. В результате происходит сдавливание склеры и разрывы сетчатки герметизируются. Эта экстраскеральная пломба не заметна, поэтому косметические дефекты после операции не возникают. За счет сжатия глазного яблока при этом снижается риск тракции стекловидного тела на поверхность сетчатой оболочки. Чрез несколько дней после подшивания пломбы нужно провести лазерную коагуляцию зоны сетчатки, которая располагается рядом с разрывами. В результате образуется участок рубцовой ткани, которая препятствует накоплению жидкости под сетчаткой.
Витрэктомия
При витрэктомии производят удаление измененного вещества стекловидного тела, после чего очищают поверхность сетчатки от фибрилл. Далее удаляют жидкость, которая попала под сетчатку. Образовавшуюся полость в глазном яблоке заполняют при помощи силиконового масла, газо-воздушной смеси, стерильного воздуха или перфторорганических соединений. Лазерная коагуляция проводится непосредственно во время оперативного вмешательства при помощи специального внутриглазного наконечника. Обычно для проведения витрэктомии бывает достаточно местной анестезии. Если образовавшуюся полость заполнили воздухом (газо-воздушной смесью), то этот газ постепенно замещается внутриглазной жидкостью, то есть проводить повторную операцию не нужно. В случае, когда полость заполнили силиконовым маслом, то последнее необходимо удалить из глаза через определенное время, которое определяется с учетом индивидуальных показателей. Обычно повторную операцию выполняют через месяц или более. В ряде случаев помимо витрэктомии хирург проводит и экстрасклеральное пломбирование.
Если во время операции не удалось добиться плотного прилегания сетчатки, то, скорее всего, речь идет о длительно существующей отслойке на фоне сахарного диабета или других системных заболеваний. Чаще всего в этом случае происходит формирование рубцовой ткани, которая препятствует сращению сетчатки. При этом зрительная функция будет продолжать снижаться до тех пор, пока глаз не ослепнет. Кроме того, может развиться субатрофия глазного яблока, которая потребует удаления глаза.
В связи с этим очень важно вовремя обратиться за квалифицированной помощью и выполнить оперативное лечение отслойки сетчатки.

Кисты на сетчатке – довольно частая причина ее отслойки. Это происходит из-за того, что в некоторых случаях возникновение периферической кистозной дегенерации приводит к слиянию микроцист сетчатки и формированию пустотных пространств щелевидного типа. Такие пространства на всем протяжении сетчатки и становятся причиной ее расслоения. При этом, в зоне расслоения нередко образуются одиночные и множественные разрывы.
При отслоении сетчатки из-за кистозной дегенерации зрительная функция, даже в случае разрыва оболочки, длительное время способна сохраняться на довольно высоком уровне. Существует мнение, что возникновение кист в ткани сетчатки обусловлено нарушением кровотока в ее макулярной зоне и на периферии. Данный процесс происходит на фоне отека и последующего отслоения сетчатки, что в конечном итоге приводит к дегенерации и отмиранию ретинальных структур.
Типы и виды кист сетчатки
Кисты сетчатки обычно подразделяются на первичные, вторичные и наследственные. Выявление первичных кисты, как правило, происходит у молодых пациентов с миопией. Правда, возможно их появление и в зрелом возрасте (50-60 лет) на фоне сенильных дегенеративных процессов.
Возникновение вторичных кист сетчатки всегда происходит вследствие протекания неких патологических процессов органа зрения.
Существует и еще одна классификации кист сетчатки, в которой специалисты выделяют следующие их разновидности:
- Наследственные кисты.
- Дегенеративные приобретенные и сенильные кисты, которые подразделяются на типичные и ретикулярные (гигантская киста сетчатки, куполообразный ретиношизис).
- Вторичные кисты сетчатки, образующиеся на фоне некоторых болезней глаз, в том числе:
- Сосудистых патологий (некоторых видов ретинопатии, окклюзии вен сетчатки);
- Воспалительных процессов (хронического иридоциклита, хронического периферического увеита);
- Врожденных аномалий (ямки диска зрительного нерва, болезни Коутса),
- Травм;
- Онкологических новообразований (злокачественная меланома, гемангиома хориоидеи, комбинированная гамартома ретинального пигментного эпителия и сетчатки);
- Тератогенных аномалий с участием дифенил дигидропиримидина;
- Прочих заболеваний глаз (длительно существующая регматогенная отслойка сетчатки, апластическая анемия).
Симптоматика патологии
На ранних стадиях развития кист сетчатки в периферической ее зоне развивается кистовидная дистрофия. Прозрачность сетчатки снижается с возникновением сероватого оттенка. По мере усиления процесса дегенеративных кистоидных изменений, возникает расслоение ткани сетчатки. С прогрессированием процесса отслойки, площадь и высота имеющихся клеточных изменений увеличивается. Как правило, подобные изменения возникают в нижненаружном квадранте глазного дна, распространяясь затем на всю зону периферии (изменения имеют циркулярный характер). Реже поражение начинается в наружном квадранте, постепенно продвигаясь в макулярную зону.
Прогрессирование отслойки сетчатки по высоте происходит также постепенно. На начальном этапе изменения практически плоские, с окрашенной в серый цвет зоной поражения и не измененным ходом сосудов. Затем высота расщепления ткани возрастает с перемещением сосудов в зону поражения. Это становится толчком к развитию вторичных дистрофических процессов: возникает дезорганизация отложения пигмента в слоях сетчатки и очаговая атрофия пигментного эпителия. В некоторых случаях на этом этапе возникают разрывы наружного или внутреннего слоев сетчатки. При этом, разрывы наружного слоя обычно имеют больший размер и неправильную форму. При разрывах внутренних слоев размер дефектов, как правило, меньше и его форма правильная. Буллезная стадия кистоидной дегенерации характеризуется значительными изменениями сетчатки. Она начинает напоминать проминирующее, имеющее четкие контуры прозрачное образование. При имеющихся к этому этапу разрывах, в большинстве случаев возникает отслойка сетчатки.

Диагностика кист сетчатки
Диагностическое обследование пациентов на предмет кист сетчатки, включает: определение остроты зрения – визометрию; исследование его полей – периметрию; инспекцию глазного дна методом ОКТ.
Исследование остроты зрения при вторичных кистах сетчатки, выявляет его снижение на 15-20%. Первичные кисты таких изменений не дают и острота зрения пациентов в условиях коррекции может оставаться на уровне ста процентов.
Проведение периметрии может выявлять выпадения отдельных областей полей зрения, которые находятся в проекции зоны расслоившейся сетчатки.
Однако, наиболее информативный метод обследования пациента при кистоидной дегенерации сетчатки, это оптическая когерентная томография. Она позволяет установить абсолютные значения особенностей, характера и высоты возникшей отслойки, в большей степени влияя на установление диагноза.
Лечение
На первом этапе лечения кист рекомендуется лазерная коагуляция сетчатки. В случае осложнения заболевания отслойкой сетчатки, рекомендуется выполнение витреоретинального хирургического вмешательства в полости стекловидного тела. К примеру, проведение склеральной депрессии целесообразно при локальном обособленном патологическом процессе. При этом, все хирургические операции имеют целью устранение отслойки сетчатки и ограничение области пораженных сосудов. Особенно важно при отслойке сетчатки добиться ее плотного прилегания к подлежащим ей слоям.
Процедура лазерной коагуляции назначается в следующих случаях:
- Прогресс в течении заболевания;
- Выраженный процесс отслойки сетчатки;
- Вторичные кисты, осложненные выпадением полей зрения;
- Разрывы кистозной стенки.
Противопоказаниями к выполнению данной процедуры становятся:
- Кровоизлияния, катаракта и прочие патологические изменения послужившие причиной снижения прозрачности оптических сред.
- Внутриглазная гипертензия.
- Инфекционные процессы глазных сред в стадии обострения.
Процесс отслойки сетчатки требует выполнения оперативного лечения. Как правило, проводят лазерную коагуляцию сетчатки или ее криопексию, что зависит от размера и локализации кист. В области разрыва при этом возникает зона асептического воспаления, в последующем приводящего к образованию рубцовой ткани. Подобное вмешательство помогает плотной спайке сетчатки с сосудистой оболочкой и пигментным эпителием. Просочившаяся под сетчатку жидкость постепенно рассасывается. В случае, когда масштаб зоны отслоения сетчатки велик и затрагивает макулу, выбор оперативного вмешательства склоняется в пользу экстрасклерального пломбирования либо витрэктомии.
Экстрасклеральное пломбирование
Операция эписклерального пломбирования довольно долго является стандартом лечения отслоек сетчатки. До начала операции, хирург локализует разрывы и приступает непосредственно к необходимым манипуляциям. Проводится местное обезболивание или выполняется общий наркоз. В процессе операции, к склеральной оболочке хирург подшивает специальный имплантат — губчатый или силиконовый. Возможно его наложение лишь по меридиану разрыва либо полностью по окружности глазного яблока. Это приводит к сдавливанию склеры, в результате чего разрывы сетчатки герметизируются. Экстраскеральная пломба невооруженным глазом не видна, что гарантирует отсутствие косметических дефектов в последующем. Сжатие такой пломбой глазного яблока значимо снижается риск тракции поверхности сетчатой оболочки в сторону стекловидного тела. Спустя несколько дней после операции эписклерального пломбирования проводят лазерную коагуляцию сетчатки в зонах, прилегающих к разрывам. Это приводит к образованию области рубцовой ткани, не позволяющей жидкости скапливаться под сетчаткой.

Витрэктомия
Как правило, витрэктомию проводят под местной анестезией. В ходе операции, хирург удаляет измененное вещество стекловидного тела и очищает от фибрилл поверхность сетчатки. Затем также удаляет попавшую под сетчатку жидкость. Возникшую в результате удаления стекловидного тела полость он заполняет силиконовым маслом, газо-воздушной смесью, либо одним из перфторорганических соединений. Одновременно в ходе операции, выполняют и лазеркоагуляцию с использованием специального внутриглазного наконечника. В случае заполнения образовавшейся полости газо-воздушной смесью, происходит ее постепенное замещение внутриглазной жидкостью, без необходимости проведения повторного вмешательства. При заполнении полости силиконовым маслом, через некоторое время, определяемое по индивидуальным показателям, его удаляют из глаза. Повторная операция обычно назначается не ранее чем через месяц. В некоторых случаях помимо витрэктомии, показано выполнение и экстрасклерального пломбирования.
Если в процессе хирургического вмешательства плотного прилегания сетчатки добиться не удалось, значит причиной тому служит ее длительное существование на фоне некоторых системных заболеваний, к примеру, сахарного диабета. В этом случае обычно выявляются препятствующие сращению сетчатки грубые рубцы. При этом, снижение зрительной функции будет продолжаться вплоть до полной слепоты пораженного глаза. Также не исключен вариант возникновения субатрофии глазного яблока, при которой необходимо удалять глаз.
Именно поэтому при отслойках сетчатки очень важно своевременно обращаться за медицинской помощью для проведения оперативного лечения.
Сетчаткой называют оболочку, выстилающую глаз изнутри и состоящую из нескольких слоев светочувствительных клеток, которые являются главным звеном в механизме восприятия изображения и передачи его в мозг. Эта оболочка плотно соединена с сосудистой оболочкой глаза, и прижимается к ней стекловидным телом.
В некоторых случаях возникает патологический процесс, в результате которого в одном или нескольких участках происходит отрыв сетчатки от сосудистой оболочки. В место разрыва поступает жидкость стекловидного тела, которая отслаивает сетчатку. Сетчатка, отслоенная от сосудистой оболочки, перестает получать кровоснабжение, в результате чего атрофируется и погибает. Если на этом этапе не приняты срочные меры, то жидкость, проникая все дальше, может привести к тотальной отслойке сетчатки, что приведет к потере зрения на пораженном глазу.
Отслойка сетчатки: медицинская справка
Отслойка сетчатки
Глаз – человека, животного, прочих обитателей планеты – это многослойный инструмент. Слои тесно прилегают друг к другу и выполняют строго определенные функции. Утрата одного из них приводит к развитию слепоты.
Отслойка сетчатки – это отделение нейроэпителя, который представлен палочками и колбочками, от пигментного слоя зрительного анализатора. Область между 2 слоями заполняется субретинальной жидкостью. При этом нарушается кровоснабжение светочувствительного слоя и палочки и колбочки начинают гибнуть.
Это приводит к снижению остроты, утрате сумеречного зрения. Чем дольше существует расслоение участков оболочек зрительного анализатора, тем выше риск полной слепоты в будущем.
Классификация и этиология процесса
Выделяют 3 основные группы отслоение слоя нейроэпителия – травматическая, дистрофическая и вторичный патологический процесс. Травматическое отслоение происходит как осложнение проникающего ранения зрительного яблока, контузии, действия агрессивных жидкостей.
Дистрофический или первичный процесс развивается из-за разрыва тканей. Вследствие чего в образовавшуюся полость проникает влага из стекловидного тела. Вторичное отслоение палочек и колбочек – это осложнение различных заболеваний зрительного анализатора несвязанных напрямую со зрительной функцией органов.
Причины вторичного патологического процесса:
- новообразования различного генеза системы глаза;
- воспалительные процессы;
- тромбозы и тромбоэмболия кровеносных магистралей в глазном яблоке;
- ретинопатия у детей, родившихся до 38 недели гестации.
Кроме этого, на развитие дистрофических процессов в системе глаза влияют генетическая предрасположенность, трудовая деятельность, связанная с влиянием повышенных температур в области лица.
Если обнаружена та или иная патология, которая может в будущем спровоцировать отслоение нейроэпителиального слоя, то такого пациента ставят на диспансерный учет. Показаны мероприятия для предупреждения отслойки сетчатки.
Причины травмы
Причин отслоения может быть достаточно много. К базовым факторам риска отслоения сетчатки, обычно относят:
- Различные нарушения кровообращения в зрительной системе, включая локальные воспалительные процессы, закупорки периферических сосудов;
- Вирусные заболевания глаз, связанные с поражение центральной зоны глазного дна и иных локализаций зрительной системы;
- Стрессовые ситуации, выступающие катализатором сбоев в работе нервной системы;
- Системные нарушения углеводного и жирового обмена при сахарном диабете;
- Слишком большие физические нагрузки, часто сопровождающиеся воздействием на орган резких перепадов температур;
- Прямые травмы глаз разнообразной этиологии.
Помимо вышеозначенных факторов, существуют прямые причины отслоения:
Симптоматика ранней стадии
Развитие патологического процесса отличается высокими темпами. Поэтому при первых признаках отслоения тканей следует обратиться к офтальмологу. В противном случае прогноз неблагоприятный.
На начальной стадии пациенты предъявляют следующие жалобы:
- резкое изменение свето- и цветовосприятия;
- появление фотопсии – вспышки, молнии, звезды, искры. Этот симптом относится к часто повторяющимся, поэтому пациент его не пропустит;
- нарушение координации;
- нарушение видимых контуров предметов.
Фотопсии появляются при механическом воздействии на глазное яблоко и при ярком освещении. В глазном яблоке происходит натяжение, раздражение слоя сетчатки, что проявляется в визуальных образах.
Состояние пациента улучшается после длительного отдыха в положении лежа или сна. При этом происходит натяжение нейроэпителиального слоя, и он начинает контактировать с внутренними слоями глазного яблока. Сетчатка временно становится на место. В положении стоя или сидя ткани опять расходятся и качество зрения снижается.
Признаки наличия болезни
Почти все случаи отслоения сетчатой оболочки сопровождаются рядом феноменов, возникающих перед глазами больного:
- яркие световые вспышки (фотопсии);
- волнистые и зигзагообразные линии (метаморфорпсии);
- мушки и черные точки.
Когда заболевание прогрессирует, человек чувствует пелену перед глазами. Зрение с каждым днем падает. В связи с тем, что в период ночного отдыха сетчатка в состоянии принимать стандартное положение, утром зрение может приходить в норму, но к середине или концу дня снова ухудшаться. Чем опасен ожог сваркой, можно узнать по ссылке.
Если произошел разрыв в нижних глазных отделах, процесс отслоения будет довольно медленный. При этом нет особых зрительных дефектов. А в случаи с разрывом в верхних отделах происходит стремительное развитие заболевания, вплоть до нескольких дней. Про хориоретинит можно узнать в данном материале.
Когда отсутствует своевременное и грамотное лечение, начинается отсоединение всех зон сетчатки от хориоидеи. Наступает момент, когда человек видит предметы искривленными, зрение резко ухудшается, развивается косоглазие или вялотекущий иридоциклит.
Диагностические мероприятия
Отслойка сетчатки: диагностика
На первоначальном этапе обследования проводится физиакальный осмотр у офтальмолога и опрос пациента. Методика обследования состоит из нескольких этапов:
- Определение остроты зрения – отмечают ухудшение. Попытки коррекции при помощи линз не приносят ожидаемого результата.
- Определение периферического зрения – периметрия – наблюдается выпадение участков зрения на стороне противоположной участку отслойки нейроэпителия.
- Изменение внутриглазного давления – при развитии патологического процесса отмечается снижение показателя на 5 единиц.
- Биомикроскопия – для выявления участков деструкции тканей зрительного анализатора, кровотечений, микротравм, появления фиброзных тяжей в глазном яблоке.
- Исследование при помощи проходящего света для исключения помутнения глазных сред.
- Офтальмоскопия – отмечают участки отслойки, разрывы тканей.
- УЗИ и томография.
- Электроретинография – отмечается снижение или полное отсутствие показателей.
Показано обследование у прочих узких специалистов – эндокринолога, невропатолога, генетика. Дополнительно назначают лабораторные исследования крови и мочи на общие показатели, сахар, толерантность к глюкозе, биохимию крови и мочи.
Диагностика травмы
В комплекс базовых диагностических мероприятий при диагностике отслоения сетчатки глаза обычно включают стандартный и расширенный набор инструментально-офтальмологических и лабораторных методов обследования:
- Периметрию – оценку полей зрения;
- Тонометрию – определение внутриглазного давления;
- Визиометрию – измерение остроты зрения;
- Биомикроскопию – изучение состояния тканей глаза;
- Офтальмоскопию – осмотр глазного дна;
- Исследование известных энтопических феноменов;
- Электрофизиологический тест и УЗИ в В-режиме – выявление критической частоты слияния мерцаний, лабильности зрительного поля, порога электрочувствительности, проведение ультразвукового исследования в двумерном режиме, проч.;
- Комплексное лабораторное обследование со сдачей анализов мочи, кала и прочего материала на ряд заболеваний, синдромов и патологий.
Ключевым методом диагностики выступает офтальмоскопия, проводящаяся с помощью линзы Гольдмана. С её помощью можно точно установить наличие отслойки сетчатки.
Дополнительные мероприятия подтверждают первичный диагноз, дают возможность определить место и протяженность разрыва, степень угрозы отслойки макулярной области и иные параметры, позволяющие определиться с дальнейшей терапией патологии.
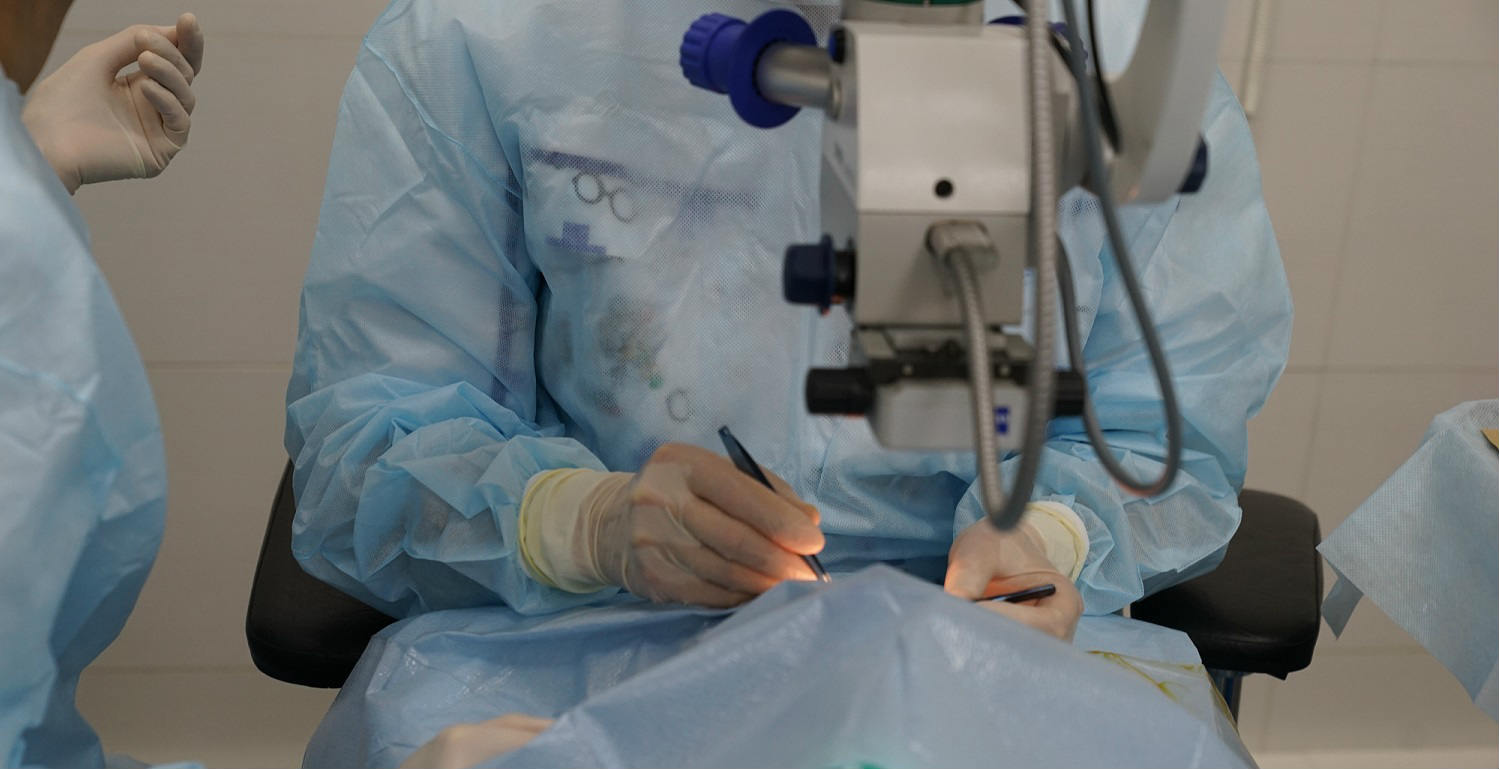
Лечебная тактика
Отслойка сетчатки устраняется хирургическим путем
Лечение отслойки сетчатки только оперативное. Медикаментозная терапия неэффективна. Чем быстрее будет проведено вмешательство на тканях глаза, тем выше шансы сохранить зрение в полном объеме.
Оперативное вмешательство при экссудативной отслойке выполняется только после выявления причин патологического процесса в глазном яблоке.
Виды хирургического вмешательства при отслойке нейроэпителия:
- Пневморетинопексия – для установки участки сетчатки на место в стекловидное тело вводится воздух. Он придерживает поврежденный участок в физиологическом положении. Рассасывание пузырька воздуха происходит в течение нескольких недель. В этот период по необходимости проводят лазерную коррекцию и обработку пораженного участка жидким азотом для закрепления нейроэпителия к подлежащим тканям.
- Склеропластика – на склеру крепится силиконовая полоска. Затем полоску приближают к участку отслоившейся ткани и прижимают.
- Эндовитреальные операции – иссечение участка стекловидного тела вместе с фиброзными тяжами. Лазерная коагуляция – отслоившиеся ткани обрабатывают квантами света определенной частоты. При этом происходит приваривание слоя нейроэпителия к подлежащим тканям.
Операция проводится либо под общим наркозом, либо под местной анестезией. Длительность манипуляции составляет от 2 до 4 часов в зависимости от состояния пациента, диагноза, возраста, наличия или отсутствия осложнений.
Хирургия отслойки сетчатки — тема видеосюжета:
Подготовка к оперативному лечению
Оперативные вмешательства на сетчатке являются плановыми. Экстренная операция показана только при травме глазного яблока с отслойкой тканей.
Предварительная подготовка заключается в следующем:
- За неделю пациент должен отказаться от приема антикоагулянтов.
- Перед оперативным вмешательством запрещено принимать пищу в течение 6 часов.
- Алкоголь и табак – под строгим запретом.
Если пациент принимает какие-либо медикаментозные средства на постоянной основе, то об этом нужно предупредить врача.
Поведение после вмешательства
Заболевание сетчатки и сосудистой оболочки
После операции пациент переводится в палату, где его будут наблюдать в течение нескольких часов. Длительной госпитализации при терапии сетчатки не требуется и больной покидает клинику в тот же день.
После вмешательства присутствуют болевые ощущения, нечеткость зрения, тошнота. Поэтому самостоятельно покидать клинику запрещено.
Для снижения риска травматизации и уменьшения нагрузки на глаза пациенту накладывается стерильная повязка. Она снимается через сутки при осмотре врача. Самостоятельно трогать или проводить любые манипуляции с повязкой запрещено.
В течение реабилитационного периода следует избегать попадания воды в глаза, забыть о бане и сауне, прочих тепловых процедурах в районе лица. Возвращаться к активной деятельности разрешается через 7–12 дней после вмешательства.
Возможные осложнения
Осложнения после любого вида оперативного вмешательства на глазном анализаторе развиваются крайне редко. Основные причины негативной реакции – наличие прочих заболеваний глаза, общее ослабленное состояние пациента, пренебрежение рекомендация врача по поведению в послеоперационный период.
Что можно ожидать:
- новый виток расхождения слоев глазного эпителия – требуется повторное вмешательство;
- появление рубцовых изменений на сетчатке – лечение только оперативное;
- инфицирование глаза и развитие воспалительного процесса.
Если появился отек, гиперемия тканей, повысилась температура, развился грудной кашель, то следует срочно обратиться в медицинское учреждение.
Важно! Чем раньше вы обратитесь к врачу, тем выше шансы сохранить зрение в полном объеме!
Читайте также:

