Основными клиническими проявлениями рака ректосигмоидного отдела прямой кишки являются
Ректосигмоидное соединение – участок прямой кишки, находящийся на 15 см выше анального отверстия. Прямая кишка простирается от аноректального перехода до сигмовидной кишки. Опухоль, располагающаяся более чем на 15 см выше анального отверстия, уже называется опухолью сигмовидной кишки. При диагностике при помощи МРТ анальное отверстие не отображается, поэтому место локализации опухоли определяется при помощи измерения расстояния от аноректального перехода до непосредственно новообразования.
Иногда злокачественные новообразования ректосигмоидного соединения ошибочно называют раком прямой кишки, однако это общее название, скорее необходимое для удобства обозначения и понимания больными диагноза. Рак прямой кишки имеет свойство быстро развиваться и относится к одним из наиболее быстро прогрессирующих видов рака. Он образует метастазы и сопровождается самыми болезненными для больного симптомами.
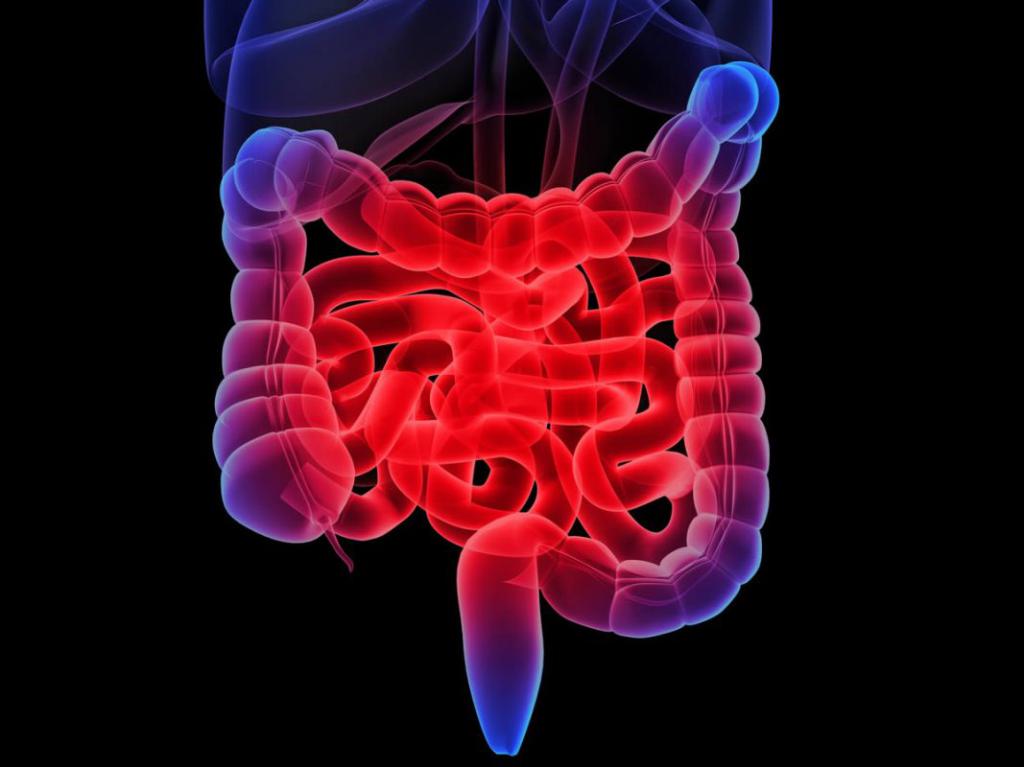
Как выглядит опухоль ректосигмоидного соединения. Факторы риска образования опухоли

Рисунок 1. Опухоль ректосигмоидного соединения
- семейная история раковых опухолей (два и более близких родственника болели раком);
- отсутствие в пище клетчатки, сырой растительной пищи, слабая перистальтика;
- пристрастие к мясной пище, блюдам, содержащим мясо (особенно свинину);
- отсутствие физических нагрузок, гиподинамия;
- ожирение, избыточный вес;
- диабет с инсулинозависимостью;
- работа на вредных производствах;
- низкокалорийные диеты в течение многих лет (дефицит питательных веществ);
- курение, алкоголь в больших количествах. У алкоголиков шанс заболеть раком прямой кишки и её участков выше в несколько раз, чем у людей, которые умеренно потребляют алкоголь;
- воспалительные заболевания желудка, кишечника, хронический дисбактериоз;
- ВИЧ-статус положительный, СПИД;
- беспорядочные половые контакты, как следствие, наличие инфекций, передающихся половым путем;
- беспорядочная гомосексуальная половая жизнь (увеличивает шансы на инфицирование ВПЧ, как следствие, возрастает и риск образования различных опухолей).
Примерно 95% от общего количества регистрируемых в мире злокачественных опухолей ректосигмоидного соединения составляет аденокарцинома различной степени дифференцировки. Другие формы опухолей (слизистая аденокарцинома, перстневидно-клеточный рак, мелкоклеточный рак, плоскоклеточный рак, аденоплоскоклеточный рак, медуллярный рак, недифференцированный рак) встречаются намного реже.
Диагностика опухоли ректосигмоидного соединения
Для диагностики опухоли ректосигмоидного соединения применяют такие виды анализов и инструментальных исследований:
- определение группы крови, резус-фактора;
- серореакция на сифилис;
- общий анализ крови и мочи, биохимический анализ (мочевина, кератин, белок);
- опухолевые маркеры, коагулограмма;
- МРТ, КТ, ПЭТ;
- пальцевое исследование прямой кишки;
- виртуальная колонография, ирригоскопия, ректороманоскопия (с последующей биопсией);
- рентген грудной клетки;
- УЗИ органов малого таза, кишечника, желудка и забрюшинного пространства;
- консультация уролога, гинеколога, хирурга;
- гастродуоденоскопия.
Лечение определяется степенью развития опухоли, её точным расположением, а также степенью поражения стенок кишечника (повреждены ли они, находится ли опухоль внутри ректосигмоидного соединения или уже поразила другие ткани). Если повреждены лимфоузлы, хирург удаляет и их в том числе, поскольку без этого опухоль может быстро появиться снова и развиваться еще стремительнее. Самый популярный метод лечения данного вида рака – резекция ректосигмоидного соединения. Под ней подразумевается частичное или полное (с последующим протезированием) удаление этого участка кишечника.
Симптомы ректосигмоидного рака
- болевые ощущения в кишечнике;
- наличие крови в кале;
- вздутие живота с выделением газов с резким гнилостным запахом;
- отказ от пищи, исчезновение аппетита;
- вялость, апатия, депрессия, нежелание жить (эти симптомы могут наблюдаться у больного еще до того, как ему станет известен его диагноз);
- ухудшение цвета лица и кожи по всему телу;
- рвота, тошнота, отторжение желудком любой пищи сразу после употребления;
- отсутствие интереса к еде или неприятие различных, ранее любимых, запахов;
- резкое похудение, потеря более 10 кг веса меньше чем за 3 месяца;
- зловоние изо рта, отрыжка воздухом до и после еды;
- липкость кожи, холодный пот;
- помутнение зрачков, желтизна лица.
Лечение злокачественных опухолей кишечника и профилактика
Основным методом лечения рака ректосигмоидного соединения является хирургическая резекция. Она может быть полной или частичной. Кроме пораженного раковыми клетками участка опухоли, удаляются также региональные лимфатические узлы. Образцы тканей не менее чем 12 близлежащих лимфатических узлов должны пройти гистологическое исследование на наличие раковых клеток.
Резекция по Гартману применяется, когда опухоль дает осложнения (например, кишечную непроходимость или опухолевую перфорацию). Если опухоль поражает ближайшие ткани и органы, проводят комбинированную операцию с частичным удалением пораженных органов и полным удалением пораженных тканей. Если имеются отдаленные метастазы, например, в яичниках, печени или легких, производится поэтапное или одномоментное удаление.
Если в дистальном и проксимальном участке отсечения области кишечника не наблюдается роста злокачественных клеток, операцию можно считать успешной.
Однако ситуация осложняется, если опухоли ректосигмоидного соединения неоперабельны. Если операция невозможна, проводится полное удаление большого участка кишечника с формированием колостомы (специальной трубки для отвода отходов пищеварения). Если больной страдает кишечной непроходимостью, врач формирует петлевую трансверзостому, а не сигмостому (соединение между внутренним органом и наружной средой). Так будет легче сформировать в будущем сигморектальный анастомоз (искусственное соединение сосудов или полостных органов).
Еще один способ лечения – лучевая терапия. Она бывает предоперационной и послеоперационной. Последняя может понадобиться, когда рак распространился на стенки живота, таз и пространство за брюшиной. Обычно облучают остаточную опухоль или тот участок, где врастает опухоль. Примерное время проведения послеоперационной лучевой терапии – через две недели после операции.
Химиотерапия применяется в комбинации с другими видами лечения. Препараты для химиотерапии: флуороурацил, капецитабин, оксалиплатин, кальция фолинат, тегафур, и другие. Курс лечения составляет около 3 месяцев.
Профилактические меры:
- рациональное питание;
- употребление продуктов, содержащих омега-3 кислоты, клетчатку, растительные волокна;
- активность, занятия спортом;
- удерживание нормы веса, профилактика ожирения;
- употребление необходимого количества воды, отказ от спиртного, сигарет, всех видов психостимуляторов и наркотических веществ;
- профилактика ЗППП;
- употребление рыбы вместо мяса, отказ от свинины (по мнению врачей, свиное мясо наиболее способствует росту раковых опухолей).
По материалам:
1)Recurrence and survival after total mesorectal excision for rectal cancer.
Heald RJ, Ryall RD. Lancet 1986; 1:1479- 1482.
2)The mesorectum in rectal cancer surgery:
the clue to pelvic recurrence? by R. J. Heald, E. M. Husband, R. D. H. Ryall
British Journal of Surgery Volume 69, Issue 10, pages 613-616, October 1982
3)Surgical management of locally recurrent rectal cancer.
by Sagar PM, Pemberton JH
Br J Surg 83:293-304, 1996
4)Kinsights Inc.
5)Oxford University
6)McGraw-Hill Concise Dictionary of Modern Medicine
Многим интересно, где находится ректосигмоидный отдел толстой кишки. Какие заболевания связаны с этой областью? Разберемся в данной статье.
Ректосигмоидит является воспалением дистальных районов толстого кишечника, то есть прямой и сигмовидной кишки. Это заболевание может быть острым, а также способно перейти в хроническую форму. Острая форма болезни проявляется схваткообразной болью, диареей, тошнотой, тенезмами, слабостью, а, кроме того, ознобом и гипертермией. На фоне хронического ректосигмоидита боли бывают ноющими или тянущими. Помимо этого, наблюдаются ложные позывы с поносами, возможен синдром интоксикации.

Заболевания ректосигмоидного отдела прямой кишки диагностируют с учетом жалоб, на основании осмотра, проведения ректального и эндоскопического исследования. Также больные сдают анализы кала, и проводится биопсия. Лечение предполагает соблюдение диеты, осуществление антибактериальной терапии, симптоматического лечения и применение местных противовоспалительных средств.
Итак, где находится ректосигмоидный отдел толстой кишки?
Анатомия
Ректосигмоидное соединение является участком прямой кишки, который находится на пятнадцать сантиметров выше анального отверстия. Прямая кишка у человека простирается, начиная от аноректального перехода вплоть до сигмовидного кишечника.
Ректосигмоидный отдел расположен в костном тазу, этот район окружается мышцами, органами мочеполовой системы, а, кроме того, связками и различными соединительнотканными структурами. В этом отделе контролируется естественный механизм опорожнения кишечника. Прямая кишка у человека частично расположена экстраперитонеально. Ее проксимальной границей выступает ректосигмоидное соединение.
Ректосигмоидный отдел состоит, как правило, из слизистой оболочки, а, кроме того, подслизистого слоя. Его также образует и мышечная оболочка. Снаружи он покрыт мощной фасцией.
Слизистая оболочка ректосигмоидного отдела прямой кишки покрыта цилиндрическим эпителием, который имеет большое количество бокаловидных клеток. Данная оболочка помимо прочего содержит очень много либеркюновых желез, которые почти полностью состоят из слизистых клеток. Именно по этой причине при наличии патологических процессов из прямого кишечника выделяется обильное количество различной слизи.
Кровоснабжение в ректосигмоидном отделе прямой кишки осуществляется нижней, а вместе с тем средней и верхней геморроидальными артериями. Из них верхняя артерия является непарной, а остальные две выступают парными, они подходят к прямой кишке с боковых сторон.
Основная информация о ректосигмоидите
Какие патологии возникают в ректосигмоидном отделе толстой кишки?
Ректосигмоидит относят к группе острых и хронических воспалительных патологий разного генеза, которые поражают прямую и сигмовидную кишку. Ректосигмоидит выступает наиболее распространенной разновидностью колита. Он занимает лидирующие позиции по частоте среди проктологических патологий. Зачастую его диагностируют у взрослых. В особенности вероятность развития этого заболевания повышается в возрасте от двадцати до сорока лет и после пятидесяти пяти.
Ректосигмоидит и его причины
Воспаление ректосигмоидного отдела ободочной кишки возникает при специфических и некоторых неспецифических инфекциях, а, кроме того, на фоне воспалительных заболеваний кишечника, при наличии гельминтозов, нарушений питания и в результате застоя каловых масс. Помимо всего прочего причиной ректосигмоидита может оказаться отравление токсичными соединениями наряду с локальными нарушениями кровоснабжения. Также причинами этого заболевания могут оказаться:
- Распространение воспалительных процессов с соседних органов.
- Наличие хронических заболеваний в районах пищеварения.
- Болезни поджелудочной железы и печени.
- Проведение лучевой терапии.
Инфекционный ректосигмоидит может развиваться под воздействием болезнетворных организмов. К неспецифическому характеру заболевания относятся воспаления нижних районов кишечника при наличии сальмонеллеза, дизентерии, холеры и прочих подобных инфекций с оральным путем передачи. Специфический тип ректосигмоидита может наблюдаться на фоне местного инфицирования возбудителем сифилиса, гонореи и ряда других болезней, которые передаются половым путем.
Паразитарный характер заболевания зректосигмоидного отдела может возникнуть при наличии лямблиоза, аскаридоза, энтеробиоза и при прочих гельминтозах. Причинами возникновения алиментарного ректосигмоидита оказываются следующие факторы:
- Злоупотребление алкоголем.
- Наличие чрезмерного пристрастия к острой, а вместе с тем к соленой и жирной пище.
Застойная форма болезни развивается при запорах из-за травматизации кишечных стенок чрезмерно плотными каловыми массами. Токсический характер ректосигмоидита может быть диагностирован на фоне передозировки некоторыми лекарственными препаратами, вследствие отравлений грибами и так далее.
Порой эта болезнь возникает вследствие перехода инфекции с близлежащих тканей и органов, к примеру, на фоне парапроктита, вагинита или уретрита. Ректосигмоидитом зачастую страдают пациенты, у которых наблюдаются другие хронические заболевания органов пищеварительной системы. Например, ректосигмоидит может возникнуть при наличии гастрита, холецистита, болезней поджелудочной железы, желчного пузыря или печени. Помимо всего прочего, причиной возникновения ректосигмоидита, а также рака ректосигмоидного отдела может оказаться проведение лучевой терапии при онкологических патологиях малого таза.
Симптоматика ректосигмоидита
Для острой формы болезни типично внезапное начало с возникновением слабости, помимо этого, больной может ощущать разбитость, выраженное ухудшение самочувствия, гипертермию, озноб, тошноту и рвоту. Пациенты, страдающие ректосигмоидитом, обычно жалуются на интенсивную режущую схваткообразную боль в левой части живота. Помимо этого, может наблюдаться диарея наряду с частыми тенезмами, сопровождающимися выделением некоторого количества каловых масс, слизи и крови в том числе. Может отмечаться метеоризм с ощущением неполного кишечного опорожнения. В рамках проведения на начальных стадиях ректального исследования может выявляться спазм, а в последующем полное расслабление сфинктера.

При наличии хронического ректосигмоидита клиническая картина обычно менее яркая, обострение в свою очередь может чередоваться ремиссиями разной продолжительности. Причинами появления симптомов, как правило, становятся нарушение питания наряду со злоупотреблением алкоголем. На фоне обострения пациенты, страдающие ректосигмоидитом, могут предъявлять жалобы на ноющую или тянущую боль в левой половине живота. Болевые ощущения зачастую отдают в поясницу и промежность. На фоне дефекаций болевой синдром может усиливаться. Очень часто наблюдается зуд в районе ануса наряду с учащением стула, тенезмами и вздутием живота. Спазмы и расслабление сфинктера выражаются слабее, чем на фоне острого ректосигмоидита.
Диагностика патологии
Диагноз данного заболевания выставляет проктолог с учетом жалоб, истории патологии и данных по осмотру прианального района. Помимо этого, осуществляется пальпация живота, проводится пальцевое ректальное исследование, выполняется ректороманоскопия и ряд лабораторных анализов.
На фоне пальпации живота больного, страдающего ректосигмоидитом, обычно определяется болезненность, которую пациент ощущает в левом подвздошном районе. Во время исследования перианальной зоны нередко выявляются участки мацерации и раздражения. В результате проведения ректального исследования могут быть обнаружены спазмы либо расслабление сфинктера наряду с отечностью слизистой кишечника. На перчатке могут оставаться следы слизи и крови. Ректороманоскопия, как правило, подтверждает наличие у пациента воспаления, давая возможность определить тип и выраженность воспалительных процессов.
На основании анализов крови выявляют лейкоцитоз наряду с увеличением СОЭ. Копрограмма обычно свидетельствует о присутствии крови и элементов слизистой кишечника в кале. На фоне ректосигмоидита, обусловленного гельминтозом, в кале могут быть обнаружены острицы с аскаридами и другими паразитами. При ректосигмоидите, который развивается вследствие инфекции, в фекальных массах могут присутствовать болезнетворные организмы. В сомнительных ситуациях в ходе проведения ректороманоскопии осуществляется биопсия. Что касается окончательного диагноза, то он выставляется с учетом результатов проведенного гистологического исследования. Теперь рассмотрим, как проводится лечение такого заболевания, как ректосигмоидит.
Методы терапии ректосигмоидита: основные направления
Лечение этого заболевания зачастую проводится консервативное. Как правило, оно включает в себя осуществление этиопатогенетической и симптоматической терапии.
Пациентам назначается щадящая диета, позволяющая уменьшать раздражение стенок кишечника. Из рациона исключается грубая клетчатка, слишком холодная и чересчур горячая, острая, копченая, жареная и жирная пища. Рекомендуется употреблять теплые супы, а, кроме того, диетические вторые блюда, которые приготовлены на пару.
На фоне паразитарной формы ректосигмоидита назначаются противопаразитарные средства. При наличии лучевой формы заболевания прекращается соответствующая терапия, а в случае выявления патогенных бактерий проводится антибактериальное лечение.
При любом виде ректосигмоидита применяются очищающие клизмы. Обычно выполняются клизмы с отваром на основе ромашки, с добавлением рыбьего жира, раствора колларгола или облепихового масла. Используются также и сидячие ванночки наряду со свечами с противовоспалительным и регенерирующим воздействием.
Могут быть назначены обволакивающие и вяжущие препараты. При наличии выраженных болей пациентам показаны спазмолитики, а на фоне метеоризма требуются медикаменты для уменьшения газообразования. При наличии язвенного ректосигмоидита может понадобиться гормонотерапия, которая обычно осуществляется в форме местных средств – свечей или микроклизм.
После устранения воспалительного процесса в ректосигмоидном отделе толстой кишки рекомендуется прием препаратов, которые помогают восстанавливать кишечную микрофлору. При условии проведения своевременного и адекватного лечения ректосигмоидита прогноз обычно благоприятный.

Лечение ректосигмоидита
От установленной причины и проведенного диагностирования зависит то, какое лечение ожидает пациента. Довольно часто докторами назначается консервативная терапия традиционными методами. Опираясь на полученные сведения, лечение проводят в стационаре для того, чтобы доктор мог проследить за состоянием больного и вовремя отреагировал на какие-либо изменения. Пациенту проводят этиотропную терапию и устраняют симптоматику. В рамках этого лечения требуется выполнить такие рекомендации:
- При развитии лучевого поражения кишечника необходимо остановить соответствующую терапию или откорректировать дозировку облучения.
- Назначение антибактериального лекарства для уменьшения влияния негативных организмов.
- Назначение пробиотиков, использующихся для нормализации микрофлоры кишечника.
- Для борьбы со спазмами больному назначают спазмолитики.
- Применение инфузионной терапии используется в целях восстановления в организме водного баланса. Такая мера применяется для уменьшения интоксикации, а, кроме того, помогает при диареях.
- Применение специальных препаратов с целью улучшения кишечной микрофлоры и структуры слизистой.
Аденокарцинома и ректосигмоидит
Аденокарцинома является злокачественной опухолью, которая обычно формируется из железистых клеток. Располагаться это злокачественное образование может в разных слизистых оболочках, внутренних органах или на кожных покровах. Но зачастую опухоль в ректосигмоидном отделе кишечника бывает расположена, что является наиболее частой ее локализацией. Это наблюдается в девяноста пяти процентах случаев. Опухоль нередко является осложнением ректосигмоидита. Далее рассмотрим подробнее, что представляет собой эта аденокарцинома.
Описание патологии
Итак, как мы уже знаем, ректосигмоидное соединение является участком прямой кишки, который находится на пятнадцать сантиметров выше анального отверстия. Аденокарциному, расположенную в этом районе, также называют опухолью сигмовидной кишки. Во время диагностики с помощью магнитно-резонансной томографии анальное отверстие, как правило, не отображается, в связи с этим район локализации опухоли определяют посредством измерения промежутка от аноректального перехода до самого новообразования.

Аденокарцинома ректосигмоидного отдела кишки имеет свойство очень быстро развиваться, а, кроме того, относится к одним из самых прогрессирующих вариаций рака. Аденокарцинома быстро образует метастазы, сопровождаясь самыми болезненными для пациента симптомами.
Симптоматика
К основным симптомам опухоли ректосигмоидного отдела толстой кишки относятся следующие признаки:
- Возникновение болевых ощущений в кишечнике.
- Появление крови в кале.
- Возникновение вздутия живота с сильным выделением газов, которые имеют резкий гнилостный запах.
- Полный отказ пациента от пищи наряду с исчезновением аппетита.
- Появление у человека вялости, апатии, депрессии и нежелания жить. Надо сказать, что подобные симптомы могут наблюдаться у пациента еще перед тем, как ему будет известен его непосредственный диагноз.
- Ухудшение цвета лица, а, кроме того и кожи по всему телу.
- Возникновение рвоты, тошноты наряду с отторжением желудком любых продуктов сразу после употребления еды.
- Полное отсутствие интереса к пище наряду с неприятием различных, прежде очень любимых запахов.
- Молниеносное похудение, а вместе с тем и потеря более десяти килограмм веса меньше чем за три месяца.
- Возникновение зловония изо рта наряду с отрыжкой воздухом до и после пищи.
- Появление липкости кожи и холодного пота.
- Помутнение зрачков и желтизна лица.

К сожалению, на начальном этапе развития опухоли ректосигмоидного отдела толстой кишки симптомы бывают незаметными или отсутствуют полностью. В связи с этим без точного предварительного диагностирования и без проведения скрининга больному тяжело заподозрить их самостоятельно. Чем раньше обнаружить аденокарциному, тем больше шансов у больного на выживание и тем утешительнее будет прогноз. Стоит также отметить, что в зависимости от здоровья пациента, его возраста, расы и пола склонность к раку ректосигмоидного отдела прямой кишки может быть большей или меньшей.
Основные причины аденокарциномы
Причины возникновения аденокарциномы ректосигмоидного отдела могут быть следующие:
- Два или более близких родственников болели таким раком.
- Отсутствие в еде клетчатки, а, кроме того, употребление сырых растительных продуктов.
- Наличие слабой перистальтики.
- Сильное пристрастие человека к мясной пище, в особенности к свинине.
- Полное отсутствие у человека физических нагрузок.
- Наличие ожирения и избыточного веса наряду с диабетом.
- Увлечение курением и алкоголем в больших количествах. Стоит отметить, что у алкоголиков шансы заболеть таким видом рака выше в несколько раз, чем у лиц, умеренно потребляющих спиртные напитки.
- Наличие воспалительных заболеваний желудка или кишечника.
- Присутствие хронического дисбактериоза.
- Увлечение беспорядочными половыми контактами.
Как лечат рак ректосигмоидного отдела толстой кишки?
Лечение данной патологии
Основной методикой лечения этого рака является проведение хирургической резекции. Она бывает полной или частичной. Помимо пораженного раком участка, удаляют также региональные лимфоузлы. Образцы тканей близлежащих лимфоузлов должны обязательно пройти гистологическое исследование на присутствие раковых клеток.
Но ситуация осложняется в том случае, если опухоль ректосигмоидного соединения неоперабельна. Когда операция невозможна, проводят полное удаление небольшого участка кишки с формированием колостомы (это специальная трубка для вывода отходов пищеварения).
Еще одним способом лечения рака ректосигмоидного отдела толстой кишки выступает лучевая терапия, которая бывает послеоперационной и предоперационной. Первая может потребоваться, если рак распространяется на стенки живота и район за брюшиной. Время проведения послеоперационного лучевого лечения – спустя две недели после хирургической операции.
Содержание:
Получить бесплатную консультацию
Ведущие специалисты Центра ответят на ваши вопросы.
Рак ректосигмоидного соединения лечение 1, 2, 3 стадии. Симптомы, признаки, метастазы, прогноз.
Ректосигмоидное соединение представляет собой переходную зону между сигмовидной и прямой кишкой на расстоянии от 13 до 17 см от кожноанальной линии при жесткой ректоскопии.
В цивилизованных, экономически развитых странах колоректальный рак является одной из наиболее распространенных злокачественных опухолей.
В структуре онкологической заболеваемости в мире колоректальный рак в настоящее время занимает четвертое место. Ежегодно в мире регистрируется около 800 тысяч вновь заболевших больных колоректальным раком, из них более половины (440 тысяч) умирает. Рак ободочной и прямой кишок является причиной смерти около 3,4 % лиц общей популяции и второй по частоте причиной смерти в США.
В европейской популяции риск развития колоректального рака составляет 4–5 %. Это означает, что в течение жизни один из 20 человек заболевает раком этой локализации.
Хотя во всех экономически развитых странах отмечается неуклонный рост заболеваемости колоректальным раком, тем не менее, этот показатель не является фатальным спутником цивилизации. Так, в некоторых штатах США среди белого населения за последнее десятилетие отмечается некоторое снижение заболеваемости колоректальным раком, в то время как среди цветного населения этот показатель неуклонно растет.
Это объясняется рядом предпринятых профилактических мер:
- изменение характера питания в результате усиленной санитарной пропаганды (уменьшение потребления животных жиров, увеличение потребления свежих фруктов и овощей, борьба с избыточным весом);
- ранней диагностики колоректального рака.
Факторы риска в развитии колоректального рака.
Диетические факторами повышающие риск возникновения рака ободочной кишки являются:
- избыточное употребление животных жиров;
- употребление пищи с недостаточным содержанием растительной клетчатки;
- избыточное питание;
- употребление алкоголя (особенно пива).
- Пищевой рацион с избытком продуктов, содержащих красное мясо и животные жиры, бедный клетчаткой, является важным причинным фактором в возникновении рака прямой кишки.
Рацион с большим содержанием фруктов, овощей и богатых клетчаткой продуктов с низким содержанием насыщенных жиров призван обеспечить защиту слизистой толстой кишки от агрессивного воздействия желчных кислот и пищевых канцерогенов.
Понижают риск возникновения колоректального рака:
- употребление пищи с высоким содержанием растительной клетчатки;
- витамины D и C;
- кальций.
Большинство случаев рака прямой и ободочной кишки (колоректального рака) являются спорадическими, то есть не связанными с какими-либо выявляемыми на настоящий момент наследственными факторами.
Роль наследственно обусловленной мутации доказана в рамках двух синдромов: тотального (семейного) аденоматозного полипоза (САП) и наследственного неполипозного рака толстой кишки (синдром Линча).
Семейный аденоматозный полипоз - это менее частый, чем наследственный колоректальный рак, патологический процесс. Риск развития колоректального рака у пациентов с семейным аденоматозным полипозом составляет почти 100 %.
Семейный аденоматозный полипоз обычно характеризуется:
- сотнями колоректальных аденоматозных полипов в молодом возрасте (20—30 лет);
- аденоматозными полипами двенадцатиперстной кишки;
- множественными внекишечными проявлениями (блок 2-6);
- мутацией в опухолевом гене-супрессоре аденоматозного полипоза толстой кишки (АПТК) в хромосоме 5д;
- наследованием по аутосомно-доминантному типу (потомки пораженных болезнью имеют один из двух шансов унаследовать САП).
Вторым (после семейного аденоматозного полипоза) синдромом со значительным вкладом наследственной предрасположенности является наследственный неполипозный рак толстой кишки (ННРТК).
Для данного синдрома характерны следующие критерии:
- три случая рака толстой кишки (один из которых возник в возрасте до 50 лет) в 2-3 разных поколениях;
- два морфологически верифицированных рака толстой кишки в 2-3 разных поколениях и один или более случаев рака желудка, эндометрия, тонкого кишечника, яичников, уретры, почечной лоханки (один из случаев любого рака должен быть в возрасте до 50 лет);
- молодой возраст возникновения рака толстой кишки (до 50 лет) у обоих родственников в двух разных поколениях;
- наличие синхронных, метахронных опухолей толстой кишки у одного родственника и случай рака толстой кишки у второго родственника (один из случаев любого рака должен быть в возрасте до 50 лет).
Молекулярно-генетической причиной ННРТК являются наследственные мутации в ряде генов, но 95 % этих мутаций сосредоточенно в 2 генах - MLH1и MSH2. При выявлении мутации в указанных генах у пациента рекомендуется поиск данной мутации у его родственников.
Также рекомендуется динамическое наблюдение тех родственников, которые являются носителями мутаций для выявления возможного возникновения рака толстой кишки на ранней стадии, что несомненно приведет к более эффективному лечению.
- единичные и множественные аденомы (полипы) толстой кишки;
- неспецифический язвенный колит;
- болезнь Крона;
- рак женских гениталий или молочной железы в анамнезе;
- иммунодефициты.
Выявление полипов играет исключительно важную роль в предупреждении возникновения рака, так как рак толстой кишки чаще всего развивается из полипов, а не de novo. Риск перерождения полипа толстой кишки в рак велик: при полипе размером менее 1 см – 1,1 %, 1–2 см – 7,7 %, более 2 см – 42 %, в среднем – 8,7 %.
Хотя большинство полипов так и остаются доброкачественными, некоторые, если их не удалить, могут переродиться или трансформироваться в злокачественные (раковые) опухоли. Процесс трансформации полипов скорее всего обусловлен генетическими мутациями в клетках.
Бывают разные виды полипов, но считается, что только один вид способен превратиться в раковую опухоль. Этот тип полипов называется аденоматозные полипы. Пока Вы не сделаете специальное обследование (колоноскопию), Вы не можете быть уверены в том, что в Вашем кишечнике нет полипов, потому что полипы не вызывают никаких симптомов. Большие полипы или опухоли могут приводить к возникновению симптомов – кровотечение, кровь в стуле, анемия или нарушение проходимости кишечника. Эти симптомы достаточно редки и начинают появляться только тогда, когда полипы становятся очень большими или злокачественными.
Своевременное выявление колоректального рака предполагает диагностику его на ранних, доклинических стадиях, когда отсутствуют всякие клинические проявления этого заболевания. Скрининг, или раннее выявление колоректального рака, проводится с помощью пальцевого обследования, гемоккультного теста и эндоскопического метода. При пальцевом исследовании прямой кишки возможно выявление до 70 % ректальных карцином.
Основанием для проведения гемоккульт-теста является то, что колоректальные аденомы и карциномы в той или иной степени кровоточат.
При проведении скрининга среди формально здорового населения от 2 до 6 % обследованных имеют положительный гемоккульт-тест. При дальнейшем обследовании пациентов, имеющих положительный гемоккульт-тест, колоректальный рак выявляется в 5–10 %, а железистые аденомы – в 20–40 % случаев.
В 50–70 % случаев тест бывает ложноположительным.
Сигмоидоскопия и тотальная колоноскопия являются важными составляющими скрининга колоректального рака. При использовании современных гибких сигмоидоскопов длиной 60 см удается выявить 55 % аденом и карцином сигмовидной и прямой кишки, развивающихся de novo. Чувствительность этого метода составляет 85 %. (в настоящее время Американская ассоциация врачей рекомендует проведение сигмоидоскопии каждые 3–5 лет, начиная с 50–летнего возраста, у лиц, не предъявляющих каких–либо жалоб на дисфункцию кишечника).
На ранних стадиях развития (отсутствие прорастания в мышечный слой кишки, отсутствие регионарных и отдалённых метастазов) рак прямой и ободочной кишки излечим практически в 100 %.
Рак прямой кишки может проявляться выделением крови, слизи из заднего прохода, нарушением привычного характера стула. Возможно появление вздутий и болей в животе. Развитие рака может привести к похуданию, анемии, появлению болей в заднем проходе, болезненных позывов на дефекацию.
Большинству людей неудобно обсуждать функционирование своего кишечника, тем не менее, если Вы сами не скажете доктору о необычных симптомах, например, изменение формы стула, он никогда об этом не узнает и скорее всего даже не спросит!

Вот краткое перечисление того, на что нужно обращать внимание (большинство из этих симптомов встречаются у многих людей и не связаны с раком, тем не менее, позвольте это решить доктору):
- изменение режима и характера опорожнения кишки – единовременные или хронические поносы или запоры, неприятные ощущения при опорожнении кишки, изменение формы стула (тонкий, как карандаш, или тоньше, чем обычно), ощущение неполного опорожнения кишки;
- необычные ощущение, связанные с кишечником, такие как – повышенное газообразование, боль, тошнота, вздутие живота, ощущение переполнения кишечника;
- кровотечение (светло-красная или очень темная кровь в стуле);
- постоянная усталость;
- необъяснимая потеря веса;
- необъяснимый дефицит железа;
- необъяснимая анемия.
Однако на ранних стадиях рак может развиваться бессимптомно. Единственной возможностью выявить в таких случаях рак или предраковое заболевание (аденоматозный полип), является профилактические колноскопии.
Выполнить всем без исключения жителям страны колоноскопию не по силам даже очень развитым системам здравоохранения, кроме того, инструментальное исследование носит инвазивный характер, а значит, и минимальный риск развития осложнений. Поэтому в Беларуси, как и в большинстве социально ориентированных стран, проводятся так называемые скрининг-исследования кала на скрытую кровь. При выявлении положительной реакции такому пациенту показано выполнение колоноскопии.
Основным методом установления диагноза является морфологический: так называемая биопсия, когда фрагмент ткани опухоли извлекается для микроскопического исследования.
Достичь опухоли в просвете кишки возможно с помощью эндоскопических исследований:
- ректороманоскопии (введение в задний проход негнущейся трубки на глубину до 28 см);
- колоноскопии (эластичнкая оптика на всю длину кишечника).
Для определения распространённости опухоли используются методики медицинской визуализации:
- УЗИ (в том числе и через просвет прямой кишки – трансректальное УЗИ);
- компьютерную томографию;
- магнитно-резонансную томографию.
Основным методом лечения рака ректосигмоидного соединения является хирургический – резекция ректосигмоидного соединения.
При резекции ректосигмоидногосоединения толстой кишки дистальный и проксимальный края отсечения кишки должны быть на достаточном расстоянии от опухоли: минимум 5 см на нефиксированном препарате. В едином блоке с опухолью удаляются все регионарные лимфатические узлы от устьев нижних брыжеечных сосудов.
Резекция ректосигмоидного соединения по Гартману (с формирование концевой колостомы) выполняется при осложнениях опухолевого процесса (кишечная непроходимость, перфорация опухоли) и декомпенсированным по сопутствующим заболеваниям состоянием больного.
В случаях распространения опухоли на прилежащие органы и ткани, выполняются комбинированные операции с удалением препарата в едином блоке, а при наличии отдаленных синхронных метастазов (в печени, легких, яичниках и т.д.) – одномоментное или поэтапное их удаление (что определяется консилиумом врачей).
Целесообразность проведения других методов лечения (лучевой и химиотерапии) определяется после стадирования заболевания, на основании получения окончательного морфологического заключения патоморфолога (примерно через 7-10 дней после операции).
Хирургическое удаление опухоли – это самое эффективное лечение рака прямой кишки. Даже после удаления всей раковой опухоли, в других органах и частях тела могут остаться раковые клетки. Эти скопления раковых клеток во время первой операции могут быть настолько маленькими, что их невозможно определить. Однако, спустя какое-то время они могут начать расти.
Возможность развития рецидива рака прямой кишок (возврата заболевания) зависит от стадии и особенностей течения заболевания. Появление рецидива опухоли может усложнить последующее лечение с помощью химиотерапии и/или лучевой терапии.
При ранней диагностике рецидива рака толстой и прямой кишок пациенты имеют большие шансы на проведение успешного лечения, в том числе хирургического.
Периодическое наблюдение за пациентами позволяет выявить образование новых полипов в толстой кишке у пациентов, которые ранее уже перенесли рак толстой кишки (после операции новые полипы образуются приблизительно у каждого пятого пациента, у которого ранее был обнаружен и пролечен рак толстой кишки).
Большинство рецидивов раковых образований обнаруживается в течение первых двух лет после хирургии, поэтому интенсивность мониторинга максимальна именно в этот промежуток времени и целью обследования является в первую очередь исключение развития возврата заболевания.
При контрольном осмотре оценивается состояние вашего здоровья и назначается обследование: один раз в каждые шесть месяцев в течение первых двух лет после операции и 1 раз в год в последующие 3-5 лет и включает:
- физикальный осмотр;
- анализ крови на опухолевый маркер CEA или РЭА (аббревиатура названия карциноэмбрионального антигена или ракового эмбрионального антигена) – это особый белок, который обнаруживают в крови. При активном опухолевом процессе уровень этого белка в крови больных раком толстой и прямой кишок иногда может повыситься);
- колоноскопия (осмотр просвета толстой и прямой кишок);
- рентгенография органов грудной клетки;
- компьютерная томография;
- осмотр органов брюшной полости и таза с помощью ультразвука.
Прейскурант цен
Резекция ректосигмоидного соединения толстой кишки
Удаление рецидивной опухоли малого таза с тазовой перитонэктомией, ректосигмоидной колэктомией
Читайте также:

