Основной гистологический компонент капиллярной гемангиомы
а) узел на ножке на коже или слизистой оболочке
б) анастомозирующие сосуды капиллярного типа с воспалительными инфильтратами между ними
в) сосуды разных калибров с муфтами их клеток эпителиодного типа
г) изъязвлением в поверхностных отделах опухоли
22. Основной гистологический компонент гемангиомы:
б) артерио-венозный анастомоз
в) эпителиоидного типа клетки
г) сосудистые почки
д) миодные почки
23. Гистологические варианты синовиальной саркомы:
24. Синоним зернистоклеточной опухоли:
а) опухоль Барре-Массона
б) эпителиоидноклеточная лейомиома
в) опухоль Абрикосова
г) опухоль Глазунова
д) гломусная опухоль
25. Наиболее злокачественная первичная опухоль костей:
г) остеогенная саркома
26. Лейомиосаркома матки возникает чаще:
а) в сочетании с лейомиомой
б) независимо от предшествующей лейомиомы
в) в результате малигнизации лейомиомы
г) все перечисленное верно
27. К смешанным соединительнотканно-эпителиоидным опухолям относят все перечисленные, кроме:
б) листовидная опухоль
в) гигантоклеточная опухоль
28. Цвет невуса обусловлен пигментом:
29. Доброкачественная опухоль без риска малигнизации:
а) меланоз Дюбрейля
б) внутридермальный невус
в) лентигинозная меланоцитарная дисплазия
30. Предзлокачественный вариант новобразований меланоцитарного генеза:
а) меланоз Дюбрейля
б) внутридермальный невус
в) лентигинозная меланоцитарная дисплазия
31. Гистологические виды невусов:
г) все перечисленное верно
32. Основной признак определяющий прогноз меланомы:
а) уровень инвазии
б) клеточный состав
в) реактивный лимфо-плазмоцитарный инфильтрат
г) содержание меланина
33. Признаки лентигинозной меланоцитарной дисплазии все, кроме:
а) размеры до 1,5 см в диаметре
б) наличие четких границ
в) преимущественная локализация на туловище
д) преимущественная локализация на лице
34. Меланоз Дюбрейля характеризуется:
а) пестрой окраской
б) наличием разлитых границ
в) преимущественная локализация на туловище
г) единичностью пятен
д) преимущественная локализация на лице
35. Признаки олигодендроглиомы, кроме:
б) инфильтрирующий характер роста
в) мономорфные мелкие клетки
г) некрозы и кровоизлияния
36. Признаком озлокачествления астроцитомы, является изменения в сосудах:
в) пролиферация (гиперплазия)
37. В группу нейронных опухолей относят все, кроме:
38. Кровоизлияния и некрозы наиболее характерны для:
в) фибриллярной астроцитомы
д) мультиформной глиобластомы
39. Для менингиомы характерны типичные структуры:
а) ложные розетки
б) псамматозные тельца
в) истинные розетки
г) тельца Верокаи
д) Розенталевские волокна
40. К доброкачественным опухолям периферических нервов относят все перечисленные, кроме:
41. Тельца Верокаи наиболее характерны для:
б) ампутационной невромы
42. Для нейрилеммомы характерна:
а) связь со шванновской оболочкой нерва
б) наличие телец Верокаи
в) наличие образований типа пластических осязательных телец
43. Признанные синонимы нейрилеммомы:
Эти поражения включают в себя различные процессы; далеко не все из них нашли отражение в классификации опухолей ВОЗ (1969), многие вообще оспариваются, как имеющие отношение к истинным бластомам. В дерматологической практике насчитывается значительное число именно таких процессов. Часть из них относится к порокам развития сосудистой системы опухолевидного характера, часть к истинным бластомам. Неопухолевые процессы, однако, необходимо кратко описать в целях дифференциальной диагностики.
Ангиома капиллярная истинное новообразование с пролиферацией эндотелиальных клеток и формированием капилляров. Существует несколько разновидностей ангиом, различающихся деталями строения и клиническими проявлениями.
Доброкачественная гемангиоэндотелиома (врожденная или инфантильная гемангиоэндотелиома, гипертрофическая гемангиома) отличается преимущественно солидной пролиферацией эндотелия, местами с дифферениировкой капилляров встречается у новорожденных и грудных детей, чаще у девочек, локализуясь в области головы, шеи, часто в глубине тканей. При импрегнации по Папу, Футу - эндотелиальные пласты стромы не содержат, митозы многочисленные.
Капиллярная гемангиома (ювеннльная гемангиома) после липомы наиболее частая опухоль мягких тканей, локализующаяся преимущественно в коже. Часто расценивается как гамартия. Максимальной величины достигает к 6-месячному возрасту. Часто бывает множественной. Встречается вдвое чаще у девочек. С возрастанием числа опухолей в коже увеличивается возможность образования их у таких пациентов и во внутренних органах.
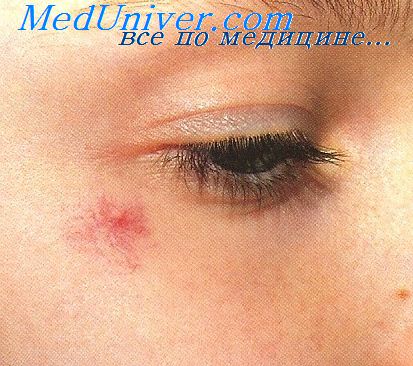
Микроскопически отличается от доброкачественной гемангиоэндотелиомы формированием капилляров с типичной эндотелиальной выстилкой, между капиллярами встречаются солидные группа клеток, напоминающие перипнты; капилляры складываются в нечетко отграниченные дольки, что создает ложное впечатление инфильтрирующего роста. Капилляры могут тромбироваться, опухоль может фиброзироваться кожа над ней с усиленным ороговением, при этом опухоль не следует расценивать, как ангиокератому Fabry.
Следует упомянуть также о кавернозных и капиллярных гемангиомах развивающихся в суставах, где они могут иметь узловатую или диффузную форму, инфильтрировать синовиальную оболочку и распространяться на параартикулярные ткани.
Туберонодозная ангиома детей отличается образованием тромбов в опухолевых сосудах, что может привести к тромбоцитопении и коагулопатии потребления и к клинической симптоматике тромбоцитопенической пурпуры с множественными экхимозами на участках кожи, подвергающихся механическому раздражению.
Множественный гемангиоматоз детей выявляется в 1-е месяцы жизни в форме выбухающих над поверхностью кожи капиллярных гемангиом, по строению аналогичных планотуберозной и туберозкой ангиоме. Ангиомы возникают и во внутренних органах, где возможны кровоизлияния. Процесс подвергается спонтанной инволюции.
Прогрессирующая множественная ангиома (Darier) встречается редко, начинаясь в детстве или в юности, когда в коже и дерме образуются узлы ангиомы типа кавернозной. В узлах часто возникает тромбообразование. Возможно спонтанное исчезновение узлов.
Эруптивная ангиома (пиогенная гранулема, granuloma pediculatum, teleangiektaticum pyogenicum). Принадлежность ее к опухолям многими оспаривается, существует представление о ее вирусной природе. Локализуется чаще на голове, кистях рук; располагается на ножке, имеет форму узелка. Процесс начинается с выбухания и истончения эпидермиса над сосочками, дерма разрыхляется, образуются капилляры с сочным эндотелием. В дальнейшем возможно изъязвление, воспалительная инфильтрация ткани. Позже стенки сосудов уплотняются, просвет их расширяется, часть капилляров редуцируется.
Капиллярная гемангиома – наиболее распространенная разновидность гемангиом – сосудистых опухолей. Их формирование, как правило, происходит, в период внутриутробного развития, что не исключает образования и у взрослых людей. Патологическим процессам может подвергаться любая часть тела, а также внутренние органы, слизистые оболочки и кости.
Кроме психологического дискомфорта, вызываемого неэстетичностью, новообразования не доставляют человеку никаких проблем. Однако риск опасных для здоровья осложнений требует консультации специалиста, который на основании данных диагностики назначает лечебные мероприятия или выбирает наблюдательную тактику.
Особенности патологии
Вообще, гемангиома кожи практически не имеет симптоматики, если она имеет небольшие размеры, а также находится в тех местах, которые не подвергаются трению или воздействию других негативных факторов. У детей новообразование способно ускоренно расти. Причем она увеличивается не только вширь, но и проникает в глубокие слои кожи.
Локализуется гемангиома кожи преимущественно на шее, волосистой части головы. Также она может располагаться на лице, под подмышками. Такое образование может исчезать самостоятельно, без применения каких-либо методов лечения.
Представленная патология редко встречается до 40 лет. Этот тип образования не перерождается в злокачественную опухоль ни при каких обстоятельствах. Однако его можно травмировать, вследствие чего начинается кровотечение. В некоторых случаях требуется удаление гемангиомы.
Гемангиома позвоночника (тел позвонков): причины, признаки, как лечить, нужно ли удалять
Гемангиома позвоночника считается одной из самых частых сосудистых опухолей костной системы. По данным статистики, ею страдает каждый десятый житель Земли. Среди пациентов преобладают женщины, а средний возраст заболевших – 20-30 лет. Считается, что до 80% представительниц прекрасного пола после 40 лет могут страдать этой патологией.
Гемангиома позвонка может длительное время протекать бессимптомно, выявляясь случайно, но самым первым признаком опухоли обычно становится боль, с которой пациент направляется на рентгенографию или МРТ. Выявленная гемангиома требует решения вопроса о необходимости и целесообразности оперативного лечения. Склонности к малигнизации опухоль не проявляет, однако риск опасных осложнений требуют к ней серьезного подхода.
Роль позвоночника переоценить невозможно. Это главная опора всему организму, внутренним органам, вместилище спинного мозга, позволяющего нам чувствовать боль, температуру, прикосновения, а также выполнять целенаправленные движения. Функции всех внутренних органов подчиняются сигналам, поступающим к ним из спинного мозга. Новобразование в позвонке может долгое время не выходить за его пределы и никак не влиять на спинной мозг, однако разрушение структуры позвонка, его хрупкость и нестабильность чреваты смещением, переломом и сдавлением очень важных нервным структур. Обычно поражение локализовано в грудном (th12) или поясничном (l1-l4) отделе позвоночника, затрагивая один или сразу несколько позвонков.
Причины развития патологии
До сих пор точные причины гемангиомы на коже определить не удалось. Однако существуют негативные факторы, которые способны вызвать развитие патологического процесса:
- Генетическая предрасположенность.
- Поражение сосудов.
- Чрезмерное воздействие ультрафиолетовых лучей.
- Травматическое повреждение кожи, при котором в сосудах образуются полости.
- Нарушение функциональности эндокринной системы.
- Влияние окружающей среды.
- Переохлаждение.
- Сильный стресс, эмоциональный всплеск.
- Вирусная инфекция.
- Интоксикация организма химическими веществами.
- Недостаток витаминов.
- Нарушение водно-жирового барьера кожных покровов.
Существуют также причины гемангиомы на коже, которые трудно установить. Поэтому пациенту придется пройти дифференциальную диагностику. Если не устранить провоцирующий фактор, то образование может рецидивировать.
Классификация болезни
Гемангиома кожи бывает разной. Классифицировать ее можно так:
- Капиллярная. Она состоит из мелких сосудов, выстланных эндотелиальным слоем. Обнаружить ее можно на поверхности кожного покрова. Она чаще встречается у детей и быстро растет.
- Кавернозная. Локализуется она под кожей и представляет собой сплетение полостей сосудов различной формы и размера. Между собой они разделяются перегородками. В полостях присутствуют сгустки крови.
- Комбинированная. Это редко встречающаяся форма заболевания. Тут сочетается капиллярный и каверозный тип образования.
- Смешанная. Тут соединяются опухолевые клетки сосудов, а также других тканей. Такая патология считается самой сложной в плане лечения.
Перед тем, как производить лечение гемангиомы кожи, необходимо обязательно пройти обследование. Оно позволит определить тип новообразования и тактику борьбы с ним.
Симптомы
Капиллярная гемангиома может располагаться на разных участках тела, но излюбленным местом локализации таких опухолей является голова и шея. Чаще всего подобное образование появляется в первые три месяца жизни малыша, но иногда дети уже рождаются с ним. Обычно размеры новообразования незначительны — они, как правило, не превышают копеечной монеты. Но встречаются и более крупные распространенные гемангиомы. Среди типичных симптомов таких опухолей:
- Окраска от бледно-розовой до ярко-красной и даже синюшно-багровой. Считается, что практически прозрачные опухоли состоят из множества спавшихся капилляров, не заполняемых кровью. Такая окраска является благоприятным признаком и говорит о том, что гемангиома будет отмирать и исчезнет сама по себе. Но иногда потерявшая цвет опухоль может рецидивировать.
- Способность обесцвечиваться при нажатии. Подобный симптом объясняется оттоком крови из капилляров. И если отпустить гемангиому, она тут же снова вернет изначальный цвет.
Симптоматика болезни
Что такое гемангиома кожи (фото ее можно увидеть в статье), уже понятно. Далее, необходимо рассмотреть ее проявления. Симптоматика патологии такова:
- Простой тип образования характеризуется красным оттенком, который при надавливании теряет интенсивность. Опухоль гладкая на ощупь, иногда слегка выступает над поверхностью кожи.
- Каверозные гемангиомы имеют синий цвет и покрываются кожей. Напряжение мышц приводит к изменению оттенка. По мере того, как будет расти образование, его цвет будет становиться ярче.
В основном гемангиома имеет четко очерченные границы, хотя бывают и исключения. Болевых ощущений у пациента нет. При наличии благоприятных для нее факторов, опухоль способна быстро увеличиваться в размерах, охватывать значительные участки кожи.
Особенности диагностики
Чаще всего она не представляет никакого труда. Гемангиома кожи у взрослых, фото покажет, какие разновидности бывают, легко определяется при визуальном осмотре. Если образование располагается под кожей, то тут необходим комплекс диагностических методик:
- Рентгенография с применением контрастного вещества.
- Допплерография.
- УЗИ.
- Цифровая дерматоскопия.
- МРТ или КТ.
- Пункция гемангиомы с ее последующим морфологическим исследованием.
Только после того, как диагноз будет поставлен, можно приступать к терапии.
Консервативное лечение
Выбор тактики лечения гемангиомы на коже у взрослых зависит от типа образования, скорости его роста, общего состояния и возраста пациента. Чаще всего консервативная терапия предусматривает употребление гормональных препаратов, которые останавливают рост опухоли и не дают ей развиваться дальше. Новообразование просто рубцуется.
Нередко пациенту предлагается лучевая терапия. Но для нее должны быть показания. Детям такая процедура не рекомендуется. Популярностью пользуется метод склерозирования. Рядом с гемангиомой делается инъекция, после которой опухоль не получает питания, ее рост останавливается. Пораженный участок достаточно быстро заживает. Такой способ лечения не имеет побочных эффектов, кроме одного: процедура болезненна.
Что касается медикаментозных средств, то пациенту назначаются:
Часто человеку назначаются давящие повязки. Лечение препаратами не всегда дает положительный эффект, поэтому больному назначается оперативное удаление.
Наши врачи
Хирургическое вмешательство
У новорожденных детей гемангиома кожи может самостоятельно проходить в течение нескольких дней. Но если образование становится слишком большим и представляет собой значительный косметический дискомфорт, то от него следует избавляться. Оперативное вмешательство может производиться в несколько этапов.
Самыми популярными считаются такие процедуры:
- Криодеструкция. Тут используется жидкий азот. Однако процедура назначается только в том случае, если новообразование точечные и небольшие по размеру.
- Электрокоагуляция. Она применяется для разрушения образования, которое локализуется в глубоких слоях кожи.
- Лазерное удаление. Операция считается безопасной, практически не дает осложнений, характеризуется отсутствием кровопотери. А еще сосуды, питающие новообразование, прижигаются, поэтому необходимых веществ она не получает.
- Хирургическое удаление. Такой способ лечения используется в том случае, если гемангиома проросла в глубокие ткани. Достоинством этого метода является то, что образование можно подвергнуть гистологическому анализу. Однако после операции на коже остается рубец.
Удаление гемангиомы кожи оперативным путем разрешается только по показаниям, поэтому эту процедуру способен назначить только врач.
Как лечится образование?
Решение о необходимости лечения принимается по результатам наблюдения за поведением опухоли, а также на основании анализов гемангиомы. Для начала определяют принадлежность новообразования и исключают другие заболевания.
После этого на протяжении некоторого времени фиксируют изменения в размерах, форме и цвете и при показаниях назначают консервативное или хирургическое лечение.
В любом случае до начала второго месяца жизни никакое вмешательство, в том числе и хирургическое, в развитие опухоли не предпринимается. Как правило, операции проводят в 3, 6 и 12 месяцев. Если это возможно, стараются назначать лечение консервативным методом, а хирургическое вмешательство применяют в крайних случаях.
К сожалению, медикаментозного метода лечения не существует, единственный вариант — это прием гормонов, однако этот способ малоприемлем в силу негативного влияния на организм, особенно детский.
Помогут ли народные средства
Если причины гемангиомы на коже у взрослых ясны, то нужно начинать лечение. Оно также предусматривает применение народных средств. Однако они должны быть согласованы с врачом. В этом случае рекомендуются домашние мази и компрессы на основе отваров трав. Полезными будут такие рецепты:
- Сок зеленого грецкого ореха. Жидкостью нужно смочить кусочек ткани и приложить к опухоли. Курс терапии длится до тех пор, пока новообразование не уйдет.
- Кора дуба. Ее нужно перемолоть в порошок. Потребуется 100 г сырья и пол-литра кипятка. Смесь надо кипятить на слабом огне в течение 30 минут. После этого в нее добавляется 100 г ряски и она настаивается не менее 2-х часов.
- Измельченный лук. Кашица прикладывается к месту поражения в качестве компресса. Держать его следует до 30 минут. Используется лекарство ежедневно в течение 8-12 суток.
- Чайный гриб. Его просто нужно зафиксировать на новообразовании на несколько часов. Повторяется процедура ежедневно. Длительность терапии составляет 2 недели.
- Медный купорос. Необходимо 1 ст. л. порошка смешать с 200 мл воды. Далее средство наносится на вату, которой протирается пораженное место.
- Сок чистотела. Потребуется свежее растение. Предварительно кожу нужно вымыть. На гемангиому наносится незначительное количество сока. Ему нужно дать время впитаться. Процедура повторяется несколько раз в сутки. Курс терапии продолжается 14 дней.
Гемангиома — не представляющее опасности для жизни образование. Но иногда даже оно может давать осложнения.
Гемангиома у детей
У маленьких пациентов такое заболевание встречается особенно часто. Опухоль появляется преимущественно у детей первого года жизни. Причем у девочек новообразование встречается чаще. Несмотря на то что гемангиома не представляет опасности и не перерождается в рак, у малышей она характеризуется очень быстрым ростом. При этом происходит деструкция окружающих тканей.
Причины патологии выяснить до сих пор не удалось. Однако есть предположение, что опухоль развивается вследствие неправильного развития сосудов еще во внутриутробном периоде. К такой проблеме приводит также употребление некоторых лекарств женщиной во время беременности, влияние неблагоприятной экологической обстановки, вирусное заболевание. У детей возникновение болезни может быть связано с гормональными изменениями.
Что это такое?
Гемангиома позвоночного столба – доброкачественное новообразование, развивающееся в теле позвонка. Чаще опухоли возникают в грудном отделе, реже – в шейном и поясничном отделах позвоночника.
Образование гемангиомы сопровождается развитием избыточной пролиферации сосудов в мозговом веществе. В большинстве случаев опухоль возникает в одном позвонке. Обычно болезнь протекает бессимптомно и обнаруживается случайно.
Отсутствие симптоматики обеспечивает успешное развитие гемангиомы, в результате чего позвонок слабеет (повышается вероятность перелома).
В зависимости от расположения, существуют следующие виды гемангиомы:
- Шейного отдела позвоночника. Гемангиома шейного отдела является наиболее редкой и наиболее опасной, и причина тому – анатомические особенности. Шейный отдел, благодаря проходящей через него позвоночной артерии, ответственен за кровоснабжение головного мозга. При возникновении гемангиомы нормальное кровоснабжение мозга нарушается, что приводит к появлению бессонницы, головной боли, проблем со слухом.
- Грудного отдела позвоночника. Доброкачественные образования в грудном отделе встречаются чаще всего из-за большого количества расположенных в нем позвонков. Так как эта часть позвоночника контролирует работу многих внутренних органов, гемангиома грудного отдела может вызывать массу проблем: нарушения мочеиспускания и пищеварения, камнеобразование в желчном пузыре, нарушения сердечного ритма.
- Поясничного отдела позвоночника. Гемангиома поясничного отдела встречается часто, сопровождается неприятными симптомами и последствиями. Для данной разновидности заболевания характерно появление ноющих болей в пояснице.
В зависимости от своей структуры, гемангиомы бывают:
- Капиллярными. Состоят из нескольких переплетенных между собой тонких капилляров. Являются наиболее безопасными, т.к. не вызывают болевых ощущений и редко требуют хирургического вмешательства.
- Рацематозные. Состоят из сплетенных в клубок толстых кровеносных сосудов.
- Кавернозные. Представляют собой несколько полостей, соединенных между собой и наполненных кровью. Данная разновидность гемангиом встречается редко, сопровождается сильными болевыми ощущениями.
- Смешанные. Включают все разновидности новообразования. Опасность смешанных гемангиом для организма определяется путем оценки количества воспалений и площади области поражения.
В зависимости от характера течения, гемангиомы бывают:
- Агрессивными. Характеризуются быстрым увеличением размеров, выраженной симптоматикой в виде компрессионного синдрома, патологическими переломами позвонков. Если верить статистике, каждая десятая опухоль оказывается агрессивной.
- Неагрессивными. Растут бессимптомно и медленно, протекают относительно благоприятно. В редких случаях небольшие новообразования рассасываются самопроизвольно.
Гемангиома является достаточно распространенной болезнью. Она выявляется у 10% населения (как правило, у женщин в возрасте 20-30 лет). У детей заболевание встречается намного реже.
Возможные осложнения
Гемангиома кожи не считается смертельным заболеванием, но определенные осложнения она может давать. Например, внешнее новообразование пациент может повредить, что сопровождается неприятными ощущениями, зудом и кровотечением. Кроме того, в рану часто попадает инфекция, которая быстро развивается в случае ослабления защитных сил.
У человека возникает психологический дискомфорт, может развиваться комплекс неполноценности. Кроме того, образование может давать такие осложнения:
- Изъязвление опухоли (особенно у людей, страдающих сахарным диабетом).
- Нарушение свертываемости крови.
- Флебит.
- Кровотечение, возникающее при механическом повреждении гемангиомы.
- Формирование рубца. Если опухоль располагалась на видном месте, то такой косметический дефект крайне неприятен.
Других осложнений заболевание не дает, поэтому врачи не всегда назначают терапию.
Альтернативные способы устранения опухоли
Для подкожных опухолей или образований на внутренних органах прибегают к лучевой терапии. Такой метод крайне опасен для здоровья новорожденных, поэтому применяют его только в случае крайней необходимости и исключительно по достижении полугодовалого возраста.
Есть еще один способ удаления такой опухоли, как гемангиома капиллярная. Лечение проводят при помощи инъекций уретана на спиртовой основе. Этот метод применяется, если новообразование находится в труднодоступном месте, например в ушной раковине или в полости рта, или при противопоказаниях к хирургической операции.
В последнее время появился более современный метод, такой как лазерное удаление опухоли. На сегодняшний день это самый эффективный способ для решения проблемы, который применяется и в случае с комбинированной гемангиомой.
Прогноз и профилактика
Большинство гемангиом имеют благоприятный прогноз. Они не способны перерождаться в злокачественную опухоль. Некоторые из них никогда не увеличиваются в размерах, другие быстро регрессируют. Если дискомфорта образование не вызывает, не растет, то лечение пациенту не назначается. За гемангиомой проводится наблюдение.
Специфической профилактики нет, но избежать заболевания можно, если выполнять такие рекомендации:
- Избегать стрессовых ситуаций.
- Предупреждать гормональные сбои.
- Соблюдать правила гигиены, чтобы поры на коже не закупоривались.
- Ограничить употребление жирной и высококалорийной пищи, сладостей.
- Избегать длительного нахождения под влиянием прямых солнечных лучей. В летнее время следует пользоваться средствами защиты.
- Укреплять иммунитет при помощи поливитаминных препаратов.
Если человек проживает в экологически неблагоприятном районе, то место обитания лучше сменить. Полностью защитить от появления таких образований правила профилактики не смогут, но существенно снизят риск их развития.
Аннотация научной статьи по клинической медицине, автор научной работы — Токтосунова Салтанат Айтмаматовна, Токтосунов Айтмамат Токтосунович, Суеркулов Эрбол Сыргакбекович
Проведены гистологические исследования и рассмотрены морфологические особенности, удаленных гемангиом до и после крио-склерозирующей терапии. Морфологическое исследование показало, что в 50,0% опухоль имела строение (простой) капиллярной гемангиомы , в 35,7% кавернозной гемангиомы и в 18,3% -комбинированной гемангиомы . В гемангиомах , удаленных после крио-слерозирующей терапии отмечены признаки, указывающие на их рецидивирование. С течением времени гемангиомы увеличивались в размерах. Согласно проведенному исследованию, рекомендуется использовать высокочастотную радиохирургию, т. к. она является менее травматичным, удобным, эстетически более приемлемым и не дорогим методом лечения.
Похожие темы научных работ по клинической медицине , автор научной работы — Токтосунова Салтанат Айтмаматовна, Токтосунов Айтмамат Токтосунович, Суеркулов Эрбол Сыргакбекович
The morphological characteristic hemangiomas in children
Histological studies were carried out and morphological features were examined that were removed by hemangiomas before and after cryo-sclerosing therapy. The morphological study showed that in 50.0% the tumor had the structure of (simple) capillary hemangioma , in 35.7% cavernous hemangioma and in 18.3% of the combined hemangioma . In hemangiomas removed after cryo-clotting therapy, there are signs indicating their recurrence. Over time, hemangiomas increased in size. According to the study, it is recommended to use high-frequency radiosurgery, since it is less traumatic, convenient, aesthetically more acceptable and inexpensive treatment.
ГИСТОЛОГИЧЕСКАЯ ХАРАКТЕРИСТИКА ГЕМАНГИОМ У ДЕТЕЙ
THE MORPHOLOGICAL CHARACTERISTIC HEMANGIOMAS IN CHILDREN
Аннотация. Проведены гистологические исследования и рассмотрены морфологические особенности, удаленных гемангиом до и после крио-склерозирующей терапии. Морфологическое исследование показало, что в 50,0% опухоль имела строение (простой) капиллярной гемангиомы, в 35,7% — кавернозной гемангиомы и в 18,3% — комбинированной гемангиомы. В гемангиомах, удаленных после крио-слерозирующей терапии отмечены признаки, указывающие на их рецидивирование. С течением времени гемангиомы увеличивались в размерах. Согласно проведенному исследованию, рекомендуется использовать высокочастотную радиохирургию, т. к. она является менее травматичным, удобным, эстетически более приемлемым и не дорогим методом лечения.
Abstract. Histological studies were carried out and morphological features were examined that were removed by hemangiomas before and after cryo-sclerosing therapy. The morphological study showed that in 50.0% — the tumor had the structure of (simple) capillary hemangioma, in 35.7% — cavernous hemangioma and in 18.3% of the combined hemangioma. In hemangiomas removed after cryo-clotting therapy, there are signs indicating their recurrence. Over time, hemangiomas increased in size. According to the study, it is recommended to use high-frequency radiosurgery, since it is less traumatic, convenient, aesthetically more acceptable and inexpensive treatment.
Ключевые слова: гемангиома, крио-склерозирующее лечение, морфологическая характеристика, дети.
Keywords: hemangioma, cryotherapy and sclerotherapy, morphological characteristic, children.
Гемангиома (ГА) — это доброкачественная сосудистая опухоль, наиболее часто локализующаяся в кожных покровах и слизистых оболочках.
У 95% пациентов ГА имеет врожденный характер и диагностируется в основном у новорожденных и детей раннего возраста и составляет 47,5% от всех опухолей кожи и мягких тканей [1].
Многие авторы рассматривают ГА как гамартомы, т.к. она исходит из зачатков эмбриональной ангиогенной ткани.
Наиболее адекватная клиническая классификация ГА разработана С. Д. Терновским в 1959 г., согласно которой, различают 4 группы [3]:
1. простые (капиллярные).
4. смешанные (ангиофибромы, ангиолипомы, ангиолейомиомы).
В настоящее время существует более 50 методов лечения ГА у детей [5]. Это обусловлено многочисленностью форм их проявления и отсутствием универсального способа терапии. Однако в практике стали популярны не все методы, а лишь наиболее эффективные, такие как хирургический метод, склерозирующая терапия и криодеструкция. В связи с этим возникает вопрос о выборе метода лечения ГА, основными критериями которого является полное излечение больного с хорошими функциональными и косметическими результатами.
Хирургический метод в лечении ГА до сих пор остается самым распространенным. Эффективность, быстрота и радикальность терапии — факторы, подкупающие клиницистов при выборе оперативного метода лечения ГА.
Легко доступным и хорошо известным является метод склерозирующей терапии. Впервые метод был предложен С. Schwalbe в 1872. Применялись различные химические вещества в качестве склерозирующего агента (танин, 50% спирт, формалин, йодоформ с эфиром, карболовая кислота и др.). Но наибольшее распространение нашли 70% спирт, хинин — уретан, 2% салициловый спирт, варикоцид, вистарин [7].
Радиоволновая хирургия — это разрез и/или коагуляция тканей с помощью высокочастотного переменного тока. Высокочастотную хирургию не следует путать с диатермией, электрокоагуляцией или искровыми генераторами. Разрез выполняется без давления или разрушения клеток ткани и вызывается теплотой, которая вырабатывается в клетках при сопротивлении прохождению высокочастотной волны [9]. От воздействия теплоты внутриклеточная жидкость закипает и увеличивает внутреннее давление до точки разрыва ее изнутри наружу. Этот феномен называется испарением клетки.
Помимо прочего, при помощи радиоволн можно без обугливания закрывать мелкие кровеносные сосуды. При обычной коагуляции и электрохирургии тепло вырабатывается на кончике активного электрода, закрытие происходит при помощи перемещенной теплоты, в результате чего повреждается прилегающие ткани.
Целью настоящей работы явилось сравнительное морфологическое изучение различных форм ГА наружных покровов различной локализации, удаленных до и после крио-склерозирующего лечения.
Материал и методы исследования
Материалом исследования послужили 98 удаленных (оперированных) ГА, в т.ч.:
1) без крио-склерозирующего лечения — 74 случая;
2) после крио-склерозирующей терапии — 24 случая.
Возраст больных был от 6 месяцев до 16 лет. Морфологическое исследование проведено для верификации вариантов ГА, а также для оценки структуры ГА, удаленных дои после крио-склерозирующего лечения. Работа проводилась в Республиканском патологоанатомическом бюро Министерства здравоохранения Кыргызской Республики.
Для гистологического исследования из операционного материала вырезались кусочки размером 1,0*1,0 см. Кусочки фиксировались в 10% растворе нейтрального формалина, которые обезвоживали в спиртах возрастающей концентрации и заключались в парафин. Затем изготавливали срезы толщиной 5-7 микрон, которые окрашивали гематоксилином и эозином, по методу Ван-Гизон. Гистологические препараты изучались под микроскопом Nikon-50S (Япония).
Результаты собственного морфологического исследования
Морфологическое исследование показало, что из исследованных 98 случаев в 49 (50,0%) наблюдениях опухоль имела строение (простой) капиллярной ГА, в 35 (35,7%) случаев строение кавернозной ГА и в 18 (18,3%) наблюдениях строение комбинированной ГА (Таблица).
РАСПРЕДЕЛЕНИЕ БОЛЬНЫХ ПО ГИСТОЛОГИЧЕСКОМУ СТРОЕНИЮ
_Виды ГА кожных покровов по гистологическому строению__Всего
_абс. ч_%_абс. ч_%_абс. ч_%_абс. ч._%
25 24 (после крио- 50,0 35 35,7 18 18,3 98 100 _слероз. тер.)_
Как видно из Таблицы, капиллярная форма ГА установлена у 49 пациентов, кавернозная — у 35, комбинированная форма — у 18. Из них 24 случая после крио-склерозирующей терапии.
Капиллярные гемангиомы. Простая ГА имеет красный или сине-багровый цвет, располагается поверхностно, с четкими границами, локализуется в основном в дерме. Поверхность капиллярной ГА, как правило, гладкая, иногда несколько выступает над кожей. При надавливании простая ГА бледнеет, затем быстро восстанавливает свой цвет.
Капиллярные ГА имеют дольчатое строение (Рисунок 1).
Каждая долька окружена разной степени выраженности фиброзной прослойкой. Опухолевые капилляры были пустыми или содержали кровь (Рисунок 2).
Наряду с выраженным увеличением и расширением капилляров имеет место значительная пролиферация эндотелиальных клеток, образующих как бы несколько слоев:
1) собственно эндотелий;
2) периэндотелиальные клетки с крупным, более светлым ядром, в котором часто определяются митозы;
3) адвентициальные фибробласты.
В некоторых наблюдениях в толще капиллярной ГА определялись очаговые воспалительные инфильтраты из лимфогистиоцитарных элементов. В отдельных случаях отмечались очаги изъязвления кожи, а также очаги кровоизлияния. При глубокой локализации капиллярной ГА отмечалось сдавление мышечных элементов, приводящие к их атрофии.
Рисунок 1. Капиллярная ГА кожи: ОК — Рисунок 2. Капиллярная ГА: ОК —
опухолевые капилляры, ФП — фиброзные капиллярная ГА, ФП — фиброзные перегородки. перегородки, Д — дерма, Э — эпидермис.
Кавернозные гемангиомы. Кавернозная ГА располагается под кожей в виде ограниченного узловатого образования, мягко-эластической консистенции. Состоит из разного размера полостей-каверн, наполненных кровью. Выглядит в виде опухолевидного образования, покрытого неизмененной или цианотичной на верхушке кожей. С ростом сосудистой опухоли кожа может приобретать сине-багровый цвет. При надавливании кавернозная ГА спадается и бледнеет (вследствие оттока крови), при повышении давления увеличивается и напрягается (вследствие притока крови). При кавернозных ГА на коже обычно четко выявляется симптом температурной асимметрии — сосудистая опухоль на ощупь горячее здоровых тканей.
Кавернозные ГА представляют собой скопление многочисленных полостей, заполненных кровью, и в своем строении напоминают пещеристые тела (Рисунок 3).
Стенки полостей выстланы однослойным уплощенным эндотелием, и разграничены тонкими перегородками из соединительной ткани, содержащими эластические волокна и веретенообразные клетки гладкой мускулатуры. В отдельных полостях обнаружена свернувшаяся кровь, в других полостях определялись тромбы и с признаками организации. Встречаются мелкие округлые полости, которые отшнуровываются от более крупных, где отсутствует капсула.
В отдельных наблюдениях в опухоли была хорошо развитая строма. В некоторых случаях в строме опухоли определялись лимфогистиоцитарные инфильтраты (Рисунок 4)
Комбинированные гемангиомы. Комбинированная ГА представляет собой сочетание поверхностной и подкожной ГА (простая и кавернозная). Проявляется клинически в зависимости от преобладания той или иной части сосудистой опухоли. Комбинированные ГА сочетали в себе признаки как капиллярной, так и кавернозной ГА. (Рисунок 5).
Гистологическая характеристика гемангиом, удаленных после крио-склерозирующей терапии. Гистологическая картина ГА, удаленных после крио-склерозирующей терапии изучена в 24 случаях. Во всех наблюдениях опухоль имела картину капиллярной ГА. Отмечалось обширное разрастание соединительной ткани, среди которой определяются мелкие островки ГА (Рисунок 6).
В некоторых наблюдениях отмечается ослизнение стромы и очаги кровоизлияния (Рисунок 7).
Сосуды с уменьшенным просветом, различного диаметров и форм. Базальная мембрана сосудов утолщена, отмечаются некробиотические изменения клеток. В отдельных сосудах отмечалась пролиферация перицитов (Рисунок 8)
Рисунок 3. Кавернозная ГА: КВ — Рисунок 4. Кавернозная ГА: ЛГИ —
каверны. лимфогистиоцитарные инфильтраты.
Рисунок 5. Комбинированная ГА: ОК — Рисунок 6. Капиллярная ГА после
опухолевые капилляры, КВ — каверны. криотерапии: СТ — соединительная ткань, ОГ —
Рисунок 7. Капиллярная ГА после Рисунок 8. Капиллярная ГА после
криотерапии: ОО — очаги ослизнения, ОК — склерозирующей терапии: НК — очаги кровоизлияния. некротизированные клетки, 1111 — пролиферация
Таким образом, наше исследование показало, что в ГА, удаленных после крио-слерозирующей терапии отмечаются признаки, указывающие на их рецидивирование. С течением времени ГА увеличивались в размерах, в связи было принято решение об оперативном их удалении.
Гистологически это характеризуется обширным разрастанием соединительной ткани, среди которой определяются мелкие островки ГА, а также сосуды с уменьшенным просветом, различного диаметров и форм. Базальная мембрана сосудов утолщена, отмечаются некробиотические изменения клеток. Чего не наблюдается у удаленных ГА, не подвергшихся крио-слерозирующей терапии, что также является показанием к оперативному удалению.
Исходя из всего вышеизложенного, мы рекомендуем использовать высокочастотную радиохирургию, т. к. она является менее травматичным, удобным, эстетически более приемлемым и не дорогим методом лечения ГА.
1. Шафранов В. В., Константинов К. В., Полев Ю. А., Фомина А. А., Водолазов Ю. А. Дифференциальная данных ангиодисплазий и гемангиом детского возраста // Хирургия, 2000. №1. С. 44-48.
2. Разуваев С. Н. Лечение гемангиом мягких тканей лица у детей методом СВЧ-криодеструкции в условиях поликлиники: автореф. дисс. . канд. мед. наук. M., 2003. 12 с.
3. Терновский С. Д. Ангиомы // Хирургия детского возраста. М.: Медгиз, 1959. С. 179186.
4. Исаков Ю. Ф. Хирургические болезни у детей. М.: Медицина, 1998. С. 620-281.
5. Завьялов П. В., Гасанов Д. Г. Кортикостероидная терапия гемангиом у детей // Хирургия. 1975. №8. С.127-129.
6. Холдин С. А. Гемангиомы и их лечение. Л.: Медицина, 1935. 151 с.
7. Schwalbe C. Über die Parenhymayosen und subkutanen Injektion des Alkohols und ähnlichen wirkender Stroffen // Archiv für pathologische Anatomic und Physiologie und für klinische Medizin. 1872. V. 56. P. 360-373.
8. Meecks E. A., Gey J. В., Neaton L. D. Trombocytonenic purpura occurring with large haemangioma // Amer. J. Dis. Child. 1955. V. 90. №3. P. 349-351.
9. Dover J. S. New approaches to the threatment of vascular lesions // Australia J. Dermatol., 2000. V. 41. Р. 14-48.
1. Shafranov, V. V., Konstantinov, K V., Polev, Yu. A., Fomina, A. A., & Vodolazov, Yu. A. (2000). Differentsial'naya dannykh angiodisplazii i gemangiom detskogo vozrasta. Khirurgiya. Zhurnal imeni N. I. Pirogova, (1). 44-48.
2. Razuvaev, S. N. (2003). Lechenie gemangiom myagkikh tkanei litsa u detei metodom SVCh-kriodestruktsii v usloviyakh polikliniki: avtoref. diss. kand. med. nauk. 8-12.
3. Ternovskii, S. D. (1959). Angiomy. Khirurgiya detskogo vozrasta. Moscow. Medgiz, 179186.
4. Isakov, Yu. F. Khirurgicheskie bolezni u detei. Moscow. Meditsina, 1998. S. 620-281.
5. Zavyalov, P.V., & Gasanov, D. G. (1975). Corticosteroid therapy of hemangiomas in children. Surgery. (8). 127-129.
6. Kholdin, S. A. (1935). Gemangiomy i ikh lechenie. Leningrad. Meditsina. 151.
7. Schwalbe, C. (1872). Über die Parenhymayosen und subkutanen Injektion des Alkohols und ähnlichen wirkender Stroffen. Archiv für pathologische Anatomic und Physiologie und für klinische Medizin. Bd. 56. 360-373.
8. Meecks, E. A., Gey, J. B., & Neaton, L. D. (1955). Trombocytonenic purpura occurring with large haemangioma. Amer.J. Dis.Child, 90(3). 349-351.
9. Dover, J. S. (2000). New approaches to the treatment of vascular lesions. Australia J. Dermatol, 41. 14-48.
Работа поступила Принята к публикации
в редакцию 10.11.2018 г. 14.11.2018 г.
Ссылка для цитирования:
Toktosunova, S., Toktosunov, A., & Suerkulov, E. (2018). The morphological characteristic hemangiomas in children. Bulletin of Science and Practice, 4(12), 170-176. (in Russian).
Читайте также:

