Опухоли при мочекаменной болезни
Симптомы мочекаменной болезни многим знакомы не понаслышке. МКБ — одна из самых распространенных патологий урологического профиля. Уровень заболеваемости существенно варьируется в зависимости от региона проживания и особенностей воды в местности, определенную роль играют и другие факторы: этническая принадлежность, особенности питания и экологическая обстановка. Есть районы, где наличие камней и песка в почках становятся рутинной находкой при ультразвуковом исследовании. Также существует наследственная предрасположенность к солевому дисбалансу мочи, метаболические нарушения становятся основным фактором развития болезни.
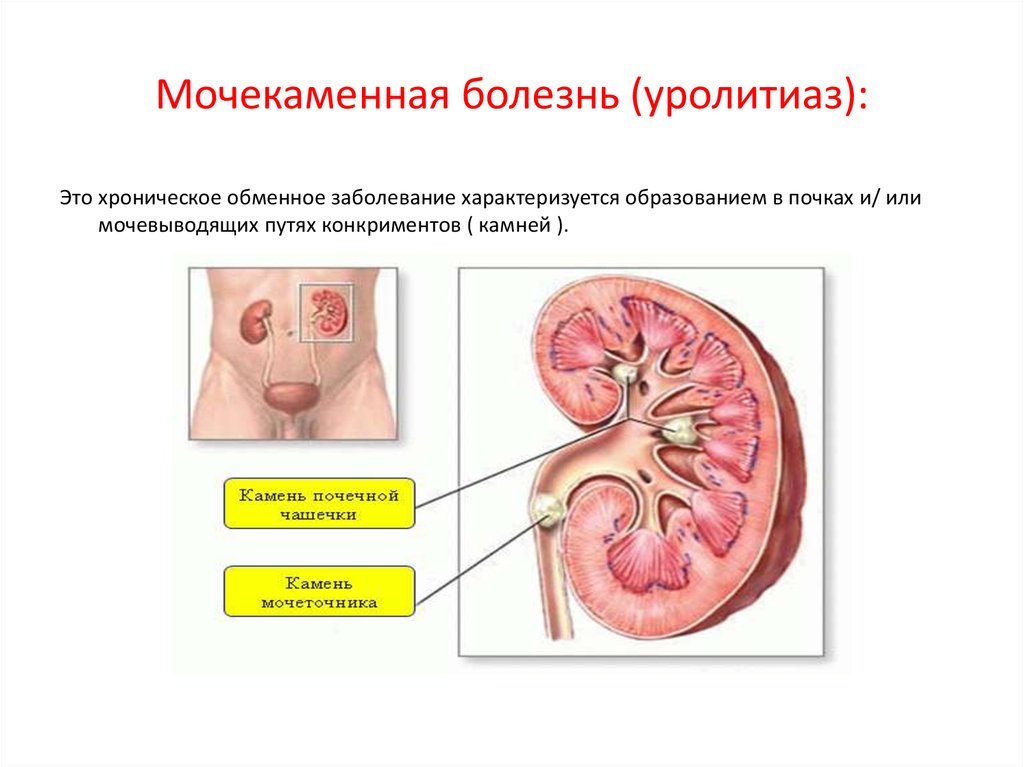
Чтобы вы могли вовремя обратиться к урологу, расскажем об основных клинических симптомах мочекаменной болезни.
Суть патологии
По названию можно догадаться, что основное проявление мочекаменной болезни (МКБ) — образование и нахождение камней в почках, мочеточнике, мочевом пузыре и даже мочеиспускательном канале.
Более научное название этих образований — конкременты. Они состоят из нерастворимых солей и имеют разный состав, часто смешанный. При извлечении конкремента важно определить его тип и состав, чтобы подобрать оптимальное лечение и избежать рецидивов.

Камни мешают нормальной работе мочевыводящей системы, могут занимать большое пространство почечной лоханки, перекрывать мочеточник или вызывать острую боль при прохождении через мочеиспускательный канал во время мочеиспускания. При этом часто люди и не догадываются о том, что у них есть мочекаменная болезнь на ранних этапах, если не делают УЗИ почек и мочевого пузыря, не сдают на анализ мочу. Симптомы МКБ и общее состояние человека существенно зависят от положения и размера конкрементов.
Типичные симптомы мочекаменной болезни у мужчин и женщин
Признаки мочекаменной болезни у мужчин и женщин схожи. Отличается только локализация боли. Мужчины часто жалуются на боли в половом члене, а у женщин боль иррадирует в половые губы.
Самый характерный признак МКБ — почечная колика, то есть острая боль в области поясницы. При этом изменение положения тела никак не сказывается на интенсивности болевых ощущений.
Типичен для мочекаменной болезни и симптом Пастернацкого, когда при поколачивании области почек в проекции печени возникает боль, а в моче увеличивается количество эритроцитов.
Вот еще симптомы, которые могут говорить о наличии МКБ:
- боль и рези при мочеиспускании;
- желание опорожнить мочевой пузырь возникает часто, при этом моча выделяется в ограниченном количестве;
- изменение цвета мочи, примесь крови;
- общая интоксикация, которая становится следствием воспаления и недостаточного оттока мочи — рвота, тошнота, головная боль, слабость, повышенная температура тела.
Что делать при появлении признаков мочекаменной болезни
Если вы заметили у себя симптомы мочекаменной болезни, следует обратиться к врачу. Не нужно ждать, что все пройдет само собой. Если пойдет большой камень, он может перекрыть мочеточник, привести к тяжелой интоксикации, травмировать мочеиспускательный канал.
Обращаться нужно к урологу. Для диагностики могут быть назначены следующие методы:
- анализы крови и мочи;
- УЗИ, МРТ, КТ помогают визуализировать состояние органа и конкременты при клиничексих симптомах МКБ;
- уретроцистоскопия, уретроскопия.
При этом важно определить тип конкрементов. Они могут быть кальциево-оксалатными, кальциево-фосфатными, уратными.
Лечение мочекаменной болезни носит комплексный характер, часто требует сочетания разных методов. На начальных этапах и небольших размерах камней актуальны консервативные методы лечения — специальная диета, обильный питьевой режим, лекарства, которые помогают растворить и вывести из организма камни и песок, спазмолитики и обезболивающие средства назначают, чтобы купировать ведущие симптомы МКБ.
Но в запущенных ситуациях применяют более серьезные методы, например, дистанционную литотрипсию, когда камни дробятся ударными волнами под контролем УЗИ или рентгеноскопии.
Если камни большие, их невозможно раздробить таким способом. Тогда приходится делать операцию. Это актуально и для корраловидных острых камней.
Необходимо своевременно лечить мочекаменную болезнь, потому что иногда приходится кроме камней удалять и пораженную почку, а это существенный урон для организма и фактическая инвалидность. Поэтому не тяните и обращайтесь к профессионалам своего дела, если вы заметили признаки мочекаменной болезни. Опытные урологи ежедневно спасают пациентов и улучшают качество их жизни в Клинике урологии имени Р. М. Фронштейна Первого Московского Государственного Медицинского Университета имени И.М. Сеченова (Государственный центр урологии). Здесь обязательно справятся с любой формой мочекаменной болезни, в центре урологии применяют эндоскопическую хирургию, лапароскопические, лазерные, реконструктивно-пластические операции для решения даже самых сложных задач.

Акопян Гагик Нерсесович – профессор, доктор медицинских наук, онколог, уролог в Москве
Прием ведет врач высшей категории, уролог, онколог, доктор медицинских наук, профессор. Автор более 100 научных работ.
Онкоурологический стаж – более 15 лет. Помогает мужчинам и женщинам решать урологические и онкоурологические проблемы.
- опухоли почек и верхних мочевых путей;
- рак предстательной железы и мочевого пузыря;
- мочекаменная болезнь;
- аденома простаты;
- гидронефроз, стриктура мочеточника и др.
На консультации уролог подробно ответит на все интересующие вас вопросы
Если не дают покоя затрудненное или учащенное мочеиспускание, боль в поясничной области, кровь в моче, а также другие симптомы (а также диагностика и методы лечения: смотрите в этом разделе), обратитесь за помощью к врачу урологу.
- знакомство врача с историей болезни пациента;
- осмотр;
- постановку предварительного диагноза, назначение анализов и необходимых процедур.
* Если вы планируете обследоваться сразу после встречи с врачом, отправляйтесь в клинику с наполненным мочевым пузырем.
Чтобы встреча с врачом прошла максимально эффективно, подготовьтесь к первичной консультации
- Возьмите с собой больничные выписки; результаты всех обследований, которые Вы проходили в последние 2–3 года (включая рентгены и томографии); заключения специалистов.
- Из обязательных документов нужно принести паспорт, полис.
Записаться на прием к урологу в Москве можно несколькими способами:
В будний день мы сможем назначить вам консультацию уже через несколько часов после обращения.
Похожие темы научных работ по клинической медицине , автор научной работы — Мегера В. В., Щукин Д. В., Стецишин Р. В., Переверзев А. С.
МОЧЕКАМЕННАЯ БОЛЕЗНЬ В СОЧЕТАНИИ С ОПУХОЛЯМИ ПОЧЕК
МЕГЕРА В.В., ЩУКИН Д.В., СТЕЦИШИН Р.В., ПЕРЕВЕРЗЕВ А.С.
Харьковская медицинская академия последипломного образования (Харьков)
Сочетание камней и опухолей почек является редкой клинической ситуацией. По данным клиники урологии Харьковской медицинской академии последипломного образования, сосуществование данной патологии встречается в 1,5% случаев. На сегодняшний день в современной литературе нет единого мнения - совпадение ли это, или следствие двух совместных заболеваний почек. Не ясно, что первично - камень, вызвавший уростаз и явившийся причиной малигнизации почечной лоханки, или опухоль, которая своим ростом сдавливает мочевые пути, нарушая уродинамику чашечно-лоханочной системы и тем самым способствует камнеобразова-нию. В клинике лечилось 42 больных с сочетанием мочекаменной болезни и опухоли почки. У 13 пациентов камень и опухоль находились в одной почке, у 7-х - камень был в контралатеральной почке и у 22 пациентов в оставшейся единственной почке камни появились в отдаленном послеоперационном периоде. 6 страдавших из последней группы были доставлены в клинику с анурией. Пациенты предъявляли жалобы на наличие примеси крови в моче, боль, повышение температуры тела. Ни один из указанных признаков не являлся определяющим в диагностике камня и опухоли почки. Дальнейшее обследование состояло в использовании рентгенологических, УЗИ и компьютерных методов. УЗ сканирование явилось в большинстве наблюдений определяющим, поскольку позволило ответить на основные клинические вопросы. Во-первых - дало возможность детекции опухоли и конкремента, во-вторых - четко определяло размер опухоли и конкремента, отношение опухоли к паренхиме почки и чашечно-лоханочной системе, оценивало состояние венозной системы и региональных лимфоузлов. Существует несколько типов клинических сценариев, характерных для пациентов с данной патологией:
• опухоль и камень в одной из почек при нормальной контралатеральной (опухоль до 4 см);
• опухоль более 4 см и камень при нормальной контралатеральной почке;
• опухоль и камень единственной почки;
• опухоль в одной из почек и камень другой почки;
• двухсторонние камни и опухоль в одной из почек;
• камень, образовавшийся в единственной почке, оставшейся после нефрэктомии по поводу опухоли.
Кроме различных особенностей опухолей почек, на хирургическую тактику лечения влияют особенности мочекаменной болезни, поскольку существуют разнонаправленные подходы для камней чашечек, лоханки, мочеточника и коралловидных. Больные, у которых имеется опухоль размером до 4 см, не вовлекающая в процесс полостную систему почки и конкремент в чашечно-лоханочной системе, следует оперировать из люботомического доступа. Объем операции - энуклеорезекция опухолевого узла и пиелолитотомия. Ситуация, когда имеется сосуществование опухоли почки размером более 4 см и камня, предпочтительным является выполнение радикальной нефрэктомии. Но, учитывая, что течение мочекаменной болезни непредсказуемо и у данного пациента может возникнуть камень в оставшейся почке, можно рассмотреть возможность консервативной хирургии. Например, у больных, у которых опухоль достигает 5-6 см и локализуется большей частью внепочечно, имея хорошо выраженную псевдокапсулу, энуклеорезекция или резекция почки должна рассматриваться не менее приоритетным методом лечения нежели радикальная нефрэктомия. В данном случае такой параметр, как размер опухоли до 4 см, не нужно считать догмой. В ситуации, если опухоль и камень располагаются в единственной почке, консервативная хирургия является абсолютно показанной и единственно правильным методом лечения. При наличии опухоли в одной почке и камня в противоположной, предпочтение следует отдавать хирургическому лечению новообразования почки, если камень не вызывает выраженных нарушений уродинамики и болевого синдрома. Данная рекомендация основывается на том факте, что камень в противоположной почке ведет себя относительно спокойно. Так, ни в одном из наблюдений нам не пришлось прибегать к неотложным попыткам ликвидации обструкции мочевых путей в ближайшем послеоперационном периоде. Одновременные вмешательства на обеих почках достаточно рискованны из-за возможности сочетания различных послеоперационных осложнений. Хирургическая тактика при двусторонних камнях почек и опухоли в одной из них, так же, как в случае опухоли и камня единственной почки, основывается на не-
МЕГЕРА В.В., ЩУКИН Д.В., СТЕЦИШИН Р.В., ПЕРЕВЕРЗЕВ А.С. МОЧЕКАМЕННАЯ БОЛЕЗНЬ В СОЧЕТАНИИ С ОПУХОЛЯМИ ПОЧЕК
обходимости максимального сохранения почечной паренхимы. При этом к радикальной нефрэктомии следует относиться осторожно, так как она может привести к непоправимым метаболическим сдвигам в оставшейся единственной почке. При наблюдении в течение 5 лет за пациентами, перенесшими радикальную нефрэктомию по поводу опухоли почки, образование камней было выявлено у 22 больных, причем 6 из них доставлены в клинику в ургентном порядке по поводу анурии. После ликвидации обструкции с помощью катетеризации мочеточника или пункционной нефростомии у 4-х пациентов камни отошли самостоятельно, 2-м больным произведена уретеролитотомия. У пациентов с необструктивными камнями почек стратегией выбора метода лечения
следует считать дистанционную ударно-волновую литотрипсию. Исходя из накопленного опыта, можно сделать следующие выводы;
• наличие камней почек в сочетании с опухолями значительно расширяет показания к консервативной хирургии;
• при двусторонней патологии, когда в одной почке имеется камень, а в другой - опухоль, первоначальное предпочтение отдается хирургии опухоли почки;
• все пациенты, которым проведена радикальная нефрэктомия по поводу опухоли и камня почки, должны обследоваться с периодичностью 1 раз в 6 месяцев.

- Опухоли почки
- Метастазы рака почки
- Как часто и у кого встречается рак почки?
- Диагностика опухолей почек
- Лечение рака почки на разных стадиях
- Цены в Европейской онкологической клинике на лечение рака почки
Опухоли почки
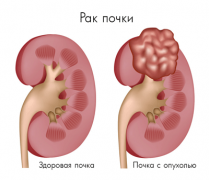
Второй характеристикой опухоли почки, как впрочем и большинства других опухолей, является потеря спецификации клетки – так как клетка быстро делится, она просто не успевает специализироваться. Таким образом, опухоль почки в первом приближении можно характеризовать, как массу клеток, бесконтрольно делящихся и потерявших способность к специализации. Чем меньше специализирована клетка опухоли для выполнения своей функции, чем быстрее она делится и чем больше его способность к распространению по кровеносным и лимфатическим сосудам, тем опухоль злокачественнее.
Почти 90 % опухолей почки злокачественны. Оставшиеся 10 процентов приходятся на ангиомиолипомы и другие, гораздо более редкие доброкачественные опухоли почки. Между тем, даже доброкачественные опухоли почки вполне могут быть опасны для здоровья. Например – ангиомиолипома может повредить сосуды почки, вызывая кровотечение. Что же касается злокачественных опухолей или рака почки, то тут мы сталкиваемся с повреждением функционирующей почечной ткани, ее сосудов и кровотечением, с метастазированием в кости, легкие, головной мозг и, соответственно, нестерпимыми болями.
Метастазы рака почки
Метастазирование — это распространение опухоли по кровеносным или лимфатическим сосудам. Опухоли, как и всему живому в организме, требуется питание, обеспечиваемое сосудами. Вот в эти сосуды и попадают 1-2 клетки из основной опухоли, которые распространяются на различные органы. Для рака почки характерно метастазирование в кости и легкие, а также в печень, надпочечники и головной мозг.
рака почки, как и основная опухоль, нарушает функцию органа, где развивается. Например, метастаз рака почки в легкие вызывает упорный кашель, метастаз в кости — страшные, изнуряющие боли, от которых помогают только сильнодействующие наркотические препараты. К сожалению, часть пациентов, обративших к врачу, уже имеют отдаленные метастазы в тех или иных органах. Это резко ухудшает прогноз течения заболевания, так как приходится бороться не с одной опухолью, а, по сути, с опухолями множеством опухолей в нескольких органах.
Как часто и у кого встречается рак почки?
Диагностика опухолей почек
При подозрении на рак почки пациенту назначают общий анализ мочи, общий и биохимический анализы крови.
Один из наиболее информативных методов диагностики рака почки – компьютерная томография. Она помогает оценить размер, форму и локализацию злокачественного новообразования, обнаружить очаги в лимфатических узлах и других анатомических структурах за пределами почек. Исследование нередко дополняют внутривенным контрастированием. Введение контраста противопоказано при нарушении функции почек.
Магнитно-резонансную томографию применяют реже, чем КТ. Она показана, когда пациенту нельзя проводить компьютерную томографию с контрастом, если имеется подозрение на прорастание опухоли в нижнюю полую вену или другие крупные сосуды, для обнаружения метастатических очагов в головном и спинном мозге.

Ангиография – рентгенография с контрастирование сосудов, почки. Она помогает в диагностике заболевания и планировании хирургического лечения.
Позитронно-эмиссионная томография помогает обнаружить вторичные очаги рака в различных частях тела. Суть метода в том, что в организм пациента вводят вещество, которое обладает слабой радиоактивностью и накапливается в опухолевых клетках. Затем выполняют снимки с помощью специального аппарата, и на них опухолевые очаги хорошо видны.
В отличие от других онкологических заболеваний, биопсия при раке почки проводится редко. Обычно результатов других исследований хватает для того, чтобы принять решение о необходимости хирургического вмешательства. Уже после операции удаленную опухоль направляют в лабораторию, чтобы подтвердить диагноз. Биопсию проводят, если другие исследования не позволяют разобраться, показана ли операция. В случаях, когда хирургическое вмешательство противопоказано, исследование опухолевой ткани помогает определиться с тактикой лечения.
В медицине нет категоричных, стопроцентных ответов. Какова цель операции по удалению рака почки? Удалить опухоль? Удалить почку с подлежащими структурами? Удалить только первичный очаг опухоли, а потом бороться с метастазами теми или иными способами? Перенесет ли пациент операцию, каково его общее состояние? Какую именно операцию выбрать для конкретного больного? На эти вопросы должен ответить онкоуролог, перед тем, как предложить хирургическое, консервативное или комбинированное лечение. В основном, это зависит от стадии рака почки, расположения опухоли, наличия метастазов в лимфатические узлы и общего состояния здоровья пациента.

Это зависит главным образом от стадии, на которой была диагностирована опухоль, и начато лечение. Пятилетняя выживаемость (процент пациентов, оставшихся в живых спустя 5 лет) наиболее высока для I стадии и составляет 81%. На II и III стадиях она, соответственно, составляет 74 и 53%. При IV стадии — 8%.
Стадия рака почки зависит от размеров и расположения опухоли. Так, рак почки первой стадии — это опухоль меньше 7 см, не выходящая за пределы почки. Рак почки второй стадии — это опухоль меньше 10 см, также не выходящая за пределы почки. А вот рак почки третьей стадии — это уже опухоль любых размеров, ограниченная почкой, либо повреждающая надпочечник, почечную вену, но имеющую метастаз в ближайших лимфатических узлах. Рак почки четвертой стадии может быть любых размеров, однако при этой стадии опухоль либо выходит за пределы почечной фасции, либо имеются больше одного метастаза в ближайших лимфатических узлах, либо имеются метастазы в легкие, кости, печень или головной мозг.
Стадию рака почки определяют в соответствии с международной классификацией TNM. Рядом с каждой из трех букв аббревиатуры указывают индекс, описывающий характеристики первичной опухоли (T), поражение регионарных лимфатических узлов (N), наличие отдаленных метастазов (M):
T1 – опухоль, находящаяся в пределах границ почки и имеющая наибольший диаметр не более 4 см (T1a) или 4–7 см (T1b).
T2 - опухоль, находящаяся в пределах границ почки и имеющая наибольший диаметр 7–10 см (T2a) или более 10 см (T1b).
T3 – злокачественное новообразование распространяется на почечную вену и ее ветви, на надпочечник на одноименной стороне, паранефральную клетчатку, не прорастая фасцию Героты (T3a), на нижнюю полую вену ниже (T3b) или выше (T3c) диафрагмы или врастает в стенку вены.
T4 – опухоль распространяется за пределы фасции Героты.
N0 – опухолевые очаги в регионарных лимфоузлах отсутствуют.
N1 – обнаруживается опухолевый очаг в одном лимфоузле.
N2 – обнаруживаются опухолевые очаги в двух и более регионарных лимфоузлах.
M0 – отдаленных метастазов нет.
M1 – отдаленные метастазы присутствуют.
В зависимости от значений T, N и M, выделяют четыре стадии рака почки:
- Стадия I: опухоль в почке не более 7 см (T1), лимфоузлы не поражены, отдаленных метастазов нет.
- Стадия II: первичная опухоль более 7 см (T2), отсутствуют очаги поражения в лимфатических узлах и отдаленные метастазы.
- Стадия III: злокачественная опухоль распространяется на соседние структуры (T3) и/или поражен один регионарный лимфатический узел (N1).
Стадия IV: опухоль распространяется на соседние структуры (T4), либо поражено 2 и более регионарных лимфоузла (N2), либо обнаружены отдаленные метастазы (M1).
Опухоль почки размером 2 см может быть расположена вблизи почечных сосудов и ее удаление технически может быть невозможным. Однако данные литературы указывают, что если нет метастазов в лимфатические узлы и отдаленные органы, то опухоль почки до 7 см можно удалять с сохранением почки, что, безусловно, лучше полного удаления почки и инвалидизации пациента.
Лечение рака почки на разных стадиях
Выбор тактики лечения при раке почки в первую очередь определяется стадией опухоли и состоянием здоровья пациента.
При стадиях I и II возможно хирургическое лечение. Стандартным вариантом считается нефрэктомия. К органосохраняющим операциям прибегают реже, в частности, при опухолях в единственной почке. Кроме того, на выбор объема операции влияет размер опухоли. Также удаляют близлежащие лимфатические сосуды, особенно если они увеличены, окружающую жировую клетчатку.
При III стадии рака почки основным методом лечения также является нефрэктомия, при этом должны быть удалены все регионарные метастазы. Если опухоль прорастает в почечную или нижнюю полую вену или мигрирует в их просвете в виде опухолевого тромба, пораженные ткани также нужно удалить, при этом может потребоваться подключение пациента к аппарату искусственного кровообращения.
При высоком риске рецидива после операции применяют адъювантную терапию таргетным препаратом сунитинибом. Пациенты получают его в течение года.
Если хирургическое вмешательство противопоказано, прибегают к радиочастотной аблации, эмболизации.
На IV стадии подходы к лечению могут быть разными, в зависимости от степени распространения рака в организме. В некоторых случаях возможно хирургическое лечение, в том числе циторедуктивные операции, во время которых хирурги не могут убрать опухоль полностью, но стараются удалить как можно больший ее объем. В редких случаев возможно удаление основной опухоли в почке и единичных вторичных очагов в других органах. После операции назначают курс таргетной терапии, иммунотерапии.
При неоперабельном раке почки основными методами лечения становятся иммунотерапия и таргетная терапия.

В некоторых случаях рак почки удается выявить на ранних стадиях, когда опухолевые клетки не распространяются за пределы органа. Но зачастую заболевание диагностируют на более поздних стадиях. Во-первых, это связано с тем, что рак почки может очень долго протекать бессимптомно. Во-вторых, для этого типа рака на данный момент не существует рекомендованных скрининговых исследований.
Все симптомы можно разделить на ренальные (связанные с поражением почек) и экстраренальные.
Среди ренальных проявлений рака почки наиболее характерны три:
- Гематурия (примесь крови в моче) – самый распространенный и зачастую первый симптом. Он возникает более чем у половины пациентов с раком почки. Моча приобретает красный цвет, при этом боль не беспокоит либо носит острый характер и возникает после гематурии. Этим злокачественная опухоль отличается от неопухолевых заболеваний почки, например, мочекаменной болезни, при которой обычно сначала возникает боль, а потом появляется примесь крови в моче. Гематурия периодически исчезает, но через некоторое время снова появляется, причем, промежутки между кровотечениями сокращаются. Количество крови в моче не зависит от размеров опухоли.
- Боли беспокоят около половины пациентов. Острая боль после гематурии возникает из-за того, что сгустки крови перекрывают просвет мочеточника. Тупые сильные боли зачастую говорят о плохом прогнозе.
- Пальпируемая опухоль – симптом, который выявляет врач во время осмотра примерно у трети пациентов.
Все три симптома одновременно встречаются у одного из десяти пациентов с раком почкеи. Обычно при этом выявляют запущенные опухоли.
Среди экстраренальных симптомов в первую очередь стоит отметить повышение температуры тела. У 5% больных лихорадка – единственное проявление заболевания. У некоторых пациентов повышается артериальное давление, отмечается покраснение лица из-за увеличения количества эритроцитов в крови, у мужчин – расширение вен мошонки (варикоцеле). На поздних стадиях снижается аппетит, пациент теряет вес без видимой причины, постоянно ощущает утомление, недомогание.
Мочекаменная болезнь (нефро- или уролитиаз) – это хроническое обменное заболевание, развивающееся вследствие различных факторов и характеризующееся наличием камней в почках и мочевых путях. Конкременты при этой болезни могут локализоваться на всех уровнях: чашечки и лоханки почек, мочеточники и мочевой пузырь, уретра. 
Медицинская и социальная значимость этой патологии очень велика. Она распространена в любом возрастном диапазоне, но в 60-65% поражает людей в возрасте 35-60 лет. Более половины пациентов урологических отделений госпитализируются из-за мочекаменной болезни или её осложнений. Ежегодный прирост заболеваемости составляет более 1.5%, а успешного снижения количества заболевающих не наблюдается ни в одной из стран. Самые высокие показатели заболеваемости приходятся на возраст 25-55 лет. МКБ у мужчин регистрируется чаще в 2.5 раза. Болезнь часто приводит к снижению социальной и трудовой активности, а её осложнения могут привести к серьёзным последствиям для здоровья. Большая проблема в урологии – рецидивирование процессов камнеобразования даже после успешного проведения лечения. Так, вероятность рецидива составляет 45-80%.
В большинстве случаев процесс затрагивает одну из почек, но в 20% случаев нефролитиаз имеет двусторонний характер. Быстрота образования конкрементов почек строго индивидуальна и зависит от множества факторов. Количество камней колеблется от одного до тысячи, размеры – от нескольких миллиметров до десятков сантиметров.
Многие из пациентов не обращают внимания на признаки начавшегося заболевания, пуская дело на самотёк. В этом случае шанс возникновения осложнений возрастает в несколько раз. Именно поэтому очень важна своевременная диагностика уролитиаза.
Диагностика и лечение нефролитиаза представляет собой нелёгкую задачу, но наша клиника урологии в Москве поможет вам справиться с заболеванием.
Механизм и причины образования камней
На данный момент в медицине нет единой теории механизма развития нефролитиаза. Основная концепция, которой придерживаются в урологии, объединяет в себе несколько теорий этиопатогенеза заболевания.
Процесс камнеобразования начинается с взаимодействия неблагоприятных факторов внешней среды и факторов внутренней среды организма. Затем в организме нарушается коллоидно-кристаллоидное равновесие и запускается каскад патологических реакций.
Моча представляет собой неустойчивый и пересыщенный солевой раствор. Кристаллы солей окружены со всех сторон белковыми молекулами, которые не дают солям осаждаться. Эти белки называются защитными коллоидами. Наряду с ними в моче присутствуют и другие, так называемые незащитные коллоиды, которые наоборот легко выпадают в осадок. В процессе образования конкремента они являются особой матрицей, на которую концентрическими слоями откладываются кристаллы соли и белковые структуры. Перенасыщение крови, а затем и мочи кристаллами в большей концентрации, чем их растворимость в моче, приводит к их осаждению.
Различают следующие патологические состояния, которые приводят к нарушению коллоидно-кристаллоидного баланса:
- гипероксалурия – увеличение содержания оксалатов и образование оксалатных камней;
- гиперурикемия и гиперурикурия –увеличение концентрации мочевой кислоты и её солей, что влечёт к появлению уратных камней;
- гиперфосфатурия – увеличение количества фосфатов и образование фосфатных камней;
- гиперкальциурия – превышение концентрации солей кальция и возникновение оксалатных камней.
Таким образом, причиной камнеобразования являются два процесса: образование белковой матрицы и кристаллизация солей. Один из этих процессов возникает раньше и бывает основополагающим в патогенезе заболевания.
Этиология нефролитиаза
По современным представлениям, мочекаменная болезнь относится к полигенным (мультифакториальным) заболеваниям. Это значит, что в его основе лежит тесное взаимодействие наследственных, внутренних и факторов окружающей среды.
- Наследственные факторы
Хоть генов, отвечающих за развитие нефролитиаза не идентифицировано, но склонность к заболеванию считается врождённой. Риск появления заболевания увеличивается в семьях, где есть случаи нефролитиаза у родственников.
- Эндогенные факторы:
– проживание в субтропическом и тропическом регионах;
– физические и химические свойства употребляемой воды и продуктов;
– скудное питание, содержащее много конкрементобразующих веществ (солёная пища, избыток мясных продуктов);
– недостаточное поступление витаминов А, С, D, В1, В2, В6 и В12.
- Эндогенные факторы делятся на две большие группы: общие и локальные (со стороны мочевыделительной системы).
К местным причинам относятся:
– врожденные аномалии развития урогенитального тракта;
– аномалии строения почечных сосудов;
– пузырно-мочеточниковый заброс мочи (рефлюкс);
– острые и хронические инфекции мочеполовых путей (пиелонефрит, цистит, уретрит).
– малоподвижный образ жизни;
– болезни желудочно-кишечного тракта, печени и жёлчных протоков;
– острые и хронические болезни других органов (тонзиллит, бронхит, остеомиелит);
– продолжительная иммобилизация (переломы костей таза, шейки бедра и позвоночника);
– оперативные вмешательства на кишечнике;
– ферментопатии и наследственные заболевания обмена веществ, подагра.
Симптоматика заболевания
Нефролитиаз на протяжении долгих лет может протекать бессимптомно. Эта стадия болезни называется латентной (скрытой). Состояние длится до тех пор, пока конкремент не начнет мешать оттоку мочи. Как только возникает препятствие для мочевыделения, развивается яркая клиника почечной колики.
Почечная колика – это острое состояние, которое характеризуется нестерпимой болью в поясничной или в подрёберной области. Возникает это состояние при движении мелких камней по мочевыделительной системе. При передвижении камня раздражаются болевые рецепторы почки, травматизация слизистых стенки мочеточника и острое нарушение уродинамики. Боль возникает внезапно среди полного благополучия и не даёт покоя. Больной не может найти себе места, стремится занять наиболее удобное положение тела, но боли не стихают. Болевой синдром сочетается с тошнотой, однократной рвотой и диспептическими явлениями (метеоризм).
Боль в 85% случаев отдаёт в подвздошную область. При конкрементах нижней трети мочеточника клиника отличается: боль распространяется на паховую и надлобковую области, наружные половые органы и на внутреннюю поверхность бедра. Присоединяются дизурические явления: учащение мочеиспускания, боли и дискомфорт при посещении туалета.
Изменяется и качественный состав мочи:
- появляется макрогематурия (большое количество крови в моче в виде сгустков), моча имеет красный цвет;
- возможна лейкоцитурия и пиурия (лейкоциты и гной в моче);
- обнаруживаются цилиндры и клетки эпителия.
Очень редко может возникать анурия (полное отсутствие мочи), но при условии наличия у больного только одной функционирующей почки. Это состояние является жизнеугрожающим, потому что высок шанс развития острой почечной недостаточности. Почечная колика является экстренным показанием к госпитализации в урологическое или хирургическое отделение больницы.
Если камни не мешают уродинамике, то заболевание протекает совсем иначе. Процесс приобретает затяжное течение. Боли носят тупой, периодический характер. Интенсивность и локализация болевого синдрома зависит от местонахождения конкремента и степени обструктивного процесса. Болевой синдром усиливается при физической нагрузке или езде на транспорте.
Диагностика
Диагностика уролитиаза должна проводиться комплексно и быть направлена как на выявление самой болезни, так и на поиск этиологических факторов, послуживших возможной причиной. Быстрая постановка диагноза позволяет определить тактику лечения мочекаменной болезни и приступить к её исполнению как можно раньше. Наша клиника урологии в Москве имеет все диагностические возможности для постановки точного диагноза. 
Важное место в диагностическом поиске имеет первичный опрос пациента. Необходимо узнать, когда именно у него появились первые симптомы, как протекало заболевание до момента обращения к врачу. Врач-уролог собирает данные о родственниках, чтобы проследить возможный наследственный характер недуга. Он также расспрашивает о роде деятельности, рационе питания, о наличии каких-либо других заболеваний или травм в анамнезе, о приёме лекарственных препаратов.
На втором этапе врач проводит общий осмотр:
– измерение температуры, пульса и АД;
– аускультация лёгких, пальпация живота и почек;
– осмотр наружных половых органов с целью выявления аномалий развития;
– определение симптома Пастернацкого: врач осуществляет лёгкие удары по поясничной области в проекции почек. При этом у пациента может возникнуть боль или неприятные ощущения.
На следующем этапе начинается обширный комплекс лабораторно-инструментальных исследований.
Лабораторные исследования показывают картину внутреннего гомеостаза организма. Они дают возможность определить наличие анемического или воспалительного синдрома, функциональное состояние органов и систем (печень, почки, система кроветворения). Отклонение результатов анализов от нормы позволяют врачу предположить причину заболевания, оценить работу органов и степень нарушения обменных реакций в организме.
Основной перечень анализов для оценки здоровья пациента:
- общий анализ крови и мочи, биохимический анализ крови, посев мочи на микрофлору с составлением антибиотикограммы, определение клиренса креатинина и скорости клубочковой фильтрации.
- специализированные анализы: тест Говарда, определение содержания ионизированного кальция, концентрации хлоридов в крови, суточная экскреция магния и калия.
Наибольшее значение в постановке диагноза имеют визуализирующие методы. Они позволяют определить наличие конкрементов, их размеры и местонахождение.
- УЗ-сканирование почек – простой и неинвазивный метод. При исследовании можно выявить камни, расширение чашечек и лоханок, увеличение размеров почек или наличие очагов разрушения почечной паренхимы.
- Рентгенологическое исследование является методом выбора в диагностике нефролитиаза. Рентгенография проводится двух видов: обзорная рентгенограмма и экскреторная урография. Обзорная рентгенография менее информативна, часто возникают спорные случаи диагностики при обнаружении теней на снимке. Экскреторная урограмма выполняется с применением контрастного вещества, которое визуализирует все отделы мочевого тракта и местонахождение камней.
- КТ И МРТ-исследование.
- Нефросцинтиграфия – это радиоизотопный метод диагностики, использующийся для определения функционального состояния почек.
- Ангиография почечных артерий в настоящее время редко используется в качестве диагностического метода. Её проводят перед оперативными вмешательствами для точного определения местоположения артерий.
Все эти методы могут носить взаимодополняющий характер. Объем необходимого исследования определяет лечащий врач в каждом конкретном случае. Некоторые из обследований могут быть назначены повторно для контроля динамики заболевания.
Лечение нефролитиаза
Урологи придерживаются мнения, что наличие даже бессимптомно протекающего нефролитиаза обязательно должно подвергаться лечению. Это обусловлено тем, что любой камень в долгосрочной перспективе может начать своё продвижение по мочевыводящим путям. Конкременты с течением времени также склонны к увеличению размеров.
Успех терапевтических мероприятий зависит не только от медицинского персонала, но и от самого пациента и степени его комплаенса (приверженности к лечению). Только при постоянном соблюдении рекомендаций лечащего врача будет обеспечен хороший лечебный эффект от проводимой терапии.
Лечение мочекаменной болезни состоит из трёх основных компонентов:
- оперативное лечение;
- медикаментозная терапия;
- коррекция образа жизни.
Конкременты удаляют при помощи дистанционной ударно-волновой литотрипсии, чрескожными или трансуретральными инструментальными методиками, а также хирургическим путём.
Ударно-волновая литотрипсия – дробление конкрементов с использованием направленных ультразвуковых лучей. После процедуры большой конкремент разрушается на более мелкие конкременты, которые легко выводятся мочевыми путями. Метод проводится под УЗ-контролем специальным оборудованием – литотриптором. Процедура является неинвазивной и безболезненной.
Чрескожная нефролитотрипсия проводится нефроскопом. Для этого хирург делает разрез кожи на пояснице и вводит нефроскоп. Затем при помощи аппарата производится разрушение камней на конкременты меньшего размера и их извлечение из организма.
Трансуретральное удаление камней выполняют гибким уретронефроскопом, который через мочеиспускательный канал подводят к камню. Изображение при помощи датчика транслируется на монитор оборудования, позволяя увидеть размеры камня. Если он маленьких размеров, то его удаляют сразу же. При большом размере конкремента он подлежит дроблению и извлечению по частям.
Открытые операции на почках и мочевыводящих путях выполняются при значительных размерах камней.
Стоит отметить, что все хирургические вмешательства являются вспомогательными, они не направлены на воздействие непосредственных процессов камнеобразования. Их цель – только удаление камней.
Коррекция образа жизни
Изменение своего пищевого поведения и образа жизни имеет огромное значение как в лечении мочекаменной болезни, так и в профилактике заболевания.
Правильно подобранная диета и соблюдение питьевого режима являются основополагающими в восстановлении обменных процессов. Количество употребляемой жидкости должно быть не менее 2.5-3 литров. Количество приёмов пищи следует увеличить до 4-6 раз в день, а порции уменьшить. Средняя суточная калорийность рациона составляет примерно 2300-2500 ккал. Предпочтение следует отдавать натуральным продуктам с минимальной термической обработкой. Употребление спиртных напитков во время лечения не допустимо. Всем пациентам рекомендуется заранее составлять свой рацион и придерживаться плана. Ведение пищевого дневника вырабатывает дисциплинированность и сдержанность.
А вот рацион питания зависит от вида камней, имеющихся в мочевыводящих путях.
При уратных камнях ограничивают потребление жирного мяса, особенно жареного и копчёного. Исключаются мясные бульоны и субпродукты, кофеин и шоколадные изделия. Алкоголь категорически запрещён. Предпочтение стоит отдавать овощам и фруктам, крупам и нежирной рыбе. При фосфатных камнях уменьшают в рационе количество молочных и растительных продуктов. При оксалатных камнях исключают употребление в пищу щавелевой кислоты (шпинат, щавель).
Медикаментозная терапия также зависит от вида нарушения обмена. Самостоятельный подбор лекарственных средств запрещен.
При гиперурикемии применяют ингибиторы синтеза мочевой кислоты и препараты, увеличивающие её выделение с мочой. Оксалатные камни требуют применения гидрохлоротиазида и дифосфонатов.
В комплексной терапии важную роль играет воздействие физических факторов внешней среды. С этой целью индивидуально каждому пациенту назначается курс физиотерапии.
Санаторно-курортное лечение рекомендуется в любой стадии болезни, но только после согласования в лечащим врачом.
Все препараты и методы терапии имеют множество нежелательных эффектов, схема лечения мочекаменной болезни должна разрабатываться квалифицированным в области медицины специалистом. Мы имеем высококвалифицированных специалистов-урологов в штате урологического центра Москвы, которые назначат оптимальную схему лечения с учётом индивидуальных показаний и противопоказаний.
Возможные осложнения мочекаменной болезни
При несвоевременном обращении к врачу или при несоблюдении его предписаний повышается риск возникновения различных осложнений.
К ним относятся:
– острые или хронические инфекционно-воспалительные процессы почек и мочевыводящих путей из-за нарушения кровоснабжения и уродинамики (пиелонефрит, цистит);
– как осложнение пиелонефрита возникает паранефрит, абсцесс или карбункул почки;
– некроз почечной паренхимы на фоне воспаления, как результат – развитие генерализованной реакции на организма – сепсиса;
– пионефроз – полное гнойное расплавление почечной стромы и паренхимы;
– хроническая болезнь почек (хроническая почечная недостаточность);
– вторичная анемия различной степени тяжести возникает из-за частой гематурии и нарушения кроветворения почками (выработка эритропоэтина).
Профилактика нефролитиаза
После любого успешного лечения, но без проведения комплекса профилактических мероприятий, шанс рецидива заболевания составляет более 60%. Первое место в профилактике отводится здоровому образу жизни, отказу от алкоголя и рациональному питанию. Соблюдая эти простые правила можно надолго забыть о существовании мочекаменной болезни.
При появлении любых, даже незначительных неприятных ощущений в поясничной области не стоит медлить с обращением в наш урологический центр в Москве по адресу г. Москва, ул. Б. Пироговская д. 2, стр. 1.. Здесь вы сможете получить консультацию врача-специалиста и пройти весь спектр диагностических процедур в кратчайшие сроки.
Читайте также:

