Опухоли молочной железы этиология патогенез
Рак молочной железы — злокачественное новообразование, развивающееся из клеток эпителия протоков и/или долек паренхимы железы.
Эпид-я. РМЖ на 1 месте в структуре онкологической заболеваемости женщин. На 2 месте в мире. На 5 месте в Бел. Самые высокие показатели - в США.Самую низкую заболеваемость регистрируютв странах Африки.Заболеваемость РМЖ увеличивается с возрастом,начиная с 40 и достигая пика в 60-65 лет. Для женщин 70 лет ежегодный риск заболевания РМЖ в 3 раза выше, чем для женщин в возрасте 40 лет, а ежегодный риск смерти от РМЖ в 5 раз выше, чем для женщин 40 лет.
Этиол-я. Доказана наследственнаяая предрасположенность к РМЖ. Исходя из этого, выделяют:
• спорадический рак (около 68%); нет случаев рака молочной железы у обоих родителей в 2 поколениях;
• семейный РМЖ (около 23%).Случаи РМЖ у одного или нескольких кровных родственников;
• генетическое предрасположение к раку в результате наличия мутаций генов BRCA1/BRCA2 (около 9%). Отмечают случаи РМЖ у кровных родственников, а также ассоциированный рак (первичная множественность — поражение яичников, толстой кишки).
Группы риска по раку молочной железы зависят от следующих этиологических факторов:
1. Гормональные факторы:
а) эндогенные - гиперэстрогенемия в результате:
- особенностей менструального цикла (раннее менархе до 12 лет; поздняя менопауза после 55 лет)
- детородной функции (нерожавшие, 1-ые роды после 30 лет; аборты до 18 лет и после 30 лет)
- особенностей лактации (гипо- и агалактия)
- особенностей половой жизни (ее отсутствие, позднее начало, фригидность, механические способы контрацепции)
- заместительная терапия гормонами в пред- и постменопаузе сроком более 5 лет.
- длительный прием комбинированных оральных контрацептивов: более 4 лет до первых родов, более 15 лет в любом возрасте.
2. Факторы образа жизни и окружающей среды
- географическое расположение и питание (высококалорийная диета, избыточное потребление животных жиров, малая физическая активность)
- злоупотребление алкоголя (увеличивают риск на 30%)
- курение (до 16 лет – увеличивает риск в 2 раза)
- радиация (облучение) и травмы молочных желез
3. эндокринно-метаболические нарушения: ожирение, атеросклероз, заболевания надпочечников и щитовидной железы
4. индивидуальный анамнез:
- возраст старше 40 лет
- ранее перенесенный рак молочной железы или рак яичников
5. Предшествующие заболевания молочных желез
- атипическая гиперплазия молочных желез
6. Семейный анамнез: генетические факторы:
- наличие у ближайших родственников рака молочной железы, рака яичника, колоректального рака
- связь с наследственными синдромами (Cowden, BLOOM)
- мутации генов BRCA-1; BRCA-2
Патогенез. Вследствие воздействия факторов – активация пролиферативных процессов, акт-я продукции ФСГ- увелич. фолликула – увелич. эстрогены – пролиферация слизистой матки, эпителия протоков железы.
Факторы защиты: ранняя беременность, первый ребёнок мальчик, долг. вскармливание.
Клинические проявления РМЖ.
1) безболезненное плотное образование различных размеров, округлой или неправильной формы, с бугристой поверхностью, незначительным ограничением подвижности (если не прорастает в грудную стенку). Молочная железа часто деформирована (увеличена или уменьшена, имеет локальное выбухание, срезанный контур).
б) симптом площадки – при приеме, аналогичном предыдущему, появляется уплощенный участок фиксированной кожи
в) симптом втяжения (умбиликации) – при приеме, аналогичном предыдущему, появляется легкое втяжение
г) симптом лимонной корки – лимфатический отёк кожи, виден визуально
д) утолщенная складка ареолы (симптом Краузе)
е) изменение цвета кожи над опухолью
ж) раковая язва – не глубокая, плотнее окружающих тканей, имеет подрытые, выступающие над поверхностью кожи края и неровное дно, покрытое грязноватым налетом
3) симптомы со стороны соска: изменения формы и положения соска, втяжения соска и ограничение его подвижности вплоть до полной фиксации (симптом Прибрама – смещение опухоли вместе с соском – результат прорастания опухолью выводных протоков железы), геморрагическое отделяемое из соска
4)Увеличение подмышечных лимфоузлов.
5) Изолированный отёк.
Вторичные симптомы: изьязвление кожи, кровотечения, присоединение вторичной инфекции, метастазы в кости (позвоночника, таза, бедро, рёбра), метастазы в печень, лёгкие, плевру.
Физикальное обследование: ассиметричность, увеличение в объёме, различные уровни сосков, выделения из сосков, изменения кожи, пальпация стоя и лёжа, симптомы см. выше.
Осмотр. Осмотр молочных желез следует проводить при достаточном освещении, на некотором расстоянии от пациентки, стоящей сначала с опущенными руками, а затем — с поднятыми кверху.
1) размеры (диаметр) — принято отмечать до 1 см, до 2 см, от 2 до 5 см, свыше 5 см; измерения обычно производят с помощью линейки или циркуля;
2) анатомическая форма — узловатая, местно-распространенная, или локально-инфильтративная, диффузно-инфильтративная (занимающая либо большую часть, либо всю молочную железу);
3) консистенция — плотная, плотноэластическая, бугристая;
4) локализация — центральная, наружные квадранты (верхний и нижний), внутренние квадранты (верхний и нижний).
При пальпации регионарных л. у. в подмышечной, подключичной и надключичной зонах важно установить:
а) отсутствие уплотненных и увеличенных л.у.;
б) наличие увеличенных или уплотненных л.у.;
в) расположение увеличенных л.у. в виде цепочки или конгломерата спаянных между собой узлов;
г) наличие или отсутствие отека верхней конечности.
Совокупность анамнестических сведений, данных осмотра и пальпации является условием определения клинической формы РМЖ: узловатой, местной инфильтративной, диффузной инфильтративной или осложненных (инфильтративно-отечной, инфильтративно-лимфангитической, язвенной).
Особый интерес представляет рак Педжета — своеобразная форма РМЖ, поражающая сосок и ареолу. По преобладанию тех или иных клинических симптомов при раке Педжета различают экземоподобную (узелковые, мокнущие высыпания на коже ареолы), псориазоподобную (наличие чешуек и бляшек в области соска и ареолы), язвенную (кратероподобная язва с плотными краями) и опухолевую (наличие опухолевидных образований в субареолярной зоне или в области соска) формы.
Почти все раки молочной железы возникают из клеток железистого эпителия, выстилающего альвеолярные и дольковые молочные протоки, и поэтому представляют собой типичные аденокарциномы. Правда, при скрининге особенно часто обнаруживаются настоящие внутрипротоковые карциномы in situ (DCIS). Большинство первичных раков к моменту постановки диагноза инвазируют строму железы (инвазивная карцинома).
Подавляющее большинство опухолей представляют собой плотные новообразования, расположенные внутри железы, иногда к моменту постановки диагноза наблюдаются изъязвления кожного покрова, и опухоль приобретает инфильтрирующий характер. При небольшом поражении кожных покровов наблюдается морщинистость или втяжение кожи, при инфильтрации кожи опухолью происходит обструкция локальных лимфатических протоков и развивается симптом апельсиновой корки.
Опухоли крайне полиморфны, и их классификация основана на данных микроскопических исследований. В последнее время широко используются гистохимические красители. Стадия развития опухоли, и особенно степень ее дифференцировки, имеет большое прогностическое значение.
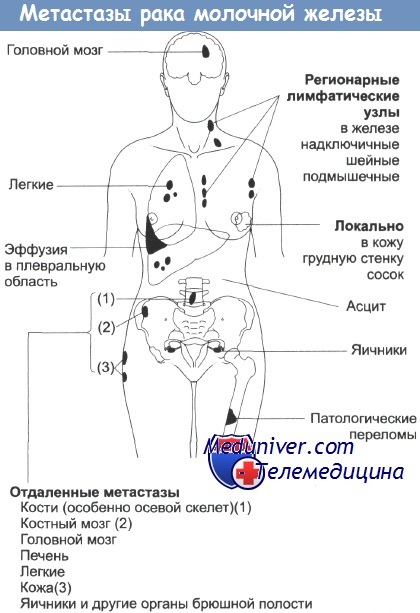
Места локального и отдаленного распространения опухоли молочной железы
Локальное распространение опухоли происходит вглубь, на грудную стенку и связанные с ней структуры (ребра, плевру и плечевое сплетение), или кнаружи, на кожу. По лимфатической системе опухоль распространяется на подмышечные и надключичные лимфоузлы, а также на внутриорганную лимфатическую сеть или контрлатерально. Метастазы гематогенного происхождения в основном возникают в костях (особенно в осевом скелете), печени, легких, коже и в органах центральной нервной системы (головной и спинной мозг). Часто они обнаруживаются в области брюшины и таза, включая яичники и надпочечники.
Нередко отмечается необычное распространение опухоли, например обширное метастазирование костей без признаков поражения мягких тканей. У некоторых пациенток наблюдается агресссивный местный рецидив опухоли, так называемый рак en cuirasse (склеро-дермоподобная форма), который не сопровождается образованием отдаленных метастазов. Опухоль в виде обширной язвы поражает большую часть грудной стенки. Причины такой агрессивности опухоли неясны, однако она не связана с гистологической ее характеристикой и со стадией развития.
Гематогенное рапространение опухоли играет критическую роль, поскольку пациентки умирают от отдаленных метастазов, а не от ее локального роста. Вероятность метастазирования в подмышечные лимфатические узлы хорошо коррелируется с размером первичной опухоли. Выявлена взаимосвязь между количеством пораженных лимфатических узлов и выживаемостью. Поражение внутренних лимфатических узлов является ранним и важным признаком существования опухоли, расположенной в центральной зоне молочной железы.

Для этих опухолей особенно характерна высокая опасность рецидивирования, и смертность от них выше, чем от опухолей, расположенных в других участках молочной железы. Особенно неблагоприятным клиническим признаком является поражение подключичных лимфатических узлов. Согласно последним данным, большое прогностическое значение имеет факт обнаружения опухолевых клеток в костном мозге. По-видимому, эти клетки распространяются гематогенным путем, и их количество, циркулирующее в кровотоке, может быть независимым прогностическим фактором, даже при оценке общей выживаемости больных.
Результаты скрининговых исследований помогают понять природу возникновения и развития опухолей молочной железы. Можно утверждать, что в данном случае рак представляет собой прогрессирующее заболевание. Поэтому время постановки диагноза является чрезвычайно важным фактором, от которого зависит результат лечения, и для небольших опухолей достаточно эффективными могут оказаться методы локального лечения. Оценка степени индивидуального риска также стала более точной.
Рак молочной железы занимает 2 место в мире среди заболеваемости всеми видами рака. Женщины болеют в 100 раз чаще (напомню, что у мужчин тоже есть молочная железа и они тоже могут болеть раком молочной железы). Ежегодно заболевает около 1 млн человек.
Рак молочной железы :этиология, патогенез, классификация
Этиология рака молочной железы
Основные пункты этиопатогенеза:
- Канцерогены
- Ионизирующее излучение
- Наследственная предрасположенность
- Предраковые заболевания:
Факультативные
- диффузная мастопатия
- фиброаденома
Облигатные
- внутрипротоковая папиллома
- узловая мастопатия
Биологические канцерогены не имеют отношения к возникновению рака молочной железы.
- социально-бытовые – в городах риск заболеть повышен.
- Репродуктивные – повышен риск при раннем начале месячных и позднем климаксе (эстрогеновое окно). До 35 лет каждая беременность защищает от рака молочной железы, после 35 лет – как фактор риска.
- Перенесенные заболевания – мастопатия, послеродовый мастит, лактационный мастит, леченый консервативно и др.
- Сексуального характера – отсутствие половой жизни, неудовлетворенность, позднее начало (30 лет), снижение либидо, контрацепция (прием оральных контрацептивов до 1-й беременности повышает риск).
- Эндокринные – ожирение 70 кг и более, гипофункция щитовидной железы, рождение 2-х крупных детей, рост 170 и более.
- Генетическая предрасположенность – ген BRCA-1,2
- Предраковые заболевания.
- Гинекологические заболевания.
Патогенез рака молочной железы
В молочной железе имеются рецепторы эстрогенов и прогестерона. После окончания месячных снижается прогестерон и пролактин, повышается ЛГ, ФСГ, что приводит к созреванию фолликулов. Эстрогены стимулируют пролиферацию эпителия слизистой матки, эпителия протоков молочной железы. ЛГ повышает продукцию прогестерона, стимулирует пролиферацию долек, стимулирует отторжение слизистой матки. Если эстрогены и прогестерон в норме, то клетки в молочной железе гибнут апоптотически.
Если их содержание повышено, то избыток замещается сосудистой тканью, что приводит к фиброзной мастопатии, кистозной мастопатии. Консервативно вылечить мастопатию нельзя, но можно предотвратить ее развитие и прогрессирование.
Из-за пролиферации клеток увеличивается вероятность мутаций.
Классификация рака молочной железы
Аденокарцинома
- по инвазивности:
- неинвазивная
- инвазивная (прорастает базальную мембрану)
- по локализации:
- протоковая
- дольковая
- по гистологическому типу:
- медуллярная
- тубулярная
- перстневидноклеточная и др.
рак Педжета
- узловой рак
- отграниченный
- местно-инфильтративный
- диффузный (без определенной локализации)
- отечный
- отечно-инфильтративный
- лимфангитический
- псевдовоспалительный – развивается остро, проявляется гиперемией кожи молочной железы, отеком и нагрубанием всей пораженной молочной железы, быстрыми метастазами в регионарные лимфаузлы и во внутренние органы
- рожистопободный
- маститоподобный
- панцирный – очень быстрое, иногда молниеносное течение, высокая резистентность к лечебным воздействиям
- рак Педжета – поражает сосок и ареолу
- по отношению к соску
- экземоподобный – узелковые, мокнущие высыпания на коже ареолы
- язвенный – кратероподобная язва с плотными краями
- солидный(опухолевый) – наличие опухолевидных образований в субареолярной зоне или в области соска
- псориазоподобный – наличие чешуек и бляшек в области соска и ареолы
Клинико-патологические факторы рака молочной железы:
- гипотиреоидная
- яичниковая
- гипертензионно-надпочечниковя
- старческая
- оккультный рак – имеется поражение подмышечных лимфаузлов, но первичный очаг в молочной железе найти не удается.
- рак молочной железы у мужчин – на тех же принципах, что и у женщин. Причины:
- опухоли гипофиза
- опухоли яичка
Размеры небольшие, частое изъязвление более неблагоприятное, чем у женщин.
По TNM
По стадиям
Степень злокачественности является важным прогностическим фактором для развития местного рецидива РМЖ. У женщин со степенью злокачественности опухоли I или II местный рецидив возникает только у 5% пациенток в течение первых пяти лет после радикального лечения. При III степени злокачественности опухолей молочной железы частота местного рецидива в эти сроки достигает 10%.
Диагностика рака молочной железы
Диагностика рака молочной железы состоит из 2 этапов : устанавливающего и уточняющего. Основывается на жалобах, данных пальпации и осмотра молочной железы, анамнезе жизни, инструментальных методах исследования, визуализации и данных биопсии. Итак начнем с устанавливающего этапа.
Первичные:
- наличие опухоли
- асимметрия
- втяжение соска
- гиперемия, отечность железы
- лимонная корка
- выделения из соска
- ограничение подвижности железы (спаивается с грудными мышцами)
Вторичные:
- увеличенные подмышечные лимфаузлы
- изъязвление
- отек руки и др.
- общие симптомы – у первичных больных не выражены (только при генерализация)
- начало заболевания?
- длительность?
- динамика заболевания?
- чем лечили?
- помогло ли лечение?
- какие обследования проводились?
- Наследственная предрасположенность
- Канцерогенная нагрузка
- Предраковые заболевания
- Сопутствующая соматическая патология
- деформация
- гиперемия
- морщинистость
- лимонная корка
- асимметрия
- втяжение соска
- выделения
- симптом Краузе – утолщение кожи ареолы и соска
- симптом Прибрама – при потягивании за сосок опухоль смещается в ту сторону
- симптом Кенига (симптом ладони) – пальпируемая ладонью опухоль (доброкачественная исчезает, злокачественная – нет)
- симптом Пайра – перпендикулярные складки.
- плотные
- безболезненные
- округлые
- увеличенные
- не спаяны с окружающими тканями, но могут быть спаяны между собой и образовывать конгломераты.
- опухоль с размытыми нечеткими краями
- уплотненая
- ограниченная
- смещаемая
- безболезненная
Прямые признаки:
- тень неправильной звездчатой формы с нечеткими контурами
- может быть дорожка к корню
- микрокальцинаты
Косвенные признаки:
- вторичное утолщение кожи, имитирующее втянутость соска
- васкуляризация
УЗИ – информативна до 35 лет, после – только маммография.
Дуктография – при наличии выделений из соска
- цитологическая
- гистологическая
Опухоль:
- исследование патологических выделений из соска
- мазок-отпечаток язв
- чрескожная тонкоигольная пункционная биопсия опухоли под контролем пальца или узи
- Трепан-биопсия под контролем узи
- Инцизионная или эксцизионная (по типу секторальной резекции) биопсия опухоли
Плевра
- плевральная пункция
- 1-я порция жидкости – посев на стерильность
- Остальная жидкость – для центрифугирования и изучения осадка на наличие атипичных клеток
Лимфоузлы
- Чрескожная тонкоигольная пункционная биопсия под контролем пальца или узи
- Трепан-биопсия под контролем узи
- Инцизионная или эксцизионная биопсия
Брюшная полость:
- Лапароцентез
- Кульдоцентез
- Лапароскопия
- Лапаротомия (алгоритм такой же, как и при плеврите)
Печень:
- Чрескожная тонкоигольная пункционная биопсия под контролем пальца или узи
- Трепан-биопсия под контролем узи
- Лапароскопия
- лапаротомии
Местное распространение опухоли
- КТ
- МРТ
Регионарные метастазы
- пальпаторно
- УЗИ
Отдаленные метастазы
Легкие
- рентгенография
- КТ
Печень:
Кости:
- рентгенография
- КТ
- МРТ
Лечение рака молочной железы
Лечение рака молочной железы включает в себя хирургические методы, метод лучевой терапии, химиотерапию, гормонотерапию. Итак, начнем разбирать подробнее с хирургического метода.
Стандартной хирургической операцией применяемой как лечение рака молочной железы является простая мастэктомия – при генерализации опухолевого процесса, инфекции, кровоточивости опухоли
Расширенные операции включают в себя:
- Операция Холстеда-Майера – единым блоком удаляют молочную железу с кожей, большой и малой грудными мышцами, подмышечными, подлопаточными и подключичными узлами.
- Операция Пейти – оставляют большую грудную мышцу
- Операция Маддена – оставляют обе грудные мышцы.
По особым показаниям выполняется секторальная радикальная резекция с лимфаденэктомией при:
- расположени опухоли кнаружи от соска или кнутри не более 3 см
- опухоли не более 3 см 2
- единичных регионарных метастазах
- пожилом возрасте
Лучевая терапия как самостоятельный метод при лечении рака молочной железы выполняется:
- при отказе от операци
- при тяжелом состоянии больной
Комбинированный(с операцией):
- прорастание опухоли
- многочисленные метастазы в подмышечные лимфаузлы,
- опухоль 5 и более см в диаметре.
Основная цель лечения рака молочной железы при использовании химиотерапии – достижение ремиссии опухоли.
Самостоятельная химиотерапия как лечение рака молочной железы применяется:
- после радикального вмешательства
- при наличии множественных метастазов
Профилактическая химиотерапия показана:
- увеличенные лимфоузлы 3 и более см
- поражение более 25% лимфаузлов
- низко- и недифференцированные раки
- диффузные формы
По отношению к операции химиотерапия бывает:
- дооперационная (неоадъювантная)
- послеоперационная (адъювантная)
Молочная железа – гормонозависимый орган. Пролактин – гормон беременной и кормящей. Количество его минимальное в начале менструального цикла (сразу после месячных), к середине цикла повышается, а потом снижается. Гормональное лечение – способ затормозить опухолевый процесс.
Лечение рака молочной железы заключается в снижении выработки эстрогенов. Чтобы этого добиться, необходимо удалить яичники, или вводить препараты, которые снижают выработку эстрогенов.
- адреналэктомия
- химическая аблация
- облучение
- лучевая аблация
- химическая аблация (золадекс – аналог гонадолиберин-рилизинг-гормона, при длительном применении блокирует выброс собственного ГнРГ, вследствие этого снижается секреция ЛГ и ФСГ гипофизом)
Аддитивное воздействие – применение андрогенов, которые снижают количество эстрогенов. Применяются в очень больших дозах. Антагонистическое лечение тамоксифеном (тамоксифен – антиэстроген).
Преднизолон назначается при метастазах в печень, головной мозг, легкие.

Уплотнения в груди, выявленные при маммографическом исследовании, и ранее перенесенные доброкачественные заболевания грудной железы также рассматриваются как одни из причин возникновения заболевания. Однако до сих пор выяснить четкую зависимость и причинно-следственные связи в патогенезе рака молочной железы довольно тяжело.
Эпидемиология
Общая патофизиология (патогенез) рака
Организм человека состоит из нескольких триллионов клеток. Клеточный цикл — рост, созревание, деление и смерть этих клеток — находится под строгим контролем. В детском организме деление клеток ускоренно, что позволяет ему расти. В зрелом возрасте они делятся, чтобы заменить изношенные или повреждённые клетки. Клеточное деление и рост контролируется ДНК (дезоксирибонуклеиновая кислота) или, точнее, генами, которые расположены в ядре клетки.
- Их продолжительность жизни увеличивается, и вместо того, чтобы умереть, они продолжают расти и делиться, способствуя появлению новых ненормальных клеток.
- Они приобретают способность проникать в другие ткани — то, что здоровые клетки не делают. Это свойство называется метастазирование.
- Они требует новую сеть кровеносных сосудов, чтобы удовлетворить их потребность в питательных веществах. Процесс образования новых сосудов называется ангиогенез, который является уникальным для раковой опухоли.
Нормальная клетка может стать раковой, если в ее ДНК возникнут повреждения в результате какого-либо воздействия. Так как ДНК регулирует клеточный цикл (рост, функционирование и смерть клетки), любые повреждения в ней приведут к изменениям этого цикла.
Раковая опухоль возникает из нормальных клеток этого органа. Существует множество причин (этиологических факторов), которые повышают риск развития заболевания. Повреждения ДНК, возникшие в результате воздействия эстрогена и приводящие к развитию рака этого органа, были доказаны экспериментально. Некоторые люди наследуют дефекты в ДНК (генах BRCA1, BRCA2 и P53), с которыми связывают возникновение рака.
Иммунная система человека отслеживает раковые клетки (с поврежденной ДНК) и уничтожает их. Если она теряет способность выявить раковую клетку, выполнить свою защитную функцию — это приводит к возникновению опухоли.
Этиология рака молочной железы является многофакторной: одновременно в процессе участвуют несколько причин, которые могут действовать независимо друг от друга или взаимодействовать между собой. Ниже приведены этиологические (причинные) факторы, с которыми связывают появление рака молочной железы.
Этиологические факторы
На страны запада приходится более половины случаев рака молочной железы: 200 тыс. случаев на США и 320 тыс. на Европу. На долю этого рака приходится 3–5% всех смертей в западном мире, 1–3% в развивающихся странах. В Японии заболеваемость одна из самых низких. По последним данным, смертность в США составляет 2,3% и постоянно снижается, что связывают с улучшением методов скрининга (мероприятий, направленных на раннее выявление рака), а также с появлением новых вариантов лечения.
Рак груди в возрасте до 25 лет практически не встречается. С возрастом заболеваемость постепенно растет. На 100 тыс. женщин в возрасте до 25 лет приходится менее 10 новых случаев, а к 45 годам этот показатель увеличивается в 100 раз. Это подтверждает тот факт, что женские половые гормоны участвуют в патогенезе рака. Другие злокачественные заболевания не имеют такой четкой корреляции с женским репродуктивным периодом.
Большое количество исследований показали, что 12% женщин с диагностированным раком груди имеют близкого родственника, страдающего этим недугом, а у 1% пациенток их может быть несколько.
Хотя подавляющее число раков молочной железы не наследуется, существуют гены, мутации в которых повышают вероятность развития заболевания. К ним относят гены BRCA1 и BRCA2, мутации в которых могут передаться от родителей к ребенку. Существуют и другие гены, которые связывают с раком груди (P53, P65 и ATM). Женщинам, у которых два или более близких родственников (мать и сестра, мать и дочь) имеют диагноз рак молочной железы, показан генетический скрининг, чтобы обнаружить мутации в этих генах до развития заболевания. При выявлении этих специфических мутаций женщине рекомендуют либо проходить регулярное профилактическое наблюдение, либо профилактическую двухстороннюю мастэктомию (при некоторых мутациях вероятность развития рака к 40 годам приближается к 80%).
Диета и алкоголь, как полагают, играют определенную роль в этиологии и патогенезе рака молочной железы. Существует четкая связь между фитоэстрогенами, а также злоупотреблением алкоголем и этим заболеванием. Согласно последних данных, риск заболеть возрастает прогрессивно дозе приема алкоголя, а также крепости напитка. Так, каждый 10 г прироста в ежедневном потребление спирта увеличивает риск на 9%.
Доказано, что клетчатка препятствует всасыванию кишечником эстрогена. Вероятно поэтому рак молочной железы не так часто встречается в развивающихся странах (Африке, Азии и Южной Америке), чем в западном мире. Соевые бобы и витамины также рассматривают как факторы диеты, которые уменьшают частоту этого заболевания.
Наряду с диетой физические упражнения могут снижать плазменные уровни гормонов. Замечено, что эти два фактора по отдельности или в комбинации, влияющие на массу тела у женщин в менопаузе, способны снижать риск развития рака. Каждые 5 кг лишнего веса повышают риск возникновения заболевания на 8%. Это объясняется тем, что жировая ткань является важным источником эстрогена, которые синтезируются из холестерина.
Рак молочной железы чаще встречается у нерожавших женщин и у тех, кто не кормил ребенка грудью. Было установлено, что ранняя доношенная беременность, особенно если она сочетается с поздним менархе и ранней менопаузой, которые уменьшают продолжительность воздействия эстрогена, уменьшают риск развития этого рака. У женщины, имеющей трех и более детей, риск меньше в два раза, чем у той, которая бездетна. Это связывают с низким уровнем эстрогена во время беременности, соответственно, у многодетных женщин влияния эстрогена на железу меньше, чем у нерожавшей.
Гормон-заместительную терапию (ГЗТ) рассматривают как фактор, повышающий риск развития рака, особенно среди женщин, использующих эстроген и прогестерон в течение 5 лет и дольше. Тем не менее, ГЗТ имеет много преимуществ, таких как:
- облегчение сухости влагалища,
- зуд,
- снижение интенсивности головной боли,
- уменьшение перепадов настроения и депрессии,
- снижение риска развития остеопороза и патологических переломов.
Поэтому среди врачей ведется дискуссия, что должно превалировать в процессе принятия решения при назначении ГЗТ — вышеперечисленные преимущества или ее роль при раке молочной железы.
Тоже самое можно отнести и к оральным контрацептивам. С ними связывают незначительное увеличение риска рака молочной железы. Риск, как полагают, больше у тех, кто начал контрацепцию ранее 20-летнего возраста.
Это хорошо задокументированный фактор риска, наблюдаемый у женщин как во время репродуктивного возраста, так и после его завершения. Исследования показали, что женщины с > 75% увеличенной плотностью груди, выявленной при маммографии, имеют 5-кратное увеличение риска по сравнению с теми, у которых она составляет Доброкачественные заболевания
Наличие в анамнезе женщины таких доброкачественных заболеваний груди, как фиброзно-кистозной болезни (фиброаденоматоза) и фиброаденомы, увеличивает риск развития рака. Фиброаденоматоз с тяжелой дисплазией считается предраком, хотя и не всегда переходит в рак. Поэтому женщинам с этими заболеваниями необходимо тщательное наблюдение и скрининг (совокупность мероприятий, которые позволяют диагностировать рак груди на начальных стадиях). Это позволяет улучшить результаты лечения.
Прогноз рака молочной железы 1 стадия благоприятый, пятилетняя выживаемость у женщин с этим диагнозом — 100%.
Так, 5-летняя выживаемость рака молочной железы при индексе Ki-67 ниже 10% составляет 95%, а когда выше этого уровня — падает до 80%.
Читайте также:

