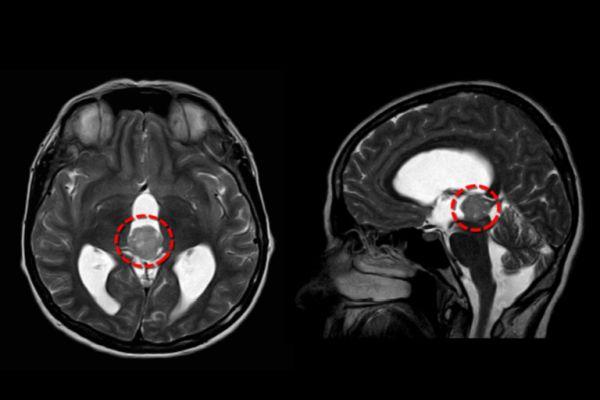
Опухоль задней черепной ямки окклюзионная гидроцефалия
Гидроцефалия – заболевание, которое распространено в детском возрасте. В 10 случаях на 1000 новорожденных диагностируется подобная патология. У взрослых пациентов гидроцефальный синдром выявляется в каждом 4-м случае в ходе специализированного обследования. Гидроцефалия окклюзионная считается закрытой, является разновидностью болезни, возникающей на фоне закупорки протоков, по которым циркулирует цереброспинальная жидкость.
При сообщающейся, открытой форме заболевания проходимость протоков не нарушается. Водянка развивается из-за повышенной продукции ликвора или в результате ухудшения абсорбции (всасывания) в субарахноидальном (подоболочечном) пространстве. Как следствие увеличивается объем цереброспинальной жидкости в желудочковой системе и субарахноидальном пространстве при сохранении нормальной циркуляции.
Характеристика заболевания
Окклюзионная гидроцефалия – это такое заболевание, которое выражается в нарушении оттока цереброспинальной жидкости из-за закупорки протоков, что приводит к ее накоплению в желудочковой системе головного мозга и в зоне выводящих путей. Непроходимость протоков появляется, как врожденная аномалия, результат процесса образования спаек, вследствие формирования опухоли, которая сдавливает канал отвода ликвора. Нарушение проходимости может происходить на разных участках, чаще встречается в области III желудочка, отверстий Монро, Мажанди, Лушки.
Классификация патологии
Различают врожденную и приобретенную формы. Во втором случае причиной патологии могут служить опухоли и другие интракраниальные объемные образования (очаги геморрагии, кисты), травмы в области головы, отек мозга, связанный с воспалительными процессами. Выделяют компенсированную и декомпенсированную форму. Клиническая картина при компенсированной форме предполагает относительно нормальные показатели внутричерепного давления.
Нормализация показателей происходит за счет подключения механизмов компенсации – расширения желудочков, увеличения диаметра черепной коробки, расхождения черепных швов (у младенцев). Декомпенсированная форма характеризуется повышенными значениями внутричерепного давления, которые выявляются параллельно с такими признаками, как увеличение размеров головы или расширение элементов желудочковой системы.
По характеру течения бывает острая и хроническая форма. В первом случае заболевание развивается быстро, сопровождается выраженной, прогрессирующей симптоматикой. Во втором – протекает медленно, характеризуется подключением механизмов компенсации, проявляется в основном симптомами первичной патологии, которая привела к возникновению гидроцефального синдрома.
Тривентрикулярная гидроцефалия протекает на фоне расширения боковых и III желудочка при сохранении нормального размера IV желудочка. Тривентрикулярная гидроцефалия, диагностированная у взрослых, часто осложняется кровоизлияниями в зоне желудочковой системы и субарахноидального пространства, гемотампонадой (чрезмерным скоплением цереброспинальной жидкости) желудочков. В этих случаях необходима экстренная операция, иначе неизбежен летальный исход.
При гидроцефалии внутреннего типа (характерна для окклюзионной формы) ликвор аккумулируется в области желудочков. При водянке внешнего типа (характерна для сообщающейся формы) цереброспинальная жидкость накапливается в субарахноидальном пространстве. Для смешанного типа характерно скопление цереброспинальной жидкости одновременно в желудочках и подоболочечном пространстве.
Причины возникновения
Основная причина развития патологии состоит в нарушении баланса между объемом продуцирования ликвора и количеством цереброспинальной жидкости, которая всасывается в подоболочечном пространстве. В результате сбоев происходит накопление ликвора в интракраниальных структурах. Основные причины, обуславливающие патологическое состояние:
- Воспалительные заболевания, затронувшие ткани мозга и мозговые оболочки.
- Травматические повреждения в области черепа и интракраниальных структур (черепно-мозговые, перинатальные, родовые травмы).
- Вирусные инфекции, перенесенные матерью в период вынашивания плода.
- Интоксикации (острые, хронические).
- Пороки развития элементов ЦНС.
- Патологии элементов кровеносной системы, снабжающей мозг.
- Опухолевые процессы в мозге.
- Генетические мутации.
- Энцефалопатии разного генеза (хроническая гипоксия – кислородное голодание мозга, последствия алкоголизма).

Закупорка протоков (окклюзия) чаще происходит по причине разрастания опухоли, образования спаек, эмболии, вызванной кровяным сгустком, обструкции ворсинок сосудистого сплетения эритроцитами. Нередко патологическое состояние спровоцировано окклюзией (закупоркой) синусов и фиброзом, который развился после перенесенного менингита или внутримозгового кровоизлияния.
Симптоматика
Клиническая картина складывается из симптомов, спровоцированных первичным заболеванием. Чаще проявляется очаговыми признаками в зависимости от локализации патологического процесса. Заболевание, протекающее в острой форме, сопровождается симптомами: тошнота, приступы повторной рвоты, частые, фонтанообразные срыгивания (у младенцев), интенсивные боли в зоне головы с тенденцией к усилению в утренние часы. Другие признаки, характерные для новорожденных:
- Беспокойство, плач без очевидных причин.
- Нарушение режима сна.
- Сонливость, апатия.
- Утрата аппетита.
- Угнетение сознания.
- Ускоренное увеличение диаметра головы.
- Выпирающий, набухший родничок.
- Запрокидывание головы в направлении назад.
- Зрительные расстройства (косоглазие, нистагм).
- Нервная возбудимость, проявляющаяся на фоне сильных головных болей.
- Повышение мышечного тонуса в области конечностей.
В тяжелых случаях возможно наступление комы с последующим летальным исходом. Осложнения гидроцефалии в раннем детском возрасте проявляются зрительной дисфункцией, задержкой умственного и физического развития, судорогами, эпилептическими припадками. При окклюзионной гидроцефалии, протекающей в острой форме, у взрослых наблюдается схожая симптоматика, которая включает:
- Боли в области головы, возникающие преимущественно утром после пробуждения.
- Приступы тошноты, сопровождающиеся повторной рвотой.
- Сбои в работе пирамидной системы (параличи, парезы, патологические рефлексы).
- Судорожный синдром.
Хроническая форма заболевания у взрослых сопровождается нарушениями: ухудшение мыслительной деятельности, слабоумие, нарушение сна, изменение походки (шаткость, увеличенная база опоры, неуверенность движений), мышечная слабость, расстройство двигательной координации. Может наблюдаться расстройство мочеиспускания (недержание мочи) и дефекации.
Прогрессирование дислокационного синдрома при окклюзионной гидроцефалии тривентрикулярной формы сопровождается быстро нарастающим угнетением сознания, впоследствии комой. Нередко в этих случаях наблюдаются глазодвигательные расстройства, вынужденное, непроизвольное положение головы. При сдавливании отделов продолговатого мозга наблюдается угнетение дыхательной функции и деятельности сердечно-сосудистой системы, что часто становится причиной смерти пациента.
Диагностика
Исследования в формате МРТ и КТ позволяют выявлять патологические изменения, которые произошли в желудочковой системе – расширение желудочков и других ликворных пространств. Компьютерная томография показывает сопутствующие патологические процессы, которые включают ишемическое поражение мозговой ткани, наличие и распространенность очагов геморрагии. На томограмме отчетливо видны признаки отека ткани, стеноз водопровода и другие нарушения, осложняющие течение болезни.
Основные диагностические мероприятия:
- Измерение диаметра черепа в динамике (у новорожденных).
- Офтальмологическое исследование. Определяют наличие и степень атрофии зрительного нерва.
- Трансиллюминация черепа. Метод яркого освещения для изучения структурного составляющего.
- Рентгенография.
Особенности циркуляции ликвора выявляются посредством нейровизуализации с введением контрастного вещества или методами вентрикулографии и цистернографии. Люмбальную пункцию назначают при подозрении на инфекционные поражения нервной ткани и для точного определения значений внутричерепного давления.
Методы лечения
Обязательным пунктом комплексной терапии является лечение первичного заболевания, которое привело к возникновению водянки. При инфекционных поражениях проводится антибактериальная, противовирусная терапия. Если гидроцефальный синдром ассоциируется с опухолью, кистой, сосудистой аномалией, назначают операцию.
Хирургическое лечение непосредственно гидроцефалии в детском возрасте проводится при неблагоприятном прогнозе, когда нарушение оттока ликвора приводит к развитию выраженной неврологической симптоматики и угрожает жизни ребенка. У взрослых пациентов оперативное лечение назначают, если заболевание протекает в острой форме. В большинстве случаев нейрохирургическое вмешательство приводит к выздоровлению больного.
Операция шунтирования проводится с целью создания искусственных путей отвода цереброспинальной жидкости. В ходе оперативного вмешательства инвазивно устанавливается дренажная система, предназначенная для отвода ликвора из черепной коробки в область груди или брюшины.
Эндоскопическая вентрикулостомия – малоинвазивная методика, которая предполагает создание отверстия в стенке желудочка для дренирования излишков спинномозговой жидкости.
Медикаментозная терапия предполагает прием препаратов, способствующих выведению из организма жидкости. Основные диуретики: Диакарб, Маннитол, Лазикс. Другие препараты, которые может назначить лечащий врач:

- Вазодилататоры. Для нормализации тонуса сосудистой стенки и улучшения мозгового кровообращения.
- Ангиопротекторы и корректоры микроциркуляции. Для регуляции кровотока в сосудах мелкого диаметра в кровеносной системе мозга.
- Глюкокортикостероиды. Назначают в сложных случаях, угрожающих жизни больного. Препараты оказывают противовоспалительное, иммунодепрессивное, антиаллергенное, противошоковое действие.
- Седативные. Успокаивают, устраняют психо-эмоциональное перенапряжение.
Прогноз при окклюзионной форме заболевания относительно благоприятный, если операция проведена на ранних этапах и приняты необходимые меры для профилактики операционных осложнений. Прогноз при запущенных, остро протекающих формах неблагоприятен, если водянка сочетается с масштабным поражением тканей мозга, спровоцированным первичной патологией.
Гидроцефалия окклюзионная – одна из самых опасных форм заболевания, которая выражается в непроходимости путей движения ликвора. Своевременная диагностика и корректное лечение способствуют выздоровлению больного, позволяют добиться трудовой реабилитации и восстановления социальной адаптации.
Гидроцефалия — это сопровождающая многие приобретенные и врожденные неврологические заболевания патология, главной чертой которой является избыточное скопление цереброспинальной жидкости в желудочковой системе головного мозга. Течение гидроцефалии в значительной степени зависит от ее этиологии. Врожденная гидроцефалия развивается медленно и с самого начала остается стационарной. Гидроцефалия при воспалительных процессах, в частности при менингитах, развивается остро и имеет тенденцию, к нарастанию. При опухолях или туберкуломах у детей гидроцефалия выявляется довольно рано. Вместе с нарастанием ее выявляются и локальные симптомы, степень которых зависит от темпа нарастания и особенностей гидроцефалии в данном случае. При закрытой (окклюзионной) гидроцефалии объем черепа быстро увеличивается и общемозговые симптомы (рвота, головные боли) могут нарастать быстро. Увеличиваются также застойные явления со стороны сосков зрительного нерва. Нередко гидроцефалия сочетается с расщеплением позвонков и спинномозговой грыжей.
Причины возникновения
Существует следующие пять этиологических форм заболевания:
1. Гидроцефалия в результате пороков развития, мозга;
2. Гидроцефалия травматического происхождения;
3. Гидроцефалия инфекционного происхождения;
4. Гидроцефалия застойного происхождения;
5. Сопутствующая реактивная форма гидроцефалии.
Эти причины приводят к одному результату: постепенному или более острому накоплению избыточного количества спинномозговой жидкости в желудочках мозга и в подпаутинных пространствах.
Независимо от действующей причины, основным патогенетическим фактором, вызывающим гидроцефалию, является нарушение свободного тока спинномозговой жидкости в каком-либо пункте ее циркуляции. Это может происходить в месте выхода жидкости из IV желудочка и в базилярной цистерне.
Выделяют следующие виды нарушения коммуникаций спинномозговой жидкости:
1. Нарушение коммуникаций в пределах боковых и III желудочков мозга (в области отверстия Монро и оральной части сильвиева водопровода);
2. Нарушение коммуникаций в задней черепной ямке (в каудальной части сильвиева водопровода), в IV желудочке и в области отверстия Мажанди и Люшка;
3. Нарушение коммуникаций в затылочной дыре;
4. Нарушение коммуникаций по протяжению спинномозгового канала.
Классификация
В зависимости от того, сохраняется ли при гидроцефалии сообщение между желудочками и субарахноидальным пространством и какой из указанных факторов доминирует, можно выделить следующие формы гидроцефалии:
1. Закрытая, или окклюзионная, форма гидроцефалии:
а) нарушение циркуляции в системе бокового и III желудочков;
б) нарушение циркуляции в системе сильвиева водопровода и IV желудочка;
в) нарушение циркуляции в краниоспинальном отделе.
2. Открытая, или сообщающаяся, гидроцефалия:
а) гиперсекреторная форма с избыточным образованием спинномозговой жидкости;
б) арезорбтивная форма с нарушением всасывания спинномозговой жидкости;
в) смешанная гиперсекреторно-арезорбтивная форма.
Тот или иной тип гидроцефалии зависит от этиологии и патогенетических факторов, которые ее обусловливают.
Симптомы и клиническая картина
Симптомы и течение гидроцефалии в значительной степени зависят от этиологических и патогенетических факторов. В клинике гидроцефалии выделяют общие симптомы, свойственные всем ее формам, и те из них, которые могут доминировать при гидроцефалии различной этиологии и локализации.
К общим симптомам относится увеличенный объем головы при относительно уменьшенном туловище. При врожденной гидроцефалии часто обнаруживаются аномалии в виде расщеплении позвонков, мозговой или спинальной грыжи. Отмечаются различные трофические расстройства (кожи, зубов). Объем черепа может быть резко увеличен и достигать 70-80 см в окружности и больше. Наиболее частой формой черепа является брахицефалия, причем особенно выдается лобная и теменная область, а лицевой череп обычно представляется уменьшенным. При нарастании гидроцефалии в зависимости от основного места окклюзии может происходить увеличение той или иной части черепа. Особенно больших объемов череп достигает при значительных нарушениях тока спинномозговой жидкости на почве заращения сильвиева водопровода. В таких случаях происходит очень значительное накопление спинномозговой жидкости и возникает обширная водянка мозга.
Очаговые симптомы при гидроцефалии зависят от темпов ее развития и размеров. Наблюдаются расстройства черепно-мозговых нервов, рефлекторно-двигательной сферы и часто эндокринно-вегетативной сферы. Со стороны глазного дна нередко отмечают застойные соски, или атрофию сосков зрительных нервов различной степени. Застойные соски чаще наблюдаются при окклюзионной гидроцефалии. Часто бывает нарушено зрение. Глазодвигательные расстройства возникают чаще вследствие поражения отводящих нервов; отмечается сходящееся косоглазие. Реже при вовлечении глазодвигательных нервов наблюдается расходящееся косоглазие и птоз. Нередко бывают парезы лицевого нерва по центральному типу. Слух страдает приблизительно у 1/4 больных гидроцефалией. Нистагм встречается часто.
Значительные изменения наблюдаются со стороны рефлекторно-двигательной сферы. У больных гидроцефалией могут быть тетрапарезы, парапарезы и гемипарезы. Как правило, они имеют спастический характер; тонус и рефлексы резко повышены. Повышение тонуса, так же как и рефлексов, может распространяться на все конечности, но может преобладать в верхних или нижних конечностях. При резко выраженной гидроцефалии повышение тонуса бывает выражено по типу децеребрационной ригидности. Обычной является сгибательная, или флексорная, гипертония мышц на руках и разгибательная, или экстензорная, на ногах.
Но наблюдаются и случаи гидроцефалии с разгибательной или сгибательной гипертонией мышц как на руках, так и на ногах. При выраженных формах гидроцефалии часто отмечаются тонические шейные рефлексы Магнус-Клейна. Возникновение тонических шейных рефлексов связано с резким сдавлением среднего мозга и фактически имеющейся в таких случаях децеребрацией. При гидроцефалии могут также наблюдаться шаговые рефлексы как следствие высвобождения спинальных автоматизмов. Вследствие давления, которому подвергаются пирамидные пути, у больных гидроцефалией могут наблюдаться патологические рефлексы (симптомы Бабинского, Оппенгейма, Россолимо и др.). У больных, которые могут передвигаться, бывает нарушение координации и статических функций. При ходьбе наблюдается пошатывание в стороны, ребенок сидит неуверенно. Пальце-носовая и колено-пяточная пробы нарушены. Эти изменения стоят в связи с вовлечением в процесс мозжечка и мозжечковых путей при соответствующем распространении гидроцефалии в область задней черепной ямки.
У больных с врожденной гидроцефалией все указанные рефлекторно-двигательные расстройства остаются обычно стойкими и не дают обратного развития.
При гидроцефалии чрезмерно расширяется III желудочек, изменяются конфигурации его стенок и дна, что влечет за собой нарушение функций межуточного мозга, где находятся важнейшие центры, регулирующие нервнотрофические и вегетативные функции. Эти нарушения бывают разнообразными и могут достигать самых различных степеней. Известны возникающие у больных расстройства терморегуляции, с периодическими значительными повышениями температуры, иногда до 38-39°С и выше. Иногда наблюдается длительный субфебрилитет. Нередко бывают нарушения различных видов обмена. Может страдать основной водный, углеводный и жировой обмен. У ряда больных нарушения жирового обмена ведут к общему ожирению; у некоторых бывает и адипозо-генитальная дистрофия. Такие состояния могут сочетаться с повышенным аппетитом и повышенной жаждой. Наблюдаются и противоположные состояния в форме кахексии, которая, как и ожирение, может достигать различной степени.
При гидроцефалии наблюдаются значительные изменения давления и состава спинномозговой жидкости. При стабильной гидроцефалии давление может приближаться к норме и достигать 80-100 мм водяного столба. Иногда оно бывает снижено до 40-60 мм. При низком давлении в оболочках спинного мозга образуются сращения, нарушающие циркуляцию спинномозговой жидкости. Чаще наблюдается повышенное давление, которое в некоторых случаях доходит почти до 500 мм водяного столба. Такое высокое давление указывает обычно на еще продолжающийся воспалительный процесс или его обострение. Вентрикулярное давление обычно бывает выше люмбального. Нарастание вентрикулярного давления, так же как и люмбального или цистернального, зависит от возникающей окклюзии. При оценке характера гидроцефалии (сообщающаяся или несообщающаяся) очень важное значение имеет сравнение вентрикулярного и цистернального давления с люмбальным. При сообщающейся водянке средние цифры давления люмбального и вентрикулярного разнятся между собой всего на 6 мм. Средние цифры при водянке с нарушением коммуникации дают значительную разницу в 56 мм. Состав спинномозговой жидкости при стойкой гидроцефалии бывает изменен. Типичным является снижение количества белка. В острой стадии водянки, например при менингитах, содержание белка может быть нормальным и даже несколько повышенным. В вентрикулярном ликворе содержание белка чаще всего бывает нормальным. Клеточный состав обычно не меняется. Только в период незакончившегося воспалительного процесса или его обострения содержание белка может быть повышенным. Биохимический состав ликвора при резидуальной гидроцефалии особых отклонений не дает.
Патологическая анатомия
При гистопатологическом исследовании при гидроцефалии могут быть обнаружены различные патоморфологические изменения, лежащие в основе нарушения циркуляции спинномозговой жидкости. При пороках развития наблюдается недоразвитие сильвиева водопровода или же облитерация его вследствие глиозного процесса. В отдельных случаях могут быть аномалии развития в краниоспинальных отделах нервной системы. При синдроме Арнольда-Киари может наблюдаться глиоз продолговатого мозга и шейного отдела спинного мозга. Это может привести к нарушению циркуляции спинномозговой жидкости на данном уровне и обусловить гидроцефалию. В случаях застойной гидроцефалии обнаруживаются тромбофлебиты крупных отводящих венозных стволов и синусов мозга, нарушения кровообращения в v. magna Galeni, сдавление вен рубцами и сращениями. Воспалительные изменения могут быть обнаружены в эпендиме желудочков и в оболочках различных цистерн. Одним из патоморфологических субстратов гидроцефалии может быть острый или хронический эпендиматит. Значительные изменения обнаруживаются в сосудистом сплетении и в оболочках мозга, где имел место воспалительный процесс. Что касается самого мозга, то во всех случаях гидроцефалии наблюдаются резкие изменения как в белом, так и в сером веществе. Степень этих изменении соответствует обычно размерам гидроцефалии. Она может быть тотальной, вызывая расширение всех желудочков, и асимметричной, распространяясь на тот или иной отдел желудочков. Такой тип часто бывает при туберкулезном менингите.
Такие патоморфологические изменения могут иметь следствием полное нарушение циркуляции спинномозговой жидкости в каком-либо из указанных пунктов. Это ведет к так называемой окклюзионной гидроцефалии. Но известны и случаи гидроцефалии, при которых перечисленные причины отсутствуют и спинномозговая жидкость свободно проникает из желудочков мозга в подоболочные пространства. В таких случаях нарушается равновесие между образованием и оттоком спинномозговой жидкости. Происходит большее, чем в норме, образование спинномозговой жидкости и недостаточное ее всасывание и выведение.
Дифференциальная диагностика
При вполне выраженной форме диагноз гидроцефалии не представляет затруднений. При менее отчетливых формах могут быть затруднения. Иногда ошибочно ставится диагноз рахит. Особенности формы черепа при гидроцефалии отличаются от изменений черепа при рахите. Для рахита типична квадратная форма головы с выступанием лобных и теменных бугров. Роднички не выбухают, и на черепе и лице не отмечается усиленной венозной сети. Частым является размягчение затылочных костей (краниотабес); нередки изменения и в костях конечностей, особенно ног. Очаговых симптомов при рахите не отмечается.
При обнаружении гидроцефалии не врожденного характера должны быть исключены заболевания, симптомом которых может быть гидроцефалия. Наиболее частыми из них является менингит и различные опухоли. При менингитах гидроцефалия всегда развивается остро. При опухоли она нарастает постепенно, и всегда обнаруживаются те или иные симптомы, дающие повод к подозрению опухоли: приступообразные головные боли, рвота, очаговые симптомы.
Лечение
Лечение гидроцефалии может быть консервативным и хирургическим. Консервативная терапия применяется для уменьшения количества спинномозговой жидкости и снижения внутричерепного давления. Это может быть достигнуто дегидратационной терапией – внутривенным введением 40% глюкозы и внутримышечными инъекциями 25% сернокислой магнезии. Вливания проводятся до 10-15 раз на один курс. Для целей дегидратации может служить и рентгенотерапия. Курс состоит из 12-16 сеансов.
Довольно широко применяются люмбальные и реже вентрикулярные пункции, которые относятся к паллиативным операциям. Во время пункций не должно выпускаться более 40-150 мл жидкости. Критерием может служить давление: если оно достигает 20-40 мм водяного столба в лежачем положении больного, то дальнейшее выпускание жидкости должно быть прекращено.
Вопрос об оперативном вмешательстве должен решаться совместно с нейрохирургом. Показанием к оперативному вмешательству является прогрессирующая гидроцефалия с падением зрения. Успех получается чаще при операциях, предпринимаемых при сообщающейся гидроцефалии и после воспалительных процессов.
Операции делятся на две группы. К первой группе относятся те, которые преследуют цель создания условий для постоянного оттока спинномозговой жидкости из желудочков и субарахноидальных пространств. Ко второй группе относятся операции, имеющие целью устранить те препятствия, которые возникают на путях циркуляции спинномозговой жидкости.
Существуют следующие операции:
• имеющие целью создать дренаж желудочка
• операции для снижения секреции жидкости
• для восстановления нарушенной коммуникации жидкости
• для создания новых путей оттока спинномозговой жидкости.
Показания и методы операций в каждом отдельном случае определяются нейрохирургом.
Прогноз при гидроцефалии зависит прежде всего от ее происхождения. При врожденной гидроцефалии, связанной со значительными дефектами мозга, прогноз неблагоприятный. При гидроцефалии, развивающейся в связи с инфекционными заболеваниями, травмами или опухолями, прогноз зависит от своевременного устранения причинного фактора. Прогноз ставится на основании тенденции гидроцефалии к прогрессированию или к остановке ее нарастания, особенностей предполагаемого патоморфологического процесса. При гидроцефалии, возникшей после массивного воспалительного процесса со значительным поражением желудочковой системы и оболочек, образованием спаек, прогноз неблагоприятный. При менее массивном процессе нарастание гидроцефалии может приостановиться, и она может даже давать обратное развитие.
Профилактика
Этиология и патогенез гидроцефалии показывают, что она чаще всего является следствием воздействия различных вредных моментов в утробном периоде либо перенесенного после рождения менингита, реже родовых травм. Против этих факторов и должны быть направлены профилактические мероприятия. Последовательно проводимые мероприятия по гигиене женщины в период беременности, правильно организованное родовспоможение одновременно с общим оздоровлением детства ведет к предупреждению различных повреждений нервной системы, в том числе и гидроцефалии. Своевременное и правильно проводимое лечение менингитов разной этиологии также является профилактическим мероприятием против гидроцефалии.
13.1.3. Опухоли задней черепной ямки
Опухоли задней черепной ямки могут быть как внутри-, так и внемозговыми. К внутримозговым относятся опухоли мозжечка и IV желудочка, первичные опухоли ствола мозга.
Среди внемозговых наиболее часто встречаются невриномы VIII пары черепных нервов, менингиомы.
Некоторые внемозговые опухоли задней черепной ямки поражают преимущественно кости основания и располагаются экстрадурально.
Опухоли мозжечка и IV желудочка. Эти опухоли могут быть как доброкачественными (астроцитомы, отличающиеся медленным ростом), так и злокачественными, инфильтративно растущими (медуллобластомы). И астроцитомы, и особенно медуллобластомы чаще встречаются в детском возрасте.
Опухоли мозжечка часто поражают червь, выполняют полость IV желудочка и сдавливают ствол мозга. В связи с этим симптоматика бывает обусловлена не столько (и часто не только) поражением ядер и проводящих путей мозжечка, сколько сдавлением ствола мозга.
Особенность опухолей мозжечка заключается еще и в том, что они часто приводят к нарушению оттока цереброспинальной жидкости, закрывая выход из IV желудочка или сдавливая водопровод мозга.
Быстро нарастающая при острой окклюзии гидроцефалия боковых и III желудочков приводит к дислокации мозга с опасностью острого ущемления ствола мозга в области тенториального отверстия.
Сама по себе опухоль, развивающаяся в мозжечке, приводит к увеличению его объема и может стать причиной вклинивания как в тенториальное, так и в затылочное отверстие.
Начальными симптомами опухоли мозжечка часто являются нарушения координации, атаксия, адиадохокинез, снижение мышечного тонуса. Рано, особенно при кистозных или быстро растущих опухолях, могут появиться симптомы сдавливания структур дна IV желудочка: нистагм (чаще горизонтальный), бульбарные нарушения, рвота и икота. При развитии ущемления ствола мозга в затылочном отверстии возникают нарушения дыхания вплоть до его остановки, нарушение сердечно-сосудистой деятельности: брадикардия, повышение артериального давления с последующим его падением.
Астроцитомы мозжечка в отличие от полушарных астроцитом могут быть хорошо отграничены от окружающей ткани мозжечка, содержать кисты. Гистологически эти опухоли относятся к наиболее доброкачественному типу – пилоцитарным астроцитомам, которые встречаются преимущественно в детском возрасте.
При компьютерной томографии и МР-томографии выявляются опухоли с четкими контурами и содержащиеся в них кисты.
Эти опухоли могут быть радикально удалены по границе с тканью мозжечка, который бывает сдавлен, но не проращен опухолью. Операции могут привести к полному выздоровлению больного или длительной, многолетней ремиссии.
Наряду с этим встречаются инфильтративно растущие опухоли мозжечка, некоторые из которых прорастают в ствол мозга.
На компьютерной томограмме опухоль отличается нечеткостью, размытостью очертаний. В этих случаях возможна лишь частичная резекция той части опухоли, которая по своей структуре наиболее отличается от нормальной ткани мозжечка.
Удаление астроцитомы мозжечка, так же как и других опухолей, осуществляется путем трепанации задней черепной ямки, обычно с использованием срединного разреза мягких тканей в шейно-затылочной области.
Гемангиобластомы (ангиоретикулемы) – богато васкуляризированные опухоли, часто приводящие к кистообразованию (в 70 % случаев). Большая часть гемангиобластом располагается в гемисферах мозжечка или черве. Изредка опухоль располагается в области продолговатого мозга и моста. Гемангиобластомы могут также поражать и спинной мозг. Чаще гемангиобластомы развиваются в возрасте 30—40 лет. Необходимо иметь в виду, что приблизительно в 20 % случаев опухоли бывают множественными и являются проявлением болезни Гиппеля—Линдау (наследственное заболевание аутосомно-доминантного типа). В этих случаях, помимо опухолей центральной нервной системы (мозжечок, спинной мозг), часто выявляются ангиоматоз сетчатки, опухоли и кистозные изменения в почках и других внутренних органах, полицитемия.
При образовании кисты иногда отмечается бурное развитие заболевания с появлением грозных симптомов сдавления ствола мозга.
Лечение. Хирургическое удаление солитарных гемангиобластом мозжечка в большинстве случаев приводит к практически полному выздоровлению больных.
В некоторых случаях основную часть новообразования представляет киста, сама же опухоль при этом ничтожно мала и может остаться незамеченной. В связи с этим после опорожнения кисты необходимо тщательно осмотреть изнутри все ее стенки, чтобы обнаружить опухоль, которая отличается ярко-красной окраской.
Медуллобластомы – злокачественные, быстро растущие опухоли, встречающиеся преимущественно в детском возрасте. Медуллобластомы, локализующиеся в задней черепной ямке. составляют 15—20 % всех опухолей мозга у детей. Чаще медуллобластома развивается из червя, заполняет IV желудочек, может инфильтрировать его дно и врастать в ствол, рано приводит к нарушению оттока цереброспинальной жидкости из IV желудочка и гидроцефалии. Метастазирует по ликворным пространствам.
Наиболее типичные симптомы – головная боль, рвота, атаксия в конечностях, шаткость походки, нистагм. При прорастании дна IV желудочка появляются бульбарные симптомы, нарушение чувствительности на лице, глазодвигательные расстройства. При компьютерной томографии выявляются опухоль, располагающаяся в области IV желудочка, червя и медиальных отделов мозжечка (она обычно неоднородной структуры), и признаки гидроцефального расширения боковых и III желудочков.
Лечение. Хирургическое лечение состоит в максимально полном удалении опухоли (не удаляются только участки, врастающие в ствол мозга) и восстановлении нормальной циркуляции цереброспинальной жидкости.
Опухоль часто имеет мягкую консистенцию, и удаление ее осуществляется путем аспирации обычным или ультразвуковым отсосом. После операции проводится облучение задней черепной ямки в сочетании с общим облучением головного и спинного мозга с целью предупреждения метастазирования опухоли. Положительный результат может быть получен от применения химиотерапии (препараты нитрозомочевины, винкристин и др.).
Первичные опухоли IV желудочка (эпендимомы, хориоидпапилломы) сопровождаются симптомами нарушения ликвороциркуляции и сдавления ствола мозга. Эпендимомы могут инфильтрировать дно IV желудочка, распространяться в затылочную цистерну и краниоспинально, что часто делает невозможным их радикальное удаление. Хориоидпапилломы, напротив, – хорошо отграниченные опухоли, которые могут быть удалены тотально.
Больные с опухолями мозжечка и IV желудочка требуют к себе особого внимания, поскольку при этих опухолях всегда возможно резкое ухудшение состояния с развитием явлений дислокации и сдавленна мозга: усиление головной боли, икота, рвота, угнетение сознания, нарушение дыхания и сердечно-сосудистой деятельности.
Появление этих симптомов требует экстренных мер. в первую очередь пункции желудочков с установлением системы наружного дренирования и проведения реанимационных мероприятий.
Опухоли ствола мозга. Основную часть опухолей ствола составляют глиальные опухоли разной степени злокачественности.
Чаще опухоли ствола развиваются в детском возрасте. Они вызывают поражение как ядерных образований, так и проводящих путей ствола мозга. Нередко выявляются альтернирующие синдромы с преобладанием двигательных и чувствительных расстройств на противоположной стороне, а на стороне преимущественного расположения опухоли более выражены поражение черепных нервов и мозжечковые нарушения.
В отличие от опухолей мозжечка опухоли ствола сравнительно редко приводят к нарушению оттока цереброспинальной жидкости из IV желудочка, поэтому гидроцефалия и внутричерепная гипертензия – это поздние симптомы опухолей ствола мозга за исключением тех, которые развиваются в среднем мозге вблизи сильвиева водопровода.
Доброкачественные опухоли ствола отличаются медленным ростом, который может продолжаться годами (в отдельных случаях 10—15 лет и даже больше). Злокачественные, которые составляют большинство, приводят к гибели больных в течение нескольких месяцев или 1—2 лет (различия определяются степенью злокачественности).
Опухоли могут локализоваться в разных отделах ствола, но чаще прорастают мост.
Со времен Р.Вирхова считалось, что опухоли ствола диффузно инфильтрируют все его структуры, а следовательно, неоперабельны. Исследования последних лет отчасти изменили это представление об опухолях ствола. Помимо диффузно растущих опухолей, которые, к сожалению, составляют большинство новообразований, имеются также узловые, достаточно хорошо отграниченные, и опухоли, содержащие кисты.
Опыт ряда хирургов показал, что доброкачественные отграниченные опухоли ствола могут быть с успехом удалены. В этих случаях операция может существенно продлить жизнь больного и улучшить его состояние.
Такие опухоли выявляются только у 20—25 % больных. В остальных случаях при диффузно растущих глиомах ствола может быть рекомендована лучевая терапия, эффективность которой пока еще точно не изучена.
Невринома VIII черепного нерва. Это довольно часто встречающееся (7—10 %) интракраниальное новообразование. Доброкачественная, медленно растущая опухоль возникает из клеток шванновской оболочки преддверно-улиткового нерва. Первичный симгпом. на который обращают внимание больные, – снижение слуха, позже появляются координационные нарушения, изменение походки, нарушение чувствительности или боли в лице, поражение лицевого нерва. При больших опухолях нарушается отток цереброспинальной жидкости из IV желудочка, развивается вторичная гидроцефалия и повышается внутричерепное давление с отеком диска зрительных нервов и снижением зрения.
Типичным краниографическим симптомом является расширение внутреннего слухового прохода, в котором располагается опухоль. При компьютерной томографии выявляется хорошо отграниченная опухоль, иногда содержащая кисты в области боковой цистерны.
Лечение. Своевременная микрохирургическая техника позволяет в большинстве случаев добиться успешного удаления невриномы. Подход к опухоли чаще всего осуществляется со стороны задней черепной ямки. Мягкие ткани рассекаются вертикальным разрезом, кзади от сосцевидного отростка (так называемый парамедианный разрез), резецируется чешуя затылочной кости и частично сосцевидный отросток вплоть до сигмовидного синуса. Гемисфера мозжечка смещается медиально. Для уменьшения напряжения мозга вскрывается паутинная оболочка головного мозга вблизи IX и Х пар черепных нервов. Выводится цереброспинальная жидкость. Эти нервы изолируются от нижнего полюса опухоли. Первоначально производится интракапсулярное удаление опухоли.
Это проще делать с помощью ультразвукового отсоса. Затем производится трепанация задней стенки внутреннего слухового прохода – обнажается место исходного роста опухоли, а также лицевой нерв. Дальнейшее удаление опухоли делается крайне осторожно, чтобы не повредить лицевой нерв, который может быть резко истонченным, с трудом дифференцирующимся в капсуле опухоли. Капсула опухоли последовательно отделяется от медиальных отделов мозжечка, VII нерва, ствола мозга, тройничного нерва. Очень важно сохранить все сосуды, кровоснабжающие ствол, часть из которых проходит в капсуле опухоли. Особого внимания заслуживает передняя нижняя мозжечковая артерия, которая образует петлю на капсуле опухоли и отдает ветвь, уходящую во внутренний слуховой проход. Микрохирургическая техника позволяет в большинстве случаев тотально удалить опухоль, сохранив при этом лицевой нерв. Лишь при небольших опухолях и неповрежденном слухе возможно удаление опухоли с сохранением слухового нерва.
У пожилых людей и больных, находящихся в тяжелом состоянии, целесообразно ограничиться частичным интракапсулярным удалением опухоли.
Наряду с описанной методикой в последние годы достаточно широко используется транслабиринтный доступ, требующий, однако, специальных навыков операций на пирамиде височной кости.
Менингиомы задней черепной ямки. Эти опухоли могут развиваться из твердой мозговой оболочки конвекситальной поверхности мозжечка, намета мозжечка, в области пирамиды височной кости, ската, большого затылочного отверстия.
Менингиомы в области поверхности мозжечка и намета в основном проявляются симптомами нарастающей внутричерепной гипертензии и мягко выраженными мозжечковыми симптомами. Базально расположенные менингиомы вызывают поражение соответствующих локализации опухоли черепных нервов и симптомы сдавления ствола. Радикальное удаление менингиом задней поверхности мозжечка и намета мозжечка обычно не представляет значительных трудностей. Напротив, удаление менингиом в области пирамиды и ската является технически очень сложной задачей, решение которой требует применения специальных доступов с резекцией базальных отделов черепа, включая пирамиду. Если опухоль тесно срастается со стволом мозга, то приходится ограничиться ее частичным удалением.
Сложную задачу представляет лечение больных с внемозговыми опухолями, развивающимися в области основания черепа. В эту группу входят хордомы, гломусные и некоторые другие опухоли. Эти опухоли могут распространяться супратенториально в области пещеристого синуса и нижней стенки средней черепной ямки.
Хордомы развиваются из остатков первичной хорды, они разрушают кости основания черепа в области ската, турецкого седла, поражают черепные нервы и сдавливают ствол мозга. Опухоли нередко распространяются в носоглотку.
Возможно лишь частичное удаление хордом. При рецидивах опухоли больных оперируют повторно. Для подхода к хордомам приходится использовать различные доступы: со стороны задней или средней черепных ямок, трансоральный и некоторые другие.
Гломусные опухоли луковицы яремной вены. Эти опухоли развиваются из так называемых гломусных телец, чаще в области луковицы яремной вены. Они инфильтрируют пирамиду височной кости, вызывают поражение VII, VIII, IX, XI, XII пар черепных нервов. Начальные симптомы – пульсирующий шум в ухе, снижение слуха, головокружение, в последующем присоединяются атаксия и симптомы поражения нервов, проходящих в области яремного отверстия.
Опухоли растут вдоль сосудов, могут распространяться в пещеристый синус и не очень часто – по ходу яремной вены. Гломусные опухоли очень богато кровоснабжаются из ветвей наружной и внутренней сонных артерий. Они могут прорастать барабанную перепонку и быть причиной опасных наружных кровотечений.
При осмотре в наружном слуховом проходе видна ярко-красная опухоль.
Лечение. Радикальное удаление сложно. Необходимы широкая резекция пирамиды, выделение опухоли на шее. Для уменьшения кровотечения перед операцией часто производится эмболизация приводящих сосудов.
В некоторых случаях предпочтение отдается эмболизации сосудов опухоли с ее последующим облучением.
Невринома V черепного нерва. Эта опухоль, развивающаяся из корешков тройничного нерва, может быть отнесена к новообразованиям, которые могут одновременно располагаться в задней черепной ямке (субтенториально) и над наметом мозжечка.
Эти опухоли нередко достигают очень больших размеров, разрушают кости основания черепа, врастают в пещеристый синус, деформируют ствол мозга. Они проявляются нарушениями чувствительности на лице, поражением глазодвигательных нервов, симптомами сдавления ствола мозга. При их удалении необходимы современные базальные подходы со стороны средней или задней черепной ямки, пересечение намета мозжечка, тщательная препаровка опухоли вблизи ствола мозга.
Читайте также:

