Опухоль в паху меланома

-
5 минут на чтение

Меланома лимфоузлов представляет собой злокачественную опухоль кожи. Патология очень агрессивна и быстро развивается. При ее образовании формируются метастазы.
- Что такое
- Симптомы
- Причины
- Воздействие ультрафиолета
- Индивидуальные особенности
- Травмы кожи
- Колебания гормонального фона
- Диагностика
- Лечение
- Осложнения
- Прогноз
- Профилактика
Что такое
Меланомой кожи называют злокачественную опухоль, которая развивается из клеток-меланоцитов. Под влиянием неблагоприятных факторов они склонны перерождаться в патологические, что приводит к формированию новообразований.

- Онкогематология
![]()
Наталья Геннадьевна Буцык- 6 декабря 2019 г.
Когда онкологический процесс прогрессирует, опухоль начинает интенсивно разрастаться. Также формируются метастазы в соседних и отдаленных органах. Но перед этим они поражают лимфатические узлы. Это происходит при проникновении раковых клеток в лимфатический сосуд. Так возникает меланома лимфоузлов.
Обычно повреждаются ближайшие к опухоли лимфоузлы. В связи с этим возникают разные виды меланом такого типа. Например:
- Меланома паховых лимфоузлов. Она возникает при прогрессировании рака половых органов. Также к ней ведёт наличие опухолей в зоне крестца, ягодиц и ног.
- Меланома надключичных лимфоузлов. Ее провоцируют злокачественные неоплазии, расположенные в области брюшины.
- Меланома лимфоузлов шейного отдела. К ней приводит наличие новообразований на руках, внутренних органов грудины и головы.
Лимфатические узлы, расположенные рядом с подбородком, могут быть повреждены при злокачественных опухолях нижней губы или верхней челюсти.
Это заболевание может развиться не только при прогрессировании меланомы кожи. Оно может возникнуть и после того, как опухоль будет удалена. Это обусловлено склонностью опухолей к рецидивам.
Симптомы
Своевременно обнаружить патологию можно, зная симптомы. Поскольку меланома лимфоузлов возникает вследствие злокачественных новообразований на коже, нужно знать также и их симптоматику. Это позволит вовремя обратиться к специалисту и начать лечение кожной меланомы до того, как заболевание поразит лимфатические узлы.
Злокачественные неоплазии часто формируются из пигментных невусов. На малигнизацию указывают такие проявления, как изменение цвета кожных покровов, увеличение размеров невуса, воспаление этого участка, изъязвления поверхности пигментного пятна.
Эти особенности редко появляются на начальном этапе развития рака, обычное обнаруживают значительно позже. Иногда указанная симптоматика начинает проявляться на запущенной стадии, когда развиваются метастазы. Поэтому она может оказаться косвенным признаком формирование меланомы лимфоузлов.
На саму рассматриваемую патологию указывают проблемы с лимфатическими узлами. При развитии меланомы поврежденный узел увеличивается в размерах и уплотняется. В этом участке возникают болевые ощущения. Иногда он может воспаляться.
При обнаружении этих особенностей следует обратиться к врачу. Особенно это касается пациентов, у которых выявлены злокачественные новообразования, либо тех, кому уже удаляли патологическую опухоль.
Сопутствующими симптомами болезни являются следующие:
- снижение веса;
- головные боли;
- анемия;
- повышенная утомляемость;
- общая слабость;
- гипертермия;
- учащение инфекционных заболеваний;
- снижение иммунитета.
Эти особенности присущи многим заболеваниям, но если они сочетаются с появлением подозрительных пятен на коже или увеличением лимфатических узлов, необходимо обязательно пройти диагностику.
Причины
Причины развития патологии точно не выявлены. Ученые и медики сумели определить только факторы, способствующие ее прогрессированию. Но их наличие не всегда ведёт к заболеванию.
Многие люди подвергаются воздействию патологических факторов и остаются здоровыми. Почему у других возникает меланома — неизвестно.
Факторы, которые ведут к поражению лимфатических узлов метастазами, аналогичные тем, что вызывают любую раковую опухоль.
Длительное воздействие солнечных лучей губительно для кожи и провоцирует развитие неоплазий. Оно же способствует их активному росту — как горизонтальному, так и вертикальному.
Обладатели чувствительной светлой кожи чаще страдают от онкологических заболеваний. То же самое наблюдается у людей с множеством родинок.
При повреждениях кожных покровов в кровь попадает инфекция. В результате воспалительного процесса могут быть запущены онкогенные механизмы. Особенно это относится повреждением кожи в областях расположения невусов и папиллом.
При гормональной перестройке часто обостряются хронические заболевания, а организм становится более уязвимым. Это может стать причиной формирования опухоли ее развития. Аналогичные реакции наблюдаются при дисбалансе, вызванном нарушениями в работе гормональной системы.
Помимо перечисленных, существуют и другие неблагоприятные факторы, способные вызвать перерождение неоплазий и разрастание. К ним относятся вредные привычки, неправильное питание, занятость на опасном производстве, негативная экологическая обстановка, частое употребление сильных лекарств и т.д.
Диагностика
Чтобы подтвердить такой диагноз, используют дерматоскопию. Этот способ подразумевает осмотр кожи под микроскопом. С его помощью удается обнаружить симптомы злокачественной опухоли. Метод особенно эффективен, когда заболевание находится на начальном этапе.

- Онкогематология
![]()
Ольга Владимировна Хазова- 5 декабря 2019 г.
Обнаружить меланому лимфоузлов помогают такие процедуры, как: УЗИ (в ходе него выясняется состояние регионарных узлов и внутренних органов); рентгенография (посредством этой процедуры выявляют метастазы в лимфоузлах); радионуклидное исследование (оно заключается во введении в организм особых веществ, по перемещению которых можно сделать выводы).
Изучить структуру опухоли можно с помощью гистологического анализа. Но этот метод обычно используют после удаления новообразований.
Лечение
Основным способом лечения этой болезни является оперативное вмешательство. Он подразумевает иссечение опухоли электроножом или лазерным скальпелем.
Устраняют патологическую ткань, делая небольшой заступ на здоровые участки. Но перед тем как проводить операцию, нужно убедиться в ее целесообразности. Это устанавливается с помощью биопсии.
Дополнительными методами лечения является химиотерапия и лучевая терапия. Химиотерапия подразумевают использование лекарственных средств, уничтожающих патологические клетки. При лучевой терапии на опухоль воздействует с помощью радиоизлучения.
В тяжёлых случаях применяется комбинированное лечение. Больному назначают химиотерапию или облучения, после которых проводят операцию. Либо сначала осуществляется хирургическое вмешательство, а его результаты закрепляются дополнительными способами воздействия.
Если клиническая картина характеризуется наличием отдаленных метастазов, оперативное лечение неэффективно и опасно. Для таких больных используется радиооблучение и химиотерапия.
Выбор способа воздействия зависит от особенностей заболевания и от индивидуальных свойств организма больного.
Осложнения
Возникновение меланомы лимфатических узлов означает, что онкологический процесс зашёл достаточно далеко. Считается, что лимфоузлы повреждаются на второй и третьей стадии рака кожи. Это означает, что данное заболевание само по себе очень тяжёлое. Его наличие приводит к множественным нарушениям в работе организма.
- Онкогематология
![]()
Ольга Владимировна Хазова- 4 декабря 2019 г.
Повреждение лимфоузлов приводит к проблемам с циркуляцией лимфы, что препятствует нормальному функционированию органов. Поэтому у пациента могут обостриться хронические заболевания. Снижение иммунитета, которое всегда присутствует при злокачественных опухолях, ведёт к учащению инфекционных болезней.
Ещё одним осложнением является дальнейшее развитие патологии. При отсутствии лечения начинают формироваться отдаленные метастазы, что еще больше ухудшает самочувствие. Если болезнь переходит на последние стадии, терапия утрачивает свою эффективность. Риск преждевременной смерти больного возрастает.
Прогноз
Вероятность излечения от болезни составляет около 50%. На это влияют разные обстоятельства. Чем моложе и сильнее организм, тем больше у него возможностей восстановиться.
Присутствие сопутствующих заболеваний замедляет процесс выздоровления. Правильность и своевременность терапевтических действий тоже очень важны. Также есть тесная связь с клинической картиной.
При повреждении одного лимфатического узла и отсутствии отдаленных метастазов у пациента есть все возможности выздороветь. Если патологические клетки присутствуют в разных узлах, ситуация осложняется. Также нужно учитывать особенности их расположения. В некоторых участках повреждения удалить проще, чем в других.
Несмотря на то что новообразования удаляют, есть вероятность их повторного образования, особенно при наличии неблагоприятных факторов. Поэтому прогноз также зависит от того, соблюдает ли пациент профилактические меры.
Профилактика
Предупредить развитие патологии можно только одним способом — своевременно обратиться к специалисту, обнаружив опасные симптомы. Особенно внимательно следует относиться к своему организму в периоды гормональных перестроек.
Если появляются изменения во внешнем виде и структуре родинок, это указывает на развитие онкологического заболевания. Устранив новообразование, удается предупредить развитие метастазов в лимфоузлах.
Также нужно учитывать воздействие травмирующих факторов. Людям с чувствительной кожей рекомендуется избегать длительного пребывания на солнце, исключить или ограничить посещение солярия.
Необходимо вовремя лечить острые и хронические заболевания, придерживаться правил здорового образа жизни, нормализовать режим питания и не злоупотреблять лекарствами. Это позволит укрепить организм и снизить вероятность возникновения меланомы.
О меланоме лимфатических узлов говорят, когда меланома пускает метастазы в лимфатическую систему. Опухолевые клетки распространяются из первичного очага меланомы по лимфатическим сосудам, похожим на кровеносные. Таким образом, начинают поражаться лимфатические узлы, располагающиеся в области шеи, над ключицами, в паху и подмышечных впадинах. Лимфатическое поражение при меланоме значительно ухудшает прогностические данные. Попадание злокачественных клеток в лимфоток приводит к тому, что рак начинает поражать всё новые и новые органы, ткани, системы. Диагностика и лечение заболевания проводится докторами онкологами.
Меланома – это злокачественное новообразование, состоящее из меланоцитов. Течение меланомы часто скрытое, вплоть до стадии появления метастазов. Именно по этой причине злокачественные опухоли данного вида часто становятся причиной смерти больных. Патологические образования могут возникать на разных частях тела и поражают преимущественно кожный покров. Однако могут формироваться и на слизистых оболочках, а также глазных яблоках. На теле человека множество родинок, но не все они являются опасными. Меланома развивается из пигментного новообразования (невуса). Такие родинки имеют неправильную форму и быстро увеличиваются в размере. Распространенность меланомы – 6:100000.

Причины возникновения
Возможными причинами возникновения заболевания кожи меланомы могут быть:
- воздействие ультрафиолета;
- генетическая предрасположенность;
- травматизация родинок;
- гормональные перестройки.
Опухоль при меланобластоме метастазирует в лимфоузлы чаще у пожилых и ослабленных пациентов, однако, остальные возрастные группы больных также подвержены риску распространения метастазов.
Меланома может распространяться по организму гематогенным путем (по кровеносным сосудам) и лимфогенным. При втором варианте злокачественные клетки накапливаются в лимфатических узлах, разрастаются, становятся больше в диаметре. Первые лимфоузлы, которые поражают метастазы, в медицинской практике называют сторожевыми. Они могут располагаться в любой части тела, что зависит от локализации первичного очага рака.
Виды и степени
Меланома кожного покрова начинает метастазировать на третьей стадии развития.
Распространенность опухолевого процесса доктора обозначают буквой N в сочетании с цифрой:
- N0 – поражение лимфатических узлов отсутствует.
- N1 – новообразование поразило один близлежащий лимфатический узел.
- N2 – обнаружено поражение двух и более регионарных и сторожевых лимфоузлов.
- N3 – поражению подверглись дальние лимфоузлы, например, при меланоме головы происходит поражение паховых лимфоузлов.
Существует еще одна классификация, которая, помимо буквы N, содержит строчную букву:
- Na – злокачественный процесс уже выявлен в лимфоузлах, но увидеть его можно только с помощью микроскопа;
- Nb – раковые клетки достигли большого размера, а их наличие уже определяется при проведении тестов;
- N2c – злокачественные клетки находятся в лимфатических каналах около новообразования, но в сами лимфоузлы еще не проникли.
Меланома может метастазировать даже после проведения операции по иссечению новообразования. Несмотря на то что опухоль удаляется с частью здоровых тканей (отступая несколько сантиметров), она очень часто рецидивирует, и этого не могут предотвратить даже химическая и лучевая терапии. Меланома, удаленная на второй A стадии, возвращается в пятнадцати – тридцати процентах случаев. Если новообразование удалялось на второй B и C стадиях, то оно рецидивирует в сорока и семидесяти процентах случаев соответственно.
Симптомы
При появлении метастазов меланомы в лимфоузлах первым делом происходит увеличение размеров узлов, расположенных недалеко от первичного очага. Большой размер метастазов приводит к тому, что лимфоузлы становятся чрезмерно плотными, срастаются между собой и с окружающими тканями.
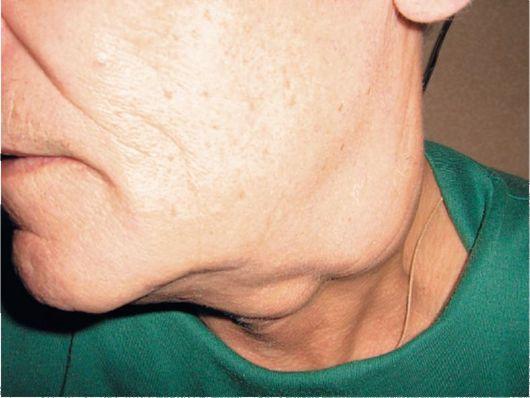
Больной резко теряет в весе, становится слабым, происходит развитие анемии, возникают головные боли и гипертермия. Могут присутствовать и дополнительные признаки, такие как мигрень, невроз, частые ОРВИ, воспалительные процессы кожных покровов.
Диагностика
- рентген пораженной области;
- биопсию сторожевых лимфоузлов для проведения гистологии;
- тонкоигольную аспирационную биопсию;
- ПЭТ (позитронно-эмиссионную томографию);
- КТ (компьютерную томографию);
- МРТ (магнитно-резонансную томографию);
- УЗИ (ультразвуковое исследование);
- лимфосцинтиграфию;
- анализ крови на онкомаркеры.
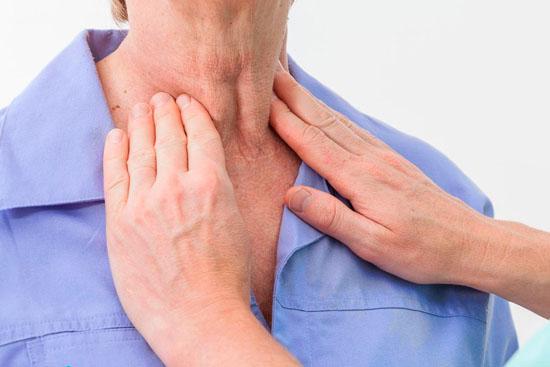
После диагностических мероприятий больной направляется на лечение в онкологическое отделение.
Методы лечения
Меланома лимфоузлов является злокачественным заболеванием, требующим лечения в неотложном порядке. Методов терапии может быть несколько. Если новообразование на коже имеет локальную форму, то доктор удаляет его, захватывая небольшой участок окружающих здоровых тканей, а также ближайшие группы лимфатических узлов. Если метастазы обнаруживаются в лимфоузлах, проводится их радикальное удаление. При регрессе меланомы проводится расширенное оперативное вмешательство, но оно не дает большого шанса на благоприятный прогноз. На последней стадии адъювантная терапия меланомы состоит из химиотерапии и облучения.

Кроме стандартной операции, существуют и другие методы лечения данной патологии:
- Лимфодиссекция – наличие клеток в лимфатических узлах служит показанием к удалению не только самих лимфоузлов места локализации, а и сосудов, жировых и других тканей конкретной лимфоидной структуры.
- Лучевая терапия – облучение ионизирующей радиацией проводится для того, чтобы опухоль прекратила развитие. Облучение также может применяться на последней стадии онкопатологии, чтобы уменьшить выраженность симптоматики и облегчить состояние больного.
- Химиотерапия – применяется для уменьшения новообразования до пятнадцати процентов от изначального размера, а также уменьшения клинической картины. После химиотерапии практически всегда возникают такие побочные эффекты, как тошнота, рвота, облысение, угнетение иммунной системы, потеря веса. Доктора подбирают лекарства для уменьшения побочного действия химиопрепаратов.
- Иммунологическая терапия – при помощи иммунотерапии доктора активизируют работу иммунитета, что улучшает прогностические данные.
Комплексное лечение помогает уменьшить метастазирование в лимфоузлы на сорок процентов. При опухоли последней стадии оперативное вмешательство не проводится. Таким больным назначается паллиативная терапия, состоящая из приема химических препаратов, облучения, наркотических обезболивающих препаратов.
Реабилитация
После оперативного вмешательства больной должен посещать доктора ежеквартально первые два года, а следующие десять лет – дважды в год.

На каждом приеме онколог оценивает состояние кожных покровов и лимфоузлов больного. В зависимости от того, на какой стадии была проведена операция, могут назначаться и другие методы обследования. В реабилитационный период пациенту назначается специальная диета, иммуностимуляторы и другие необходимые препараты.
Важно, чтобы больному была оказана психологическая поддержка родными или специалистами.
Прогноз и профилактика
Если метастазы меланомы обнаружены в одном лимфатическом узле, прогноз для больного составляет сорок три процента. Если поражен не один лимфоузел, через 5 лет болезнь возвращается в семидесяти пяти процентах случаев. При паллиативном лечении четвертой стадии онкопатологии больные, как правило, погибают в течение полугода или чуть больше. После проведения операции онкологическое заболевание чаще рецидивирует у мужчин, нежели у женщин.
Предотвратить появление метастазов меланомы в области лимфатических узлов можно при своевременном диагностировании болезни.

Уберечься от возникновения первичных очагов рака на коже помогут:
- Ведение здорового образа жизни (правильное питание, отказ от вредных привычек).
- Ограничение воздействия на кожу ультрафиолета (солнечных лучей и загорания в солярии).
- Избегание воздействия на кожу агрессивных веществ и химикатов.
- Предотвращение травматизации кожных покровов и родинок.
Чтобы раньше выявить наличие патологии на коже и обратиться к доктору за лечением, не стоит пренебрегать периодическим самостоятельным осмотром. Если на теле обнаружатся родинки или родимые пятна неправильной формы, которые увеличиваются в размерах или болят, необходимо сразу же посетить дерматолога или онколога.
Одним из видов злокачественных образований является меланома наружных половых органов. Чаще диагностируется меланома у женщин, такое заболевание составляет порядка 5% всех меланом. Злокачественное поражение мужских половых органов наблюдается значительно реже — у 1% населения. Заболевание хоть и встречается редко, но отмечается быстрым прогрессированием и нередко приводит к летальному исходу.
Общие сведения
Меланомой называется злокачественное новообразование, которое формируется из мелатоцитов, располагающихся в области половых органов человека. Порой меланома наружных половых органов возникает из пигментного невуса, который приобрел злокачественную природу. Заболевание серьезное и нередко сопровождается метастазированием, в результате которого человек быстро погибает.
Медики выделяют такие основные виды меланомы половых органов:
- слизистое лентигиозное новообразование;
- узловая опухоль;
- поверхностное образование.
Нередко диагностируется у женщин меланома лентигиозного типа (50% случаев), а также часто встречается узловое новообразование (20% случаев). Такая меланома представляет наибольшую опасность, поскольку часто врастает в глубокие слои соседних тканей. По мере роста меланомы, различают вертикальное и горизонтальное направление разрастания новообразования.
Локализация
Меланома способна возникнуть в разном месте половых органов. В связи с разным строением мужской и женской половой системы, места локализации отличаются. У мужчин меланома поражает крайнюю плоть и среднюю часть головки полового члена. Порой возможно образование на мошонке или уздечке. У женщин наблюдается заболевание на наружных половых губах, клиторе или малых половых губах. При тяжелом течении меланома половых органов у женщины способна перейти во влагалище и шейку матки.
Основные причины
Меланома, которая появляется на половых органах, возникает по разным причинам. Основным провоцирующим фактором возникновения злокачественного образования является повышенное воздействие на кожные покровы и организм в целом ультрафиолетовых лучей. Такое происходит при солнечных ожогах, частом посещении соляриев. Спровоцировать меланому половых органов способны гормональные сбои.
Медики выделяют людей, которые пребывают в зоне риска и подвержены злокачественному образованию половых органов в большей мере:
Стадии и симптомы
Прежде чем назначать лечение и удаление новообразования, следует выяснить, на какой стадии пребывает заболевание. Медики подразделяют онкологическое заболевание такого типа на 4 стадии, для которых характерны особые признаки:
| Стадия | Особые характеристики |
| I | Новообразование практически незаметное: размеры не превышают 2 мм. При этом образование проникает вглубь кожного покрова лишь на 1 мм |
| II | Образование немного увеличивается в размерах, при этом заметно видоизменяется кожа. У некоторых пациентов на этой стадии могут возникнуть метастазы |
| III | Злокачественная опухоль затрагивает лимфатические узлы, которые расположены поблизости. Повреждаются соседние внутренние органы, расположенные в малом тазу. У 50% больных происходит метастазирование |
| IV | Возникают отдаленные метастазы в легкие, в редких случаях ― в печень, надпочечники, головной мозг или кости. Возможно возникновение опухолей в других местах кожного покрова |

Меланома половых органов провоцирует кровоточивость, зуд, боли, зловоние.
По мере того как развивается заболевание, пациент жалуется на такие симптомы:
- болезненные ощущения при половом контакте;
- зуд и жжение в области половых органов;
- увеличение лимфоузлов, расположенных в паху;
- выделения с неприятным запахом;
- нарушенное выведение урины;
- кровянистые выделения в небольшом количестве;
- нарушение стула, постоянные запоры;
- боли в малом тазу.
У женщин при возникновении меланомы во влагалище отмечается неприятное, распирающее чувство, что объясняется растущей опухолью.
Диагностика
При обнаружении вышеперечисленных признаков, следует незамедлительно обратиться к врачу и пройти комплексную диагностику, которая включает такие процедуры:
- осмотр гениталий урологом или гинекологом;
- проведение гистологического исследования;
- взятие мазка-отпечатка на лабораторный анализ.

Для установления диагноза меланомы половых органов потребуется сдать анализы крови и гистологии, мазки, пройти МРТ, УЗИ или КТ.
Если у пациента имеются метастазы, то выявить их можно с помощью таких инструментальных методов обследования:
- ультразвукового обследования печени и надпочечников;
- рентгенография костей и грудной клетки;
- сцинтиграфии;
- МРТ и КТ головного мозга.
Особенности лечения
Терапия назначается после того как будет проведена полная диагностика и выяснена степень поражения. Часто применяют хирургическое лечение и лучевую терапию. Если возникла поверхностная меланома, то ее устраняют хирургическим путем. Если опухоль проникла в глубокие слои, то удаляют часть поврежденного органа или целый орган.
Некоторым женщинам с тяжелым течением болезни показано комплексное удаление, при которой вырезают матку, верхнюю область влагалища и прямой кишки, трубы яичники. Таким образом, удается значительно продлить жизнь пациентке. Порой в качестве профилактики проводится удаление ближайших лимфоузлов (паховых и бедренных).

Лечение меланомы половых органов, как правило, включает радикальную химию- или лучевую терапию.
Чтобы увеличить ремиссионный период, показано применение иммунотерапии и биохимиотерапии. Порой применяют системную или зональную химиотерапию, но она не отмечается особым успехом. Такое лечение может быть эффективным лишь в комплексной терапии, но не как самостоятельное. Если врачи не могут в полной мере удалить меланому, то назначается симптоматическая терапия, которая направлена на уменьшение болезненного синдрома и частичное восстановление функций ЖКТ и мочевыводящей системы.
Возможные рецидивы
После удаления опухоли, остается большая вероятность рецидива в первые 2 года. Если у женщины наблюдалась меланома влагалища, то риск повторного заболевания составляет 65%. После рецидива пациентка способна прожить чуть более полугода. После удаления меланомы вульвы, вероятность рецидива также довольно высока, но при этом у пациентки остается больше шансов прожить дольше (около 2-х лет).
Прогноз при меланоме
Статистика утверждает, что порядка 50% с меланомой проживают около 5-ти лет. Прогноз зависит от многих факторов:
- насколько распространилась опухоль;
- какова глубина образования;
- место расположения;
- возраст и состояние больного.
Пациенты с 1-й стадией онкологической болезни выживают в 90% случаев. На 2-й стадии выживаемость колеблется от 35% до 70%, что зависит от толщины образования. Если на 3-й стадии вовремя удалили лимфоузлы с метастазами, то прогноз удовлетворительный. При вторичных метастазах шансы выжить составляют 20%. На последней стадии заболевания выживаемость не превышает 15%.

Половой член, или пенис — орган мужской мочеполовой системы. Он выполняет двойную функцию: в толще пениса проходит мочеиспускательный канал, через который выводится моча и сперма. Анатомически в половом члене выделяют следующие части:
- Тело, которое начинается от туловища и переходит спереди в головку.
- Головка — конечная часть пениса, покрытая тонкой чувствительной кожей.
- Крайняя плоть — складка кожи, которая проходит в поперечном направлении по кругу и защищает головку.
- Уздечка — складка кожи, которая проходит снизу под головкой в продольном направлении и соединяет ее с кожей.
Внутри пениса находятся два пещеристых тела — во время полового акта они заполняются кровью и обеспечивают эрекцию — и одно губчатое тело — в нем проходит мочеиспускательный канал.
Бывает ли рак полового члена? Раком полового члена называются злокачественные опухоли, которые развиваются из покрывающей его кожи. Они встречаются редко. Согласно американской и европейской статистике, ежегодно рак пениса диагностируется у одного из 100 000 мужчин, он составляет 1% от всех онкологических заболеваний у мужчин.
Классификация, стадии рака полового члена
В 95% случаев опухоль представлена плоскоклеточным раком полового члена, или плоскоклеточной карциномой. Обычно она растет медленно, ее часто диагностируют на ранних стадиях и успешно лечат. Злокачественное новообразование может находиться на любой части полового члена, чаще всего встречается плоскоклеточный рак головки пениса и крайней плоти.
Гораздо реже встречаются бородавчатые карциномы, или опухоли Бушке-Ловенштейна. Внешне они напоминают большие бородавки. Такой рак тоже растет медленно, может достигать больших размеров, глубоко прорастать в соседние ткани, но редко распространяется на другие части тела.
На коже полового члена, как и в других местах, встречаются меланомы. Такая локализация не очень характерна, так как чаще меланома появляется на участках кожи, подвергающихся воздействию солнечных лучей. Это агрессивная опухоль, она рано дает метастазы и часто имеет плохой прогноз.
Еще один медленно растущий и очень редкий тип рака кожи члена — базальноклеточная карцинома, или базальноклеточный рак. Крайне редко на коже полового члена встречаются аденокарциномы — злокачественные опухоли из клеток потовых желез.
В зависимости от размеров основной опухоли (T), распространения клеток в близлежащие лимфоузлы (N) и наличия отдаленных метастазов (M), выделяют следующие стадии рака полового члена:
Причины и факторы риска рака полового члена
Точные причины рака члена неизвестны, но врачи и ученые знают о некоторых факторах риска:
- Вирус папилломы человека. Возбудитель передается половым путем, в настоящее время инфицированы многие люди. Существует больше сотни типов ВПЧ. Среди них опасны лишь некоторые. У женщин они повышают риск рака влагалища и шейки матки, у мужчин — риск рака пениса (у больных обнаруживаются вирусы типа 16 и 18).
- Беспорядочные половые связи. Видимо, этот фактор непосредственно связан с папилломавирусной инфекцией. Исследования показывают, что у мужчин, которые имели двух и больше половых партнерш до 20 лет, риски повышены в 4–5 раз.
- Возраст. Заболевание главным образом встречается у мужчин, которым за 50. До 40-летнего возраста развитие рака полового члена крайне маловероятно.
- Курение. В табачном дыме содержатся канцерогены, которые проникают в кровь и могут вызывать мутации в ДНК клеток любых органов. Кроме того, у курильщиков хуже работают местные механизмы защиты, поэтому у них выше вероятность заразиться ВПЧ.
- Иммунодефицитные состояния. Иммунная система уничтожает не только патогенные вирусы и бактерии, но и дефектные, в том числе раковые клетки. Если иммунитет работает плохо, повышается риск любых онкологических заболеваний.
- Фимоз. Это состояние, при котором крайняя плоть сужается и не дает обнажить головку пениса. По статистике, у мужчин с фимозом чаще диагностируется рак полового члена.
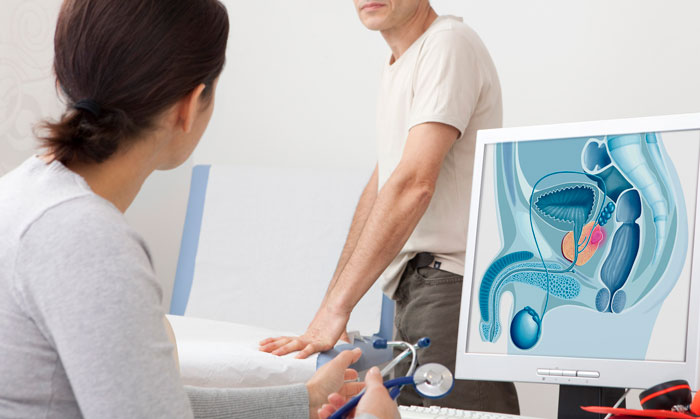
Если у мужчины есть какие-либо факторы риска из этого списка, это еще не означает того, что у него обязательно возникнет злокачественная опухоль. В то же время, иногда заболевание диагностируют у мужчин, у которых нет ни одного фактора риска.
Симптомы рака полового члена
Все перечисленные признаки не обязательно свидетельствуют о раке полового члена. Так могут проявляться и другие, менее опасные заболевания. Нужно как можно скорее посетить врача. Если изменения на половом члене окажутся злокачественной опухолью, важно как можно раньше начать лечение.
Диагностика
Самый точный метод диагностики рака полового члена — биопсия. Врач удаляет патологически измененную ткань целиком (эксцизионная биопсия) или ее фрагмент (инцизионная биопсия) и отправляет в лабораторию для исследования под микроскопом. Если в образце обнаружены раковые клетки, диагноз практически не оставляет сомнений.
Если обнаружены увеличенные лимфатические узлы, можно также провести биопсию. Материал для исследования получают с помощью иглы или удалив лимфоузлы хирургическим путем.
После того как диагностирован рак полового члена, врач может назначить УЗИ, компьютерную томографию, МРТ — эти исследования помогают оценить, насколько сильно опухоль вторглась в соседние ткани, распространилась в лимфоузлы.
Современные методы лечения
При раке полового члена прибегают к хирургическим вмешательствам, химиотерапии, лучевой терапии. Выбирая лечебную тактику, врач ориентируется на стадию опухоли, общее состояние здоровья и предпочтения мужчины.

Операция при раке полового члена
Хирургическое удаление опухоли — основной метод лечения рака пениса, его можно применять практически на любой стадии. Если рак находится в пределах крайней плоти, выполняют обрезание. Если опухоль небольшая и не успела глубоко прорасти, ее удаляют с небольшим количеством окружающей здоровой ткани. Такие вмешательства являются органосохраняющими, после них сохраняются все функции полового члена.
При больших, глубоко прорастающих опухолях приходится удалять часть пениса или весь орган целиком. Последствия таких операций при раке полового члена: нарушение внешнего вида половых органов и способности к половым актам, психологический дискомфорт.
При удалении всего пениса врач формирует в области промежности новое отверстие для оттока мочи. Мужчина после операции по-прежнему может контролировать процесс мочеиспускания, но мочиться отныне придется сидя. Иногда вместе с пенисом приходится удалять мошонку и яички, то есть выполнять кастрацию.
Хирургическое вмешательство может быть дополнено удалением лимфоузлов в области паха. Раньше такие операции выполняли чаще и в большем объеме, так как хирург не мог знать наверняка, сколько узлов поражено раковыми клетками. У многих мужчин возникало осложнение — лимфедема, отек ноги из-за нарушения оттока лимфы.
В настоящее время существует исследование, которое можно провести прямо во время операции — сентинель-биопсия, или биопсия сторожевого лимфатического узла. Хирург вводит в опухоль специальный краситель, и смотрит, в какой лимфоузел он поступает в первую очередь. Этот лимфоузел называют сторожевым. Его удаляют и изучают на предмет наличия раковых клеток. В зависимости от результата принимают решение о необходимости удаления других лимфоузлов.
Благодаря сентинель-биопсии, хирурги удаляют паховые лимфоузлы только в тех случаях, когда это на самом деле необходимо.
Химиотерапия
К химиотерапии при раке полового члена прибегают до операции для сокращения размеров опухоли, после операции для предотвращения рецидива, при метастатическом раке. Применяют препараты: капецитабин, митомицин C, ифосфамид, паклитаксел, 5-фторурацил, цисплатин. Обычно применяют комбинацию 2–3 препаратов. Лечение проводят циклами: после каждого введения препарата следует перерыв в несколько дней. Циклы могут продолжаться по 3–4 недели, общий курс лечения включает несколько циклов.
Лучевая терапия
Лучевая терапия может быть выбрана как альтернатива хирургическому лечению при ранних стадиях рака пениса. Также ее применяют при поражении лимфатических узлов, на поздних стадиях при неоперабельных и метастатических опухолях.
Лучевую терапию можно проводить двумя разными способами:
- Облучение полового члена из внешних источников.
- Брахитерапия: миниатюрные источники излучения помещают внутрь пениса или вокруг него.
Реабилитация после лечения рака полового члена. Последствия и возможные осложнения рака кожи пениса.
После локального удаления опухоли и удаления головки полового члена многие мужчины сохраняют способность вести полноценную половую жизнь. Опросы показали, что примерно в половине случаев после частичного удаления пениса мужчины могут испытывать эрекцию и заниматься сексом. После удаления всего органа половые контакты традиционным способом становятся невозможны.
После удаления паховых лимфоузлов нарушается отток лимфы от нижних конечностей, в результате развивается отек — лимфедема. Это осложнение может развиться спустя годы после лечения. Врач даст рекомендации, которые помогут снизить риски.
Прогноз выживаемости
Прогноз при раке пениса зависит от того, успела ли опухоль распространиться в лимфоузлы и дать метастазы. Пятилетняя выживаемость составляет:
- Если раковые клетки не распространились в лимфоузлы: 90%.
- Если опухолевые клетки распространились в лимфоузлы: 35–75%, в зависимости от количества пораженных лимфоузлов.
- Если есть отдаленные метастазы: 0–11%.
Профилактика рака полового члена
Вероятность развития заболевания резко снижается после обрезания (на врачебном языке — циркумцизио) — операции, во время которой удаляют крайнюю плоть. У обрезанных мужчин практически не встречается плоскоклеточная карцинома полового члена. Другие меры профилактики:
- Тщательная личная гигиена.
- Отказ от курения.
- Избегание беспорядочных половых связей и использование презервативов: это снижает риск заражения ВИЧ и ВПЧ.
Читайте также:



