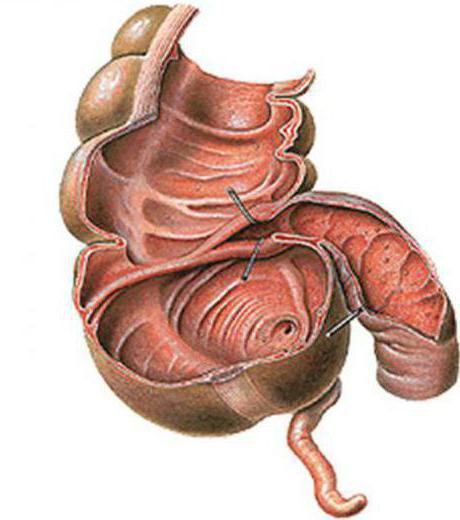
Опухоль в баугиниевой заслонке
Баугиниевая заслонка кишечника - это плотно сомкнутая складка естественного происхождения, сформированная в месте соединения тонкой и толстой кишки. Функциональным ее предназначением является обеспечение движения содержимого кишечника по направлению от подвздошной кишки к слепой.
Недостаточность илеоцекального клапана (еще одно название данного органа) обусловливает заброс пищевых масс в обратном направлении. Баугиниева заслонка при нарушении функционала приводит к перегруженности тонкого кишечника микрофлорой толстой кишки и, как следствие, его воспалению. Регулярное проявление данной патологии вызывает заболевание, именуемое хроническим энтеритом.
Причины болезни
Баугиниева заслонка, формы отверстия которой могут быть открытыми круглыми, сомкнуто-губовидными, полуоткрыто-щелевидными, может прекратить выполнять свои природные функции по следующим причинам:
- врожденные анатомические аномалии и дефекты;
- последствия хирургического вмешательства;
- воспалительные процессы в близкорасположенных органах, к примеру яичниках;
- присутствие в организме болезнетворных микробов, попадающих внутрь вместе с пищей;
- болезни неврологического характера.
Недостаточность по причине психосоматики
Отдельно хочется выделить причины психосоматического характера, являющиеся провокаторами практически половины всех болезней желудочно-кишечного тракта.Психика и соматика (душа и тело) – целостная единая система с прочной взаимосвязью составляющих. Любое глубокое эмоциональное переживание отражается на физическом здоровье человека, и, наоборот, неважное самочувствие напрямую влияет на мысли, настроение, поведение. Баугиниева заслонка, лечение патологий которой в большинстве случаев является успешным, также не является исключением и может воспалиться по психосоматическим причинам.
Симптоматика заболевания
Недостаточность баугиниевой заслонки является малоизученным заболеванием, так как характеризуется достаточно неспецифичными симптомами:
- метеоризм (чрезмерное скопление газов),
- нарушение стула: поносы и запоры;
- бурление в животе, которое особенно хорошо слышится при надавливании на живот, а именно в зону правого подреберья;
- плохой запах изо рта, присутствие горечи в ротовой полости;
- изжога, тошнота, отрыжка;
- болевые ощущения в правом боку. Боль неинтенсивная, периодическая, часто возникает через некоторое время после приема пищи;
- головокружение;
- учащенное сердцебиение;
- повышенная утомляемость;
- потеря веса.
В большинстве случаев недостаточность баугиниевой заслонки выявляется совершенно случайно (в процессе обследования организма или при проведении скрининга) и может ошибочно приниматься за другое заболевание.
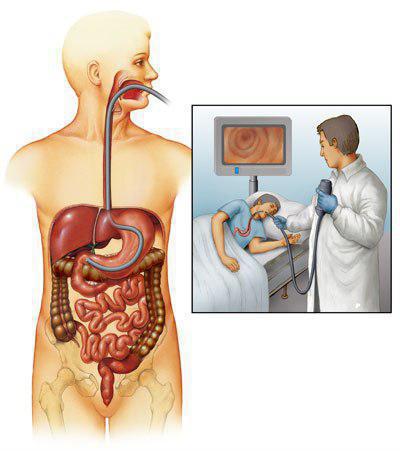
Баугиниева заслонка: способы диагностики
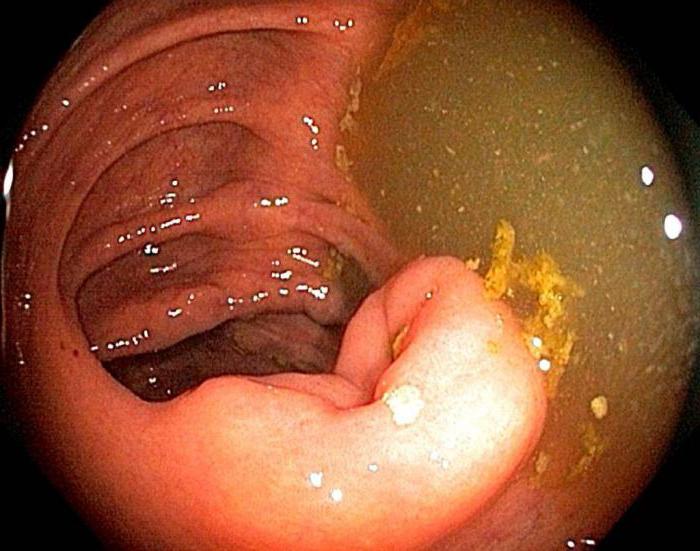
Увидеть баугиниеву заслонку и точно определить ее функциональные возможности можно путем проведения колоноскопии, позволяющей детально рассмотреть подвздошную кишку, слизистую тонкого кишечника, а также выявить присутствующие в организме воспалительные процессы.
Диагностировать патологию илеоцекального клапана можно несколькими методами, одним из которых является ирригоскопия, заключающаяся во введении контрастного вещества с содержанием бария в прямую кишку и последующем проведении рентгенографии. Проводимые манипуляции позволяют увидеть распределение контрастного вещества и поставить на основании увиденного предположительный диагноз, подтвердить который можно методом эндоскопического исследования.
Достаточно эффективным и дорогим способом диагностики является капсульная эндоскопия, в процессе которой пациенту требуется заглотить миниатюрную видеокамеру, оснащенную источником питания. На сегодняшний день этот метод является самым достоверным и единственным позволяющим полностью осмотреть внутренность тонкого кишечника.
Недостаточность баугиниевой заслонки: лечение
Выявленная патология илеоцекального клапана лечится исключительно в условиях стационара и только с применением комплексного подхода. Если развитие воспаления происходит по причине присутствия в организме инфекции, медики назначают противовирусные препараты и антибактериальные средства.При анатомическом характере болезни лечение проводится не только лекарственными средствами (с содержанием магния), но и хирургическим вмешательством, заключающимся в сужении баугиниевой заслонки. Такие манипуляции позволяют снизить объем содержимого, возвращающегося обратно в тонкий кишечник.
Залог здоровья – правильный режим дня
Терапия направлена как на устранение симптоматики, так и на снятие воспаления и отечности. Проблему патологического состояния илеоцекального клапана почти всегда решает нормализация образа жизни, при условии, что причины болезни обусловлены функциональными причинами. Поэтому в первую очередь требуется наладить режим дня и нормализовать собственный рацион. Кушать требуется маленькими порциями, в день около 6-7 раз. Это позволит нормализовать работу клапанной системы ЖКТ и отрегулировать механизм одностороннего продвижения пищевых масс. Меню следует разнообразить механически щадящей пищей: слизистыми супами, паровыми рыбными и мясными котлетами, фрикадельками. Фрукты рекомендуется употреблять в виде пюре, соков, компотов. Очень полезны печеные яблоки. Важно отказаться от жареных и острых блюд, черного хлеба, свеклы, капусты, ограничить употребление кофе, а также отказаться от вредных привычек: алкоголя и курения. Больные находятся под наблюдением врача на протяжении полугода.
Так как баугиниева заслонка часто может воспаляться по причине психосоматических сбоев, необходимо не допускать в свою жизнь факторы стресса. За помощью в данном вопросе можно обратиться к психологу или психотерапевту.
Патология ее в каждом конкретном случае нуждается в индивидуальном терапевтическом подходе, который определяется только лечащим врачом с учетом проведенной диагностики и оценки факторов риска.
Чем опасна патология
Несостоятельность привратника становится причиной заброса более миллиарда микробов из толстого в тонкий кишечник. Явление крайне неблагоприятно для состояния организма. Происходит плотное размещение чужеродной микрофлоры на стенках тонкой кишки. Это создаёт удобные условия для прогрессирования процесса гниения и брожения внутри неё. Продукты жизнедеятельности болезнетворных возбудителей губительно воздействуют на слизистый покров тонкой кишки. К числу указанных веществ относится фенол, крезол, карболовая кислота, сероводород, этан. Сразу после всасывания в кровь, продукты провоцируют явление аутоинтоксикации.
Организму достаточно сложно вывести их в полной мере, процесс детоксикации усложняется при наличии у человека печёночных патологий. В результате кишечная стенка подвергается токсическим, инвазивным, деструктивным изменениям. Но больше всего микробы предрасположены к омертвлению тканей. При длительном отсутствии диагностики и адекватного лечения высока вероятность дистрофических и даже некротических процессов внутри слизистого покрова. Кишечная стенка теряет свою барьерную функцию. Организм становится беззащитен перед микробной агрессией.
Диета при сужении просвета толстой кишки
После хирургического вмешательства питание производится внутривенно.
Сразу после проведения хирургической операции нужно перейти на специальную диету, не только взрослым, но и младенцам. Первые 12 часов запрещено что-либо есть или пить. Пять дней питание производится внутривенно, чтобы не затрагивать желудочно-кишечный тракт. После этого вводится зонд, через который проходят питательные вещества, молочные примеси. Зонд удаляют сразу после того, как пациент имеет возможность питаться самостоятельно. Назначают щадящее питание в очень маленьких порциях. Используются только те продукты, которые не могут повредить стенки толстой кишки, в жидком виде.
Некоторое время спустя нужно поддерживать сбалансированное, регулярное питание. Положительное влияние окажет домашняя, здорова, свежая пища. Рекомендуются бульоны, жидкие каши, натуральные соки, фрукты, овощи, молочные продукты домашнего приготовления. Организм должен получать большое количество витаминов, минералов.
Стеноз — серьезная патология и заниматься самолечением не рекомендуется. При обнаружении симптомов болезни необходимо сразу обратиться к врачу. После указания точного диагноза и назначения курса лечения, в большинстве случаев, проводится хирургическая операция. Если следовать всем рекомендациям врача, придерживаться диеты и принимать выписанные препараты, восстановить здоровую работу кишечника возможно.
Вы здесь:Стеноз кишечника Категория: ЖКТ, мочеполовая система
Потеря весаТошнотаВздутие животаГоловокружениеРвотаСухость кожиОбморокБоль вверху животаРвота желчьюРвота с кровьюПриступы удушьяМетеоризмУменьшение объема выделяемой мочиОтсутствие стулаСероватый оттенок кожиНарушения в работе кишечникаСерый цвет лица с зелёным оттенкомРвота каломЗападение брюшной полостиКислая рвота
Стеноз кишечника — это заболевание, которое сопровождается сужением просвета в кишечнике. Многие люди путают стеноз с атрезией. При стенозе происходит сужение просвета кишечника, а при атрезии он перекрывается полностью и пища по нему совершенно не проходит.
Если у человека развился стеноз кишечника, то проходимость пищи через его петли будет значительно нарушена. Эта патология является очень опасной не только для здоровья, но и для жизни человека. Атрезия, а также стеноз может поражать любой участок в кишечнике. Заболевание чаще всего наблюдается у новорождённых детей. Этот недуг очень опасен, поэтому требует немедленного вмешательства квалифицированных врачей. Основным же симптомом является появление рвоты.
Клиницисты выделяют три типа развития стеноза:
пилорический тип, при котором стеноз находится в области желудка или тонкого кишечника (двенадцатипёрстной кишки). У детей при данной форме стеноза появляются такие симптомы, как вздутие живота, рвота, метеоризм; дуоденальный тип. Стеноз развивается в двенадцатипёрстной кишке; атрезия тонкого кишечника представляет собой полное перекрытие просвета в области средней или нижней части тонкого кишечника. В этой стадии происходит блокирование органа. Как результат, пища не может пройти по своему естественному пути. Постепенно она накапливается и у человека возникает обильная рвота.
У новорождённых детей с врождённым стенозом, сразу после рождения появляются рвотные массы с зелёной жёлчью. Но в некоторых клинических ситуациях симптомы недуга могут появиться лишь спустя несколько дней после рождения младенца. Характерный признак патологии – отсутствие у ребёнка стула.
Причины развития недостаточности баугиниевой заслонки
Существует несколько факторов, негативно сказывающихся на состоянии и функции физиологического затвора:
• Резкий отказ от определённого вида продуктов. • Тяжело протекающие воспалительные процессы органов пищеварения. • Наличие патологий неврологического происхождения. • Врождённые пороки развития пищеварительного тракта. • Перенесенные оперативные вмешательства или травмы брюшной полости.
Точные причины появления заболевания не всегда удаётся установить. В этом случае патология классифицируется как идиопатическая.
Симптомы недостаточности баугиниевой заслонки
При дисфункции илеоцекального клапана к врачам обращаются с разнообразными жалобами. Симптомы характерны для 95% заболеваний органов пищеварения:
• Болевой синдром – неприятные ощущения локализуются на разных участках брюшной полости. • Диспепсические расстройства (тошнота, рвота). • Отсутствие дефекации на протяжении 3 суток (у 25% пациентов). • Громкая кишечная моторика, завершающаяся позывами к дефекации. • Метеоризм, напряжение передней брюшной стенки. • Проблемы с дефекацией – у 75% пациентов с рассматриваемой патологией возникает диарея. • Горький привкус во рту, изжога, наличие серого или белого налёта на языке.
Дополнительно пациентов беспокоит повышенная утомляемость, снижение веса при сохранении прежнего аппетита, бессонница.
Диагностика
Лабораторно выявляют наличие дисбактериоза, а также неспецифической бактериемии. В совокупности явления указывают на то, что кишечник стал входными воротами инфекции. Вследствие перехода патологии в хроническую форму, лимфоидная ткань на протяжении ЖКТ также подвержена негативному воздействию. Анализ крови позволяет выявить дефицит иммуноглобулинов A и M.
Из инструментальных методов диагностики информативными являются ирригоскопия и манометрия
. В норме давление внутри толстой кишки – не выше 10-20 мм рт. ст., во время дефекации повышается до 200 мм рт. ст.
В гастроэнтерологии ориентируются на классификацию дисфункции илеоцекального клапана.
Система составлена с учётом результатов проведенной ирригоскопии:
• 1 степень — визуализируется заброс контрастной взвеси только в терминальную петлю подвздошной кишки. Стадия характеризуется увеличением клапана, болезненностью при пальпации. Опорожнение толстого кишечника от контрастной массы не способствует увеличению ретроградного заброса.
• 2 степень — заброс контрастной смеси в подвздошную кишку протекает одновременно с контрастированием 2-3 петель. Отмечается болевая реакция на пальпацию. Повышенное давление внутри просвета не вызывает увеличение заброса.
• 3 степень — визуализируется заброс в подвздошную кишку большого объёма контрастной взвеси. Она заполняет сразу несколько петель, сочетается с увеличением губ илеоцекального клапана и деформацией обеих уздечек.
Недостатки ирригоскопии – значительная лучевая нагрузка на пациента, отсутствие чётких оценочных критериев и объективных показателей рассматриваемого нарушения. Часто встречаются случаи ложноположительных результатов. Подобный исход диагностики вызван особенностями процедуры. Купол слепой кишки плотно заполняется контрастной смесью. В результате происходит закономерное раскрытие естественного затвора. Чрезмерное растяжение слепой кишки – исход глубокой пальпации, массажа и сокращения при дефекации. Существует предположение, что нарушение функции естественного затвора связано с дисплазией соединительной ткани. Поэтому нельзя исключать вероятность развития онкологии при недостаточности баугиниевой заслонки.
Какие диагностические методы необходимы для подтверждения заболевания?
При подозрении на возникновение нарушений функций илеоцекального клапана больной может получить направление для прохождения инструментальной диагностики. Ему предлагается пройти исследования (их выбор обусловлен наличием определенного оборудования в медучреждении, а также возможностью больного осуществить диагностику платно):
- колоноскопия (тотальная);
- эндоскопическое исследование (капсульное);
- ирригоскопия (предполагается введение контраста через прямую кишку, затем использование рентгенографа).
Лечение
Терапию начинают с коррекции питания – отказаться от жареной, трудно перевариваемой пищи, кислых, острых, копчёных продуктов. Противопоказаны кофе, алкоголь, газированные напитки. Соблюдать режим – питаться в одинаковое время, не менее 4 раз в день, порциями до 400 г (в зависимости от вида пищи).
Ограничиться от воздействия стрессовых факторов, устранить неврологические расстройства при их наличии.
Медикаментозное лечение направлено на устранение первичной клапанной дисфункции.
1. Назначают Магния оротат
– препарат, представляющий собой сочетание магния и нестероидного анаболика оротовой кислоты. Эффект лекарства направлен на нормализацию усвоения этого микроэлемента тканями. Магния оротат назначают перорально: дозировка – 1,0 г трижды в сутки на протяжении 3 месяцев. Затем корректируют предписание – принимать по 0,5 г 3 раза в сутки в течение последующих ещё 3 месяцев. Противопоказания к применению препарата – наличие у пациента почечной недостаточности.
2. Медикаментозная терапия предполагает введение Прозерина, Координакса
– для стимуляции моторики за счёт улучшения тонуса органов пищеварения.
3. Для купирования тошноты (и соответственно, позывов к рвоте) назначают внутримышечное введение Церукала
4. Нормализация кишечной микрофлоры происходит благодаря применению пробиотиков
5. Витамины (C, B6, B2)
чаще назначают парентерально (инъекционный путь введения позволяет быстрее купировать гиповитаминоз).
Абсолютная недостаточность баугиниевой заслонки – показание к реализации хирургического подхода. Операции по нормализации состояния илеоцекального клапана при его дисфункции – технически просты и безопасны. Современные хирурги проводят их без вскрытия просвета пищеварительного тракта, снижая тем самым риск послеоперационных осложнений.
Распространённая методика нормализации диаметра илеоцекальной заслонки – наложение скрепок на губы клапана в процессе колоноскопии. В 99% случаев наступает полное клиническое выздоровление. Преимущества способа – не нужно проводить тяжёлый наркоз, отсутствуют послеоперационные рубцы. Не требуется частое обезболивание пациента (после традиционных операций анальгетик вводят минимум – 1 раз в 2 часа).
Залог здоровья – правильный режим дня
Терапия направлена как на устранение симптоматики, так и на снятие воспаления и отечности. Проблему патологического состояния илеоцекального клапана почти всегда решает нормализация образа жизни, при условии, что причины болезни обусловлены функциональными причинами. Поэтому в первую очередь требуется наладить режим дня и нормализовать собственный рацион. Кушать требуется маленькими порциями, в день около 6-7 раз. Это позволит нормализовать работу клапанной системы ЖКТ и отрегулировать механизм одностороннего продвижения пищевых масс. Меню следует разнообразить механически щадящей пищей: слизистыми супами, паровыми рыбными и мясными котлетами, фрикадельками. Фрукты рекомендуется употреблять в виде пюре, соков, компотов. Очень полезны печеные яблоки. Важно отказаться от жареных и острых блюд, черного хлеба, свеклы, капусты, ограничить употребление кофе, а также отказаться от вредных привычек: алкоголя и курения. Больные находятся под наблюдением врача на протяжении полугода.
Так как баугиниева заслонка часто может воспаляться по причине психосоматических сбоев, необходимо не допускать в свою жизнь факторы стресса. За помощью в данном вопросе можно обратиться к психологу или психотерапевту.
Липома желудка – это доброкачественное образование однородной структуры жировой ткани, развивающиеся в соединительно-тканной капсуле. По МКБ-10 имеет код D17, составляет 3% от всех опухолей желудка. Имеет мягкую структуру и очерченные края, прикрепляется к слизистой оболочке при помощи рыхлых соединений, что обеспечивает подвижность.

Причины появления
Классифицируют на экзо- и эндогастральные липомы желудка, по структуре — цельные и дольчатые. По составу подразделяют:
- Ангиолипомы – преимущественно из жировых клеток, мелких кровеносных сосудов.
- Фибролипомы состоят из соединительной ткани и жировых клеток.
- Миолипома – в составе обнаруживаются мышечные волокна.
- Диффузная – множественный жировик, склонный к разрастанию клеток.
Среди причин выделяют полипы, антральный гастрит, травмы желудочно-кишечного тракта, неправильное питание, пассивный образ жизни.
Генетическая предрасположенность, гиперпластический тип ожирения, наряду с сахарным диабетом второго типа входят в список факторов, провоцирующих заболевание у людей после пятидесяти лет. Особую группу составляют любители спиртных напитков, на основе пивных дрожжей. Пиво способствует повышению эстрогенов в крови у мужчин, вызывая резкий рост висцерального жира в брюшной полости, что приводит к образованию липом желудка и органов ЖКТ.
Симптомы и опасность образований внутренних органов
Жировики не представляют опасности для организма, но в период роста капсулы возникают осложнения: сдавливания окружающих тканей, перекручивание, некроз ножки опухоли. Заболевание характеризуются следующими симптомами:
- нарушение пищеварения, рвота, изжога;
- малокровие;
- появление крови в кале;
- ухудшение аппетита, метеоризм;
- тупая боль в подложечной области;
- резкое похудение или увеличение веса.
Образовавшаяся опухоль желудка имеет тенденцию к увеличению, усилению сопутствующих признаков. Влияние соляной кислоты, постоянное раздражение пищей способствует уплотнению капсулы и врастанию в соседние ткани и нервные окончания. Среди неэпителиальных опухолей желудочно-кишечного тракта различают липомы.
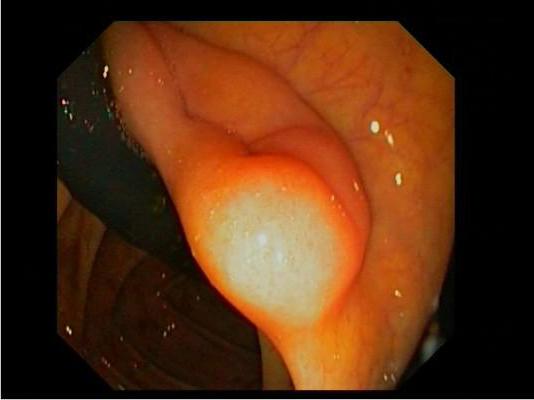
Баугинивая заслонка (илеоцекальный клапан) – естественная складка на границе перехода тонкого и толстого кишечника. Обеспечивает передвижение содержимого в отдел слепой кишки. Новообразования на илеоциккальном клапане могут вызывать непроходимость кишечника. Липома баугиниевой заслонки характеризуется болезненными ощущениями при пальпации и следами крови в кале. В зависимости от сопутствующих симптомов, определяется дальнейшая тактика лечения.
Липома является причиной боли и непроходимости пищевода. Диагностируется методом лапароскопии, УЗИ и К.Т. Вызывает обтурацию, дисфагию, ощущение инородного тела в пищеводе. Могут осложняться выпадением в глотку, ущемлением в области сердца, что требует немедленного хирургического вмешательства.

Липома кишечника — одна из частых патологий прямой кишки наряду с аденоматозными полипами. Пик заболевания приходится на средний и пожилой возраст. Чаще всего локализуются в подслизистом слое ободочной кишки справа. Диагноз ставится на основе УЗИ, рентгена, эндоскопии, компьютерной томографии. При своевременной диагностике и оперативном вмешательстве прогноз благоприятный.
Липома толстой кишки провоцируют кишечную непроходимость, интоксикацию, снижение защитных функций организма, дискомфорт. Микропрепарат кала содержит слизь, кровянистые выделения, жировые фрагменты. Процесс дефекации сопровождается болезненными ощущениями, анус полностью не смыкается, на последних стадиях возможно выпадение опухоли наружу. Такие симптомы требуют немедленной госпитализации и оперативного вмешательства.
- Преимущества и недостатки digene теста для выявления штаммов ВПЧ
- ВПЧ группы А9: причины, симптомы и комплексное лечение
- Обзор эффективных средств и методов лечения вируса папилломы человека
Располагается в полости желудка и выделяется в отдельную группу жировиков. При интенсивном росте может закрывать просвет двенадцатиперстной кишки, вызывая нарушения пищеварения, изжогу, рвоту, боли и внутренние кровотечения.
Размер липомы колеблется от двух до тридцати сантиметров. Опухоли до двух сантиметров не отличаются болевыми симптомами и могут быть случайной находкой при инструментальном обследовании или полостных операциях. Образования более 5 см могут имитировать картину злокачественных процессов, диагностируются при гастроскопии, колоноскопии, с последующей биопсией.
Во время взятия биопсии велик риск кровотечений, последующих воспалительных процессов. Проблемы диагностики и дифференциации связаны с эрозийными, язвенными процессами на поверхности опухоли, отсутствие атипичных клеток не исключает злокачественного роста, целесообразно назначение рентгенологических методов исследования желудка.
Возможно ли лечение нетрадиционными способами
При диаметре липомы менее двух сантиметров возможно лечение желудка нетрадиционными способами при помощи разнообразных трав и настоек, эффективность доказана на начальных стадиях и небольших размерах при подкожной локализации. Для профилактики и лечения применяют порошок корицы, болиголов, золотой ус, мед, настойку прополиса, мать-и-мачехи.
Механизм удаления опухоли в ЖКТ
Большие размеры образования в желудке, кровотечение, перекрут ножки, тенденция к прорастанию в окружающие клетки являются причиной для оперативного вмешательства. Способ удаления определяется специалистом и зависит от локализации, вида, размера, возраста и состояния пациента. Существуют современные методы.

Используется при опухолях больших размеров, сопровождающихся прорастанием в ткани и нервные волокна. Проводится в стерильных условиях, под общим наркозом. Липому иссекают, захватывая близлежащие ткани, при больших размерах и высоких рисках осложнения проводят резекцию желудка. Своевременная диагностика и правильная врачебная тактика способствует быстрому восстановлению, благоприятному прогнозу для пациента.
В послеоперационный период необходимо наблюдение у гастроэнтеролога, соблюдение режима и диеты. Среди недостатков метода выделяют длительный период восстановления, внутренние кровотечения, анемии. Пациентам с высокой массой тела рекомендуют похудеть — это облегает проведение операции, а в некоторых случаях уменьшает размер липомы.
Хирург производит удаление при помощи лапароскопа, снабженного оптическим оборудованием, через небольшой разрез стенки брюшины.
После тщательного осмотра принимается решение о дальнейшем видении операции. Если состояние опухоли желудка требует удаления близлежащих тканей, принимается решение о проведении операции хирургическим путем.
Эндоскопический метод легирования липомы желудка – малотравматичный способ при помощи нейлоновой нити. Преимущество метода связано с отсутствием риска перфорации кишки и сокращением времени восстановления организма в послеоперационный период.
Лазерный метод применяется в основном при подкожных новообразованиях на открытых участках тела. Характеризуется высокой эффективностью, низкой травматизацией тканей, коротким восстановительным периодом, отсутствием шрамов и рубцов на желудке и других органах.
Применяется при липомах небольшого размера на слизистых и открытых участках тела. Содержимое отсасывается при помощи электроотсоса или специальной иглы, вводимой в полость капсулы. Среди достоинств метода: низкая травматизация, отсутствие косметических дефектов, кровотечений. Возможны рецидивы вследствие разрастания оставшихся жировых клеток.
Применяется для иссечения липом небольшого размера. При помощи радиоволнового ножа проводится иссечение вместе с оболочкой с одновременной коагуляцией кровеносных сосудов, что сводит риск кровотечения к минимуму. Отличается отсутствием косметических дефектов и сокращенным сроком восстановления кожных покровов.
Возможные осложнения образований
Клинические симптомы липомы желудка сходны с язвенными процессами в ЖКТ, гастритом и полипозном. Для уточнения диагноза проводят дифференциальную диагностику с этими заболеваниями. Небольшие образования причиняют беспокойство в редких случаях, крупные – могут провоцировать осложнения:
- Инфицирование в случае травмы может спровоцировать заражение близлежащих тканей, вызвать септический процесс.
- Сдавливание кровеносных сосудов может привести к нарушению обменных процессов и некрозу.
- Опухоль приводит к расстройству функционирования органа.
С лечением липомы желудка тянуть не стоит. Увеличивает угрозу инфицирования и кровотечения. При болезненных ощущениях, недомогании, рвоте или следах крови в испражнениях следует немедленно обратиться к специалисту. Своевременная постановка диагноза, правильная тактика лечения увеличивает шансы на благополучный результат после операции.
Рак толстой кишки относится к наиболее частым ее опухолям. Среди раковых поражений органов пищеварительного тракта рак толстой кишки занимает третье место после рака желудка и пищевода. Среди больных хирургических отделений подобные больные составляют от 0,2 до 0,9%. Мужчины заболевают раком толстой кишки несколько чаще, чем женщины. Рак толстой кишки встречается чаще у больных в возрасте от 40 до 60 лет. Более чем в 50% случаев рак толстой кишки возникает на почве одиночных полипов и полипоза толстой кишки. Этот процесс избирательно поражает ряд участков кишки: наиболее часто страдают печеночный и селезеночный изгибы толстой кишки, затем — слепая кишка, нисходящий отдел и сигма и значительно реже — восходящий отдел и поперечная часть ободочной кишки.
Принято различать две формы рака толстой кишки: экзофитную, когда опухоль разрастается в просвет кишки и ведет к частичному или полному закрытию его, и эндофитную, когда опухоль распространяется в сторону брюшины. К экзофитным опухолям, имеющим часто бугристую форму, относятся полиповидные и ворсинчатые формы рака. Эндофитные опухоли имеют характер язв, кольцевидно охватывающих стенку кишки. Экзофитные раковые опухоли чаще наблюдаются в правой половине толстой кишки, а эндофитные — в левой. Если опухоль располагается вблизи баугиниевой заслонки, то довольно рано развивается стеноз. Прогрессивный рост раковой опухоли в сторону брюшины вызывает ответную реакцию близлежащих органов (петель тонкой кишки, сальника), которые спаиваются с опухолью и образуют конгломерат больших размеров. Дальнейшее развитие опухоли может привести к перфорации ее в свободную брюшную полость, что влечет за собой развитие перитонита. Изъязвление опухоли со стороны слизистой оболочки кишки может привести к массивному кровотечению.
Множественный рак толстой кишки встречается редко (от 0,6 до 7%) и возникает преимущественно при полипозе, реже на почве неспецифического язвенного колита. Течение его более злокачественное, чем одиночного рака.
Что касается микроскопического строения рака толстой кишки, то преимущественно встречаются аденокарциномы (80%), затем слизистый коллоидный (12—15%) и мозговидный раки.
Важную роль в диагностике рака толстой кишки играет контрастное рентгенологическое исследование толстой кишки.
В настоящее время хирургическое вмешательство является единственным радикальным способом лечения рака толстой кишки в ранней стадии, т. е. когда резекцией части кишки удаляется не только опухоль, но и регионарные лимфатические узлы.
При невыполнимости радикальных операций по причине тяжести состояния больного или при наличии метастазов для устранения явлений непроходимости кишечника производятся паллиативные операции, которые и заключаются в выключении пораженной опухолью части кишечника и в наложении обходных анастомозов.
Саркома толстой кишки встречается редко и составляет от 1 до 3% случаев опухолей толстой кишки. Саркома толстой кишки наблюдается во всех возрастах — от 7 месяцев до 63 лет, но чаще всего в возрасте от 20 до 40 лет. В анамнезе часто отмечаются травмы живота. Наиболее часто поражается слепая кишка. Размеры опухоли колеблются от величины небольшого яблока до головы взрослого человека. Саркома толстой кишки нередко бывает в виде плотного, бугристого узла, спаянного с соседними органами и с передней брюшной стенкой. Нередко саркома толстой кишки бывает в форме муфты, при этом стенка кишки на значительном протяжении равномерно утолщена. Сужение просвета кишки при саркоме ее встречается реже, чем при раке. Саркома развивается из подслизистого слоя, поздно прорастает брюшину. В толстой кишке преобладают круглоклеточные, затем лимфосаркомы и веретенообразноклеточные саркомы. Саркомы толстой кишки быстро растут. Продолжительность заболевания — до года.
Вначале заболевание обычно протекает бессимптомно, и только при далеко зашедшем развитии процесса возникает анорексия, а также поносы, чередующиеся с запорами. Нередко саркома толстой кишки симулирует хронический аппендицит. При распадающейся опухоли температура повышается до 39,7°.
Анемия и кахексия бывают реже, чем при раке. К частым осложнениям следует отнести прорастание опухоли в соседние органы, перфорацию в брюшную полость и реже — непроходимость кишечника, а также инвагинацию. Кишечные кровотечения бывают редко. Саркома может сдавливать нижнюю полую или воротную вены и вызывать асцит и периферические отеки, а при сдавлении мочеточника — гидронефроз (И. Я. Дейнека, 1960).
Диагноз саркомы толстой кишки труден. Мысль о саркоме должна возникнуть при наличии быстро растущей, малоболезненной, бугристой опухоли, не вызывающей стеноза кишки, особенно у молодых людей.
Лечение саркомы толстой кишки хирургическое и состоит в возможно ранней резекции пораженного отрезка кишки с удалением регионарных лимфатических узлов и клетчатки. Прогноз неблагоприятен.
Доброкачественные опухоли толстой кишки очень многообразны: это полипы, фибромы, липомы, гемангиомы, миомы, лейолипомы и др. Эти опухоли длительное время сохраняют свои небольшие размеры и ничем себя не проявляют. По мере роста опухоли могут появляться симптомы сужения или инвагинации.
Особенного внимания заслуживают полипы и полипозы толстой кишки. Полипы бывают: гиперпластические с избыточным развитием слизистой оболочки, воспалительные — при хронических воспалениях (дизентерия, туберкулез) и аденоматозные, или истинные полипы, имеющие в основе опухолевые разрастания желез слизистой оболочки. Слепая кишка наиболее часто поражается полипами. Полипы встречаются преимущественно у молодых людей. Величина полипов колеблется от размеров просяного зерна до кулака взрослого человека. Полипы могут располагаться на широком основании или иметь узкую ножку.
Симптоматика полипов и полипозов неодинакова и зависит от количества полипов, их локализации и строения. Одиночные полипы могут длительно ничем не проявлять себя. В то же время аденоматозные формы сопровождаются жидким стулом с примесью слизи и крови, нередко по ходу толстой кишки бывают боли в сочетании с запорами, а при поражении сигмовидной кишки наступают тенезмы. Больные теряют в весе, становятся анемичными. В некоторых случаях удается отметить небольшие пигментные пятна слизистых губ, щек, нёба, крыльев носа (синдром Петц — Иегера). При ректороманоскопии видны различной величины, формы и цвета полипы сигмовидной кишки. Диагноз полипоза толстой кишки не так труден при тщательном рентгеновском исследовании.
Лечение хирургическое и состоит в иссечении одиночных полипов и в резекции пораженной части или всей толстой кишки. Прогноз — серьезный ввиду того, что на почве полипов и полипоза может развиться рак.
Из доброкачественных опухолей толстой кишки на первом месте по частоте стоят липомы. Они бывают расположены под слизистой оболочкой (в этом случае они называются внутренними) и над серозной оболочкой (наружными). Чаще они располагаются на широком основании, но иногда имеют ножку и тогда называются полиповидными липомами. Липомы бывают различных размеров: от горошины до мужского кулака; встречаются преимущественно у лиц после 40 лет.
Липомы длительно протекают бессимптомно. При общем удовлетворительном состоянии у больных появляются запоры, сменяющиеся поносами, иногда со слизью и с кровью. Достигшие значительных размеров липомы могут прощупываться через брюшную стенку и свободно смещаться при пальпации. Возможны инвагинации кишечника. Прогноз при липомах толстой кишки благоприятен при своевременном удалении липомы. Операция состоит в резекции участка кишки с липомой.
Фибромы толстой кишки наблюдаются очень редко
Баугиниевая заслонка кишечника – это плотно сомкнутая складка естественного происхождения, сформированная в месте соединения тонкой и толстой кишки. Функциональным ее предназначением является обеспечение движения содержимого кишечника по направлению от подвздошной кишки к слепой.
Недостаточность илеоцекального клапана (еще одно название данного органа) обусловливает заброс пищевых масс в обратном направлении. Баугиниева заслонка при нарушении функционала приводит к перегруженности тонкого кишечника микрофлорой толстой кишки и, как следствие, его воспалению. Регулярное проявление данной патологии вызывает заболевание, именуемое хроническим энтеритом.

Причины болезни
Баугиниева заслонка, формы отверстия которой могут быть открытыми круглыми, сомкнуто-губовидными, полуоткрыто-щелевидными, может прекратить выполнять свои природные функции по следующим причинам:
- врожденные анатомические аномалии и дефекты;
- последствия хирургического вмешательства;
- воспалительные процессы в близкорасположенных органах, к примеру яичниках;
- присутствие в организме болезнетворных микробов, попадающих внутрь вместе с пищей;
- болезни неврологического характера.
Недостаточность по причине психосоматики
Отдельно хочется выделить причины психосоматического характера, являющиеся провокаторами практически половины всех болезней желудочно-кишечного тракта.Психика и соматика (душа и тело) – целостная единая система с прочной взаимосвязью составляющих. Любое глубокое эмоциональное переживание отражается на физическом здоровье человека, и, наоборот, неважное самочувствие напрямую влияет на мысли, настроение, поведение. Баугиниева заслонка, лечение патологий которой в большинстве случаев является успешным, также не является исключением и может воспалиться по психосоматическим причинам.

Симптоматика заболевания
Недостаточность баугиниевой заслонки является малоизученным заболеванием, так как характеризуется достаточно неспецифичными симптомами:
- метеоризм (чрезмерное скопление газов),
- нарушение стула: поносы и запоры;
- бурление в животе, которое особенно хорошо слышится при надавливании на живот, а именно в зону правого подреберья;
- плохой запах изо рта, присутствие горечи в ротовой полости;
- изжога, тошнота, отрыжка;
- болевые ощущения в правом боку. Боль неинтенсивная, периодическая, часто возникает через некоторое время после приема пищи;
- головокружение;
- учащенное сердцебиение;
- повышенная утомляемость;
- потеря веса.
В большинстве случаев недостаточность баугиниевой заслонки выявляется совершенно случайно (в процессе обследования организма или при проведении скрининга) и может ошибочно приниматься за другое заболевание.

Баугиниева заслонка: способы диагностики
Увидеть баугиниеву заслонку и точно определить ее функциональные возможности можно путем проведения колоноскопии, позволяющей детально рассмотреть подвздошную кишку, слизистую тонкого кишечника, а также выявить присутствующие в организме воспалительные процессы.
Диагностировать патологию илеоцекального клапана можно несколькими методами, одним из которых является ирригоскопия, заключающаяся во введении контрастного вещества с содержанием бария в прямую кишку и последующем проведении рентгенографии. Проводимые манипуляции позволяют увидеть распределение контрастного вещества и поставить на основании увиденного предположительный диагноз, подтвердить который можно методом эндоскопического исследования.
Достаточно эффективным и дорогим способом диагностики является капсульная эндоскопия, в процессе которой пациенту требуется заглотить миниатюрную видеокамеру, оснащенную источником питания. На сегодняшний день этот метод является самым достоверным и единственным позволяющим полностью осмотреть внутренность тонкого кишечника.
Недостаточность баугиниевой заслонки: лечение
Выявленная патология илеоцекального клапана лечится исключительно в условиях стационара и только с применением комплексного подхода. Если развитие воспаления происходит по причине присутствия в организме инфекции, медики назначают противовирусные препараты и антибактериальные средства.При анатомическом характере болезни лечение проводится не только лекарственными средствами (с содержанием магния), но и хирургическим вмешательством, заключающимся в сужении баугиниевой заслонки. Такие манипуляции позволяют снизить объем содержимого, возвращающегося обратно в тонкий кишечник.

Залог здоровья – правильный режим дня
Терапия направлена как на устранение симптоматики, так и на снятие воспаления и отечности. Проблему патологического состояния илеоцекального клапана почти всегда решает нормализация образа жизни, при условии, что причины болезни обусловлены функциональными причинами. Поэтому в первую очередь требуется наладить режим дня и нормализовать собственный рацион. Кушать требуется маленькими порциями, в день около 6-7 раз. Это позволит нормализовать работу клапанной системы ЖКТ и отрегулировать механизм одностороннего продвижения пищевых масс. Меню следует разнообразить механически щадящей пищей: слизистыми супами, паровыми рыбными и мясными котлетами, фрикадельками. Фрукты рекомендуется употреблять в виде пюре, соков, компотов. Очень полезны печеные яблоки. Важно отказаться от жареных и острых блюд, черного хлеба, свеклы, капусты, ограничить употребление кофе, а также отказаться от вредных привычек: алкоголя и курения. Больные находятся под наблюдением врача на протяжении полугода.

Так как баугиниева заслонка часто может воспаляться по причине психосоматических сбоев, необходимо не допускать в свою жизнь факторы стресса. За помощью в данном вопросе можно обратиться к психологу или психотерапевту.
Патология ее в каждом конкретном случае нуждается в индивидуальном терапевтическом подходе, который определяется только лечащим врачом с учетом проведенной диагностики и оценки факторов риска.
Читайте также:

