Опухоль ушла а метастазы есть
Самое сложное в онкологии – когда диагностируют метастазы рака в разных органах, а первичного очага не находят. Обратился больной, метастазы рака в легких, в позвонках, в надпочечниках – в одном 10 см, в другом – 4. А где первичная опухоль – неизвестно.
Лечение надо проводить? Надо! А какое лечение? Какая опухоль?
Опухоли сейчас настолько изменились, что даже при иммуногистохимическом исследовании метастазов трудно сказать где очаг. На КТ, МРТ всего тела также не всегда удается его найти, т.к. при шаге срезов в 1,5-2 см легко пропустить большинство начальных опухолей.
Лечение недопустимо затягивается и упускается шанс для направленного противоопухолевого лечения. Таких больных становится все больше…
В таких случаях действовать нужно путем исключения, перебирая все варианты. А чтобы не уходило время, можно, сдерживать рост метастазирования общей электромагнитной гипертермией, и уже параллельно проводить дополнительные обследования, пытаясь найти очаг.
Метастазы рака нужно начинать лечить
Общая электромагнитная гипертермия – универсальное средство лечения онкологии: температурный фактор работает как при высоко- так и при низкодифференцируемых опухолях, независимо от локализации очага и метастаз. Но, его надо стараться дополнить химиотерапией, иммунотерапией для усиления эффекта и получения устойчивого результата.
Химиотерапия в условиях общей гипертермии эффективнее обычной. Принципиальная разница, что действующих фактора при гипертермии два – температура и химиопрепараты. Разогрев больного в температурных интервалах 42,5–43 °С приводит к прямой гибели опухолевых клеток. Вводимые в момент нагрева химиопрепараты дают больший противоопухолевый эффект и снижение токсического действия. В ходе общей гипертермии стимулируется иммунная система организма, которая и сама начинает оказывать сопротивление раку.
Выживаемость при лечении рака с метастазами методом общей гипертермии:
| Диагноз | 1 год | 3 года | 5 лет |
| Рак желудка, 4-я стадия | 57,0 | 26,3 | 21,5 |
| Рак ободочной кишки, 4-я стадия | 64,5 | 15,2 | 15,2 |
| Рак прямой кишки, 4-я стадия | 61,3 | 52,5 | 27,3 |
| Рак молочной железы (с обширными метастазами), 4-я стадия | 86,6 | 50,9 | 49,3 |
| Саркомы мягких тканей, 4-я стадия | 94,2 | 68,2 | 49,8 |
Расчет произведен с даты первого сеанса общей гипертермии для больных, у которых в результате лечения был получен клинический эффект (полная регрессия, частичная регрессия, стабилизация).
Подсчет показателей выживаемости проводился по методу Каплана — Майера. Результаты достоверны (P Рубрики
- Блог профессора Карева И.Д.
- Истории пациентов
- Новости клиники
- СМИ о клинике
- Услуги
В последние десятилетия усилия многих онкологов были направлены на установление детальных механизмов зарождения раковой опухоли, регуляции ее активного роста и процессов формирования благоприятного для нее микроокружения из клеток стромы, соединительнотканного каркаса органа. Со временем стало понятно, что основная угроза рака заключена в его способности к распространению по организму.
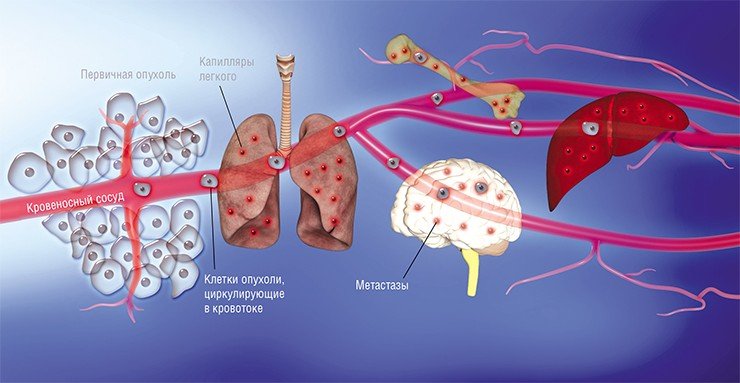
Наконец в 1970-е гг. благодаря экспериментам на лабораторных мышах, которым делались инъекции раковых клеток, меченных радиоактивными изотопами, американский исследователь И. Фидлер смог доказать, что на результат метастазирования влияет природа раковых клеток: клетки меланомы метастазировали в легкие, но не в печень, в сосудах которой они не выживали. Позднее были установлены и другие факты, подтверждающие, что раковые клетки разной природы метастазируют преимущественно в определенные органы, иногда даже и в определенной последовательности. Например, клетки рака молочной железы формируют метастазы сначала в костях, печени, лимфатических узлах и легких, и лишь потом уже – в мозге. Явление специфичного распределения метастазов по организму назвали органотропией метастазирования.
И сегодня в онкологии все еще остается много вопросов без ответов. Например, отличаются ли метастазные раковые клетки от других клеток первичной опухоли? Что лежит в основе органотропии? И главное: как метастазам удается выжить после удаления первичной опухоли и проведения химиотерапии?
Метастазы: от генетики до эпигенетики
Интересно, что был обнаружен как минимум один ген – FBXW7, мутации в котором противодействуют метастазированию (Mlecnik et al., 2016). Происходит это за счет усиления провоспалительной реакции, увеличения численности и роста активности T-лимфоцитов, что стимулирует формирование иммунных реакций по отношению к опухолевым клеткам. Таким образом, появление мутаций в гене FBXW7 раковых клеток предотвращает развитие характерной для опухолей иммуносупрессии.
После формирования преметастазных ниш с благоприятным клеточным окружением некоторые раковые клетки покидают первичную опухоль и формируют микрометастазы в других тканях и органах. Финальный этап формирования вторичного очага может занимать от нескольких месяцев до нескольких лет
До сих пор мы говорили о непосредственных изменениях в самой структуре ДНК. Следующая ступень в регуляции экспрессии генов – эпигенетические изменения, связанные с метилированием ДНК и гистонов (ДНК-связывающих белков). По своей природе такие изменения более пластичны по сравнению с генетическими: они подвержены влиянию клеточных каскадов передачи сигнала, подстраивающихся под действие внешних факторов.
На развилке метаболических путей
Эпигенетическая регуляция – один из важнейших механизмов программирования клеточного метаболизма. С ростом опухоли внутри нее образуются области, куда не доходят кровеносные сосуды и где возникает кислородная недостаточность (гипоксия). В результате деметилирования ДНК в раковых клетках начинает активно работать ген, кодирующий белок HIF‑1-альфа, который так и называется – фактор, индуцируемый гипоксией. Усиленное образование этого белка, в свою очередь, влияет на уровень экспрессии генов множества метаболических ферментов и белков-транспортеров, что приводит к комплексным изменениям метаболизма раковых клеток.
Как известно, клеточный метаболизм включает процессы расщепления соединений с выделением энергии (катаболизм) и их образования с использованием энергии (анаболизм). Энергетический обмен клетки обеспечивается благодаря клеточному дыханию, в котором выделяют гликолиз (ферментативный распад глюкозы), цикл трикарбоновых кислот (окислительные превращения промежуточных продуктов распада и синтеза белков, жиров и углеводов) и окислительное фосфорилирование (запасание энергии в результате окисления молекул органических веществ).
Раковые клетки по-своему приспосабливают энергетический обмен к условиям недостатка кислорода. В первичной опухоли они в основном используют анаэробный гликолиз, а не окислительное фосфорилирование, как в нормальных клетках. Это усиленное поглощение и расщепление глюкозы до молочной кислоты, которая выделяется раковыми клетками, названо эффектом Варбурга. Такая адаптация позволяет раковым клеткам успешно выживать и активно размножаться при недостатке кислорода.
Но все это относится к первичной опухоли, для клеток же метастазов особенности генерирования энергии до сих пор мало изучены. Тем не менее, используя клетки рака молочной железы, обладающие широкой органотропией при метастазировании, ученые обнаружили различия в метаболизме первичной опухоли и метастазов. Раковые клетки, колонизировавшие кости и легкие, более активно использовали окислительное фосфорилирование, а колонизировавшие печень – гликолиз. Когда раковые клетки колонизировали все возможные органы-мишени, в них активировались оба метаболических пути (Rosen, Jordan, 2009). Похоже, что такая метаболическая пластичность помогает раковым клеткам осваивать новые ниши.
Почему же метастазам в одном случае выгоднее использовать преимущественно один вид метаболизма, а в другом – другой? Ответ на этот вопрос, как и на вопрос о роли различных факторов в регуляции метаболической пластичности раковых клеток, еще только предстоит узнать.
Несмотря на всю свою адаптационную пластичность, метастазные раковые клетки не могут в одиночку справиться со столь непростой задачей – освоением совершенно незнакомого места обитания.
Хотя описанная выше схема характерна для большинства органов, у нее имеются особенности в зависимости от места (органа), где формируются метастазы. Например, в печени и легких в процессе создания преметастазной ниши активно участвуют еще одни клетки крови – нейтрофильные гранулоциты. Известно, что лейкоциты этого вида помогают раковым клеткам интегрироваться в новую нишу, секретируя протеазы и цитокины и непосредственно контактируя с раковыми клетками при выходе из капилляров.
Основная же функция лизилоксидазы заключается в формировании поперечных связей между коллагеновыми волокнами соединительной ткани. При развитии гипоксии раковые клетки молочной железы увеличивают синтез этого фермента, что способствует ремоделированию внеклеточного матрикса при подготовке уже другой преметастазной ниши – в легких.
При некоторых типах рака (например, меланоме) для успешного метастазирования в лимфатические узлы и органы необходимо, чтобы в их преметастазной нише сформировались новые лимфатические сосуды. Недавно было установлено, что такой лимфангиогенез начинается на ранних стадиях роста первичной опухоли, а медиатором его запуска является белковый фактор роста мидкин, секретируемый клетками меланомы (Olmeda et al., 2017).
Ученые провели интересный эксперимент: выделив экзосомы от раковых клеток разного происхождения (рака груди, поджелудочной железы и др.), они ввели их в кровоток лабораторных мышей, которым были привиты опухоли другого типа (Hoshino et al., 2015). Оказалось, что с помощью экзосом можно перепрограммировать распределение метастазов по органам.
Подведем итог. Все описанные механизмы метастазирования, безусловно, усложняют картину течения онкозаболеваний и тактики их лечения. Особого внимания требует гетерогенность первичной опухоли и метастазов по ряду самых разных признаков, из чего следует необходимость использовать комбинированное и таргетное (направленное) лечение на разных стадиях течения болезни. Подтверждение этому – результаты одного из последних исследований, базирующихся на лечении онкологического пациента с рецидивами между курсами длительной иммунотерапии (Jiménez-Sánchez et al., 2017). Сравнение популяций T-лимфоцитов из микроокружения разных метастазов показало, что они гетерогенны. Следовательно, первичная, вторичные и последующие опухоли по-разному отвечают на лечение.
Alderton G. K. Tumour evolution: epigenetic and genetic heterogeneity in metastasis // Nat Rev Cancer. 2017. V. 17. N. 2. P. 141.
Cox T. R., Rumney R. M. H., Schoof E. M., et al. The hypoxic cancer secretome induces premetastatic bone lesions through lysyl oxidase // Nature. 2015. V. 522. N. 7554. P. 106—110.
Jiménez-Sánchez A., Memon D., Pourpe S., et al. Heterogeneous Tumor-Immune Microenvironments among Differentially Growing Metastases in an Ovarian Cancer Patient // Cell. 2017. V. 170. N. 5. P. 927—938.e20.
Hoshino A., Costa-Silva B., Shen T.-L., et al. Tumour exosome integrins determine organotropic metastasis // Nature. 2015. V. 527 N. 7578. P. 329—335.
Mlecnik B., Bindea G., Kirilovsky A., et al. The tumor microenvironment and Immunoscore are critical determinants of dissemination to distant metastasis // Sci Transl Med. 2016. V. 8. N. 327. P. 327ra26-327ra26.
Olmeda D., Cerezo-Wallis D., Riveiro-Falkenbach E., et al. Whole-body imaging of lymphovascular niches identifies pre-metastatic roles of midkine // Nature. 2017. V. 546 N. 7660. P. 676—680.
Rosen J. M., Jordan C. T. The increasing complexity of the cancer stem cell paradigm // Science. 2009. V. 324. N. 5935. P. 1670–1673.
Yates L. R., Knappskog S., Wedge D., et al. Genomic Evolution of Breast Cancer Metastasis and Relapse // Cancer Cell. 2017. V. 32. N. 2. P. 169—184.e7

Особенностью большинства злокачественных опухолей является их склонность к лимфогенному и гематогенному метастазированию — отсеву опухолевых очагов с током лимфы или крови. Одни новообразования делают это раньше, другие позже. Некоторые виды рака, например, папиллярный рак щитовидной железы крайне редко дают метастазы, другие, например, саркомы или рак яичников, метастазируют очень быстро.
Основным методом лечения солидных опухолей является хирургическая операция, которая направлена на радикальное удаление новообразования. Однако при наличии метастазов этого недостаточно, даже если их можно удалить хирургическим путем, поскольку в организме с большой долей вероятности присутствуют другие, скрытые микрометастазы, которые пока не определяются имеющимися методами диагностики. Для борьбы с ними необходимо системное воздействие, которое оказывает химиотерапия.
- Показания к химиотерапии
- Противопоказания к химиотерапии
- Эффективность химиотерапии при метастазах
- Виды химиотерапии при метастазах
- Подготовка к лечению
- Процесс восстановления после лечения
- Осложнения
Показания к химиотерапии
- Лечение высокочувствительных к химиотерапии опухолей. В этом случае хорошие результаты достигаются даже при 4 стадии заболевания с метастазами в отдаленных органах, когда можно уменьшить объем опухоли и вернуть ее в состояние, при котором эффективно другое лечение. Например, при некоторых видах рака молочной железы эффективно гормональное лечение, но со временем опухоль вырабатывает к нему резистентность и начинает прогрессировать. Несколько курсов химиотерапии могут вернуть ее в состояние, когда она опять станет чувствительна к гормонам. Это не радикальное лечение, но в определенных ситуациях оно вполне эффективно.
- Проведение комбинированного лечения. В ряде случаев химиотерапия назначается на дооперационном этапе для лечения местно распространенных или метастатических новообразований. ХТ позволит уменьшить объем опухоли и метастазов и в последствии провести его радикальное хирургическое удаление, тем самым улучшив качество лечения и прогнозы течения болезни.
- Паллиативное лечение. Паллиативная химиотерапия призвана улучшить качество жизни больных, уменьшив проявления действия опухоли. Ее назначают для уменьшения болевого синдрома, при лечении асцита и некоторых других осложнений.
Противопоказания к химиотерапии
- Беременность. Большинство химиотерапевтических препаратов обладают тератогенным и токсическим действием на плод, поэтому их нельзя использовать во время беременности, но есть препараты, которые не проникают через плацентарный барьер. Их применяют при лечении некоторых видов рака у беременных.
- Тяжелая, декомпенсированная недостаточность внутренних органов — сердца, легких, печени и почек.
- Тяжелые анемии, лейкопении и тромбоцитопении. Химиотерапевтические препараты губительно действуют на костный мозг, вызывая угнетение всех ростков кроветворения. Те или иные препараты действуют на него в разной степени, соответственно показатели крови, при которых нужно отменять лечение, будут определяться индивидуально с учетом используемой схемы ХТ.
- Химиотерапия не назначается, если конкретная опухоль нечувствительна к данному виду лечения.

Эффективность химиотерапии при метастазах
Существует множество групп химиопрепаратов. Все они различаются механизмами действия, но в общем их можно свести к двум аспектам:
- Цитотоксическое действие — разрушение опухолевых клеток.
- Цитостатическое действие — блокировка процессов размножения опухолевых клеток. Они перестают размножаться и со временем погибают.
Эффективность химиотерапии определяется несколькими моментами:
- Тип опухоли и ее молекулярно-генетический профиль.
- Стадия заболевания.
- Применяемые виды лечения. Большинство опухолей вырабатывают резистентность к химиотерапии первой линии, поэтому при прогрессировании или развитии рецидива, схему лечения необходимо менять.
- Возраст и общее состояние больного. Например, ослабленным больным невозможно проведение высокодозной химиотерапии, которая могла бы преодолеть химиотерапевтическую резистентность рака и добиться лучших результатов лечения.
Виды химиотерапии при метастазах
При метастазах могут использоваться все известные методы химиотерапии:
- Неоадъювантная. Применяется перед облучением или операцией. Позволяет уменьшить объем опухоли и метастазов и провести их радикальное удаление.
- Адъювантная. Она применяется после операции, для уничтожения оставшихся опухолевых клеток. Обязательно проводится при обнаружении метастазов в регионарных лимфатических узлах.
- В рамках монотерапии используется для лечения высокочувствительных опухолей.
- Локальная химиотерапия. Хорошо зарекомендовала себя при лечении метастазов в печени, головном мозге, серозных полостях и других органах.
- Паллиативная ХТ, она проводится для облегчения состояния больного.
Подготовка к лечению
Подготовка к химиотерапии заключается в проведении комплексного обследования, которое, во-первых, позволит подобрать необходимую схему лечения, а во-вторых, выявить наличие противопоказаний к нему.
Для подбора химиотерапии необходимо морфологическое, иммуногистохимическое и, в ряде случаев, молекулярно-генетическое исследование злокачественного новообразования. Дело в том, что рак одного и того же органа может быть представлен совершенно разными видами опухолей, которые по-разному реагируют на лечение. Более того, один и тот же вид рака может иметь разный молекулярный профиль, что также влияет на его чувствительность к химиотерапии и другим видам лекарственного лечения. Определить эти особенности помогают вышеперечисленные методы лабораторной диагностики.
Процесс восстановления после лечения
После проведения курса химиотерапии, пациент опять сдает анализы, чтобы оценить токсическое действие лечения. При необходимости, назначается сопроводительная терапия, которая помогает справиться с ожидаемыми осложнениями или предотвратить их развитие. Если имеются показания, при дальнейших курсах ХТ может быть изменена дозировка препаратов или они могут заменяться на менее токсичные. При развитии тяжелых осложнений, лечение может быть полностью отменено.
Осложнения
Основная проблема химиотерапии заключается в ее токсическом действии не только на злокачественные клетки основной опухоли и ее метастазов, но и на весь организм, что приводит к развитию целого комплекса осложнений. Их можно разделить на несколько групп.
- Местнотоксическое действие. Сюда относят дерматиты, циститы, ректиты, плевриты, перитониты, некрозы подкожной клетчатки и др.
- Системные осложнения, которые вызваны неспецифическим действием химиотерапии, которое направлено на подавление жизнедеятельности быстро размножающихся клеток. Сюда относят угнетение кроветворения (анемии, иммунодефициты, тромбоцитопении), диспепсические явления (тошнота, рвота, диареи из-за нарушения эпителиального покрова ЖКТ), поражение кожи и слизистых (алопеция, стоматиты, вульвовагиниты и др), нарушение репродуктивной функции (бесплодие, химическая кастрация, климакс).
- Относительно специфические побочные реакции. Они связаны с токсическим действием на отдельные органы и системы: нервную систему, печень, поджелудочную железу, сердце, почки и др. Также химиотерапия может приводить к хромосомным и генетическим поломкам, что может спровоцировать образование вторичной опухоли.
- Иммунодефициты, на фоне которых развиваются тяжелые грибковые, бактериальные и паразитарные инфекции, или происходит активация хронических инфекционных процессов.
- Аллергические реакции — анафилаксии, токсические дерматиты, пульмониты и др.
- Аутоиммунные реакции — васкулиты.
В настоящее время разработаны эффективные методы профилактики и борьбы с данными осложнениями. Например, для устранения изнуряющей рвоты, применяют эметики. Они действуют непосредственно на мозговой центр, отвечающий за данное ощущение.
Для компенсации миелодепрессивного действия, применяют колониестимулирующие факторы роста, которые активируют гемопоэтические стволовые клетки и восполняют кроветворение. Для предотвращения инфекционных осложнений, применяются антибиотики, противогрибковые и антипаразитарные препараты.
Мощный арсенал современных методов во многих случаях позволяет проводить эффективную химиотерапию при метастазах и добиваться удовлетворительных результатов лечения.
- 25215
- 20,5
- 0
- 11
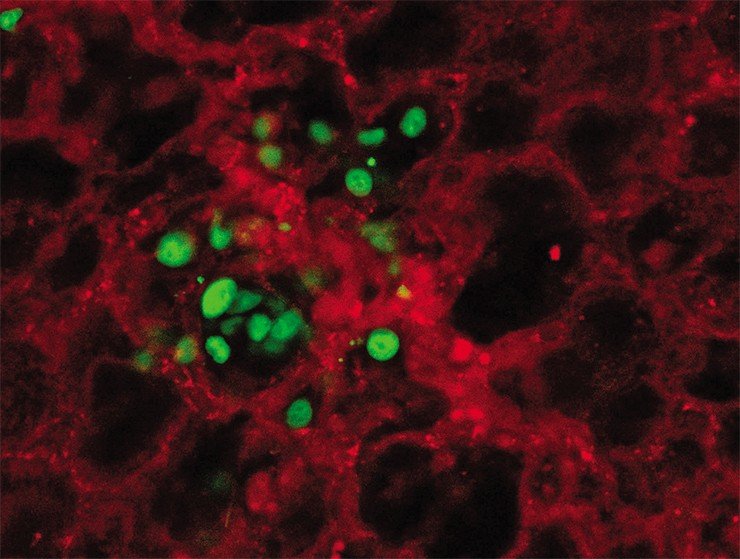
Метастазы в цельном мозге мыши, обработанном по специальной методике. Красный — MDA-231-D клетки, экспрессирующие mCherry; зеленый — сосуды, помеченные антителами к α-SMA, альфа-актинам гладких мышц [1].
![]()
Мария Рафаева
![]()
Светлана Ястребова![]()
Андрей Панов




Революция в понимании природы метастазирования
Усилия многих онкологов на протяжении последних десятилетий были направлены на установление деталей возникновения и развития рака — механизмов зарождения опухоли и регуляции ее активного роста, формирования благоприятного микроокружения из клеток стромы [2]. Эти знания несомненно привели к разработке новых подходов в терапии онкозаболеваний. Со временем стало понятно, что основная угроза рака заключена в способности к распространению по организму. Так, некоторые раковые клетки первичной опухоли (то есть развившейся изначально) отделяются от нее за счет эпителиально-мезенхимального перехода или других механизмов [3] и, попадая в кровоток или лимфоток, по маленьким капиллярам путешествуют в главные магистрали сосудистой системы. Они покидают ее за счет задержки в узких капиллярах органов, адгезии к их эндотелиальной стенке и выхода из просвета сосуда в строму органа (рис. 1). Лишь небольшой процент раковых клеток, покинувших первичную опухоль, преуспевает в этом процессе и выживает в новой среде. Эти клетки формируют будущие очаги роста опухоли в новых органах — метастазы.
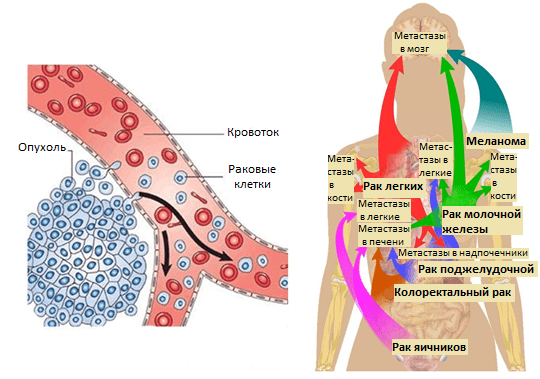
Рисунок 1. Метастазирование и пути рассеивания раковых клеток.
Рисунок 2. Основоположники учений о метастазировании: английский хирург Стивен Педжет (слева) и американский патолог Джеймс Юинг (справа).
Наконец в 1970-е годы в ходе нескольких экспериментов по инъекции радиоактивно меченных раковых клеток мышам Исаак Фидлер смог доказать, что результат метастазирования также зависит от природы раковых клеток. В этом случае клетки меланомы развивали метастазы только в легких, но не в печени, в сосудах которой они также задерживались, но позже не выживали [5].
Позднее было установлено еще больше фактов, подтверждающих, что раковые клетки разной природы метастазируют преимущественно в определенные органы и иногда даже в заданной последовательности. Например, клетки рака молочной железы — сначала в кости, печень, лимфатические узлы, легкие, а потом уже в мозг; клетки рака желудочно-кишечного тракта и яичников — в печень и легкие; рака простаты — в основном, в кости (рис. 1). Явление специфичного распределения метастазов по организму назвали органотропией метастазирования. Чаще всего метастазы встречаются в легких, печени и костях.
Несмотря на активные исследования, в онкологии все еще остается много вопросов без ответа. Отличаются ли метастазные раковые клетки от других клеток первичной опухоли? Что лежит в основе органотропии? Как метастазам удается выжить после удаления первичной опухоли и проведенной химиотерапии?
Генетическая и эпигенетическая гетерогенность при метастазировании
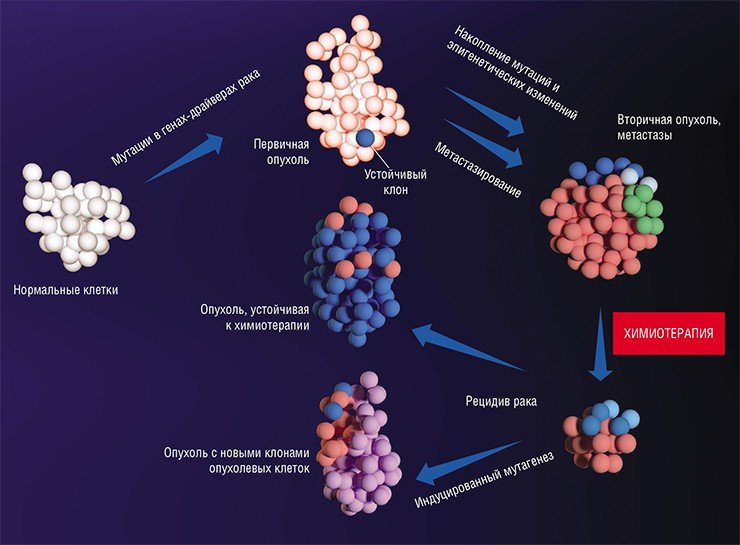
Генетическая информация лежит в основе программирования поведения клетки. Перерождение нормальных клеток организма в раковые (злокачественная трансформация) обусловлено мутациями в генах-драйверах, которые приводят к неконтролируемому клеточному делению. Помимо таких выгодных для опухолевых клеток мутаций, также происходят мутации в генах-пассажирах, то есть тех, что изначально не имеют влияния на рост опухоли. С каждым поколением, новым клоном внутри опухоли, накапливаются эти генетические изменения, и некоторые клоны преуспевают больше остальных, что стало основой для формирования представления об эволюции внутри опухоли. Одна из предложенных гипотез, почему некоторые клетки опухоли приобретают способность к метастазированию, основана на схожем со злокачественной трансформацией принципе. По всей видимости, у них тоже накапливаются мутации в генах-драйверах, которые запускают этот процесс. Однако экспериментального подтверждения она так и не нашла, ученые сходятся во мнении, что большинство клеток первичной опухоли способны метастазировать. А вот что происходит позже с геномами метастазных клеток?
В результате сравнения геномов клеток первичных опухолей молочных желез и их локальных (в ближайших лимфатических узлах) и отдаленных метастазов (в печени, легких, дальних лимфатических узлах) было установлено, что геномы метастазов продолжают эволюционировать в своих очагах роста независимо от первичной опухоли [6]. Интересно, что паттерн мутаций схож между метастазами в одном органе, но различен между метастазами в разных органах. Это означает, что раковые клетки на самом глубоком уровне адаптируются к новому микроокружению в зависимости от занятой ими ниши. Изучение генетических изменений при метастазировании рака поджелудочной железы выявило наличие разных субклонов (новых поколений клона), которые формируют метастазы. Однако различия между ними оказались не больше, чем между двумя случайно взятыми клетками одного организма [7].
Интересно, что обнаружили как минимум один ген, FBXW7, мутации в котором противодействуют метастазированию [8]. Происходит это за счет усиления провоспалительной реакции, пролиферации и активности T-лимфоцитов, которые стимулируют формирование адаптивного иммунитета к опухолевым клеткам. Таким образом, мутации в гене FBXW7 противодействуют опухолевой иммунносупрессии. Ее проявления, такие как уменьшение количества лимфатических сосудов и эффекторных T-лимфоцитов в первичной опухоли, связаны с лицензированием метастазирования [8].
Следующую ступень в регуляции экспрессии генов после непосредственных изменений в ДНК (мутаций, вариаций числа копий и т.д.) занимают эпигенетические изменения (метилирование гистонов, ДНК и др.) (рис. 3). По своей природе они более пластичны, более переменчивы по сравнению с генетическими изменениями и подвластны влиянию клеточной сигнализации, которая подстраивается под воздействие внешних факторов. Оказалось, что эпигенетический код значительно отличается в клетках метастазов по сравнению с первичной опухолью. При раке поджелудочной железы потеря большого количества меток неактивного хроматина (гетерохроматина) — метилирования гистонов (H3K9, H4K20) — и ослабление метилирования ДНК связаны с метастазированием. Эти модификации в раковых клетках переводят участки гетерохроматина в активное состояние, доступное для транскрипционных факторов, и в результате усиливают экспрессию генов онкогенеза, таких как регуляторы мезенхимального фенотипа, KRAS-сигнализации и метаболизма [9].
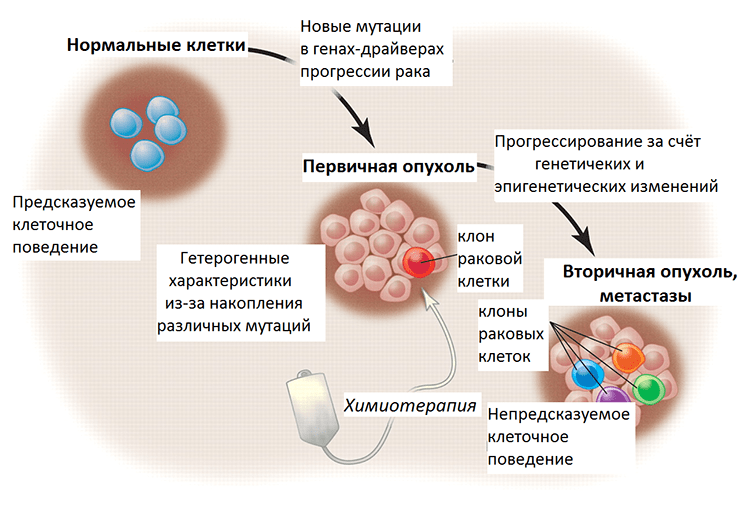
Рисунок 3. Злокачественная трансформация и прогрессирование рака в перспективе генетических и эпигенетических изменений. Нормальные клетки ткани имеют предсказуемое поведение — темпы пролиферации, срок жизни, характер взаимодействия с другими клетками. При злокачественной трансформации накапливаются мутации, и постепенно опухоль становится генетически гетерогенной (состоит из нескольких клонов, поколений раковых клеток). Химиотерапия уничтожает некоторые клоны, тогда как другие, с выгодными в новых условиях мутациями, выживают и создают новых клонов. Их поведение уже непредсказуемо, так как генетические и эпигенетические изменения этих раковых клеток привели к приобретению ими новых свойств.
Метаболическая пластичность при метастазировании
Эпигенетическая регуляция является одним из важнейших механизмов программирования клеточного метаболизма. С ростом опухоли внутри нее образуются области с недостаточным снабжением кислородом (гипоксией), так как до них не доходят кровеносные сосуды. Это вызывает в раковых клетках активацию гена фактора, индуцируемого гипоксией (HIF-1α). Происходит это за счет эпигенетического освобождения, деметилирования промотора гена, который становится доступным для транскрипционных факторов. Усиленное образование и активность белка HIF-1α, в свою очередь, регулирует экспрессию генов множества метаболических ферментов и транспортеров, что приводит к комплексным изменениям метаболизма раковых клеток и поддерживает их потребности.
Клеточный метаболизм разделен на процессы расщепления с выделением энергии (катаболизм) и образования соединений с использованием энергии (анаболизм). Энергетический обмен клетки протекает за счет этапов клеточного дыхания — гликолиза, цикла трикарбоновых кислот и окислительного фосфорилирования. Раковые клетки по-своему приспосабливаются к сохранению продуктивности энергетического обмена в условиях недостатка кислорода. В первичной опухоли они, в основном, используют анаэробный гликолиз, а не окислительное фосфорилирование, как в нормальных клетках. Это усиленное поглощение глюкозы с преобразованием до лактата, выделяемого раковыми клетками, названо эффектом Варбурга. Он позволяет им выжить при гипоксии и активно пролиферировать за счет использования промежуточных соединений для биосинтеза и выделения энергии [10].
Преимущественный способ генерирования энергии у метастазов, однако, до сих пор мало изучен. Используя клетки рака молочной железы, обладающие широкой или специфической органотропией при метастазировании, ученые обнаружили различия в метаболизме первичной опухоли и метастазов. Раковые клетки, колонизировавшие кости и легкие, активировали использование окислительного фосфорилирования, колонизировавшие печень — гликолиз. Когда раковые клетки колонизировали все вышеперечисленные очаги, они активировали сразу оба метаболических пути (рис. 4) [11]. Похоже, что такая пластичность помогает раковым клеткам освоить новые ниши для колонизации. Например, в печени гликолитический фенотип поддерживается при росте метастазов за счет активности упомянутого ранее фактора HIF-1α, а также повышенной экспрессии белка PDK1. Это фермент, который ингибирует формирование соединения ацетил-КоА. И так как его поток на развилке с гликолитическим путем в цикл трикарбоновых кислот уменьшается, усиливается образование конечного продукта гликолиза — лактата [12].
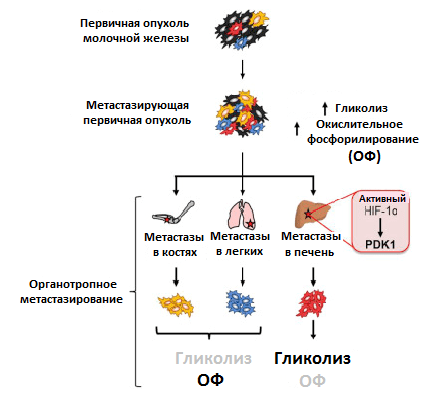
Рисунок 4. Различия в метаболизме первичной опухоли и метастазов в разных органах. Условные обозначения: ОФ — окислительное фосфорилирование; HIF-1α — индуцируемый гипоксией фактор 1; PDK1 — пируватдегидрогеназный комплекс 1.
Почему же для метастазов в одном органе выгоднее использовать преимущественно один вид метаболизма, чем другой? Ответ на этот вопрос и роль различных факторов в регуляции метаболической пластичности раковых клеток еще только предстоит узнать.
Понятие о преметастазных нишах
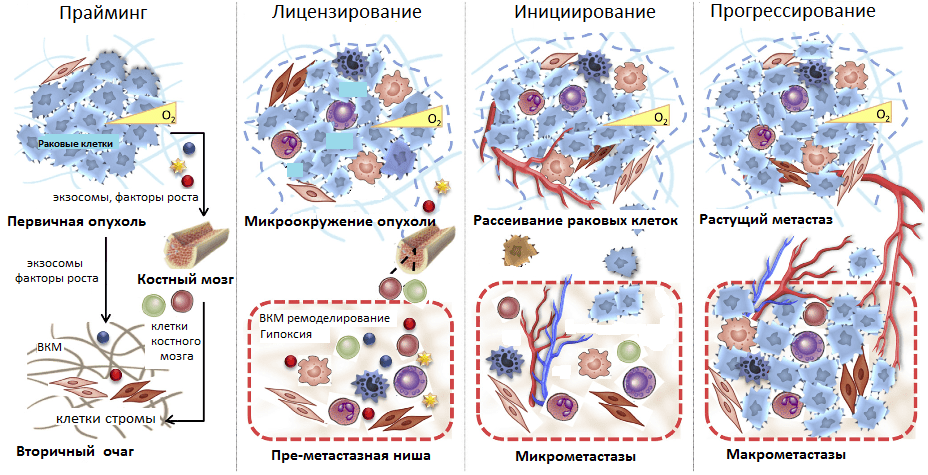
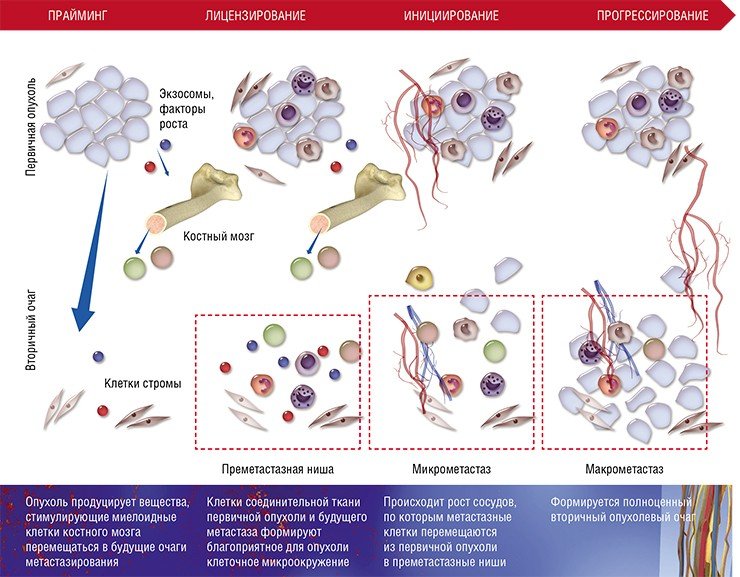
Рисунок 5. Стадии развития метастазов. Прайминг, или обучение, будущего вторичного очага роста первичной опухолью; лицензирование — иммуносупрессия первичной опухоли, создание благоприятного микроокружения в преметастазных нишах; инициирование — начало метастазирования и освоения преметастазной ниши; прогрессирование — рост метастазов во вторичном очаге.
Таким образом, в текущем представлении формирование метастазов происходит в несколько стадий. Начиная с раннего роста первичной опухоли происходит прайминг — обучение будущих ниш развития метастазов с помощью выделения различных факторов раковыми клетками, привлечения клеток из костного мозга. Затем клетки стромы первичной опухоли и преметастазных ниш (фибробласты, клетки миелоидного ряда, T-лимфоциты) формируют благоприятное микроокружение, лицензируя дальнейшее расселение метастазов. Фаза инициирования метастазирования заключается в росте сосудов, ангиогенезе, по которым метастазные клетки покидают первичную опухоль и приходят в преметастазные ниши. Прогрессирование — это финальный этап перехода микрометастазов в макрометастазы — вторичные сформированные опухоли. Он может занять от нескольких месяцев до нескольких лет (рис. 5).
Гетерогенность в механизмах формирования преметастазных ниш
При некоторых типах рака, таких как меланома, для успешного метастазирования в лимфатические узлы и органы необходимо формирование новых лимфатических сосудов в их преметастазной нише. Недавно ученые установили, что такой лимфангиогенез начинается на ранних стадиях роста первичной опухоли, и медиатором его запуска является фактор роста мидкин, секретируемый клетками меланомы в составе экзосом или в свободном виде [19].
Безусловно, механизмы формирования преметастазных ниш в комплексе позволяют лучше понять развитие рака и не перестают удивлять своей сложностью.
Причины органотропии
Описанные различия в специфичных механизмах формирования ниш могут служить одним из объяснений органотропному метастазированию, но как раковые клетки, которые могут метастазировать сразу в несколько органов, выбирают только один из них?
Именно они адресуют доставку экзосом в определенный орган, который преимущественно имеет этот специфический ВКМ-белок в составе стромы. Сливаясь с мембранами клеток стромы того или иного органа, экзосомы доставляют содержимое и запускают свою программу: в фибробластах легких — через экспрессию одних генов S100, в клетках Купфера в печени — через экспрессию других. Активность этих генов стимулирует клеточную сигнализацию и воспалительные реакции, которые занимаются обучением преметастазной ниши (рис. 6) [21].
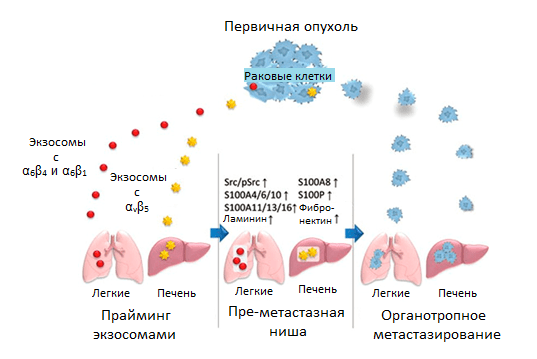
Рисунок 6. Регуляция органотропного метастазирования с помощью прайминга преметастазной ниши экзосомами со специфическими рецепторами интегринами. Условные обозначения: α6β4 и α6β1 — гетеродимеры интегринового рецептора; Src/pSrc — пропорция неактивной/активной форм киназы.
Перспективы в терапии метастазирования
Подведем итог: описанные здесь механизмы, очевидно, усложняют картину течения онкозаболеваний и развития тактик их лечения. Важно подчеркнуть, что гетерогенность первичной опухоли и метастазов по ряду рассмотренных здесь признаков (генетическая, метаболическая, нишевая) дает понимание того, что следует использовать комбинированное и таргетное лечение на разных стадиях течения болезни. Как подтверждение тому — результаты одного из последних исследований, проведенных на материалах пациента с рецидивами между курсами длительной иммунотерапии. Сравнение популяций T-лимфоцитов из микроокружения разных метастазов показало, что они гетерогенны [22] и, следовательно, первичная, вторичные и т.д. опухоли по-разному отвечали на лечение.
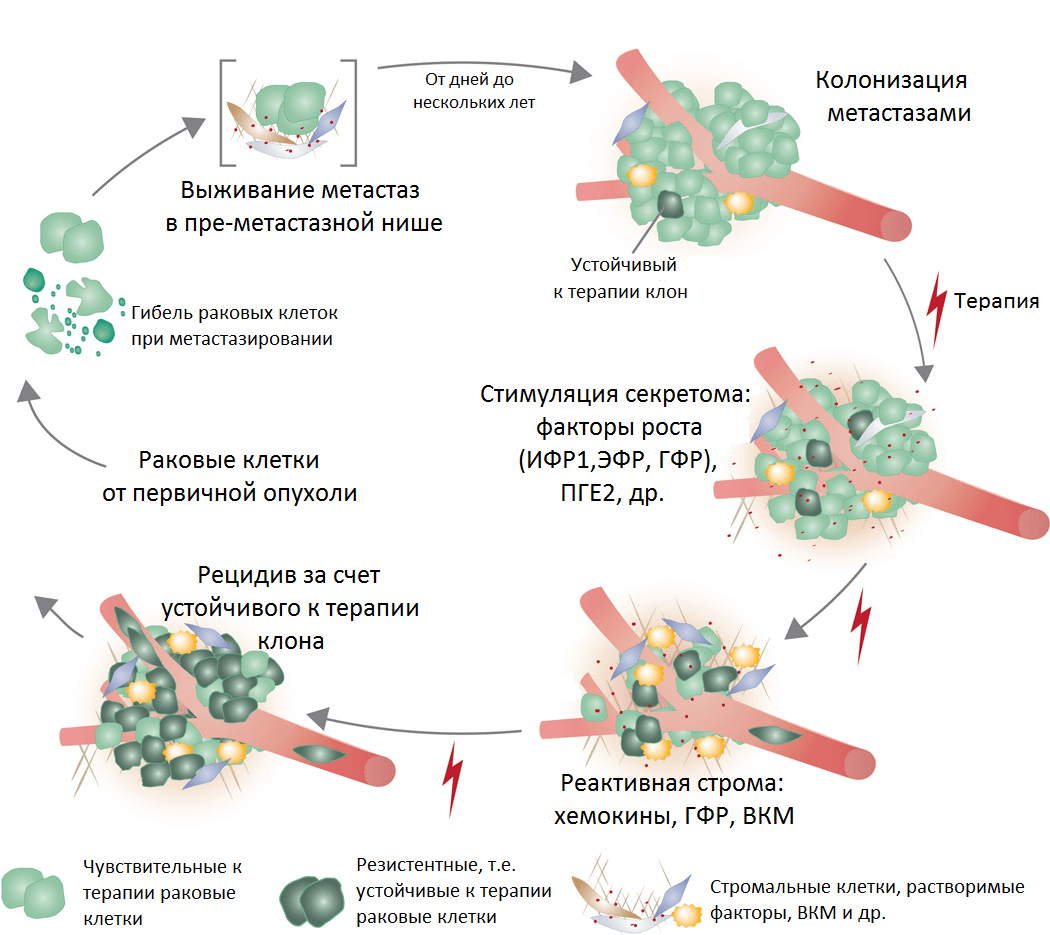
Рисунок 7. Реакция метастазов на терапию, образование резистентности и развитие рецидива. Условные обозначения: ИФР1 — инсулиноподобный фактор роста; ЭФР — эпидермальный фактор роста; ГФР — фактор роста гепатоцитов; ПГЕ2 — простагландин 2; ВКМ — внеклеточный матрикс.
Обнаружение преметастазных ниш и понимание их устройства предложили по-новому взглянуть на развитие подходов в терапии. Если бы стало возможным предотвратить формирование преметастазных ниш, то с большой вероятностью было бы остановлено метастазирование, а значит, и возможность ремиссии. Будем и дальше следить за прорывами в этой области.
Читайте также:




