Опухоль удалена не в пределах здоровых тканей
Медицинский эксперт статьи

Хирургическое удаление раковой опухоли остается наиболее распространенным. Его применяют почти при всех онкологических заболеваниях как самостоятельный метод, так и в сочетании с лучевой, лекарственной терапией. При этом удаление раковой опухоли у онкологических больных следует выполнять по особым правилам, несоблюдение которых влечет за собой неудовлетворительные отдаленные результаты лечения, т.е. сокращение сроков жизни больных.
Основные правила выполнения операций в онкологии - это соблюдение абластики и антибластики, которые направлены на предотвращение рассеивания, имплантации раковых клеток в ране, являющихся причиной рецидивов и метастазов.
Под абластикой понимают удаление опухоли в пределах здоровых тканей в соответствии с принципами анатомической зональности и футлярности. Удаление раковой опухоли следует проводить единым блоком в пределах анатомической зоны, в целостном футляре, образованном фасциальными, брюшинными, плевральными листками и жировой клетчаткой. Анатомическая зона - JTO биологически целостный участок тканей, образованный органом или его частью и относящимися к нему регионарными лимфатическими узлами и другими анатомическими структурами, лежащими на пути распространения опухолевого процесса. Внешние границы анатомической зоны определяются такими ориентирами, как места соединения фасциальных листков, брюшинных листков, широкие слои жировой клетчатки. Эти прослойки и образуют как бы стенку футляра, за пределами которого следует проводить выделение тканей. Кровеносные сосуды, вступающие в зону футляра или выходящие из него, пересекаются за его пределами.
Антибластика предусматривает уничтожение в ране оставшихся опухолевых клеток. К антибластике относится интраоперационное лучевое воздействие на ложе злокачественного новообразования, обработка операционного поля химическими веществами, внутривенная инфузия химиопрепаратов во время операции, перевязка магистральных сосудов органа до начала его мобилизации, применение лазерного скальпеля и др.

[1], [2], [3], [4], [5]
Как проводится удаление раковой опухоли?
Удаление раковой опухоли абсолютно показано при наличии новообразования в пределах органа или с метастазами в регионарные лимфатические узлы, осложнении опухолевого процесса, угрожающие жизни больного (кровотечение, непроходимость, асфиксия и пр.).
Относительные показания к оперативному вмешательству ставят в тех случаях, когда лечебный эффект может быть достигнут с помощью лучевой или лекарственной терапии.
Удаление раковой опухоли противопоказано в онкологических и соматических случаях. Онкологические противопоказания - это отдаленное метастазирование или прорастание опухоли в неудалимые анатомические образования. Соматические противопоказания к операции возникают у больных с декомпенсацией функции жизненно важных органов (выраженная сопутствующая патология, преклонный возраст и др.).
В онкологии различают следующие понятия: операбельность, иноперабельность, резектабельность. Операбельность - это состояние больного, позволяющее провести удаление раковой опухоли. Иноперабельность - состояние, при котором удаление раковой опухоли невозможно из-за угрозы жизни больного. Резектабельность предполагает наличие возможности удаления новообразования. Этот вопрос решают при ревизии во время оперативного вмешательства. Результат часто зависит от квалификации оперирующего хирурга. При этом причина неоперабельности (отдаленные метастазы, прорастание в соседние органы и ткани) должна быть доказана морфологически.
Оперативные вмешательства в онкологии подразделяют на диагностические и лечебные. Диагностические операции выполняют в том случае, когда до операции не удается получить полную характеристику опухолевого процесса, в том числе и морфологическую. Порой это возможно только во время частичной мобилизации органа (например, при раке желудка, прорастающем в забрюшинную клетчатку).
Удаление раковой опухоли: виды
Радикальные и условно-радикальные операции по объему подразделяют на типичные, комбинированные, расширенные. К типичным относятся такие операции, при которых вместе с резекцией или экстирпацией органа, в котором локализуется опухоль, удаляют регионарные лимфатические узлы. Комбинированной называют операцию, при которой вместе с резекцией или экстирпацией пораженного органа удаляют или резецируют соседние органы, в которые опухоль прорастает. Расширенной является такая операция, при которой, кроме пораженного органа и регионарных лимфатических узлов, удаляют все доступные лимфатические узлы с клетчаткой в зоне операции. Расширенные операции чаще выполняют для увеличения радикализма при распространенных опухолевых процессах.
Кроме перечисленных радикальных операций, в онкологии довольно часто применяют и паллиативное удаление раковой опухоли. Они бывают двух типов: устраняющие осложнения, вызванные опухолью, и паллиативные резекции. После таких операций опухолевая ткань остается.
В последнее время отчетливо просматривается две тенденции развития онкологической хирургии: расширение и уменьшение объема оперативных вмешательств.
Высокую частоту комбинированных и расширенных операций обусловливает значительная доля местно-распространенных новообразований. Этому способствует накопленный за многие годы опыт, детальная разработка методик оперативных вмешательств, внедрение новых технологий и достижения в анестезиологии и интенсивной терапии. Благодаря расширению границ оперативного вмешательства у большего числа больных с распространенными опухолями удается улучшить отдаленные результаты лечения. Необходимым компонентом этого подхода является активное привлечение методов реконструктивной и пластической хирургии для восстановления удаленных тканей.
Вторая тенденция современной онкологической хирургии - уменьшение объема операций или отказ от них в целях сохранения пораженного органа и повреждения опухоли в нем с помощью лучевой или химиотерапии.
Отход от агрессивной хирургической тактики при органосохраняющем лечении можно объяснить следующими причинами: пересмотром клинико-биологических концепций течения опухолевого процесса; совершенствованием методов уточняющей инструментальной диагностики; увеличением числа больных с начальными (I-II) стадиями рака; созданием эффективной комбинации оперативного вмешательства с лучевым и лекарственным воздействием; созданием оптимальных условий для реабилитации и улучшения качества жизни больных.
При выполнении органосохраняющих операций широко применяют современные физические факторы: лазеры высокой интенсивности излучения, ультразвуковые колебания низкой частоты, плазменные потоки инертных газов и различные их сочетания. Это позволяет увеличить абластичность хирургического вмешательства, увеличить продолжительность жизни больных и улучшить косметические и функциональные результаты.
Все шире в последние десятилетия внедряется в повседневную онкологическую практику лапароскопическое удаление раковой опухоли. Лапароскопические операции применяют при лечении опухолей мочевыводящих путей, гениталий, толстой кишки и других локализаций. Преимуществами лапароскопического доступа являются малая травматичность, уменьшение сроков реабилитации больных, сокращение пребывания в стационаре и хороший косметический эффект. По данным хирургов, которые в совершенстве владеют методикой лапароскопических операций, отдаленные результаты лечения при правильно поставленных показаниях к нему не страдают.

[6], [7], [8], [9], [10], [11], [12], [13], [14], [15], [16]
Опухоль удалена в пределах здоровых тканей – это статья о процессе удаления образования во время оперативного вмешательства.
В современной медицине, несмотря на разнообразие методов лечения опухолей, большое преимущество остается за классическими методиками оперативного вмешательства. Это оперирование пациента под анестезией с использованием современного оборудования и препаратов. Стоит отметить, что огромное значение в данном процессе играет специфика выполнения удаления различных доброкачественных и злокачественных образований, особенно если речь идет о поражении определенного участка. Здесь важно указать на то, что в некоторых случаях оперирующий хирург проводит удаление опухоли в пределах здоровых тканей, не затрагивая их и не повреждая. Каковы особенности проведения подобных операций?
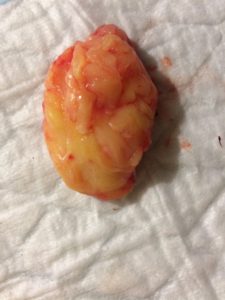
Опухоль удалена в пределах здоровых тканей
Понятие абластики
Главным понятием, с которым связано непосредственное оперативное вмешательство, является абластика. По своей сути это удаление опухоли любой природы (но чаще злокачественной) с условием соблюдения принципов футлярности. Что такое принцип футлярности? Это главная составляющая успешной операции, которая связана с выделением определенного участка или зоны, в пределах которой и проводится процедура резекции. Также важным условием абластики является принцип выделения анатомической зоны. Здесь все просто: в процессе удаления раковой опухоли хирург определяет зону ограничения, которая отделена специфическими границами (жировой клетчаткой, брюшинными и иными листками). Оперирующий врач придерживается выбранной зоны и проводит все оперативные действия без риска затронуть здоровые не пораженные органы или ткани. При удалении опухоли в пределах органа данные условия должны выполняться неукоснительно. Абластика – это серьезная процедура, которая направлена на полное удаление ракового образования, имеющего или не имеющего метастазы в регионарные органы или лимфатические узлы. Также она должна применяться в случае развития серьезного опухолевого процесса, который может закончиться для пациента летальным исходом.
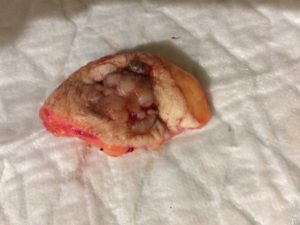
Опухоль удалена в пределах здоровых тканей
Целесообразность хирургического вмешательства
Важно отметить и тот факт, что поражение различными множественными опухолями также определяет необходимость применения хирургического удаления образования в пределах здоровых тканей. Оперирование проводится и в случае, если медикаментозное лечение не принесло ожидаемых результатов и опухоль продолжает расти и беспокоить пациента.
О целесообразности применения хирургического удаления опухоли свидетельствует и тот факт, что подчас это единственный способ сохранить окружающие ткани и органы от врастания опасного образования. А оно возможно на поздних стадиях формирования рака.
Удаленная опухоль исследуется на возможность дальнейшего рецидива при помощи гистологического исследования. В послеоперационный период пациент находится в медицинском учреждении, где и проходит процесс восстановления под наблюдением лечащего врача.
Все свои вопросы вы можете задать по телефону: 8-918-55-44-698.

Под воздействием многих факторов (экологическая обстановка, продукты, образ жизни, наследственность) в клетках происходят мутации. Здоровая иммунная система вовремя распознает грозные агенты и запускает процесс уничтожения. При сдвигах в иммунитете атипичные клетки разрастаются, образуя такое образование, как злокачественная опухоль. Операция по удалению злокачественной опухоли – радикальная мера борьбы с онкопатологией.
Природа злокачественной опухоли такова, что на определенной стадии развития клетки покидают опухоль, перемещаясь с кровью и лимфой по организму. В том очаге, где клетка задержалась, начинается рост вторичной опухоли – метастаза. Минимальный размер новообразования говорит о меньшей агрессии. По мере роста злокачественная опухоль становится опасной для жизни. Чем больше опухоль содержит клеток, тем выше фактор роста, поскольку каждая клетка его выделяет. Воздействие факторов роста стимулирует образование сосудистой сетки, которая обеспечивает питание и защиту клеткам опухоли. Процесс питания злокачественной опухоли значительно вредит здоровым клеткам – защитные силы организма ослабевают.
Для борьбы со злокачественной опухолью организму требуется много сил. Раковое образование препятствует нормальной жизнедеятельности, поскольку, распространяя метастазы в другие органы, опухоль отравляет организм. Метастазы – основная причина истощения организма и мучительных болей.
Удаление злокачественной опухоли – основной метод лечения злокачественных образований. Но зачастую злокачественная опухоль после операции всё равно дает о себе знать. Диагностика метастазов после хирургического вмешательства - не редкость. Фактор, обуславливающий такое явление – невозможность удаления оторвавшихся от основной опухоли клеток. Хирургически новообразование удалено, а оставшиеся клетки становятся источниками создания новой опухоли.
Свойства злокачественной опухоли
Главным признаком злокачественной опухоли является способность распространяться на другие органы. При внедрении злокачественной опухоли в ткани следует говорить об инвазии. Опухоль захватывает окружающие ткани, проникая в кровеносные сосуды и нервные окончания. Какие свойства характерны для злокачественной опухоли?
1. Склонность опухоли к реактивному бесконтрольному росту, который приводит к притеснению окружающих тканей. Время наращивания опухолевой массы измеряется неделями. Острый гемобластоз в стадии бластного криза прогрессирует каждые сутки.
2. Предрасположенность к внедрению в близлежащие ткани с образованием метастазов
3. Метастазирование в отдаленные от материнской опухоли ткани
4. Выработка токсинов, которые угнетают противоопухолевый иммунитет. У больных развивается интоксикация, снижается уровень гемоглобина. Происходит катастрофическая потеря веса, вплоть до кахексии
5. Способность скрываться от иммунологического контроля
6. Низкий коэффициент зрелости клеток, составляющих опухоль (чем меньше сформирована клетка, тем агрессивнее опухоль)
7. Здоровая клетка, пройдя запрограммированный жизненный цикл, погибает. Злокачественная клетка не имеет предела в жизненном цикле и дальнейшем размножении.
Классификация
По характеру ткани, из которой развивается опухоль, злокачественные новообразования можно разделить на две группы: истинные и гемобластомы (гемобластома – опухоль из жидких тканей). В свою очередь истинные опухоли включают: злокачественные образования, сформированные из эндотелия и эпителиальной ткани – рак, опухоль из соединительной ткани – саркома.
Клиническая классификация предусматривает размер опухоли, степень распространения, наличие метастазов. Для определения степени онкологического процесса все параметры опухоли рассматривают в совокупности.
Существует четыре стадии заболевания:
Первая степень. Опухоль четко ограничена. Не наблюдается прорастания в толщу органа, метастазов нет. При своевременной терапии опухоль первой степени поддается лечению без рецидивов.
Вторая стадия. Размеры опухолевого образования - около двух сантиметров в диаметре. Отличается малой подвижностью. В онкологический процесс вовлечены два лимфоузла. На данной стадии радикальное лечение наиболее эффективно.
Третья стадия. Активный рост опухоли с прорастанием в ткани, находящиеся рядом. Метастазы диагностируются в лимфоузлах. Единственный метод лечения – хирургическая операция по удалению злокачественной опухоли. В послеоперационный период – химиотерапия, радиоволновое лечение.
Четвертая стадия. Удаление злокачественной опухоли малоэффективно. Многочисленные метастазы. Назначается паллиативное лечение. Целью такого лечения является создание для больного нормального качества жизни. Главная направленность – удовлетворение физических потребностей пациента, организация психологической и духовной помощи.
Хирургическое удаление злокачественной опухоли
На сегодняшний день современная онкология располагает тремя способами лечения новообразований онкологического характера – химиотерапия, лучевая терапия, хирургическая операция. Химиотерапия – лечение лекарственными препаратами, которые обладают губительным действием на злокачественные клетки. Лучевая терапия – воздействие на очаг злокачественного образования тонким пучком радиации. Хирургический метод лечения – избавление от опухоли при помощи оперативного вмешательства.
Некоторые виды онкологических патологий не поддаются лечению одним из способов. Поэтому для достижения положительного результата лечение назначают комплексно: комбинация нескольких методов.
Как проводится операция по удалению злокачественной опухоли
Злокачественный процесс происходит не только в опухоли, но и охватывает окружающие ткани. В ходе операции происходит удаление опухолевого образования с захватом некоторой части тканей вокруг для предупреждения рецидива. Как показывает опыт, данное лечение, если вовремя начато, предотвращает развитие метастазов и повышает шанс полного излечения.
Основным хирургическим инструментом в процессе операции выступает скальпель. С развитием медицины все чаще хирурги-онкологи оперируют ультразвуковым скальпелем, лазерным лучом, радиочастотным ножом. Использование современных инструментов дает возможность избежать больших кровопотерь и сократить время восстановления.
Хирургическое удаление злокачественной опухоли требует от врачей максимальной внимательности. Чтобы предотвратить раковый процесс, онколог должен выполнить в ходе операции все правила абластики. Надрез кожи выполняется в пределах здоровых тканей, повреждение опухоли недопустимо.
В онкологической хирургии популярны методики тканевой деструкции:
Электрокоагуляция. Под влиянием кратковременных электрических импульсов происходит разрушение злокачественного образования.
Криодеструкция. Воздействие на раковую опухоль пониженной температуры, которая подвергает гибели злокачественные клетки.
Лазерная хирургия.
Для проведения онкологической операции необходимы знания о локализации опухоли. Это дает возможность организовать свободный доступ к злокачественной опухоли. Противопоказаниями к оперативному вмешательству выступают болезни сердца тяжелой степени, стойкая гипертония, некоторые патологии эндокринной системы.
Для устранения раковой опухоли, на сегодняшний день, существует масса способов, выбор которых зависит от распространения онкологического процесса. Чтобы курс лечения был результативным, необходимо придерживаться предписаний врача.
Профилактика
Целью профилактических мер является уменьшение количества больных раком, снижение тяжести заболевания. Как это сделать? В первую очередь необходимо обращать внимание на малейшие изменения в здоровье и проводить своевременные медицинские обследования. Следующий шаг – предотвратить контакт с канцерогенными веществами, соблюдать режим правильного питания, отказаться от алкоголя, не курить. В совокупности с экологической обстановкой, плохим питанием, курение является весомой причиной возникновения рака в 50% случаев. Рак легких у курильщиков диагностируется гораздо чаще, чем у человека, который равнодушен к сигаретам. Кроме онкопатологии легких, курильщики чаще болеют раком ротовой полости, злокачественными процессами в пищеводе, эмфиземой.
Факторы, влияющие на появление злокачественной опухоли
Алкоголь (злокачественные образования ротовой полости, рак молочной железы, опухоль пищевода).
Снижение физической нагрузки на мышцы, ограничение активности (онкопатологии толстой кишки, опухолевое образование молочной железы).
Ожирение (рак эндометрия, опухоль кишечника).
Прогноз
Для определения прогноза злокачественной опухоли выделяют ряд факторов, которые предопределяют дальнейший образ жизни пациента:
Рак, который распространился в лимфатические узлы или на отдаленную область, обычно имеет менее благоприятный прогноз, чем злокачественная опухоль, удаление которой не проблематично.
Место расположения патологического процесса – весомый фактор. Например, рак кожи, онкология груди чаще имеют четкую локализацию и хирургически доступны. Онкопатология легких или поджелудочной железы достаточно коварны и обнаруживаются на последних стадиях.
Стадия заболевания также важна: чем раньше диагностирован рак, тем больше шансов на жизнь.
Здоровье иммунной системы. Ослабленная иммунная система понижает возможность преодолеть болезнь.
Возраст. Раковыми заболеваниями болеют в любом возрасте. Но если диагноз поставлен молодому человеку, то вероятность преодолеть недуг у него гораздо выше, чем у людей преклонного возраста с той же болезнью.
Считается, что если по истечении пяти лет пациент жив, не наблюдалось повторения болезни, не обнаружены метастазы, показатели крови в норме, то развитие онкопатологии маловероятно. Пациенты, прожившие более пяти лет после оперативного вмешательства, химиотерапии, радиоволнового лечения – здоровы.
Большинство пациентов испытывают непреодолимый страх, обнаружив опухоль при обследовании. Страх - немотивированная эмоция, которая изменяет правильный ход мыслей. Переживая страх, пациент формирует допустимую возможность неблагоприятного исхода. Настроение больного имеет огромное значение: чем оно оптимистичнее, тем выше шанс выздоровления.
Удаление меланомы временами является оправданной мерой пресечения онкологии.
Показания к удалению меланомы
Избавление от новообразования проводится в обязательном порядке, поскольку меланома — злокачественное образование, грозящее летальным исходом. Когда у человека на теле появляются новообразования, которые меняют форму, увеличиваются в размерах, изменяют цвет или кровоточат, это серьезный повод обратиться к врачу. На консультации доктор проведет осмотр и назначит требуемые анализы, которые покажут природу (злокачественную или доброкачественную) нароста и то, нужно ли от него избавляться.
Удаление лазером
Проводится иногда удаление меланомы лазером, поскольку у некоторых людей есть противопоказания для хирургического вмешательства. Так, операция не проводится, если пациент преклонного возраста или же у него присутствуют определенные заболевания. Важно отметить, что к помощи лазера при избавлении от меланомы прибегают только в том случае, когда размер ее не превышает 0,5 сантиметра.
Преимущества того, что меланома удаляется с помощью лазера:
- Отсутствие рубцов после удаления меланомы. Поскольку косметические дефекты не наблюдаются, прибегают к удалению образования даже на лице.
- Безболезненность.
- Возможность избавиться от новообразования, когда есть противопоказания к операции.
- Минимальный риск развития осложнений.
- Быстрое заживление ранки.
После устранения меланомы лазерной терапией пациенту потребуется пройти химиотерапию или же иммунотерапию. Делается это, чтобы не допустить повторного развития меланомы и избавиться от злокачественных клеток. Иногда метастазы проникают в кровеносную систему человека, а химиотерапия позволяет снизить этот риск. Эти методы терапии имеют немало побочных эффектов, однако, пройти их нужно в обязательном порядке.
Операция по удалению
Если же новообразование крупного размера, то убирают его вместе с большой зоной здорового кожного покрова. Иногда в область, которую оперируют, пересаживают участок кожи с другой части тела пациента. Если меланома располагается под ногтем, то зачастую вырезать ее нельзя, в этом случае ампутируют весь палец. Когда нарост находится на половых органах, может потребоваться и их ампутация.
Что делать после удаления опухоли
Когда новообразования на коже удалены, немаловажно правильно ухаживать за ранкой. Врач объясняет все детали и приглашает на плановый осмотр и перевязку. Швы снимают через полторы-две недели.
После лазерного удаления на месте удаления остается корочка, которая должна самостоятельно отпасть в течение одной-двух недель. До времени полного заживления все гигиенические процедуры желательно проводить с особой осторожностью, чтобы не повредить ранку мочалкой или полотенцем.
Если же и после проведения операции болезнь повторяется, это говорит о распространении метастаз на другие органы и системы. В таком случае одновременно назначаются иммунотерапия, лучевая терапия и местная или общая химиотерапия. И хотя такое лечение имеет существенные негативные последствия, их можно считать меньшим злом по сравнению с рецидивом болезни.
Методы хирургического вмешательства
Оперировать меланому можно следующими способами:
| Название | Описание |
| Простое иссечение | Убрать можно только образование маленького размера. |
| Широкое иссечение | Прибегают для избавления от крупной меланомы. |
| Ампутация | Используется, когда меланома поражает определенные участки тела. |
| Удаление лимфатического узла | Применяется, когда новообразование разрастается и затрагивает соседствующие лимфоузлы. |
Послеоперационный период
- следить за гигиеной и постоянно менять повязки;
- оговорить с врачом возможность принятия душа и ванны и выяснить, какими средствами можно промывать пораженный кожный покров;
- смазывать ранку антисептиком, который прописал медработник;
- употреблять назначенные антибиотики и обезболивающие препараты;
- при заживлении оперированного участка избегать усиленных физических нагрузок.
Лечение меланомы требует, чтобы пациент соблюдал правильное питание. Запрещается употреблять следующую пищу:
- мороженое;
- сдобные изделия;
- сало;
- жареное;
- жирное;
- коктейли на основе молока и кофе.
Сократить употребление таких продуктов:
- фисташки;
- кедровые орехи;
- масло сливочное;
- жиры животного происхождения;
- растительные масла;
- семечки тыквы и подсолнуха;
- субпродукты.
- клетчатку;
- зелень;
- пряности;
- нежирную рыбу;
- нежирные сорта мяса;
- свежевыжатые соки;
- фрукты;
- овощи;
- арахис;
- креветки;
- курицу;
- индейку;
- крупы;
- отрубной хлеб;
- бурый рис;
- морскую капусту;
- васаби;
- кисломолочные продукты.
После избавления от новообразования питание больного должно быть здоровым и сбалансированным. Примерное меню определяет доктор, а пациенту требуется безоговорочно его блюсти. Помимо этого, важно соблюдать следующие принципы диеты:
- Сократить до минимума употребление жиров.
- Готовить пищу на пару, в духовом шкафу, отваривая или протушивая. Обжаривание запрещается.
- Наполнить рацион продуктами, богатыми витаминами C и D.
- Когда у пациента наблюдаются осложнения в виде тошноты и рвотных позывов, прибегают к дробному питанию маленькими порциями 5 раз в день.
- Принимать пищу нужно не отвлекаясь на чтение или просмотр телевизора, еда должна тщательно пережевываться.
Профилактика меланомы
Чтобы снизить риск образования злокачественной опухоли кожи, следует прислушаться к таким рекомендациям:
- необходимо защищать кожу от агрессивного действия ультрафиолетовых лучей. Важно избегать нахождения на открытом солнце в период его наибольшей активности – с 11 утра до 16 вечера. Люди со светлой кожей и веснушками должны особенно внимательно отнестись к защите кожи, так как они находятся в группе риска;
- важно вести здоровый образ жизни, отказаться от вредных привычек;
- необходимо принимать лекарственные препараты исключительно по назначению врача, отказаться от бесконтрольного применения любых медикаментов;
- следует избегать контакта с вредными химическими веществами;
- необходимо постоянно укреплять иммунную систему;
- при наличии крупных родинок, возвышающихся над поверхностью кожи, надо оберегать их от травмирования, постоянно следить за их состоянием.
Своевременная диагностика – важнейшее условие, которое позволит вылечить заболевание и сохранить жизнь пациента. Так как меланома является агрессивным новообразованием, важно вовремя начать лечение.
Как не допустить рецидива?
Согласно статистике, рецидив меланомы наблюдается у 10% пациентов спустя 10 лет после удаления меланомы. По прошествии 15-ти лет — у 8% и после 25-ти лет — у 12% больных. После устранения меланомы человеку доведется пройти курс химиотерапии, который обладает рядом негативных последствий, но очень важен при борьбе с раковыми клетками. Помимо этого, следует вести правильный образ жизни, включить в свое расписание физические нагрузки и здоровое питание. Употреблять нужно больше свежих овощей и фруктов, исключить из рациона жирную и жареную пищу. Не перекусывать на ходу и не посещать заведения быстрого питания. Доктора рекомендуют придерживаться режима сна и отдыха. Все эти меры позволят не допустить рецидива меланомы.
Возможные последствия и прогноз
Прогнозы после борьбы с онкологическим заболеванием не звучат однозначно положительно. Как при лазерном, так и при хирургическом удалении меланомы возможно появление новой опухоли, если были удалены не все раковые клетки. По этой причине наиболее оптимистичны прогнозы при удалении новообразований на ранних стадиях. Многое также зависит от квалификации специалиста, так как целью стоит не только удалить все патологические клетки, но при этом также не занести инфекцию во время операции.
Чтобы избежать рецидива болезни в будущем, важно проходить регулярный осмотр врача, вести здоровый образ жизни, не злоупотреблять загаром. Использование солнцезащитного крема уменьшает в три раза вероятность появления меланомы.
Прогноз при раковом новообразовании
Исход напрямую связан с тем, на какой стадии было диагностировано образование. Чем раньше пациент с меланомой обратится к врачу, тем прогноз будет более позитивный. Нередко докторам поступает вопрос: сколько лет можно прожить после удаления меланомы? Медработники сходятся во мнении, что если новообразование не дало метастазов, и избавление от него было произведено правильно, а также была проведена последующая терапия, то пациенты живут дальше обычной жизнью, не вспоминая о коварном недуге.
Но на начальной стадии диагностировать меланому непросто. Чаще всего в медицинское учреждение обращаются люди, которые живут с новообразованием уже долгий период времени. Прогноз в таком случае неблагоприятный. Когда меланома удаляется на поздней стадии, то только 1 из 3-х пациентов живет более 5-ти лет. Если же образование дало метастазы или же затронуло лимфоузлы, то прогноз еще более неблагоприятен. Даже когда были удалены лимфатические узлы, существует угроза рецидива, раковое новообразование появляется на других областях тела или же на органах.
И снова здравствуйте!
Также хочу отметить, что с момента моей операции по удалению меланомы прошло 4 года. С чем, собственно, себя и поздравляю. Жив-здоров (чего и вам желаю, дорогие пользователи интернетов!), токма кашель замучил — проклятый никотин побеждает меня на всех фронтах.
ПРОПАГАНДА,
или какого лешего вы ждете, дорогие мои пользователи интернетов?!
В середине сентября написала мне девушка по имени Аня (если бы мы жили в Америке эпохи Колумба, то скорее всего она бы носила гордое имя Анна — Зоркий Глаз) :). Переписка получилась очень показательная и познавательная, поэтому и используется в качестве пропагандисткой листовки.
- Хирургически в пределах здоровых тканей, далее на гистологию.
- При подтверждении диагноза — широкое иссечение.
- А далее — ещё не обсуждалось.
Но вот подруга моя никак не может решиться на удаление, хотя на УЗИ паховых лимфоузлов, забрюшинных, ОБП (что это такое я не знаю. прим Дядя Вадик) я её затащила, рентген лёгких также сделали. Здесь все спокойно. Мотивирует она своё нерешение идти на операцию тем, что её ничего не беспокоит, родинка у неё уже около семи лет, не увеличивается, не зудит. А появилась она после неоднократных походов в солярий. Но внешне эта бяка ну очень похожа на картинки из инета.
Анна, я вас приветствую! Во-первых, поздравляю вашу подругу с тем, что у нее есть такая подруга (извиняюсь за тавтологию). Сие есть большая редкость.
Короче: 1. Хирургически в пределах здоровых тканей, далее на гистологию. 2. При подтверждении диагноза — широкое иссечение. 3. В зависимости от инвазии, митотического индекса и т.д. – проведение биопсии сторожевых лимфоузлов (решает врач, но только такой, который имеет представление о данной процедуре). 4. А вот далее уже по обстоятельствам.
Анна, приветствую! Как там ваша подруга поживает? Вы ее победили?
Здравствуйте, Вадим! Я почему не пишу — ждём результатов гистологии. В прошлый понедельник **** прооперировали (экцизионная биопсия), результат должен быть завтра-послезавтра. Врач позвонит сама. Живём как на иголках. Все надеемся, А вдруг дисплазия тяжёлая? Но, что тут уже гадать, на днях все прояснится. Мы ещё после операции ездили с ней на консультацию в частную клинику к онкологу. Там хоть нам подробно все прояснили, вернее ей, про необходимость операции, про дальнейшие шаги. Так вот врач порекомендовал в любом случае перепроверить результаты гистологии, какие бы они не были. Хотя операцию делали в ведущем учреждении . Как вы считаете, надо ли перепроверять гистологию (так просто нам материал не отдадут, нервы ещё попортят, да и анализ платный)?
Я как поняла, в случае плохого анализа, смотрят на показатели Кларк, Бреслоу, и тогда уже решается вопрос о дальнейшем лечении? Сейчас мы затаились и ждём результатов.
Тааак, значит совместными усилиями, так сказать, ……
Читайте также:

