Опухоль у младенца в утробе
![]()
Признаки раковых заболеваний у грудничков
Печальная статистика говорит о том, что никто не защищен от такого опасного и порой неизлечимого заболевания, как онкология. Этот диагноз ставится не только взрослым, но и детям даже грудничкового возраста. Порой оно начинает развиваться еще в утробе матери и приводит к гибели плода. Но если сразу после родов врачи обнаружат злокачественное образование, то ребенка еще можно спасти, сделав вовремя операцию, или проведя другие методы лечения для выздоровления.
Признаки возможного заболевания у новорожденного
Если у ребенка имеется онкологическое заболевание, то поведение его становится характерным и родителям важно эти признаки не игнорировать, а обратиться к врачу-онкологу или педиатру. К явным признакам относят:
- У ребенка появляется вялость, равнодушие к играм и игрушкам.
- Пропадает аппетит и нарушается сон.
- Ребенок теряет в весе.
- Отмечается появление небольшой температуры тела без всякой причины.
- Появляется беспричинная тошнота и рвота, понос у грудничка или запор.
- Частые боли в животе или в костях.
- Бледность не только лица, но и всего тела.
- Беспричинно увеличивается живот.
- Часто течет кровь из носа, отмечается появление синяков на теле.
Все эти признаки могут говорить о наличии опухоли и важно их не пропустить ни родителям, ни педиатру, иначе может быть упущено время. На 100000 детей в возрасте до 4 лет каждый год диагностируется раковая опухоль у 10-15 детей. Важно определить ее наличие на ранних стадиях, тогда вероятность эффективного лечения составит 95-97%. Но специалисты отмечают, что больных детей поступает в больницы только 10% от всего количества заболевших. А 70-75% поступают в больницы на 3 и 4 стадиях заболевания из-за невнимательности родителей и неумения ставить диагноз онкологии участковым педиатром.
Онкология у грудничков
У каждого онкологического заболевания есть определенные признаки, которые существенно отличаются в зависимости от его характера и типа. Здесь можно перечислить самые распространенные онкологические заболевания, к которым относят:
- Лейкоз. У ребенка можно заметить бледность кожных покровов, вялость, утомляемость, носовые кровотечения, синяки. Потом малыш становится капризным и любые движения доставляют ему дискомфорт – дело в болевых ощущениях в суставах и костях. Увеличивается живот из-за поражения селезенки и печени, лимфоузлов. Ребенка беспокоят тошнота, рвота и головные боли, о которых он не может поведать и только кричит.
- Опухоль головного и спинного мозга. Здесь признаки проявляются отчетливее. Отмечаются головные боли по утрам, плач и беспокойство, утренняя рвота, судороги.
- Нефробластома. Это опухоль почки, что проявляется плотным образованием в животе, которое можно прощупать руками самостоятельно.
- Нейробластома. Это злокачественные опухоли симпатической нервной системы. Характеризуется увеличением живота, которое можно прощупать, выпячиванием глазного яблока, если опухоль на шее, болями в костях.
- Ретинобластома. Раковые клетки поражают глаза. Здесь отмечается свечение и расширение зрачка, косоглазие, боль в глазах.
- Рабдомиосаркома. Опухоль мягких тканей, что довольно нередкое явление. К признакам относят уплотнения тканей, обычно безболезненные, боль в животе, рвота, выделения из носа.
- Опухоль кости. В качестве основного признака можно выделить боль в костях, проявляющаяся интенсивно по ночам. Поскольку ребенок грудного возраста не может рассказать, что его беспокоит, родителям приходится справляться с ночными истериками крохи, при этом ни одно лекарство не помогает либо их эффект длится недолго, что должно насторожить родителей.
- Лимфома. Лимфогранулематоз или лимфома Ходжкина занимает 3 место среди всех опухолей у детей. Это поражение одного или нескольких лимфатических узлов, что проявляется у малыша ночной потливостью, температурой, кожным зудом, затрудненным дыханием, кашлем.
Это симптомы онкологических образований у детей. Дети грудничкового возраста не могут сказать маме, что и как у него болит, поэтому мамам следует внимательно присматриваться к поведению ребенка во время плача и чаще осматривать и прощупывать малыша, на наличие уплотнений.
Чаще всего у грудничков и детей до года диагностируется нейробластома. Развивается она из эмбриональной нервной ткани и бывает так, что раковые клетки перерождаются и становятся доброкачественными, а могут и совсем исчезнуть. Это называется дозреванием, когда клетки не успели дозреть в утробе у матери по каким-либо причинам. 
Но чаще эта опухоль дает метастазы и приходится лечить ее при помощи радиоактивного йода, который накапливается в опухоли и разрушает ее.
На втором месте у новорожденных стоит заболевание крови – лейкоз, он локализуется в костном мозге и постепенно вытесняет здоровые ткани, которые производят элементы крови. У ребенка наблюдаются частые инфекционные заболевания и кровоточивость сосудов. Лечится трансплантацией костного мозга, а до операции для поддержания жизнедеятельности больного ребенка проводят химиотерапию и облучение.
На третьем месте детской онкологии стоят опухоли мочевыводящей системы. Опухоль почки начинает образовываться в эмбриональном периоде и в начальной стадии протекает безболезненно, обнаружить ее можно только при значительном ее росте. Лечение подобных образований только хирургическое – удаление почки и близлежащих тканей, а перед операцией проводят курс химиотерапии для возможного уменьшения. Наличие нефробластомы у детей считается наиболее излечимой патологией.
Как бы ни была печальна тема о детской онкологии, но она есть и только своевременное ее обнаружение может дать ребенку шанс, что он вылечится. Это зависит от внимательности и ответственности родителей и врачей, которые не всегда могут поставить ребенку этот страшный диагноз. Надо больше уделять внимания своему ребенку и не игнорировать даже малейшее изменение в состоянии и поведении малыша. Ведь рак – это не приговор – еще есть возможность побороться за жизнь родного человечка.


Эталон новых стандартов! Беспрецедентная четкость, разрешение, сверхбыстрая обработка данных, а также исчерпывающий набор современных ультразвуковых технологий для решения самых сложных задач диагностики.
В настоящей публикации представлены два случая пренатальной ультразвуковой диагностики опухолей у плодов. Эти опухоли относятся к разным морфологическим группам, однако объединяющим моментом в данных представлениях является большой объем образований.
Лимфангиомы относятся к зрелым, доброкачественным опухолям, исходящим из лимфатических сосудов. Микроскопическая структура лимфангиомы представлена тонкостенными кистами различных размеров. Лимфангиомы встречаются достаточно редко и составляют примерно 10-12 % всех доброкачественных образований у детей. Лимфангиомы могут быть наружными (шейными, шейно- подмышечно-грудными) и внутренними (средостенными, внутренних органов, забрюшинными, тазовыми). Наиболее частыми являются лимфангиомы шейной локализации - от 74 до 82 %, шейно- подмышечно-грудные лимфангиомы встречаются у 6 % больных, средостенной локализации - у 10-16 % больных, в органах брюшной полости - 1-2 %, забрюшинного расположения - у 1-2 % пациентов, тазовой локализации - у 1-2 % пациентов.
Различают простые, кавернозные и кистозные лимфангиомы.
Простая лимфангиома, состоящая из расширенных лимфатических сосудов и соединительнотканных щелей, заполненных лимфой, встречается чаще на языке, реже на губах. Клинически это проявляется диффузным увеличением указанных органов, их тестообразной консистенцией.
Кавернозная лимфангиома, состоящая из беспорядочно расположенных соединительнотканных полостей, разделенных перемычками, выстланных эндотелием и заполненных лимфой, имеет вид нечетко ограниченного образования, возвышающегося над окружающими тканями, покрытого нормальной кожей или слизистой оболочкой. Является наиболее частой формой, наблюдаемой у детей.
Кистозная лимфангиома, представляющая собой одну или несколько крупных полостей, заполненных лимфой, возвышается над окружающими тканями. При пальпации лимфангиомы этого вида определяется флюктуация, чего не отмечается при кавернозной лимфангиоме [1, 2, 3].
Беременная М., 24 лет, обратилась в клинику в сроке 21 нед. Данная беременность первая.
Исследование проводилось на аппарате SonoAce R7 (компании Sumsung Medison), конвексным датчиком 2-8 МГц. Фетометрические показатели плода соответствовали сроку беременности. Пол плода мужской.
В процессе ультразвукового исследования впервые выявлен распространенный опухолевый процесс, занимающий всю правую подмышечную область плода, правое плечо (поперечный размер в средней трети плеча составил 26 мм, соответственно аналогичный размер левого плеча - 17 мм), включая локтевую область, правую боковую поверхность грудной клетки с переходом на ее переднюю поверхность и правую боковую поверхность шеи. Опухоль была представлена мелкокистозными структурами ячеистого характера, с анэхогенным содержимым, аваскулярная.
С учетом ультразвуковой картины, патогномоничной для кавернозной лимфангиомы, выдано соответствующее заключение.
Учитывая тяжесть обнаруженной аномалии у плода, семья обратилась в израильскую клинику Ultrasound Unit of the Department of Obstetrics and Gynecology Hadassah-Hebrew University Hospital, где было проведено повторное исследование в 25 недель беременности, и диагноз "лимфангиома" был подтвержден. С разрешения Dr. Dan Valsky, проводившего исследование, публикуем сонограммы для иллюстрации динамики процесса.
Учитывая тяжесть и распространенность опухолевого процесса, по желанию семьи было принято решение о прерывании беременности. Диагноз "кавернозная лимфангиома" был подтвержден при патологоанатомическом исследовании
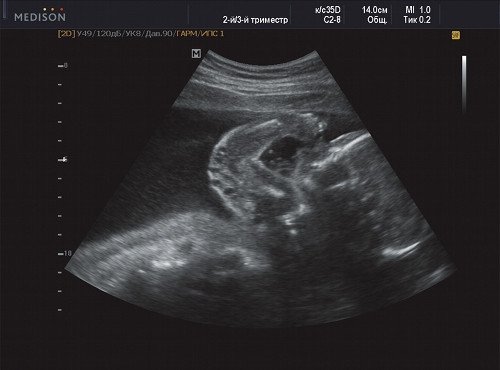
Рис. 1. Беременность 21 неделя - правое плечо плода.
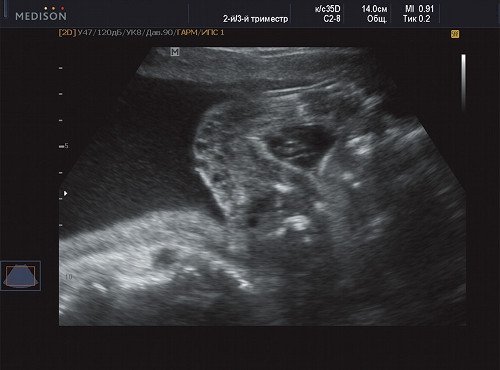
Рис. 2. Беременность 21 неделя, правое плечо плода.
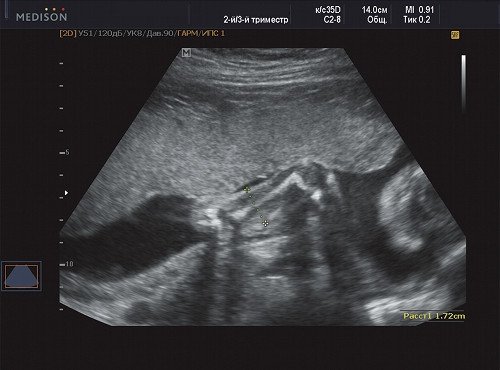
Рис. 3. Беременность 21 неделя, диаметр левого (здорового) плеча - 17 мм.
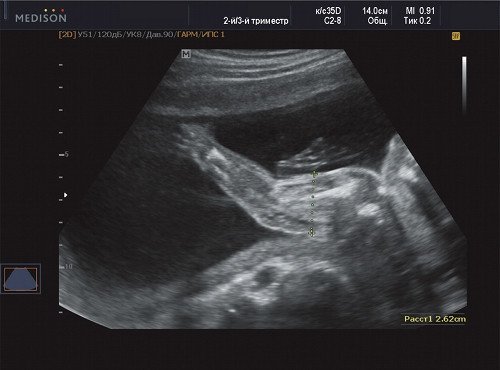
Рис. 4. Беременность 21 неделя, диаметр правого (пораженного) плеча - 26 мм.
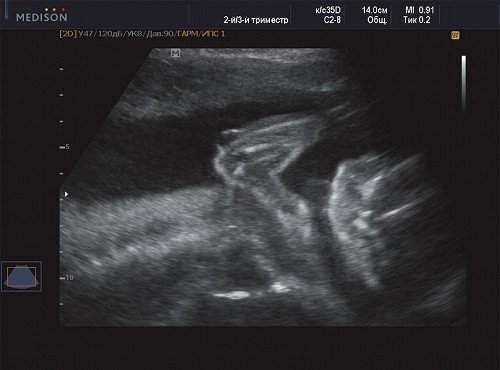
Рис. 5. Беременность 21 неделя - кистозная полость на локте.
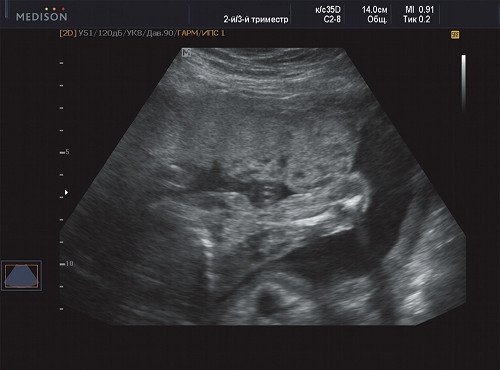
Рис. 6. Беременность 21 неделя, правая подмышечная область.
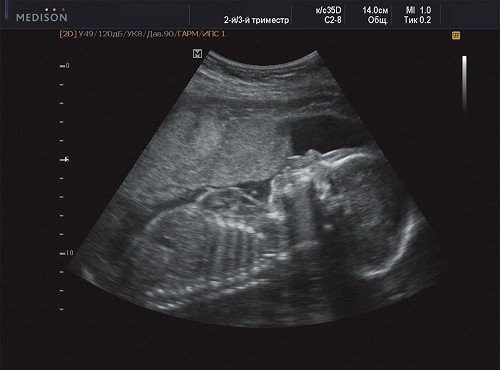
Рис. 7. Беременность 21 неделя, передняя поверхность грудной клетки.
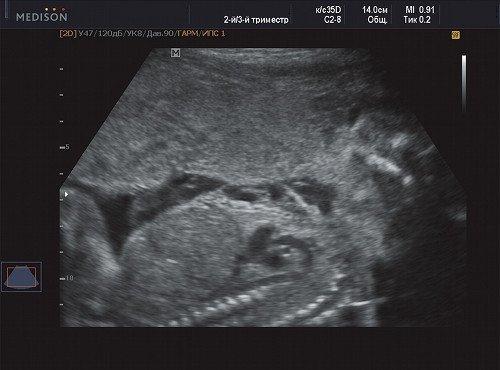
Рис. 8. Беременность 21 неделя, поражение передней поверхности грудной клетки.
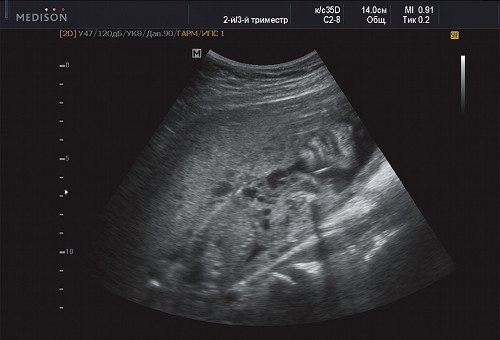
Рис. 9. Беременность 21 неделя, передняя поверхность грудной клетки с переходом в подмышечную область (справа - носогубный треугольник и подбородок).
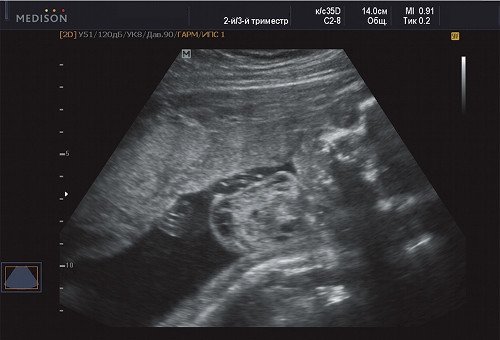
Рис. 10. Беременность 21 неделя, передне-боковая поверхность грудной клетки.
Рис. 11. Беременность 21 неделя, передне-боковая поверхность грудной клетки.
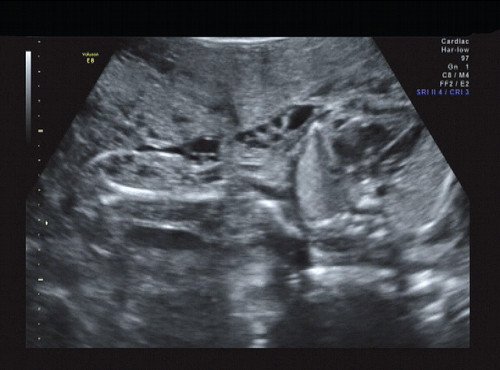
Рис. 12. Правая подмышечная область и плечо.
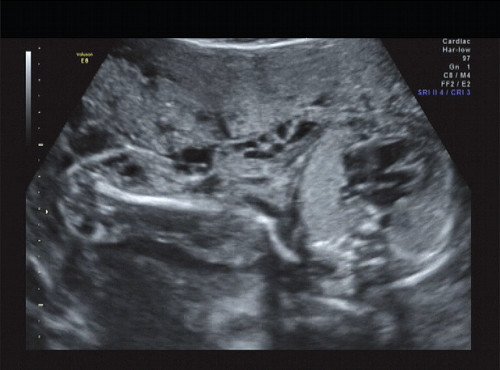
Рис. 13. Правая подмышечная область и плечо.
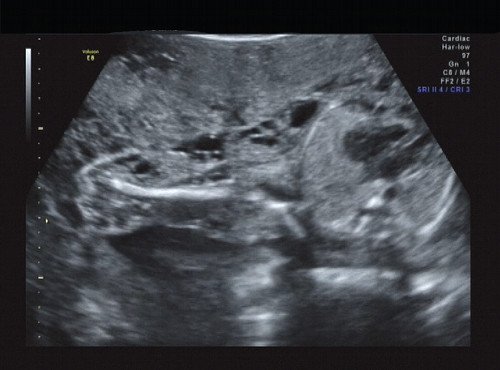
Рис. 14. Правая подмышечная область и плечо.
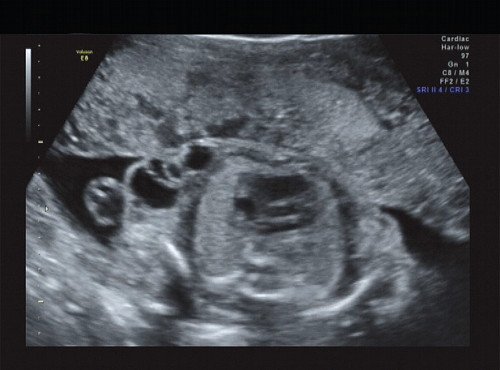
Рис. 15. Правая подмышечная область.
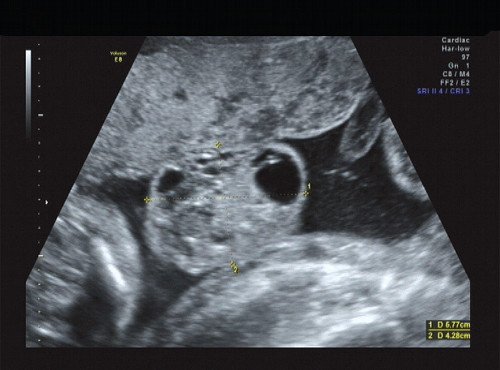
Рис. 16. Кистозно-солидный компонент опухоли.
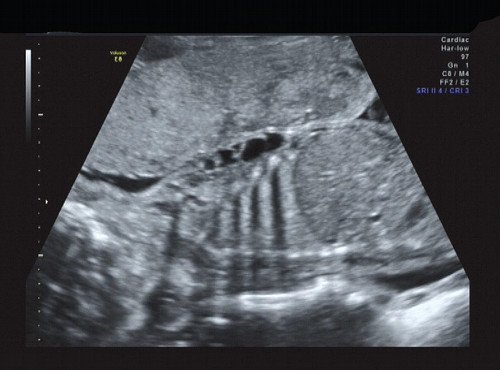
Рис. 17. Передняя поверхность грудной клетки.
Крестцово-копчиковая тератома является наиболее частой врожденной опухолью у новорожденных и встречается приблизительно у одного из 35 000-40 000 живых новорожденных. Соотношение детей женского и мужского пола составляет 4:1. В состав тератомы входят солидные образования и кисты, заполненные серозной жидкостью, мукоидным или сальным веществом. Среди других элементов наиболее часто встречаются ткани нейроглии, кожи, гладких и полосатых мышц, дыхательный и кишечный эпителий, хрящи. В редких случаях опухоль имеет злокачественный характер. Размеры образования колеблются от 1 до 30 см, составляя в среднем 8 см в диаметре. Необходимость кровоснабжения большой массы тканей тератомы приводит к формированию обильных артериовенозных анастомозов, большому шунтированию крови, повышению сердечного выброса и развитию сердечной недостаточности. Сосудистая сеть значительно выражена при солидном характере опухоли и меньше - при ее кистозном строении. Крестцово-копчиковая тератома может расти кзади (наружу) или кпереди от крестца, деформируя прилежащие органы (прямую кишку, влагалище, мочевой пузырь). В соответствии с этим выделяют четыре типа опухоли [8, 9]:
- тип 1 - преимущественный рост опухоли наружу с минимальным поражением предкрестцовых тканей (встречается в 47 % наблюдений);
- тип 2 - выраженный рост опухоли наружу и в полость таза (34 %);
- тип 3 - опухоль имеет рост наружу, но преобладает рост в полость таза с проникновением в брюшную полость (9 %);
- тип 4 - отсутствует рост наружу, опухоль полностью локализуется в полости таза (10 %).
При наличии крестцово-копчиковой тератомы могут возникать следующие осложнения: сердечная недостаточность, приводящая к водянке плода, обструкция мочевыводящих путей, обструкция желудочно-кишечного тракта, нарушение иннервации вследствие компрессии, внутриопухолевое кровоизлияние, анемия. Летальность среди плодов высока, в среднем - 50 %. Причиной смерти является сердечная недостаточность, связанная с объемной перегрузкой сердца, преждевременные роды, разрыв тератомы, анемия. При обструкции опухолью мочевыводящих путей, наоборот, возникает маловодие и гипоплазия легких [4, 5, 6, 7].
Беременная Н., 26 лет, обратилась в клинику в сроке 20 недель, данная беременность первая.
Исследование проводилось на аппарате SonoAce R7 (Sumsung) конвексным датчиком 2-8 МГц. Фетометрические показатели плода соответствовали сроку беременности. Пол плода женский.
В ходе ультразвукового исследования выявлено образование больших размеров в крестцово-копчиковой области. Образование размером 65×46×40 мм располагалось кнаружи от ягодиц плода с минимальным вовлечением крестца. Опухоль с четким, ровным контуром имела гетерогенную структуру с преобладанием солидного компонента и единичными кистозными включениями, слабоваскуляризованная. Других морфологических изменений у плода выявлено не было. Количество околоплодных вод было в норме.
Сделано заключение о наличии у плода крестцово-копчиковой тератомы, вероятнее всего, тип I. По решению семьи в настоящее время беременность пролонгируется.
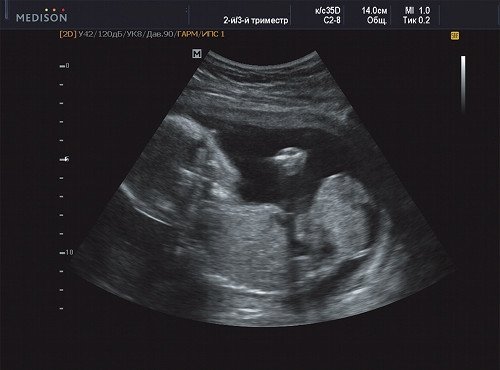
Рис. 18. Беременность 20 недель, cправа - голова плода, слева - опухоль.
У рака нет возрастных ограничений
Увы, раком болеют все, в том числе и дети, в том числе и новорожденные дети. Ежегодно в мире более 200 тыс. детей заболевают раком, среди них есть и новорожденные. В среднем, исходя из статистики, ведущейся с 2010 года, среди впервые выявленных пациентов с онкологическими заболеваниями дети до 1 года составляют 10 случаев, новорожденные - 1-2 случая. С 2017 года в России существует новое направление в педиатрии – неонатальная онкология. (Неонатология - раздел медицины, изучающий новорожденных и младенцев, их развитие, а также патологические состояния.)
По данным статистики, количество больных онкологией детей во всех странах мира примерно одинаковое: 14-15 детей на каждые 100 тыс. Пик заболеваемости приходится на возрастную группу до трех лет.
Основные факторы риска возникновения рака
По данным Всемирной организации здравоохранения (ВОЗ), основными факторами риска возникновения рака являются:
- употребление табака, включая курение сигарет и жевание табака (самый значительный фактор риска развития рака, на который приходится почти 22% смертей от рака);
- избыточная масса тела или ожирение;
- нездоровое питание с низким уровнем потребления фруктов и овощей;
- отсутствие физической активности;
- заражение ВПЧ, происходящее половым путем;
- заражение гепатитом или другими канцерогенными инфекциями;
- ионизирующее и ультрафиолетовое излучение;
- загрязнение воздуха в городах;
- задымленность помещений в результате использования в домах твердых видов топлива.
Еще одним основополагающим фактором развития рака является старение. С возрастом заболеваемость раком резко возрастает, вероятнее всего, в связи с накоплением факторов риска развития определенных раковых заболеваний вкупе со снижением эффективности механизмов обновления клеток по мере старения человека.
Почему раком болеют младенцы?
Как видим, большинство рисков развития рака связано с образом жизни человека и не дает ответа на вопрос, почему рак возникает у новорожденных еще внутриутробно.
По имеющимся на сегодняшний день данным, около 10% рака у детей возникает из-за генетической предрасположенности. Неправильный образ жизни и возраст родителей тоже могут стать причиной рака у новорожденного. Безусловно, влияют экология, окружающая среда, в которой живут родители и происходит внутриутробное развитие плода. Но каков удельный вес каждого из факторов, медицина пока не знает. Необходимы дальнейшие исследования для выявления причин развития рака у детей.
Чем в России лечат больных малышей?
Поскольку предотвратить развитие рака у детей, как правило, невозможно, основное внимание неонатальных и детских онкологов направлено на быструю и правильную диагностику с последующим действенным лечением. По данным ВОЗ, более 80% детей, заболевших раком, можно вылечить.
Но с доступностью эффективной диагностики и качественного лечения в Красноярском крае и в России в целом дело обстоит плохо. Быстрая и правильная диагностика возможна только в крупных городах, где есть соответствующие медицинские заведения, вроде упомянутого Центра охраны материнства и детства в Красноярске. Но ведь не все живут в крупных городах, жителям маленьких городов, сельских поселений, деревень качественная высокотехнологичная диагностика недоступна.
Еще хуже обстоит дело с лекарственным обеспечением. Политика на импортозамещение и законодательство в области государственных закупок лишили россиян импортных препаратов, которые лечат, оставив нам лишь дешевые дженерики, у которых побочные эффекты значительно превышают лечебные.
Депутат Заксобрания Красноярского края Илья Зайцев в конце прошлого года выложил в Сеть настоящий крик души:
После данной публикации красноярские депутаты подготовили обращение к тогдашнему министру здравоохранения России Веронике Скворцовой с требованием решить проблему отсутствия препаратов иностранного производства, необходимых для лечения онкобольных детей.

Свечение зрачков в темноте у детей должно насторожить родителей и участкового педиатра, убеждена Светлана Варфоломеева, директор НИИ детской онкологии и гематологии в Национальном медицинском исследовательского центре онкологии им. Н.Н. Блохина. Доктор медицинских наук рассказала в интервью Федеральному агентству новостей, что так называемый синдром кошачьего глаза является одним из основных проявлений рака глазной сетчатки.
По мнению Светланы Варфоломеевой, наиболее часто встречающиеся признаки онкологических заболеваний у детей совсем несложно запомнить любому родителю и тем более важно знать каждому участковому педиатру.
По словам медика, важно, чтобы врач смог грамотно провести опрос родителей и осмотреть ребенка.

Первый симптом, который насторожит грамотного педиатра, — потеря ребенком массы тела в течение нескольких последних месяцев. Вторым опасным сигналом могут быть болевые ощущения.
Появление рвоты по утрам на фоне головной боли или без нее может сигнализировать о появлении и развитии у ребенка опухоли мозга.
Еще одним поводом насторожиться для родителей и педиатра должны стать длительные, повторяющиеся, не локализованные в конкретном месте и не связанные с приемом пищи боли в области живота.

По словам руководителя НИИ детской онкологии и гематологии, они проводят специальное обучение участковых педиатров, чтобы они могли грамотно расспросить родителей и сделать выводы даже при такой, казалось бы, обыденной жалобе, как боли в животе.
Другой очевидный признак, который может оказаться проявлением опухоли, — это наличие любого объемного образования на теле ребенка.
Еще одним симптомом, который может свидетельствовать не только о злокачественных опухолях, но и в целом об опасных для здоровья ребенка состояниях, является так называемый геморрагический синдром. В этом случае на теле пациента появляются множественные синяки или сыпь, особенно в местах сдавливания, например в зоне ношения ремня.

При этом директор НИИ детской онкологии и гематологии отметила, что часто ребенок поступает в стационар на скорой помощи, когда симптомы заболевания уже проявляются интенсивно и значительно ухудшают общее состояние. В подавляющем большинстве случаев, по мнению врача, это вызвано не тем, что родители не заметили подозрительных изменений, а тем, что вовремя не были проведены необходимые осмотры и обследования. Иногда родственники просто боятся предположить самое страшное.
На примере шишки на ноге Светлана Варфоломеева также описала несколько типичных вариантов дальнейшего поведения родителей.
В менее благоприятных вариантах развития событий родители могут отложить визит к врачу до своего отпуска, каникул ребенка или вообще на неопределенный срок. В самом худшем случае шишку на ноге мама начинает лечить нагреванием, тем самым стимулируя рост опухоли.

Между тем, доля пациентов, завершающих лечение с устойчивой ремиссией, то есть когда опухоль ликвидирована и в течение пяти лет не появляется вновь, сегодня в НИИ детской онкологии и гематологии НМИЦ онкологии им. Н.Н. Блохина неуклонно растет и в некоторых разновидностях болезни сегодня составляет 90%. Это значит, что 9 из 10 заболевших раком детей выздоравливают. При этом одним из факторов, определяющих успешность лечения, остается ранняя диагностика.
Ранее Светлана Варфоломеева в интервью ФАН назвала основные причины детского рака и рассказала, почему не всегда есть необходимость собирать деньги на лечение детей за рубежом.
Кефалогематома и родовая опухоль – довольно часто встречающиеся травмы новорожденных. Ребенок может получить такое повреждение даже в случае, если роды протекают нормально. Если процесс чем-то осложнен, беременность была патологической, есть проблемы с родоразрешением, то вероятность получения травмы приближается к ста процентам. Первой страдает предлежащая часть.
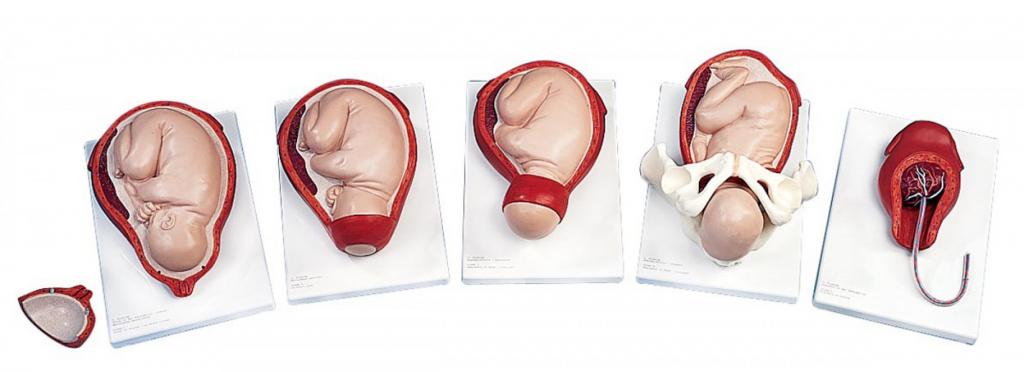
Риски и их значимость
Как говорят врачи, родовая опухоль появляется у новорожденных при прохождении путей. В настоящее время среди прочих повреждений, получаемых при прохождении этих органов, именно опухоль встречается чаще прочих. Без какого-либо лечения она обычно самостоятельно полностью пропадает за пару дней.
Родовая опухоль у новорожденных на голове – это самая легкая травма, которую может получить ребенок, рождаясь. Она всегда локализована на предлежащей части. Давно изучен процесс ее формирования: мягкие кожные покровы пропитываются серозными выделениями, окружающими плод. У многих детей осмотр показывает кровоизлияния в клетчатку под слоем кожи, а также в кожные покровы. Последствий нет.
Особенности случая
Нюансы формирования родовой опухоли у новорожденных определяются особенностями расположения плода в процессе родов в путях материнского организма. Чаще всего патологический очаг находится в области теменных костей черепа, реже его можно обнаружить на затылке. У некоторых опухолевые процессы локализованы на двух расположенных по соседству косточках одновременно. Если ребенок предлежит лицом, то опухоль появляется именно здесь. При ягодичном предлежании можно обнаружить образование в паховой области, на ягодицах. Если первой выпадает какая-либо конечность, опухоль локализована именно на ней.
Один из характерных признаков родовой опухоли – расхождение очертаний этого очага с черепными швами. Габариты опухолевого процесса зависят от длительности родов. У некоторых очаг совсем маленький, практически неразличимый, вскоре полностью исчезает. Если разрешение от бремени протекало тяжело, опухоль может сформироваться крупной, выраженной резко, сразу привлекающей внимание.
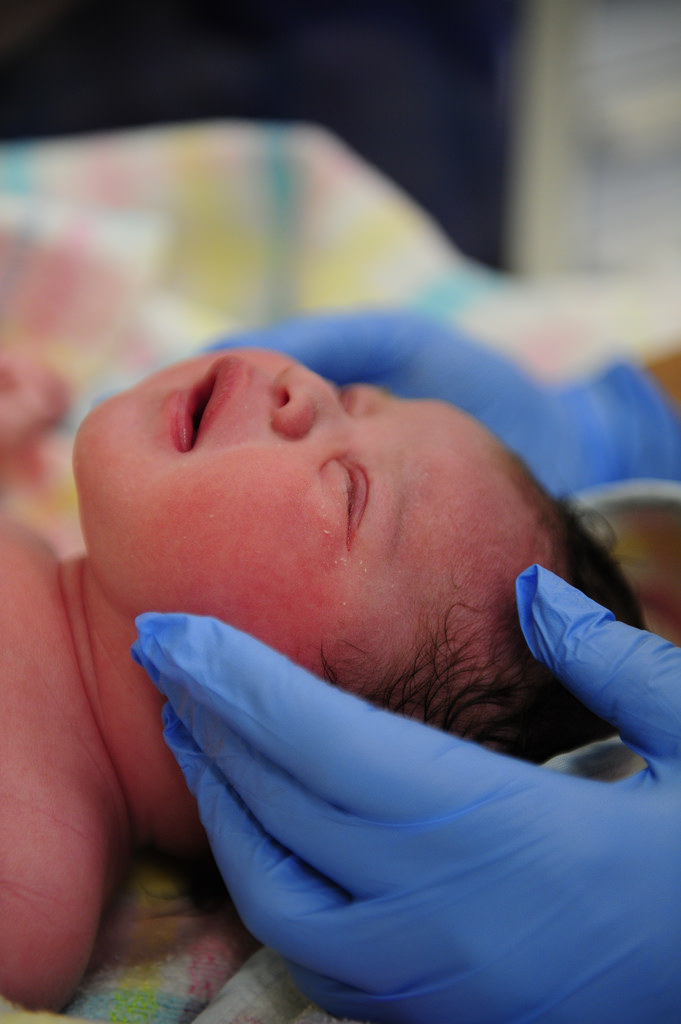
Как появляется на свет ребенок?
Чтобы понять, как сформировалась, отчего появилась на голове родовая опухоль, придется разобраться с особенностями рождения чада. В период прохождения по путям роженицы головка плода находится в области таза, где подвергается сильному сжатию. Эта часть тела ребенка плотно прижимается к костям женского организма, отчего нарушается кровоток. Первыми страдают вены – отток крови невозможен, как следствие, начинают отекать ткани. Тяжесть опухолевого процесса определяется продолжительностью разрешения матери от бремени и тем, насколько сильным было давление.
При родовой опухоли формируется неотграниченный отек. Этим термином обозначают такое состояние ребенка, при котором опухолевый процесс не локализован в пределах одной кости, а распространяется за нее. При этом само чадо не испытывает какого-либо дискомфорта. К четвертому дню опухоль должна рассосаться самостоятельно, хотя обычно это происходит раньше.
Варианты и сценарии
Родовая опухоль – явление, которое считается нормой для протекающих естественным путем родов. Такое состояние не оставляет каких-либо последствий, поэтому не должно вызывать беспокойства родителей. В некоторых случаях врач может порекомендовать меры для убыстрения и облегчения процесса рассасывания опухолевого очага. Родителям придется часто переворачивать ребенка с одного бока на другой и слегка поглаживать по голове. Необходимо касаться новорожденного поверхностно, избегая смещения нежных тканей.
Иногда сходными с родовой опухолью признаками себя проявляет кефалогематома. Этим термином обозначают такую полученную при рождении травму, при которой кровоизлияние достаточно сильное, кровь течет продолжительное время, попадает под надкостницу.
Кефалогематома: особенности
Такая похожая на опухоль родовая травма обычно локализована в области темечка, реже на затылке. У некоторых малышей кефалогематома наблюдается в височной части головы или на лбу. Кефалогематома отличается от простого опухолевого процесса, поэтому врачи никогда не путают эти два состояния. При гематоме можно видеть четкие границы, совпадающие с черепными швами. Преимущественно процесс локализован на одной кости, реже затрагивает две.
Кефалогематома принадлежит к числу дефектов надкостницы, в то время как опухоль затрагивает кожные слои и клетчатку непосредственно под покровами. При гематоме есть вероятность отслоения надкостницы, что чаще всего случается при прорезывании бугорков темечка. Причиной может стать трещина черепной косточки. У некоторых новорожденных пациентов кефалогематома обусловлена неудачной формой черепа, избыточно длительным сроком вынашивания плода или слишком быстрым рождением. Известно, что чаще кефалогематома наблюдается у тех детишек, чьи матери в период рождения неправильно себя вели и не следовали советам доктора. Выше вероятность родовой травмы, если женщина активно двигала тазовой областью и ногами, пытаясь занять более удобную позу, ослабить болевой синдром.
Особенности: ключевые факторы
Анализируя состояние ребенка на предмет наличия кефалогематомы, необходимо оценить, насколько отграничена патологическая область, которую можно принять за опухоль. Вторая особенность, позволяющая поставить точный диагноз – наличие уплотненного периферического валика. Поначалу этот участок мягковатый на ощупь, он не причиняет ребенку боли или дискомфорта, постепенно развивается флюктуация. У некоторых малышей в первые дни жизни кровоизлияние становится масштабнее, но прослушивание области не позволяет ощутить пульсацию. Кефалогематома рассасывается недели или месяцы. Процесс исчезновения обычно начинается к полутора неделям жизни, иногда длится несколько месяцев.
Опухоль: в чем особенности патологического очага?
Как показали исследования, родовая опухоль связана с неправильным кровяным оттоком из формирующих голову плода тканей. Такие процессы возможны только после отхождения окружающих ребенка вод после начала родовой деятельности. Опухоль напоминает по консистенции желе или тесто. Как правило, патологическая область имеет желтоватый оттенок, у некоторых – красный разной степени насыщенности. Цвет определяется тем, насколько масштабным и обильным было кровоизлияние.
Если ребенок появляется на свет в первой позиции, опухоль смещена на правую сторону, если во второй, ее можно видеть слева. Во многом процессы объясняются тем, что довольно часто плоду свойственно негелевское прохождение головкой, при этом стреловидный шов перемещается в сторону мыса.
Изучая состояние ребенка: что можно видеть?
Если исследовать родовую опухоль под микроскопом, можно заметить многочисленные очаги кровоизлияний. Также привлечет внимание отечность тканей. Отмечается, что при влагалищном обследовании можно легко спутать эту травму с плодным пузырем, самым надежным критерием для уточнения считается факт наличия волос. Опухоль тем сильнее, чем более продолжителен безводный этап родов.
Статистические исследования показывают, что родовые опухоли чаще обнаруживают у детей-первенцев. Кроме того, риски сопряжены с затянувшимся родовым процессом, продолжительным прорезыванием головы.
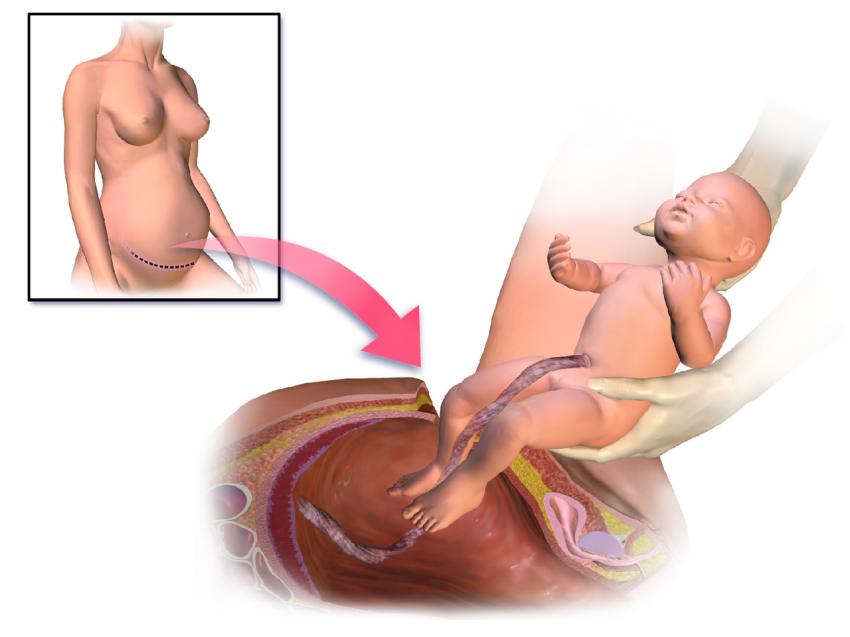
О печальном
Исследования мертворожденных показали, что у таких плодов также формируется опухолевый процесс, ткани отекают, появляются области кровоизлияния, локализованные в мягких тканях организма. Его не называют родовой опухолью, поскольку установлено, что патологический участок появляется посмертно, механизм его формирования сходен с появлением трупных пятен. Посмертная опухоль не отличается четкостью локализации. При таком формировании не будет крупного очага кровоизлияния, застоя, кровь не попадает под надкостницу.
Роды: а если не вовремя?
У детей, появившихся на свет раньше срока, нередко очаги кровоизлияния локализованы вблизи височных косточек. В настоящий момент причина такой родовой травмы еще только уточняется. Предположительно, ее можно объяснить растяжением черепных швов в период прохождения родовых материнских путей.

Периостальный застой и опухоль
Так называют патологический очаг полнокровия в области черепной надкостницы. Как правило, есть мелкие области кровоизлияний – точки и пятна. Застой имеет четко очерченные границы, смещается в сторону темечка и отражает прохождение головки по родовым материнским путям. Область родовой опухоли и застоя помогают оценить, асинклитическое рождение объясняется физиологией или необходимо расценивать его как патологическое. В большинстве случаев речь идет о патологии.
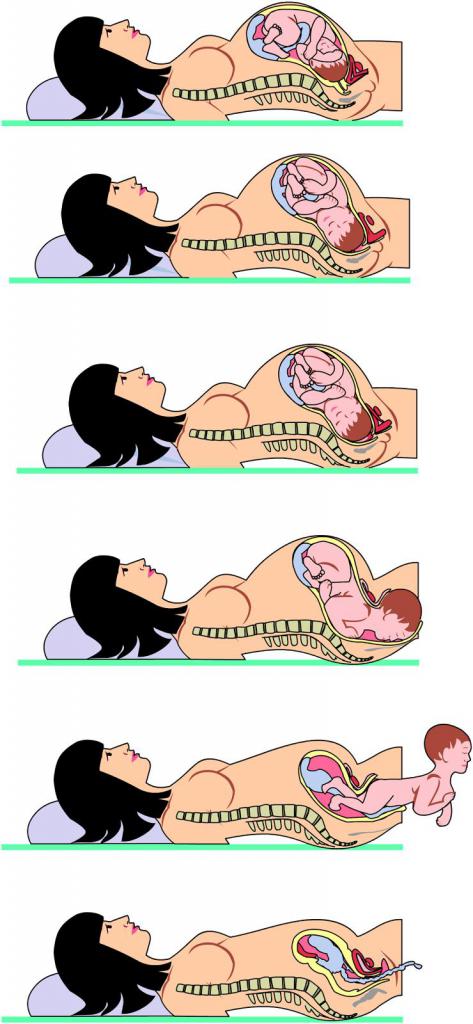
Опыт родителей
Многие роженицы узнают, что у их ребенка есть родовая опухоль. Врачи считают, что это безопасно, поводов волноваться нет. Как видно из отзывов женщин, иных первое время беспокоит сомнительный участок на головке чада, но вскоре он самостоятельно пропадает, вместе с ним уходят и опасения.
Читайте также: